BAB II
TINJAUAN PUSTAKA
2.1 Endoscopi
Ilmu kedokteran dan teknologi kedokteran yang berkembang pesat telah menghasilkan prosedur diagnostik yang cepat dan tepat. Salah satunya adalah penggunaan endoskopi yang membantu pemeriksaan dan tindakan dalam prosedur bedah. Endoskop adalah alat untuk memeriksa organ dalam tubuh secara visual dan langsung dilihat melalui layar monitor, sehingga dapat dilihat dengan jelas setiap kelainan organ yang diperiksa.
Satu hal penting bahwa seorang endoskopis harus mempunyai pengetahuan kognitif mengenai rongga atau lobang sendi yang diperiksa. Yaitu teknik dan keterampilan yang cukup untuk melakukan tindakan endoskopi. Untuk penggunaan endoskopi yang baik dan benar, diharapkan para ahli bedah telah mendapat pengetahuan, pendidikan dan pelatihan keterampilan serta pengalaman yang cukup untuk mencapai kompetensi sertifikasi yang telah ditetapkan. Hal tersebut bisa dicapai dengan melakukan pendidikan/pelatihan di pusat yang telah ditentukan. Kemudian secara berkala dapat diperbaharui sesuai dengan kemajuan ilmu.
2.1.1 Defenisi Endoscopi
yang bisa digunakan sebagai saluran untuk pemberian obat dan untuk memasukkan atau mengisap cairan. Selain itu, bagiantersebut juga dapat dipasangi alat-alat medis seperti gunting kecil.
Gambar 2.1 Alat endoscopi
Endoskop biasanya digunakan bersama layar monitor sehingga gambaran organ yang diperiksa tidak hanya dilihat sendiri oleh operator, tetapi juga oleh orang lain di sekitarnya. Gambar yang diperoleh selama pemeriksaan biasanya direkam untuk dokumentasi atau evaluasi lebih lanjut. Endoskopi tidak hanya berfungsi sebagai alat periksa tetapi juga untuk melakukan tindakan medis seperti pengangkatan polip dan penjahitan. Selain itu, endoskopi juga dapat digunakan un tuk me ngambil sampel jaringan jika dicurigai jaringan tersebut terkena kanker atau gangguan lainnya. Ada tiga hal yang perlu diperhatikan dalam pemakaian alat endoskopi.
Yang pertama adalah bagian yang dimasukkan ke bagian tubuh yang akan di operasi sebagai kamera yang dapat melihat dimana letak penyakit tersebut.
waktu yang cukup efektifdalam penggunaannya, alat ini sering di rekomendasikan oleh para dokter ahli bedah . Namun alat ini bukan lah alat yang murah, harganya bisa mencapai milyaran rupiah sehingga perawatan alat ini harus ekstra hati - hati dan cermat agar tidak terjadi kerusakan , disinilah tanggung jawab para perawat kamar bedah untuk menjaga serta merawat alat mahal ini. Berikut hal hal yang perlu diperhatikan dalam pemakaian alat tersebut yaitu :
1. Setelah di gunakan segera rendam alat dengan cairan desinfektan kira kira 30 menit untuk mencegah cairan darah mengering pada alat. 2. Kemudian bersihkan secara mekanis dengan air mengalir sambil di
sikat halus dan perlahan.
3. Keringkan dengan udara dengan tekanan rendah atau lap yang cepat menyerap air.
4. Setelah di bersihkan berikan oil lubricant / pelumas kira kira 5 tetes. 5. Bungkus konektor slang dengan kain untuk menyerap minyak sisa
pelumasan
6. Pisahkan instrumen peralatan, lepaskan pengaitnya kemudian rendam dengan cairan desinfektan.
7. Untuk membersihkan alat tersebut gunakan sikat halus dan detergen lembut.
2.1.2 Sejarah perkembangan endoscopi
Fakta sejarah mencengangkan bahwa perang merupakan katalis utama dari kemajuan dunia medis modern termasuk teknik pembedahan. Ternyata itu memicu para ahli bedah untuk mempraktekan dan mempolpulerkan baik peralatan, obat-obatan dan teknik pembedahan. Kebanyakan malah masih dipakai saaat ini.
Setelah serentetan perang berikutnya seperti perang Crimean (1850), perang sipil di AS, periode ini para ahli medis pertempuran bekerja dari pengalaman memberikan kontribusi dengan dibangunnya bidang perawatan, terbentuknya organisasi palang merah dan ditemukannya obat analgesic serta antiseptic.
Pada perang dunia I, terjadi kemajuan teknik pembedahan abdomen, operasi plastic , diperkenalkannya transfusi darah dan penggunaan imunisasi prajurit skala besar terhadap tifoid. Pada periode perang dunia II, diperoleh kemajuan penting dalam manajemen luka bakar, cairan infus, pemahaman yang lebih baik mengenai berbagai obat dan standarisasi perawatan. Juga mulai diiperkenalkan penggunaan kantong plastik cairan infus, tubing set dan peralatan steril lainnya yang berbasis pada kemajuan pengetahuan prosedur asepstik. Dengan demikian kontaminsai dari pasien ke pasien telah dapat diminimalkan.
Baru diawal abad 20 pasca perang ini terdapat kemajuan pesat dalam perkembangan obat-obat seperti antibiotik, anestesi yang membawa pada kemajuan pengobatan modern. Berbarengan dengan itu , hasil berbagai penemuan bahan kimia untuk berbagai material yang inovatif membuahkan hasil dengan memberi kemajuan teknologi eletronik dan komputer (bahan semikonduktor), campuran bahan logam senyawa polimer dan sebagianya, dengan demikian pula mempercepat kemajuan di teknologi medis.
Beberpa teknologi medis yang dugunakan sejak awal abad 20 ini diantaranya Elektro Kardiografi (EKG – 1903), stereotactic surgery (1908), endoscopy (1910), electroencephalography (EEG 1929), mesin dialysis (1943), kateter sekali pakai (1944), defibrillators (1947), ventilator (1949), penggantian panggul (1969), jantung buatan (1963), ultrasounds diagnostic (1965), kateter balon (1969), implant koklear (1969), bedah mata laser (1073), positron emission tomography (PET – 1976), magnetic resonance imaging (MRI 1980), bedah robot (1985), stent intravascular (1988).
Teknologi alat yang diimplantasi dalam tubuh juga mengalami banyak kemajuan. Penemuan bahan materi yang tidak memicu thrombosis dan reaksi hypersensitif atau disebut lebih bio kompatibilitas dengan tubuh telah memungkinkan berkembangnya teknologi implant, dari mulai stent coroner hingga hip replacement. Bahkan alat alat ini sekarang dengan bantuan desain computer dan mesin produksi presisi tinggi telah mampu dibuat secara khusus bagi setiap individu atau sesuai kondisi pasien (personalized medicine). Begitupun pada kemajuan teknologi miniatur, yang memungkinkan diperkecilnya ukuran alat elektronik yang dibuat yang juga ditunjang oleh kemajuan teknologi batere, seprti kemajuan pada alat pace maker, dan cochlear implant.
Beberapa perubahan besar dalam teknologi medis modern yang telah terjadi sekarang ini terutama dalam bidang pencitraan. Kemajuan dalam teknologi 3D pada CT dan MRI selain membantu diagnosis, saat ini dapat membantu dalam menuntun prosedur intervensi, menjadi lebih terarah untuk langsung ke area targetnya dengan prinsip invasive yang minimal. Hasil pencitraan data berbasis digital dari berbagai alat ini dapat difusikan dan digunakan pada berbgai tahapan dari mulai preoperative, intraoperative dan post operatif.
Perkembangan Endoskopi di Indonesia diawali dengan penggunaan Endoskopi kaku yang kemungkinan sudah dimulai sejak sebelum Perang Dunia II yaitu dengan alat Rektosigmoidoskopi, sedangkan Gastrokop kaku belum pernah di laporkan penggunaannya di Indonesia.
Pada tahun 1958 Pang mempelopori penggunaan Laparaskopi tanpa kamera. Pada tahun1967 Gastroskop lentur pertama dilakukan di Indonesia oleh Sumadibrata, baru selanjutnya gastrop lentur (Olympus GTFA) dipakai oleh Sudirman di RSUP Dr. Hasan Sadikin Bandung (1971) dan oleh Simadibrata di RS Dr. Cipto Mangunkusumo Jakarta. Selanjutnya berdirilah Perhimpunan Endoskopi Gastrointestinal Indonesia (PEGI) pada tahun 1974 yang diketuai oleh Pang.
penyuntikan ethoxy sclerol. Pada tahun 1984 Rani dkk melakukan kauterisasi endoskopik terhadap 3 penderita striktur esofagus.
2.1.3 Perawatan endoscopi
Alat endoscopi merupakan alat canggih dengan harga yang cukup mahal. Perawatan endoscopi beserta kelengkapannya merupakan salah satu factor penting didalam menunjang keberhasilan tindakan endoscopi dan mempertahankan alat tetap awet dan tidak rusak. Konsep pemeliharaan alat meliputi :
1. Handling alat
Alat harus diperlakukan dengan halus dan penuh kasih saying. Tahapan yang harus diperhatikan dengan sungguh – sungguh untuk mencegah kerusakan alat dimulai dari cara pengambilan alat dari lemari penyimpanan, membawa alat ketempat pemeriksaan, meletakkan alat pada sandaran endoscopi atau meja pemeriksaan, memasang alat pada sumber cahaya, saat memulai tindakan, waktu maneuver, observasi dan waktu menarik alat dari pasien, melepas alat dari sumber cahaya, membersihkan alat, mengeringkan serta mengembalikannya lagi kelemari penyimpanan.
2. Penyimpanan
Tempat penyimpanan alat harus mempunyai suhu konstan dibawah 200C. Kelembaban diusahakan stabil dengan memelihara sica gel yang harus selalu diganti, bebas jamur dan bakteri. Lemari penyimpanan endoscopi didesain sesuai kebutuhan, sandaran dibuat dengan kemiringan 600 dengan dilapisi peredam untuk melindungi dari benturan.
3. Pembersihan
2.2 Anatomi dan Fisiologi kandung empedu
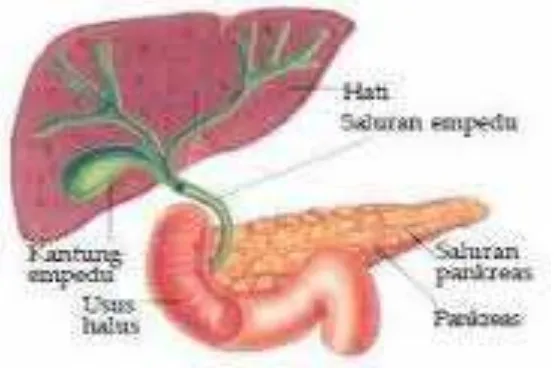
Kandung empedu bentuknya seperti kantong, organ berongga yang panjangnya sekitar 10 cm, terletak dalam suatu fosa yang menegaskan batas anatomi antara lobus hati kanan dan kiri. Kandung empedu merupakan kantong berongga berbentuk bulat lonjong seperti buah advokat tepat di bawah lobus kanan hati. Kandung empedu mempunyai fundus, korpus, dan kolum. Fundus bentuknya bulat,ujung buntu dari kandung empedu yang sedikit memanjang di atas tepi hati. Korpusmerupakan bagian terbesar dari kandung empedu. Kolum adalah bagian yang sempitdari kandung empedu yang terletak antara korpus dan daerah duktus sistika. Empedu yang disekresi secara terus-menerus oleh hati masuk ke saluran empedu yang kecil dalam hati. Saluran empedu yang kecil bersatu membentuk dua saluran lebih besar yang keluar dari permukaan bawah hati sebagai duktus hepatikus kanan dan kiri yang segera bersatu membentuk duktus hepatikus komunis. Duktus hepatikus bergabung dengan duktus sistikus membentuk duktus koledokus.
2.2 1 Fisiologi
Fungsi kandung empedu, yaitu:
a. Tempat menyimpan cairan empedu dan memekatkan cairan empedu yang ada di dalamnya dengan cara mengabsorpsi air dan elektrolit. Cairan empedu ini adalah cairan elektrolit yang dihasilkan oleh sel hati.
b. Garam empedu menyebabkan meningkatnya kelarutan kolesterol, lemak dan vitamin yang larut dalam lemak, sehingga membantu penyerapannya dari usus. Hemoglobin yang berasal dari penghancuran sel darah merah diubah menjadi bilirubin (pigmen utama dalam empedu) dan dibuang ke dalam empedu. Kandung empedu mampu menyimpan 40-60 ml empedu. Diluar waktu makan, empedu disimpan sementara di dalam kandung empedu. Empedu hati tidak dapat segera masuk ke duodenum, akan tetapi setelah melewati duktus hepatikus, empedu masuk ke duktus sistikus dan ke kandung empedu. Dalam kandung empedu, pembuluh limfe dan pembuluh darah mengabsorpsi air dari garam-garam anorganik, sehingga empedu dalam kandung empedu kira-kira lima kali lebih pekat dibandingkan empedu hati. Empedu disimpan dalam kandung empedu selama periode interdigestif dan diantarkan ke duodenum setelah rangsangan makanan. Pengaliran cairan empedu diatur oleh 3 faktor, yaitu sekresi empedu oleh hati, kontraksi kandung empedu, dan tahanan sfingter koledokus. Dalam keadaan puasa, empedu yang diproduksi akan dialih-alirkan ke dalam kandung empedu. Setelah makan, kandung empedu berkontraksi, sfingter relaksasi, dan empedu mengalir ke duodenum.
2.2 2 Gambaran Klinis
yang berat pada perut atas bagian kanan) jika ductus sistikus tersumbat oleh batu, sehingga timbul rasa sakit perut yang berat dan menjalar ke punggung atau bahu. Mual dan muntah sering kali berkaitan dengan serangan kolik biliaris. Sekali serangan kolik biliaris dimulai, serangan ini cenderung makin meningkat frekuensi dan intensitasnya. Gejala yang lain seperti demam, nyeri seluruh permukaan perut, perut terasa melilit, perut terasa kembung, dan lain-lain.
2.2 3 Komplikasi 2.2.3.1 Kolesistisis
Kolesistisis adalah Peradangan kandung empedu, saluran kandung empedu tersumbat oleh batu empedu, menyebabkan infeksi dan peradangan kandung empedu.
2.2.3.2 Kolangitis
Kolangitis adalah peradangan pada saluran empedu, terjadi karena infeksi yang menyebar melalui saluran-saluran dari usus kecil setelah saluran-saluran menjadi terhalang oleh sebuah batu empedu.
2.2.3.3 Hidrops
Obstruksi kronis dari kandung empedu dapat menimbulkan hidrops kandung empedu. Dalam keadaan ini, tidak ada peradangan akut dan sindrom yang berkaitan dengannya. Hidrops biasanya disebabkan oleh obstruksi duktus sistikus sehingga tidak dapat diisi lagi empedu pada kandung empedu yang normal. Kolesistektomi bersifat kuratif.
2.2.3.4 Empiema
2.2.4 Keluhan Penderita Kolelitiasis Berdasarkan Lokasi Batu Empedu
Istilah kolelitiasis menunjukkan penyakit batu empedu yang dapat ditemukan di dalam kandung empedu, saluran empedu, atau pada kedua-duanya. Terbentuknya
batu empedu tidak selalu memunculkan gejala pada penderitanya. Gejala yang dirasakan pada penderita batu empedu tergantung dari lokasi tempat batu empedu berada. Batu empedu dapat masuk ke dalam usus halus ataupun ke usus besar lalu terbuang melalui saluran cerna sehingga tidak memunculkan keluhan apapun pada penderitanya.
2.2.5 Batu Empedu
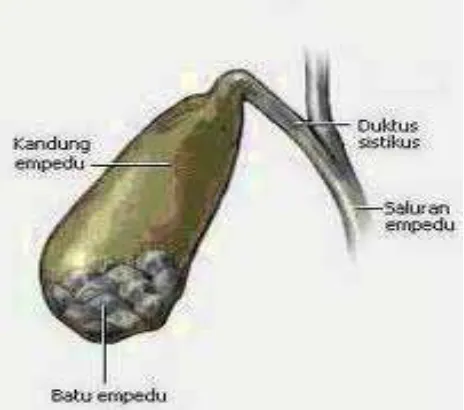
Batu empedu merupakan bahan kristalin yang dibentuk oleh tubuh yang mengalami penimbunan. Batu empedu dapat terjadi disepanjang sistem empedu, meliputi kantung empedu dan juga saluran empedu. Batu empedu dapat bervariasi ukurannya, dari sebesar pasir hingga sebesar bola golf. Jumlah yang terbentuk juga bisa mencapai beberapa ribu. Bentuknya juga berbeda-beda tergantung dari jenis kandungannya.
Gambar 2.3 Batu empedu pada kandung empedu
Secara garis besar, batu empedu dapat dibedakan menjadi 2 jenis : 2.5.1. Batu kolesterol
pengangkut kolesterol, baik misel dan vesikel, akan bergabung menjadi vesikel multilapis. Vesikel ini dengan adanya protein musin akan membentuk Kristal kolesterol. Kristal kolesterol yang terfragmentasi pada akhirnya akan di lem (disatukan) oleh protein empedu membentuk batu kolesterol.
Jenis kolesterol ini merupakan 80% dari keseluruhan batu empedu. Penampakannya biasanya berwarna hijau, namun dapat juga putih atau kuning. Batu kolesterol dapat terbentuk jika empedu mengandung terlalu banyak kolesterol dibadingkan dengan garam empedu. Selain itu 2 faktor yang berperan dalam pembentukan batu kolesterol adalah seberapa baik kantung empedu kita berkontraksi untuk mengeluarkan empedu dan adanya protein dalam hati yang berperan untuk menghambat masuknya kolesterol kedalam batu empedu.
Kenaikan hormon estrogen (kehamilan, mendapat terapi hormon, dan KB) dapat meningkatkan kandungan kolesterol dalam empedu dan mengurangi kontraksinya, sehingga mempermudah pembentukan batu empedu.
2.5.2. Batu pigmen
Batu jenis ini berukuran kecil, berwarna gelap dan terbuat dari bilirubin atau kalsium. Berjumlah sekitar 20% dari keseluruhan batu empedu. Biasanya batu jenis ini dijumpai pada pasien-pasien dengan keadaan/penyakit sirosis, infeksi saluran empedu, kelainan darah yang bersifat menurun, dan anemis sickle cell. Jika saluran empedu tersumbat, maka bakteri akan tumbuh dan segera menimbulkan infeksi di dalam saluran. Bakteri bisa menyebar melalui aliran darah dan menyebabkan infeksi di bagian tubuh lainnya.
Penyebab
Biasanya batu empedu banyak dijumpai pada wanita yang : Berusia lebih dari 40 tahun
Kegemukan
Tidak mempunyai anak (fertil) Mempunyai faktor keturunan
lain yang mungkin mempunyai peranan dalam pembentukan batu empedu adalah kehilangan berat badan yang drastis, kesulitan buang air besar, sedikit makan ikan, dan konsumsi rendah folat, kalsium, dan vitamin. Namun, anggur dan roti gandum dapat menurunkan risiko terjadinya batu empedu.
2.5.3. Gejala batu empedu
Biasanya batu empedu pada awalnya tidak memberikan keluhan apa-apa. Namun, jika sudah berukuran lebih dari 8mm (kemungkinan terjadi penyumbatan saluran empedu lebih besar) barulah akan menimbulkan gejala. Karena pada dasarnya kantung empedu itu berkontraksi, maka batu yang ada di kantung empedu akan berusaha didorong keluar, hingga pada suatu keadaan (batu yang berukuran besar), batu yang terdorong keluar akan menyangkut di saluran empedu. Keluhan utamanya berupa nyeri (biasanya hilang timbul) yang sangat hebat di perut kanan atas yang menjadi semakin hebat seiring dengan waktu (dalam beberapa jam). Dapat juga dirasakan nyeri pada punggung (diantara kedua tulang belikat) atau pada pundak kanan.
Serangan nyeri ini biasanya timbul setelah makan makanan berlemak dan sering terjadi pada malam hari. Gejala nyeri ini mirip dengan nyeri yang dirasakan jika seseorang menderita batu ginjal. Salah satu cara untuk mengurangi nyeri ini adalah dengan minum banyak air pada awal serangan. Cara lain adalah dengan mengonsumsi magnesium diikuti dengan minum cairan yang pahit seperti kopi satu jam kemudian. Cairan yang pahit menstimulasi laju aliran empedu. Penelitian menunjukkan rendahnya angka kejadian batu empedu pada peminum kopi. Selain nyeri, terdapat beberapa gejala lainnya. Seperti mual dan muntah, kentut, dan diare. Jika gejala yang telah disebutkan terdahulu disertai dengan demam (tidak terlalu tinggi), mata atau kulit menjadi kuning, dan tinja berwarna seperti dempul.
2.6 Epidemiologi
Faktor etnis dan genetic berperan penting dalam pembentukan batu empedu. Selain itu, penyakit batu empedu juga relative rendah di Okinawa Jepang. Sementara itu, 89 % wanita suku Indian Pima di Arizona Selatan yang berusia diatas 65 tahun mempunyai batu empedu. Batu empedu dapat terjadi dengan atau tanpa factor resiko dibawah ini. Namun, semakin banyak factor resiko yang dimiliki seseorang, semakin besar kemungkinan untuk terjadinya batu empedu.
2.6.1 Jenis Kelamin
Wanita mempunyai resiko 3 kali lipat untuk terkena batu empedu dibandingkan dengan pria. Ini dikarenakan oleh hormone esterogen berpengaruh terhadap peningkatan eskresi kolesterol oleh kandung empedu. Kehamilan, yang meningkatkan kadar esterogen juga meningkatkan resiko terkena batu empedu. Penggunaan pil kontrasepsi dan terapi hormone (esterogen) dapat meningkatkan kolesterol dalam kandung empedu dan penurunan aktivitis pengosongan kandung empedu.
2.6.2 Usia
Resiko untuk terkena batu empedu meningkat sejalan dengan bertambahnya usia. Orang dengan usia > 60 tahun lebih cenderung untuk terkena batu empedu dibandingkan dengan orang usia yang lebih muda.
2.6.3 Berat badan
Orang dengan Body Mass Index (BMI) tinggi, mempunyai resiko lebih tinggi untuk terjadi batu empedu. Ini dikarenakan dengan tingginy BMI maka kadar kolesterol dalam kandung empedu pun tinggi, dan juga mengurasi garam empedu serta mengurangi kontraksi/pengosongan kandung empedu.
2.6.4 Makanan
2.6.5 Riwayat keluarga
Orang dengan riwayat keluarga batu empedu mempunyai resiko lebih besar dibandingkan dengan tanpa riwayat keluarga.
2.6.6 Aktifitas fisik
Kurangnya aktifitas fisik berhubungan dengan peningkatan resiko terjadi batu empedu. Ini mungkin disebabkan oleh kandung empedu lebih sedikit berkontraksi.
2.6.8 Penyakit usus halus
Penyakit yang dilaporkan berhubungan dengan batu empedu adalah crhon disease, diabetes, anemia sel sabit, trauma, dan ileus paralitik .
2.6.9 Nutrisi intravena jangka lama
Nutirisi intravea jangka lama mengakibatkan kandung empedu tidak terstimulasi untuk berkontraksi, karena tidak ada makanan/nutrisi yang melewati intestinal. Sehingga resiko untuk terbentuknya batu menjadi meningkat dalam kandung empedu.
2.7 Komplikasi – komplikasi batu empedu
Batu empedu dapat menyebabkan penyumbatan pada saluran empedu atau pindah ke dalam sistem pencernaan. Inilah yang biasanya menyebabkan komplikasi serius.
2.7.1 Radang Kantong Empedu Akut
Kolesistitis atau radang kantong empedu akut terjadi saat cairan empedu menumpuk dalam kantong empedu karena ada batu empedu yang menyumbat saluran keluarnya cairan itu.
Antibiotik umumnya digunakan sebagai penanganan pertama untuk mengatasi infeksi sebelum operasi pengangkatan kantong empedu dilakukan. Prosedur yang digunakan biasanya adalah operasi ‘lubang kunci’.
2.7.2 Abses kantong empedu
Nanah terkadang dapat muncul dalam kantong empedu akibat infeksi yang parah. Jika ini terjadi, penanganan dengan antibiotik saja tidak cukup dan nanah akan perlu disedot.
2.7.3 Peritonitis
Peritonitis adalah inflamasi pada lapisan perut sebelah dalam yang dikenal sebagai peritoneum. Komplikasi ini terjadi akibat pecahnya kantong empedu yang mengalami peradangan parah. Penanganannya meliputi:
• Infus antibiotik.
• Operasi untuk mengangkat bagian peritoneum yang mengalami kerusakan parah.
2.7.4 Penyumbatan Saluran Empedu
Tersumbatnya saluran empedu oleh batu membuat saluran ini menjadi rentan terserang bakteri penyebab infeksi. Komplikasi ini umumnya dapat ditangani dengan antibiotik dan prosedur kolangiopankreatografi retrograd endoskopik (ERCP). Gejala pada infeksi ini adalah sakit di perut bagian atas yang menjalar ke tulang belikat, sakit kuning, demam tinggi, dan linglung.
2.7.5 Pankreatitis Akut
Pankreatitis akut juga merupakan salah satu komplikasi yang dapat terjadi jika batu empedu keluar dan menyumbat saluran pankreas. Peradangan pankreas ini akan menyebabkan sakit yang hebat pada bagian tengah perut. Rasa sakit ini akan bertambah parah dan menjalar ke punggung, terutama setelah makan.
Posisi bungkuk atau meringkuk mungkin dapat membantu meringankan sakit perut akibat pankreatitis akut. Komplikasi ini tidak dapat disembuhkan dengan pengobatan medis khusus. Tujuan penanganan hanya untuk menopang fungsi tubuh sampai peradangan mereda dengan sendirinya. Perawatan di rumah sakit umumnya berlangsung sekitar satu minggu sebelum pasien diizinkan pulang.
2.7.6 Kanker Kantong Empedu
Penderita batu empedu memiliki risiko lebih tinggi untuk terkena kanker kantong empedu. Walau demikian, kemungkinan terjadinya sangat jarang, bahkan bagi orang yang berisiko tinggi karena faktor keturunan sekali pun. Operasi pengangkatan kantong empedu akan dianjurkan untuk mencegah kanker. Terutama jika Anda mempunyai tingkat kalsium yang tinggi di dalam kantong empedu. Gejala kanker ini hampir sama dengan penyakit batu empedu yang meliputi sakit perut, demam tinggi, serta sakit kuning.
2.8 ENDOSCOPIC RETROGRADE CHEOLANGIO PANCREATOGRAPHY (ERCP)
Gambar 2.4 Alat ERCP
ERCP digunakan terutama untuk mendiagnosa dan mengobati kondisi saluran empedu, termasuk kebocoran (dari trauma dan operasi), dan kanker. ERCP dapat dilakukan untuk alasan diagnostik dan terapi, meskipun pengembangan lebih aman dan relatif tidak invasif seperti dan terapi.
ERCP merupkan tindakan yang langsung dan invasif untuk mempelajari
traktus biliaris dan sistem duktus pankreatikus. Ditangan yang berpengalaman
ERCP mempunyai keberhasilan yang cukup tinggi dan tingkat keakuratan atau
ketepatan kurang lebih 90%.
Indikasi pemeriksaan ERCP yaitu :
A. Pendeita ikterus yang tidak atau belum dapat ditentukan penyebabnya
apakah sumbatan pada duktus biliaris intra atau ekstra hepatik seperti :
- Batu saluran empedu
- Striktur saluran empedu
- Sclerosing cholangitis
- Kista duktus kholedokhus
B. Pemeriksaan pada penyakit pankreas atau diduga ada kelainan pankreas
serta untuk menentukan klainan baik yang jinak maupun ganas sperti :
- Keganasan pada sistem hepatobilier dan pankreas
- Pankreatitis kronis
- Tumor pankreas
- Metastase tumor ke sistem biliaris atau pankreas.
Kelainan saluran empedu baik yang intra hepatik maupun ekstra hepatik
memberikan gambaran misalnya fibrosis menyebabkan gambaran kontour
ireguler dengan bagian-bagian striktur dan melebar. Gambaran ini terlihat pada
daerah sclerosing cholangitis. Penyempitan lokal karena infiltra tumor
menyebabkan dilatasi pada daerah proksimal obstruksi. Salah satu penyebab
tersering dari tersumbatnya duktus biliaris ekstra hepatal adalah kholedokolitiasis,
tampak gambaran defect pengisian yang radioluscen. Penyakit yang dapat
menyebabkan penyumbatan di daerah distal duktus biliaris adalah berbagai
jenis tumor primer seperti :
- Karsinoma primer saluran empedu
- Metastase karsinoma
- Karsinoma kaput pankreas
- Pankreatitis kronis
Bila terdapat striktur duktus biliaris dan permukaan mukosa duktus biliaris
ireguler, kemungkinan suatu infilrasi tumor. Karsinoma pankreas dan pankreatitis
kronis selalu menyebabkan striktur kedua saluran. Pada pankreatitis kronis
terjadi atrofi parenkin pankreas, duktus pankreatikus utama dan
cabang-cabangnya dapat berdilatasi dan ireguler serta kadang-kadang dapat terlihat
gambaran striktur. Sering juga diketemukan kalsifikasi dan batu di dalam
duktus pankreatikus. Gambaran pada karsinoma pankreas adalah striktur dan
penyumbatan duktus pankreatikus dengan terputusnya cabang ke lateral serta
duktus biliaris. Tumor dapat mengalami nekrotik dan kontran mungkin dapat
masuk kedalam tumor. Striktur karena keganasan dapat menyerupai striktur
karena proses jinak. Biasanya dilakukan aspirasi yang diambil melalui kanul
untuk kemudian dilakukan pemeriksaan sitologi. Akurasi deteksi karsinoma
pankrea dengan ERCP cukup tinggi sampai 97%.
2.9 Kontras media
Bahan Kontras merupakan senyawa-senyawa yang digunakan untuk
meningkatkan visualisasi (visibility) struktur-struktur internal pada sebuah
pencitraan diagnostic medik. Bahan kontras dipakai pada pencitraan dengan
sinar-X untuk meningkatkan daya attenuasi sinar-sinar-X (Bahan kontras positif) yang akan
dibahas lebih luas disini atau menurunkan daya attenuasi sinar-X (bahan kontras
negative dengan bahan dasar udara atau gas). Selain itu bahan kontras juga
digunakan dalam pemeriksaan MRI (Magnetic Resonance Imaging), namun
metode ini tidak didasarkan pada sinar-X tetapi mengubah sifat-sifat magnetic
dari inti hidrogen yang menyerap bahan kontras tersebut.
Penggunaan media kontras pada pemerikasaan radiologi bermula dari
percobaan Tuffier pada tahun 1897, dimana dalam percobaannya ia memasukkan
kawat kedalam ureter melalui keteter., sehingga terjadi bayangan ureter dalam
radiograf. Percobaan selanjutnya yaitu dengan menggunakan kontras cair untuk
menggambarkan anatomi dari traktus urinarius. Kontras tersebut diantaranya :
sebagainya. Berangsur-angsur metode tersebut mulai ditinggalkan karena
menimbulkan komplikasi yang berbahaya. Infeksi, trauma jaringan, terjadinya
emboli, dan deposit perak dalam ginjal merupakan akibat sampingan yang tidak
bisa dihindari.
Berpijak dari pengalaman-pengalaman terdahulu kemudian para ahli
radiologi sepakat untuk megadakan pembaharuan dalam pemakaian media kontras
pada pemeriksaan radiologi. Dan pada tahun 1928 seorang ahli urologi, Dr.Moses
Swick bekerjasama dengan Prof.Lichtwitz,Binz, Rath, dan Lichtenberg
memperkenalkan penemuannya tentang media kontras iodium water-soluble yang
digunakan dalam pemeriksaan urografi secara intravena. Media kotras yang
berhasil disintesa, diantranya dalah :sodium iodopyridone-N-acetic acid yang
disebut Urosectan-B (Iopax), dan sodium oidomethamate yang disebut
Uroselectan-B (Neoiopax). Dari segi radiograf kedua macam media kotras
tersebut memberikan hasil yang memuaskan, namun dari pasiennya masih
menimbulkan efek yang merugikan, yaitu : mual dan muntah. Selanjutnya
Dr.Swick dan kawan-kawan melanjutkan usahanya dengan mengembangkan
Iodopyracet yang sementara waktu bisa menggantikan kedudukan Neoiopax
dalam pemerikasaan Urografi intra vena.
Usaha mengembangkan media kontras pun terus berlanjut. Mulai
pertengahan tahun 1950 semua jenis media kontras untuk pemakaian secara
intravaskuler untuk pemakaian secara intravaskular mulai mengalami pergantian.
Mulai periode ini media kontras intravaskular menggunakan molekul asam
benzoat sebagai bahan dasarnya dengan mengikat tiga atom iodium. Dari hasil uji
coba membukt ikan bahwa media kontras jenis ini memiliki kelebihan dibanding
dengan jenis media kontras sebelumnya. Jenis media kontras tersebut
diantarannya ; acetrizoate dibuat tahun 1950, diatrizoate tahun 1954, metrizoate
tahun 1961, iothalamate tahun 1962, iodamide tahun 1965 dan ioxithalamate
tahun 1968.
Akhirnya media kontras yang dapat pula digunakan secara intravaskular
secara kontinyu terus mengalami penyempurnaan. Dari hasil penelitian
keracunan pada pasien. Kemudian mulai tahun 1969 dr.Torsten Almen
mengembangkan jenis media kontras non-ionik dengan osmolalitas yang cukup
rendah. Mula-mula ia mengadakan penelitian terhadap keluarga Metrizamide yang
sebelumnya dipakai pada pemeriksaan mielografi. Dengan diciptakannya media
kontras water soluble untuk pemeriksaaan mielografi, penggunaan secara
intravaskular mulai dipelajari.
Hasil akhir penelitian memberikan jalan yang terbaik untuk segala macam
pemeriksaan radiologi yang menggunakan media kontras iodium non-ionik
water-soluble secara intravaskular Ada dua jenis bahan baku dasar dari bahan kontras
positif yang digunakan dalam pemeriksaan dengan sinar-X yaitu barium dan
iodium. Sebuah tipe bahan kontras lain yang sudah lama adalah Thorotrast dengan
senyawa dasar thorium dioksida, tapi penggunaannya telah dihentikan karena
terbukti bersifat karsinogen.
2.9.1 Pengertian
Kontras Media mampu membedakan jaringan-jaringan pada gambar foto
rontgen digunakan untuk membedakan jaringan-jaringan yang tidak terlihat dalam
radiografi biasa. Dapat tampak karena perbedaan berat atom bagian tubuh dengan
bahan kontras.
a. Syarat-syarat Bahan Kontras Media :
1. Tidak merupakan racun dalam tubuh.
2. Dalam konsentrasi yang rendah telah dapat membuat perbedaan densitas
yang cukup.
3. Mudah cara pemakaiannnya.
4. Secara ekonomi tidak mahal dan mudah diperoleh dipasaran.
5. Mudah dikeluarkan dari dalam tubuh/larut sehingga tidak mengganggu
2.9.2 Guna Kontras Media
1. Memperlihatkan bentuk anatomi dari bagian yang diperiksa.
2. Memperlihatkan fungsi organ yang diperiksa.
3. Setelah kontras media masuk melalui pembuluh darah, dia tidak menetap
disitu tetapi :
4. Difusi ke cairan tubuh, khususnya cairan ekstraseluler.
5. Dalam beberapa saat sampai ke arteri ginjal.
6. Di eksresi oleh ginjal ke dalam Calic Pelvis.
2.9.3 Pengaruh Ion
Antara kontras media ionik dan non ionik terdapat perbedaan yang jelas,
karena masih mengandung ion dalam pada molekulnya dan yang lain tidak.
Ion-ion dalam cairan kontras media tersebut dapat terlepas dan akan mempengaruhi
struktur jaringan dalam tubuh. Jika disuntikan karena terjadi ion interchange
diantara sel-sel tubuh dengan kontras media ionik yang masuk, hal ini berakibat
efek samping seperti mual dan alergi, muntah, pusing, bahkan panas dan shock
anafilaktik. Ikatan Ion Kontras Media dalam X-Ray :
a. Ionik → kontas media masih mempunyai ikatan dalam molekul
garamnya
b. Non Ionik → kontras media yang tidak mempunyai ion didalam
2.9.4 Jenis Bahan Kontras Media
1. Ionik Monomer
• 3 atom yodium
• ion
• 1 gugus karboxil peranion
• osmolalitas tinggi
2. Ionik Dimer
• 6 atom yodium
• ion
• 1 gugus karboxil dan hidroxil
• osmolalitas rendah
3. Non Ionik Monomer
• 3 atom yodium
• tanpa ion
• tanpa gugus karboxil
• 4 sampai 6 gugus hidroxil
• osmolalitas rendah
4. Non Ionik Dimer
• 6 atom yodium
• tanpa ion
• lebih dari 8 gugus hidroxil
• hiposmolar/isosmolar
2.9.5 Viskositas
Diukur dengan tingkat mengalirnya melalui tabung kapiler kecil dalam
standar tekanan dan temperatur yang ditentukan. Hal ini berhubungan dengan
kekuatan yang perlukan untuk menyuntikan yang membatasi tingkat kecepatan
penyuntikan. Pada kateterisasi diperlukan penyutikan cepat dibandingkan
biasanya, sehingga kontras media yang dipilih adalah yang paling rendah
viskositasnya. Viskositas dapat dikurangi dengan merendahkan tingkat
konsentrasi iodium dan tentu akan berpengaruh pada opasitas gambar. Dapat juga
kontras media dipanaskan pada temperatur tententu untuk mengurangi viskositas
dan sesuai dengan temperatur tubuh.
2.9.6 Osmolalitas
Osmolalitas adalah tekanan osmotik yang terdapat pada partikel yang
dilarutkan dalam suatu larutan tertentu hal ini berpengaruh terhadap toleransi
kontras media pada tubuh. Makin tinggi tekanan osmotik semakin jelek toleransi
kontras media tersebut terhadap tubuh. Kontras media ionik mengalami
pemecahan ion, sedangkan pada non ionik tidak terjadi pemecahan ion. Sehingga
osmolalitas ionik jauh lebih rendah dibandingkan non ionik. Ukuran satuan
osmolaitas = MOSM/Kg H2O.
Pengaruh osmolaitas secara klinis adalah rasa panas, tidak nyaman, nyeri,
kerusakan pada otak dan pembuluh darah, kerusakan pada ginjal, gangguan
2.9.7 Prinsip Fisika Media Kontras Pada Imaging
1. Timbulnya kontras gambaran hitam putih pada imejing dari media kontras
dan jaringan sekitarnya karena prinsip ATENUASI.
2. Atenuasi terjadi bila ada perbedaan penyerapan radiasi sinar-X yang
disebabkan karena nomor atom yang berbeda, kerapatan organ, ketebalan
objek berbeda.
a. Penyebab Reaksi Terhadap Bahan Kontras Media
1. Khemotoksisitas :
• Struktur kimia molekul
• Hidroksil banyak, reaksi rendah
• Ikatan dengan protein plasma/membran sel, memblok enzim,
mengubah fungsi seluler, melepas substasnsi vasoaktif.
2. Osmotaksisitas :
• Efek Osmotik menarik air molekul membran dalam tubuh.
• Hypertonic bahan kontras media terhadap plasma, menyebabkan
rasa sakit (pain), vasodilitasi, hipotensi, kekakuan sel eristrosit.
3. Toksisitas Ion :
• Jumlah ion-ion yang bersentuhan dengan fungsi seluler.
4. Dosis :
• Dosis besar menyebabkan terjadinya reaksi lebih besar.
Sebagian besar reaksi kontras media adalah ringan kontras media non
ionik terbukti lebih sedikit reaksi anafilaktik dari pada kontras media ionik.
Diperkirakan rekasi kontras media non ionik 3-10 kali lebih rendah daripada
kontras media ionik. Kontras media ionik lebih bereaksi dibanding non ionik
tubuh, ion-ion tersebut dilebihkan dan terjadi intercemible didalam sel-sel tubuh
kita dan kontras media ionik mempunyai osmolaritas yang tinggi, maka akan