DEPARTEMEN IKA RSMH PALEMBANG
Acute kidney injury (AKI)
KODE ICD:No.Dokumen No. Revisi
Halaman: Panduan Praktek Klinis Tanggal revisi 8 Juli 2012 Ditetapkan oleh,
Dr. Dahler Bahrun, SpA(K)
Definisi
Keadaan berkurangnya kemampuan ginjal untuk mempertahankan keseimbangan cairan dan
elektrolit, mempertahankan produksi urin yang adekuat dan mengeluarkan zat-zat toksik dari
dalam tubuh, dimana gangguan ini bersifat akut (Andreoli, 2009)
Etiologi
Pre-renal Renal Post-renal
• Hipotensi
• Penurunan volume
intravaskuler (Hipovolemia) - Kehilangan darah (operasi,
trauma, perdarahan saluran cerna)
- Kehilangan cairan melalui saluran cerna (muntah, diare, drainase pipa nasogastrik) - Kehilangan cairan melalui
ginjal (diabetes insipidus, insufisiensi adrenal, pemakaian diuretik)
- Kehilangan darah melalui kulit dan mukosa (hipertermia, luka bakar)
• Penurunan volume intravaskuler efektif
- Penurunan cardiac output (gagal jantung, hipertensi pulmonal, emboli paru) - Vasodilatasi sistemik
(sepsis, anafilaksis, obat vasodilator)
- Third space losses (sindrom nefrotik, sepsis)
• Stenosis arteri renalis
• Sindrom hepatorenal
• Obat-obatan yang
menggganggu autoregulasi dan LFG
- ACEI, ARB, NSAID
• Hipoksia/iskemik ATN
- Lanjutan dari penyebab prerenal (hipotensi, hipovolemia)
- Lesi vaskuler (thrombosis arteri/vena renalis, SHU, DIC)
• Zat nefrotoksik
- Aminoglikosid,amfoterisin B, NSAID, zat kontras, anti kanker
• Kerusakan jaringan - Hemoglobinuria,
mioglobinuria, sindrom lisis tumor
• Penyakit glomerulus - GNAPS, PHS, RPGN,
nefritis lupus
• Nefritis interstisialis
• Obstruksi akibat kelainan anatomi
- Striktur/divertikulum uretra - Obstruksi uretra
- Katup uretra posterior - Obstruksi vesico-ureteric
junction atau pelvic-ureter junction
• Obstruksi akibat benda asing - Batu, bekuan darah, massa
tumor
• Obstruksi fungsional - Neurogenic bladder
Klasifikasi Kriteria RIFLE menetapkan tiga klasifikasi berdasarkan tingkat keparahan yaitu R (Risk for renal disfunction), I (Injury to the kidney), F (Failure of kidney function), serta dua kelompok outcome/luaran yaitu L (Loss of kidney function) dan E (End-stage renal disease)
Kriteria pediatric RIFLE /pRIFLE
Estimated Creatinine Clearence
(eCCl)
Urine Output
Risk
eCCl menurun 25 % <0,5 ml/kgBB/jam selama 8 jamInjury
eCCl menurun 50 % <0,5 ml/kgBB/jam selama 16 jamFailure
eCCl menurun 75 % ataueCCl < 35 ml/menit/1,73 m2
<0,3 ml/kgBB/jam selama 24 jam atau anuria selama 12 jam
Loss
Persisten failure > 4 mingguEnd-stage
End-stage renal disease(persistent failure > 3 bulan)
Sumber: Akcan-Arikan et al.,2007. Modified RIFLE Criteria in Critically Ill Children with Acute Kidney Injury. Kidney Int 71(10): 1028-1035.
Patogenesis
Anamnesis Tanya riwayat kehilangan cairan tubuh seperti diare, muntah, perdarahan, luka bakar ataupun
setelah mendapat terapi cairan yang tidak adekuat. Demikian juga dengan riwayat pemakaian obat-obatan atau zat yang bersifat nefrotoksik seperti obat-obatan, jamu maupun logam berat. Adanya riwayat infeksi atau batu saluran kemih, trauma ataupun konsumsi makanan tertentu seperti jengkol juga sangat bermakna dalam menentukan penyebab AKI post-renal (Noer dkk,
2009).
Pemeriksaan fisik
Hasil pemeriksaan fisik dapat digunakan untuk memperkirakan penyebab AKI dan mengetahui komplikasi yang telah terjadi. AKI yang disebabkan oleh nefritis akut biasanya menunjukkan gejala vaskulitis, ruam dan arthritis. Ditemukannya tanda-tanda dehidrasi, massa intraabdomen, kelainan kongenital ataupun tanda-tanda obstruksi pada saluran kemih merupakan hal yang penting dalam mengenali kemungkinan penyebab AKI. Temuan dari pemeriksaan fisik juga dapat mencerminkan manifestasi komplikasi AKI yaitu berupa hipertensi, gejala kongesti vaskuler akibat volume overload, edema, asites, kejang dan penurunan kesadaran (Noer dkk, 2009; Andreoli, 2009).
Pemeriksaan penunjang
Pemeriksaan rutin:
Anemia merupakan petunjuk adanya riwayat perdarahan ataupun proses hemolisis. Leukositosis, leukopeni, peningkatan laju endap darah menunjukkan kemungkinan sepsis atau nefritis akut. Trombositopenia sering terjadi pada sepsis, DIC dan sindrom hemolitik uremik. Gangguan profil koagulasi menunjukkan adanya kegagalan hepar seperti sindrom hepatorenal maupun DIC (Noer dkk, 2009; Bhimma, 2009).
Peningkatan kadar ureum dan kreatinin serum merupakan petunjuk penting pada AKI, demikian juga dengan adanya gangguan elektrolit dan keseimbangan asam basa menunjukkan bahwa telah terjadi komplikasi AKI akibat gangguan homeostasis ginjal. Pemeriksaan lain yang tak kalah penting adalah urinalisis berupa osmolalitas urin, berat jenis urin, elektrolit urin, fraksi ekskresi natrium dan kreatinin urin. Hasil pemeriksaan menjadi petunjuk untuk membedakan etiologi AKI yaitu prerenal atau intrarenal (Andreoli, 2009).
Saat ini pemeriksaan biomarker sebagai penanda AKI dianggap lebih akurat dibandingkan pemeriksaan standar, biomarker tersebut adalah perubahan kadar neutrophil gelatinase-asociated lipocalin (NGAL) dalam darah dan urin, kadar sistatin C, interleukin (IL)18 serta kidney injury molecule-1/KIM-1 (Devarajan, 2004).
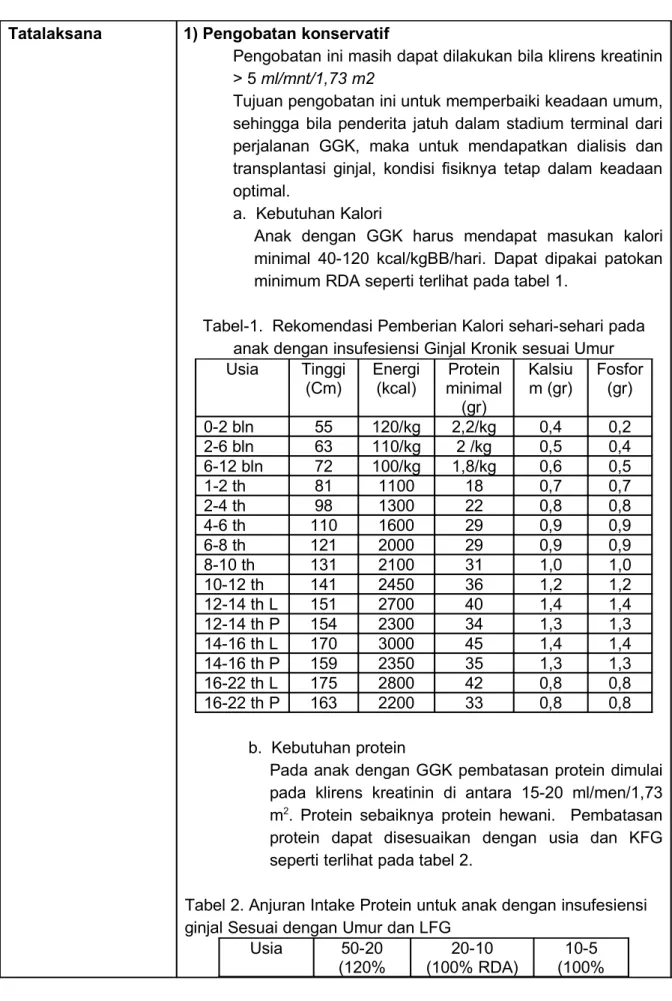
Tatalaksana 1. Terapi konservatif/nondialisis
Terapi AKI prerenal
A. Dehidrasi dengan syok
a. Cairan kristaloid* 20cc/kgBB dalam ½-1 jam sampai tanda vital stabil dan urin 6-10 cc/kgBB/jam b. Jika masih diperlukan pemberian cairan seperti diatas dapat diulangi 1-2 dosis
c. Jika sampai 2-3 jam produksi urin masih negatif lakukan pemasangan kateter d. Jika tidak ditemukan urin di buli-buli berikan furosemid 2mg/kgBB ** e. Jika masih tidak ditemukan urin, terapi seperti AKI renal
II. Perdarahan dengan syok
a. Plasma 20 cc/kgBB dalam ½-1 jam, atau jika tidak tersedia dapat diberikan cairan kristaloid, seperti pada point I-a
b. Transfusi darah jika tersedia (whole blood atau pack red cell ditambah fresh frozen plasma)
c. Jika sampai 2-3 jam produksi urin masih negative lakukan pemasangan kateter d. Jika tidak ditemukan urin di buli-buli berikan furosemid 2 mg/kgBB iv** e. Jika masih tidak ditemukan urin, terapi seperti AKI renal
Sumber: Fitzpatrick et al., 2004. The Child with Acute Renal Failure. Clinical Pediatric Nephrology (3rd Edition). Oxford University Press, New York.
* Normal salin (NS); D5 ¼ NS atau D10 ¼ NS ditambah bicarbonat natrikus ** Manitol dapat diberikan bersama furosemid dengan dosis 0,5gr/kgBB
(2,5cc/kgBB manitol 20%) diberikan selama 10-20 menit.
Jumlah urin 6-10cc/kgBB/jam harus tercapai dalam beberapa jam pertama
Terapi emergensi hiperkalemi
Kadar kalium Terapi 1. Kalium 5,5-7,0mEq/ldengan EKG normal
Kalium exchange resin (kayexalate) 1gr/kgBB per oral atau per rectal
2. Kalium >7,5mEq atau >7,0 meq/l dengan kelainan EKG
Potassium shift/pergeseran kalium dari intrasel ke ekstrasel
Langkah 1.
• Nebulisasi salbutamol 2,5mg (BB <25 kg) dan 5mg (BB >25 kg) atau 4µg/kgBB iv selama 10 menit
• Kalsium glukonas (untuk stabilisasi miokardium) 0,5-1cc/kgBB diencerkan dengan D10% selama 5-10 menit dengan monitoring EKG, segera hentikan jika denyut jantung turun 20x/menit atau frekuensi denyut jantung <100x/menit
Langkah 2.
• Natrium bikarbonat 7,5% 3,3 ml/kgBB atau natrium bikarbonat 8,4% 1-2 cc/kgBB
Langkah 3.
• Jika masih hiperkalemi berikan dekstrose 0,5-1 gr/kgBB/jam (2,5-5cc/kgBB/jam D20% ditambah insulin 0,2-0,5 unit untuk setiap gram glukosa yang diberikan, pertahankan kadar gula darah <300mg/dl
3. Kalium >6,5mEq/l yang persisten
Renal replacement therapy • Peritoneal dialisis
• Hemodialisis
• Hemofiltrasi
Sumber: Cronan, K.M. and Norman, M.E. 2004. Renal and Electrolyte Emergencies. Textbook of Pediatric Medicine (3rd Edition). Lippincott Williams & Wilkins, Philadelphia.
2. Renal Replacement Therapy Indikasi renal replacement therapy
Hiperkalemi persisten
Sindrom uremia dengan resiko ensefalopati dan atau perikarditis BUN >100mg/dl
Hiperkalemia persisten (kadar Kalium serum >6,5meq/l) Asidosis metabolik persisten (kadar HCO3 <10mEq/l)
Gejala volume overload yang resisten furosemid (gagal jantung, edema paru, hipertensi) AKI oliguri akibat SHU atau rhabdomiolisis dengan hemoglobinuria
Gangguan keseimbangan elektrolit persisten (hipo/hipernatremia, hipokalsemia, hiperfosfatemia) Sindrom lisis tumor
Toxin removal
Sumber: Fitzpatrick et al., 2004. The Child with Acute Renal Failure. Clinical Pediatric Nephrology (3rd Edition). Oxford University Press, New York.
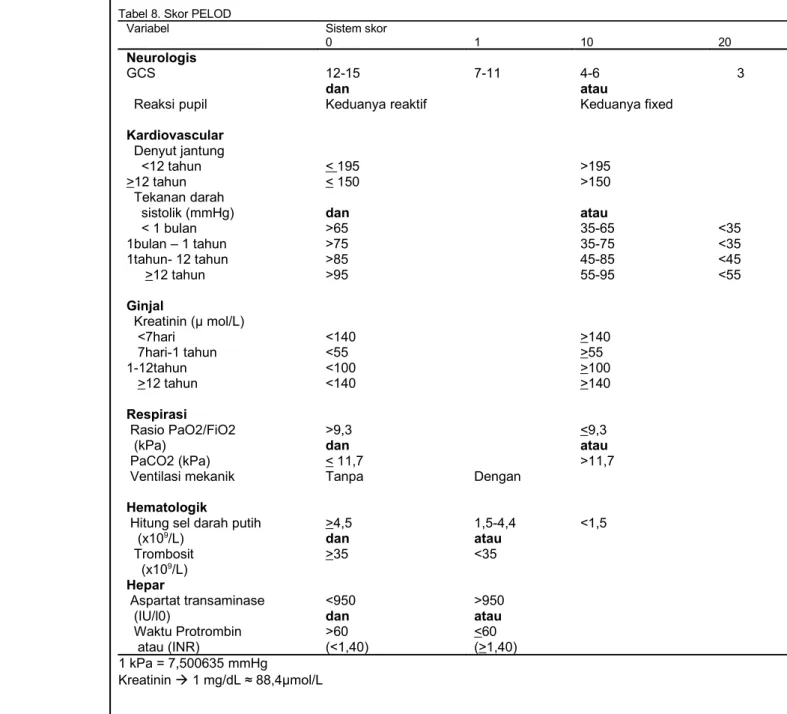
Prognosis Skor PELOD merupakan skor prognostik yang dirancang untuk pengukuran hasil perawatan penderita penyakit kritis. Variabel yang dinilai pada skor PELOD meliputi 6 organ yaitu neurologis, kardiovaskuler, ginjal, respirasi, hematologi dan hepar, penilaian terdiri dari: skor koma Glasgow, reaksi pupil, denyut jantung, tekanan darah, kreatinin, rasio PaO2/FiO2, PaCO2, ventilasi
mekanik, leukosit, trombosit, aspartat transaminasi, dan waktu protrombin
Tabel 8. Skor PELOD
Variabel Sistem skor
0 1 10 20 Neurologis GCS Reaksi pupil Kardiovascular Denyut jantung <12 tahun >12 tahun Tekanan darah sistolik (mmHg) < 1 bulan 1bulan – 1 tahun 1tahun- 12 tahun >12 tahun Ginjal Kreatinin (µ mol/L) <7hari 7hari-1 tahun 1-12tahun >12 tahun Respirasi Rasio PaO2/FiO2 (kPa) PaCO2 (kPa) Ventilasi mekanik Hematologik
Hitung sel darah putih (x109/L) Trombosit (x109/L) Hepar Aspartat transaminase (IU/l0) Waktu Protrombin atau (INR) 12-15 dan Keduanya reaktif < 195 < 150 dan >65 >75 >85 >95 <140 <55 <100 <140 >9,3 dan < 11,7 Tanpa >4,5 dan >35 <950 dan >60 (<1,40) 7-11 Dengan 1,5-4,4 atau <35 >950 atau <60 (>1,40) 4-6 atau Keduanya fixed >195 >150 atau 35-65 35-75 45-85 55-95 >140 >55 >100 >140 <9,3 atau >11,7 <1,5 3 <35 <35 <45 <55 1 kPa = 7,500635 mmHg Kreatinin 1 mg/dL ≈ 88,4µmol/L
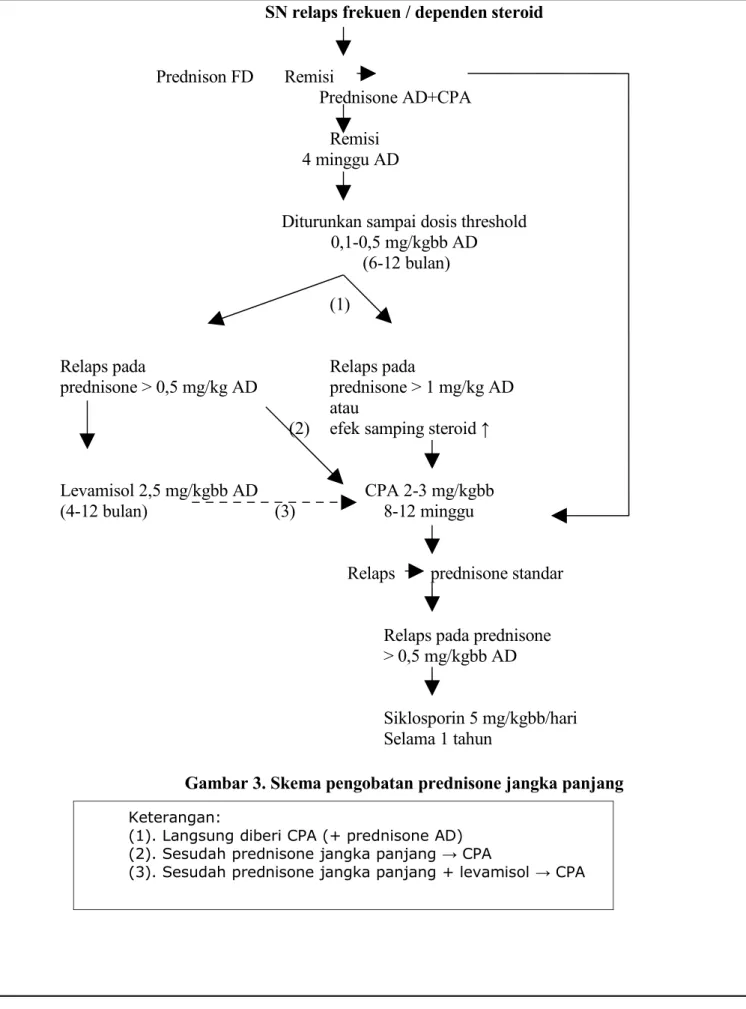
SN relaps frekuen / dependen steroid
Prednison FD Remisi
Prednisone AD+CPA
Remisi
4 minggu AD
Diturunkan sampai dosis threshold
0,1-0,5 mg/kgbb AD
(6-12 bulan)
(1)
Relaps pada
Relaps pada
prednisone > 0,5 mg/kg AD
prednisone > 1 mg/kg AD
atau
(2)
efek samping steroid ↑
Levamisol 2,5 mg/kgbb AD
CPA 2-3 mg/kgbb
(4-12 bulan)
(3)
8-12 minggu
Relaps prednisone standar
Relaps pada prednisone
> 0,5 mg/kgbb AD
Siklosporin 5 mg/kgbb/hari
Selama 1 tahun
Gambar 3. Skema pengobatan prednisone jangka panjang
Keterangan:
(1). Langsung diberi CPA (+ prednisone AD) (2). Sesudah prednisone jangka panjang → CPA
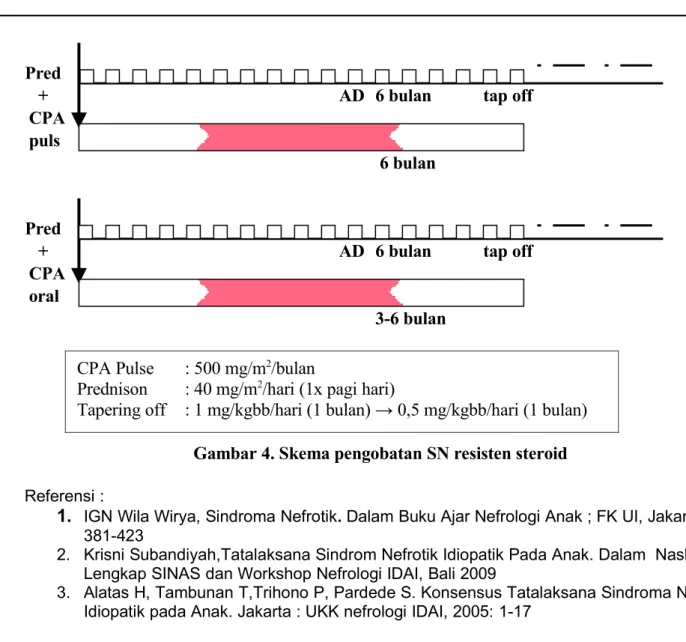
Pred
+
AD 6 bulan
tap off
CPA
puls
6 bulan
Pred
+
AD 6 bulan
tap off
CPA
oral
3-6 bulan
Gambar 4. Skema pengobatan SN resisten steroid
Referensi :1.
IGN Wila Wirya, Sindroma Nefrotik. Dalam Buku Ajar Nefrologi Anak ; FK UI, Jakarta, 2002: 381-4232. Krisni Subandiyah,Tatalaksana Sindrom Nefrotik Idiopatik Pada Anak. Dalam Naskah Lengkap SINAS dan Workshop Nefrologi IDAI, Bali 2009
3. Alatas H, Tambunan T,Trihono P, Pardede S. Konsensus Tatalaksana Sindroma Nefrotik Idiopatik pada Anak. Jakarta : UKK nefrologi IDAI, 2005: 1-17
CPA Pulse
: 500 mg/m
2/bulan
Prednison
: 40 mg/m
2/hari (1x pagi hari)
DEPARTEMEN IKA RSMH PALEMBANG
SINDROM NEFRITIK AKUT KODE ICD:
N00.-No.Dokumen No. Revisi
Halaman: Panduan Praktek Klinis Tanggal revisi 25 Juni 2011 Ditetapkan oleh,
Dr. Dahler Bahrun, SpA(K)
Definisi SNA adalah kumpu1an gejala-gejala nefritis yang timbul secara mendadak, terdiri atas hernaturia proteinuria, silinderuria (terutama selinder eritrosit), dengan atau tanpa disertai hipertensi, edema, kongestif vaskuler atau gagal ginjal akut sebagai akibat dari suatu proses peradangan yang lazimnya ditimbulkan oleh reaksi imunologik pada ginjal yang secara spesifik mengenai glomeruli.
Etiologi a. Faktor infeksi
Nefritis yang timbul setelah infeksi Streptococcus beta
hemolyticus
(Glomerulonefritis akut pasca streptococcus)
Nefritis yang berhubungan dengan infeksi sistemik lain
endokarditis bakterialis subakut dan shunt nepritis. b. Penyakit multisistemik antara lain:
Lupus eritematosus sistemik (LES) Purpura Henoch Schonlein (PHS)
c. Penyakit ginjal primer d. Nefropati IgA
Patogenesis Komplek imun atau anti glomerular basement membrane (GBM) antibodies yang mengendap/berlokasi pada glomeruli-aktivasi komplemen jalur klasik atau altenatif dan sistem koagulasi peradangan glomeruli
a. Hematuria proteinuria dan silinderuria (terutama silinder eritrosit)
b.
Aliran darah ginjal ↓ laju filtrasi glomeruler (LFG) ↓ oliguria retensi air dan garam → edema, hipervolemia, kongesti vaskuler (hipertensi, edema paru dengan gejala sesak napas, ronki, kardiomegali). Azotemia, hiperkreatinemia, asidemia, hiperkalemia, hipokalsemia dan hiperposfatemia semakin nyata, bila LFG sangat menurun.c.
Hipoperfusi aktivasi sistem renin-angiotensin. Angiotensin 2 yang bersifat vasokonstriksi perifer perfusi ginjal makin menurun. LFG makin turun disarnping timbulnya hipertensi. Angiotensin 2 yang meningkat merangsang kortek adrenal melepaskan aldosteron retensi air dan garam hipervolemia →hipertensi.Klasifikasi a. SNA dengan hipokomplemenemia, dapat asimtomatis atau simtomatis. Termasuk kelompok ini antara lain adalah
a.1 Glomerulonefritis akut pasca infeksi streptococcus (GNAPS). a.2. Glomerulonefritis yang berhubungan dengan infeksi sistemik
seperti:
- Endokarditis bakterialis akut/sub akut - Shunt nephritis
a.3. Glomerulonefritis proliferatif membranosa
a.4. Nefritis yang berhubungan dengan LES (nefritis lupus)
b. Sindroma nefritis akut dengan normokomplemenemia (dapat asimtomatis atau simtomatis). Termasuk kelompok ini antara lain adalah:
b.1 Nefritis yang berhubungan dengan PHS b.2 Nefropati IgA
Kriteria diagnosis a. Anamnesis b. Pemeriksaan fisik c. Pemeriksaan penunjang
Anamnesis Cari penyebab dengan melakukan anamnesis, pemeriksaan fisik dan penunjang.
a. Penyebab SNA dengan hipokomplementemia
1) GNAPS
Riwayat ISPA atau infeksi kulit, dengan atau tanpa disertai oliguria. Sembab pada muka sewaktu bangun tidur, kadang-kadang ada keluhan sakit kepala. Bisa juga dijumpai riwayat kontak dengan keluarga yang menderita GNAPS (pada suatu epidemi).
2) Endokarditis bakterialis subakut
Riwayat panas lama, adanya penyakit jantung kongenital/didapat, yang diikuti oleh kemih berwarna seperti coca cola (hematuria makroskopis). 3) Shunt nephritis
Riwayat pemasangan shunt atrioventrikulo-atrial / peritoneal untuk penanggulangan hidrosefalus, panas lama, muntah, sakit kepala, gangguan penglihatan, kejang-kejang, penurunan kesadaran.
4) SLE
Keluhan dapat berupa panas lama, berat badan turun, anoreksia, nausea, muntah, sakit kepala, depresi, psikosis, kejang, ruam pada kulit
b. SNA dengan normokomplenemia
1) Purpura Henoch-Schonlein (PHS)
Riwayat ruam pada kulit, sakit sendi dan gangguan gastrointestinal (mual, muntah, nyeri abdomen, diare berdarah atau melena) dan serangan hematuria.
2) Nefropati IgA
Kecurigaan bila timbulnya serangan hematuria makroskopis secara akut dipicu oleh suatu episode panas yang berhubungan dengan ISPA. Hematuria makroskopis biasanya bersifat sementara dan akan hilang bila ISPA mereda, namun akan berulang kembali bila penderita mengalami panas yang berkaitan dengan ISPA. Diantara 2 episode, biasanya penderita tidak menunjukkan gejala kecuali hematuria mikroskopis dengan proteinuria ringan masih ditemukan pada urinalisis. Edema, hipertensi dan penurunan fungsi ginjal biasanya tidak ditemukan.
Pemeriksaan fisik a. Penyebab SNA dengan hipokomplementemia
1) GNAPS
Edema, hipertensi, kadang-kadang gejala-gejala kongesti vaskuler (sesak, edema paru, kardiomegali), atau gejala-gejala gabungan sistem saraf pusat (penglihatan kabur, kejang; penurunan kesadaran).
2) Endokarditis bakterialis subakut
Panas, rash, sesak, kardiomegali, takikardi, suara bising jantung, hepatosplenomegali artritis/artralgia jarang dijumpai.
3) Shunt nefritis
Hidrosefalus dengan shunt yang terpasang, suhu tubuh meninggi, hipertensi, edema, kadang-kadang dengan asites dan tanda-tanda peningkatan tekanan intrakranial.
4) Lupus eritematosus sistemik (LES)
Alopesia, butterfly rash, lesi discoid, fotosensitivitas, ulkus pada mulut/nasofaring, pleuritis, perikarditis, hepatitis, nyeri abdomen, asites, splenomegali.
b. SNA dengan normokomplenemia
1) Purpura Henoch-Schonlein (PHS)
Edema, dan hipertensi, ruam pada daerah bokong dan bagian ekstensor dan ekstremitas bawah, arthralgia/arthritis, nyeri abdomen.
2) Nefropati IgA
Demam, infeksi saluran nafas. Edema, hipertensi dan penurunan fungsi ginjal biasanya tidak ditemukan.
Pemeriksaan penunjang
a. Penyebab SNA dengan hipokomplementemia
1) GNAPS
Kelainan urinalis minimal atau hematuria, proteinuria, silinderuria
ASTO > 200 IU, titer C3 rendah (<80 mg/dl), C4 biasanya normal. Gambaran kimia darah menunjukkan kadar BUN, kreatinin serum,dapat normal atau meningkat, elektrolit darah (Na, K, Ca, P, Cl) dapat normal atau terganggu. Kadar kolesterol biasanya normal, sedang kadar protein total dan albumin dapat normal atau sedikit merendah, kadar globulin biasanya normal.
Diagnosis pasti ditegakkan berdasarkan biakan apusan tenggorok /keropeng kulit positif untuk kuman Streptococus B hemoliticus atau ASTO > 200 IU. Hematuria, proteinuria dan silinderuria. Kadar CH50 dan C3 merendah (<80 mg/dl), yang pada evaluasi lebih lanjut menjadi normal 6 – 8 minggu dari onset penyakit.
2) Endokarditis bakterialis subakut
Hematuria, proteinuria atau kelainan pada sedimen urine berupa hematuria mikroskopis, lekosituria, selinderuria. Fungsi ginjal lazimnya mengalami gangguan (BUN dan kreatinin serum↑).
Gambaran darah tepi berupa lekositosis, LED meningkat
CRP (+), titer komplemen (C3, C4) turun, kadang ditemukan peningkatan titer faktor rematoid, kompleks imun dan krioglobulindalam serum.
Diagnosis ditegakkan berdasarkan temuan di atas disertai hasil kultur darah (+) terhadap kuman penyebab infeksi dan pada ekokardiografi dijumpai vegetasi pada katup jantung.
3) Shunt nefritis
Urinalisis menunjukkan hematuria, proteinuria, silinderuria. Fungsi ginjal biasanya terganggu.
Kadar total protein dan albumin serum biasanya rendah. Kadar elektrolit darah dapat terganggu.
CRP (+), titer komplemen (C3,C4) rendah. Kultur yang diperoleh dari shunt terinfeksi (+).
4) Lupus eritematosus sistemik (LES)
Darah tepi: Anemia normositik normokhrom, retikulositosis, trombositopenia, leukopenia, waktu protrombin/waktu tromboplastin partial biasanya memanjang.
Immunoserologis: Uji Coomb (+). Sel LE (+) persisten. Keterlibatan ginjal ditandai dengan sindroma nefritis akut dengan atau tanpa disertai gagal ginjal akut atau sindroma nefrotik.
Diagnosis: dari nefritis lupus ditegakkan berdasarkan kelainan diatas, dengan gambaran biopsi ginjal, mulai dari yang ringan berupa GN proliferatif fokal ringan sampai yang berat berupa proliferatif difusa.
b. SNA dengan normokomplenemia
1) Purpura Henoch-Schonlein (PHS)
Hematuria, proteinuria dan silinderuria.
Ureum/kreatinin serum dapat normal atau meningkat dapat terjadi penurunan fungsi ginjal yang progresif yang ditunjukkan dengan meningkatnya kadar ureum dan kreatinin serum. Kadar protein total, albumin, kolesterol dapat normal, atau menyerupai sindrom nefrotik. Trombosit, waktu protombin dan tromboplastin normal. ASTO biasanya meningkat sedangkan IgM normal. Pada kelainan ginjal berat biopsi ginjal perlu dilakukan untuk melihat morfologi dari glomeruli pengobatan dan untuk keperluan prognosis.
2) Nefropati IgA
Hematuria makroskopis biasanya bersifat sementara
Kadar IgA serum biasanya meningkat (10,2%), kadar komplemen (C3, C4) dalam serum biasanya normal.Tatalaksana
1.
PenatalaksanaanSemua SNA simtomatik perlu mendapat perawatan. Pengobatan ditujukan terhadap penyakit yang mendasarinya dan komplikasi yang ditimbulkannya.
A. Tindakan umum
a. Istirahat di tempat tidur sampai gejala-gejala edema, kongesti vaskuler (dispnu, edema paru, kardiomegali, hipertensi) menghilang.
b. Diet: Masukan garam (0,5-1 g/hari) dan cairan dibatasi selama edema, oliguria atau gejala kongesti vaskuler dijumpai. Protein dibatasi (0,5/kg BB/hari) bila kadar ureum di atas 50 gram/dl.
B. Pengobatan terhadap penyakit penyebab 1) GNAPS
a.
GNAPS tanpa komplikasi berat o Diuretika:Untuk penanggulangan edema dan hipertensi ringan disamping diit rendah garam, diberikan furosemide 1-2 mg/kg BB/hari oral dibagi atas 2 dosis sampai edema dan tekanan darah turun.
o Antihipertensif
Bila hipertensi dalam derajat sedang sampai berat disamping pemberian diuretika ditambahkan obat antihipertensif oral (propranolol atau kaptopril). (lihat PPK hipertensi pada anak).
o Antibiotika
PP 50.000 UI/kgBB/hari atau eritromisin oral 50 mg/kgBB/hari dibagi 3 dosis selama 10 hari untuk eradikasi kuman.
b. GNAPS dengan komplikasi berat:
o Kongesti vaskuler(edema paru, kardiomegali, hipertensi) ♦ Pemberian oksigen
♦ Diuretika furosemide parenteral (1-2 mg/kgBB/kali)
Antihipertensif oral (kaptopril 0,3 mg/kgBB/kali 2-3 kali/hari) Bila disertai gagal jantung kongestif yang nyata dapat dipertimbangkan pemberian digitalis.
o Gagal ginjal akut (lihat PPK GGA)
o Ensefalopati hipertensi (lihat PPK hipertensi)
o Glomerulonefritis progresif cepat (GN kresentik). Merupakan bentuk GNAPS berat yang ditandai serangan hematuria makroskopis, perburukan fungsi ginjal yang berlangsung cepat dan progresif, dan pada biopsi ginjal dijumpai gambaran glomerular crescent.
Disamping penanggulangan hipertensi dan gagal ginjal diberikan pula pulse methylprednisolon.
o 15 mg/kgBB metil prednisolon (tidak boleh melebihi 1 gram)
perinfus sekitar 60-90 menit setiap hari selama 5-6 hari. Perlu dipantau
♦ Tanda-tanda fungsi vital (denyut nadi, tekanan darah, pernafasan)
♦ Kadar elektrolit
o Lanjutkan dengan metil prednisolon oral, 2 mg/kgBB/hr selama 1 bulan. Lalu dosis prednisolon diberikan secara alternate 2 mg/kgBB/ 2 hari selama 1 bulan, kemudian dilanjutkan separo dosis dengan interval 1 bulan, setelah diberikan 0,2 mg/kg sekali 2 hari selama 1 bulan lalu obat dihentikan.
Tindak lanjut :
o Timbang berat badan 2 kali seminggu.
o Ukur masukan cairan dan diuresis setiap hari.
o Ukur tekanan darah 3 kali sehari selama hipertensi masih ada, kemudian 1 kali sehari bila tekanan darah sudah normal.
o Pemeriksaaan darah tepi dilakukan pada saat penderita mulai dirawat, diulangi 1 kali seminggu atau saat penderita atau saat penderita mau dipulangkan. Urinalisis minimal 2 kali seminggu selama perawatan. Perlu dilakukan biakan urine untuk mencari kemungkinan adanya ISK. Bila ditemukan diobati sesuai dengan hasil sensitifitas.
Pemeriksaan kimia darah dilakukan saat dirawat dan waktu dipulangkan. Penderita dengan komplikasi berat pemeriksaan darah terutama ureum/ kreatinin dan elektrolit lebih sering dilakukan. Pemeriksaan EKG, foto torax perlu dilakukan terutama pada penderita dengan segala kongestif vaskuler saat dirawat. Pemeriksaan EKG perlu dilakukan secara serial, sedang foto toraks diulangi bila gejala-gejala kongesti vaskuler sudah menghilang pada saat penderita mau dipulangkan. Pemeriksaan funduskopi secara serial perlu dilakukan bila penderita datang dengan berdasarkan indikasi terjadinya perburukan faal ginjal secara cepat dan progresif (GN progresif cepat )
Indikasi pulang
Keadaan penderita baik. Gejala-gejala SNA menghilang. Pengamatan lebih lanjut perlu dilakukan di poli khusus ginjal anak minimal 1 kali 1 bulan selama 1 tahun. Bila pada pengamatan ASTO (+) dan C3 masih rendah setelah 8 minggu dari onset, proteinuria masih + setelah 6 bulan dan hematuria mikroskopis masih dijumpai setelah 1 tahun, atau fungsi ginjal menurun secara insidius progresif dalam waktu beberapa minggu atau bulan kemungkinan penyakit jadi kronik perlu dilakukan biopsi ginjal.
2) Endokarditis bakterialis akut/ sub akut
Pengobatan ditujukan terhadap endokarditis dan penyakit yang ditimbulkannya pengobatan terhadap endokarditis serta tindak lanjut (lihat SP endokarditis).
Pengobatan komplikasi:
o Gagal ginjal akut (lihat PPK GGA )
o Dekompensasi kordis (lihat PPK gagal jantung yang
berhubungan dengan endokarditis).
Tindak lanjut:
Serupa dengan SNA GNAPS
Indikasi pulang:
Keadaan umum baik, infeksi teratasi, gejala-gejala endokarditis membaik, kelainan urinalisis minimal, fungsi ginjal menunjukkan perbaikan, gejala dekompensasi menghilang. Untuk evaluasi lebih lanjut penderita perlu kontrol berobat jalan ke poli khusus ginjal anak/kardiologi anak, minimal sekali sebulan.
3)
Shunt nefritisPengobatan ditujukan terhadap kuman penyebab dan mengangkat shunt yang terinfeksi terhadap komplikasi dari shunt nefritis.
o AB diberikan sesuai dengan hasil test sensitivitas
o Atasi gejala yang berkaitan dengan peningkatan tekanan intra
kranial (lihat SP peningkatan tekanan intra kranial)
o Gejala ensefalopati hipertensi diatasi sesuai PPK hipertensi o Gagal ginjal akut diatasi sesuai dengan PPK GGA
Indikasi pulang
Keadaan anak baik, gejala-gejala dari nefritis minimal, komplikasi yang terjadi terkontrol dengan baik. Untuk evaluasi perlu kontrol berobat jalan ke poli khusus ginjal/neurologi anak paling kurang sekali sebulan.
4) Nefritis yang berhubungan dengan lupus eritematosus
Pengobatan terdiri dari pemberian kortikosteroid prednisolon 2 mg/kgBB/hari dibagi 3 dosis selama 4-6 minggu, kemudian dosis diturunkan secara bertahap sedikit demi sedikit sampai mencapai dosis 5-10mg/hari atau 0,1-0,2 mg/kgbb dan dipertahankan selama 4-6 minggu. Setelah itu diberikan secara alternat.
Bila selama perawatan penderita menunjukkan perburukan fungsi ginjal secara progresif atau dengan sindroma nefrotik diobati dengan pulse methyl prednisolon terapi, diuretika dan obat anti hipertensi.
Indikasi pulang:
Keadaan umum baik, gejala-gejala nefritis membaik atau menunjukkan kelainan minimal. Perlu kontrol secara berobat jalan ke poli khusus ginjal anak.
5) Nefritis yang berhubungan dengan dengan Purpura Henoch Schonlein
Steroid diberikan dalam waktu pendek untuk menghilangkan gejala nyeri perut. Penderita PHS berat [dengan manifestasi ginjal berat
(NS,GGA dan hipertensi)] membutuhkan pengawasan yang ketat. Biopsi ginjal perlu dilakukan pada keadaan ini. Obat yang digunakan dalam hal ini adalah prednison oral, methyl prednisolone, bolus intra vena, obat-obal sitostatika (siklofosfamid, azatioprin), antikoagulan, antiplatelet dan plasmapheresis. Disamping penanggulangan terhadap GGA dan hipertensi.
Tindak lanjut:
Semua pasien dengan HSP yang dirawat perlu dilakukan pengamatan terhadap hipertensi dan perburukan faal ginjal secara progresif, merupakan indikasi untuk biopsi ginjal.
Indikasi Pulang
Keadaan umum baik, urinalisis normal atau menunjukkan kelainan minimal, tekanan darah dan fungsi ginjal normal. Dianjurkan kepada penderita untuk kontrol berobat jalan ke poli khusus ginjal anak.
6) Nefropati IgA
Pengobatan yang spesifik untuk Nefropati IgA asimtomatis belum ada. Pengobatan hanya berupa pemberian antibiotika bila dijumpai ISPA atau tonsilektomi untuk mengurangi episode dari hematuria makroskopis..
Tindak lanjut
Penderita IgA tidak perlu dirawat, namun memerlukan pemantauan terus menerus terhadap kemungkinan terjadinya hipertensi dan perburukan fungsi ginjal.
Edukasi
Komplikasi Fase akut :
a. Ensefalopati hipertensif
b. Payah jantung kongestif
c. Gagal ginjal akut
Jangka panjang: Gagal ginjal kronik
Prognosis a. SNA dengan hipokomplemenemia tergantung pada penyebabnya:
1) GNAPS: Prognosis baik, 95% sembuh sempuma, 3% meninggal karena komplikasi. 2% berkembang menjadi GGK.
2) Nefritis yang berhubungan dengan endokarditis bakterialis akut/sub akut. Prognosis baik bila pengobatan terhadap penyebab dilakukan secara intensif dengan antibiotika yang cocok dan kadar komplemen kembali normal. Bila pengobatan terlambat, dapat terjadi gagal ginjal.
3) Shunt nephritis. prognosis umumnya baik, 50% dari kasus dilaporkan sembuh bila shunt yang mengalami infeksi segera diangkat dan antibiotika yang cocok segera diberikan, 20% meninggal disebabkan oleh penyakit neurologik primer, atau komplikasi pembedahan, sisanya dengan gejala sisa berupa gangguan faal ginjal, hematuria
dan proteinuria.
4) Nefritis lupus eritematosus sistemik (NEFLES). Prognosis berkorelasi dengan persentase klinik saat serangan dan kelainan histologi dari glomeruli. Penderita NEFLES dengan kelainan minimal mempunyai prognosis baik sedangkan penderita NEFLES dengan tanda sindroma nefritik nefrotik yang berat (adanya hematuri, hipertensi dan insufisiensi ginjal) mempunyai prognosis jelek.
b. SNA dengan normokomplemenemia
1) Nefritis Henoch Schnonlein (NHS)
Prognosis bergantung pada berat dan luasnya keterlibatan ginjal saat serangan penyakit.
Pada anak dengan hematuria dengan/tanpa proteinuria ringan, prognosis baik, dimana kelainan urinalisis akan menghilang sekitar 2 - 4 bulan, meskipun pengamatan jangka panjang menunjukkan 5-10% timbul GGK.
Penderita dengan gambaran SNA yang kelainan urinalisis terus berlanjut, sebagian GGK timbul dalam beberapa bulan pertama dari onset, sebagiannya lagi sekitar 5 sampai 15 tahun pengamatan. Indikator buruknya prognosis meliputi dijumpai pula sindroma nefrotik, hipertensi gagal ginjal saat seragan dan terdapatnya gambaran glomerular crescent (bulan sabit) pada biopsi ginjal.
2) Nefropati IgA.
Prognosis umumnya baik. Pada pengamatan dalam tempo yang singkat tidak pernah dijumpai gagal ginjal progresif, meskipun kelainan urine tidak termasuk hematuria berulang biasanya menetap. Pada pengamatan jangka panjang yang dilakukan dari 1 sampai 15 tahun, angka kejadian GGK antara 5 - 9%, dikaitkan dengan dijumpai gambaran glomerullar crescents pada biopsi ginjal.
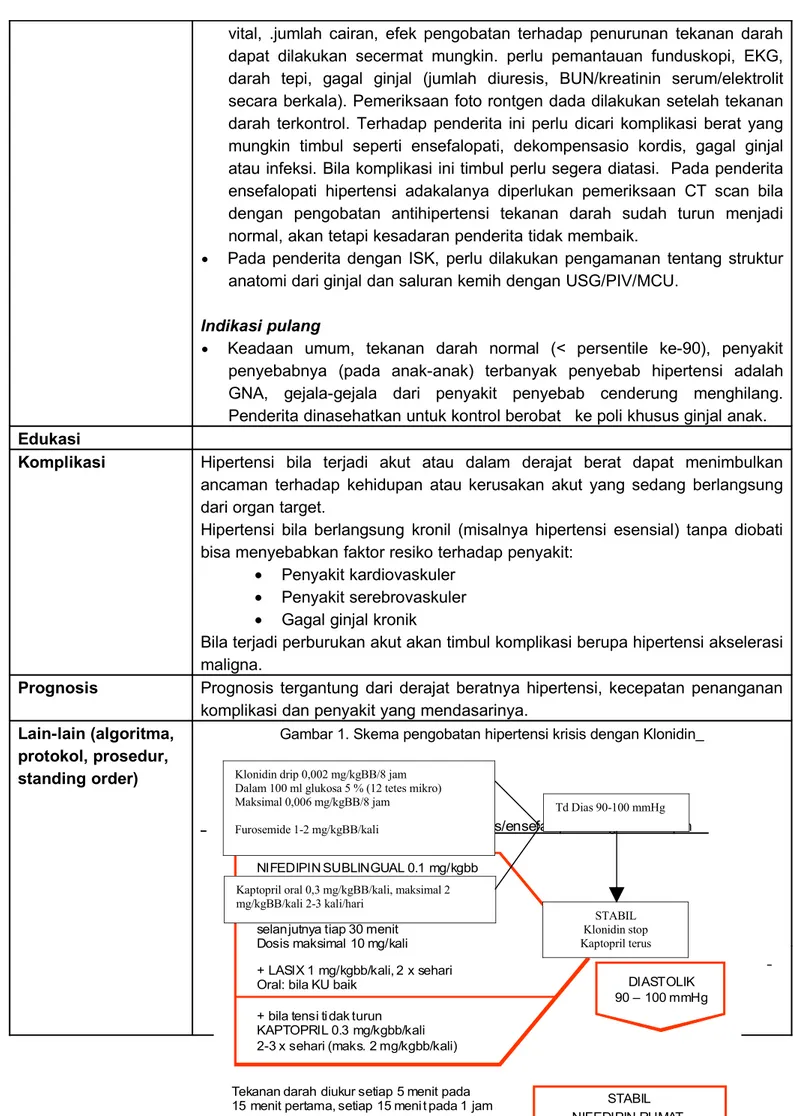
Lain-lain (algoritma, protokol, prosedur, standing order)
DEPARTEMEN IKA RSMH PALEMBANG
INFEKSI SALURAN KEMIH (ISK) KODE ICD: N30.9
No.Dokumen No. Revisi
Halaman: Panduan Praktek Klinis Tanggal revisi 25 Juni 2011 Ditetapkan oleh,
Dr. Dahler Bahrun, SpA(K)
Definisi ISK adalah infeksi saluran kemih oleh mikroorganisme, terutama bakteri, dalam jumlah yang bermakna.
Etiologi Terutama bakteri gram negatif (terbanyak E.coli), bisa juga disebabkan bakteri gram positif, virus dan jamur.
Patogenesis Kompleks, dipengaruhi banyak faktor: faktor host dan faktor mikroorganisme penyebab. Faktor prediposisi antara lain: fimosis, refluks vesico-ureter, batu atau benda asing disaluran kemih, jenis kelamin dll. Penyebaran melalui 2 cara:
a.
Penyebaran hematogen: fokus infeksi di tempat lain septikemia pielonefritis.b.
Penyebaran ascenden: flora usus uropatogenikkolonisasi di perineal & uretra anterior buli-buli menembus barier mukosa normal sistitis adanya faktor predisposisi (virulensi bakteri atau faktor pejamu) pielonefritis. Pielonefritis urosepsis/refluks intra renal skar ginjal gagal ginjal kronis/hipertensi.Klasifikasi a. Berdasarkan ada tidaknya gejala: simtomatis dari asimtomatis b. Berdasarkan konfirmasi mikrobiologik.
Tersangka ISK: gejala ISK tanpa dukungan mikrobiologik ISK: ditemukan mikroorganisme
c. Berdasarkan lokasi: ISK atas (pielonefritis) dan ISK bawah (sistitis dan sistouretritis) serta kombinasi.
d. Berdasarkan derajat gejala klinis dibagi atas ISK ringan dan ISK berat. e. Berdasarkan adanya kelainan radiologik dibagi atas ISK komplikata dan
ISK non komplikata.
Anamnesis Adanya gejala demam, sakit pinggang, disuria, urgensi, frekuensi, polakisuria, riwayat urin berpasir/keluar batu
Gejala ISK berat (demam tinggi, muntah, sepsis, kejang), kuning (pada neonates atau bayi kecil)
Faktor predisposisi (higene, konstipasi, infeksi sistemik, imunokompromised)
Pemeriksaan fisik Demam, nyeri tekan supra pubik, nyeri ketok costovertebra, pucat
Kriteria diagnosis Langkah diagnosis
• ISK asimtomatis diketahui pada skrining
• ISK simtomatis: anamnesis dan pemeriksaan fisik umum. Khusus pada neonatus perlu ditanyakan riwayat kehamilan dan persalinan dan faktor risiko infeksi lainnya.
pengecatan Gram, test kimiawi), darah tepi, CRP, dan urinalisis lengkap, ureum dan kreatinin.
• Radiologi: USG dan MCU bila ada kelainan dilanjutkan dengan IVP
Dasar diagnosis
• Bakteriuria bermakna: didapatkan koloni kuman >100.000 koloni/ml urin pada pengambilan urin secara pancaran tengah, atau beberapa kuman saja pada pengambilan sampel urin secara SPP
• ISK asimpmtomatik: bakteriuria bermakna yang ditemukan pada uji tapis pada anak sehat atau tanpa gejala. Keadaan ini bersifat ringan dan biasanya tidak menimbulkan kerusakan ginjal, kecuali pada wanita hamil kalau tidak diobati dapat menimbulkan ISK simtomatik.
• ISK simtomatis: terdapatnya bakteriuria disertai gejala klinik
• ISK atas: ISK bagian atas terutama parenkim ginjal, lazim disebut sebagai pielonefritis dengan gejala utama demam dan sakit pinggang.
• ISK bawah: bila infeksi di vesika urinaria (sistitis) atau uretra dengan gejala utama berupa gangguan terbatas miksi seperti disuria, polakisuria, kencing mengedan (urgency).
• ISK ringan: gejala ringan, panas (-).
• ISK berat: gejala berat, panas tinggi, kejang, kesadaran turun, muntah, diare, pada neonatus sesuai dengan tanda-tanda sepsis.
• ISK dengan gejala sepsis: ditemukan gejala sepsis sesuai SP-nya.
• ISK nonkomplikata/simpleks: ISK yang tanpa kelainan struktural maupun fungsional
• ISK komplikata/kompleks: ISK dengan ditemukan juga kelainan anatomik maupun fungsional saluran kemih yang menyebabkan stasis ataupun aliran balik (refluks) urin. Kelainan saluran kemih dapat berupa batu saluran kemih, obstruksi, anomali saluran kemih, buli-buli neurogenik dan sebagainya.
• ISK berulang/relaps: bakteriuria yang timbul kembali setelah pengobatan dengan jenis kuman yang sama dengan kuman saat biakan urin pertama kalinya. Kekambuhan dapat timbul antara 1 sampai 6 minggu setelah pengobatan awal.
• ISK rekuren/reinfeksi: bakteriuria yang timbul setelah selesai pengobatan dengan jenis kuman yang berbeda dari kuman saat biakan pertama.
Pemeriksaan penunjang Berdasarkan pola pemikiran evidence base dan perhitungan untung-ruginya pemeriksaan pencitraan, Stark (1997) mengajukan alternatif pilihan sebagai berikut:
1. Anak yang diduga menderita pielonefritis akut dan semua bayi yang menderita ISK perlu pemeriksaan USG dan MSU. Bila ditemukan RVU, pemeriksaan pielografi intravena (PIV) atau sintigrafi DMSA dapat dilakukan, meskipun tidak langsung terkait dengan penanganan pasien. Bila pada pemeriksaan USG dicurigai adanya kelainan anatomik maka PIV lebih disarankan.
2. Anak perempuan dengan ISK bawah (sistitis) berulang sampai 2 atau 3 kali atau ISK pertama dengan adanya riwayat RVU dalam keluarga,
diperlakukan seperti pilihan no.1 di atas.
3. Sebagian besar anak perempuan dengan ISK serangan pertama atau ISK bawah saja tidak memerlukan pemeriksaan pencitraan. Kelompok ini cukup dipantau tiap 6-12 bulan dan biakan urin bila ada demam.
− Khusus untuk neonatus laki-laki sampai usia 8 minggu disarankan pemeriksaan USG dan MSU rutin pada ISK pertamakalinya. Bila ditemukan kerusakan parenkim ginjal ataupun refluks derajat 3 atau lebih, dilanjutkan dengan pemeriksaan skintigrafi radionuklid. Pada anak yang lebih besar USG dipakai sebagai penyaring dan bila dicurigai ada kelainan dapat dilanjutkan dengan pemeriksaan lain seperti PIV, MSU maupun skintigrafi radionuklid.
− Pemeriksaan atas indikasi: biakan darah, foto thorax
Tatalaksana • ISK asimtomatis diobati sesuai hasil uji sensitivitas.
• Sementara menunggu hasil kultur datang, tersangka ISK simtomatis ringan diobati dengan antibiotika oral Amoksisilin 50 mg/kgBB/hari atau Trimetoprim/ Sulfametoksazol (Kotrimoksazol) 8/40mg/kgBB/hari.
• Tersangka ISK berat diobati dengan antibiotika parenteral berupa Ampisilin 200 mg/kgBB/hari dibagi atas 4 dosis + Gentamisin 5 mg/kgBB/hari dibagi 2 dosis. Setelah kultur datang diobati sesuai dengan hasil tes sensitifitas. Lama pengobatan 10-14 hari.
• ISK dengan komplikasi diobati sesuai komplikasi • ISK dengan sepsis diobati sesuai SP
• Diupayakan mengoreksi/mengobati faktor predisposisi
Indikasi rawat
ISK dengan penyulit
Tindak lanjut
Selama perawatan urinalisa dilakukan 2 kali seminggu. Darah tepi sekali seminggu. Dua hingga tiga hari setelah pengobatan dimulai dilakukan biakan ulang,bila biakan steril obat diteruskan,bila biakan masih positif atau kondisi penderita tidak membaik obat diganti. Untuk mendeteksi infeksi ulangan dilakukan kultur urin setelah 1 minggu pengobatan selesai. Bila positif diobati sesuai dengan hasil tes sensitivitas.Jika hasil kultur urin steril maka kultur urin selanjutnya dilakukan sekali sebulan dalam 6 bulan pertama, kemudian sekali 2 bulan untuk 6 bulan, lalu, sekali 3 bulan untuk tahun ke-2 dan ke-3. ISK simtomatis berat segera dilakukan pemeriksaan radiologi dan faal ginjal. Untuk yang ringan atau simtomatis pemeriksaan radiologi dilakukan 1 bulan setelah pengobatan selesai dengan indikasi: semua anak <3 tahun, semua anak laki-laki, semua anak perempuan yang mendapat ISK berulang.
Kalau infeksi berulang obati dengan antibiotika sesuai hasil tes sensitivitas dilanjutkan dengan AB profilaksis Kotrimoksazol 2 mg/kgBB/hari atau Nitrofurantoin 1-2 mg/kgBB/hari dosis tunggal malam hari minimal 6 bulan. Refluks berat dengan atau tanpa kelainan obstruksi konsul bedah urologi.Skar pielonefritik atau refluks sedang AB profilaksis, kemudian ulangi IVP/MCU. Jika menjadi berat konsul bedah urologi. Kontrol berkala ureum dan kreatinin (3-6 bulan), kalau terjadi gagal ginjal dan hipertensi
kelola sesuai SP-nya.
Indikasi pulang
Keadaan umum baik, gejala klinis ISK hilang, kulltur setelah 1 minggu pengobatan selesai steril dan fungsi ginjal normal.
Edukasi Pencegahan dengan mengenali faktor predisposisi (hygiene, mencegah konstipasi) dan lain-lain
Komplikasi Refluks vesikoureter (20–30 %), skar pielonefritik (10-20%), hipertensi, gagal ginjal.
Prognosis ISK non komplikata dan belum disertai komplikasi prognosis baik. ISK komplikata atau yang sering kambuh akan berlanjut menjadi gagal ginjal kronik kemudian hari.
Lain-lain (algoritma, protokol, prosedur, standing order)
Referensi:
1. Rusdidjas, Rafita Ramayanti, Infeksi Saluran Kemih. Dalam Buku Ajar Nefrologi Anak ; FK UI, Jakarta, 2002:142-163
DEPARTEMEN IKA RSMH PALEMBANG
HEMATURIA KODE ICD: R31.
No.Dokumen No. Revisi
Halaman: Panduan Praktek Klinis Tanggal revisi 25 Juni 2011 Ditetapkan oleh,
Dr. Dahler Bahrun, SpA(K)
Definisi Hematuria adalah keadaan yang menunjukkan terdapatnya sel-sel eritrosit dalam jumlah yang abnormal di dalam urin
Etiologi • Berasal dari glomerulus
Glomerulonefritis
Sindroma hemolitik uremik
Hematuria berhubungan dengan olah raga Hematuria familial benigna
Nefropati IgA
• Bukan dari glomerulus
Penyakit perdarahan/gangguan faktor pembekuan Keracunan jengkol
Hiperkalsiuria
TBC ginjal/saluran kemih Infeksi saluran kemih
Trauma
Batu
Defek kongenital (Ginjal polikistik & Hidronefrosis) Tumor Wilms
Benda asing di ureta/vesika urena
Patogenesis Hematuria dapat berasal dari sesuatu tempat di jaringan parenkim ginjal dan traktus urinarius, mulai dari glomeruli sampai ke uretra anterior.
Mekanisme timbulnya hematuria dapat melalui beberapa cara:
Proses imunologik peradangan pada glomerulo-tubulo interstisiel kapiler / arteriol glomeruli-tubulo-interstisiel rusak.
Endotoksis atau infeksi langsung oleh agen infeksi (bakteri, virus, riketsia) kerusakan endotel kapiler glomeruli.
Emboli septik yang tersangkut pada endotel kapiler glomeruli . Efek langsung dari obat-obat yang merusak tubulo interstisial. Kristal yang menyumbat lumen tubulus.
Iritasi mukosa saluran kemih oleh mikrokristal, benda asing yang dimasukkan lewat uretra ke vesika urinaria, peradangan mukosa kerusakan kapiler.
Trauma/neoplasma jaringan ginjal/saluran kemih rusak pembuluh darah pecah. Defek kongenital pada saluran kemih kerusakan pembuluh darah.
Klasifikasi Hematuria asimtomatis, hematuria tanpa gejala-gejala lain, Hematuria simtomatis, hematuria yang disertai gejala-gejala lain seperti edema, oliguria, gejala-gejala kongesti vaskuler, gejala-gejala SSP.
Anamnesis
Pemeriksaan fisik
Kriteria diagnosis Dasar diagnosis:
Curigai hematuria bila urin berwarna merah terang atau gelap seperti coca-cola
Langkah-langkah diagnosis:
• Pastikan adanya hematuria
Pemeriksaan yang dilakukan adalah dispstik untuk melihat adanya kandungan hemoglobin dalam eritrosit dan hemoglobin bebas dalam urine. Sedangkan untuk melihat sel eritrosit dilakukan pemeriksaan mikroskopis sedimen urin. Bila ditemukan sel eritrosit ≥ 5/lpb → hematuria mikroskopik
• Tentukan bentuk dari hematuria dan cari faktor penyebab.
Pemeriksaan yang dilakukan adalah anamnesis, pemeriksaan fisik dan pemeriksaan penunjang identifikasi :
Hematuria non glomeruler, ciri-cirinya:
Urine berwarna merah terang, biasanya edema dan hipertensi tidak dijumpai.
Urinalisis menunjukkan: Urin berwarna merah Bekuan darah (+) Proteinuria (+1) – (-2) Silinder eritrosit (-)
Bentuk eritrosit sama dan kandungan hemoglobinnya merata.
Hematuria glomeruler, ciri-cirinya:
Dari anamnesis didapatkan urin berwarna merah gelap, tidak nyeri waktu berkemih.
Dari pemeriksaan fisik biasanya ditemukan edema, hipertensi Urinalisis :
Proteinuria (+2 - +3)
Sel eritrosit (+) ( ≥5/lpb atau penuh/lpb)
Bentuk eritrosit tidak sama dan kandungan hemoglobinnya tidak merata
Silinderuria (terutama selinder eritrosit)
• Untuk masing-masing kelompok hematuria ditetapkan etiologinya (lihat algoritma)
Bentuk Non Glomeruler a) Keracunan jengkol
Diagnosis berdasarkan riwayat makan jengkol, nyeri hebat saat berkemih, mulut bau jengkol, kadang-kadang, ditemukan retensio urin, kristal asam jengkol pada orifisium uretra. Pada urinalisis dijumpai sel eritrosit penuh, lekosituria, kristal asam jengkol, proteinuria +1, kadang-kadang dijumpai tanda-tanda GGA.
b) Hiperkalsiuria idiopatik
Diagnosis dibuat berdasarkan hasil urinalisis yang menunjukkan hematuria, disertai peningkatan ekskresi kalsium dalam urin > 4 mg/kgBB/hari atau ratio Ca/kreatinin urin > 0,2. Dari riwayat keluarga ada riwayat serangan kolik ginjal/ureter yang berhubungan dengan batu.
c) TBC Ginjal
Diagnosis berdasarkan riwayat kontak (+), batuk-batuk kronik, gizi buruk, kelainan paru baik berdasarkan pemeriksaan fisik/radiologi, LED meninggi. Pada urinalisis dijumpai hematuria, piuria steril. PPD (+), Kepastian diagnostik perlu dilakukan biakan urin untuk mencari BTA.
d) ISK
Diagnosis berdasarkan riwayat panas lama, disuria, polakisuria, nyeri pinggang/sudut kosto vertebra/suprasimfisis. Hasil urinalisis menunjukkan adanya hematuria, proteinuria, lekosituria. Dan pada biakan urin dijumpai bakteria bermakna.
e) Trauma
Diagnosis berdasarkan pada riwayat trauma pada daerah pinggang dan ditemukan memar/lebam pada daerah pinggang atau suprasimfisis. Pada pemeriksaan urin tampak gross hematuria dan bekuan darah (+). Untuk mengetahui lokasi/luasnya daerah yang mengalami trauma perlu dilakukan USG/PIV.
f) Batu saluran kemih
Diagnosis berdasarkan kolik ureter, kemih tidak lancar dan rasa nyeri saat berkemih. Pada anak laki-laki gejala khas adalah sering menarik penisnya ketika mau berkemih, kadang-kadang disertai keluar batu, Urinalisis hematuria, lekosituria. Diagnosis pasti USG/PIV.
g) Tumor/defek kongenital pada ginjal/saluran kemih
Diagnosis berdasarkan teraba massa dalam rongga abdomen. Untuk menentukan jenis tumor atau defek kongenital apakah tumor Wilms, ginjal polikistik atau hidronefritis perlu dilakukan USG/PIV. h) Penyakit pendarahan
Diagnosis berdasarkan riwayat gusi mudah berdarah, sering epistaksis, pucat, biru-biru pada kulit, pada darah tepi ditemukan kadar Hb rendah, trombositopenia, waktu pembekuan dan perdarahan memanjang.
Bila bentuk non glomeruler dari hematuria hanya berupa darah sedang gambaran darah tepi normal tanpa ditemukan tanda-tanda penyakit
darah/perdarahan, perlu dilakukan pemeriksaan USG/PIV untuk mencari faktor penyebab perdarahan. Bila hasilnya normal kemungkinan penyebabnya berasal dari trauma uretra, benda asing di uretra, atau peradangan vesika urinaria. Untuk menentukan asal perdarahan perlu pemeriksaan sitoskopi.
Bentuk Glomeruler
1) Hematuria mikroskopis
Dapat merupakan salah satu bentuk glomeruler dari hematuri. Diagnosis ditegakkan bila hasil pemeriksaan fisik (+), gambaran darah tepi normal, fungsi ginjal kimia normal, sedang urinalisis memperlihatkan gambaran berupa hematuria mikroskopis dengan sel darah merah yang dismorfik.
Pertimbangan penyebab apakah hematuria berhubungan dengan hematuria rekuren benigna, hematuria berhubungan dengan olahraga atau hematuria idiopatik. Lakukan observasi selama 6 bulan. Bila masih menetap perlu dipikirkan nefropati IgA. Diagnosis nefropati IgA dibuat berdasarkan adanya riwayat hematuria makroskopis timbul bersamaan dengan onset panas yang dipicu oleh ISPA. Diluar serangan hematuria hanya bersifat mikroskopis. Perlu dilakukan biopsi ginjal untuk kepastian diagnosis.
2) Glomerulonefritis
Diagnosis Glomerulonetritis dapat ditegakkan berdasarkan bentuk glomeruler dari hematuria, disertai proteinuria, silinderuria dengan atau tanpa edema, hipertensi, oliguria atau gangguan faal ginjal. Kelainan ini dapat timbul secara akut atau berlangsung kronik. Bentuk akut dari glomerulonefritis biasanya berhubungan dengan pasca infeksi streptokokus, infeksi sistemik/penyakit multi sistemik seperti Purpura Henoch Schonlein (PHS) dan lupus eritematosus sistemik (LES). Sedang yang kronik biasanya berhubungan dengan sindroma nefrotik dan penyakit ginjal herediter (sindroma Alport). Diperlukan beberapa pemeriksaan tambahan untuk mencari penyebab glomerulonefritis seperti ASTO, C3, ds DNA antibodi, sel LE, biakan, ekokardiografi.
2.1 Dasar diagnosis GNAPS dibuat berdasarkan riwayat ISPA/kulit, yang diikuti kemudian oleh gejala-gejala nefritis akut. Biakan apusan tenggorok/keropeng kulit dapat (+) untuk kuman streptokokus beta hemolitikus grup A atau ASTO (+), C3 menurun. Perlu pengamatan terhadap perjalanan penyakit, karena terjadi penurunan fungsi ginjal secara cepat dan progresif (GN progresif cepat).
2.2 Penyakit infeksi sistemik yang dapat berkaitan dengan GNA antara lain:
2.2.1. Endokarditis bakterialis akut/subakut dan shunt nefritis, sedang penyakit multisistemik antara lain adalah SLE dan PHS.
a) Dasar diagnosis dari endokarditis adalah adanya riwayat panas lama, adanya penyakit jantung didapat/kongenital, lalu dikuti hematuria. Penyakit fisik dijumpai ruam pada kulit, kardiomegali, suara bising jantung, hepatosplenomegali. Pada pemeriksaan penunjang ditemukan hematuria, proteinuria, silinderuria. LED meninggi, lekositosis, C3 merendah, fungsi ginjal menurun. Diagnosis pasti ditegakkan berdasarkan biakan darah (+) atau pada ekokardiografi ditemukan vegetasi pada katup jantung. Biopsi ginjal perlu dilakukan pada kasus-kasus yang mengalami perburukan faal ginjal.
b)
Diagnosis shunt nefritis dibuat berdasarkan adanya, riwayat pemasangan shunt atrioventrikulo/peritoneal untuk penanggulangan hidrosefalus, panas lama, gejala-gejala peninggian tekanan intrakranial. Pada pemeriksaan fisik dijumpai shunt yang sedang terpasang, hipertensi. Pada pemeriksaan penunjang ditemukan hematuria, proteinuria, silinderuria, kadar C3 merendah, fungsi ginjal dapat menurun. Pada kultur dapat ditemukan kuman penyebab.Biopsi ginjal perlu dilakukan bila fungsi ginjal menurun secara cepat dan progresif.
2.2.2. Beberapa penyakit multisistemik yang berhubungan dengan GNA antara lain adalah PHS dan LES.
a) Diagnosis PHS ditegakkan berdasarkan temuan: riwayat ruam pada kulit, nyeri sendi, nyeri perut mendadak, urin berwarna merah gelap. Pada pemeriksaan fisik didapatkan rash pada daerah bokong, dan bagian ekstensor dari ekstremitas bagian bawah, arthritis/arthralgia, kadang-kadang ada hipertensi dan edema. Pada pemeriksaan penunjang dijumpai hematuria, proteinuri, silinderuria. Fungsi ginjal dapat normal atau menurun. Kadar C3 normal. Biopsi ginjal perlu dilakukan pada kasus-kasus dengan hipertensi berat dan perburukan faal ginjal.
b)
Diagnosis LES ditegakkan berdasarkan riwayat panas lama, sakit sendi, ruam pada kulit, rambut mudah rontok. Pada pemeriksaan fisik dapat dapat dijumpai antara lain alopesia, butterfly rash, diskoid lupus, ulkus pada mulut, arthritis/arthralgia, edema, anemia, efusi pleura/perikarditis/ asites. Pada pemeriksaan penunjang dijumpai anemia hemolitik, trombositopenia, leukopenia, LED meningkat. Urinalisis dan kimia darah dapat menunjukkangambaran sindroma nefritis akut atau sindroma nefritik dengan atau tanpa disertai penurunan faal ginjal, sel LE (+), ANA (+), ds DNA antibodi (+), C3 merendah. Pada kasus LES biopsi ginjal perlu dilakukan untuk konfirmasi diagnostik, pengobatan dan prognosis.
2.3 Dosis GNK yang berhubungan dengan sindroma nefritik ditegakkan berdasarkan: riwayat penyakit ginjal yang sudah lama diderita. Pada pemeriksaan fisik dan laboratorium dijumpai tanda-tanda dari sindroma nefrotik nefritik. Kadar C3 dapat normal atau merendah secara persisten. Perlu biopsi ginjal untuk melihat kelainan morfologi dari glomerular. Diagnosis GNK yang berhubungan dengan nefritis herediter (sindroma Alport) dibuat berdasarkan riwayat sakit ginjal pada beberapa anggota keluarga disertai tuli. Ada riwayat serangan hematuri makroskopis yang hilang timbul, disertai hematuria mikroskopis yang menetap. Hasil urinalisis dari anggota keluarga menunjukkan hematuria mikroskopis. Pada pemeriksaan fisik dijumpai kelainan pada mata berupa lentikonus anterior. Pada pemeriksaan audiometri dijumpai tuli neurosensoris. Biopsi ginjal perlu dilakukan untuk diagnosis.
3) Sindroma uremik hemolitik
Diagnosis berdasarkan temuan riwayat diare berlendir/berdarah, Pada pemeriksaan fisik dijumpai anak tampak pucat, ruam pada kulit berupa ptekie/purpura, hepatosplenomegali, anemia hemolitik mikroangiopati, trombositopeni dan penurunan fungsi ginjal.
Pemeriksaan penunjang Berdasarkan pola pemikiran evidence base dan perhitungan untung-ruginya pemeriksaan pencitraan, Stark (1997) mengajukan alternatif pilihan sebagai berikut:
1. Anak yang diduga menderita pielonefritis akut dan semua bayi yang menderita ISK perlu pemeriksaan USG dan MSU. Bila ditemukan RVU, pemeriksaan pielografi intravena (PIV) atau sintigrafi DMSA dapat dilakukan, meskipun tidak langsung terkait dengan penanganan pasien. Bila pada pemeriksaan USG dicurigai adanya kelainan anatomik maka PIV lebih disarankan.
2. Anak perempuan dengan ISK bawah (sistitis) berulang sampai 2 atau 3 kali atau ISK pertama dengan adanya riwayat RVU dalam keluarga, diperlakukan seperti pilihan no.1 di atas.
3. Sebagian besar anak perempuan dengan ISK serangan pertama atau ISK bawah saja tidak memerlukan pemeriksaan pencitraan. Kelompok ini cukup dipantau tiap 6-12 bulan dan biakan urin bila ada demam.
− Khusus untuk neonatus laki-laki sampai usia 8 minggu disarankan pemeriksaan USG dan MSU rutin pada ISK pertamakalinya. Bila
ditemukan kerusakan parenkim ginjal ataupun refluks derajat 3 atau lebih, dilanjutkan dengan pemeriksaan skintigrafi radionuklid. Pada anak yang lebih besar USG dipakai sebagai penyaring dan bila dicurigai ada kelainan dapat dilanjutkan dengan pemeriksaan lain seperti PIV, MSU maupun skintigrafi radionuklid.
− Pemeriksaan atas indikasi: biakan darah, foto thorax
Tatalaksana Disesuaikan dengan SP masing-masing lndikasi rawat
Semua penderita dengan hematuria simtomatis
Tindak lanjut
Tindak lanjut disesuaikan dengan SP masing-masing
Edukasi Komplikasi Prognosis Lain-lain (algoritma, protokol, prosedur, standing order) Referensi:
1. Syarifuddin Rauf, Hematuria. Dalam Buku Ajar Nefrologi Anak ; FK UI, Jakarta, 2002:114-125
DEPARTEMEN IKA
RSMH PALEMBANG HIPERTENSI KODE ICD: I10.
Panduan Praktek Klinis
Tanggal revisi 25 Juni 2011
Ditetapkan oleh,
Dr. Dahler Bahrun, SpA(K)
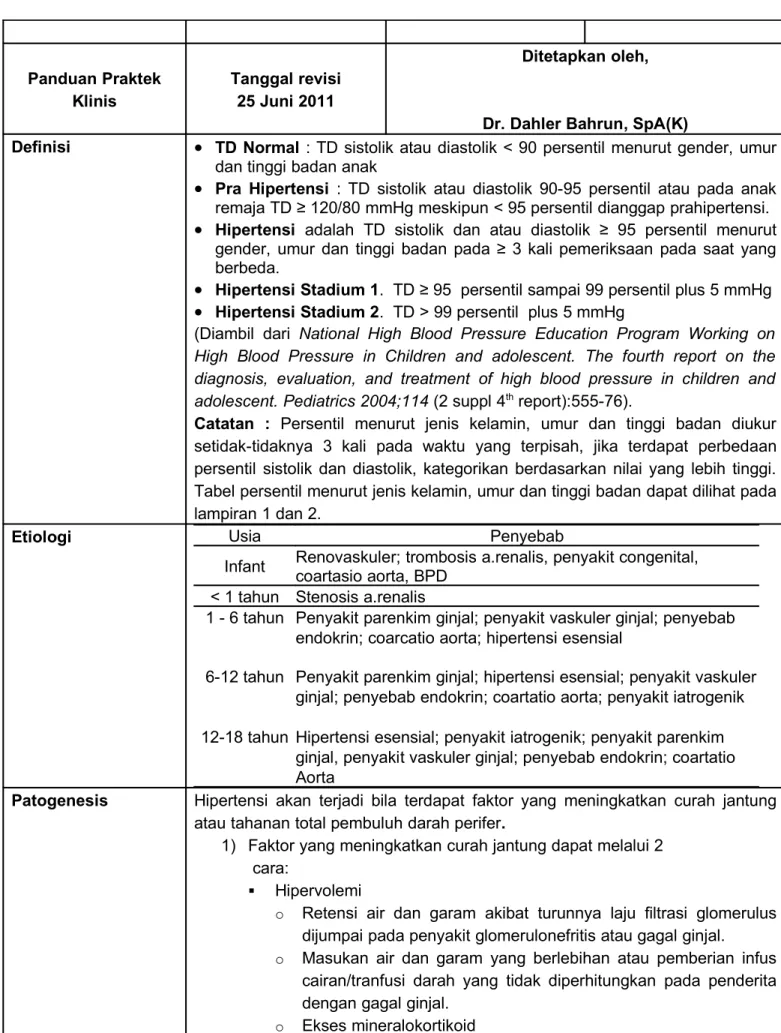
Definisi
•
TD Normal : TD sistolik atau diastolik < 90 persentil menurut gender, umurdan tinggi badan anak
•
Pra Hipertensi : TD sistolik atau diastolik 90-95 persentil atau pada anakremaja TD ≥ 120/80 mmHg meskipun < 95 persentil dianggap prahipertensi.
•
Hipertensi adalah TD sistolik dan atau diastolik ≥ 95 persentil menurutgender, umur dan tinggi badan pada ≥ 3 kali pemeriksaan pada saat yang berbeda.
•
Hipertensi Stadium 1. TD ≥ 95 persentil sampai 99 persentil plus 5 mmHg•
Hipertensi Stadium 2. TD > 99 persentil plus 5 mmHg(Diambil dari National High Blood Pressure Education Program Working on High Blood Pressure in Children and adolescent. The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescent. Pediatrics 2004;114 (2 suppl 4th report):555-76).
Catatan : Persentil menurut jenis kelamin, umur dan tinggi badan diukur
setidak-tidaknya 3 kali pada waktu yang terpisah, jika terdapat perbedaan persentil sistolik dan diastolik, kategorikan berdasarkan nilai yang lebih tinggi. Tabel persentil menurut jenis kelamin, umur dan tinggi badan dapat dilihat pada lampiran 1 dan 2.
Etiologi Usia Penyebab
Infant Renovaskuler; trombosis a.renalis, penyakit congenital, coartasio aorta, BPD < 1 tahun Stenosis a.renalis
1 - 6 tahun Penyakit parenkim ginjal; penyakit vaskuler ginjal; penyebab endokrin; coarcatio aorta; hipertensi esensial
6-12 tahun Penyakit parenkim ginjal; hipertensi esensial; penyakit vaskuler ginjal; penyebab endokrin; coartatio aorta; penyakit iatrogenik 12-18 tahun Hipertensi esensial; penyakit iatrogenik; penyakit parenkim
ginjal, penyakit vaskuler ginjal; penyebab endokrin; coartatio Aorta
Patogenesis Hipertensi akan terjadi bila terdapat faktor yang meningkatkan curah jantung atau tahanan total pembuluh darah perifer.
1) Faktor yang meningkatkan curah jantung dapat melalui 2 cara:
Hipervolemi
o Retensi air dan garam akibat turunnya laju filtrasi glomerulus
dijumpai pada penyakit glomerulonefritis atau gagal ginjal.
o Masukan air dan garam yang berlebihan atau pemberian infus
cairan/tranfusi darah yang tidak diperhitungkan pada penderita dengan gagal ginjal.
Stress/ansietas aktivitas sistem syaraf simpatetik yang meningkat
takikardi hipertensi
2) Faktor yang meningkatkan tahanan total pembuluh darah adalah
Sekresi hormon katekolamin ↑ vasokonstriksi perifer
(Feokromositoma).
Ekses glukokortikoid kerja enzim catekol ortometil transferase
dihambat pelepasan norepinefrin oleh vesikel ke ujung saraf otot pembuluh darah meningkat vasokonstriksi (Pemberian kortikosteroid jangka lama).
Sintesa zat vasodepressor (prostaglandin E2, kinin) yang dihasilkan
oleh medula ginjal menurun (pada GGK).
3) Gangguan sistem renin angiotensin aldosteron (SRAA)
Pada penyakit parenkim ginjal unilateral atau stenosis arteri renalis
Tekanan perfusi ginjal menurun aktifitas SRAA meningkat renin plasma dan angiotensin-2 ↑ vasokonstriksi perifer TTPT, Angiotensin-2 korteks adrenal aldosteron meningkat reabsorbsi Na dan air di tubulus distal meningkat retensi Na dan air ginjal meningkat ekspansi ke dalam intravaskuler meningkat hipervolemia.
Penyakit-penyakit lain yang berhubungan dengan peningkatan
SRAA antara lain: Hiperaldosteronism primer, Sindroma Cushing, Glomerulonefritis Akut, Sindroma Hemolitik Uremik
Klasifikasi A. Berdasarkan etiologi
1.
Hipertensi primer (esensial), penyebab tidak diketahui.Biasanya dalam derajat ringan dan lazimnya tidak memberikan gejala (asimptomatik)
2.
Hipertensi sekunder, penyebabnya diketahui.Gejala biasanya berasal dari penyakit yang mendasarinya : - Penyakit parenkim ginjal
- Penyakit pembuluh darah ginjal - Vaskulitis
- Penyakit kardiovaskuler
- Penyakit endokrin seperti feokromositoma, hipertiroid
- Penyakit vaskular
- Kelainan neurologik B. Berdasarkan timbulnya:
1.
Hipertensi akut, hipertensi yang timbul mendadak dan dalam waktucepat
2.
Hipertensi kronik, keadaan hipertensi menetap >3 bulanC. Berdasarkan Kegawatan:
1.
Hipertensi krisis : Peningkatan tekanan darah dalam derajat beratberlangsung dari organ target (nilai TD S/D berkisar antara 1,3-1,5 x persentil 95 menurut umur, jenis kelamin dan tinggi badan atau TD S/D ≥ 180/120 mmHg). Hipertensi krisis ini di bagi menjadi :
a.
Hipertensi urgensi : Hipertensi berat yang belum menimbulkankerusakan akut pada organ target.
b.
Hipertensi emergensi : Hipertensi berat yang menimbulkankerusakan akut atau sedang berlangsung dari organ target (otak, jantung dan ginjal).
Contoh hipertensi emergensi adalah :
- Hipertensi ensefalopati
- Hipertensi dengan gagal jantung kongestif
Nama lain dari hipertensi emergensi adalah Hipertensi akselerasi– maligna hipertensi kronik/esensial yang mengalami perburukan akut akibat hipertensi yang tidak terkontrol, tidak makan obat secara teratur, atau karena perburukan penyakit yang mendasarinya.
Ciri utama hipertensi akselerasi-maligna bila dilihat dengan funduskopi :
- Hipertensi akselerasi : eksudat dan perdarahan pada retina
- Hipertensi maligna : papil oedem.
Pada hipertensi akselerasi-maligna ini disertai ensefalopati, gangguan fungsi akut atau nefropati.
2.
Hipertensi non krisis: Hipertensi yang belum menimbulkan kegawatan.Contoh : - Pra-hipertensi - Hipertensi stadium I.
Anamnesis Hal-hal yang perlu ditanyakan dapat dilihat pada tabel 1
Tabel. 1 Anamnesis Pada Anak dan Remaja Hipertensif
INFORMASI RELEVANSI
Riwayat hipertensi dalam keluarga, riwayat kehamilan preeklampsi. Komplikasi hipertensi dalam anggota keluarga (stroke infark miokard, gagal ginjal).
Penyakit ginjal/tumor ginjal dalam keluarga
Hipertensi essensial
Penyakit ginjal keturunan Riwayat pemakaian kateter arteri
umbilikalis pada masa neonatus Kelainan renovaskuler Sakit kepala, pusing, epistaksis,
gangguan penglihatan
Gejala tidak khas dapat menunjukkan derajat hipertensi Sakit perut/pinggang, disuria, enuresis
hematuria, panas dalam
Penyakit parenkim ginjal Palpitasi, sering berkeringat, muka
kemerahan, berat badan turun, poliuria, polidipsia, sering sakit kepala
Feokromositoma Pembengkakan/nyeri sendi, sembab
kelopak mata tungkai ruam kulit
Bentuk nefritis yang
berhubungan dengan penyakit multi sistemik
Badan lemas, parestesia, retardasi pertumbuhan, perubahan habitus tubuh
Sindrom Cushing Teraba masa oleh orang tua dalam
rongga abdomen, demam
Tumor ginjal Riwayat trauma di daerah
perut/punggung, nyeri perut,
hematuria, demam
Trauma Minum pil kontrasepsi, amfetamin,
kokain, koritkosteroid, pemakaian obat
tetes hidung (golongan
simpatomimetik)
Hipertensi karena obat
Pemeriksaan fisik Pemeriksaan fisik perlu dilakukan secara cermat. dan sistematis oleh karena ada beberapa kelainan yang dapat ditemukan dan merupakan tanda-tanda etiologi dari hipertensi (tabel 2).
Tabel. 2 Tanda-tanda kelainan yang perlu diamati pada pemeriksaan fisik
PEMERIKSAAN FISIK RELEVANSI
Tensi tungkai rendah dibandingkan dengan tensi lengan. Denyut nadi femoralis tibialis dan dorsum pedis lemah, murmur (+)
Koarktasio aorta
Edema pada muka atau pretibia Penyakit ginjal Pucat, muka kemerahan, banyak keringat,
takikardia
Feokromositoma
Bercak café au lait neurofibroma Penyakit vonreekling hausen Moon facies, buffalo-hump hirsutisme,
stria, truncal obesity
Sindrom Cushing Weeb neck, dasar rambut rendah, jarak
puting susu melebar
Sindrom Turner Facies elfin, pertumbuhan terlambat Sindrom Williams Pembesaran kelenjer tiroid, eksofthalmus Hipertiroid
Bruit di daerah epigastrium/punggung Penyakit renovaskuler Bruit diatas pembuluh darah besar Sindrom William/artritis Tumor abdomen unilateral atau bilateral Tumor Wilm’s neurofibroma,
ginjal polikistik, hidronefrosis
Pembesaran jantung Hipertensi kronik
Kelainan fundus Hipertensi kronik dan derajat
berat
Palsi bell Hipertensi kronik
Hemparesis Hipertensi kronik/akut berat
dengan stroke
Kriteria diagnosis • Tentukan apakah anak hipertensi atau tidak, sesuai dengan batasan hipertensi
• Bila anak hipertensi maka langkah yang dilakukan sebagai berikut: a) Cari penyebabnya, tentukan derajat berat dan timbulnya
b) Cari komplikasinya
c) Pemeriksaan yang dilakukan anamnesis, pemeriksaan fisik, dan penunjang.
Pemeriksaan penunjang
• Bila anak dengan prahipertensi, maka untuk mencari etiologi dan faktor resikonya cukup dilakukan anamnesis, pemeriksaan fisik dan pemeriksaan penunjang tahap 1A.
• Bila dijumpai hipertensi grade 1 atau grade 2 disamping pemeriksaan tahap 1A adakalanya diperlukan pula pemeriksaan tahap 1 B, 2A, dan 2B
• Hipertensi essensial didiagnosis sebagai penyebab hipertensi, bila pada anamnesis ada riwayat hipertensi dalam anggota keluarga, riwayat komplikasi dini hipertensi (stroke, infark myokard, gagal jantung), hubungannya dengan hipertensi ditemukan, obesitas, dan pemeriksaan penunjang tahap 1 A semuanya normal
• Penyakit ginjal dicurigai sebagai penyebab hipertensi bila pada anamnesis dan pemeriksaan fisik dijumpai tanda-tanda/gejala yang mencurigakan ke arah penyakit ginjal, sedangkan diagnosis ditegakkan berdasarkan kelainan pada pemeriksaan tahap 1A.
• Untuk mendiagnosis jenis-jenis dari penyakit parenkim ginjal lainnya diperlukan bantuan beberapa pemeriksaan tambahan (tahap 1 B). Jenis pemeriksaan yang diperlukan tergantung dari kelainan yang didapatkan pada tahap 1A
1) Pemeriksaan tahap lA, untuk mendeteksi penyakit ginjal:
• Urinalisis, biakan urin
• Kimia darah (kolesterol, albumin, globulin, asam urat, ureum, kreatinin, profil lipid, KGD puasa, elektrolit)
• EKG/ Echocardiography
• Klirens kreatinin dan ureum
• Darah lengkap
• Foto thorax
2) Pemeriksaan tahap 1 B untuk mendiagnosis jenis-jenis penyakit ginjal
•
ASTO komplemen (C3)• Sel LE, uji serologi untuk SLE (ANA, ds DNA antibodi)
• Pielografi intravena
• Miksio sistouretrografi (MSU)
• Biopsi ginjal
Bila dicurigai penyebab hipertensi berkaitan dengan stenosis arteri renalis atau gangguan endokrin berdasarkan anamnesis, pemeriksaan fisik dan beberapa hasil pemeriksaan tahap lA dan 1 B, untuk menegakkan diagnosis perlu bantuan beberapa pemeriksaan penunjang lain tahap 2A dan 2B yang hanya dapat dilakukan di rumah sakit besar dimana fasilitasnya lebih lengkap.
3) Pemeriksaan tahap 2A untuk diagnosis ke arah stenosis arteri renalis dan kelainan endokrin (dirujuk ke rumah sakit yang mempunyai fasilitas lengkap)
•Aktivitas renin plasma dan aldosteron
•Katekolamin plasma
•Katekolamin urin dan metabolitnya dalam urin
•Aldosteron dan metabolit dalam urin (17 ketosterol dan 17 hidroksikortikosteroid)