KLINIK JAKARTA RESPIRATORY CENTRE (JRC)/ PPTI
TAHUN 2009
Skripsi
Diajukkan untuk Memenuhi Persyaratan Memperoleh
Gelar Sarjana Keperawatan (S.Kep)
Disusun Oleh:
SITI MAESAROH
105104003485
PROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN
UNIVERSITAS ISLAM NEGERI SYARIF HIDAYATULLAH
LEMBAR PERNYATAAN
Dengan ini saya menyatakan bahwa:
1. Skripsi ini merupakan hasil karya asli saya yang diajukkan untuk memenuhi salah satu persyaratan memperoleh gelar strata 1 di Fakultas Kedokteran dan Ilmu Kesehatan Universitas IslamNegeri (UIN) Syarif Hidayatullah Jakarta.
2. Semua sumber referensi yang saya gunakan dalam penulisan ini telah saya cantumkan sesuai dengan ketentuan yang berlaku di Fakultass Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri (UIN) Syarif Hidayatullah Jakarta.
3. Jika di kemudian hari terbukti bahwa karya ini bukan karya asli saya atau merupakan jiplakan dari karya orang lain, maka saya bersedia menerima sanksi yang berlaku di Fakultas Kedokteran dan Ilmu Kesehatan Universitas Islam Negeri (UIN) syarif Hidayatullah Jakarta.
Jakarta, Desember 2009
ABSTRACT
FACULTY OF MEDICINE AND SCIENCE OF HEALTH NURSING SCIENCE PROGRAM
ISLAMIC STATE UNIVERSITY (UIN) SYARIF HIDAYATULLAH JAKARTA
Undergraduate Thesis, December 2009
SITI MAESAROH, NIM: 105104003485
Factors Associated With Medication Adherence in Patients with Pulmonary Tuberculosis Clinic PPTI / Jakarta Respiratory Center (JRC), Year 2009
Xix +90 pages, 3 Appendix, Table 29
In PPTI during 2008, a total of 123 patients from 895 patients revealed DO. Based on data from PPTI above, the authors are interested in performing on the factors associated with treatment adherence in patients with pulmonary TB clinic PPTI / JRC ..
This study aims to know the description of treatment adherence and factors associated with treatment adherence in patients with pulmonary tuberculosis clinic JRC / PPTI in 2009 with a cross-sectional design. Independent variables studied include: education, knowledge, attitudes mother, side effects, distance, transportation, vehicle costs, the role of the PMO, the role of the family, counseling.
The study found that of the 11 variables studied, the attitude of the patient variables significantly associated with pulmonary tuberculosis treatment adherence (P = 0.016). Patients with a good attitude, have a risk to comply with treatment 3 times when compared to patients with unfavorable attitudes (OR = 2.917, 95% CI = 1.289 to 6.600). The other variables are counseling, possess a significant relationship with medication adherence pulmonary TB patients (P = 0.048). Patients who had received counseling at risk for medication adherence by 2.408 times when compared to patients who never received counseling (OR = fixed routine implemented and attended by the patient. Further research needs other factors associated with treatment adherence and factors that influence the attitudes of respondents to treatment.
ABSTRAK
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN PROGRAM STUDI ILMU KEPERAWATAN
UNIVERSITAS ISLAM NEGERI (UIN) SYARIF HIDAYATULLAH JAKARTA
Skripsi, Desember 2009
SITI MAESAROH, NIM : 105104003485
Faktor-Faktor Yang Berhubungan Dengan Kepatuhan Berobat Penderita Tuberkulosis Paru Di Klinik PPTI/Jakarta Respiratory Center (JRC), Tahun 2009
Xix+90 halaman, 3 Lampiran, 29 Tabel
Di PPTI selama tahun 2008, sebanyak 123 pasien dinyatakan DO dari 895 pasien. Berdasarkan data dari PPTI di atas maka penulis tertarik untuk melakukan terhadap faktor-faktor yang berhubungan dengan kepatuhan berobat pasien TB paru di klinik PPTI/JRC..
Penelitian ini bertujuan untuk mengetahui gambaran kepatuhan berobat dan faktor-faktor yang berhubungan dengan kepatuhan berobat pasien tuberkulosis paru di klinik JRC/PPTI tahun 2009 dengan desain cross sectional. Variabel independen yang diteliti meliputi : pendidikan, pengetahuan, sikap ibu, efek samping, jarak, sarana transportasi, biaya kendaraan, peran PMO, peran keluarga, penyuluhan.
Hasil penelitian didapat bahwa dari 11 variabel yang diteliti, variabel sikap penderita secara signifikan berhubungan dengan kepatuhan berobat penderita TB paru (P=0,016). Penderita dengan sikap baik, mempunyai risiko untuk patuh berobat 3 kali bila dibanding penderita dengan sikap kurang baik (OR = 2,917 (95%CI =1,289-6,600). Variabel lain yaitu penyuluhan, secara signifikan memliki hubungan dengan kepatuhan berobat pasien TB paru (P=0,048). Penderita yang pernah mendapat penyuluhan memiliki risiko untuk patuh berobat sebesar 2,408 kali bila dibanding penderita yang tidak pernah mendapat penyuluhan (OR=2,408, 95%CI=1,081-5,364). Sedangkan pada penelitian ini, variabel lain tidak dapat membuktikan adanya hubungan yang signifikan yaitu variabel pendidikan (p=0,639), pengetahuan (p=0,118), efek samping obat 0,286, jarak (p=0,495), sarana transportasi (p=0,650), peran PMO (p=1), peran keluarga (p=0,654), penyuluhan (p= 0,048)
Penelitian ini menyarankan agar program penyuluhan yang dilaksanakan setiap bulan tetap rutin dilaksanakan dan dihadiri langsung oleh pasien. Perlu dilakukan penelitian lanjutan faktor lain yang berhubungan dengan kepatuhan berobat dan faktor yang mempengaruhi sikap responden terhadap pengobatan.
DAFTAR RIWAYAT HIDUP
Nama : SITI MAESAROH
Tempat, Tanggal Lahir : Tegal, 20 Mei 1985
Jenis Kelamin : Perempuan
Agama : Islam
Alamat : Jalan Depsos Raya No. 4 RT 04/ RW 01, Bintaro,
Pesanggrahan, Jakarta Selatan
Alamat Asal : Lembasari, RT 03 RW 01, Kecamatan Jatinegara,
Kabupaten Tegal
Email : sitmae_243sejati@yahoo.com
Latar Belakang Pendidikan
2005-2009 : Universitas Islam Negeri (UIN) Syarif Hidayatullah
Jakarta, Fakultas Kedokteran dan Ilmu Keshatan
Program Studi Ilmu Keperawatan
2002-2005 : SMA Negeri 1 Slawi
1999-2002 : SMP Negeri 1 Jatinegara
Skripsi ini
Ku Persembahkan untuk Ibunda dan
Ayahandaku, Kakak dan Adik-adikku, Serta
PENGANTAR
Bismillahi Rahmani Rahim
Assalamualaikum Warahmatullahi Wabarakatuh
Puji dan syukur kehadirat Allah SWT yang telah memberikan rahmat dan hidayat-Nya sehigga penulis dapat menyelesaikan skripsi ini. Shalawat dan salam semoga selalu tercurahkan kepada Nabi Besar kita, Nabi Muhammad SAW, beserta keluarga, sahabat, dan umatnya yang tetap istiqomah dan yang Insyaallah akan mendapat safaat dihari akhir. Dengan penuh kesadaran penyusun yakin bahwa masih banyak yang harus diperbaiki dalam penyusunan skrripsi yang berjudul “Faktor-Faktor yang berhubungan dengan Kepatuhan Berobat Pasien Tuberkulosis Paru Di Klinik JRC/ PPTI Kebayoran Lama tahun 2009”.
Dalam proses penyusunan skripsi ini, penulis mendapat banyak banttuan, petunjuk, bimbingan, dan motivasi dari berbagai pihak. Oleh karena itu, sudah sepatutnya penulis mengucap rasa syukur sebagai wujud rasa terima kasih kepada:
1. Kedua orang tua tersayang, Bapak Sarip dan Ibu Dibah yang telah
memberikan bantuan moril, materiil, motivasi serta do’a yang tidak pernah putus demi keberhasilan penyusun menghadapi masa depan yang lebih baik.
2. Ahmad Eru S, S.Kp, M.Kep, Sp.Kom dan Bambang P Cadrana, SKM,MKM, sebagai dosen pembimbing yang tyelah memberikan waktu, arahan, dan pengembangan pemikiran kepada penulis demi terselesaikannya penyusunan skripsi ini dengan baik.
3. Prof. Dr (hc). Dr. M.K. Tadjudin, Sp. And sebagai Dekan fakultas Kedokteran dan Ilmu Kesehatan, UIN Syarif Hidayatullah Jakarta.
5. .Ita Yuanita, S.Kp, M.Kep, Ns. Waras Budi Utomo, S.Kp, MKM yang telah mendedikasikan diri demi membawa Program Studi Ilmu Kperaawatan kea rah yang lebih baik.
6. Irma Nurbaeti, Skp, M.Kep, Sp. Mat, sebagai pembimbing akademik yang telah memberikan arahan kepada penulis.
7. Bapak Wakidi staf PPTi yang telah membantu, memberikan masukan saat penulis melakukan penelitian.
8. Dr. Sudiono sebagai Sekertaris Jendral PPTI , Direktur Kllinik JRC yang telah mengizinkan penulis untukmelakukan penelitian di Klinik PPT? JRC kebayoran Lama.
9. Akhmad Nursujati, SE. yang selalu memberikan motivasi, membantu dan mendampingi penulis untuk menyelesaikan skripsi ini.
10.Kaka penulis Sulastri dan Rudi Haseni (ipar), dan adik penulis Fitria Priatin, yang member motivasi kepada penulis.
11.Keluarga besar FKIK dan khususnya seluruh saudara-saudari PSIK, dan teman-teman seperjuangan jurusan Ilmu Keperawatan angkatan ’05 ((Neneng, Tuti, Risma, Fina Tika, Ziah, Herna, Lita, Intan, Ciah, dan masih banyak lagi yang belum disebutkan).
12.Alumni SMA Negeri 1 Slawi angkatan ’05 yang memberikan motivasi kepada penulis.
Dengan memanjatkan do’a kepada Allahh SAW, penulis berharap semua kebaikan yang telah diberikan mendapat balasan yang lebih baik dari allah SWT.
Penulis berharap skripsi ini dapat bermanfaat bagi penulis pribadi dan para pembaca pada umumnya.
Wassalamualaikum warahmatullahi Wabarakatuh
Jakarta, 22 Desember 2009
LEMBAR PERNYATAAN………... i
ABSTRAK ……….. ii
LEMBAR PERSETUJUAN ……….. iii
RIWAYAT HIDUP ………. v
LEMBAR PERSEMBAHAN ……… x
KATA PENGANTAR ……… xi
DAFTAR ISI ………. xiv
DAFTAR TABEL ……… xvii
DAFTAR BAGAN ……… xvi
DAFTAR LAMPIRAN ………. xvii
DAFTAR SINGKATAN ……… xx
BAB I PENDAHULUAN A. Latar Belakang ... 1
B. Rumusan Masalah ... 7
C. Pertanyaan Penelitian ... 8
D. Tujuan Penelitian ... 9
E. Manfaat Penelitian ... 10
F. Ruang Lingkup Penelitian ... 11
BAB II TINJAUAN PUSTAKA A. Tuberculosis Paru ... 12
B. Keadaan dan Masalah Tuberkulosis Paru Saat ini ... 21
C. Program Pemberantasan Tuberkulosis Paru di Indonesia ... 22
D. Konsep Perilaku dan Perilaku Kepatuhan Berobat Pasien Tuberkulosis Paru ... 22
A. Kerangka Konsep ... 37
B. Variabel Dependen ... 39
C. Variabel Independen ... 39
D. Hipotesis ... 40
E. Definisi Operasional... 42
BAB IV METODE PENELITIAN A. Rancangan Penelitian ... 45
B. Lokasi Penelitian ... 45
C. Populasi dan Sampel ... 45
D. Instrumen Penelitian dan Cara Pengumpulan Data ... 47
E. Pengolahan Data... 49
F. Analisa Data ... 50
BAB V HASIL PENELITIAN A. Gambaran Umum PPTI B. Klinik Pusat Penyakit Pernapasan (JRC) ... 55
C. Analisa Univariat ... 56
D. Analisa Bivariat BAB VI PEMBAHASAN A. Keterbatasan Penelitian ... 72 B. Gambaran Kepatuhan Berobat Penderita TB paru di Klinik PPTI . 72 C. Hubungan antara faktor predisposisi, pemungkin, dan penguat
A. Kesimpulan ... 83
B. Saran ... 85
DAFTAR PUSTAKA ... 86
halaman
Tabel 2.1 Jenis, Sifat, dan Dosis OAT ……… 21
Tabel 2.2 Efek samping ringan OAT ………. 22
Tabel 2.3 Efek samping berat OAT ……….. 22
Tabel 5.1 Distribusi frekuensi menurut jenis kelamin ……….. 55
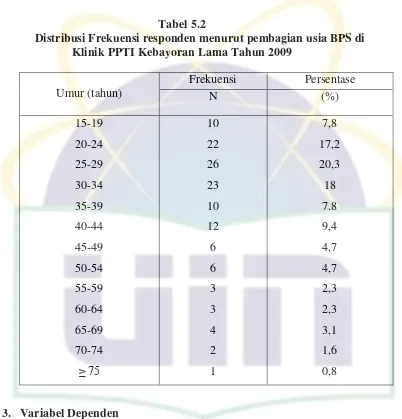
Tabel 5.2 Distribusi Frekuensi responden menurut pembagian usia BPS ……… 56
Tabel 5.3 Distribusi frekuensi responden menurut kepatuhan ………. 56
Tabel 5.4 Distribusi frekuensi responden menurut tingkat pendidikan ……… 57
Tabel 5.5 Distribusi frekuensi responden menurut pendidikan responden yang dikategorikan ……… 57
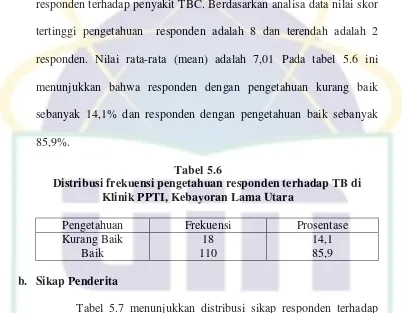
Tabel 5.6 Distribusi frekuensi pengetahuan responden ……… 58
Tabel 5.7 Disribusi frekuensi sikap responden terhadap pengobatan……… 58
Tabel 5.8 Distribusi frekuensi efek samping obat ……… 59
Tabel 5.9 Distribusi frekuensi persepsi jarak klinik dari rumah ……. 59
Tabel 5.10 Distribusi frekuensi kendaraan yang digunakan responden menuju ke klinik ……… 60
Tabel 5.11 Distribusi frekuensi responden menurut biaya kendaraan ……… 60
Tabel 5.12 Distribusi frekuensi responden menurut peran PMO ……… 61
Tabel 5.13 Distribusi frekuensi responden menurut peran keluarga ……….. 62
Tabel 5.14 Distribusi frekuensi responden menurut sikap petugas …… 62
Tabel 5.15 Distribusi frekuensi responden menurut penyuluhan…….. 63
Tabel 5.16 Hubungan antara tingkat pendidikan dengan kepatuhan berobat pasien TB paru ………. 63
Tabel 5.19 Hubungan antara efek samping obat dengan
kepatuhan berobat pasien TB paru ……….. 65
Tabel 5.20Hubungan antara jarak klinik PPTI
dari tempat tinggal dengan kepatuhan berobat pasien TB……. 66
Tabel 5.21 Hubungan antara sarana transportasi
dengan kepatuhan berobat pasien TB paru ……….. 67 Tabel 5.22 Hubungan antara biaya transportasi
dengan kepatuhan berobat penderita TB paru ………. 67 Tabel 5.23 Hubungan antara peran PMO
dengan kepatuhan berobat pasien TB paru. ……… 68 Tabel 5.24 Hubungan antara peran keluarga
dengan kepatuhan berobat pasien ……….. 69
Tabel 5.25 Hubungan antara sikap petugas
dengan kepatuhan berobat pasien TB paru. ……….. 69 tabel 5.26 Hubungan antara penyuluhan
Bagan 3.1 Kerangka Konsep Penelitian ……….. 40
DAFTAR LAMPIRAN
Lampiran 1 surat permohonan izin uji coba kuesioner di PPTI Baladewa Lampiran 2 Kuesioner
Accessibility : ketercapaian Airbone : melalui udara
AIDS : Aquiring Imuno Defisiensi Syndrom Behavior causes : faktor perilaku
Belief : kepercayaan
Bronkiektasis : pelebaran bronkus setempat BTA : Basil Tahan Asam
Compliance : kepatuhan
Depkes : Departemen Kesehatan
DOTS : Directly Observed Treatment Short Course
Dormant : tertidur lama DO : drop out
Droplet : percikan dahak
Hemoptisis : perdarahan dari saluran napas bawah HIV : Human Imunodefisiensi Virus
Ignorance : ketidaktahuan Informed consent : persetujuan
IUALTD : International Union Againts Tuberculosis and Lung Disease
JRC : Jakarta Respiratory Centre KDT : Kombinasi Dosis Tetap MDGs : Millenium Development Goals MDR : Multi Drug Resisten
Miss Conseption : salah duga
Nonbehavior causes : faktor di luar perilaku OAT : obat anti TB
PAS : Para Amino Acid
P2MPL : Pembarantasan Penyakit Menular dan Penyehatan Lingkungan P2PL : Pemberantasan Penyakit dan Penyehatan Lingkungan
TBC/TB : tuberculosis
BAB I PENDAHULUAN
A. Latar Belakang
Penyakit TBC adalah penyakit kronis menular yang masih tetap
merupakan masalah kesehatan masyarakat di dunia termasuk Indonesia.
World Health Organisation ( WHO) dalam anual report on global TB control tahun 2003 menyatakan terdapat 22 negara dikategorikan sebagai
high burden countries terhadap TBC.
Di kawasan Asia Tenggara, data WHO menunjukkan bahwa TBC
membunuh sekitar 2.000 jiwa setiap hari. Dan sekitar 40% dari kasus TBC
di dunia berada di kawasan Asia Tenggara. TBC juga menjadi pembunuh
nomor satu di kawasan ini, dimana jumlahnya dua sampai tiga kali jumlah
kematian yang disebabkan oleh HIV/AIDS yang berada di peringkat
kedua.
Sedangkan di Indonesia, TB merupakan masalah utama kesehatan
masyarakat. Data WHO (2008) menunjukkan bahwa jumlah penderita
TBC di Indonesia menempati urutan ketiga setelah India dan China.
Jumlah pasien sekitar 500.000 orang per tahun dengan kematian sekitar
175.000 orang per tahun, khususnya daerah pedesaan miskin dan daerah
kumuh perkotaan yang rawan kuman (Depkes RI, 2005). Data
Pemberantasan Penyakit dan Penyehatan Lingkungan (P2PL) selama tahun
2008, penderita TBC di Indonesia berjumlah 281.910 orang. Profil
BTA positif per 100.000 penduduk di Indonesia menunjukan
kecenderungan mengalami penurunan selama kurun waktu 2000−2006.
Pada tahun 2006, angka insiden sebesar 104 per 100.000 penduduk.
Jumlah kasus menular TB sepanjang tahun 2007 diperkirakan sebesar
232.358 kasus (Profil Kesehatan RI, 2008).
Pasien TB sekitar 75% adalah kelompok usia yang paling produktif
secara ekonomi (15 sampai 50 tahun). Hal tersebut berakibat pada
kehilangan pendapatan tahunan rumah tangganya sekitar 20-30% (Depkes
RI, 2008). Selain merugikan secara ekonomis, TB juga memberikan
dampak buruk lainya secara sosial, stigma bahkan dikucilkan oleh
masyarakat (Depkes RI, 2007).
Pada awal tahun 1990an WHO dan International Union Against
Tuberculosis and Lung Disease (IUALTD) telah mengembangkan strategi
penanggulangan TB yang dikenal sebagai strategi Directly Observed
Treatment Short Course (DOTS) dengan tujuan menemukan dan
menyembuhkan pasien, terutama pasien tipe menular (Depkes RI, 2008).
Di Indonesia menurut Riskesdas provinsi DKI Jakarta (2008),
penyakit ini termasuk salah satu prioritas nasional untuk program
pengendalian penyakit karena berdampak luas terhadap kualitas hidup dan
ekonomi, serta menimbulkan kematian. Milleniun Development Goals
(MDGs) dalam Profil Kesehatan 2008 juga menjadikan penyakit TB paru
sebagai salah satu penyakit yang menjadi target untuk diturunkan.
Penanggulangan TBC di Indonesia sudah berlangsung sejak zaman
1969 penanggulangan dilakukan secara nasional melalui Puskesmas
(Depkes RI, 2008). Upaya pencegahan dan pemberantasan TB Paru
dilakukan dengan pendekatan DOTS atau pengobatan TB Paru dengan
pengawasan langsung oleh pengawas menelan obat (PMO). Kegiatan ini
meliputi upaya penemuan penderita dengan pemeriksaan dahak di sarana
kesehatan yang ditindaklanjuti dengan paket pengobatan (Profil Kesehatan
RI, 2008).
Sejak tahun 1995, Indonesia mulai melaksanakan program
penanggulangan TB dengan strategi DOTS yang direkomendasikan oleh
WHO (Depkes RI, 2008). Program penanggulangan TBC dengan strategi
DOTS secara operasional telah dilaksanakan dan pencapaian angka
indikator-indikator program dari tahun ke tahun terus menunjukkan trend
yang meningkat (Fahrudda, 2008). Meskipun demikian dalam
pelaksanaannya dijumpai permasalahan utama yaitu adanya kegagalan
pengobatan penderita dan masih rendahnya penemuan penderita TBC baru
(Fahrudda, 2008).
Masih belum tingginya cakupan pengobatan TBC atau masih
rendahnya penemuan penderita adalah karena masih kurangnya jejaring
pengobatan atau kerja sama di sektor kesehatan sendiri khususnya pemberi
pelayanan kesehatan atau unit pelayanan kesehatan (UPK). Selain itu
masih kurangnya sosialisasi program pada masyarakat (Fahrudda, 2008).
Salah satu penyebab utama ketidakberhasilan pengobatan adalah
karena ketidakpatuhan berobat penderita masih tinggi. Oleh karena itu,
merupakan prioritas paling penting (Murtiwi, 2006). Ketidakmampuan
pasien menyelesaikan regimen self-administered, akan menyebabkan terjadinya kegagalan pengobatan, kemungkinan kambuh penyakitnya,
resisten terhadap obat, dan akan terus-menerus mentransmisikan infeksi
(Vijay, Balasangameswara, Jagannatha, Saroja, dan Kumar, 2003,
Murtiwi, 2006). Ketidateraturan minum obat terutama sebagai akibat dari
peran pengawas minum obat (PMO) yang kurang efektif, disamping
penyebab lainnya misalnya timbulnya efek samping, menderita penyakit
penyerta, kerterjangkauan terhadap pelayanan kesehatan yang sulit, tingkat
pengetahuan penderita yang masih kurang sehingga kurang memahami
pentingnya berobat secara teratur dan sikap petugas kesehatan dalam
memberikan pelayanan yang diberikan oleh fasilitas kesehatan (Ansarul,
2008). Selain itu menurut penelitian Susanti (2008) disimpulkan bahwa
pengetahuan, sikap, dan motivasi berhubungan dengan keteraturan
berobat.
Faktor penunjang kelangsungan berobat adalah pengetahuan
penderita mengenal bahaya penyakit TB paru yang gampang menular ke
sisi rumah, terutama pada anak, motivasi keluarga baik saran dan perilaku
keluarga kepada penderita untuk menyelesaikan pengobatannya dan
penjelasan petugas kesehatan kalau pengobatan gagal akan diobati dari
awal lagi. Oleh karena itu pemahaman dan pengetahuan penderita
memegang peranan penting dalam keberhasilan pengobatan TB paru
Data P2PL selama tahun 2008, penderita TB paru di DKI Jakarta
mencapai 8482 orang dengan BTA positif, 14845 orang dengan BTA
negatif/rontgent positif, pasien kambuh 605 orang, pasien Drop Out (DO) 197 orang. Angka kesembuhan pasien TB pada tahun 2006 sebesar
84,97% dan pada tahun 2007 mengalami penurunan menjadi 84,04 %
(PPTI), 2007). Data dari PPTI 2007 pada tahun 2006 penderita TB pada
klinik Jakarta Respiratory Centre (JRC) Kebayoran Lama berjumlah 216 orang yang terdiri dari 202 orang penderita baru dan 14 orang penderita
kambuh. Jumlah pasien TB dan angka DO setiap triwulan semakin
meningkat sedangkan pasien yang sembuh mengalami penurunan
(PPTI,2008).
Data PPTI diatas menunjukkan angka kesembuhan masih rendah
sedangkan angka DO masih cukup tinggi. Tingginya angka DO
menunjukkan kepatuhan pasien yang masih rendah. Berdasarkan
kesimpulan di atas, maka peneliti tertarik untuk melakukan penelitian
terhadap faktor−faktor yang berhubungan dengan kepatuhan berobat
pasien TB paru di klinik Jakarta Respiratory Centre (JRC)/PPTI.
Tingginya angka pasien yang DO/tidak patuh terhadap pengobatan
merupakan pekerjaan besar bagi pemerintah, masyarakat, keluarga pasien,
pasien dan petugas kesehatan. Petugas kesehatan merupakan tim kesehatan
terdiri dari dokter umum, perawat komunitas dan tenaga kesehatan lain.
Peranan petugas kesehatan adalah memberi pelayanan kesehatan
kepada masyarakat. Petugas kesehatan sebagai pengelola dalam program
mikroskopis. Hubungan antara petugas kesehatan dan penderita sangat
berpengaruh terhadap keberhasilan pengobatan (Fleischhacker, 2003,
Gielen, 1997, Pender, 2002, Murtiwi, 2005). Murtiwi (2005), mengatakan
bahwa salah satu determinan perilaku kepatuhan berobat TBC paru adalah
dukungan petugas kesehatan selama pengobatan TBC paru.
Praktik keperawatan profesional adalah tindakan mandiri perawat
profesional dengan menggunakan pengetahuan teoritik yang mantap dan
kokoh mencakup ilmu dasar dan ilmu keperawatan sebagai landasan dan
menggunakan proses keperawatan sebagai pendekatan dalam melakukan
asuhan keperawatan (Helwiah, 2004).
Peran perawat dalam penanggulangan penyakit menular khususnya
penyakit tuberkulosis (TBC/TB) salah satunya dengan menerapkan asuhan
keperawatan menggunakan model Community As Partner. Model ini
diterapkan karena menyediakan struktur intervensi keperawatan yang
komprehensif, memberikan wawasan profesi lain dalam memberikan
pelayanan yang lebih menyeluruh (Mendrofa, 2008). Namun dalam
pelaksanaannya ada beberapa masalah keperawatan komunitas yang dapat
muncul pada populasi dengan masalah TBC yaitu: risiko tinggi terjadi
penularan TBC pada anggota masyarakat, risiko tinggi terjadi kegagalan
pengobatan dan risiko tinggi terjadinya gangguan nutrisi (Mendrofa,
2008).
Perawat komunitas berupaya dengan berbagai cara memfasilitasi
tanpa bersifat instruksi memberdayakan individu dan keluarga. Upaya ini
keluarga agar mampu mengidentifikasi masalah kesehatannya (Murtiwi,
2005).
Ketidakpatuhan berobat merupakan masalah perilaku. Green
(1980) dalam Notoatmojo (2007) mengidentifikasi tiga faktor yang
mempengaruhi perilaku kesehatan yaitu faktor predisposisi, faktor
pemungkin, faktor penguat. Yang termasuk faktor predisposisi antara lain
adalah pengetahuan, sikap, keyakinan, nilai persepsi. Yang termasuk
faktor pemungkin adalah ketersedian sumber daya, keterjangkauan petugas
dan rujukan. Sedangkan yang termasuk faktor penguat antara lain adalah
sikap dan perilaku petugas kesehatan dan petugas lain teman, majikan, dan
orang tua (Notoatmojo, 2007).
B. Rumusan Masalah
Sepertiga penduduk dunia telah terinfeksi oleh mycobacterium tuberculosis (Depkes RI, 2008). Data WHO (2008) menunjukan bahwa jumlah penderita TBC di Indonesia menempati urutan ketiga setelah India
dan China. Tiap tahun ada 9 juta penderita TBC baru dan 75% kasus
kematian dan kesakitan di masyarakat diderita oleh orang−orang pada usia
produktif (15 sampai 50 tahun). Hal tersebut berakibat terhadap penurunan
jumlah pendapatan tahunan rumah tangganya.
Penyebab utama meningkatnya beban masalah TB antara lain :
Kemiskinan pada berbagai kelompok masyarakat, kegagalan program TB
selama ini, dampak pandemi HIV (Depkes RI, 2005). Salah satu penyebab
penderita yang masih tinggi. Hal ini dibuktikan pada triwulan ketiga di
Klinik JRC dari 204 orang penderita, 28 orang sembuh dan 43 orang putus
berobat. Ketidakmampuan pasien menyelesaikan pengobatan, akan
menyebabkan terjadinya gagal pengobatan, kemungkinan kambuhnya
penyakit, resisten terhadap obat dan akan terus menerus mentransmisikan
infeksi (Vijay, Balasangameswara, Jagannatha, Saroja, dan Kumar, 2003,
Murtiwi, 2006). Ketidakteraturan minum obat terutama akibat dari peran
pengawas minum obat (PMO) yang kurang efektif, disamping penyebab
lainnya misalnya timbul efek samping, menderita penyakit penyerta,
keterjangkauan terhadap pelayanan kesehatan yang sulit, tingkat
pengetahuan penderita yang masih kurang sehingga memahami pentingnya
berobat secara teratur dan sikap petugas kesehatan dalam memberikan
pelayanan yang diberikan oleh fasilitas kesehatan (Ansarul, 2008).
Berdasarkan uraian di atas, penulis tertarik untuk meneliti
faktor-faktor yang berhubungan dengan kepatuhan berobat pasien TBC paru di
Klinik JRC Kebayoran Lama, Jakarta Selatan, sebagai salah satu masukan
informasi demi upaya penanggulangan penyakit TB di wilayah Kebayoran
Lama, Terutama di Klinik JRC. Dalam penelitian ini peneliti
menggunakan pendekatan cross sectional.
C. Pertanyaan Penelitian
Berdasarkan latar belakang yang telah diuraikan sebelumnya bahwa
masalah TBC paru merupakan masalah nasional maka masalah penelitian
1. Apakah ada hubungan antara faktor predisposisi (tingkat pendidikan,
pengetahuan tentang penyakit Tb paru, sikap penderita, efek samping
obat) dengan kepatuhan berobat pasien tuberculosis paru di klinik JRC
Kebayoran Lama Utara?
2. Apakah ada hubungan antara faktor pemungkin (jarak Klinik JRC dari
tempat tinggal, sarana transportasi, biaya transportasi) dengan
kepatuhan berobat pasien Tb paru di klinik JRC kebayoran Lama
Utara?
3. Apakah ada hubungan antara faktor penguat (peran PMO, peran
keluarga, sikap petugas, penyuluhan) dengan kepatuhan berobat pasien
Tb paru di klinik JRC kebayoran Lama Utara ?
D. Tujuan Penelitian
Tujuan Umum
Mengetahui faktor−faktor yang berhubungan dengan kepatuhan
berobat pasien TBC paru di Klinik JRC/PPTI Kebayoran Lama, tahun
2009.
Tujuan Khusus
Tujuan khusus penelitian ini adalah :
a. Mengidentifikasi gambaran faktor predisposisi (tingkat
pendidikan, pengetahuan tentang penyakit TB paru, sikap
penderita, efek samping obat) di Klinik JRC/PPTI Kebayoran
b. Mengidentifikasi gambaran faktor enabling (pemungkin) yaitu
jarak Klinik JRC dari tempat tinggal, sarana transportasi, biaya
transportasi, di Klinik JRC/PPTI Kebayoran Lama.
c. Mengidentifikasi gambaran faktor reinforcing
(penguat/pendorong) yaitu peran PMO, peran keluarga, sikap
petugas, penyuluhan di Klinik JRC/PPTI kebayoran Lama.
d. Mengidentifikasi hubungan antara faktor predisposisi (tingkat
pendidikan, pengetahuan tentang TB paru, keluhan efek samping
obat) dengan kepatuhan berobat pasien tuberculosis paru di klinik
JRC Kebayoran Lama.
e. Mengidentifikasi hubungan antara faktor pemungkin (jarak dari
tempat nnnktinggal ke JRC, sarana transportasi, biaya transportasi)
dengan kepatuhan berobat pasien TB paru di klinik JRC
kebayoran Lama.
f. Mengidentifikasi hubungan antara faktor penguat (peran PMO,
peran keluarga, sikap petugas, penyuluhan) dengan kepatuhan
berobat pasien TB paru di klinik JRC kebayoran Lama.
E. Manfaat Penelitian
1. Bagi Klinik JRC PPTI
Sebagai tambahan informasi mengenai tingkat kepatuhan berobat
pasien TBC, sehingga dapat dilakukan evaluasi penyebab
ketidakpatuhan.
Sebagai tambahan dan referensi untuk penelitian khususnya dalam
pengobatan TBC.
3. Bagi petugas kesehatan
Penelitian ini dapat digunakan sebagai bahan untuk meningkatkan
penanggulangan dan kepatuhan berobat pasien TBC.
4. Bagi penulis penelitian sebagai pengalaman pertama dalam penelitian
dan dapat digunakan sebagai refensi untuk penelitian selanjutnya.
F. Ruang Lingkup
Penelitian ini dilakukan di kliniK JRC/ PPTI Jl. Sultan Iskandar
Muda no. 66A, Kebayoran Lama Utara, Jakarta Selatan, terhadap
penderita TBC paru BTA positif yang telah mengikuti program
pengobatan jangka pendek dan minum obat secara teratur selama 2 bulan.
Penelitian ini diarahkan pada dimensi perilaku masalah dalam
upaya kesehatan khususnya pemberantasan penyakit TB paru yang
diketahui dapat dipengaruhi oleh hambatan faktor−faktor non medik.
Penelitian ini dibatasi hanya tentang aspek perilaku kesehatan terutama
perilaku kepatuhan berobat dan faktor−faktor yang mempengaruhinya.
Penelitian ini hanya membahas tentang faktor predisposisi (tingkat
pendidikan, pengetahuan, sikap penderita, efek samping obat), faktor
pemungkin (jarak ke pelayanan kesehatan, sarana transportasi, biaya
BAB II
TINJAUAN PUSTAKA
A. Tuberkulosis Paru 1. Definisi
TBC atau TB adalah suatu penyakit infeksi yang disebabkan oleh
bakteri Mycobacterium tuberculosis. Bakteri ini merupakan bakteri basil yang sangat kuat sehingga memerlukan waktu lama untuk
mengobatinya. Bakteri ini lebih sering menginfeksi organ paru-paru
dibandingkan bagian lain tubuh manusia(Price, 2006).
2. Etiologi
Penyebab penyakit TBC adalah bakteri Mycobacterium tuberculosis dan Mycobacterium bovis. Kuman tersebut mempunyai
ukuran 0,5 mikron x 0,3−0,6 mikron dengan bentuk batang tipis, lurus
atau agak bengkok, bergranular atau tidak mempunyai selubung, tetapi
mempunyai lapisan luar tebal yang terdiri dari lipoid (terutama asam
mikolat) (Widoyono, 2008).
Bakteri ini dapat bertahan terhadap pencucian warna dengan asam
alkohol, sehingga sering disebut basil tahan asam (BTA), serta tahan
terhadap zat kimia dan fisik. Kuman TBC juga tahan dalam keadaan
3. Cara Penularan dan Pencegahan Tuberkulosis Paru a. Cara Penularan
Penyakit TB biasanya menular melalui udara yang tercemar
dengan bakteri Mycobakterium Tuberculosa yang dilepaskan pada
saat penderita TB batuk. Bakteri ini bila sering masuk dan terkumpul
di dalam paruparu akan berkembang biak menjadi banyak terutama
pada orang−orang dengan daya tahan tubuh yang lemah dan dapat
menyebar melalui pembuluh darah dan kelenjar getah bening.
Sumber penularan adalah penderita TB BTA positif khususnya TB
paru (Depkes RI, 2005).
Cara penularan (transmisi) TB dapat: 1) Bersifat langsung melalui
droplet (percikan dahak) dalam jarak dekat ketika batuk/bersin, 2)
Airborne (melalui udara) ketika droplet yang mengandung kuman di udara terhirup ke saluran napas. Droplet yang mengandung kuman
tersebut dapat bertahan di udara bersuhu kamar selama beberapa jam
(Depkes RI, 2008).
b. Pencegahan Tuberkulosis Paru
Menurut Misnadiarly (2006), mencegah penularan TBC
adalah dengan menjalankan pola hidup sehat, yaitu : 1) Menutup
mulut waktu batuk dan bersin, 2) Tidak meludah di sembarang
tempat, 3) Ventilasi rumah yang baik agar udara dan sinar matahari
masuk dalam ruangan. Tidur dan istirahat yang cukup, 4) Tidak
merokok dan minum minuman beralkohol, 5) Berolah raga teratur,
4. Patofisiologi Tuberkulosis
Sebagian besar orang yang telah terinfeksi (80−90%) belum
menjadi sakit. Untuk sementara kuman yang ada dalam tubuh mereka
tersebut bisa berada dalam keadaan dormant (tidur) dan keberadaan
kuman dormant tersebut dapat diketahui hanya dengan tes tuberculin.
Mereka yang menjadi sakit disebut penderita TB, biasanya waktu
paling cepat sekitar 3−6 bulan setelah terjadi infeksi. Mereka yang
tidak menjadi sakit tetap mempunyai risiko untuk menjadi penderita
TB sepanjang sisa hidup mereka (Depkes RI, 1996, Sujudi 1996,
Asnawi 2002).
5. Riwayat Terjadinya Tuberkulosis a. Infeksi Primer
Infeksi primer terjadi saat seseorang terpapar pertama kali
dengan kuman TBC. Droplet yang terhirup sangat kecil ukurannya,
sehingga dapat melewati sistem pertahanan mukosilier bronkus, dan
terus berjalan sehingga sampai di alveolus dan menetap disana.
Infeksi dimulai saat kuman TBC berhasil berkembang biak dengan
cara pembelahan diri di paru, yang mengakibatkan peradangan di
dalam paru. Saluran limfe akan membawa kuman TBC ke kelenjar
limfe di sekitar hilus paru, dan ini disebut sebagai kompleks primer.
Waktu antara terjadinya infeksi sampai pembentukan kompleks
primer adalah sekitar 4−6 minggu. Adanya infeksi dapat dibuktikan
Kelanjutan setelah infeksi primer tergantung dari
banyaknya kuman yang masuk dan besarnya respon daya tahan
tubuh (imunitas seluler). Pada umumnya reaksi daya tahan tubuh
tersebut dapat menghentikan perkembangan kuman TBC. Meskipun
demikian, ada beberapa kuman akan menetap sebagai kuman
persisten atau dormant. Kadang−kadang daya tahan tubuh tidak
mampu menghentikan perkembangan kuman, akibatnya dalam
beberapa bulan, yang bersangkutan akan menjadi penderita TBC.
Masa inkubasi, yaitu waktu yang diperlukan mulai terinfeksi sampai
menjadi sakit, diperkirakan sekitar 6 bulan.
b. Tuberkulosis Pasca Primer
TBC pasca primer biasanya terjadi setelah beberapa bulan
atau tahun sesudah infeksi primer, misalnya karena daya tahan tubuh
menurun.
6. Komplikasi Penderita TBC
Komplikasi berikut sering terjadi pada penderita stadium lanjut :
a. Hemoptisis berat (perdarahan dari saluran napas bawah) yang dapat mengakibatkan kematian karena syok hipovolemik atau
tersumbatnya jalan napas.
b. Kolaps dari lobus akibat retraksi bronchial.
c. Bronkiektasis (pelebaran bronkus setempat) dan fibrosis
(pembentukan jaringan ikat pada proses pemulihan atau reaktif)
d. Pneumotorak (adanya udara didalam rongga pleura) spontan: kolaps
spontan karena kerusakan jaringan paru.
e. Penyebaran infeksi ke organ lain seperti otak, tulang persendian,
ginjal, dan sebagainya.
Penderita TBC paru dengan kerusakan jaringan luas yang
telah sembuh (BTA negatif) masih bisa mengalami batuk darah.
Keadaan ini sering kali dikelirukan kasus kambuh. Pada kasus
seperti ini pengobatan dengan OAT tidak diperlukan, tapi cukup
diberikan pengobatan simptomatis. Bila perdarahan berat, penderita
harus dirujuk ke unit spesialistik (Depkes RI, 2008).
7. Gejala Klinis TBC Paru
Gejala utama pasien TBC paru adalah batuk berdahak selama 2−3
minggu atau lebih. Batuk dapat diikuti dengan gejala tambahan yaitu
dahak bercampur darah, batuk darah, sesak napas, badan lemas, nafsu
makan menurun, malaise, berkeringat malam hari tanpa kegiatan fisik,
demam, meriang lebih dari satu bulan (Depkes RI,2007). Berat badan
menurun, kurang enak badan (Misnadiarly, 2006).
8. Diagnosa TBC Paru
a. Semua suspek TB diperiksa 3 spesimen dahak dalam 2 hari, yaitu
sewaktu− pagi−sewaktu (SPS).
b. Diagnosis TB paru pada orang dewasa ditegakkan dengan
ditemukan kuman TB (BTA). Pada program TB nasional,
penemuan BTA melalui pemeriksaan dahak mikroskopik
biakan dan uji kepekaan dapat digunakan sebagai penunjang
diagnosis sesuai dengan indikasinya.
c. Tidak benar jika diagnosis hanya ditegakan berdasarkan
pemeriksaan foto toraks saja. Foto toraks tidak selalu memberikan
gambaran yang khas pada TB paru, sehingga sering terjadi over
diagnosis.
d. Gambaran kelainan radiologi paru tidak selalu menunjukkan
aktivitas penyakit (Depkes RI, 2008).
9. Klasifikasi Pasien TBC a. TBC Paru BTA positif.
1) Sekurang-kurangnya 2 dari 3 spesimen dahak SPS hasilnya BTA
positif.
2) 1 spesimen dahak SPS hasilnya BTA positif dan foto toraks dada
menunjukkan gambaran TBC.
3) 1 spesimen dahak SPS hasilnya BTA positif dan biakan kuman
TB positif.
4) 1 atau lebih spesimen dahak hasilnya positif setelah 3 spesimen
dahak SPS pada pemeriksaan sebelumnya hasilnya BTA negatif
dan tidak ada perbaikan setelah pemberian antibiotika non OAT.
b. TBC Paru BTA negatif
Kriteria diagnostik TB paru BTA negatif harus meliputi:
1) Paling tidak 3 spesimen dahak SPS hasilnya BTA negatif
2) Foto toraks abnormal menunjukkan gambaran tuberkulosis.
4) Ditentukan (dipertimbangkan) oleh dokter untuk diberi
pengobatan.
10. Prinsip Pengobatan Tuberkulosis
a. OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat,
dalam jumlah cukup dan dosis tepat sesuai dengan kategori
pengobatan. Jangan gunakan OAT tunggal (monoterapi).
Pemakaian OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih
menguntungkan dan sangat dianjurkan.
b. Untuk menjamin kepatuhan pasien menelan obat, dilakukan
pengawasan langsung DOT oleh seorang PMO (Depkes RI, 2008).
11. Tahap Pengobatan Tuberkulosis a. Tahap awal (intensif)
1) Pada tahap awal (intensif) pasien mendapat obat setiap hari dan
perlu diawasi secara langsung untuk mencegah terjadinya
resistensi obat.
2) Bila pengobatan tahap intensif tersebut diberikan secara tepat,
biasanya pasien menular menjadi tidak menular dalam kurun
waktu 2 minggu.
3) Sebagian besar pasien TB BTA positif menjadi BTA negatif
(konversi) dalam 2 bulan.
b. Tahap Lanjutan
1) Pada tahap lanjutan pasien mendapat jenis obat lebih sedikit,
2) Tahap lanjutan penting untuk membunuh kuman persister
sehingga mencegah terjadinya kekambuhan.
12. Perjalanan Alamiah TBC yang Tidak Diobati
Tanpa pengobatan, setelah 5 tahun, 50% dari penderita TBC
akan meninggal, 25% akan sembuh sendiri dengan daya tahan tubuh
tinggi, dan 25% sebagai kasus kronik yang tetap menular (WHO,
1996, Depkes RI, 2005).
13. Pengobatan Tuberkulosis Paru
Obat TBC diberikan dalam bentuk kombinasi dari beberapa
jenis, dalam jumlah cukup, dan dosis tepat selama 6−8 bulan, supaya
semua kuman (termasuk kuman persister) dapat dibunuh. Dosis tahap
intensif dan dosis tahap lanjutan ditelan sebagai dosis tunggal,
sebaiknya pada saat perut kosong (Depkes RI, 2008).
a. Paduan OAT dan Tata Laksana Pengobatan Tabel 2.1
Jenis, Sifat, dan Dosis OAT
Jenis OAT Sifat
Dosis yang direkomendasikan (mg/kg)
Harian 3xseminggu
Isoniazid (H) Bakterisid 5
(4−6) (8−12)10
Rifampicin (R) Bakterisid 10
(8−12) (8−12)10
Pyrazinamide (Z) Bakterisid 25
(20−30) (30−40)35
Streptomycin (S) Bakterisid 15
(12−18) (12−18)15
Ethambutol (E) Bakteriostatik 15
b. Efek Samping
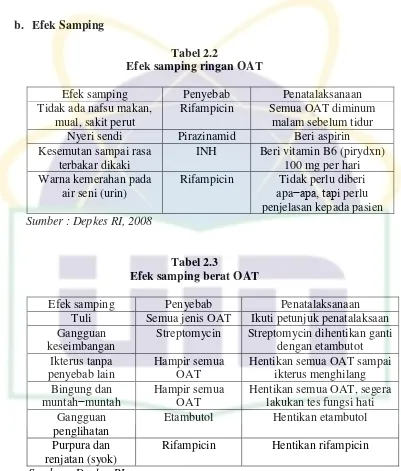
Tabel 2.2
Efek samping ringan OAT
Efek samping Penyebab Penatalaksanaan
Tidak ada nafsu makan, mual, sakit perut
Rifampicin Semua OAT diminum malam sebelum tidur
Nyeri sendi Pirazinamid Beri aspirin
Kesemutan sampai rasa terbakar dikaki
INH Beri vitamin B6 (pirydxn) 100 mg per hari Warna kemerahan pada
air seni (urin)
Rifampicin Tidak perlu diberi apa−apa, tapi perlu penjelasan kepada pasien Sumber : Depkes RI, 2008
Tabel 2.3
Efek samping berat OAT
Efek samping Penyebab Penatalaksanaan
Tuli Semua jenis OAT Ikuti petunjuk penatalaksaan Gangguan
keseimbangan
Streptomycin Streptomycin dihentikan ganti dengan etambutot Ikterus tanpa
penyebab lain
Hampir semua OAT
Hentikan semua OAT sampai ikterus menghilang Bingung dan
muntah−muntah
Hampir semua OAT
Hentikan semua OAT, segera lakukan tes fungsi hati Gangguan
penglihatan
Etambutol Hentikan etambutol
Purpura dan renjatan (syok)
Rifampicin Hentikan rifampicin
Sumber : Depkes RI
B. Keadaan dan Masalah Tuberkulosis Paru Saat Ini
Menurut Depkes RI tahun 2007, munculnya pandemi HIV/AIDS di
dunia menambah permasalahan TB. Koinfeksi dengan HIV akan
meningkatkan risiko kejadian TB secara signifikan. Pada saat yang sama,
kekebalan ganda kuman TB terhadap obat anti TB multidrug resistence
disembuhkan. Keadaan tersebut pada akhirnya akan menyebabkan
terjadinya epidemi TB yang sulit ditangani.
Selain MDR TBC yang telah terjadi selama ini, ternyata kita juga
mulai dihadapkan pada keadaan yang disebut extensively drug−resistent
(XDR) TBC. XDR TBC disebabkan oleh strain Mycobacterium tuberculosis yang resisten terhadap isoniazid dan rifampicin (MDR TBC)
ditambah dengan fluorokuinolon dan sekurang−kurangnya salah satu obat:
kapreomicin, kanamisin, dan amikasin. TBC XDR juga merupakan
masalah akibat pengobatan pasien dengan HIV karena sebagian besar
pasien HIV diduga menderita TBC juga (Prasenohadi, 2008).
C. Program Pemberantasan Tuberkulosis Paru di Indonesia
Penanggulangan TBC Indonesia sudah berlangsung sejak zaman
penjajahan Belanda namun terbatas pada kelompok tertentu. Setelah
perang kemerdekaan, TB ditanggulangi melalui Balai Pengobatan Penyakit
Paru (BP−4). Sejak tahun 1969 penanggulangan dilakukan secara nasional
melalui Puskesmas. Obat anti TBC (OAT) yang digunakan adalah panduan
standar INH, Para Amino Acid (PAS), dan Streptomycin selama satu
sampai dua tahun. PAS kemudian diganti dengan pirazinamid. Sejak 1977 mulai digunakan panduan OAT jangka pendek yang terdiri dari INH,
Rifampicin, dan Ethambutol selama 6 bulan.
Sejak tahun 1995, program nasional penanggulangan TB mulai
melaksanakan strategi DOTS dan menerapkannya pada Puskesmas secara
dan melaksanakan strategi DOTS yang diintegrasikan dalam pelayanan
kesehatan dasar (Depkes RI, 2007).
D. Konsep Perilaku dan Perilaku Kepatuhan Berobat Tuberkulosis Paru 1. Konsep Perilaku
Menurut Suryani (2003) yang dikutip dari Machfoedz (2007),
perilaku adalah aksi dari individu terhadap reaksi dari hubungan dengan
lingkungannya. Menurut Skinner (1938) dalam Notoatmodjo (2003)
dikutip dari Machfoed (2007), menegaskan bahwa perilaku itu
merupakan respons atau reaksi orang terhadap rangsangan atau stimulus
dari luar. Menurut Fishben dan Ajzen (1975), perilaku seseorang
ditentukan oleh niatnya untuk melakukan perilaku itu, dan niat itu
sendiri ditentukan oleh sikap seseorang yaitu perasaan suka atau tidak
suka seseorang terhadap suatu objek atau benda, tindakan atau
peristiwa. Sikap seseorang juga ditentukan oleh kepercayaan terhadap
hasil dari melakukan perilaku itu (Asnawi, 2002).
Notoatmodjo (2007), menyimpulkan bahwa perilaku kesehatan
adalah suatu respons organism (seseorang) terhadap stimulus atau objek
yang berkaitan dengan sakit dan penyakit, sistem pelayanan kesehatan,
makanan, dan minuman, serta lingkungan.
Green (1980) dalam Notoatmodjo (2007), menyatakan bahwa
kesehatan seseorang dipengaruhi oleh 2 faktor pokok, yakni faktor
causes). Selanjutnya perilaku itu sendiri ditentukan atau terbentuk dari
3 faktor.
a. Faktor−faktor predisposisi (predisposing factors), yang terwujud dalam pengetahuan, sikap, kepercayaan, keyakinan, nilai−nilai, dan
sebagainya.
b. Faktor−faktor pendukung (enabling factors), yang terwujud dalam
lingkungan fisik, tersedia atau tidak tersedianya fasilitas−fasilitas
atau sarana–sarana kesehatan.
c. Faktor – faktor pendorong (reinforcing factors) yang terwujud dalam sikap dan perilaku petugas kesehatan atau petugas lain yang
merupakan kelompok referensi dari perilaku masyarakat.
2. Konsep perilaku kepatuhan.
Sackett (1976) dikutip dari Niven, (2000), kepatuhan adalah
sejauh mana perilaku pasien sesuai dengan ketentuan yang diberikan
oleh profesional kesehatan.
Safarino (1990) seperti dikutip dalam Smet (1994)
mendefinisikan „kepatuhan‟ (atau „ketaatan‟) (compliance atau
adherence) sebagai : “Tingkat pasien melaksanakan cara pengobatan
dan perilaku yang disarankan oleh dokternya atau oleh yang lain”.
Menurut Haynes (1979) dalam Murtiwi (2005) compliance (kepatuhan) dapat didefinisikan secara sederhana sebagai perluasan perilaku
individu yang berhubungan dengan minum obat, mengikuti diet dan
La Greca & Stone (1985) dalam Smet (1994), menyatakan
bahwa mentaati rekomendasi pengobatan yang dianjurkan dokter
merupakan masalah yang sangat penting. Tingkat ketidaktaatan terbukti
cukup tinggi dalam seluruh populasi medis yang kronis. Safarino
(1990) mengatakan bahwa tingkat ketaatan keseluruhan adalah 60%.
3. Kepatuhan Penderita TBC terhadap pengobatan
Kepatuhan merupakan salah satu faktor yang mempengaruhi
kesembuhan disamping faktor individu, komunitas, strategi pengobatan,
infeksi HIV, dan keadaan khusus merokok, alkohol, tunawisma
(Masniari, 2007).
Perilaku kepatuhan berobat TBC paru merupakan perilaku
promosi kesehatan individu. Perubahan perilaku seseorang dipengaruhi
oleh pengetahuan tentang TBC paru, sikap individu terhadap TBC paru,
persepsi manfaat dan hambatan terhadap pengobatan TBC paru,
persepsi self−efficacy atau kemampuan individu untuk menentukan dirinya sendiri, termasuk berobat atas kemauan sendiri dan tetap
melanjutkan pengobatan walau ada keluhan merasa mual atau pusing
akibat pengobatan merupakan penguat untuk tetap patuh minum obat
TBC paru (Fleschhacker, 2003; Gielen, 1997; Pender, 2002; Murtiwi,
2005).
Menurut Becker & Kyngas (2000) dalam Murtiwi (2005),
kepatuhan dalam pengobatan TBC paru merupakan perilaku peran sakit
aturan pengobatan (medical regimen) bagi pasien TBC paru sangat
penting untuk mencapai kesembuhan yang optimal, sehingga penularan
kepada masyarakat dapat dihindari. Sedangkan kepatuhan dalam
pengobatan TBC menurut Ditjen P2M−PL tahun 2001 adalah
keteraturan pasien TBC dalam mengikuti tata cara tahapan proses
pengobatan. Tata cara tahapan proses pengobatan didasarkan aturan
(regimen) pengobatan yang ditetapkan dalam buku petunjuk
pengobatan ke dalam kategori patuh dan tidak patuh (Murtiwi, 2005).
Ketidakpatuhan berobat mengakibatkan penderita TB dapat
kambuh dengan kuman yang resisten terhadap OAT, sehingga menjadi
sumber penularan kuman resisten dan gagal pengobatan. Hal itu
mengakibatkan pengobatan ulang TB lebih sulit, waktu pengobatan
lebih lama dan dana yang dikeluarkan lebih besar. Kepatuhan penderita
TB untuk berobat teratur sulit diprediksi dan dipertahankan dengan
bertambahnya waktu (Amril, 2003).
4. Faktor−Faktor yang Berhubungan dengan Kepatuhan Berobat a. Tingkat pendidikan
Pendidikan adalah proses pengubahan sikap dan tata laku
seseorang atau kelompok orang dalam usaha pengajaran dan latihan
(KBBI, 1988). Sedangkan menurut Asnawi (2002) tingkat
pendidikan merupakan jenjang pendidikan formal terakhir yang
pernah diikuti seseorang sampai didiagnosis TB paru (Asnawi,
2002). Pendidikan merupakan faktor yang berhubungan erat dengan
tingkat pendidikannya semakin menyadari pentingnya hidup sehat.
Oleh karena itu seseorang yang berpendidikan akan lebih patuh
berobat secara teratur dibandingkan orang yang berpendidikan
rendah. Orang yang berpendidikan rendah tidak akan menyadari
dampak dari penyakit sehingga cenderung untuk mengabaikan
kepatuhan (Daud, 2001).
Zubair (1980) dalam Daud (2001) mengatakan bahwa
rendahnya pendidikan dari sebagian besar pasien menyebabkan
kurangnya pengertian pasien terhadap penyakit berbahaya,
berkurang atau hilangnya gejala penyakit sudah merupakan ukuran
kesembuhan bagi pasien. Oleh karena itu kesamaan persepsi,
pengulangan dan penekanan pada pasien yang dianggap penting
untuk diketahui pasien perlu mendapat perhatian, agar tercapai
tujuan yang optimal.
b. Pengetahuan
Menurut Kurnia (2002) dalam Purwanto (2007) pengetahuan
adalah suatu ilmu tentang suatu bidang yang disusun secara
bersistem menurut metode−metode tertentu yang dapat digunakan
untuk menerangkan gejala−gejala tertentu dibidang pengetahuan itu.
Menurut Notoatmodjo (2007), pengetahuan merupakan hasil
dari tahu, dan ini terjadi setelah orang melakukan pengindraan
terhadap suatu objek tertentu. Penginderaan terjadi melalui panca
rasa, dan raba. Sebagian besar pengetahuan manusia diperoleh
melalui mata dan telinga.
Basar N (1989) dalam Misnadiarly (1994), menyimpulkan
hal−hal yang mempengaruhi keteraturan berobat TB paru antara lain:
pengetahuan responden mengenai penyebab, cara penularan dan
gejala dini yang masih rendah.
Daud (2001), menyatakan pengetahuan penderita TB paru
erat kaitannya dengan kepatuhan berobat. Suliha (1991) dalam
Hamdi (2001) menyatakan bahwa pengetahuan berpengaruh
terhadap perilaku kepatuhan datang berobat, sikap jawaban setuju
mengambil obat ke sarana pelayanan kesehatan sesuai ketentuan,
cenderung penderita tidak pernah berobat. Sedangkan menurut
Niven (2007), mengatakan bahwa seseorang dapat tidak mematuhi
suatu instruksi karena kesalahpahamannya terhadap instruksi yang
diberikan.
Aditama (2000), mengatakan bahwa pengetahuan penderita
tentang penyakit TB paru masih kurang memadai. Masih cukup
banyak penderita menjawab penyakit TB paru disebabkan pikiran
dan turunan, juga ada yang menyatakan bahwa penyakit ini menular
melalui makanan dan minuman.
Pengetahuan tentang TBC paru dapat menimbulkan persepsi
ancaman sakit TBC paru, sehingga individu akan melakukan
pengobatan (Fleischhacker, 2003, Gielen 1997, Pender, 2002,
Murtiwi, 2005).
c. Efek Samping
Efek samping adalah keluhan yang dirasakan penderita akibat
efek samping obat anti TB dan atau keluhan tersebut telah ada
sebelum menjalani pengobatan dan bertambah berat selama
menjalani pengobatan (Asnawi, 2002). Sedangkan menurut Hinchliff
efek samping adalah setiap perubahan fisiologi yang tidak
dikehendaki sebagai akibat dari penggunaan obat. Istilah efek
samping juga meliputi berbagai reaksi obat yang tidak dikehendaki.
Safarino (1990) dalam Asnawi (2002), mengatakan
ketidakpatuhan dalam menelan obat dapat menurunkan efek samping
obat, ini dapat diartikan ketidakpatuhan dalam menelan obat bisa
berawal dari adanya efek samping obat yang dirasakan. Sementara
PPTI (1995) dalam Asnawi (2002), menyebutkan tingginya dosis
pemakaian obat menyebabkan penderita TB paru berkurang atau
hilang kepatuhannya, karena efek samping yang ditimbulkannya.
Menurut WHO (2000) Hamdi (2001), efek samping akibat
pengobatan merupakan salah satu faktor yang mempengaruhi
kepatuhan selain kompleksitas regimen pengobatan, durasi
pengobatan, kegagalan pengobatan sebelumnya, toksisitas, dan
sebagainya. Sebagian besar penderita dapat menyelesaikan
pengobatan tanpa efek samping. Namun sebagian kecil dapat
efek samping sangat penting dilakukan selama pengobatan.
Pemantauan ini dapat dilakukan dengan cara menjelaskan kepada
penderita tanda−tanda efek samping pada waktu penderita
mengambil OAT.
Rasyid (1992) dalam Asnawi (2002), menyatakan bahwa
pemakaian obat anti TB yang berbulan−bulan dapat menimbulkan
efek samping obat. Hal yang sama dikemukakan oleh Nawas (1992)
yang mengatakan bahwa efek samping obat dapat saja terjadi pada
setiap penderita dan penanganannya tergantung pada efek yang
ditimbulkan, dapat berhenti berobat, dapat terus minum obat dengan
pemberian obat simptomatik (Asnawi, 2002).
d. Sikap
Sikap adalah respon tertutup seseorang terhadap stimulus
atau objek tertentu yang sudah melibatkan faktor pendapat dan emosi
yang bersangkutan (senang-tidak senang, setuju-tidak setuju,
baik-tidak baik, dan sebagainya) (Notoatmodjo, 2005, Susanti, 2008).
Sikap adalah pandangan seseorang tentang suatu hal atau
obyek yang sebelumnya tidak didapat informasikan. Sikap seseorang
menggambarkan suka atau tidak suka seseorang mengenai obyek
yang sering diperoleh dari pengalaman sendiri atau orang lain
(Sutisna, 1993, Purwanto, 2002). Sedangkan menurut Notoatmodjo
(2007), sikap merupakan reaksi atau respons yang masih tertutup
Suliha (1990) dalam Marzuki (2002), menyatakan bahwa
penderita yang sikapnya negatif terhadap pengobatan TB paru akan
tidak patuh berobat sesuai dengan lama masa pengobatan. Terjadinya
sikap positif dan negatif terhadap kepatuhan berobat kemungkinan
dipengaruhi oleh faktor lain seperti umur, pendidikan, jenis kelamin,
pekerjaan, jarak transportasi, ketersediaan obat, waktu dan dukungan
keluarga.
e. Jarak
Jarak adalah angka yang menunjukkan seberapa jauh suatu
benda dengan benda lainnya melalui suatu lintasan tertentu.
Nadjib.M (1999) dalam Asnawi (2002), mengatakan jarak
dari tempat tinggal ke fasilitas pelayanan kesehatan juga merupakan
faktor penentu lain untuk aksesibilitas pelayanan kesehatan. Dalam
penelitiannya di Jawa Tengah, akses ke pelayanan kesehatan hanya
dijangkau penduduk yang bertempat tinggal kurang dari 3 km,
sedangkan penduduk yang tinggal jauh tidak dapat memanfaatkan
pelayanan yang ada.
f. Sarana Transportasi
Sarana menurut Kamus Besar Bahasa Indonesia (1988)
adalah segala sesuatu dapat dipakai sebagai alat dalam mencapai
maksud dan tujuan. Sedangkan transportasi merupakan
pengangkutan barang oleh berbagai jenis kendaraan sesuai dengan
segala jenis kendaraan yang digunakan sebagai alat dalam mencapai
maksud dan tujuan.
Menurut Sarwono (1993) dalam Marzuki (2000)
menyebutkan bahwa salah satu faktor yang mempengaruhi
pencapaian kesehatan individu/masyarakat adalah faktor
keterjangkauan sarana pelayanan kesehatan. Disini dinyatakan
bahwa sarana transportasi bukan merupakan faktor penghambat
dalam kepatuhan berobat TB paru.
g. Biaya Transportasi
Menurut Jajal (2000) dalam Asnawi (2002), salah satu faktor
yang berhubungan dengan kepatuhan berobat TB paru adalah biaya
transportasi. Keterjangkauan biaya adalah persepsi penderita
terhadap mahal atau murahnya biaya yang dikeluarkan untuk
transportasi dari rumah penderita ke pelayanan kesehatan (Oesman,
2000).
h. Peran PMO
PMO adalah orang pertama yang selalu berhubungan dengan
pasien sehubungan pengobatannya. PMO yang mengingatkan untuk
minum obat, mengawasi sewaktu menelan obat, membawa pasien ke
dokter untuk control berkala, dan menolong pada saat ada efek
samping (Depkes RI, 2005, Murtiwi, 2005).
Sesuai dengan strategi DOTS, setiap pasien yang baru
ditemukan dan mendapatkan pengobatan harus diawasi menelan
kekebalan obat atau resistensi. Sebelum pengobatan pertama kali
dimulai, pasien dan PMO harus diberi penyuluhan secara singkat
tentang perlunya pengawasan menelan obat setiap hari. Penyuluhan
tersebut meliputi gejala−gejala TBC, tanda−tanda efek samping
obat, dan mengetahui cara mengatasi bila ada efek samping, cara
merujuknya, kegunaan pemeriksaan sputum ulang, serta cara
memberi penyuluhan TBC (WHO, 1998, Murtiwi, 2005).
Salah satu komponen DOTS adalah pengobatan paduan OAT
jangka pendek dengan pengawasan langsung. Untuk menjamin
kepatuhan pasien menelan obat, dilakukan pengawasan langsung
(DOT) oleh seorang PMO yang sebaiknnya datang dari masyarakat,
bukan kalangan kesehatan yang jumlahnya terbatas (Aditama, 2000).
PMO dapat berasal dari kader kesehatan, guru, anggota PPTI, PKK,
atau tokoh masyarakat lainnya atau anggota keluarga (Depkes RI,
2006).
Persyaratan PMO: 1) seseorang yang dikenal, dipercaya, dan
disetujui, baik oleh petugas kesehatan maupun penderita, selain itu
harus disegani dan dihormati oleh penderita. 2) seseorang yang
tinggal dekat dengan penderita. 3) bersedia membantu penderita
dengan sukarela. 4) bersedia untuk dilatih dan atau mendapat
penyuluhan bersama−sama dengan penderita (Depkes RI, 2005).
Tugas seorang PMO: 1) Mengawasi penderita TBC agar
menelan obat secara teratur sampai selesai pengobatan. 2) Memberi
Mengingatkan penderita untuk periksa ulang dahak pada waktu yang
telah ditentukan. 4) Memberi penyuluhan kepada anggota keluarga
penderita TBC yang mempunyai gejala−gejala tersangka TBC untuk
segera memeriksakan diri ke Unit Pelayanan Kesehatan (Depkes RI,
2005).
Penilaian sikap PMO oleh penderita sangat dipengaruhi oleh
status PMO itu berasal dari keluarganya atau PMO itu seorang
petugas kesehatan Puskesmas. PMO yang berasal dari keluarganya
sendiri lebih banyak mempunyai waktu untuk memantau/mengawasi
penderita pada saat minum obat, sedangkan PMO petugas lebih
sering tidak mengawasi penderita minum obat (Iriyanto, 2001).
i. Peran Keluarga
Niven (2000), mengatakan bahwa keluarga dapat menjadi
faktor yang sangat berpengaruh dalam menentukan keyakinan dan
nilai kesehatan individu serta dapat juga menentukan program
pengobatan yang dapat mereka terima. Sedangkan Bambang T.
(1990) dalam Misnadiarly (1994), mengemukakan bahwa keluarga
dapat merupakan faktor pendukung atau penghambat untuk penderita
teratur berobat sampai sembuh (Daud, 2001).
Penilaian sikap keluarga oleh penderita merupakan faktor
penguat untuk tetap berperilaku patuh dalam menjalankan
pengobatan, dimana sikap keluarga merupakan motivasi untuk
mendukung perilaku kepatuhan berobat penderita demi kesembuhan
penyakitnya (Iriyanto, 2001).
E. Kerangka Teoritis
Bagan 2.1
Teori Perilaku L.Green (1980) dalam Asnawi (2002)
Pada teori model Green (1980), dapat dilihat timbulnya perilaku individu
disebabkan oleh tiga faktor. Ketiga faktor tersebut dikelompokkan dalam :
faktor predisposisi, faktor pemungkin, faktor penguat.
Faktor predisposisi merupakan faktor antesenden terhadap perilaku yang menjadi dasar atau motivasi bagi perilaku. Yang termasuk ke dalam
Faktor pemungkin :
Ketersediaan sumber daya kesehatan
Prioritas & komitmen masyarakat/ pemerintah terhadap kesehatan
Keterampilan yang
berkaitan dengan
faktor ini adalah pengetahuan, sikap, keyakinan, dan nilai. Faktor
pemungkin adalah faktor anteseden terhadap perilaku yang memungkinkan suatu motivasi atau aspirasi terlaksana. Termasuk di dalamnya
keterampilan dan sumber daya pribadi di samping sumber daya komuniti.
yang terwujud dalam lingkungan fisik, tersedia atau tidak tersedianya
fasilitas−fasilitas atau sarana–sarana kesehatan. Faktor penguat
merupakan faktor penyerta (yang datang sesudah) perilaku yang
memberikan ganjaran, insentif, atau hukuman perilaku dan berperan bagi
menetap atau lenyapnya perilaku itu. Yang termasuk faktor ini adalah
sikap dan perilaku petugas kesehatan atau petugas lain yang merupakan
kelompok referensi dari perilaku masyarakat (Notoatmodjo, 2007).
BAB III
KERANGKA KONSEP, HIPOTESIS, DEFINISI OPERASIONAL
A. Kerangka Konsep
Berdasarkan uraian pada bagian pendahuluan dan tinjauan pustaka
maka perilaku kepatuhan berobat penderita TB paru dapat dijelaskan
melalui pendekatan teori perilaku yang dikemukakan oleh Laurence W.
Green (1980, Notoatmodjo 2007).
B. Variabel Dependen
Kepatuhan berobat penderita Tuberkulosis paru di Klinik
JRC/PPTI Kebayoran Lama Utara, Jakarta Selatan Tahun 2009.
C. Variabel Independen
Variabel independen pada penelitian ini terdiri dari: faktor
predisposisi (tingkat pendidikan, pengetahuan tentang penyakit Tb paru,
sikap penderita, efek samping obat), faktor pemungkin (jarak klinik JRC
dari tempat tinggal, sarana transportasi, biaya transportasi), faktor
Variabel Independen Variabel Dependen
Bagan 3.1
Kerangka Konsep Penelitian
D. Hipotesis
1. Ada hubungan antara faktor predisposisi (tingkat pendidikan,
pengetahuan tentang TBC, sikap penderita, efek samping obat) dengan
kepatuhan berobat penderita tuberculosis paru di klinik JRC PPTI
Kebayoran Lama.
2. Ada hubungan antara faktor pendukung (jarak klinik JRC dari tempat
tinggal, ketersediaan alat transportasi, biaya transportasi) dengan
kepatuhan berobat penderita TBC paru di Klinik JRC PPT Kebayoran
lama.
Faktor Predisposisi:
Tingkat pendidikan
Pengetahuan
Sikap penderita
Efek samping obat
Faktor pendukung:
Jarak klinik JRC dari tempat tinggal
Sarana transportasi
Biaya transportasi
Kepatuhan berobat penderita Tb paru
Faktor pendorong:
Peran PMO
Peran keluarga
3. Ada hubungan antara faktor pendorong (peran PMO, peran keluarga,
penyuluhan langsung perorangan) dengan kepatuhan berobat penderita
E. Definisi Operasional
N
o Variabel Definisi Alat ukur Cara ukur Hasil ukur Skala
yang pernah ditamatkan saat didiagnosis sebagai penderita TBC paru
No.5 1. Tinggi
tanda−tanda sakit dan penyebab.
0. Kurang baik (bila skor < 36)
1. Kendaraan tidak bermotor
0. Mahal (bila biaya
≥ Rp 5000) 1. Murah (bila biaya
< Rp 5000)
(Hamdi, 2001)
BAB IV
METODE PENELITIAN
A. Rancangan Penelitian
Penelitian ini merupakan studi kuantitatif menggunakan rancangan
Cross Sectional dimana pengukuran variabel independen dan dependen
(kepatuhan berobat pasien TB paru) dilakukan secara bersama−sama pada
saat penelitian.
B. Lokasi dan waktu penelitian
Sebelum penelitian dilaksanakan dilakukan uji coba di Klinik PPTI
Baladewa, Jl. Baladewa no.34 Tanah Tinggi, Senen, Jakarta Pusat, pada
awal bulan Juli 2009 dengan jumlah sampel sebanyak 30 sampel.
Penelitian yang sebenarnya dilakukan di Klinik JRC/PPTI
Kebayoran Lama Jakarta Selatan pada bulan September-November 2009
dengan jumlah sampel sebanyak 128 orang.
C. Populasi dan Sampel 1. Populasi
Populasi adalah wilayah generalisasi yang terdiri dari obyek atau
subyek yang mempunyai kuantitas dan karakteristik tertentu yang
ditetapkan oleh peneliti untuk dipelajari dan kemudian ditarik