PROPORSI IBU PENDERITA HIV YANG MELAHIRKAN BAYI YANG TERINFEKSI DAN TIDAK TERINFEKSI HIV DI RSUP HAJI ADAM
MALIK MEDAN 2008-2011
Oleh :
WILDA KHAIRANI DALIMUNTHE
090100123
NIM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
PROPORSI IBU PENDERITA HIV YANG MELAHIRKAN BAYI YANG TERINFEKSI DAN TIDAK TERINFEKSI HIV DI RSUP HAJI ADAM
MALIK MEDAN 2008-2011
KARYA TULIS ILMIAH
Karya tulis ilmiah ini diajukan sebagai salah satu syarat untuk memperoleh
kelulusan sarjana kedokteran
Oleh :
WILDA KHAIRANI DALIMUNTHE
090100123
NIM
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
LEMBAR PENGESAHAN
Judul : Proporsi Ibu Penderita HIV yang Melahirkan Bayi yang Terinfeksi dan Tidak Terinfeksi HIV di RSUP Haji Adam Malik Medan 2008-2011
Nama : Wilda Khairani Dalimunthe Nim : 090100123
Pembimbing Penguji 1
(dr.Tina Christina L Tobing. SpA (K)) (dr.Vita Camelia, Sp.KJ) NIP: 19610910 198712 2 001 NIP: 19780404 200501 2 002
Penguji 2
(dr. Rodiah Rahmawaty Lubis, SpM)
NIP : 19760417 200501 2 002
Medan, Desember 2012 Dekan
Fakultas Kedokteran Universitas Sumatera Utara
ABSTRAK
Latar belakang: Infeksi HIV pada bayi dan anak semakin lama semakin meningkat sebagai akibat jumlah ibu usia subur yang menderita penyakit HIV semakin bertambah, hal ini menjadi masalah kesehatan masyarakat yang cukup serius.
Tujuan: Penelitian ini adalah penelitian deskriptif, yang bertujuan untuk mengetahui proporsi ibu penderita HIV yang melahirkan bayi yang terinfeksi dan tidak terinfeksi HIV.Penelitian ini menggunakan desain penelitian retrospektif dengan mengobservasi rekam medis yang diperoleh dari bagian Pusyansus VCT RSUP Haji Adam Malik Medan tahun 2008-2011.
Hasil: Hasil penelitian ditemukan bahwa ibu penderita HIV sebanyak 34 orang melahirkan 34 orang bayi yang tidak terinfeksi HIV dengan beberapa karakteristik.
Diskusi: Hasil penelitian ini diharapkan dapat bermanfaat bagi peneliti lainnya, masyarakat, dan seluruh instansi yang terkait dengan penanggulangan HIV/AIDS di Indonesia agar penyebaran HIV/AIDS terutama pada ibu hamil kepada bayinya dapat ditekan.
ABSTRACT
Background: HIV infection in infants and children progressively increase as a result of the increasing number of women in the childbearing age which suffer from HIV disease. This has became a serious public health problem.
Objective: This research is a descriptive study, which aims to determine the proportion of mothers with HIV who delivered either HIV-infected or HIV-uninfected infants. This study was done retrospectively by analyzing medical records obtained from the Pusyansus VCT RSUP Haji Adam Malik Medan in the year 2008-2011. Result: This research shows that amounts 34 mothers with HIV delivered 34 babies who are not HIV infected with several characteristic.
Discussion: The results of this study are expected to be useful for other researchers, the public, and especially all the institutions associated with HIV / AIDS in Indonesia in order to suppress the spread of HIV / AIDS especially in pregnant women to their babies.
KATA PENGANTAR
Puji dan syukur penulis panjatkan ke hadirat Tuhan Yang Maha Esa atas rahmat dan karuniah-Nya, sehingga penulis dapat menyelesaikan karya tulis ilmiah
ini sebagai salah satu syarat unuk memperoleh kelulusan sebagai Sarjana Kedokteran
Program Studi Pendidikan Dokter Fakultas Kedokteran Universitas Sumatera Utara.
Karya tulis ilmiah ini berjudul Proporsi Ibu Penderita HIV yang Melahirkan Bayi yang Terinfeksi dan Tidak Terinfeksi HIV di RSUP Haji Adam Malik Medan 2008-2011. Dalam penulisan karya tulis ilmiah ini, penulis telah banyak menerima bantuan dari berbagai pihak. Untuk itu, penulis ingin menyampaikan
ucapan rasa terima kasih dan penghargaan setinggi-tingginya kepada:
1. Bapak Prof.dr.Gontar Alamsyah Siregar, Sp.PD-KGEH, selaku Dekan Fakultas
Kedokteran Universitas Sumatera Utara.
2. Ibu dr.Tina Christina L Tobing. SpA (K) selaku Dosen Pembimbing yang telah banyak member arahan dan masukan kepada penulis, sehingga karya tulis ilmiah
ini dapat terselesaikan dengan baik.
3. Ibu dr. Vita Camelia, Sp.KJ, selaku Dosen Penguji I yang telah memberikan
petunjuk-petunjuk dan nasihat-nasihat untuk penyempurnaan penulisan karya
tulis ilmiah ini
4. Ibu dr. Rodiah Rahmawaty Lubis, SpM, selaku Dosen Penguji II yang telah
memberikan masukan-masukan untuk penyempurnaan penulisan karya tulis
ilmiah ini
5. Seluruh staf pengajar dan civitas akademika Fakultas Kedokteran Universitas
Sumatera Utara.
6. Kedua orang tua penulis yang telah membesarkan dengan penuh kasih sayang dan
mendoakan serta memberi semangat kepada penulis dalam menyelesaikan
7. Saudara-saudara penulis, abang, dan kakak yang selalu memberi dukungan, doa,
kasih sayang, dan keceriaan dalam hidupku.
8. Seluruh teman-teman stambuk 2009, terima kasih atas dukungan dan bantuannya.
9. Semua pihak yang telah mendukung penulis dalam menyelesaikan karya tulis
ilmiah ini.
Untuk seluruh bantuan baik moril maupun materil yang telah diberikan
kepada penulis selama ini, penulis ucapkan terima kasih dan semoga Tuhan
membalas dengan pahala yang sebesar-besarnya. Penulis menyadari bahwa karya
tulis ilmiah ini masih jauh dari sempurna. Untuk itu, penulis mengharapkan masukan
berupa kritik dan saran yang membangun demi kesempurnaan karya tulis ilmiah ini.
Semoga karya tulis ilmiah ini dapat berguna bagi kita semua.
Medan, Desember 2012
Penulis,
Wilda Khairani Dalimunthe
2.9.1. Managemen Umum……….. 16
2.9.2. Managemen Khusus………. 16
2.9.2.1. Terapi Anti Retrovirus.. ... 16
2.9.2.2. Persalinan Yang Aman……… 18
2.9.2.3. Pemberian Minum ... 19
BAB 3 KERANGKA KONSEP DAN DEFENISI OPERASIONAL…….. 23
3.1. Kerangka Konsep Penelitian... 23
3.2. Defenisi Operasional... 23
3.3. Cara Ukur………. 24
3.4. Alat Ukur……… 24
3.5. Skala Pengukuran………. 24
BAB 4 METODE PENELITIAN……… 25
4.1. Jenis Penelitian ... 25
4.2. Waktu dan Tempat Penelitian ... 25
4.3. Populasi dan Sampel Penelitian ... 25
4.4. Metode Pengumpulan Data ... 26
4.5. Pengolahan dan Analisis Data……… 26
BAB 5 HASIL PENELITIAN DAN PEMBAHASAN………. 27
5.1. Hasil Penelitian……….. 27
5.1.1. Deskripsi Lokasi Penelitian………... 27
5.1.2. Deskripsi Karakteristik Individu………. 27
5.2. Pembahasan………. 32
5.2.2. Pembahasan proporsi ibu penderita HIV yang melahirkan bayi
terinfeksi dan tidak terinfeksi HIV berdasarkan cara
persalinan………. 32
5.2.3. Pembahasan Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan nifas mendapat ARV……….. 33
BAB 6 KESIMPULAN DAN SARAN………. 34
6.1. Kesimpulan……….. 34
6.2. Saran……… 35
DAFTAR PUSTAKA... 36
DAFTAR TABEL
Nomor Judul Halaman
2.1 Faktor yang Meningkatkan Resiko Penularan HIV dari Ibu ke Bayi
Rekomendasi Terapi ARV pada Ibu hamil dengan HIV
Dosis Obat Antiretrovirus
Pilihan Persalinan dan Resiko Penularannya
Distribusi frekuensi ibu hamil penderita HIV berdasarkan Umur
Distribusi frekuensi ibu hamil penderita HIV berdasarkan jumlah pertahun sejak 2008 sampai 2011
Distribusi frekuensi ibu hamil penderita HIV yang menerima profilaksis ARV
Distribusi frekuensi cara persalinan ibu hamil penderita HIV
Distribusi frekuensi ibu penderita HIV yang mendapat ARV selama nifas
Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV
Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan pemberian profilaksis ARV
Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan cara persalinan
Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan nifas mendapat ARV
DAFTAR GAMBAR
Nomor Judul Halaman
Gambar 1. Algoritma uji HIV berdasarkan PCR DNA pada bayi dari ibu HIV+
DAFTAR SINGKATAN AFASS Acceptable, Feasible, Affordable,Sustainable and Safe
AIDS Acquired Immunodeficiency Syndrome
ART AntiretroviralTherapy
ARV Antiretroviral
ASI Air Susu Ibu
AZT atau ZDV Zidovudine
CD4 Cluster of Differentiation 4
DNA Deoxyribonucleic acid
EFV Evavirenz
ELISA Enzyme-Linked Immunosorbent Assay
FTC Emtricitabine
HIV Human Immunodeficiency Virus
IDAI Ikatan Dokter Anak Indonesia
IMS Infeksi Menular Seksual
IUD Intra Uterine Device
NVP Nevirapine
PCP Pneumonia pneumsistis
RNA Ribonucleic Acid
SC Seksio Sesarea
TMP/SMX Kotrimoksazol
UNAIDS United Nations Programme on HIV/AIDS
DAFTAR LAMPIRAN
Lampiran 1 Daftar Riwayat Hidup
Lampiran 2 Surat Persetujuan Izin Penelitian
Lampiran 3 Lembar Persetujuan Komisi Etik tentang Pelaksanaan Penelitian Bidang Kesehatan
Lampiran 4 Master Tabel
ABSTRAK
Latar belakang: Infeksi HIV pada bayi dan anak semakin lama semakin meningkat sebagai akibat jumlah ibu usia subur yang menderita penyakit HIV semakin bertambah, hal ini menjadi masalah kesehatan masyarakat yang cukup serius.
Tujuan: Penelitian ini adalah penelitian deskriptif, yang bertujuan untuk mengetahui proporsi ibu penderita HIV yang melahirkan bayi yang terinfeksi dan tidak terinfeksi HIV.Penelitian ini menggunakan desain penelitian retrospektif dengan mengobservasi rekam medis yang diperoleh dari bagian Pusyansus VCT RSUP Haji Adam Malik Medan tahun 2008-2011.
Hasil: Hasil penelitian ditemukan bahwa ibu penderita HIV sebanyak 34 orang melahirkan 34 orang bayi yang tidak terinfeksi HIV dengan beberapa karakteristik.
Diskusi: Hasil penelitian ini diharapkan dapat bermanfaat bagi peneliti lainnya, masyarakat, dan seluruh instansi yang terkait dengan penanggulangan HIV/AIDS di Indonesia agar penyebaran HIV/AIDS terutama pada ibu hamil kepada bayinya dapat ditekan.
ABSTRACT
Background: HIV infection in infants and children progressively increase as a result of the increasing number of women in the childbearing age which suffer from HIV disease. This has became a serious public health problem.
Objective: This research is a descriptive study, which aims to determine the proportion of mothers with HIV who delivered either HIV-infected or HIV-uninfected infants. This study was done retrospectively by analyzing medical records obtained from the Pusyansus VCT RSUP Haji Adam Malik Medan in the year 2008-2011. Result: This research shows that amounts 34 mothers with HIV delivered 34 babies who are not HIV infected with several characteristic.
Discussion: The results of this study are expected to be useful for other researchers, the public, and especially all the institutions associated with HIV / AIDS in Indonesia in order to suppress the spread of HIV / AIDS especially in pregnant women to their babies.
BAB I PENDAHULUAN
1.1 Latar Belakang
Infeksi HIV pada bayi dan anak merupakan masalah kesehatan masyarakat yang
sangat serius karena jumlah penderita yang banyak dan selalu meningkat sebagai
akibat jumlah ibu usia subur yang menderita penyakit HIV bertambah. (Setiawan,
2009)
Infeksi oleh virus penyebab defisiensi imun ini merupakan masalah yang relatif
baru, terutama pada anak. Masalah ini pertama kali dilaporkan di Amerika pada tahun
1982 sebagai suatu sindrom defisiensi imun makin meningkat secara relatif cepat
disertai angka kematian yang mencemaskan, maka dilakukanlah pengamatan dan
penelitian yang intensif sehingga akhirnya penyebab defisiensi imun ini ditemukan.
Penyebab defisiensi imun ini adalah suatu virus yang kemudian dikenal dengan nama
human immunodeficiency virus tipe-1 (HIV-1), pada tahun 1985. (Soedarmo,2008)
Pada pengamatan selanjutnya, ternyata bahwa infeksi HIV-1 ini dapat
menimbulkan rentangan gejala yang sangat luas, yaitu dari tanpa gejala hingga gejala
yang sangat berat dan progresif, dan umumnya berakhir dengan kematian. Dengan
meningkat dan menyebarnya kasus defisiensi imun oleh virus ini pada orang dewasa
secara cepat di seluruh dunia, apabila kasus tersebut tidak mendapat perhatian dan
penanganan yang memadai, dalam waktu dekat diperkirakan jumlah kasus defisiensi
imun pada anak juga akan meningkat. (Soedarmo,2008)
Antara waktu pertamaAIDS dilaporkan pada 1981 sampai tes HIV tersedia tahun
1985, sebagian dapat melawan peningkatan infeksi HIV pediatrik. Baik angka infeksi
melalui transfusi maupun infeksi yang didapat dari ibu ke anak dapat dilawan secara
efektif bahkan ketika status karier dari penjamu masih misteri. Dengan perkembangan
diberantas, sehingga transmisi ibu ke anak tetap menjadi cara utama dari didapatnya
infeksi HIV pada pediatrik. (Minkoff,2001)
Sebagian besar HIV pada anak (90%) diperoleh melalui transmisi vertikal yaitu
penularan dari ibu ke bayi yang dikandungnya (mother to child transmission/MTCT).
Proses transmisi dapat terjadi pada saat kehamilan ( 5-10%), proses persalinan
(10-20%), dan sesudah kelahiran melalui ASI (5-20%). (IDAI,2010).
Angka transmisi ini akan menurun sampai kurang dari 2% bila pasangan ibu dan
anak menjalani program pencegahan/prevention of mother to child transmission
(PMTCT) sejak saat kehamilan dengan penggunaan obat anti retroviral untuk ibu
sampai dengan penanganan setelah kelahiran. (IDAI,2010)
WHO memperkirakan bahwa resiko transmisi hiv berkisar 15 hingga 30% pada
populasi yang tidak menerima ASI dan 20 hingga 45% pada populasi yang menerima
ASI.
Pada tahun 2005, secara global terdapat 700.000 penderita terinfeksi HIV setiap
hari dan 200.000 di antaranya adalah anak yang berusia usia kurang dari 15 tahun
dengan angka kematian terbanyak adalah mereka yang berusia usia kurang dari 1
tahun. Kebanyakan anak-anak ini mendapat infeksi pada saat perinatal.
(ginsburg,2006).
Di ASIA diperkirakan jumlah anak yang terinfeksi HIV pada kelompok umur di
bawah 15 tahun meningkat dari 140.000 pada tahun 2005 menjadi 160.000 pada
tahun 2009.(UNAIDS,2010).
Sedangkan di Indonesia sendiri tercatat sebanyak 15.589 laporan kasus HIV pada
tahun 2011 (Januari sampai September). Dilaporkan jumlah kasus hiv pada kelompok
umur <4 tahun meningkat dari 390 kasus pada tahun 2010 menjadi 420 kasus pada
tahun 2011. Dan jumlah kasus HIV di provinsi Sumatera Utara dilaporkan sebanyak
919 kasus. (KPAN,2011)
Berbagai penelitian menunjukkan bahwa kehamilan dapat memperberat kondisi
klinik wanita dengan infeksi HIV. Penelitian di Amerika Serikat dan Eropa
Transmisi dapat terjadi melalui plasenta, perlukaan dalam proses persalinan atau
melalui ASI. (Wiknjosastro,2006)
Faktor resiko terjadinya transmisi adalah jumlah virus, kadar CD4, adanya infeksi
lain (hepatitis, sitomegalovirus), ketuban pecah dini, kelahiran spontan/melalui
vagina, prematuritas, dan pemberian ASI atau mixed feeding (pemberian ASI dan
susu formula bersama-sama). (IDAI,2010)
1.2 Rumusan Masalah
Perumusan masalah dalam penelitian ini adalah berapakah proporsi ibu penderita
HIV yang melahirkan bayi yang terinfeksi dan tidak terinfeksi HIV di RSUP Haji
Adam Malik Medan tahun 2008-2011.
1.3 Tujuan Penelitian 1.3.1 Tujuan umum
Adapun yang menjadi tujuan umum penyusunan tulisan ini adalah untuk mengetahui
jumlah proporsi ibu penderita HIV yang melahirkan bayi yang terinfeksi dan tidak
terinfeksi HIV di RSUP Haji Adam Malik Medan tahun 2008-2011.
1.3.2 Tujuan Khusus
Adapun yang menjadi tujuan khusus tulisan ini yaitu :
- Mengetahui jumlah ibu penderita HIV yang mendapat profilaksis anti retrovirus
sebelum melahirkan
- Mengetahui jumlah ibu penderita HIV yang bersalin secara seksiosesaria
- Mengetahui jumlah ibu penderita HIV yang bersalin secara spontan
1.4. Manfaat Penelitian
Diharapkan hasil penelitian ini dapat bermanfaat untuk :
1. Menjadi sumber pengembangan ilmu dan terapan bagi pembaca serta klinisi.
2. Bagi dinas kesehatan diharapkan penelitan ini dapat memberikan masukan untuk
lebih meningkatkan penyuluhan serta pencegahan penyakit HIV/AIDS terutama pada
ibu hamil agar penularan kepada calon bayi ibu tersebut dapat di minimalkan.
3. Bagi pemerintah diharapkan penelitian ini akan memberikan suatu masukan
baruagar pemerintah dapat lebih memperhatikan penderita HIV/AIDS dengan jalan
membuat suatu kebijakan-kebijakan baru dalam hal pengobatan serta penanggulangan
BAB II
TINJAUAN PUSTAKA
2.1. Definisi HIV
HIV adalah virus yang menyebabkan suatu sindrom defisiensi imun yang
ditandai oleh adanya infeksi oportunistik dan atau keganasan yang tidak disebabkan
oleh defisiensi imun primer atau sekunder atau infeksi kongenital. (Cunningham,
2006)
2.2. Etiologi HIV
Kausa sindrom imunodefisiensi ini adalah retrovirus DNA yaitu HIV-1 dan
HIV-2. Epidemi HIV global terutama disebabkan oleh HIV-1 sedangkan tipe HIV-2
tidak terlalu luas penyebarannya. (Merati TP, 2006)
2.4. Patofisiologi HIV
Untuk dapat terinfeksi HIV diperlukan reseptor spesifik pada sel pejamu yaitu
molekul CD4. Molekul CD4 ini mempunyai afinitas yang sangat besar terhadap HIV,
terutama terhadap molekul glikoprotein (gp120) dari selubung virus. Di antara sel
tubuh yang memiliki molekul CD4, sel limfosit-T memiliki molekul CD4 paling
banyak. Oleh karena itu, infeksi HIV dimulai dengan penempelan virus pada
limfosit-T. Setelah penempelan, terjadi diskontinuitas dari membran sel limfosit-T sehingga
seluruh komponen virus harus masuk ke dalam sitoplasma sel limfosit-T, kecuali
selubungnya. Selanjutnya, RNA dari virus mengalami transkripsi menjadi seuntai
DNA dengan bantuan enzim reverse transcriptase. Akibat aktivitas enzim RNA-ase
H, RNA yang asli dihancurkan sedang seuntai DNA yang terbentuk mengalami
polimerisasi menjadi dua untai DNA dengan bantuan enzim polimerase. DNA yang
menyisip ke dalam DNA sel pejamu dengan bantuan enzim integrase, disebut sebagai
provirus. Provirus yang terbentuk ini tinggal dalam keadaan laten atau dalam keadaan
replikasi yang sangat lambat, tergantung pada aktivitas dan deferensiasi sel pejamu
(T-CD4) yang diinfeksinya, sampai kelak terjadi suatu stimulasi yang dapat memicu
dan memacu terjadinya replikasi dengan kecepatan tinggi. (soedarmo, 2008)
Stimulasi yang dapat memicu dan memacu terjadinya replikasi yang cepat ini
masih belum jelas, walaupun umumnya diduga dapat terjadi oleh karena bahan
mitogen atau antigen yang mungkin bekerja melalui sitokin, baik yang terdapat
sebelum maupun sesudah terjadinya infeksi HIV. Tidak semua sitokin dapat memacu
replikasi virus. Sitokin yang dapat memacu adalah sitokin yang umumnya ikut serta
mengatur respons imun, seperti misalnya interleukin (IL) 1,3,6, tumor necrosis factor α dan β, interferon gamma, granulocyte-macrophage colony-stimulating factor dan
macrophage colony-stimulating factor. Yang bersifat menghambat adalah
interleukin-4, transforminggrowth factor β, interferon α dan β. (soedarmo, 2008)
Setelah HIV masuk ke dalam tubuh baik melalui sirkulasi atau melalui
mukosa, HIV pertama-tama dibawa ke dalam kelenjar limfe regional. Di sini terjadi
replikasi virus yang kemudian menimbulkan viremia dan infeksi jaringan limfoid
yang lain (multipel) yang dapat menimbulkan limfadenopati subklinis.
(soedarmo,2008)
Sementara itu, sel limfosit-B yang terdapat di dalam sentrum germinativum
jaringan limfoid juga memberikan respon imun yang spesifik terhadap HIV. Hal ini
yang mengakibatkan limfadenopati yang nyata akibat hiperplasia atau proliferasi
folikular yang ditandai oleh meningkatnya sel dendrit folikular di dalam sentrum
germinativum dan sel limfosit T-CD4. Akumulasi sel limfosit T-CD4 yang
meningkat di dalam jaringan limfoid ini selain akibat proliferasi in situ tersebut, juga
berasal dari migrasi limfosit dari luar. Migrasi sel T-CD4 dari luar inilah yang
mengakibatkan penurunan sel T-CD4 di dalam sirkulasi secara tiba-tiba yang
limfosit-B menghasilkan berbagai sitokin yang dapat mengaktifkan dan sekaligus
memudahkan infeksi sel TCD4. (soedarmo,2008)
Pada fase awal dan tengah penyakit, ikatan partikel HIV, antibodi dan
komplemen terkumpul di dalam jaring-jaring sel dendritik folikular. Seperti telah
dikemukakan, HIV di dalam sel T-CD4 dapat tinggal laten untuk waktu yang panjang
sebelum kemudian mengalami replikasi kembali akibat berbagai stimulasi. Pada fase
yang lebih lanjut, dengan demikian, tidak lagi ditemukan partikel HIV yang bebas
oleh karena semuanya terdapat di dalam sel. Hal lain yang dapat diamati adalah
dengan progresivitas penyakit terjadilah degenerasi sel dendrite folikular sehingga
hilanglah kemampuan organ limfoid untuk menjerat partikel HIV yang berakibat
meningkatnya HIV di dalam sirkulasi. Hal ini sudah tentu meningkatkan penyebaran
HIV ke dalam berbagai organ tubuh. (soedarmo, 2008)
2.4. Cara Penularan HIV dari Ibu ke Bayi
Dengan menggunakan perhitungan model matematika maka distribusi
penularan dari ibu ke bayi diperkirakan sebagian terjadi beberapa hari sebelum
persalinan, dan pada saat plasenta mulai terpisah dari dinding uterus pada waktu
melahirkan. Penularan diperkirakan terjadi karena bayi terpapar oleh darah dan
sekresi saluran genital ibu. Penularan lainnya terjadi pada masa dini kehamilan dan
pada saat bayi menyusui. (Setiawan, 2009)
Walaupun demikian, Damania dan Tank (2006) menyatakan bahwa sekitar 25
sampai 35% penularan terjadi pada saat antenatal terutama pada fase akhir kehamilan
dan 70 sampai 75% terjadi pada saat persalinan. Selain itu, penularan pada saat
menyusui terjadi sekitar 14%.Karena banyak para ahli mengatakan bahwa penularan
lebih sering terjadi pada masa kehamilan tua dan pada saat melahirkan, dan sangat
jarang terjadi pada masa permulaan kehamilan, maka yang menjadi sasaran penting
untuk mencegah penularan vertikal adalah janin pada fase akhir intrauterin dan pada
2.5. Faktor Risiko Penularan HIV dari Ibu ke Bayi
Ada tiga faktor utama untuk menjelaskan faktor risiko penularan HIV dari ibu ke
bayi:
a. Faktor ibu
Faktor yang paling utama mempengaruhi risiko penularan HIV dari ibu ke
bayi adalah kadar HIV (viral load) di darah ibu pada menjelang ataupun saat
persalinan dan kadar HIV di air susu ibu ketika ibu menyusui bayinya. Umumnya,
satu atau dua minggu setelah seseorang terinfeksi HIV, kadar HIV akan cepat sekali
bertambah di tubuh seseorang. (Depkes RI, 2006)
Risiko penularan akan lebih besar jika ibu memiliki kadar HIV yang tinggi
pada menjelang ataupun saat persalinan. Status kesehatan dan gizi ibu juga
mempengaruhi risiko penularan HIV dari ibu ke bayi. Ibu dengan sel CD4 yang
rendah mempunyai risiko penularan yang lebih besar, terlebih jika jumlah CD4
kurang dari 350. (Depkes RI, 2006)
Jika ibu memiliki berat badan yang rendah selama kehamilan serta
kekurangan vitamin dan mineral, maka risiko terkena berbagai penyakit infeksi juga
meningkat. Biasanya, jika ibu menderita infeksi menular seksual atau infeksi
reproduksi lainnya maupun malaria, maka kadar HIV akan meningkat. (Depkes RI,
2006)
Risiko penularan HIV melalui pemberian ASI akan bertambah jika terdapat
masalah pada ibu seperti mastitis, abses, luka di puting payudara. Sebagian besar
masalah payudara dapat dicegah dengan teknik menyusui yang baik. Konseling
kepada ibu tentang cara menyusui yang baik sangat dibutuhkan dengan demikian
dapat mengurangi risiko masalah – masalah payudara dan risiko penularan HIV.
b. Faktor bayi
- Bayi yang lahir prematur dan memiliki berat badan lahir rendah
- Bayi yang dilahirkan sebelum 34 minggu memiliki risiko tertular HIV yang lebih
tinggi pada saat persalinan dan masa-masa awal kelahiran.
- Bayi yang diberikan ASI eksklusif kemungkinan memiliki risiko terinfeksi HIV
lebih rendah dibandingkan bayi yang mengkonsumsimakanan campuran (mixed
feeding)
- Bayi yang meminum ASI dan memiliki luka di mulutnya. (Depkes RI, 2006)
c. Faktor tindakan obstetric
Faktor – faktor yang dapat meningkatkan risiko penularan HIV dari ibu ke
bayi selama persalinan adalah sebagai berikut :
1. Jenis persalinan (per vaginam atau per abdominal/SC).
Cara persalinan bayi sangat menentukan terjadinya penularan vertikal. Bayi yang
dilahirkan per vaginam mempunyai risiko penularan vertikal lebih tinggi
dibandingkan bayi yang lahir dengan bedah saesar. Persalinan per vaginam
mempunyai risiko penularan vertikal HIV-1 dua kali lipat lebih tinggi dibandingkan
dengan persalinan bedah saesar. Oleh karena itu, persalinan sebaiknya dilakukan
dengan bedah saesar elektif. Hanya dengan melakukan bedah saesar angka penularan
vertical dapat dinurunkan sebanyak 50%. Tindakan bedah ini harus dilakukan
sebelum ada tanda-tanda persalinan dan sebelum ketuban pecah. (Setiawan, 2009)
2. Semakin lama proses persalinan berlangsung, risiko penularan HIV dari ibu ke
bayi juga semakin meningkat karena akan semakin lama terjadinya kontak antara bayi
dengan darah dan lendir ibu. Ketuban pecah lebih dari empat jam sebelum persalinan
akan meningkatkan risiko penularan hingga dua kali lipat dibandingkan jika ketuban
pecah kurang dari empat jam sebelum persalinan. (Depkes RI, 2006)
3. Faktor lain yang kemungkinan meningkatkan risiko penularan selama proses
persalinan dengan cara pervaginam adalah penggunaan elektrode pada kepala janin,
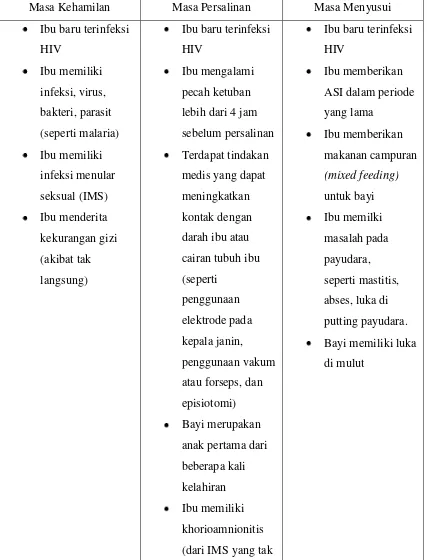
Tabel 2.1. Faktor yang Meningkatkan Risiko Penularan HIV dari Ibu ke Bayi
Masa Kehamilan Masa Persalinan Masa Menyusui
diobati atau infeksi
lainnya
2.6. Gejala Infeksi HIV pada Bayi
Gejala umum yang sering ditemukan pada bayi dengan infeksi HIV adalah
a. Gangguan tumbuh kembang
b. Berat badan menurun
c. Demam
d. Diare kronik
e. Kandidiasis oral yang sering kambuh
f. Hepatosplenomegali
g. Gangguan neurologis seperti:
h. Keterlambatan perkembangan mental
i. Infeksi otak
j. Infeksi oportunistik (Maryunani, 2009)
2.7. Stadium Klinis WHO Untuk Bayi dan Anak yang Terinfeksi HIV
Digunakan untuk anak berumur < 13 tahun dengan konfirmasi laboratorium untuk infeksi HIV (HIV Ab pada umur > 18 bulan, tes virologi DNA atau RNA untuk umur
< 18 bulan). (Depkes RI, 2008)
STADIUM 1
Tanpa gejala (asimtomatik)
Limfadenopati generalisata persisten
STADIUM 2
Erupsi pruritik papular
Dermatitis seboroik
Infeksi jamur pada kuku
Keilitis angularis
Eritema Gingiva Linea
Infeksi virus human papilloma (wart) yang luas atau moluskum kontagiosum
(> 5% area tubuh)
Luka di mulut atau sariawan yang berulang (2 atau lebih episode dalam 6
bulan)
Pembesaran kelenjar parotis yang tidak dapat dijelaskan
Herpes zoster
Infeksi respiratorik bagian atas yang kronik atau berulang (otitis
media,otorrhoea, sinusitis, 2 atau lebih episode dalam periode 6 bulan)
STADIUM 3
Gizi kurang yang tak dapat dijelaskan dan tidak bereaksi terhadap pengobatan
baku
Diare persisten yang tidak dapat dijelaskan (> 14 hari)
Demam persisten yang tidak dapat dijelaskan (intermiten atau konstan, selama
> 1 bulan)
Kandidiasis oral (di luar masa 6-8 minggu pertama kehidupan)
Oral hairy leukoplakia
Tuberkulosis paru
Pneumonia bakteria berat yang berulang (2 atau lebih episode dalam 6 bulan)
Gingivitis atau stomatitis ulseratif nekrotikans akut
LIP (lymphoid interstitial pneumonia) simtomatik
Anemia yang tak dapat dijelaskan (< 8 g/dl), neutropenia (< 500/mm3) atau
STADIUM 4
Sangat kurus (wasting) yang tidak dapat dijelaskan atau gizi buruk yang tidak
bereaksi terhadap pengobatan baku
Pneumonia pneumosistis
Dicurigai infeksi bakteri berat atau berulang (2 atau lebih episode dalam 1
tahun, misalnya empiema, piomiositis, infeksi tulang atau sendi, meningitis,
tidak termasuk pneumonia)
Infeksi herpes simpleks kronik (orolabial atau kutaneous selama > 1 bulan
atau viseralisdi lokasi manapun)
Tuberkulosis ekstrapulmonal atau diseminata
Sarkoma Kaposi
Kandidiasis esophagus
Anak < 18 bulan dengan symptomatic HIV seropositif dengan 2 atau lebih
dari hal berikut: Oral thrush, +/– pneumonia berat, +/– gagal tumbuh, +/–
sepsis berat
Infeksi sitomegalovirus (CMV) retinitis atau pada organ lain dengan onset > 1
bulan
Toksoplasmosis susunan syaraf pusat (di luar masa neonatus)
Kriptokokosis termasuk meningitis
Mikosis endemik diseminata (histoplasmosis, koksidiomikosis, penisiliosis)
Kriptosporidiosis kronik atau isosporiasis (dengan diare > 1 bulan)
Infeksi sitomegalovirus (onset pada umur >1 bulan pada organ selain hati,
limpa atau kelenjar limfe)
Penyakit mikobakterial diseminata selain tuberculosis
Kandida pada trakea, bronkus atau paru
Acquired HIV-related recto-vesico fistula
Limfoma sel B non-Hodgkin’s atau limfoma serebral
Ensefalopati HIV
HIV-related cardiomyopathy
HIV-related nephropathy
2.8. Diagnosis HIV pada bayi
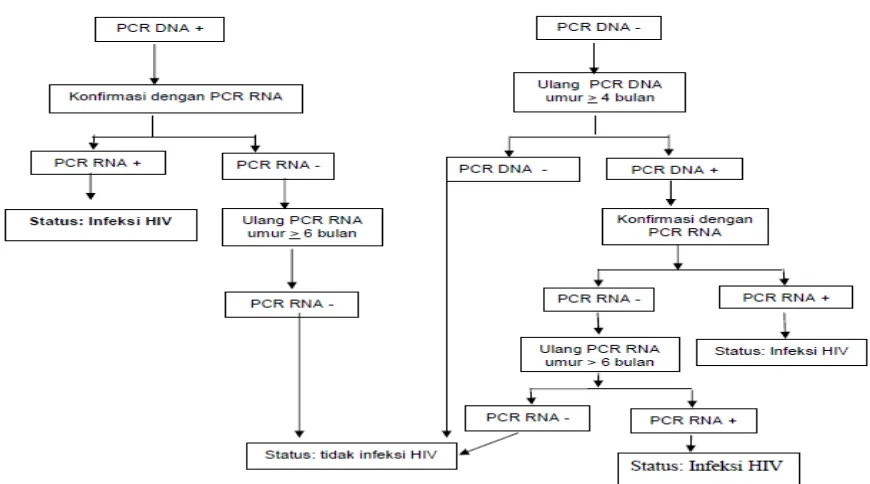
Antibodi HIV maternal yang ditransfer secara pasif selama kehamilan, dapat
terdeteksi sampai umur anak 18 bulan, oleh karena itu interpretasi hasil positif uji
antibodi HIV menjadi lebih sulit pada usia < 18 bulan.
Bayi yang terpajan HIV dan mempunyai hasil positif uji antibodi HIV pada usia
9-18 bulan dianggap berisiko tinggi mendapat infeksi HIV, namun diagnosis
definitif menggunakan uji antibodi HIV hanya dapat dilakukan saat usia 18 bulan.
Untuk memastikan diagnosis HIV pada anak dengan usia < 18 bulan, dibutuhkan
uji virologi HIV yang dapat memeriksa virus atau komponennya. Anak dengan
hasil positif pada uji virologi HIV pada usia berapapun dikatakan terkena infeksi
HIV.
Anak yang mendapat ASI akan terus berisiko terinfeksi HIV, sehingga infeksi
HIV baru dapat disingkirkan bila pemeriksaan dilakukan setelah ASI dihentikan >
Gambar 2.1. Algoritma uji HIV berdasarkan PCR DNA pada bayi dari ibu HIV+
Cara menegakkan diagnosis presumptif HIV pada bayi dan anak < 18 Bulan dan
terdapat tanda atau gejala HIV yang berat :
Bila ada 1 kriteria berikut:
PCP, meingitis kriptokokus, kandidiasis esophagus
Toksoplasmosis
Malnutrisi berat yang tidak membaik dengan pengobatan standar
Atau
Minimal 2 gejala berikut:
Oral thrush
Pneumonia berat
Sepsis berat
Kematian ibu yang berkaitan dengan HIV atau penyakit HIV yang lanjut pada
ibu
2.9. Manajemen Bayi dengan Ibu HIV 2.9.1 Manajemen Umum
1. Bayi yang dilahirkan ibu dengan HIV positif maka :
a. Hormati kerahasiaan ibu dan keluarganya, dan lakukan konseling pada keluarga;
b. Rawat bayi seperti bayi yang lain, dan perhatian khususnya pada pencegahan
infeksi;
c. Bayi tetap diberi imunisasi rutin, ada senter yang tidak langsung memberi BCG;
d. Bila terdapat tanda klinis defisiensi imun yang berat, jangan diberi vaksin hidup
(BCG, OPV, Campak, MMR). Pada waktu pulang, periksa DL, hitung limfosit T,
serologi anti HIV, PCR DNA/RNA HIV.
2. Beri dukungan mental pada orang tuanya
3. Anjurkan suaminya memakai kondom, untuk pencegahan penularan infeksi
2.9.2 Manajemen Khusus
Bayi dengan infeksi HIV mempunyai jumlah virus yang tinggi dan akan
menurun seiring dengan meningkatnya imunologinya. Saran dari beberapa senter di
AS, terapi pada satu tahun pertama untuk anak yang dicurigai HIV, diharapkan
tumbuh imunologi secara normal, karena bila terapi menunggu umur lebih dari satu
tahun berdasarkan jumlah CD4+ dan Load Virus maka hal ini dikatakan kurang
spesifik. Pengobatan harus dimulai pada bayi yang menunjukkan gejala simtomatis
atau yang menunjukkan jumlah sel CD4+ yang rendah, tanpa melihat umur.
(schechner, 2004)
2.9.2.1 Terapi Anti Retrovirus
Tanpa pemberian Antiretrovirus, 25% bayi dengan ibu HIV positif akan
tertular sebelum dilahirkan atau pada waktu lahir, dan 15% tertular melalui ASI :
a. Tentukan apakah ibu sedang mendapat pengobatan Antiretrovirus untuk HIV, atau
mendapatkan pengobatan antiretroviral untuk mencegah transmisi dari ibu ke
load sampai tidak terdeteksi dan mempertahankan jumlah CD4+ sel sampai mencapai lebih dari 25%. (schechner, 2004)
Tabel 2.2. Rekomendasi Terapi ARV pada Ibu hamil dengan HIV (Depkes RI, 2006)
AZT + 3TC + NVP
AZT + 3TC + EVP*
TDF + 3TC + NVP
TDF + 3TC + EVP
Bisa diberikan sejak trimester 1
Jika ARV diberikan pada trimester 2 atau umur kehamilan ≥ 14 minggu Jika ibu anemia Hb<8gm%)
berat badan per oral tiap 6 jam selama 6 minggu, dimulai sejak bayi umur 12
jam. Hal ini dapat mengurangi resiko terjadinya HIV dari 25% menjadi 8%.
(Harlingue, 2001)
- Bila ibu sudah mendapat Nevirapine (NVP) dosis tunggal selama proses
persalinan dan bayi masih berumur kurang dari 3 hari, segera beri bayi
Nevirapine dalam suspensi 2 mg/kg berat badan secara oral masa usia 48-72
jam dosis tunggal.
- Untuk mencegah PCP, berikan TMP 2,5 mg/kgBB 2x sehari, pemberian 3 kali
seminggu, diberikan sejak bayi umur 6 minggu sampai diagnosis HIV dapat
disangkal, karena peak onset PCP adalah pada umur 3-9 bulan. (Polin, 2001)
- Jadwalkan pemeriksaan tindak lanjut dalam 2 minggu untuk menilai masalah
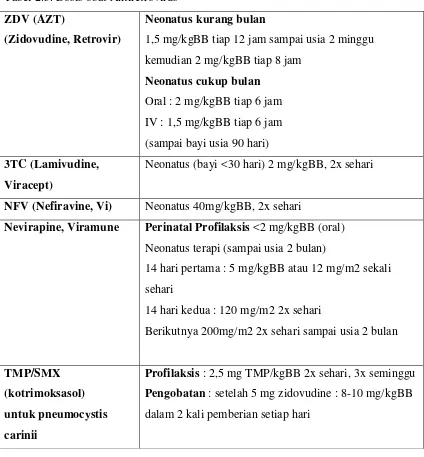
Tabel 2.3. Dosis obat Antiretrovirus
ZDV (AZT)
(Zidovudine, Retrovir)
Neonatus kurang bulan
1,5 mg/kgBB tiap 12 jam sampai usia 2 minggu
kemudian 2 mg/kgBB tiap 8 jam
Neonatus cukup bulan Oral : 2 mg/kgBB tiap 6 jam
IV : 1,5 mg/kgBB tiap 6 jam
(sampai bayi usia 90 hari)
3TC (Lamivudine, Viracept)
Neonatus (bayi <30 hari) 2 mg/kgBB, 2x sehari
NFV (Nefiravine, Vi) Neonatus 40mg/kgBB, 2x sehari
Nevirapine, Viramune Perinatal Profilaksis <2 mg/kgBB (oral) Neonatus terapi (sampai usia 2 bulan)
14 hari pertama : 5 mg/kgBB atau 12 mg/m2 sekali
sehari
14 hari kedua : 120 mg/m2 2x sehari
Berikutnya 200mg/m2 2x sehari sampai usia 2 bulan
TMP/SMX (kotrimoksasol) untuk pneumocystis carinii
Profilaksis : 2,5 mg TMP/kgBB 2x sehari, 3x seminggu Pengobatan : setelah 5 mg zidovudine : 8-10 mg/kgBB dalam 2 kali pemberian setiap hari
2.9.2.2 Persalinan Yang Aman
Pemilihan persalinan yang aman diputuskan oleh ibu setelah mendapatkan konseling
berdasarkan penilaian dari tenaga kesehatan. Pilihan persalinan meliputi persalinan
Tabel 2.4. Pilihan Persalinan dan Resiko Penularannya
Persalinan per vaginam Persalinan per abdominam
Syarat Pemberian ARV ≥ 4
minggu Atau VL <1000
copy/mm3
(Jika tersedia fasilitas
pemeriksaan VL)
Pemberian ARV < 4 mgg
Atau VL <1000 copy/mm3
Beberapa hasil penelitian menyimpulkan bahwa seksio sesarea akan mengurangi
risiko penularan HIV dari ibu ke bayi sebesar 50% hingga 66%. (Depkes RI, 2006)
2.9.2.3 Pemberian Minum
a. Lakukan konseling pada ibu tentang pilihan pemberian minum kepada bayinya.
Hargai dan dukunglah apapun pilihan ibu.
b. Terangkan kepada ibu bahwa menyusui dapat berisiko menularkan infeksi HIV.
Meskipun demikian, pemberian susu formula dapat meningkatkan risiko kesakitan
dan kematian.
c. Terangkan pada Ibu tentang untung dan rugi pilihan cara pemberian minum:
- Susu formula dapat diberikan bila mudah didapat, dapat dijaga kebersihannya
dan selalu dapat tersedia.
- ASI eksklusif dapat segera dihentikan bila susu formula sudah dapat
disediakan.
- Rekomendasi yang biasa diberikan adalah memberikan ASI eksklusif selama
6 bulan kemudian dilanjutkan ASI ditambah makanan padat setelah umur 6
d. Dalam beberapa situasi, kemungkinan lain adalah :
- Memeras ASI dan menghangatkannya waktu akan diberikan;
- Pemberian ASI oleh ibu susuan (”Wet Nursing”) yang jelas HIV negatif;
- Memberi ASI peras dari Ibu dengan HIV negatif.
e. Bila ibu memilih untuk memberikan susu formula atau menyusui, berikan petunjuk
khusus di bawah ini :
- Apabila memberikan susu formula, jelaskan bahwa selama 2 tahun ibu harus
menyediakannya termasuk makanan pendamping ASI;
- Bila tidak dapat menyediakan susu formula, sebagai alternative diberikan ASI
secara eklusif dan segera dihentikan setelah tersedia susu formula;
- Semua bayi yang mendapatkan susu formula, perlu dilakukan tindak lanjut
dan beri dukungan kepada ibu cara menyediakan susu formula dengan benar.
- Jangan memberikan minuman kombinasi (misal selang-seling antara susu
hewani, bubur buatan, susu formula, disamping pemberian ASI), karena risiko
terjadinya infeksi lebih tinggi dari pada bayi yang mendapatkan ASI
eksklusif.
Pemberian susu formula :
Ajari ibu cara mempersiapkan dan memberikan susu formula dengan
menggunakan salah satu alternatif cara pemberian minum.
Anjurkan ibu untuk memberi susu formula 8 kali sehari, dan beri lagi apabila
bayi menginginkan.
Beri ibu petunjuk secara tertulis cara mempersiapkan susu formula.
Jelaskan mengenai risiko memberi susu formula dan cara menghindarinya.
Susu formula yang diberikan pada bayi yang dilahirkan oleh ibu dengan HIV
positif harus memenuhi syarat AFASS (WHO), yaitu :
a. Acceptability
Mudah diterima, yaitu tidak ada hambatan social budaya bagi ibu untuk
b. Feasible
Mudah dilakukan/layak, yaitu ibu dan keluarga mempunyai waktu,
pengetahuan dan keterampilan yang memadai untuk menyiapkan dan
memberikan susu formula kepada bayinya
c. Availability
Terjangkau, yaitu ibu dan keluarga mampu membeli susu formula
d. Sustainability
Berkelanjutan, yaitu susu formula harus diberikan setiap hari dan malam
selama masa bayi dan diberikan dalam bentuk segar, serta suplai dan
distribusi susu formula dapat dijamin keberadaannya
e. Safe
Aman penggunaannya, yaitu susu formula harus disimpan secara benar,
higienis dengan kadar nutrisi cukup, disuapkan dengan tangan dan peralatan
yang bersih.
Nasihati ibu untuk mengamati apakah terdapat tanda bahaya pada
bayinya, seperti :
- Minum kurang dari 6 kali dalam sehari atau minum hanya sedikit;
- Diare;
- Berat badan sulit naik.
Pemberian ASI
Bila ibu memilih menyusui, dukung dan hargai keputusannya.
Pastikan bayi melekat dan mengisap dengan baik untuk mencegah terjadinya
mastitis dan gangguan pada putting susu.
Nasihati ibu segera kembali apabila ada masalah pada payudara atau
putingnya, atau bayi mengalami kesulitan minum.
Pada minggu pertama, nasihati ibu melakukan kunjungan ke rumah sakit
keadaan payudara ibu dan atur konseling selanjutnya untuk mempersiapkan
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1. Kerangka Konsep
Berdasarkan tujuan dari penelitian di atas, maka kerangka konsep dalam penelitian
ini adalah
3.2 Variabel dan Definisi Operasional
HIV adalah virus yang menyerang system kekebalan tubuh manusia dan kemudian
menimbulkan AIDS.
Penderita HIV positif adalah seseorang yang tertular virus HIV, nampak sehat tanpa
gejala penyakit apapun, tetapi dapat menularkan virus tersebut kepada orang lain.
Seksio sesarea adalah suatu cara melahirkan janin dengan membuat sayatan pada
dinding uterus melalui dinding depan perut atau vagina.
Kelahiran pervaginam/spontan adalah proses persalinan normal atau alamiah.
Masa nifas adalah masa pulih kembali, mulai dari persalinan selesai sampai alat-alat
reproduksi kembali seperti pra-hamil. Ibu HIV + ARV
Bersalin seksiosesaria
Bersalin spontan
Nifas + ARV
Bayi terinfeksi HIV
3.3 Cara Ukur
Mengambil data dari rekam medis di RSUP Haji Adam Malik Medan. Kemudian
menganalisa setiap karakteristik ibu yang telah ditentukan yang terdapat di dalam
rekam medis. Menganalisa setiap karakteristik ibu dengan memperhatikan bayi yang
dilahirkan apakah terinfeksi atau tidak. Membuat hasil data dengan SPSS.
3.4 Alat Ukur
Alat ukur adalah rekam medis
3.5 Skala Pengukuran
BAB 4
METODE PENELITIAN
4.1. Jenis Penelitian
Penelitian ini adalah penelitian deskriptif dengan desain penelitian retrospektif yang
akan menilai proporsi ibu penderita HIV yang melahirkan bayi yang terinfeksi dan
tidak terinfeksi HIV di Rumah Sakit Umum Pusat Haji Adam Malik Medan Tahun
2008-2011.
4.2. Waktu dan Tempat Penelitian 4.2.1 Waktu Penelitian
Waktu penelitian direncanakan akan dimulai pada bulan Juli sampai dengan Agustus
2012
4.2.2 Tempat Penelitian
Penelitian ini akan dilakukan di RSUP Haji Adam Malik Medan. Tempat penelitian
ini dipilih karena Rumah Sakit Umum Haji Adam Malik merupakan pusat pelayanan
kesehatan pemerintah yang menjadi tempat rujukan di kota Medan.
4.3. Populasi dan Sampel 4.3.1 Populasi
Populasi penelitian adalah semua pasien ibu penderita HIV yang melahirkan bayi di
RSUP H. Adam Malik. Jumlah populasi tersebut diambil daripada rekam medis.
4.3.2 Sampel
Teknik pengambilan sampel dalam penelitian adalah total sampling di mana
4.4. Metode Pengumpulan Data
Data yang digunakan adalah data yang diperoleh dengan melihat semua pencatatan
kartu status (rekam medis).
4.5. Pengolahan dan Analisa Data
Data yang telah dikumpulkan dari rekam medis di Rumah Sakit Umum Haji Adam
Malik diolah dengan menggunakan bantuan sistem komputerisasi. Analisa data yang
diperoleh dilakukan secara dekriptif dengan menggunakan program komputer yaitu
BAB 5
HASIL PENELITIAN DAN PEMBAHASAN
5.1. Hasil Penelitian
5.1.1. Deskripsi Lokasi Penelitian
Penelitian ini secara retrospektif dengan melihat rekam medis dilakukan di Rumah Sakit Umum Pusat Haji Adam Malik, Medan. RSUP Haji Adam Malik merupakan Rumah Sakit kelas A sesuai dengan SK Menkes No. 335/Menkes/SK/VIII/1990. Selain itu, RSUP Haji Adam Malik adalah Rumah Sakit Rujukan untuk wilayah pembangunan A yang meliputi Propinsi Sumatera Utara, Aceh, Sumatera Barat, dan Riau. Sejak tanggal 6 September 1991 RSUP Haji Adam Malik ditetapkan sebagai Rumah Sakit Pendidikan berdasarkan Keputusan Menteri Kesehatan RI No.502/Menkes/IX/1991.
RSUP H. Adam Malik mulai berfungsi sejak tanggal 17 Juni 1991 dengan pelayanan rawat jalan dan untuk pelayanan rawat inap mulai berfungsi tepatnya pada tanggal 2 Mei 1992. RSUP Haji Adam Malik ini beralamat di Jalan Bunga Lau no. 17, Medan, terletak di kelurahan Kemenangan, kecamatan Medan Tuntungan. Letak RSUP H. Adam Malik ini agak berada di daerah pedalaman yaitu berjarak +- 1 Km dari jalan Djamin Ginting yang merupakan jalan raya menuju ke arah Brastagi.
5.1.2. Deskripsi Karakteristik Individu
Tabel 5.1. Distribusi frekuensi ibu penderita HIV berdasarkan Umur
Umur Frekuensi Persentase (%)
10 – 20 tahun 1 2,9
21 – 30 tahun 26 76,5
31 – 40 tahun 7 20,6
Jumlah 34 100
Dari tabel 5.1. dapat dilihat bahwa kelompok umur ibu hamil penderita HIV yang terbanyak adalah pada kelompok umur 21-30 tahun (76,5%). Dan kelompok umur terendah adalah kelompok umur 10-20 tahun (2,9%).
Menurut laporan Ditjen PP dan PL Depkes RI tahun 2009, kelompok umur yang paling banyak menderita HIV/AIDS adalah kelompok umur 20-29 tahun (9.801 orang) dan golongan umur yang kedua terbanyak adalah golongan 30-39 tahun (6.020 orang).
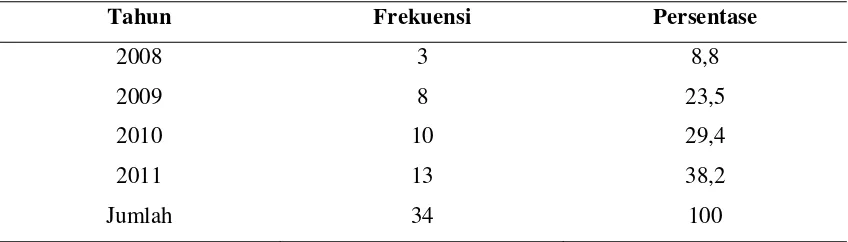
Tabel 5.2. Distribusi frekuensi ibu penderita HIV berdasarkan jumlah pertahun sejak 2008 sampai 2011
Tahun Frekuensi Persentase
2008 3 8,8
2009 8 23,5
2010 10 29,4
2011 13 38,2
Jumlah 34 100
Berdasarkan tabel 5.2. kelompok sampel dengan distribusi terbanyak adalah
pada tahun 2011 sebanyak 13 orang (38,2%). Diikuti kelompok sampel pada tahun
2010 sebanyak 10 orang (29,4%) dan pada tahun 2009 sebanyak 8 orang (23,5%).
Kelompok sampel dengan distribusi terendah adalah pada tahun 2008 sebanyak 3
Tabel 5.3. Distribusi frekuensi ibu penderita HIV yang menerima profilaksis ARV
Profilaksis ARV Frekuensi Persentase
Menerima 28 82,4
Tidak menerima 6 17,6
Jumlah 34 100
Berdasarkan tabel 5.3. ibu hamil penderita HIV yang menerima profilaksis
ARV sebanyak 28 orang (82,4%) sedangkan yang tidak menerima profilaksis ARV
sebanyak 6 orang (17,6%).
Tabel 5.4. Distribusi frekuensi cara persalinan ibu penderita HIV
Cara persalinan Frekuensi Persentase
Seksiosesarea 32 94,1
Spontan 2 5,9
Jumlah 34 100
Berdasarkan tabel 5.4. ibu hamil penderita HIV yang melakukan persalinan dengan
cara seksiosesarea adalah sebanyak 32 orang (94,1%) sedangkan yang melakukan
pesalinan dengan cara spontan sebanyak 2 orang (5,9%).
Tabel 5.5. Distribusi frekuensi ibu penderita HIV yang mendapat ARV selama nifas
Nifas mendapat ARV Frekuensi Persentase
Mendapat ARV 18 52,9
Tidak Mendapat ARV 16 47,1
Jumlah 34 100
Berdasarkan tabel 5.5. ibu penderita HIV yang mendapatkan ARV selama nifas
adalah sebanyak 18 orang (52,9%) sedangkan yang tidak mendapatkan ARV selama
5.1.3 Hasil Analisa Data
Tabel 5.6. Proporsi Ibu Penderita HIV yang Melahirkan Bayi yang Terinfeksi dan Tidak Terinfeksi HIV
Ibu Bayi
Terinfeksi 34 0
Tidak Terinfeksi 0 34
Dari data yang diperoleh, terdapat 34 orang ibu yang terinfeksi HIV dan
melahirkan 34 orang bayi yang tidak terinfeksi HIV di RSUP Haji Adam Malik
Medan pada tahun 2008-2011.
Tabel5.7. Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan pemberian profilaksis ARV
Ibu dengan profilaksis ARV
Bayi terinfeksi Bayi tidak terinfeksi
Persentase
Ya 0 28 82,4
Tidak 0 6 17,6
Jumlah 0 34 100
Berdasarkan tabel 5.7. ibu yang menerima profilaksis ARV melahirkan bayi yang
tidak terinfeksi HIV sebanyak 28 orang (82,4%) dan terinfeksi tidak ada dan ibu
tanpa profilaksis melahirkan bayi tidak terinfeksi HIV sebanyak 6 orang (17,6%) dan
Tabel 5.8. Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan cara persalinan
Cara persalinan Bayi terinfeksi Bayi tidak terinfeksi
Persentase
Seksiosesarea 0 32 94,1
Spontan 0 2 5,9
Jumlah 0 34 100
Berdasarkan tabel 5.8. ibu yang bersalin secara seksiosesarea melahirkan bayi yang
tidak terinfeksi HIV sebanyak 32 orang (94,1%) dan terinfeksi tidak ada dan ibu
yang bersalin secara spontan melahirkan bayi tidak terinfeksi HIV sebanyak 2 orang
(5,9%) dan yang terinfeksi tidak ada.
Tabel 5.9. Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan nifas mendapat ARV
Ibu mendapat ARV saat nifas
Bayi terinfeksi Bayi tidak terinfeksi
Persentase
Ya 0 18 52,9
Tidak 0 16 47,1
Jumlah 0 34 100
Berdasarkan tabel 5.9. ibu yang menerima profilaksis ARV selama nifas melahirkan
bayi yang tidak terinfeksi HIV sebanyak 18 orang (52,9%) dan terinfeksi tidak ada
dan ibu tanpa profilaksis melahirkan bayi tidak terinfeksi HIV sebanyak 16 orang
5.2. Pembahasan
Penelitian ini bertujuan untuk mengetahui proporsi ibu penderita HIV yang
melahirkan bayi terinfeksi dan tidak terinfeksi HIV dengan mengobservasi rekam
medis yang terdapat di Rumah Sakit Umum Pusat Haji Adam Malik, Medan.
Di dalam penelitian ini sampel yang digunakan adalah ibu penderita HIV yang
melahirkan di Rumah Sakit Umum Pusat H. Adam Malik pada tahun 2008-2011.
5.2.1.Pembahasan proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan pemberian profilaksis ARV
Dari penelitian yang telah disajikan ibu yang menerima profilaksis ARV
melahirkan bayi yang tidak terinfeksi HIV sebanyak 28 orang (82,4%) dan terinfeksi
tidak ada dan ibu tanpa profilaksis melahirkan bayi tidak terinfeksi HIV sebanyak 6
orang (17,6%) dan yang terinfeksi tidak ada.
Tujuan pemberian ARV pada ibu hamil, di samping untuk mengobati ibu,
juga untuk mengurangi risiko penularan perinatal kepada janin atau neonatus. Jumlah
virus dalam plasma ibu masih merupakan faktor prediktor bebas yang paling kuat
terjadinya penularan perinatal karena itu, semua wanita hamil yang terinfeksi HIV
harus diberi pengobatan antiretrovirus (ARV) untuk mengurangi jumlah muatan
virus. (Setiawan, 2009)
5.2.2. Pembahasan proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan cara persalinan
Dari data yang disajikan ibu yang bersalin secara seksiosesarea melahirkan
bayi yang tidak terinfeksi HIV sebanyak 32 orang (94,1%) dan terinfeksi tidak ada
dan ibu yang bersalin secara spontan melahirkan bayi tidak terinfeksi HIV sebanyak 2
orang (5,9%) dan yang terinfeksi tidak ada.
Menurut Purnaningtyas (2011), penularan HIV tertinggi umumnya terjadi
pada saat persalinan ketika kemungkinan terjadi percampuran darah ibu dan lendir
Persalinan per vaginam mempunyai risiko penularan vertikal HIV-1 dua kali
lipat lebih tinggi dibandingkan dengan persalinan bedah saesar. Oleh karena itu,
persalinan sebaiknya dilakukan dengan bedah saesar elektif. (Setiawan,2009)
Beberapa hasil penelitian menyimpulkan bahwa seksio sesarea akan
mengurangi risiko penularan HIV dari ibu ke bayi sebesar 50-66%. Apabila seksio
sesarea tidak bisa dilaksanakan, maka dianjurkan untuk tidak melakukan tindakan
invasif yang memungkinkan perlukaan pada bayi (pemakaian elektrode pada kepala
janin, ekstraksi forseps, ekstraksi vakum) dan perlukaan pada ibu (episiotomi).
(Purnaningtyas, 2011)
5.2.3. Pembahasan Proporsi ibu penderita HIV yang melahirkan bayi terinfeksi dan tidak terinfeksi HIV berdasarkan nifas mendapat ARV
Dari data yang disajikan ibu yang menerima profilaksis ARV melahirkan bayi
yang tidak terinfeksi HIV sebanyak 18 orang (52,9%) dan terinfeksi tidak ada dan ibu
tanpa profilaksis melahirkan bayi tidak terinfeksi HIV sebanyak 16 orang (47,1%)
dan yang terinfeksi tidak ada.
Obat antiretroviral (ARV) yang ada sampai saat ini baru berfungsi untuk
menghambat multiplikasi virus, belum menghilangkan secara total keberadaan virus
dalam tubuh Odha. Walaupun demikian, ARV merupakan pilihan utama dalam upaya
BAB 6
KESIMPULAN DAN SARAN 6.1. Kesimpulan
Berdasarkan penelitian yang dilakukan mengenai proporsi ibu penderita HIV yang melahirkan bayi yang terinfeksi dan tidak terinfeksi HIV di Rumah Sakit Umum
Pusat Haji Adam Malik Medan Tahun 2008-2011 diperoleh kesimpulan sebagai berikut:
1. Jumlah ibu hamil penderita HIV bahwa kelompok umur ibu hamil penderita HIV yang terbanyak adalah pada kelompok umur 21-30 tahun (76,5%).
2. Frekuensi ibu hamil penderita HIV tiap tahun semakin meningkat dimana frekuensi terbanyak pada tahun 2011 sebanyak 13 orang (38,2%). Selanjutnya kelompok sampel pada tahun 2010 sebanyak 10 orang (29,4%) dan pada tahun 2009 sebanyak 8
orang (23,5%). Kelompok sampel dengan distribusi terendah adalah pada tahun 2008
sebanyak 3 orang (8,8%).
3. Sebanyak 34 orang ibu yang terinfeksi HIV melahirkan 34 orang bayi yang tidak
terinfeksi HIV
4. Ibu yang menerima profilaksis ARV melahirkan bayi yang tidak terinfeksi HIV
sebanyak 28 orang (82,4%) dan terinfeksi tidak ada dan ibu tanpa profilaksis
melahirkan bayi tidak terinfeksi HIV sebanyak 6 orang (17,6%) dan yang terinfeksi
tidak ada.
5. Ibu yang bersalin secara seksiosesarea melahirkan bayi yang tidak terinfeksi HIV
sebanyak 32 orang (94,1%) dan terinfeksi tidak ada dan ibu yang bersalin secara
spontan melahirkan bayi tidak terinfeksi HIV sebanyak 2 orang (5,9%) dan yang
terinfeksi tidak ada.
6. Ibu yang menerima profilaksis ARV selama nifas melahirkan bayi yang tidak
terinfeksi HIV sebanyak 18 orang (52,9%) dan terinfeksi tidak ada dan ibu tanpa
profilaksis melahirkan bayi tidak terinfeksi HIV sebanyak 16 orang (47,1%) dan yang
6.2. Saran
1. Bagi peneliti dimasa yang akan datang agar dapat lebih mengembangkan penelitian
ini sehingga bisa menjadi sumber pembelajaran yang lebih akurat dan menyeluruh.
2. Bagi pihak Pusyansus Klinik VCT untuk selalu mendokumentasikan dan
melengkapi data medis mengenai kejadian ibu penderita HIV yang melahirkan di
RSUP Haji Adam Malim Medan.
3. Bagi pihak pelayanan kesehatan untuk memberikan penyuluhan yang melibatkan
para ibu untuk meningkatkan kesadaran pada masyarakat luas mengenai pentingnya
tindakan pencegahan penularan HIV dari ibu ke anak disertai dengan
DAFTAR PUSTAKA
Badriul Hegar et al. 2010. Pedoman Pelayanan Medis Ikatan Dokter Anak Indonesia
Jilid 1. Jakarta.
Chris W. Green. 2005. Seri Buku Kecil HIV, Kehamilan dan Kesehatan Perempuan.
Yayasan Spiritia.
Cunningham F G, Gant N F, Leveno K J, Gilstrap L C, Hauth J C, Wenstrom, K D.
Penyakit Menular Seksual. Dalam: Cunningham F G, Gant N F, Leveno K J,
Gilstrap L C, Hauth J C, Wenstrom, K D. 2006. Obstetri Williams. Jakarta: 1677 –
1678.
Departemen Kesehatan Republik Indonesia. 2006. Pedoman pencegahan penularan
HIV dari ibu dan bayi. Direktorat Jenderal Kesehatan Masyarakat, Direktorat
Promosi Kesehatan.
Departemen Kesehatan Republik Indonesia, 2008. Pedoman Tatalaksana Infeksi HIV
dan Terapi Antiretroviral Pada Anak Di Indonesia. Direktorat Jenderal
Pengendalian Penyakit dan Penyehatan Lingkungan.
Harlingue D.A Durand D.J. Recognation. Stabilization, and Transport of the
High-Risk Newborn, In, Care of the High-Risk Neonate Fanaroff A.A 5th W.B Saunders
London, New York 2001: 68,92, 364-80, 487.
Indarso, et al. 2005. Kapita Selekta Ilmu Kesehtan Anak : Pengelolaan Bayi Baru
Laporan statistik HIV/AIDS di Indonesia. 2011. Available at url:
http://www.aidsindonesia.or.id/laporan-triwulan-kementerian-kesehatan-ketiga-2011.html [Accesed March 2012]
Maryunani, Anik. 2009. Pencegahan Penularan HIV Dari Ibu Ke Bayi. Jakarta :
Trans Info Media.
Merati TP, Djauzi S. Respon imun infeksi HIV. In: Sudoyo AW, Setiyohadi B, Alwi
I, Simadibrata MK, Setiati S, eds. Buku ajar ilmu penyakit dalam. 4th ed. Jakarta:
Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI 2006.
Minkoff HL. Prevention of mother-to-child transmission of HIV. Clinical Obstetrics
and Gynecology 2001;44:210-225
Polin R,A. Fetal and Neonatal Secrets. 1st ed. 2001 Hanley and Belfus Inc.
Philadelphia, 90-2, 295-7.
Prawirohardjo d/a Bagian Kebidanan dan Kandungan Fakultas Kedokteran
Universitas Indonesia, Jakarta: 556.
Purnaningtyas A.D, Dewantiningrum J. 2011. Persalinan Pervaginam dan Menyusui
sebagai Faktor Risiko Kejadian HIV pada Bayi. Media Medika Indosiana, 45 (3):
141-143.
Schechner, S. In.Cloherty J.P Manual of Neonatal Care 5th ed. 2004 Lippincot &
Setiawan, M.I., 2009. Tatalaksana Pencegahan Penularan Vertikal dari Ibu Terinfeksi
HIV ke Bayi yang Dilahirkan. Dalam : Damania KR, Tank PD. 2006. Prevention
of mother to child transmission of HIV infection. J Obstet Gyncol India, 56:390-5.
Setiawan, M.I., 2009. Tatalaksana Pencegahan Penularan Vertikal dari Ibu Terinfeksi
HIV ke Bayi yang Dilahirkan. Dalam : Kamal H, Rathore MH. Pediatric HIV
Infection. Jacksonville Med 1997; August: 334-8
Soedarmo S S, Garna H, Hadinegoro S R, Satari H I. Human Imunodeficiency Virus.
Dalam: Soedarmo S S, Garna H, Hadinegoro S R, Satari H I. 2008. Buku Ajar
Infeksi & Pediatri Tropis. Edisi ke-2. Ikatan Dokter Anak Indonesia. Bagian Ilmu
Kesehatan Anak Fakultas Kedokteran Universitas Indonesia, Jakarta: 243 – 247
United Nation for AIDS 2010, Global Report Epidemic Update, Geneva,
Switzerland. Available at url:
http://www.unaids.org/globalreport/Global_report.htm [Accesed March 2012]
Wiknjosastro H, Saifuddin A B, Rachimhadhi T. Penyakit Menular. Dalam:
Wiknjosastro H, Saifuddin A B, Rachimhadhi T. 2006. Ilmu Kebidanan. Yayasan
DAFTAR RIWAYAT HIDUP
Nama : Wilda Khairani Dalimunthe
Tempat / Tanggal Lahir : Medan / 29 Juli 1991
Agama : Islam
Alamat : Jln. Suryo No.3 Medan - 20152
Orang Tua : Ayah : dr.H. Abdul Razak Dalimunthe, Sp.A
Ibu : Hj. Faizah Hanum Lubis
Riwayat Pendidikan :
1. TK Aisyah Mataram (1995-1997)
2. SD 07 Mataram (1997-2003)
3. SMP 2 Mataram (2003-2006)
4. SMA Negeri 2 Mataram (2006-2009)
5. Fakultas Kedokteran Universitas Sumatera Utara (2009-Sekarang)
Pas Photo
1 Februari 2008 Tr 27 Ya Ya Tidak Ya 21-30
2 November 2008 Em 22 Ya Ya Tidak Ya 21-30
3 November 2008 Am 27 Ya Ya Tidak Tidak 21-30
4 April 2009 Si A. 32 Ya Ya Tidak Tidak 31-40
5 April 2009 He 24 Ya Ya Tidak Tidak 21-30
6 Juni 2009 Li 27 Ya Ya Tidak Tidak 21-30
7 Juli 2009 Mel 27 Ya Ya Tidak Ya 21-30
8 Agustus 2009 Mer 29 Ya Ya Tidak Tidak 21-30
9 Oktober 2009 Ju T. 30 Ya Ya Tidak Tidak 21-30
10 Desember 2009 Pi S. 27 Ya Ya Tidak Ya 21-30
11 Desember 2009 Nu 34 Ya Ya Tidak Ya 31-40
12 Februari 2010 Ke D. 27 Ya Ya Tidak Ya 21-30
13 Februari 2010 Na S. 20 Ya Ya Tidak Tidak 21-30
14 Maret 2010 Yu 25 Ya Ya Tidak Tidak 21-30
15 Maret 2010 Se G. 33 Ya Ya Tidak Tidak 31-40
16 Juni 2010 El 27 Ya Ya Tidak Tidak 21-30
17 Juni 2010 Kr V. 29 Ya Ya Tidak Ya 21-30
18 Oktober 2010 Su 28 Ya Ya Tidak Ya 21-30
19 Oktober 2010 Ru D. 28 Tidak Ya Tidak Tidak 21-30
20 November 2010 Me M. 28 Ya Ya Tidak Ya 21-30
21 Desember 2010 Mi A. 25 Ya Ya Tidak Ya 21-30
22 Februari 2011 Na P. 28 Ya Ya Tidak Ya 21-30
23 Februari 2011 Ed S. 28 Tidak Ya Tidak Tidak 21-30
26 April 2011 He 27 Ya Ya Tidak Ya 21-30
27 Mei 2011 Re 34 Ya Ya Tidak Ya 31-40
28 Juli 2011 Wi W. 24 Ya Ya Tidak Ya 21-30
29 Agustus 2011 At 33 Ya Ya Tidak Ya 31-40
30 Agustus 2011 In S. 28 Ya Ya Tidak Ya 21-30
31 Septembe 2011 Mi W. 25 Ya Ya Tidak Tidak 21-30
32 Oktober 2011 Er 36 Tidak Tidak Ya Tidak 31-40
33 Oktober 2011 Su G. 26 Ya Ya Tidak Ya 21-30
Spontan
Frequency Percent Valid Percent
Cumulative Percent
Valid Tidak 32 94,1 94,1 94,1
Ya 2 5,9 5,9 100,0
Total 34 100,0 100,0
NifasmendapatARV
Frequency Percent Valid Percent
Cumulative Percent
Valid Tidak 16 47,1 47,1 47,1
Ya 18 52,9 52,9 100,0