Selasa, 20 Mei 2014
TESIS AKHIR
PERBEDAAN EFEKTIFITAS ANTASIDA, RANITIDIN
DAN OMEPRAZOL DALAM PENCEGAHAN PERDARAHAN
SALURAN CERNA BAGIAN ATAS DAN PENGARUHNYA
TERHADAP TERJADINYA PNEUMONIA SERTA
OUTCOME
PENDERITA STROKE AKUT
OLEH:
CHAIRIL AMIN BATUBARA
Nomor Register CHS : 19549
PROGRAM STUDI NEUROLOGI
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
PERBEDAAN EFEKTIFITAS ANTASIDA, RANITIDIN DAN
OMEPRAZOL DALAM PENCEGAHAN PERDARAHAN
SALURAN CERNA BAGIAN ATAS DAN PENGARUHNYA
TERHADAP TERJADINYA PNEUMONIA SERTA
OUTCOME
PENDERITA STROKE AKUT
TESIS
Untuk Memperoleh Gelar Dokter Spesialis Saraf Pada Program
Pendidikan Dokter Spesialis Ilmu Penyakit Saraf Pada Fakultas
Kedokteran Universitas Sumatera Utara
Oleh
CHAIRIL AMIN BATUBARA
Nomor Register CHS : 19549
PROGRAM STUDI NEUROLOGI
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
PERNYATAAN
PERBEDAAN EFEKTIFITAS ANTASIDA, RANITIDIN DAN
OMEPRAZOL DALAM PENCEGAHAN PERDARAHAN
SALURAN CERNA BAGIAN ATAS DAN PENGARUHNYA
TERHADAP TERJADINYA PNEUMONIA SERTA
OUTCOME
PENDERITA STROKE AKUT
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat
karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di
suatu perguruan tinggi dan sepanjang pengetahuan saya juga tidak
terdapat karya atau pendapat yang pernah dituliskan atau diterbitkan
oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini
dan disebutkan dalam daftar pustaka
.Medan, 20 Mei 2014
LEMBAR PENGESAHAN
Judul Tesis : Perbedaan Efektifitas Antasida, Ranitidin Dan Omeprazol Dalam Pencegahan Perdarahan Saluran Cerna Bagian Atas Dan Pengaruhnya Terhadap Terjadinya Pneumonia Serta Outcome Penderita Stroke Akut.
Nama : Chairil Amin Batubara No Reg CHS : 19549
Program Studi : Neurologi
Hari/Tanggal : Selasa, 20 Mei 2014
Pembimbing I: Pembimbing II:
dr. Puji Pinta O. Sinurat, Sp.S dr. Aldy S. Rambe, Sp.S (K) NIP. 19610515 198911 2 001 NIP. 19660524 199203 1 002
Pembimbing III:
dr, Rusli Dhanu Sp.S (K) NIP. 19530916 198203 1 003
Mengetahui / Mengesahkan :
Ketua Departemen Neurologi FK USU/ RSUP HAM, Medan
dr. Rusli Dhanu, Sp.S (K) NIP. 19530916 198203 1 003
Ketua Program Studi Neurologi FK USU/ RSUP HAM, Medan
Tanggal Lulus: 20 Mei 2014
Telah diuji pada tanggal: 20 Mei 2014
PANITIA TESIS
1. Prof. DR. dr. Hasan Sjahrir, Sp.S (K) 2. Prof. dr. Darulkutni Nasution, Sp.S (K) 3. dr. Darlan Djali Chan, Sp.S
4. dr. Rusli Dhanu, Sp.S (K)
5. dr. Yuneldi Anwar, Sp.S (K) (Penguji) 6. dr. Aldy S. Rambe, Sp.S (K)
7. dr. Khairul P. Surbakti, Sp.S
8. dr. Kiking Ritarwan, MKT, Sp.S (K) 9. dr. Iskandar Nasution, Sp.S, FINS 10. dr. Puji Pinta O. Sinurat, Sp.S 11. dr. Cut Aria Arina, Sp.S 12. dr. Kiki M. Iqbal, Sp.S 13. dr. Alfansuri Kadri, Sp.S 14. dr. Aida Fitrie, Sp.S
15. dr. Irina Kemala Nasution, Sp.S 16. dr. Haflin S. Hutagalung, Sp.S
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Allah SWT yang telah
memberikan segala berkah dan rahmat-Nya sehingga penulis dapat
menyelesaikan penulisan tesis ini.
Penulisan tesis ini adalah untuk memenuhi persyaratan dan
merupakan tugas akhir Program Pendidikan Dokter Spesialis Saraf di
Fakultas Kedokteran Universitas Sumatera Utara/ Rumah Sakit Umum
Pusat Haji Adam Malik Medan.
Pada kesempatan ini perkenankanlah penulis menyatakan
penghargaan dan ucapan terima kasih yang sebesar-besarnya kepada:
1. Rektor Universitas Sumatera Utara, Dekan Fakultas Kedokteran
Universitas Sumatera Utara, dan Ketua TKP PPDS-I Fakultas
Kedokteran Universitas Sumatera Utara yang telah memberikan
kesempatan kepada penulis untuk mengikuti Program Pendidikan
Dokter Spesialis Saraf di Fakultas Kedokteran Universitas Sumatera
Utara.
2. Dr. Rusli Dhanu, Sp.S (K), selaku Ketua Departemen Neurologi
Fakultas Kedokteran Universitas Sumatera Utara / RSUP. H. Adam
Malik Medan dan guru penulis yang tidak pernah bosan dan penuh
kesabaran dalam membimbing, mengoreksi, serta selalu
dan arahan selama penulis mengikuti Program Pendidikan Dokter
Spesialis Saraf di Fakultas Kedokteran Universitas Sumatera Utara.
3. Dr. Yuneldi Anwar, Sp.S (K), Ketua Program Studi PPDS-I Neurologi
Fakultas Kedokteran Universitas Sumatera Utara yang banyak
memberikan masukan berharga kepada penulis selama mengikuti
Program Pendidikan Dokter Spesialis Saraf di Fakultas Kedokteran
Universitas Sumatera Utara dan dalam penyelesaian tesis ini.
4. Dr. Puji Pinta O. Sinurat, Sp.S, Dr. Aldy S. Rambe, Sp.S (K) dan Dr.
Rusli Dhanu, Sp.S (K), selaku pembimbing penulis yang dengan sabar
dan sepenuh hati dalam membimbing, mengoreksi dan mengarahkan
penulis mulai dari perencanaan, pembuatan dan penyelesaian tesis ini.
5. Guru-guru penulis: Prof. DR. dr. Hasan Sjahrir, Sp.S (K); Prof. dr.
Darulkutni Nasution, Sp.S (K); (Alm.) dr. Muchtar Nasution, Sp.S; dr.
Darlan Djali Chan, Sp.S; dr. Irsan NHN Lubis, Sp.S; dr. Kiking
Ritarwan, MKT, Sp.S(K); dr. Iskandar Nasution, Sp.S, FINS; dr. Khairul
P. Surbakti, Sp.S; dr. Cut Aria Arina, Sp.S; (Alm.) dr. S. Irwansyah,
Sp.S; dr. Kiki M.Iqbal, Sp.S; dr. Alfansuri Kadri, Sp.S; dr. Dina
Listyaningrum, Sp.S, MSi.Med; dr. Aida Fitrie, Sp.S; dr. Antun Subono,
Sp.S, M.Sc; dr. Fasihah Irfani Fitri, M.Ked(Neu), Sp.S; dr. RA. Dwi
Pujiastuti, M.Ked(Neu), Sp.S dan guru-guru lainnya yang tidak dapat
penulis sebutkan satu persatu, yang telah banyak memberikan
masukan selama mengikuti Program Pendidikan Dokter Spesialis
6. Direktur Rumah Sakit Umum Pusat H. Adam Malik Medan yang telah
memberikan kesempatan, fasilitas dan suasana kerja yang baik
sehingga penulis dapat mengikuti Program Pendidikan Dokter
Spesialis Saraf.
7. Dr. Ir. Erna Mutiara, M.Kes, selaku pembimbing statistik yang telah
banyak meluangkan waktu untuk membimbing dan berdiskusi dengan
penulis dalam pembuatan tesis ini.
8. Rekan-rekan sejawat peserta PPDS-I Departemen Neurologi FK-USU/
RSUP. H. Adam Malik Medan, yang banyak memberikan masukan
berharga kepada penulis melalui berbagai diskusi dalam beberapa
pertemuan formal maupun informal, serta yang selalu memberikan
dorongan semangat kepada penulis dalam menyelesaikan Program
Pendidikan Dokter Spesialis Saraf.
9. Para perawat dan pegawai di berbagai tempat dimana penulis pernah
bertugas selama menjalani Program Pendidikan Dokter Spesialis Saraf
ini, serta berbagai pihak yang tidak dapat penulis sebutkan satu
persatu, yang telah banyak membantu penulis dalam menjalani
Program Pendidikan Dokter Spesialis Saraf.
10. Semua pasien stroke akut yang telah bersedia ikut serta untuk
berpartisipasi secara sukarela dalam penelitian ini.
11. Kedua orang tua yang sangat penulis hormati dan sayangi (Alm.) dr.
Achmad Sjukri Batubara, Sp.S (K) dan (Alm.) Dra. Anggreni Lubis,
dalam membesarkan, mendidik, membimbing dan memotivasi serta
selalu mendoakan penulis semasa hidup mereka.
Semoga Allah SWT akan membalas semua jasa-jasa dan perbuatan
baik mereka yang telah membantu penulis dengan tanpa pamrih dalam
mewujudkan cita-cita penulis.
Akhirnya penulis mengharapkan semoga penelitian dan tulisan ini
dapat bermanfaat bagi kita semua.
Amin.
Penulis
RIWAYAT HIDUP PENELITI
Nama Lengkap : dr. Chairil Amin Batubara, M.Ked (Neu)
Jenis Kelamin : Laki-laki
Tempat/ Tanggal Lahir : Medan, 28 Maret 1983
Agama : Islam
Pekerjaan : Staf Pengajar Departemen Neurologi Fakultas
Kedokteran Universitas Sumatera Utara
Nama Ayah : (Alm.) dr. Achmad Sjukri Batubara, Sp.S(K)
Nama Ibu : (Alm.) Dra. Anggreni Lubis
Riwayat Pendidikan
1. Sekolah Dasar di SD Harapan 1 Medan, tamat tahun 1995
2. Sekolah Menengah Pertama di SLTP Negeri 1 Medan, tamat tahun 1998
3. Sekolah Menengah Atas di SMU Negeri 1 Medan, tamat tahun 2001
4. Fakultas Kedokteran Universitas Sumatera Utara, tamat tahun 2007
5. Program Pendidikan Magister Kedokteran Klinik Neurologi di Fakultas
ABSTRAK
Latar Belakang: Perdarahan saluran cerna bagian atas (PSCBA) merupakan salah satu komplikasi stroke akut. Pemberian antasida, ranitidin atau omeprazol dapat mencegah PSCBA, namun dapat meningkatkan terjadinya pnumonia, dengan demikian akan mempengaruhi outcome penderita stroke akut.
Tujuan: Penelitian ini bertujuan untuk mengetahui perbedaan efektifitas antasida, ranitidin dan omeprazol dalam pencegahan PSCBA dan pengaruhnya terhadap terjadinya pneumonia serta outcome penderita stroke akut.
Metodologi: Penelitian ini menggunakan metode eksperimental dengan randomized control-group pretest-post test design. Terdiri dari 3 kelompok, yang pertama diberikan antasida 400 mg, kedua diberikan ranitidin 150 mg dan yang ketiga diberikan omeprazol 20 mg, dengan 16 pasien tiap kelompoknya. Pasien diamati jika tejadi PSCBA dan atau pneumonia selama dirawat inap. Outcome diukur dengan NIHSS (< 4 = ringan; 4-15 = sedang; > 15 = berat) dan mRS (1-2 = baik; 3-6 = buruk).
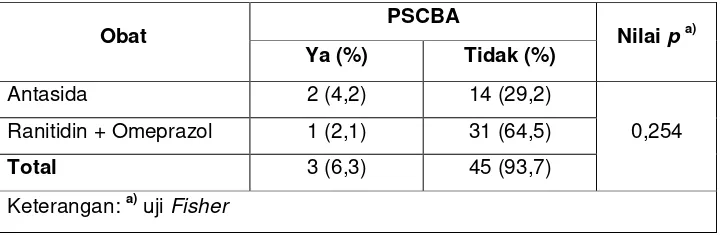
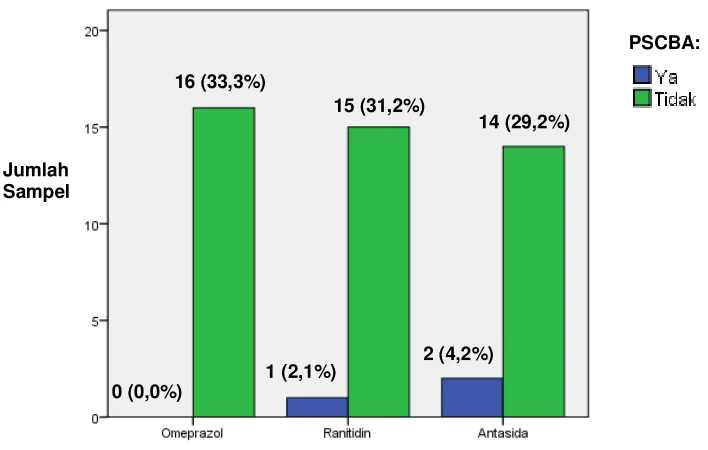
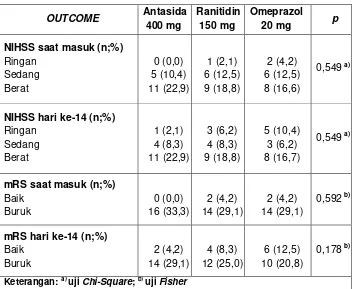
Hasil: Dari 48 sampel yang diperoleh, didapati PSCBA sebanyak 3 orang (6,3%), dimana kelompok omeprazol tidak terdapat PSCBA dan pneumonia sebanyak 4 orang (8,3%), dimana kelompok antasida dan ranitidin paling sedikit masing-masing 1 orang (2,1%), namun tidak didapati perbedaan bermakna antar ketiga kelompok tersebut (p = 0,254 dan p = 0,593). Tidak didapati pengaruh dan perbedaan pengaruh yang bermakna pada pemberian ketiga obat tersebut terhadap outcome NIHSS dan mRS pada hari ke-14.
Kesimpulan: Hasil studi ini menunjukkan bahwa antasida, ranitidin dan omeprazol memberikan efektifitas yang sama terhadap pencegahan PSCBA dan pengaruh yang sama juga terhadap terjadinya pneumonia, serta tidak berpengaruh terhadap outcome penderita stroke akut.
ABSTRACT
Background: Upper gastrointestinal bleeding (UGIB) is one of acute stroke complications. Giving an antacid, ranitidine or omeprazole may prevent UGIB, but may increase the occurrence of pnumonia, thus it will affect the outcome of acute stroke patients.
Objective: This study aimed to determine the differences in the effectiveness of antacids, ranitidine and omeprazole in the prevention of UGIB and its influence on the occurrence of pneumonia and acute stroke patient outcomes.
Methodology: This study used an experimental method with randomized control-group pretest-posttest design. Consists of three groups, the first was given 400 mg antacids, the second was given ranitidine 150 mg and the third was given omeprazole 20 mg, with 16 patients per group. Patients were observed if UGIB and or pneumonia occurred during hospitalization. Outcome was measured by the NIHSS (< 4 = mild; 4-15 = moderate; > 15 = severe) and mRS (1-2 = good; 3-6 = bad).
Results: Of the 48 samples obtained, UGIB found as many as 3 patients (6,3%), where there was no UGIB in omeprazole group, and pneumonia as many as 4 patients (8,3%), which antacids and ranitidine groups effect on the outcome of acute stroke patients.
DAFTAR ISI
Halaman
Lembar Pernyataan………..……….. i
Lembar Pengesahan…..………..……….. iii
Susunan Panitia Tesis…..………..………... iv
Kata Pengantar……….……….. v
Riwayat Hidup Peneliti…...…..………..………... ix
Abstrak……….………. x
Abstract…..……….………. xi
Daftar Isi.……….…………. xii
Daftar Singkatan………..………... xvi
Daftar Gambar………..…………...………... xvii
Daftar Tabel …...………. xviii
Daftar Grafik……...………. xix
Daftar Lampiran……...………... xx
BAB I. PENDAHULUAN……….... 1
1. Latar Belakang ………... 1
2. Perumusan Masalah..……… 6
3.Tujuan Penelitian...……….. 6
4. Hipotesis…..……… 8
BAB II. TINJAUAN PUSTAKA……….. 10
1. Stroke……..………. 10
1.1. Definisi……….… 10
1.2. Epidemiologi………... 10
1.3. Faktor Risiko……….……. 11
1.4. Klasifikasi……… 13
1.5. Patofisiologi……….……….….. 14
2. Komplikasi Stroke….………..……… 17
2.1. Perdarahan Saluran Cerna Bagian Atas……… 17
2.2. Pneumonia………..………..22
3. Antasida, Ranitidin dan Omeprazol…...………. 28
5. Kerangka Teori……….……….. 34
6. Kerangka Konsep………... 35
BAB III. METODE PENELITIAN………... 36
1. Tempat dan Waktu………. 36
2. Subjek Penelitian ………..………. 36
2.1. Populasi Sasaran ……….. 36
2.2. Populasi Terjangkau……….. 36
2.3. Besar Sampel…..………...…… 36
2.4. Kriteria Inklusi…..……… 37
2.5. Kriteria Eksklusi…..……… 37
4. Instrumen Penelitian...………..…………. 40
5. Rancangan..……… 41
6. Pelaksanaan Penelitian..……….. 41
6.1. Pengambilan Sampel….……… 41
6.2. Kerangka Operasional………... 42
7. Variabel yang Diamati……… 44
8. Analisa Statistik………..……… 44
BAB IV. HASIL PENELITIAN DAN PEMBAHASAN………..… 45
1. Hasil Penelitian.…..……… 45
1.1. Karakteristik Subjek…..………. 45
1.2. Perbedaan Efektifitas Antasida, Ranitidin Dan Omeprazol Dalam Pencegahan Perdarahan Saluran Cerna Bagian Atas Pada Penderita Stroke Akut…..…. 46
1.3. Perbedaan Pengaruh Antasida, Ranitidin Dan Terhadap Terjadinya Pneumonia Pada Penderita Stroke Akut……….... 48
1.4. Pengaruh Antasida, Ranitidin dan Omeprazol Terhadap Outcome Pada Ketiga Kelompok Perlakuan………….………....…… 50
1.5. Perbedaan Outcome NIHSS Dan mRS Antar Ketiga Kelompok Perlakuan...…………..……….... 51
2.1. Karakteristik Subjek Penelitaian…..….……… 53
2.2. Perbedaan Efektifitas Antasida, Ranitidin Dan Omeprazol Dalam Pencegahan Perdarahan Saluran Cerna Bagian Atas Pada Penderita Stroke Akut.….… 54 2.3. Perbedaan Pengaruh Antasida, Ranitidin Dan Terhadap Terjadinya Pneumonia Pada Penderita Stroke Akut……….... 56
2.4. Pengaruh Antasida, Ranitidin dan Omeprazol Terhadap Outcome NIHSS atau mRS Pada Ketiga Kelompok Perlakuan….……….... 57
BAB V. KESIMPULAN DAN SARAN……….……..… 59
1. Kesimpulan……….……….……..… 59
2. Saran………...……….……..… 60
Daftar Pustaka.………... 61
DAFTAR SINGKATAN AH2 : Anti Histamin 2
AIDS : Aquired Immuno Deficiency Syndrome
Al (OH)3 : Alumunium Hidroksida
Al : Alumunium
ALT : Alanine Amino Transferase
ASEAN : Association of South East Asia Nations
AST : Aspartat Amino Transferase
ATP : Adenosine Tri Phosphate
cAMP : cyclic Adenosine Mono Phosphat
CDC : Center for Disease Control
Cl : Chlorida
CT Scan : Computed Tomography Scan
ECL : Enterochromaffin-like
H : Hidrogen
Mg (OH)2 : Magnesium Hidroksida
Mg : Magnesium
MRI : Magnetic Resonance Imaging
mRS : Modified Rankin Scale
NGT : Naso Gastric Tube
NIHSS : National Institutes of Health Stroke Scale
O : Oksigen
OH : Hidroksida
PDPI : Perhimpunan Dokter Paru Indonesia
PERDOSSI : Persatuan Dokter Spesialis Saraf Indonesia
PIS : Perdarahan Intra Serebral
PPI : Proton Pump Inhibitor
PSA : Perdarahan Sub Arakhnoid
PSCBA : Perdarahan Saluran Cerna Bagian Atas
SGOT : Serum Glutamic-Oxaloacetic Transaminase
SGPT : Serum Glutamate Pyruvate Transaminase
TIA : Transient Ischemic Attack
TOAST : Trial of Org 10172 in Acute Stroke Treatment
DAFTAR GAMBAR
Halaman
Gambar 1. Anatomi Lambung dan Struktur Kelenjar Di Lambung 18
Gambar 2. Konsep Terjadinya Infeksi Pada Stroke 24
Gambar 3. Hipotesis Yang Merangkum Terapi Profilaksis
Stress Ulcer Dapat Mempengaruhi Kejadian Pneumonia
25
DAFTAR TABEL
Halaman
Tabel 1. Gambaran Karakteristik Demografik Subjek Penelitian 47
Tabel 2.1. Perbedaan Efektifitas Antasida, Ranitidin dan Omeprazol
Dalam Pencegahan PSCBA Pada Penderita Stroke Akut
48
Tabel 2.2. Perbedaan PSCBA Pada Penderita Stroke Iskemik dan
Hemoragik 48
Tabel 3. Perbedaan Pengaruh Antasida, Ranitidin dan Omeprazol
Terhadap Terjadinya Pneumonia Pada Penderita Stroke Akut 49
Tabel 4. Pengaruh Antasida, Ranitidin dan Omeprazol Terhadap
Outcome pada Ketiga Kelompok Perlakuan 51
Tabel 5. Perbedaan outcome NIHSS dan mRS antar kedua kelompok
DAFTAR GRAFIK
Grafik 1. Perbedaan Efektifitas Antasida, Ranitidin dan Omeprazol
Dalam Pencegahan PSCBA Pada Penderita Stroke Akut 48
Grafik 2. Pengaruh Antasida, Ranitidin dan Omeprazol Terhadap
LAMPIRAN
1. Lampiran 1: Lembar Penjelasan Kepada Calon Subjek Penelitian... 68
2. Lampiran 2: Surat Persetujuan Ikut Dalam Penelitian... 70
3. Lampiran 3: Persetujuan Komisi Etik Tentang Pelaksanaan
Penelitian Bidang Kesehatan………... 71
4. Lampiran 4: Lembar Pengumpulan Data……….. 72
5. Lampiran 5: National Institute of Health Stroke Scale (NIHSS)… 74
6. Lampiran 6: Modified Rankin Scale (mRS)………..… 76
7. Lampiran 7: Data Karakteristik Sampel Penelitian…...…...… 77
ABSTRAK
Latar Belakang: Perdarahan saluran cerna bagian atas (PSCBA) merupakan salah satu komplikasi stroke akut. Pemberian antasida, ranitidin atau omeprazol dapat mencegah PSCBA, namun dapat meningkatkan terjadinya pnumonia, dengan demikian akan mempengaruhi outcome penderita stroke akut.
Tujuan: Penelitian ini bertujuan untuk mengetahui perbedaan efektifitas antasida, ranitidin dan omeprazol dalam pencegahan PSCBA dan pengaruhnya terhadap terjadinya pneumonia serta outcome penderita stroke akut.
Metodologi: Penelitian ini menggunakan metode eksperimental dengan randomized control-group pretest-post test design. Terdiri dari 3 kelompok, yang pertama diberikan antasida 400 mg, kedua diberikan ranitidin 150 mg dan yang ketiga diberikan omeprazol 20 mg, dengan 16 pasien tiap kelompoknya. Pasien diamati jika tejadi PSCBA dan atau pneumonia selama dirawat inap. Outcome diukur dengan NIHSS (< 4 = ringan; 4-15 = sedang; > 15 = berat) dan mRS (1-2 = baik; 3-6 = buruk).
Hasil: Dari 48 sampel yang diperoleh, didapati PSCBA sebanyak 3 orang (6,3%), dimana kelompok omeprazol tidak terdapat PSCBA dan pneumonia sebanyak 4 orang (8,3%), dimana kelompok antasida dan ranitidin paling sedikit masing-masing 1 orang (2,1%), namun tidak didapati perbedaan bermakna antar ketiga kelompok tersebut (p = 0,254 dan p = 0,593). Tidak didapati pengaruh dan perbedaan pengaruh yang bermakna pada pemberian ketiga obat tersebut terhadap outcome NIHSS dan mRS pada hari ke-14.
Kesimpulan: Hasil studi ini menunjukkan bahwa antasida, ranitidin dan omeprazol memberikan efektifitas yang sama terhadap pencegahan PSCBA dan pengaruh yang sama juga terhadap terjadinya pneumonia, serta tidak berpengaruh terhadap outcome penderita stroke akut.
ABSTRACT
Background: Upper gastrointestinal bleeding (UGIB) is one of acute stroke complications. Giving an antacid, ranitidine or omeprazole may prevent UGIB, but may increase the occurrence of pnumonia, thus it will affect the outcome of acute stroke patients.
Objective: This study aimed to determine the differences in the effectiveness of antacids, ranitidine and omeprazole in the prevention of UGIB and its influence on the occurrence of pneumonia and acute stroke patient outcomes.
Methodology: This study used an experimental method with randomized control-group pretest-posttest design. Consists of three groups, the first was given 400 mg antacids, the second was given ranitidine 150 mg and the third was given omeprazole 20 mg, with 16 patients per group. Patients were observed if UGIB and or pneumonia occurred during hospitalization. Outcome was measured by the NIHSS (< 4 = mild; 4-15 = moderate; > 15 = severe) and mRS (1-2 = good; 3-6 = bad).
Results: Of the 48 samples obtained, UGIB found as many as 3 patients (6,3%), where there was no UGIB in omeprazole group, and pneumonia as many as 4 patients (8,3%), which antacids and ranitidine groups effect on the outcome of acute stroke patients.
BAB I PENDAHULUAN
1. Latar Belakang
Stroke merupakan salah satu sumber penyebab gangguan otak pada
usia masa puncak produktif dan menempati urutan kedua penyebab
kematian sesudah penyakit jantung pada sebagian besar negara di dunia,
sedangkan di negara Barat yang telah maju, stroke menempati urutan
ketiga sebagai penyebab kematian sesudah penyakit jantung dan kanker.
Stroke adalah penyebab kedua kecacatan berat di seluruh dunia pada
usia di atas 60 tahun dan biaya perawatan stroke adalah sangat besar,
pada tahun 2004 diperkirakan 53,6 miliar dolar Amerika (Nasution, 2007).
Di Indonesia, data nasional stroke menunjukkan angka kematian
tertinggi, yaitu 15,4% stroke sebagai penyebab kematian (Soertidewi, dkk,
2011). Data di Indonesia juga menunjukkan kecendrungan peningkatan
kasus stroke baik dalam hal kematian, kejadian, maupun kecacatan.
Angka kematian berdasarkan umur adalah sebesar 15,9% (umur 45 – 54
tahun), 26,8% (umur 55 – 64 tahun) dan 23,5% (umur ≥ 65 tahun).
Kejadian stroke (insiden) sebesar 51,6/100.000 penduduk, dan kecacatan
didapati 1,6% tidak berubah, serta 4,3% semakin memberat. Stroke
menyerang usia produktif dan usia lanjut, yang berpotensi menimbulkan
masalah baru dalam pembangunan kesehatan secara nasional di
Penderita stroke mudah terjangkit banyak komplikasi. Penderita
stroke umumnya mempunyai komorbiditas seperti hipertensi, diabetes,
penyakit jantung atau penyakit lain yang meningkatkan risiko komplikasi
medis sistemik selama masa pemulihan. Namun demikian, beberapa
komplikasi dapat muncul sebagai akibat langsung dari kerusakan otak itu
sendiri, dari akibat disabilitas dan immobilitas yang menyertai penderita
stroke atau akibat terapi stroke yang diberikan. Hal-hal ini mempengaruhi
secara substansial outcome akhir dari penderita stroke dan sering
menghalangi pemulihan neurologis. Komplikasi jantung, pneumonia,
perdarahan gastrointestinal, tromboemboli vena, demam, nyeri, disfagia
dan depresi umumnya sering terjadi pada penderita stroke dan biasanya
membutuhkan intervensi untuk pencegahan dan pengobatannya (Kumar,
dkk, 2010).
Pada suatu studi prospektif oleh Davenport, dkk tahun 1996, didapati
ferkuensi perdarahan gastrointestinal pada penderita stroke (baik iskemik
maupun hemoragik) sebesar 3% dari 613 pasien, dimana separuhnya
berupa perdarahan yang berat (Davenport, dkk, 1996). Pada penelitian
akhir – akhir ini yang melibatkan 6.853 pasien stroke iskemik, 1,5%
menderita perdarahan gastrointestinal selama masa perawatan
(O’Donnel, dkk, 2008). Keparahan stroke, riwayat ulkus peptikum, sepsis,
gagal ginjal, fungsi hati yang abnormal merupakan prediktor independen
terjadinya perdarahan gastrointestinal pada penderita stroke (Kumar, dkk,
secara bermakna lebih tinggi dibandingkan dengan penderita yang tidak
mengalami pendarahan gastrointestinal (Alhazzani, dkk, 2012).
Infeksi saluran kemih dan terutama pneumonia merupakan
komplikasi yang serius pada penderita stroke. Komplikasi ini dilaporkan
terjadi 5 – 65% pada penderita stroke akut (Vermeij, dkk, 2009).Dimana
didapati frekuensi stroke-associated pneumonia antara 5 – 22% (Harms
dkk, 2010). Penelitian Vermeij, dkk, 2009 mendapati 15% infeksi terjadi
pada penderita stroke dalam 7 hari masa rawatan (stroke-associated
infection), dimana 7,5% menderita pneumonia dan 4,4% infeksi saluran
kemih (Vermeij, dkk, 2009). Penelitian Koennecke HC, dkk, 2011, dalam
waktu 3 tahun, mendapati dari 16.518 penderita stroke iskemik dan
hemoragik, 12,2% mengalami komplikasi berupa pneumonia (Koennecke,
dkk, 2011).Pneumonia erat kaitannya dengan risiko mortalitas yang tinggi
pada stroke fase akut, sehingga identifikasi yang segera pada pasien
dengan risiko tinggi mendapatkan pneumonia dapat menentukan
panderita stroke yang memerlukan pengawasan ketat dan pengobatan
profilaksis (Hoffman, dkk, 2012).
Suatu randomized controlled trial terdiri dari 244 pasien, yang
membandingkan antasida, ranitidin dan sukralfat pada pasien yang
memakai ventilasi mekanik, mendapati perdarahan gaster makroskopis
sebesar: antasida 4%, ranitidin 5% dan sukralfat 10% (p > 0,2).
Early-onset pneumonia dan mortalitas antara ketiga kelompok tersebut tidak
pneumonia didapati: antasida 16%, ranitidin 21% dan sukralfat 5%
(p=0,022) (Prod’hom, dkk, 1994). Pada studi lain, double-blind clinical trial,
yang membandingkan efek sukrafalfat dengan antasida pada gastric
pathogens, menyimpulkan sukralfat dan antasida keduanya memberikan
profilaksis terhadap stress ulcer yang aman dan efektif pada pasien
setelah operasi di unit perawatan intensif, namun didapati lebih banyak
patogen baru yang muncul di gaster pada pemberian antasida
dibandingkan sukralfat (p=0,04). Dan tidak dijumpai perbedaan morbiditas
atau mortalitas yang bermakna antara kedua kelompok tersebut
(Ephgrave dkk, 1998).
Ranitidin secara luas digunakan sebagai profilaksis stress ulcer pada
pasien yang dirawat di unit perawatan intensif. Studi metaanalisis yang
dilakukan oleh Cook, dkk tahun 1996 menunjukkan antagonis reseptor
histamin 2 (AH2) seperti simetidin dan ranitidin, lebih efektif dibandingkan
plasebo untuk pencegahan stress ulcer tersebut. Namun penelitiannya
tidak dapat menjelaskan peningkatan risiko pneumonia nasokomial yang
berkaitan dengan penggunaan AH2 (Cook, dkk, 1996; Messori, dkk, 2000).
Studi metanalisis oleh Messori dkk tahun 2000 mendapati beberapa
penelitian (yaitu Ruiz-Santana dkk, 1991; Apte dkk, 1992; Metz dkk, 1993;
Burgess dkk, 1995 dan Hanisch dkk, 1998) dengan hasil bahwa
perdarahan gastrointestinal lebih rendah pada kelompok ranitidin
dibandingkan plasebo (5% berbanding 7%) tetapi tidak bermakna secara
Hanisch dkk, 1998, yang membandingkan ranitidin dengan plasebo
terhadap terjadinya pneumonia nasokomial, dengan hasil bahwa
pneumonia nasokomial lebih rendah pada kelompok ranitidin daripada
plasebo (22% berbanding 23%) tetapi juga tidak bermakna secara
statistik. Namun pada metanalisisnya terhadap terjadinya pneumonia
nasokomial antara kelompok ranitidin dengan sukralfat maka didapati
secara bermakna peningkatan risiko pneumonia lebih tinggi pada
kelompok ranitidin dengan sukralfat (22% berbanding 18%) (Messori, dkk,
2000).
Proton pump inhibitor (PPI) juga secara luas digunakan untuk
profilaksis stress ulcer. Suatu metanalisis dari randomized control trial
yang membandingkan PPI dengan AH2 untuk pencegahan stress ulcer
dan kejadian pneumonia nasokomial, mendapati perdarahan
gastrointestinal pada kelompok PPI secara signifikan lebih rendah
dibandingkan kelompok AH2 namun kejadian pneumonia antara kedua
kelompok sama (Pongprasobchai, dkk, 2009). Metaanalisis lain oleh
Alhazzani dkk, 2013 mendapati pada pasien criticall ill, PPI lebih efektif
dibandingkan AH2 dalam pencegahan perdarahan saluran cerna bagian
atas, namun tidak dijumpai perbedaan di antara kedua kelompok terhadap
kejadian pneumonia nasokomial, mortalitas dan lama perawatan di unit
perawatan intensif (Alhazzani dkk, 2013).
Guideline stroke tahun 2011 yang dikeluarkan oleh Kelompok Studi
mencegah timbulnya perdarahan lambung pada stroke, sitoprotektif atau
penghambat reseptor histamin 2 perlu diberikan. Tidak ada perbedaan
hasil antara pemberian penghambat reseptor histamin 2, agen sitoprotektif
ataupun inhibitor pompa proton. Antasida tidak perlu diberikan pada
profilaksis stress ulcer (Kelompok Studi Stroke PERDOSSI, 2011).
2. Perumusan Masalah
Berdasarkan latar belakang penelitian – penelitian terdahulu seperti yang
telah diuraikan di atas dirumuskanlah masalah sebagai berikut:
Bagaimanakah perbedaan efektifitas antasida, ranitidin dan omeprazol
dalam pencegahan perdarahan saluran cerna bagian atas dan
pengaruhnya terhadap terjadinya pneumonia serta outcome penderita
stroke akut ?
3. Tujuan Penelitian
Penelitian ini bertujuan :
3.1 Tujuan Umum
Untuk mengetahui perbedaan efektifitas antasida, ranitidin dan
omeprazol dalam pencegahan perdarahan saluran cerna bagian
atas dan pengaruhnya terhadap terjadinya pneumonia serta
3.2 Tujuan Khusus
3.2.1 Untuk mengetahui perbedaan efektifitas antasida, ranitidin dan
omeprazol dalam pencegahan perdarahan saluran cerna bagian
atas dan pengaruhnya terhadap terjadinya pneumonia serta
outcome penderita stroke akut yang dirawat di rawat inap
terpadu A4 (Rindu A4) Departemen Neurologi RSUP. H. Adam
Malik Medan.
3.2.2 Untuk mengetahui perbedaan efektifitas dari antasida, ranitidin
dan omeprazol dalam pencegahan perdarahan saluran cerna
bagian atas pada penderita stroke akut yang dirawat di Rindu
A4 Departemen Neurologi RSUP. H. Adam Malik Medan.
3.2.3 Untuk mengetahui perbedaan pengaruh dari antasida, ranitidin
dan omeprazol terhadap terjadinya pneumonia pada penderita
stroke akut yang dirawat di Rindu A4 Departemen Neurologi
RSUP. H. Adam Malik Medan.
3.2.4 Untuk melihat outcome fungsional sesudah diberikan antasida,
ranitidin dan omeprazol pada hari ke-14 untuk masing - masing
kelompok pada pasien stroke akut yang dirawat di Rindu A4
Departemen Neurologi RSUP. H. Adam Malik Medan
3.2.5 Untuk melihat gambaran karakteristik demografik penderita
stroke akut yang dirawat di Rindu A4 Departemen Neurolologi
4. Hipotesis
Ada perbedaan efektifitas antasida, ranitidin dan omeprazol dalam
pencegahan perdarahan saluran cerna bagian atas dan
pengaruhnya terhadap terjadinya pneumonia serta outcome
penderita stroke akut.
5. Manfaat Penelitian
5.1. Manfaat Penelitian Untuk Ilmu Pengetahuan
Penelitian ini diharapkan dapat memberikan kontribusi secara
keilmuan tentang pemilihan obat yang paling efektif di antara
antasida, ranitidin dan omeprazol dalam pencegahan perdarahan
saluran cerna bagian atas dan efek yang minimal terhadap
terjadinya pneumonia, dengan demikian dapat memberikan
outcome yang lebih baik bagi penderita stroke akut.
5.2. Manfaat Penelitian Untuk Ilmu Kedokteran
Penelitian ini diharapkan dapat dijadikan sebagai dasar untuk
penelitian selanjutnya tentang obat yang paling efektif dalam
pencegahan perdarahan saluran cerna bagian atas dan efek yang
minimal terhadap terjadinya pneumonia pada penderita stroke
akut, sehingga dapat meminimalkan komplikasi stroke dan
5.3. Manfaat Penelitian Untuk Masyarakat
Dengan mengetahui adanya perbedaan efektifitas antasida,
ranitidin dan omeprazol dalam pencegahan perdarahan saluran
cerna bagian atas dan pengaruhnya terhadap terjadinya
pneumonia serta outcome penderita stroke akut, maka dapat
dilakukan pencegahan komplikasi stroke yang lebih tepat terhadap
penderita stroke pada fase akut, sehingga dapat mengurangi
mortalitas, menekan biaya perawatan dan meningkatkan kualitas
BAB II
TINJAUAN PUSTAKA
1. STROKE 1.1 Definisi
Stroke adalah suatu episode akut dari disfungsi neurologis yang
diduga disebabkan oleh iskemik atau hemoragik, yang berlangsung ≥ 24
jam atau sampai meninggal, tetapi tanpa bukti yang cukup untuk
diklasifikasikan (Sacco, dkk, 2013).
Iskemik adalah kurangnya aliran darah ke otak sehingga
mengganggu kebutuhan darah dan oksigen di jaringan otak (Sjahrir, 2003;
Caplan, 2009). Sedangkan hemoragik adalah keluarnya darah ke jaringan
otak dan ke ektravaskular di dalam kranium (Caplan, 2009).
1.2 Epidemiologi
Insidens terjadinya stroke di Amerika Serikat lebih dari 700.000 orang
per tahun, dimana 20% darinya akan mati pada tahun pertama. Jumlah ini
akan meningkat menjadi 1 juta per tahun pada tahun 2050.
Secara internasional insidens global dari stroke tidak diketahui (Becker,
dkk, 2010).
Di Indonesia, data nasional epidemiologi stroke belum ada. Tetapi dari
data sporadik di rumah sakit terlihat adanya tren kenaikan angka
expentancy dan gaya hidup yang berubah (Modul Neurovaskular
PERDOSSI, 2009)
Dari hasil Survei Kesehatan Rumah Tangga di Indonesia dilaporkan
bahwa proporsi stroke di rumah sakit antara tahun 1984 sampai dengan
tahun 1986 meningkat, yaitu 0,72 per 100 penderita pada tahun 1984 dan
naik menjadi 0,89 per 100 penderita pada tahun 1985 dan 0,96 per 100
penderita pada tahun 1986. Sedangkan di Jogyakarta pada penelitian
Lamsudin dkk (1998) dilaporkan bahwa proporsi morbiditas stroke di
rumah sakit di Jogyakarta tahun 1991 menunjukkan kecendrungan
meningkat hampir 2 kali lipat (1,79 per 100 penderita) dibandingkan
dengan laporan penelitian sebelumnya pada tahun 1989 (0,96 per 100
penderita) (Sjahrir, 2003).
Dari studi rumah sakit yang dilakukan di Medan pada tahun 2001,
ternyata pada 12 rumah sakit di Medan dirawat 1.263 kasus stroke terdiri
dari 821 stroke iskemik dan 442 stroke hemoragik, dimana meninggal 201
orang (15,91%) terdiri dari 98 (11,93%) stroke iskemik dan 103 (23,30%)
stroke hemoragik (Nasution, 2007).
1.3 Faktor Risiko
Penelitian prospektif stroke telah mengidentifikasi berbagai
faktor-faktor yang dipertimbangkan sebagai risiko yang kuat terhadap timbulnya
stroke. Faktor risiko timbulnya stroke : (Sjahrir, 2003 ; Nasution, 2007 ;
1. Faktor risiko yang tidak dapat dimodifikasi :
a. Umur
b. Jenis kelamin
c. Ras dan suku bangsa
d. Faktor turunan
e. Berat badan lahir rendah
2. Faktor risiko yang dapat dimodifikasi
a. Prilaku:
1. Merokok
2. Diet tidak sehat: lemak, garam berlebihan, asam urat, kolesterol,
kurang buah
3. Alkoholik
4. Obat-obatan: narkoba (kokain), anti koagulansia, anti platelet,
amfetamin, pil kontrasepsi
5. Kurang gerak badan
b. Fisiologis
1. Penyakit hipertensi
2. Penyakit jantung
3. Diabetes mellitus
4. Infeksi/lues, arthritis, traumatik, AIDS, lupus
5. Gangguan ginjal
6. Kegemukan (obesitas)
8. Kelainan anatomi pembuluh darah
9. Stenosis karotis asimtomatik
1.4 Klasifikasi
Dasar klasifikasi yang berbeda – beda diperlukan, sebab setiap jenis
stroke mempunyai cara pengobatan, preventif dan prognosis yang
berbeda, walaupun patogenesisnya serupa (Misbach, dkk, 2011).
I. Berdasarkan patologi anatomi dan penyebabnya :
1. Stroke iskemik
a. Transient Ischemic Attack (TIA)
b. Thrombosis serebri
c. Embolia serebri
2. Stroke Hemoragik
a. Perdarahan intraserebral
b. Perdarahan subarakhnoid
II. Berdasarkan stadium / pertimbangan waktu
1. Transient Ischemic Attack (TIA)
2. Stroke in evolution
3. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah
1. Sistem karotis
IV. Berdasarkan tipe infark (Sjahrir, 2003) :
1. Total Anterior Circulation Infarction
2. Partial Anterior Circulation Infarction
3. Posterior Circulation Infarction
4. Lacunar Infarction
V. Klasifikasi Stroke Iskemik berdasarkan kriteria kelompok peneliti
TOAST (Adams, dkk, 1993 ; Sjahrir, 2003)
1. Aterosklerosis arteri besar (Embolus/ Trombosis)
2. Kardioembolisme (Risiko Tinggi/ Risiko Sedang)
3. Oklusi pembuluh darah kecil (Lakunar)
4. Stroke akibat dari penyebab lain yang menetukan
5. Stroke akibat dari penyebab lain yang tak dapat ditentukan:
a. Dua atau lebih penyebab teridentifikasi
b. Tidak ada evaluasi
c. Evaluasi tidak lengkap
1.5 Patofisiologi
Pada level makroskopik, stroke iskemik paling sering disebabkan oleh
emboli dari ekstrakranial atau trombosis di intrakranial, tetapi dapat juga
disebabkan oleh berkurangnya aliran darah otak. Pada level seluler,
setiap proses yang mengganggu aliran darah ke otak dapat mencetuskan
suatu kaskade iskemik, yang akan mengakibatkan kematian sel-sel otak
Secara umum daerah regional otak yang iskemik terdiri dari bagian
inti (core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah
ini akan menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di
luar daerah core iskemik terdapat daerah penumbra iskemik. Sel – sel
otak dan jaringan pendukungnya belum mati akan tetapi sangat berkurang
fungsi – fungsinya dan menyebabkan juga defisit neurologis. Tingkat
iskemiknya makin ke perifer makin ringan. Daerah penumbra iskemik, di
luarnya dapat dikelilingi oleh suatu daerah hiperemik akibat adanya aliran
darah kolateral (luxury perfusion area). Daerah penumbra iskemik inilah
yang menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi
dan sel-sel otak berfungsi kembali. Reversibilitas tergantung pada faktor
waktu dan jika tidak terjadi reperfusi, daerah penumbra dapat
berangsur-angsur mengalami kematian (Misbach, 2007) .
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara
bertahap, yaitu (Sjahrir, 2003):
Tahap 1 :
a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energi
d. Terminal depolarisasi dan kegagalan homeostasis ion
Tahap 2 :
a. Eksitoksisitas dan kegagalan homeostasis ion
Tahap 3 : Inflamasi
Tahap 4 : Apoptosis
Perdarahan otak merupakan penyebab stroke kedua terbnyak
setelah infark otak, yaitu 20 – 30% dari semua stroke di Jepang dan Cina.
Sedangkan di Asia Tenggara (ASEAN), pada penelitian stroke oleh
Misbach pada tahun 1997 menunjukkan stroke perdarahan 26%, terdiri
dari lobus 10%, ganglionik 9%, serebellar 1%, batang otak 2% dan
subarakhnoid 4% (Misbach dkk, 2011).
Pecahnya pembuluh darah di otak dibedakan menurut anatominya
atas perdarahan intraserebral dan subarakhnoid. Sedangkan berdasarkan
penyebabnya, perdarahan intraserebral dibagi menjadi perdarahan
intraserebral primer dan sekunder. Perdarahan intraserebral primer
(hipertensif) disebabkan oleh hipertensif kronik yang menyebabkan
vaskulopati serebral dengan akibat pecahnya pembuluh darah otak.
Sedangkan perdarahan sekunder (bukan hipertensif) terjadi antara lain
akibat anomali vaskular kongenital, koagulopati, obat anti koagulan.
Diperkirakan hampir 50% penyebab perdarahan intraserebral adalah
hipertensif kronis, 25% karena anomali kongenital dan sisanya penyebab
lain (Misbach, dkk, 2011).
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di
dalam otak atau massa pada otak, sedangkan pada perdarahan
subarakhnoid, pembuluh yang pecah terdapat di ruang subarakhnoid, di
oleh kerusakan dinding arteri (arteriosklerosis) atau karena kelainan
kongenital atau trauma (Misbach, dkk, 2011).
2. KOMPLIKASI STROKE
2.1. PERDARAHAN SALURAN CERNA BAGIAN ATAS
Beberapa penderita stroke dan penyakit otak lainnya dapat
mengalami perdarahan gastrointestinal, dan bisa mengancam
nyawa jika berat. Hal ini biasanya dikenal dengan Cushing’s ulcers,
stress ulcer, hemorrhagic gastritis, stress erosions, stress gastritis,
erosive gastritis dan stress-related mucosal disease (Caplan, 2009;
Ali dkk, 2009). Davenport dkk melaporkan 18 dari 607 penderita
stroke (3%) di rumah sakit Edinburgh mengalami perdarahan
gastrointestinal dan setengahnya mengalami perdarahan yang
berat. Kebanyakan pasien tersebut mengalami hematemesis atau
melena, tapi seorang pasien menderita nyeri abdomen dan syok
(Davenport, dkk, 1996; Caplan, 2009). Pasien dengan usia tua,
stroke yang berat dan penurunan kesadaran lebih cendrung
mengalami perdarahan gastrointestinal. Pemberian kortikosteroid
pada edema otak juga meningkatkan risiko stress ulcer.
Penggunaan antagonis reseptor histamin 2 sebagai profilaksis
direkomendasikan untuk penderita stroke yang luas dengan
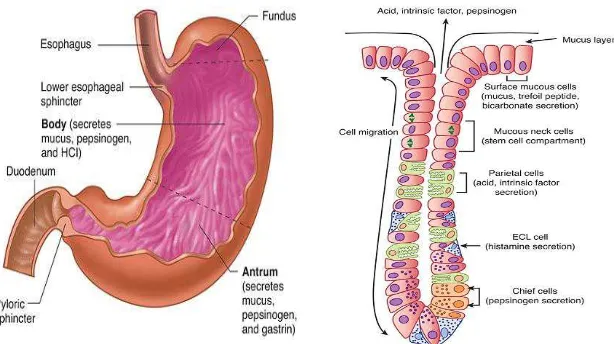
Mukosa lambung terdiri dari banyak kelenjar. Pada bagian
kardia dan pilorus, kelenjarnya menghasilkan mukus. Di bagian
tengah, termasuk fundus, kelenjar – kelenjar juga terdiri dari sel
parietal (oksintik) yang mensekresikan HCl dan faktor interinsik dan
sel chief (zimogen, peptik) yang mensekresikan pepsinogen
(Barret, dkk, 2010).
Gambar 1: Anatomi Lambung dan Struktur Kelenjar di Lambung. Dikutip
dari: Barrett,KE.; Barman,SM.; Boitano,S.; Brooks,H. 2010. Ganong’s
Review of Medical Physiology, 23rd Edition. McGraw-Hill. USA.
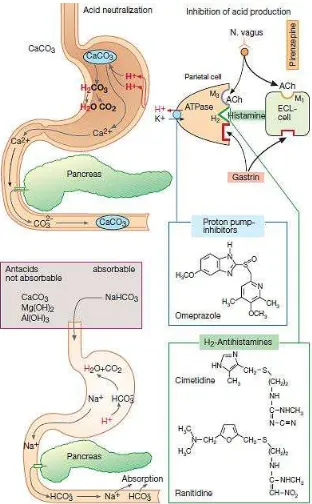
Sel parietal terdiri dari reseptor gastrin, histamin dan
asetilkolin. Saat asetilkolin atau gastrin berikatan dengan reseptor
di sel parietal, menyebabkan peningkatan kalsium sitosolik, yang
kemudian menstimulasi sekresi asam dari H+/K+ ATPase (pompa
proton) di permukaan kanalikular. Di dekat sel parietal ada sel
gastrin dan asetilkolin dan merupakan sumber pelepasan histamin.
Histamin berikatan dengan reseptornnya di sel parietal,
mengaktifasi adenil siklase, yang kemudian meningkatkan cyclic
adenosine monophosphate (cAMP). Cyclic adenosine
monophosphate mengaktifkan kinase protein yang menstimulasi
sekresi asam melalui H+/K+ ATPase (Katzung, 2005).
Patogenesis dari perdarahan saluran cerna bagian atas
pada penderita stroke masih belum jelas. Secara intuisi, hal ini
dihubungkan dengan “stress”. Erosi atau gastritis hemoragik
merupakan penemuan endoskopi yang sering pada penderita
stroke dengan perdarahan gastrointestinal. Namun demikian
penyebabnya tidaklah hanya “stress” saja, sejak penjelasan lain
tentang perdarahan tersebut muncul hampir pada semua kasus.
Dikemukan juga adanya hubungan yang kuat dengan penggunaan
obat anti inflamasi non steroid yang lama dan aspirin. Keberadaan
bakteri H. pylori. Dan faktor – faktor lain yang mempengaruhi
seperti penggunaan ventilasi mekanik dan koagulopati. Pada model
eksperimental menunjukkan stress mengaktifasi hipotalamus,
mengakibatkan stimulasi kolinergik ke lambung. Substansi seperti
asetilkolin, histamin dan hormon thyrotropin-releasing juga
meningkatkan kerentanan dari mukosa lambung (Wijdicks, dkk,
Pemasangan naso gastric tube (NGT) merupakan langkah
diagnostik awal yang penting. Perasat ini minimal untuk
mengetahui benar tidaknya terdapat perdarahan saluran cerna,
aktifnya proses perdarahan atau sudah berhentinya perdarahan,
perkiraan volume darah yang hilang. Di samping itu juga untuk
mengeluarkan asam lambung dan memungkinkan bilas lambung
serta pemberian obat. Adanya aspirat darah segar menunjukkan
sedang terjadinya perdarahan aktif. Tapi aspirat jernih tidak
menyingkirkan, terutama bila sumber perdarahan di duodenum,
bahwa perdarahan itu sudah berhenti. Dalam hal ini penilaian klinis
utuh harus menjadi dasar pertimbangan. Penilaian aspirat NGT ini
juga dapat dipakai sebagai parameter untuk memulai pemberian
nutrisi enteral cair bertahap pada kasus perdarahan saluran cerna
bagian atas. Dimana bila cairan sudah jernih atau hanya
mengandung cairan hematin minimal, makanan cair dapat dimulai
bertahap. Pemanfaatan NGT untuk proses bilas lambung harus
dipertimbangkan dengan baik. Sangat dianjurkan proses
pembilasan dilakukan secara pasif. Bila harus melakukan aspirasi
aktif pada perdarahan masif, harus dipertimbangkan jangan sampai
proses tersebut menyebabkan trauma pada mukosa lambung
(Djojoningrat, 2011).
Tatalaksana penderita stroke yang mengalami stress ulcer/
- Pasien dipuasakan
- Dilakukan penatalaksanaan airway, breathing dan circulation yang adekuat.
- Pada perdarahan yang banyak (lebih dari 30% dari volume sirkulasi), penggantian dengan transfusi darah perlu dilakukan.
Untuk mengganti kehilangan volume sirkulasi, cairan pengganti
berupa koloid atau kristaloid dapat diberikan sebelum transfusi.
- Lakukan irigasi melalui pipa nasogastrik dengan air es tiap 6 jam sampai darah berhenti.
- Pemberian penghambat pompa proton seperti omeprazol atau pantoprazol secara intravena dengan dosis 80 mg bolus,
kemudian diikuti pemberian infus 8 mg/ jam selama 72 jam
berikutnya.
- Hentikan pemakaian aspirin atau klopidogrel.
- Pemberian nutrisi makanan cair jernih diit paska hematemesis sangat membantu percepatan proses penyembuhan stress ulcer.
Pemberian nutrisi harus dengan kadar serat yang tinggi dan
dihindarkan dari makanan yang merangsang atau mengiritasi
lambung.
2.2. PNEUMONIA
Pneumonia merupakan salah satu komplikasi medis yang
yang paling sering dalam 48 jam setelah serangan stroke.
Pneumonia akan meningkatkan risiko kematian 3 kali lipat pada
penderita stroke (Kumar, dkk, 2010). Penelitian Vermeij, dkk, 2009
menunjukkan bahwa infeksi sebagai komplikasi stroke yang
terbanyak adalah pneumonia, dimana 7,5% (separuh dari total
infeksi pada penderita stroke (15%)) adalah penderita pneumonia.
Dan ditemukan juga outcome yang jelek saat keluar rumah sakit
9,5 kali, outcome jelek dalam 1 tahun 12 kali dan angka mortalitas
3,3 kali lebih tinggi dibandingkan dari penderita stroke yang tidak
pneumonia (Vermeij, dkk, 2009).
Pneumonia tersebut paling banyak disebabkan sebagai
akibat aspirasi yaitu terinhalasinya kolonisasi bakteri yang ada di
faring ataupun gingiva (Kumar, dkk, 2010). Pneumonia yang terjadi
juga dapat merupakan hospital-aquired/ nasocomial pneumonia
yaitu inflamasi dari parenkim paru yang disebabkan agen infeksius
dan tidak muncul pada saat masuk rumah sakit, dimana keadaan
tersebut didapat lebih dari 48 jam setelah masuk rumah sakit
(Rotstein, dkk, 2008).
Bakteri penyebab tersering dari pneumonia aspirasi pada
orang dewasa meliputi: (Marrie, dkk, 2005)
- Enterobacteriaceae - S. Aureus
- H. influenzae.
Sedangkan bakteri penyebab tersering pada
hospital-aquired/ nasocomial pneumonia di Amerika: (Marrie, dkk, 2005)
- P. aeruginosa (21%) - Acinetobacter spp. (6%)
- Patogen enterik seperti Enterobacter spp. (9%) - K. pneumoniae (8%)
- S. aureus mencapai 2% sampai 64%
Aspirasi sebagai penyebab pneumonia pada penderita
stroke tidak dapat dibantah, namun demikian, aspirasi saja tidak
cukup untuk menjelaskan tingginya insiden pneumonia pada stroke
akut, sekitar 50% dari orang sehat juga teraspirasi sekret faringeal
tiap malam seperti yang terjadi pada penderita stroke, tapi tidak
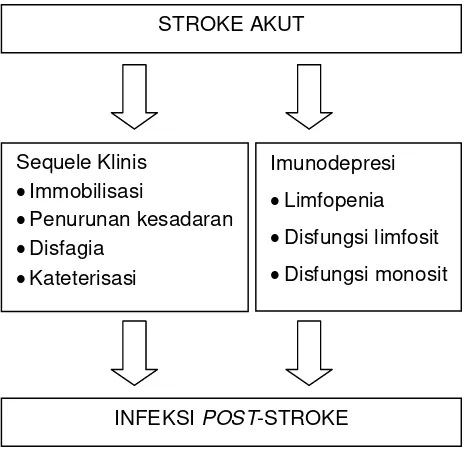
menderita pneumonia. Bukti klinis dan eksperimen menunjukkan
bahwa pada cedera iskemik akut susunan saraf pusat berkaitan
dengan imunodefisiensi sementara dan gangguan antibakteri
pertahanan tubuh, ini merupakan faktor penting bagi peningkatan
kerentanan terhadap infeksi setelah cedera susunan saraf pusat.
Pada model eksperimental stroke, iskemik serebral menginduksi
penekanan yang cepat pada respon imunitas seluler di organ
limfatik paru – paru maupun di darah. Perubahan pada sistem
imunitas ini mendahului pekembangan infeksi bakteri di paru – paru
Gambar 2: Konsep Terjadinya Infeksi Pada Stroke. Dikutip dari:
Harm H dan Halle E. European Neurological Review, 2010;5(1):39–43.
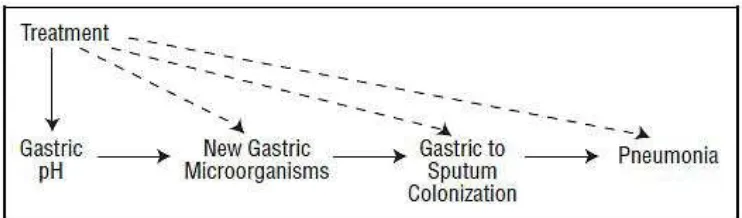
Suatu hipotesis tentang terjadinya pneumonia pada
pemberian obat pencegah stress ulcer menjelaskan bahwa obat
pencegah stress ulcer (seperti antasida, sukralfat, dll)
mempengaruihi pH dalam lambung, dan perubahan pH itu akan
mempengaruhi keberadaan mikroorganisme baru di lambung.
Selanjutnya terjadi kolonisasi mikroorganisme di lambung ke
sputum dan akhirnya terjadi pneumonia. (Ephgrave dkk, 1998)
Sequele Klinis
Immobilisasi
Penurunan kesadaran
Disfagia
Kateterisasi
Imunodepresi
Limfopenia
Disfungsi limfosit
Disfungsi monosit STROKE AKUT
Gambar 3: Hipotesis Yang Merangkum Terapi Profilaksis Stress Ulcer
Dapat Mempengaruhi Kejadian Pneumonia. Dikutip dari: Ephgrave KS,
Kleiman-Wexler R, Pfaller M, Booth Bm, Reed D, Werkmeister L, et al.
1998. Effects of Sucralfate vs Antacids on Gastric Pathogens. Arch
Surg;133:251-257.
Diagnosis umumnya ditegakkan secara klinis dengan
konfirmasi oleh hasil kultur cairan pleura, punksi paru atau kultur
darah. Diagnosis dengan demikian dapat dibuat menurut kriteria
diagnosis CDC (Center for Disease Control), yaitu: (Rotstein, dkk,
2008)
Pneumonia harus memenuhi satu dari kriteria berikut:
1. Ronki atau dullness pada perkusi toraks. Ditambah satu dari :
a. Onset baru sputum purulen atau perubahan karakteristiknya.
b. Isolasi kuman dari kultur darah.
c. Isolasi kuman dari bahan yang didapat dari aspirat
transtrakeal, biopsi atau hapusan bronkus.
2. Gambaran radiologik berupa infiltrat baru atau yang progresif,
konsolidasi, kavitasi, atau efusi pleura. Dan satu dari:
b. Isolasi kuman dari kultur darah.
c. Isolasi kuman dari bahan yang didapat dari aspirat
transtrakeal, biopsi atau hapusan bronkus.
d. Isolasi virus atau deteksi antigen virus dari sekret saluran
nafas.
e. Diagnostik titer antibodi tunggal (IgM) atau peningkatan 4 kali
titer IgG dari kuman.
Diagnosis lain dapat dibuat dengan kriteria The Center for
Disease Control (CDC-Atlanta) yang telah diadaptasi oleh PDPI
(Perhimpunan Dokter Paru Indonesia), yaitu: (Perhimpunan Dokter
Paru Indonesia, 2003)
Pneumonia ditegakkan atas dasar:
1. Gambaran foto toraks terdapat infiltrat baru atau progresif.
2. Ditambah dua di antara kriteria berikut:
a. Batuk – batuk bertambah.
b. Perubahan karakteristik dahak/ sekret purulen
c. Suhu tubuh ≥ 38 0C (diukur di aksila).
d. Pemeriksaan fisik: ditemukan tanda – tanda konsolidasi, suara
nafas bronkial dan ronki.
e. Leukositosis (≥10.000) atau leukopenia (<4500)
Pencegahan dan deteksi pneumonia pada penderita stroke
- Pneumonia akibat disfagia atau gangguan refleks menelan, erat hubungannya dengan aspirasi pneumonia, oleh karena itu maka
tes refleks batuk perlu dilakukan untuk mengidentifikasi risiko
pneumonia.
- Pemberian pipa nasogastrik segera (dalam 48 jam) dianjurkan pada pasien gangguan menelan.
- Pencegahan aspirasi dapat dilakukan dengan:
Elevasi kepala 30 – 450
Menghindari sedasi berlebihan
Mempertahankan tekanan cuff endotrakeal yang tepat pada
pasien dengan intubasi dan trakeostomi.
Memonitor volume residual lambung selama pemberian
makanan secara enteral.
Menghindari pemakaian pipa nasogastrik yang lama.
Seleksi diit yang tepat pada pasien dengan disfagia.
Mengaspirasi sekret subglotis secara teratur
Rehabilitasi fungsi menelan.
Penatalaksanaan pneumonia pada penderita stroke meliputi:
(Guideline Stroke, 2011)
- Pemberian antibiotik sesuai indikasi (kalau perlu tes resistensi kuman), antara lain:
Tanpa komorbiditas: macrolide (azitromisin, klaritromisin atau
Disertai penyakit lain seperti diabetes melitus, alkoholisme,
keganasan, penyakit jantung serta penyakit imunosupresi:
fluorokuinolon (moksifloksasin, gemifloksasin atau
levofloksasin) atau beta-laktam dengan macrolide. Alternatif
lainnya adalah ceftriakson dan doksisiklin sebagai pengganti
macrolide.
- Fisioterapi (chest therapy) dengan spirometri, inhalasi ritmik dan menepuk-nepuk dada.
3. ANTASIDA, RANITIDIN DAN OMEPRAZOL
Ulserasi dan erosi pada permukaan traktus gastrointestinal
merupakan hal yang sering terjadi. Beberapa obat digunakan untuk
penyakit tersebut, meliputi antasida, ranitidin, omperazol, dan
lain-lainnya (Trevor dkk, 2005).
3.1. ANTASIDA
3.1.1. Farmakodinamik
Antasida bekerja dengan menetralkan asam lambung,
tidak mengurangi volume asam lambung yang
disekresikan, tapi peninggian pH akan menurunkan
aktifitas pepsin. Antasida yang mengandung alumunium
hidroksida juga mempunyai efek proteksi terhadap
mukosa lambung, diduga menghambat pepsin secara
Al(OH)3 + 3HCl AlCl3 + 3H2O
Antasida yang paling sering digunakan ialah
alumunium hidroksida (Al(OH)3) dan magnesium
hidroksida (Mg(OH)2). Obat ini tersedia dalam bentuk
kombinasi keduanya. Senyawa alumunium hidroksida
(basa lemah) sukar untuk meninggikan pH di atas 4,
sedangkan basa yang lebih kuat seperti magnesium
hidroksida dapat meninggikan pH sampai 9 (Arif dkk,
2007).
3.1.2. Farmakokinetik
Antasida diabsorpsi pada keadaan perut kosong 20 –
60 menit, sedangkan 1 jam setelah makan sampai 3 jam.
Ekskresi alumunium hidroksida yang diabsorpsi melalui
urin (0,1 – 0,5 mg dari aluminium yang ada dalam
antasida diabsorpsi), yang tidak diabsorpsi diekskresikan
melalui feses. Magnesium hidroksida yang diabsorpsi
(30%) akan dibuang melalui urin, sisanya melalui feses
(Wehbi dkk, 2013).
3.1.3. Dosis
Antasida tersedia dalam bentuk tablet 400 mg atau
suspensi 400 mg/ 5 ml (Al(OH)3 200 mg dan Mg(OH)2
200 mg). Dosis yang diberikan 1- 2 tablet 3 – 4 kali
3.2. RANITIDIN
3.2.1. Farmakodinamik
Ranitidin menghambat reseptor histamin 2 (H2)
secara selektif dan reversibel. Perangsangan reseptor H2
akan merangsang sekresi asam lambung, sehingga
pemberian ranitidin akan sekresi asam lambung dihambat.
Penurunan sekresi asam lambung mengakibatkan
perubahan pepsinogen menjadi pepsin juga menurun.
Ranitidin 300 mg per hari menyebabkan penurunan 70%
sekresi asam lambung (Sjamsudin dkk, 2007).
3.2.2. Farmakokinetik
Bioavaibilitas ranitidin yang diberikan secara oral
sekitar 50% dan meningkat pada pasien penyakit hati.
Masa paruhnya kira – kira 1,7 – 3 jam pada orang dewasa
dan memanjang pada pasien gagal ginjal. Pada pasien
penyakit hati masa paruh juga memanjang meskipun tidak
sebesar gagal pada gagal ginjal. Kadar puncak plasma
dicapai dalam 1 – 3 jam setelah penggunaan ranitidin 150
mg secara oral, dan yang terikat protein plasma hanya
15%. Ranitidin mengalami metabolisme lintas pertama di
hati dalam jumlah cukup besar setelah pemberian oral.
Ranitidin dan metabolitnya diekskresikan terutama melalui
yang diberikan intravena dan 30% dari yang diberikan
secara oral diekskresikan dalam urin dalam bentuk asal
(Sjamsudin dkk, 2007).
3.2.3. Dosis
Ranitidin tersedia dalam dalam bentuk tablet 150 mg
dan larutan suntik 25 mg/ml, dengan dosis 50 mg
intramuskular atau intravena tiap 8 – 12 jam. Dosis yang
dianjurkan dua kali 150 mg per hari (Sjamsudin dkk, 2007)
3.3. OMEPRAZOL
3.3.1. Farmakodinamik
Omeprazol merupakan basa lemah yang terkumpul
dan mengalami aktifasi di kanalikuli sekretoar. Bentuk
aktifnya berikatan dengan gugus sulfhidril enzim H+/K+
ATPase (enzim ini dikenal sebagai pompa proton) dan
berada di membran apikal sel parietal. Ikatan ini
menyebabkan terjadinya penghambatan enzim tersebut.
Produksi asam lambung praktis terhenti (> 90%) setelah
penghambatan pompa proton tersebut (Arif dkk, 2007).
3.3.2. Farmakokinetik
Omeprazol sebaiknya diberikan sebaiknya sebagai tablet
salut enterik. Sedian ini tidak mengalami aktifasi di
yang pecah di lambung mengalami aktifasi lalu terikat
pada berbagai gugus sulfhidril mukus dan makanan.
Omeprazol mengalami metabolisme lengkap di hati
dengan waktu paruh 1 – 2 jam dan durasi kerja lebih
kurang 24 jam. Tidak ditemukan omeprazol dalam bentuk
asal di urin, 20% dari obat ini ditemukan dalam tinja (Arif
dkk, 2007; Trevor dkk, 2005).
3.3.3. Dosis
Dosis omeprazol 20 mg sehari, kecuali untuk pasien
Zollinger-Ellison yang memerlukan 60 – 70 mg/ hari (Arif
Gambar 4: Mekanisme Kerja Antasida, Ranitidin dan Omeprazol. Dikutip
dari: Lullmann H, Mohr K, Ziegler A, Bieger D. 2000. Color Atlas of
4. KERANGKA TEORI
STROKE AKUT
ANTASIDA RANITIDIN OMEPRAZOL
PSCBA Pneumonia PSCBA Pneumonia PSCBA Pneumonia
Davenport dkk, 1996: - late-onset pneumonia:
antasida 16%, ranitidin 21%
5. KERANGKA KONSEP
STROKE AKUT
ANTASIDA RANITIDIN OMEPRAZOL
PSCBA Pneumonia PSCBA Pneumonia PSCBA Pneumonia
BAB III
METODE PENELITIAN
1. Tempat dan Waktu
Penelitian dilakukan di Departemen Neurologi FK USU/ RSUP. H.
Adam Malik Medan dari tanggal 24 Juli 2013 s.d. 30 April 2014.
2. Subjek Penelitian
Subjek penelitian diambil dari populasi pasien rumah sakit. Penentuan
subjek penelitian dilakukan menurut metode sampling konsekutif.
2.1. Populasi Sasaran
Semua penderita stroke akut yang ditegakkan dengan
pemeriksaan klinis dan CT-Scan kepala.
2.2. Populasi Terjangkau
Semua penderita stroke akut yang sedang dirawat di ruang Rindu
A4 Departemen Neurologi FK USU / RSUP. H. Adam Malik
Medan.
2.3. Besar Sampel
Besar sampel dihitung menurut rumus: (Dahlan, 2010; Madiyono dkk, 2011)
Zα √2PQ + Zβ √P1Q1 + P2Q2
2
n =
dimana :
Zα = deviat baku alfa, untuk α = 0,1 Zα= 0,82
Zβ = deviat baku beta, untuk = 0,2 Zβ = 0,84
P2 = proporsi pneumonia pada penderita stroke akut
(diambil dari kepustakaan) = 33%
P1 – P2 = selisih proporsi minimal yang dianggap bermakna (30%)
P = (P1 – P2)/ 2 ; Q = 1 – P ; Q1 = 1 – P1 ; Q2 = 1 – P2
Maka, sampel minimal untuk tiap kelompok = 16 orang.
2.4. Kriteria Inklusi
1. Semua pasien stroke fase akut yang dirawat di ruang Rindu
A4 Departemen Neurologi RSUP. H. Adam Malik Medan yang
ditegakkan dengan anamnese, pemeriksaan fisik,
pemeriksaan neurologi dan CT-Scan kepala
2. Memberikan persetujuan untuk ikut serta dalam penelitian ini
2.5. Kriteria Eksklusi
1. Pasien menderita perdarahan saluran cerna bagian atas dan
atau pneumonia pada saat masuk rumah sakit.
2. Pasien dengan penyakit/ gangguan hati dan ginjal serta
kelainan paru.
3. Pasien dengan riwayat alergi terhadap antasida, ranitidin
4. Pasien dengan skala koma Glasgow ≤ 8.
5. Penderita stroke infark lakunar
3. Batasan Operasional
3.1 Stroke adalah suatu episode akut dari disfungsi neurologis yang diduga disebabkan oleh iskemik atau hemoragik, yang
berlangsung ≥ 24 jam atau sampai meninggal, tetapi tanpa bukti
yang cukup untuk diklasifikasikan (Sacco dkk, 2013).
3.2 Fase akut stroke adalah jangka waktu antara awal mula serangan stroke yang berlangsung sampai satu minggu (Misbach,1999).
3.3 Stroke infark lakunar adalah stroke yang disebabkan oleh infark pada arteri kecil dalam otak (small deep infarct), yang lebih sensitif
dilihat dengan MRI daripada CT Scan otak. (Misbach J, dkk, 2011)
3.4 Skala koma Glasgow adalah skala untuk mengevaluasi pasien dengan gangguan kesadaran, yang terdiri dari respon membuka
mata, verbal dan motorik. Pada orang yang sadar skala bernilai 15
sedangkan koma yang dalam bernilai 3. (Campbell, 2005)
3.5 Perdarahan saluran cerna bagian atas ialah perdarahan saluran makanan proksimal dari ligamentum Treitz yang ditandai dengan
hematemesis dan atau melena/ hematokezia atau adanya darah
atau cairan seperti kopi pada selang nasogastrik. (Adi, 2009).
The Center for Disease Control (CDC-Atlanta) yang telah
diadaptasi oleh PDPI (Perhimpunan Dokter Paru Indonesia).
(Perhimpunan Dokter Paru Indonesia, 2003).
3.7 Antasida adalah obat yang menetralkan asam lambung yang terdiri dari alumunium hidroksida (Al(OH)3) 200 mg dan
magnesium hidroksida (Mg(OH)2)200 mg (Trevor dkk, 2005).
3.8 Ranitidin ialah obat antagonis yang selektif dan reversibel terhadap reseptor histamin 2 (AH2) sehingga mengurangi sekresi
asam lambung, dengan struktur: (Katzung, 2005).
3.9 Omeprazol ialah obat yang menghambat pompa proton di sel parietal gaster, dengan strukur: (Katzung, 2005).
3.10 National Institutes of Health Stroke Scale (NIHSS) adalah suatu skala penilaian yang dilakukan pada pasien stroke untuk
melihat kemajuan hasil perawatan fase akut. Penilaian ini
dilakukan dua kali, yaitu saat masuk (hari pertama rawatan) dan
tingkat kesadaran, respon terhadap pertanyaan, respon terhadap
perintah, gaze palsy, pemeriksaan lapangan pandang, facial
palsy, motorik, ataksia, sensori, bahasa, disartria dan inatensi.
Nilai NIHSS ini antara 0 – 42, dimana skor < 4 menunjukkan
stroke ringan, 4-15 stroke sedang dan > 15 menunjukkan stroke
berat (Soertidewi, 2011).
3.11 Modified Rankin Scale (mRS) merupakan skala yang menilai outcome secara global dengan rentang nilai dari 0 - 6. Nilai mRS
1-2 dikategorikan sebagai outcome baik dan nilai mRS 3-6
dikategorikan sebagai outcome buruk (Soertidewi, 2011).
3.12 Gangguan hati ditandai dengan peningkatan kadar alanine amino transferase (ALT) / serum glutatamate pyruvate
transaminase (SGPT) dan atau aspartate amino transferase
(AST) / serum glutatamic-oxaloacetic transaminase (SGOT),
alkaline phosphatase (ALP) > 2 kali batas atas nilai normalnya
(Akbar, 2009).
3.13 Gangguan ginjal ditandai dengan kenaikan kreatinin serum ≥ 1,5 kali nilai nilai dasar atau penurunan laju filtrasi glomerulus ≥