REVALENSI MUAL DAN MUNTAH PASCA ANESTESI UMUM PADA BEDAH ELEKTIF DI RSUP H. ADAM MALIK MEDAN TAHUN 2013
Oleh: AL FIRMAN
100100324
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
PREVALENSI MUAL DAN MUNTAH PASCA ANESTESI UMUM PADA BEDAH ELEKTIF DI RSUP H. ADAM MALIK MEDAN TAHUN 2013
“Proposal penelitian ini diajukan sebagai salah satu syarat untuk memperoleh kelulusan Sarjana Kedokteran”
Oleh : AL FIRMAN
100100239
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
LEMBAR PENGESAHAN Judul : Prevalensi Mual dan Muntah Pasca Anestesi Umum pada
Bedah Elektif di RSUP H. Adam Malik Medan Tahun 2013 Nama : Al Firman
NIM : 100100324
Pembimbing Penguji I
(dr. Andriamuri Primaputra Lubis, (dr. Ramlan Nasution, Sp.U) Sp.AN, M.Ked (AN)) (NIP : 197410062009121001)
(NIP :198111072008011009)
Penguji II
(dr. Terapul Tarigan, Sp.A(K)) (NIP : 195508251983122001)
Medan, Januari 2014 Dekan
Fakultas Kedokteran Universitas Sumatera Utara
ABSTRAK
Anestesi umum adalah meniadakan nyeri secara sentral disertai hilangnya
kesadaran yang bersifat reversibel. Salah satu efek sampingnya mual dan muntah
pasca anestesi umum pada bedah elektif masih merupakan “The Big Little
Problem” dalam dunia anestesi. Disebut “big” karena mual muntah dapat
menyebabkan perpanjangan waktu pemulihan, peningkatan biaya perawatan,
perpanjangan masa pengawasan di Post Anesthesia Care Unit (PACU), dan
meningkatnya morbiditas. Kemudian disebut “little”, karena sebenarnya mual dan
muntah adalah masalah yang cukup ringan dibanding komplikasi anestesi lainnya.
Tujuan umum penelitian untuk mencari prevalensi mual muntah pasca anastesi
umum pada bedah elektif di RSUP H. Adam Malik, Medan pada tahun 2013.
Jenis penelitian ini adalah penelitian observasional yang bersifat deskriptif dan
menggunakan desain cross sectional. Sampel dalam penelitian ini dengan jumlah
sampel sebanyak 49 sampel. Alat ukur yang digunakan adalah pedoman observasi
dan wawancara.
Sampel yang paling banyak berusia 25-31 tahun yaitu 7 orang (29,2%). Sampel
jenis kelamin laki-laki 14 orang (58,3%). Durasi operasi yang paling banyak 4 jam
sebanyak 14 orang (58,3%). Riwayat merokok adalah tidak merokok 14 orang
(58,3%). Prevalensi Mual dan Muntah pasca anestesi umu pada bedah elektif di
RSUP H. Adamalik medan tahun 2013 (48,8%).
ABSTRACT
General Anaethesia is lossing the pain in the Central Nervous System by followed
by lose of consinousness that reversible. One of side effect is nausea and vormiting
after general anestesia of elective surgery is still “The Big Little Problem” in
Anaesthesia community. Said “big” because the nausea can cause delaying of the
recovery time, increase of cost, longer of following tinme in Pos Anesthesia Care
Unit (PACU), and rise of morbility. Then said “little”, because in reality the nausea
and vormitng is a low problem if compared by the other anaesthesia complication.
The objectie of this research is searching the prevalence of nausea and vormiting
after a general anaesthesia on the elective surgery in the RSUP H. Adam Malik in
2013.
This research tipe is observational that in descriptive and use cross sectional study
design. Sample that taken in this research are 49 samples. The tools that use in
observation is interview.
The most sample is in 25-31 years age group, that is 7 people (29,2%). The most
gender is male, 14 people (58,3%). The most duration is 4 hour, that is 14 people
(58,3%). The most smoking history is not smoking by 14 person (58,3%).
prevalence nausea and vomiting post post general anesthesia on surgical elective in
RSUP. H. Adamalik north year 2013
By this research, revealed that the advanced explanation to the patient about the
complication that will happened after the anaesthesia for the elective surgery.
Kata Pengantar
Assalamu’alaikum Wr.Wb.,
Alhamdulillah puji dan syukur penulis panjatkan kehadirat Allah SWT yang
telah melimpahkan taufik dan hidayah-Nya sehingga penulis dapat menyelesaikan
penyusunan karya tulis ilmiah ini dengan judul “Prevalensi Mual Muntah Pasca
Anestesi Umum pada Bedah Elektif di RSUP H.Adam Malik Medan pada Tahun
2013”. Penulis menyadari bahwa penyusunan karya tulis ilmiah ini dapat
terselesaikan berkat dorongan, bimbingan dan bantuan dari berbagai pihak. Oleh
karena itu penulis mengucapkan terimakasih yang sebesar-besarnya kepada :
1. Prof. dr. Gontar Alamsyah Siregar, Sp.PD-KGEH, selaku Dekan Fakultas
Kedokteran Universitas Sumatera Utara.
2. dr. Andriamuri Primaputra Lubis, Sp.AN, M.Ked (AN) selaku dosen
pembimbing yang telah meluangkan waktu untuk memberikan petunjuk dan
bimbingan dalam penyusunan karya tulis ilmiah.
3. dr. Ramlan Nasution, Sp.U dan dr. Terapul Tarigan, Sp.A (K) selaku Dosen
Penguji I dan Dosen Penguji II yang telah memberikan petunjuk-petunjuk serta
nasihat-nasihat dalam penyempurnaan penulisan karya tulis ilmiah ini
4. Ayahanda Ridho dan Ibunda Fujiwati tercinta yang telah memberi semangat,
dorongan, bantuan moral, spiritual yang tak pernah putus dan cinta kasih.
5. Adik, Eka, Bahendra, Suci, dan Ria Hanum, atas semangat, dorongan, dan cinta
kasih.
6. Sahabat yang telah membantu Monika Ayuningrum, Rahmat Kurniawan A.P
dan teman kelompok bimbingan Eric Gradiyanto Ongko atas ide, kritik, dan
saran dalam penyusunan karya tulis ilmiah ini.
Penulis menyadari sepenuhnya bahwa penyusunan karya tulis ilmiah ini
sangat diperlukan untuk penulis. Harapan penulis semoga karya tulis ilmiah ini
dapat memberikan manfaat bagi kita semua. Amin Ya Robbal Alamin.
Wassalamu’alaikum Wr.Wb.
Medan, Desember 2013
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN ... ii
ABSTRAK ... iii
ABSTRACT ... iv
KATA PENGANTAR ... v
DAFTAR ISI ... vi
DAFTAR TABEL ... vii
DAFTAR GAMBAR... ... viii
DAFTAR LAMPIRAN... iv
BAB 1 PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 3
1.3. Tujuan Penelitian ... 4
1.4. Manfaat Penelitian ... 4
BAB 2 TINJAUAN PUSTAKA ... 6
2.1. Anestesi ... 6
2.1.1. Definsi ... 6
2.1.2. Tahap-Tahap Anestesi ... 7
2.1.3. Sifat-Sifat Anestesi Umum yang Ideal ... 8
2.1.4. Anestesi Cair yang Menguap ... 9
2.1.4.1. Halotan... 9
2.1.4.2. Enfluran... 10
2.1.4.3. Isofluran... 11
2.1.4.4. Sevofluran... 12
2.1.6. Anestesi Gas... 13
2.1.7. Penggolongan Muscle Relaxant... 14
2.1.7.1 Muscle Relaxant Golongan Depolarizing... 14
2.1.7.2. Muscle Relaxant Golongan Non Depolarizing... 15
2.1.8. Penawar Pelumpuh Otot... 18
2.1.9. Obat Analgesik... 19
2.2. Post Operative Nausea and Vomitus (PONV) ... 22
2.2.1. Definisi... 22
2.2.2. Patofisiologi... 22
2.2.3. Faktor Risiko... 26
2.2.4. Penatalaksanaan... 29
2.2.5. Jenis Operasi yang Menyebabakan PONV... 30
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL ... 32
3.1. Kerangka Konsep ... 32
3.2. Definisi Operasional ... 32
3.2.1. Bedah Elektif ... 32
3.2.2. Mual ... 33
3.2.3. Muntah ... 33
3.2.4. Pasca Anestesi... 34
3.2.5. Post Operative... 34
BAB 4 METODE PENELITIAN ... 35
4.1. Jenis Penelitian ... 35
4.2. Waktu dan Tempat Penelitian ... 35
4.3. Populasi dan Sampel ... 35
4.3.1. Populasi ... 35
4.3.2. Sampel ... 35
4.4. Metode Pengumpulan Data ... 37
BAB 5 HASIL PENELITIAN ... 38
5.1.Deskripsi Tempat ... 38
5.2. Karakteristik Sampel ... 38
5.2.1. Distribusi Frekuensi Usia ... 39
5.2.2. Distribusi Frekuensi Jenis Kelamin ... 39
5.2.3. Distribusi Frekuensi Lama Operasi ... 40
5.2.4. Distribusi Frekuensi Riwayat Merokok ... 40
5.2.5 prevalensi atau diagnosa PONV... 41
5.2.6. Distribusi Frekuensi Mual Muntah Hari Pertama ... 41
5.2.7 Distribusi Frekuensi Mual Muntah Hari Kedua ... 42
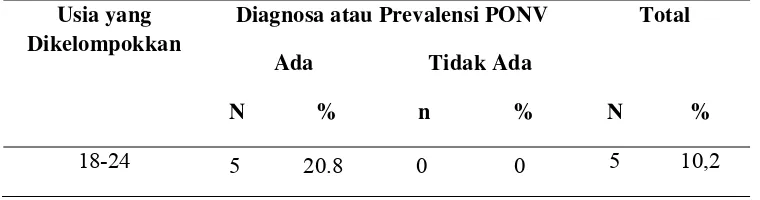
5.2.8 Distribusi diangnosa PONV berdasarkan usia... 42
5.2.9 Distribusi diangnosa PONV berdasarkan jenis kelamin... 43
5.2.10 Distribusi diangnosa PONV berdasarkan kebiasaan merokok 43 5.2.11 Distribusi diangnosa PONV berdasarkan lama operasi... 44
5.3. Pembahasan ... 44
5.3.1. Usia ... 44
5.3.2. Jenis Kelamin ... 45
5.3.3. Lama Operasi ... 45
5.3.4. Riwayat Merokok ... 45
5.3.5. Mual Muntah ... 46
BAB 6 KESIMPULAN DAN SARAN ... 47
6.1. Kesimpulan ... 47
6.2. Saran ... 47
DAFTAR TABEL
No. Judul Halaman
2.1. Tahap Anestesi 8
2.2. Obat Sevofluran 12 2.3. Anestesi Intravena 13
2.4. Anestesi Gas 13
2.5. Obat Pelumpuh Otot 17
5.1. Distribusi Frekuensi Usia 39
5.2. Distribusi Frekuensi Jenis Kelamin 39
5.3. Distribusi Frekuensi Lama Operasi 40
5.4. Distribusi Frekuensi Riwayat Merokok 40
5.5. Distribusi Frekuensi Mual Muntah Hari Pertama 40
DAFTAR GAMBAR
No. Judul Halaman
Gambar 2.1. Skema patofisiologi mual dan muntah 24
Gambar 2.2. Patofisiologi mual dan muntah 25
DAFTAR LAMPIRAN
LAMPIRAN 1 Daftar Riwayat Hidup LAMPIRAN 2 Ethical Clearance LAMPIRAN 3 Surat Izin Penelitian LAMPIRAN 4 Lembar Penjelasan
LAMPIRAN 5 Lembar Persetujuan Setelah Penjelasan (Informed Consent) LAMPIRAN 6 Kuesioner Penelitian
LAMPIRAN 7 Data Induk
ABSTRAK
Anestesi umum adalah meniadakan nyeri secara sentral disertai hilangnya
kesadaran yang bersifat reversibel. Salah satu efek sampingnya mual dan muntah
pasca anestesi umum pada bedah elektif masih merupakan “The Big Little
Problem” dalam dunia anestesi. Disebut “big” karena mual muntah dapat
menyebabkan perpanjangan waktu pemulihan, peningkatan biaya perawatan,
perpanjangan masa pengawasan di Post Anesthesia Care Unit (PACU), dan
meningkatnya morbiditas. Kemudian disebut “little”, karena sebenarnya mual dan
muntah adalah masalah yang cukup ringan dibanding komplikasi anestesi lainnya.
Tujuan umum penelitian untuk mencari prevalensi mual muntah pasca anastesi
umum pada bedah elektif di RSUP H. Adam Malik, Medan pada tahun 2013.
Jenis penelitian ini adalah penelitian observasional yang bersifat deskriptif dan
menggunakan desain cross sectional. Sampel dalam penelitian ini dengan jumlah
sampel sebanyak 49 sampel. Alat ukur yang digunakan adalah pedoman observasi
dan wawancara.
Sampel yang paling banyak berusia 25-31 tahun yaitu 7 orang (29,2%). Sampel
jenis kelamin laki-laki 14 orang (58,3%). Durasi operasi yang paling banyak 4 jam
sebanyak 14 orang (58,3%). Riwayat merokok adalah tidak merokok 14 orang
(58,3%). Prevalensi Mual dan Muntah pasca anestesi umu pada bedah elektif di
RSUP H. Adamalik medan tahun 2013 (48,8%).
ABSTRACT
General Anaethesia is lossing the pain in the Central Nervous System by followed
by lose of consinousness that reversible. One of side effect is nausea and vormiting
after general anestesia of elective surgery is still “The Big Little Problem” in
Anaesthesia community. Said “big” because the nausea can cause delaying of the
recovery time, increase of cost, longer of following tinme in Pos Anesthesia Care
Unit (PACU), and rise of morbility. Then said “little”, because in reality the nausea
and vormitng is a low problem if compared by the other anaesthesia complication.
The objectie of this research is searching the prevalence of nausea and vormiting
after a general anaesthesia on the elective surgery in the RSUP H. Adam Malik in
2013.
This research tipe is observational that in descriptive and use cross sectional study
design. Sample that taken in this research are 49 samples. The tools that use in
observation is interview.
The most sample is in 25-31 years age group, that is 7 people (29,2%). The most
gender is male, 14 people (58,3%). The most duration is 4 hour, that is 14 people
(58,3%). The most smoking history is not smoking by 14 person (58,3%).
prevalence nausea and vomiting post post general anesthesia on surgical elective in
RSUP. H. Adamalik north year 2013
By this research, revealed that the advanced explanation to the patient about the
complication that will happened after the anaesthesia for the elective surgery.
BAB 1 PENDAHULUAN 1.1 Latar Belakang
Kata anestesia diperkenalkan oleh Oliver Wendell Holmes (1809-1894),
yang menggambarkan keadaan tidak sadar yang bersifat sementara, karena
pemberian obat dengan tujuan untuk menghilangkan nyeri pembedahan.
Anestesiologi ialah ilmu kedokteran yang pada awalnya berprofesi menghilangkan
rasa nyeri dan rumatan pasien sebelum, selama, dan sesudah pembedahan (Latief
dkk, 2001).
Nainggolan (2011) dalam tesisnya mengatakan bahwa Davy (1800),
seorang ahli kimia yang sangat terkenal telah mempublikasikan bahwa zat kimia
tertentu seperti oksida nitrogen dapat mempunyai efek bius. Walaupun dokter yang
pertama kali menggunakan anestesi dalam praktiknya adalah Crawford Long, di
Amerika Serikat, karena ia tidak pernah mempublikasikan, maka dalam sejarah
Amerika menyebutkan bahwa penemu anestesi atau bius adalah William Morton
karena Morton secara demonstratif telah menunjukkan cabut gigi tanpa rasa sakit
di depan umum pada tahun 1846.
Pada tahun 1848, di Inggris tercatat J.Y. Simpson dan John Snow yang
banyak mengembangkan anestesi (Campbell, 1995). Eter waktu itu banyak
digunakan untuk membantu persalinan di Inggris. Sambil berpraktik sebagai dokter,
Simpson dan asistennya banyak bereksperimen dengan bahan–bahan kimia untuk
mencari anestesi yang efektif. Kadang mereka bereksperimen dengan diri mereka
sendiri.
Anestesi umum (general anestesi) atau bius total disebut juga dengan nama
narkose umum (NU). Anestesi umum adalah meniadakan nyeri secara sentral
disertai hilangnya kesadaran yang bersifat reversibel (Munaf, 2008). Anestesi
umum biasanya dimanfaatkan untuk tindakan operasi besar yang memerlukan
ketenangan pasien dan waktu pengerjaan lebih panjang, misalnya pada kasus bedah
jantung, pengangkatan batu empedu, bedah rekonstruksi tulang, dan lain-lain. Cara
dan membuat amnesia, juga merelaksasi seluruh otot. Maka, selama penggunaan
anestesi juga diperlukan alat bantu nafas, selain deteksi jantung untuk
meminimalisasi kegagalan organ vital melakukan fungsinya selama operasi
dilakukan (Nainggolan, 2011).
Secara garis besar ada empat hal yang harus diperhatikan pada pasien pasca
anestesi, yaitu: masalah pernapasan, kardiovaskular, keseimbangan cairan, sistem
persarafan, perkemihan, dan gastrointestinal (Munaf, 2008). Harus diperhatikan
bahwa komplikasi anestesi yang tidak segera ditangani akan berdampak kematian
bagi pasien. Beberapa komplikasi lain yang mungkin terjadi antara lain: pernapasan
tidak adekuat, pneumotorakis, atelektasis, hipotensi, gagal jantung, embolisme
pulmonal, pemanjangan efek sedatif premedikasi, trombosis jantung, cedera kepala,
sianosis, konfulsi, mual muntah, embolisme lemak, dan keracunan barbiturat
(Campbell, 1995).
Laporan umum mencatat kejadian kematian pada waktu atau segera setelah
operasi di beberapa rumah sakit di Amerika rata-rata 0,2% - 0,6% dari operasi dan
kematian yang disebabkan oleh anestesi 0,03% - 0,1% dari seluruh anestesi yang
diberikan (Nainggolan, 2011). Campbell (1995), menambahkan bahwa kematian
yang terjadi pada waktu operasi atau segera setelah operasi dari laporan kejadian
karena anestesi sangat bervariasi dari 5% sampai 50%. Pasien yang baru saja
menjalani tindakan operasi harus dirawat sementara di PACU (Post Anesthesia
Care Unit) atau ruang pemulihan (recovery room) untuk perawatan post anestesi
sampai kondisi pasien stabil. Kegiatan pemantauan anestesi antara lain untuk
mendapatkan informasi supaya anestesi dapat bekerja dengan aman dan jika ada
penyimpangan dapat segera dikembalikan ke keadaan yang normal (Latief dkk,
2001). Penatalaksanaan pasien pascaanestesi yaitu memperhatikan hal-hal yang
terkait dengan keadaan pasien pasca dilakukannya anestesi. Pemantauan yang
optimal dan penanganan pasien pasca anestesi yang dilakukan dengan baik dapat
mencegah terjadinya komplikasi pasca anestesi pada pasien. Sehingga peran
pemantauan dan penatalaksanaan pasien tersebut sangat penting dilakukan dengan
Mual dan muntah pasca anestesi umum pada bedah elektif masih merupakan
“The Big Little Problem” dalam dunia anestesi. Disebut “big” karena mual muntah
dapat menyebabkan perpanjangan waktu pemulihan, peningkatan biaya perawatan,
perpanjangan masa pengawasan di Post Anesthesia Care Unit (PACU), dan
meningkatnya morbiditas. Morbiditas yang berhubungan dengan kejadian nausea
vomitus meliputi perdarahan, dehidrasi, gangguan elektrolit (hipokalemi dan
hiponatremi), malnutrisi, karies gigi, inflamasi mukosa mulut, rupture esophagus,
dan aspirasi pneumonitis (Silbernagl, 2006; Sunatrio et al., 2004), dan disebut
“little”, karena sebenarnya mual dan muntah adalah masalah yang cukup ringan
dibanding komplikasi anestesi lainnya. Insiden PONV terjadi pada 75-80% anestesi
dengan eter, 25-30% pasien pasca bedah dengan anestesi umum (Kovac, 2003) dan
dapat mencapai 70% pada pasien high risk (Mohamed, 2004).
Chandra dari FK USU (2012), telah menyatakan dalam tesis nya, mual
muntah pasca operasi atau post operative nausea and vomiting (PONV) adalah efek
samping yang sering terjadi setelah tindakan anestesi, angka kejadiannya lebih
kurang 1/3 dari seluruh pasien yang menjalani operasi atau terjadi pada 30% pasien
rawat inap dan sampai 70% pada pasien rawat inap yang timbul dalam 24 jam
pertama. Cut meliza dari FK USU (2011), telah meneliti bahwa insiden PONV di
RSUP H. Adam Malik Medan 40%.
Mengingat bahwa anestesi umum pada bedah elektif sangat penting, maka
perlu dikaji seberapa besar pengaruhnya terhadap mual dan muntah pasca operasi.
Berdasarkan dari kondisi permasalahan tersebut, peneliti tertarik mengkajinya
melalui penelitian tentang prevalensi mual muntah pasca anastesi umum pada
bedah elektif di RSUP H. Adam Malik Medan pada tahun 2013.
1.2 Perumusan Masalah
Uraian ringkas dalam latar belakang masalah di atas memberikan dasar bagi
peneliti untuk merumuskan pertanyaan penelitian yaitu berapakah prevalensi mual
muntah pasca anastesi umum pada bedah elektif di RSUP H. Adam Malik Medan
1.3 Tujuan Penelitian 1.3.1. Tujuan Umum
Untuk mencari prevalensi mual muntah pasca anastesi umum pada
bedah elektif di RSUP H. Adam Malik, Medan pada tahun 2013.
1.3.2. Tujuan Khusus
Untuk mengetahui distribusi frekuensi mual muntah pasca anastesi
umum pada bedah elektif di RSUP H. Adam Malik Medan pada tahun 2013.
1.4 Manfaat Penelitian
Secara umum hasil penelitian ini diharapkan dapat memberikan sumbangan
pemikiran dalam upaya penanganan mual dan muntah pasca anestesi umum pada
bedah elektif. Adapun secara khusus penelitian ini diharapkan mendatangkan
manfaat sebagai berikut:
1.4.1. Bagi ilmu pengetahuan, yaitu dapat menambah keragaman ilmu
pengetahuan dan penelitian bagi dunia kedokteran umumnya, khususnya
adalah ilmu kedokteran anestesi.
1.4.2. Bagi pihak RSUP H. Adam Malik yaitu memberikan masukan dalam rangka
pemberian informasi yang berkaitan dengan mual dan muntah pasca
anestesi umum pada bedah elektif.
1.4.3. Bagi peneliti selanjutnya yaitu dapat digunakan sebagai referensi untuk
penelitian yang berkaitan tentang mual dan muntah pasca anestesi umum
BAB 2
TINJAUAN PUSTAKA
2.1. Anestesi 2.1.1. Definisi
Anestesi berarti suatu keadaan dengan tidak ada rasa nyeri. Anestesi umum
ialah suatu keadaan yang ditandai dengan hilangnya persepsi terhadap semua
sensasi akibat induksi obat. Dalam hal ini, selain hilangnya rasa nyeri, kesadaran
juga hilang. Obat anestesi umum terdiri atas golongan senyawa kimia yang
heterogen, yang mendepresi SSP secara reversibel dengan spektrum yang hampir
sama dan dapat dikontrol. Obat anastesi umum dapat diberikan secara inhalasi dan
secara intravena. Obat anastesi umum yang diberikan secara inhalasi (gas dan
cairan yang mudah menguap) yang terpenting di antaranya adalah N2O, halotan,
enfluran, metoksifluran, dan isofluran. Obat anastesi umum yang digunakan secara
intravena, yaitu tiobarbiturat, narkotik-analgesik, senyawa alkaloid lain dan
molekul sejenis, dan beberapa obat khusus seperti ketamin. (Munaf, 2008).
Dalam tesis Nainggolan (2011), untuk menentukan prognosis ASA
(American Society of Anesthesiologists) membuat klasifikasi berdasarkan status
fisik pasien pra anestesi yang membagi pasien kedalam 5 kelompok atau kategori
sebagai berikut: ASA 1, yaitu pasien dalam keadaan sehat yang memerlukan
operasi. ASA 2, yaitu pasien dengan kelainan sistemik ringan sampai sedang baik
karena penyakit bedah maupun penyakit lainnya. Contohnya pasien batu ureter
dengan hipertensi sedang terkontrol, atau pasien apendisitis akut dengan lekositosis
dan febris. ASA 3, yaitu pasien dengan gangguan atau penyakit sistemik berat yang
diaktibatkan karena berbagai penyebab. Contohnya pasien apendisitis perforasi
dengan septi semia, atau pasien ileus obstruksi dengan iskemia miokardium. ASA
4, yaitu pasien dengan kelainan sistemik berat yang secara langsung mengancam
kehiduannya. ASA 5, yaitu pasien tidak diharapkan hidup setelah 24 jam walaupun
dioperasi atau tidak. Contohnya pasien tua dengan perdarahan basis krani dan syok
darurat dengan mencantumkan tanda darurat (E = emergency), misalnya ASA 1 E
atau III E.
Menurut Kee et al (1996), Anastesi seimbang, suatu kombinasi obat-obatan,
sering dipakai dalam anastesi umum. Anestesi seimbang terdiri dari:
1. Hipnotik diberikan semalam sebelumnya
2. Premedikasi, seperti analgesik narkotik atau benzodiazepin (misalnya,
midazolam dan antikolinergik (contoh, atropin) untuk mengurangi sekresi
diberikan kira-kira 1 jam sebelum pembedahan
3. Barbiturat dengan masa kerja singkat, seperti natrium tiopental (Pentothal)
4. Gas inhalan, seperti nitrous oksida dan oksigen
5. Pelemas otot jika diperlukan
2.1.2 Tahap-tahap Anestesi
Stadium anestesi dibagi dalam 4 yaitu; Stadium I (stadium induksi atau
eksitasi volunter), dimulai dari pemberian agen anestesi sampai menimbulkan
hilangnya kesadaran. Rasa takut dapat meningkatkan frekuensi nafas dan pulsus,
dilatasi pupil, dapat terjadi urinasi dan defekasi. Stadium II (stadium eksitasi
involunter), dimulai dari hilangnya kesadaran sampai permulaan stadium
pembedahan. Pada stadium II terjadi eksitasi dan gerakan yang tidak menurut
kehendak, pernafasan tidak teratur, inkontinensia urin, muntah, midriasis,
hipertensi, dan takikardia. Stadium III (pembedahan/operasi), terbagi dalam 3
bagian yaitu; Plane I yang ditandai dengan pernafasan yang teratur dan terhentinya
anggota gerak. Tipe pernafasan thoraco-abdominal, refleks pedal masih ada, bola
mata bergerak-gerak, palpebra, konjuctiva dan kornea terdepresi. Plane II, ditandai
dengan respirasi thoraco-abdominal dan bola mata ventro medial semua otot
mengalami relaksasi kecuali otot perut. Plane III, ditandai dengan respirasi regular,
abdominal, bola mata kembali ke tengah dan otot perut relaksasi. Stadium IV
(paralisis medulla oblongata atau overdosis),ditandai dengan paralisis otot dada,
pulsus cepat dan pupil dilatasi. Bola mata menunjukkan gambaran seperti mata ikan
karena terhentinya sekresi lakrimal (Munaf, 2008).
Tahap Nama Keterangan
1 Analgesia Dimulai dengan keadaan sadar dan diakhiri dengan hilangnya kesadaran.
Sulit untuk bicara; indra penciuman dan
rasa nyeri hilang. Mimpi serta halusinasi
pendengaran dan penglihatan mungkin
terjadi. Tahap ini dikenal juga sebagai
tahap induksi
2 Eksitasi atau delirium Terjadi kehilangan kesadaran akibat penekananan korteks serebri.
Kekacauan mental, eksitasi, atau
delirium dapat terjadi. Waktu induksi
singkat.
3 Surgical Prosedur pembedahan biasanya
dilakukan pada tahap ini
4 Paralisis medular Tahap toksik dari anestesi. Pernapasan hilang dan terjadi kolaps sirkular. Perlu
diberikan bantuan ventilasi.
Sumber: E, B, C, et al., 2008. Anestesiologi. Edisi 10. Jakarta: EGC.
2.1.3. Sifat-Sifat Anestesi Umum yang Ideal
Sifat anestesi umum yang ideal adalah: (1) bekerja cepat, induksi dan
pemilihan baik, (2) cepat mencapai anestesi yang dalam, (3) batas keamanan lebar;
(4) tidak bersifat toksis. Untuk anestesi yang dalam diperlukan obat yang secara
langsung mencapai kadar yang tinggi di SSP (obat intravena) atau tekanan parsial
yang tinggi di SSP (obat ihalasi). Kecepatan induksi dan pemulihan bergantung
pada kadar dan cepatnya perubahan kadar obat anastesi dalam SSP (Munaf, 2008).
Efek terhadap Sistem dalam Tubuh a. Kardiovaskular
Depresi miokard bergantung pada dosis, penurunan otomatisitas sistem
konduksi, penurunan aliran darah ginjal dan splanknikus dari curah jantung
yang berkurang, serta pengurangan sensitivitas miokard terhadap aritmia
yang diinduksi katekolamin yang menyebabkan terjadinya hipotensi untuk
menghindari efek hipotensi yang berat selama anestesi, yang dalam hal ini
perlu diberikan vasokonstriktor langsung, seperti fenileprin (Munaf, 2008).
b. Pernapasan
Depresi respirasi terkait dengan dosis yang dapat menyebabkan
menurunnya volume tidal dan sensitivitas terhadap pengaturan respirasi
yang dipacu oleh CO2. Pemberian bronkodilator poten sangat baik untuk
mengurangi spasme bronkus (Munaf, 2008).
c. Susunan Saraf Pusat
Hilangnya autoregulasi aliran darah serebral yang menyebabkan tekanan
intrakranial menurun (Munaf, 2008).
d. Ginjal
Menurunnya GFR, dan berkurangnya aliran darah ke ginjal disebabkan oleh
curah jantung yang menurun (Munaf, 2008).
e. Hati
Aliran darah ke hati menurun (Munaf, 2008).
f. Uterus
Menyebabkan relaksasi otot polos uterus; berguna dalam manipulasi kasus
obstetrik (misalnya penarikan plasenta) (Munaf, 2008).
Metabolisme
Sebanyak 80% hilang melalui gas yang dihembuskan, 20% melalui
metabolisme di hati. Metabolit berupa bromida dan asam trifluoroasetat
(Munaf, 2008).
Keuntungan dan Kerugian
potensi anestesi umum kuat, induksi dan penyembuhan baik, iritasi jalan
kerugiannya adalah depresi miokard dan pernapasan, sensitisasi miokard
terhadap aritmia yang diinduksi oleh katekolamin, serta aliran darah
serebral menurun yang dapat menyebabkan peningkatan tekanan
intrakranial (Munaf, 2008).
Indikasi Klinik
Halotan digunakan secara ekstensif dalam anestesia anak karena
ketidakmampuannya menginduksi inhalasi secara cepat dan status
asmatikus yang refraktur. Obat ini dikontraindikasikan pada pasien dengan
penyakit intrakranial (Munaf, 2008).
Efek samping/Toksisitas
a. Hepatitis halotan: kejadian 1/30.000 dari pemberian; pasien yang
mempunyai resiko adalah yang mengalami obesitas, wanita usia muda lebih
banyak terjadi dengan periode waktu yang singkat; ditandai dengan nekrosis
sentrilobuler; uji fungsi hati abnormal dan eosinofilia. Sindrom ini dapat
juga terjadi dengan isofluran dan etran (Munaf, 2008).
b. Hipertermi maligna: suatu sindrom yang ditandai dengan peningkatan suhu
tubuh secara belebihan, rigiditas otot rangka, serta dijumpai asidosis
metabolik. Secara umum, hal ini berakibat fatal kecuali jika diobati dengan
dantrolen yang merupakan pelemas otot yang mencegah Ca dari retikulum
sarkoplasmik (Munaf, 2008).
Enfluran
Efek terhadap Sistem dalam Tubuh a. Kardiovaskular
Depresi miokard bergantung pada dosis, vasodilator arterial, dan sensitisasi
ringan miokard terhadap katekolamin (Munaf, 2008).
b. Respirasi
Depresi pernapasan bergantung pada dosis; hipoksia ablasia yang
disebabkan oleh bronkodilator (Munaf, 2008).
Dapat menimbulkan kejang pada kadar enfluran tinggi dengan tekanan
parsial CO2 (PCO2) menurun (hipokarbia); vasodilatasi serebral dengan
meningkatnya tekanan intrakranial (Munaf, 2008).
d. Ginjal
Aliran darah ginjal dan GFR menurun (Munaf, 2008).
Metabolisne
Sebanyak 2% enfluran dimetabolisme di hati, metabolit utama, yaitu
fluorida mempunyai potensi untuk menimbulkan nefrotoksis (sangat jarang
digunakan secara klinis) (Munaf, 2008).
Keuntungan dan kerugian
Secara klinis, enfluran merupakan bronkodilator yang baik, respons
kardiovaskular stabil, kecenderungan aritmia jantung minimal, dan tidak
mengiritasi saluran napas. Sedangkan kerugiannya adalah Enfluran
mempunyai potensi aktivitas kejang. Kontraindikasi pada pasien dengan
tekanan intrakranial yang meningkat disertai dengan gangguan patologik
intrakranial (Munaf, 2008).
Isofluran
Efek terhadap Sistem dalam Tubuh a. Kardiovaskular
Terjadi depresi miokard yang ringan dan bergantung pada dosis, sedangkan
curah jantung biasanya normal disebabkan sifat vasodilatasinya, sensitisasi
miokard minimal terhadap katekolamin, dapat menyebabkan coronary steal
oleh vasodilatasi normal pada stenosis dengan aliran yang berlebihan
(Munaf, 2008).
b. Respirasi
Depresi respons terhadap CO2 bergantung pada dosis, hipoksia ventilasi,
bronkodilator, iritasi sedang pada jalan napas (Munaf, 2008).
c. Ginjal
Glomerular Filtration Rate (GFR) dan aliran darah ginjal rendah
disebabkan tekanan arterial menengah yang menurun (Munaf, 2008).
Efek minimal pada otoregulasi serebral, konsumsi oksigen metabolik
serebral menurun, dan merupakan obat pilihan untuk bedah saraf (Munaf,
2008).
Metabolisme
Hanya 0,2% yang dimetabolisme di hati, selebihnya diekskresikan pada
waktu ekspirasi dalam bentuk gas (Munaf, 2008).
Keuntungan dan Kerugian
Keadaan kardeiovaskular stabil, tidak bersifat aritmogenik, tekanan
ntrakranial tidak meningkat, bronkodilator. Sedangkan kerugiannya adalah
Iritasi jalan napas sedang (Munaf, 2008).
Sevofluran
Sevofluran merupakan fluorokarbon dengan bau yang tidak begitu
menyengat, dan tidak begitu mengiritasi saluran napas, serta absorpsinya cepat.
Indikasi klinik: sebagai anestesi umum untuk melewati stadium 2 dan untuk
pemeliharaan umum (Munaf, 2008).
Tabel 2.2. Obat Sevofluran
Obat Aritmia Sensitivitas terhadap katekolamin Curah jantung Tekanan Darah Refleks Respirasi Toksisitas pada Hepar
Halotan ↑ ↑ ↓ ↓ ↓ +++
Enflura n
↑ ↑ ↓ ↓ ↓ +
Isoflura n
-- -- ↓ ↓ ↑(stimulasi
awal) -- Sevoflur an -- -- -- -- -- -- Nitrogen oksida -- -- -- -- -- --
Sumber: Omoigui, S., 2009. Buku Saku Obat-Obatan. Edisi 11. Jakarta: EGC.
Pada suatu operasi biasanya digunakan anestesi intravena untuk induksi
cepat melewati stadium II, dilanjutkan stadium III, dan dipertahankan dengan suatu
anestesi umum per inhalasi. Karena anestesi IV ini cepat menginduksi stadium
anestesi, penyuntikan harus dilakukan secara perlahan-lahan (Kee, et al (1996)).
Tabel 2.3. Anestesi Intravena
Obat Waktu induksi Pertimbangan Pemakaian Natrium
tiopental
Cepat Masa kerja singkat. Dipakai untuk induksi cepat pada anestesi umum. Membuat pasien tetap hangat, karena dapat terjadi tremor. Dapat menekan pusat pernapasan dan mungkin diperlukan bantuan ventilasi
Natrium Tiamilal
Cepat Dipakai untuk induksi anestesi dan anestesi untuk terapi elektrosyok Droperidol Sedang sampai cepat Sering digunakan bersama anaestesi
umum. Dapat juga dipaki sebagai obat preanestetik
Ketamin Hidroklorida
Cepat Dipakai untuk pembedahan jangka singkat atau untuk induksi pembedahan. Obat ini meningkatkan salivasi, tekanan darah, dan denyut jantung
Sumber: Omoigui, S., 2009. Buku Saku Obat-Obatan. Edisi 11. Jakarta: EGC.
2.1.6. Anestesi Gas
Tabel 2.4. Anestesi Gas
Obat Waktu Induksi Pertimbangan pemakaian Nitrous
oksida
Sangat cepat Pemulihan cepat. Mempunyai efek
yang minimal pada kardiovaskular.
Harus diberikan bersama-sama
oksigen. Potensi rendah
Siklopropan Sangat cepat Sangat mudah terbakar dan meledak. Jarang digunakan
Sumber: Omoigui, S., 2009. Buku Saku Obat-Obatan. Edisi 11. Jakarta: EGC.
Analgesia adalah hilangnya sensasi nyeri. Relaksan otot adalah obat yang
mengurangi ketegangan otot dengan bekerja pada saraf yang menuju otot (misalnya
kurare, suksinilkolin) (Grace, 2006). Berdasarkan perbedaan mekanisme kerja dan
durasi kerjanya' obat-obat pelumpuh otot dapat dibagi menjadi obat pelumpuh otot
depolarisasi (meniru aksi asetilkolin) dan obat pelumpuh otot nondepolarisasi
(mengganggu kerja asetilkolin). Obat pelumpuh otot nondepolarisasi dibagi
menjadi 3 grup lagi yaitu obat kerja lama' sedang' dan singkat. Obat-obat pelumpuh
otot dapat berupa senyawa benzilisokuinolin atau aminosteroid. Obat- obat
pelumpuh otot membentuk blokade saraf-otot fase I depolarisasi' blokade saraf-otot
fase II depolarisasi atau nondepolarisasi (Rachmat, et al., 2004).
2.1.7.1 Muscle Relaxant Golongan Depolarizing
Pelumpuh otot depolarisasi bekerja seperti asetilkolin, tetapi di celah sinaps
tidak dirusak dengan asetilkolinesterase sehingga bertahan cukup lama
menyebabkan terjadinya depolarisasi yang ditandai dengan fasikulasi yang diikuti
relaksasi otot lurik. Termasuk golongan ini adalah suksinilkolin (diasetil-kolin) dan
dekametonium. Didalam vena, suksinil kolin dimetabolisme oleh kolinesterase
plasma,pseudokolinesterase menjadi suksinil-monokolin. Obat anti kolinesterase
(prostigmin) dikontraindikasikan karena menghambat kerja pseudokolinesterase
(Mangku, 2010).
A. Suksinilkolin (diasetilkolin, suxamethonium)
Suksinilkolin terdiri dari 2 molekul asetilkolin yang bergabung. obat ini
memiliki onset yang cepat (30-60 detik) dan duration of action yang pendek (kurang
dari 10 menit). Ketika suksinilkolin memasuki sirkulasi, sebagian besar
dimetabolisme oleh pseudokolinesterase menjadi suksinilmonokolin. Proses ini
sangat efisien, sehingga hanya fraksi kecil dari dosis yang dinjeksikan yang
mencapaineuromuscular junction. Duration of action akan memanjang pada dosis
besar atau dengan metabolisme abnormal, seperti hipotermia atau rendanya level
pseudokolinesterase. Rendahnya level pseudokolinesterase ini ditemukan pada
orang juga ditemukan gen pseudokolinesterase abnormal yang menyebabkan
blokade yang memanjang (Mangku, 2010).
B.Ciri Kelumpuhan a. Ada fasikulasi otot.
b. Berpotensiasi dengan antikolinesterase.
c. Kelumpuhan berkurang dengan pemberian obat pelumpuh otot non
depolarisasi dan asidosis.
d. Tidak menunjukkan kelumpuhan yang bertahap pada perangsangan
tunggal maupun tetanik.
e. Belum diatasi dengan obat spesifik
2.1.7.2. Muscle Relaxant Golongan Non Depolarizing.
Bekerja berikatan dengan reseptor kolinergik nikotinik tanpa menyebabkan
depolarisasi, hanya menghalangi asetilkolin menempatinya, sehingga asetilkolin
tidak dapat bekerja (Latief, dkk, 2007).
Farmakokinetik obat pelumpuh otot nondepolarisasi dihitung setelah
pemberian cepat intravena. Rerata obat pelumpuh otot yang hilang dari plasma
dicirikan dengan penurunan inisial cepat (distribusi ke jaringan) diikuti penurunan
yang lebih lambat (klirens). Meskipun terdapat perubahan distribusi dalam aliran
darah' anestesi inhalasi memiliki sedikit efek atau tidak sama sekali pada
farmakokinetik obat pelumpuh otot. Peningkatan blok saraf-otot oleh anestesi
volatil mencerminkan aksi farmakodinamik' seperti dimanifestasikan oleh
penurunan konsentrasi plasma obat pelumpuh otot yang dibutuhkan untuk
menghasilkan tingkat blokade saraf tertentu dengan adanya anestesi volatile. Bila
volume distribusi menurun akibat peningkatan ikatan protein' dehidrasi' atau
perdarahan akut' dosis obat yang sama menghasilkan konsentrasi plasma yang
lebih tinggi dan potensi nyata akumulasi obat. Waktu paruh eliminasi obat
diberikan sebagai injeksi cepat intravena (Lunn, 2004).
Berdasarkan susunan molekul, maka pelumpuh otot non depolarisasi
digolongkan menjadi:
1. Bensiliso-kuinolinum : d-tubokurarin, metokurium, atrakurium,
doksakurium, mivakurium.
2. Steroid: pankuronium, vekuronium, pipekuronium, ropakuronium,
rokuronium.
3. Eter-fenolik : gallamin.
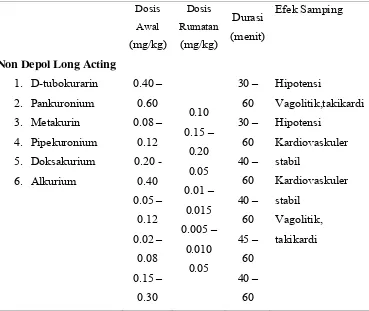
[image:30.612.139.508.391.702.2]4. Nortoksiferin : alkuronium.
Tabel 2.5. Obat Pelumpuh Otot
Berdasarkan maka pelumpuh otot non depolarisasi dibagi menjadi kerja panjang,
sedang, dan pendek:lama kerja,
Dosis Awal (mg/kg) Dosis Rumatan (mg/kg) Durasi (menit) Efek Samping
Non Depol Long Acting 1. D-tubokurarin
2. Pankuronium
3. Metakurin
4. Pipekuronium
5. Doksakurium
6. Alkurium
Non depol Intermediate 1. Gallamin
2. Atrakurium
3. Vekuronium
4. Rokuronium
5. Cistacuronium
4 – 6
0.5 – 0.6 0.1 – 0.2 0.6 – 0.1 0.15 – 0.20 0.5 0.1 0.015 – 0.02 0.10 – 0.15 0.02 30 – 60 20 – 45 25 – 45 30 – 60 30 – 45 Hipotensi
Aman untuk hepar
Berdasarkan lama kerja, maka pelumpuh otot non depolarisasi dibagi menjadi
kerja panjang, sedang, dan pendek:
Dosis Awal (mg/kg) Dosis Rumatan (mg/kg) Durasi (menit) Efek Samping
Non Depol Short Acting 1. Mivakurium
2. Ropacuronium
0.20 –
0.25
1.5 –
2.0
0.05
0.3 – 0.5
10 –
15
15 –
30
Depol Short Acting
1. Suksinilkolin 1 3 – 10
Sumber: Mangku, dr, Sp. An. KIC & Senapathi, dr, Sp. An., 2010. Buku Ajar Ilmu Anestesi dan Reanimasi. Jakarta: PT. Indeks.
a. Tidak ada fasikulasi otot.
b. Berpotensiasi dengan hipokalemia, hipotermia, obat anestetik
inhalasi (eter, halotan, enfluran, isofluran)
c. Menunjukkan kelumpuhan yang bertahap pada perangsangan
tunggal atau tetanik.
d. Dapat diantagonis oleh antikolinesterase.
2.1.8. Penawar Pelumpuh Otot
Antikolinesterase bekerja dengan menghambat kolinesterase sehingga
asetilkolin dapat bekerja. Antikolinesterase yang paling sering digunakan adalah
neostigmin (dosis 0,04-0,08 mg/kg), piridostigmin (dosis 0,1-0,4 mg/kg) dan
edrophonium (dosis 0,5-1,0 mg/kg), dan fisostigmin yang hanya untuk penggunaan
oral (dosis 0,01-0,03 mg/kg). Penawar pelumpuh otot bersifat muskarinik sehingga
menyebabkan hipersalivasi, keringatan, bradikardi, kejang bronkus, hipermotilitas
usus dan pandangan kabur sehingga pemberiannya harus disertai vagolitik seperti
atropine (dosis 0,01-0,02mg/kg) atau glikopirolat (dosis 0,005-0,01 mg/kg sampai
0,2-0,3 mg pada dewasa) (Mangku, 2010).
2.1.9. Analgesik
Menurut kamus perobatan Oxford (2011), obat anti nyeri bermaksud suatu
obat yang meredakan rasa nyeri. Obat anti nyeri ringan (aspirin dan parasetamol)
digunakan untuk meredakan nyeri kepala, nyeri gigi dan nyeri reumatik ringan
manakala obat anti nyeri yang lebih poten (narkotika atau opioid) seperti morfin
dan petidin hanya digunakan untuk meredakan nyeri berat memandangkan ia bisa
menimbulkan gejala dependensi dan toleransi. Sesetengah analgesik termasuk
aspirin, indometasin dan fenilbutazon bisa juga meredakan demam dan inflamasi
serta digunakan dalam kondisi rematik.
a. Jenis-Jenis Analgesik
Berdasarkan sifat farmakologisnya, obat anti nyeri (analgesika) dibagi
kepada dua kelompok yaitu analgesika perifer dan analgesika narkotika. Analgesika
bekerja sentral manakala analgesika narkotika digunakan untuk meredakan rasa
nyeri hebat misalnya pada pesakit kanker (Suleman, 2006).
b. Mekanisme Kerja Obat
1. Obat Anti Inflamasi Nonsteroid (OAINS)
Hampir semua obat AINS mempunyai tiga jenis efek yang penting yaitu :
a. Efek anti-inflamatori : memodifikasi reaksi inflamasi
b. Efek analgesik : meredakan suatu rasa nyeri
c. Efek antipiretik : menurunkan suhu badan yang meningkat.
Secara umumnya, semua efek-efek ini berhubungan dengan tindakan awal
obat-obat tersebut yaitu penghambatan arakidonat siklooksigenase sekaligus
menghambat sintesa prostaglandin dan tromboksan (Rang et al., 2007). Terdapat
dua tipe enzim siklooksigenase yaitu COX-1 dan COX-2. COX-1 merupakan enzim
konstitutif yang dihasilkan oleh kebanyakan jaringan termasuklah platlet darah
(Rang et al., 2007). Enzim ini memainkan peranan penting dalam menjaga
homeostasis jaringan tubuh khususnya ginjal, saluran cerna dan trombosit. Di
mukosa lambung, aktivasi COX-1 menghasilkan prostasiklin yang bersifat
sitoprotektif. COX-2 pula diinduksi dalam sel-sel inflamatori diaktivasi. Dalam hal
ini, stimulus inflamatoar seperti sitokin inflamatori primer yaitu interleukin-1
(IL-1) dan tumour necrosis factor-α (TNF- α), endotoksin dan faktor pertumbuhan
(growth factors) yang dilepaskan menjadi sangat penting dalam aktivasi enzim
tersebut.Ternyata sekarang COX-2 juga mempunyai fungsi fisiologis yaitu di
ginjal, jaringan vaskular dan pada proses pembaikan jaringan. Tromboksan A2,
yang disentesis trombosit oleh COX-1, menyebabkan agregasi trombosit,
vasokonstriksi dan proliferasi otot polos. Sebaliknya prostasiklin yang disintesis
oleh COX-2 di endotel makrovaskular melawan efek tersebut dan menyebabkan
penghambatan agregasi trombosit, vasodilatasi dan efek anti-proliferatif (Fendrick
et al., 2008).
Morgan Jr GE, Michail MS, Murray MJ (2006), Menjelaskan bahwa opioid
didefinisikan sebagai senyawa dengan efek yang diantagonis oleh nalokson.
a. Analgesik Opioid Kuat
Analgesik ini khususnya digunakan pada terapi nyeri tumpul yang tidak
terlokalisasi dengan baik (viseral). Nyeri somatik dapat ditentukan dengan jelas dan
bisa diredakan dengan analgesik opioid lemah. Morfin parenteral banyak digunakan
untuk mengobati nyeri hebat dan morfin oral merupakan obat terpilih pada
perawatan terminal.
Morfin dan analgesik opioid lainnya menghasilkan suatu kisaran efek sentral
yang meliputi analgesia, euforia, sedasi, depresi napas, depresi pusat vasomotor
(menyebabkan hipotensi postural), miosis akibat stimulasi nukleus saraf III (kecuali
petidin yang mempunyai aktifitas menyerupai atropin yang lemah), mual, serta
muntah yang disebabkan oleh stimulasi chemoreceptor trigger zone. Obat tersebut
juga menyebabkan penekanan batuk, tetapin hal ini tidak berkaitan dengan aktivitas
opioidnya. Efek perifer seperti konstipasi, spasme bilier, dan konstriksi sfingter
Oddi bisa terjadi. Morfin bisa menyebabkan pelepasan histamin dengan
vasodilatasi dan rasa gatal. Morfin mengalami metabolisme dalam hati dengan
berkonjugasi dengan asam glukoronat untuk membentu morfin-3-glukoronid yang
inaktif, dan morfin-6-glukuronid, yaitu analgesik yang lebih poten daripada morfin
itu sendiri, terutama bila diberi intratekal.
Diamorfin (heroin, diasetilmorfin) lebih larut dalam lemak daripada morfin
sehingga mempunyai awitan kerja lebih cepat bila diberikan secara suntikan. Kadar
puncak yang lebih tinggi menimbulkan sedasi yang lebih kuat daripada morfin.
Dosis kecil diamorfin epidural semakin banyak digunakan untuk mengendalikan
nyeri hebat.
Dekstromoramid mempunyai durasi kerja singkat (2-4 jam) dan dapat diberikan
Metadon mempunyai durasi kerja panjang dan kurang sedatif dibandingkan
morfin. Metadon digunakan secara oral untuk terapi rumatan pecandu heroin atau
morfin. Pada pecandu, metadon mencegah penggunaan obat intravena.
b. Analgesik Opioid Lemah
Analgesik opioid lemah digunakan pada nyeri ringan sampai sedang. Analgesik
ini bisa menyebabkan ketrgantungan dan cenderung disalahgunakan. Akan tetapi,
ibuprofen kurang menarik untuk pencandu karena tidak memberikan efek yang
hebat.
Kodein (metilmorfin) diabsorpsi baik secara oral, tetapi mempunyai afinitas
sangat rendah terhadap reseptor opioid. Sekitar 10% obat mengalami demetilasi
dalam hati menjadi morfin, yang bertanggung jawab atas efek analgesik kodein.
Efek samping (kostipasi, mudah, sedasi) membatasi dosis ke kadar yang
menghasilkan analgesia yang jauh lebih ringan daripada morfin. Kodein juga
digunakan sebagai obat antitusif dan antidiare.
2.2. Post Operative Nausea and Vomitus (PONV) 2.2.1. Definisi
Mual muntah pasca operasi atau Post Operative Nausea and Vomiting
(PONV) tidak mengenakkan bagi pasien dan potensial mengganggu penyembuhan
paska operatif. Kapur mendeskripsikan PONV sebagai ‘the big little problem’ pada
pembedahan ambulatori (Maddali MM, Mathew J, 2003).
Mual adalah suatu sensasi tidak enak yang bersifat subjektif yang
berhubungan dengan keinginan untuk muntah. Muntah adalah ekspulsi dengan
tenaga penuh dari isi gaster. Stimulus yang bisa mecetuskan mual dan muntah
berasal dari olfaktori, visual, vestibular dan psikogenik. Kemoreseptor pada CTZ
memonitor level substansi di darah dan cairan serebrospial dan dan faktor – faktor
lainnya juga bisa mencetuskan terjadinya PONV. Muntah diawali dengan bernafas
yang dalam, penutupan glotis dan naiknya langit – langit lunak. Diafrahma lalu
meningkatkan tekanan intra-gastrik. Hal ini menyebabkan isi lambung keluar
dengan penuh tenaga ke esofagus dan keluar dari mulut (Honkavaara, P, 1995).
2.2.2. Patofisiologi
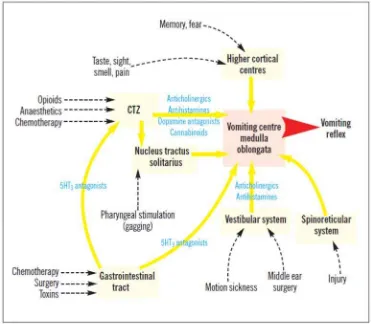
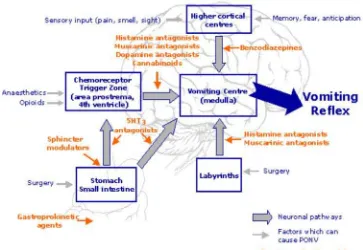
Pusat muntah, disisi lateral dari retikular di medula oblongata,
memperantarai refleks muntah. Bagian ini sangat dekat dengan nukleus tractus
solitarius dan area postrema. Chemoreseptor Trigger Zone (CTZ) berlokasi di area
postrema. Rangsangan perifer dan sentral dapat merangsang kedua pusat muntah
dan CTZ. Afferent dari faring, GI tract, mediastinum,ginjal, peritoneum dan genital
dapat merangsang pusat muntah. Sentral dirangsang dari korteks serebral, cortical
atas dan pusat batang otak, nucleus tractus solitarius, CTZ, dan sistem vestibular di
telinga dan pusat penglihatan dapat juga merangsang pusat muntah. Karena area
postrema tidak efektif terhadap sawar darah otak, obat atau zat-zat kimia di darah
atau di cairan otak dapat langsung merangsang CTZ (Ho KY, Chiu JW, 2005).
Kortikal atas dan sistem limbik dapat menimbulkan mual muntah yang
berhubungan dengan rasa, penglihatan, aroma, memori dan perasaaan takut yang
tidak nyaman (Zainumi C M). Nukleus traktus solitaries dapat juga menimbulkan
mual muntah dengan perangsangan simpatis dan parasimpatis melalui
perangsangan jantung, saluran billiaris, saluran cerna dan saluran kemih (Morgan
Jr GE, Mikhail MS, Murray Mj, 2006). Sistem vestibular dapat dirangsang melalui
pergerakan tiba-tiba yang menyebabkan gangguan pada vestibular telinga tengah
(Rahman MH, Beattie J, 2004).
Reseptor sepeti 5-HT3, dopamin tipe 2 (D2), opioid dan neurokinin-1
(NK-1) dapat dijumpai di CTZ. Nukleus tractus solitarius mempunyai konsentrasi yang
tinggi pada enkepalin, histaminergik, dan reseptor muskarinik kolinergik.
Reseptor-reseptor ini mengirim pesan ke pusat muntah ketika di rangsang. Sebenarnya
reseptor NK-1 juga dapat ditemukan di pusat muntah. Pusat muntah
mengkoordinasi impuls ke vagus, frenik, dan saraf spinal, pernafasan dan otot- otot
Gambar 2.1. Skema patofisiologi mual dan muntah
Sumber: Rahman MH, Beattie J., 2004. Post Operative Nausea and Vomiting. The
Gambar 2.2. Patofisiologi mual dan muntah
Sumber: Siregar, D., 2011. Perbandingan Kombinasi Ondansetron 2mg IV Dengan
Deksametason 4mg IV Dan Ondansetron 4 mg IV Dengan Deksametason 4mg IV
Sebagai Profilaksis Pada Pasien Resiko Tinggi Mual Muntah Setelah Operasi Yang
Menjalani Tindakan Operasi Dengan Anestesi Umum Intubasi. Tesis akhir
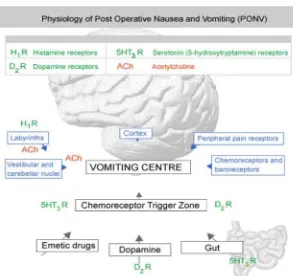
Gambar 2.3. Fisiologi Post Operative Nausea and vomiting
Sumber: Siregar, D., 2011. Perbandingan Kombinasi Ondansetron 2mg IV Dengan
Deksametason 4mg IV Dan Ondansetron 4 mg IV Dengan Deksametason 4mg IV
Sebagai Profilaksis Pada Pasien Resiko Tinggi Mual Muntah Setelah Operasi Yang
Menjalani Tindakan Operasi Dengan Anestesi Umum Intubasi. Tesis akhir
penelitian. Medan.
2.2.3. Faktor Risiko 1. Faktor – faktor pasien
a. Umur : insidensi PONV 5% pada bayi, 25% pada usia dibawah 5 tahun,
42 – 51% pada umur 6 – 16 tahun dan 14 – 40% pada dewasa.
b. Gender : wanita dewasa akan mengalami PONV 2 – 4 kali lebih
mungkin dibandingkan laki – laki, kemungkinan karena hormon
perempuan.
c. Obesitas : dilaporkan bahwa pada pasien tersebut lebih mudah terjadi
– obat anestesi atau produksi estrogen yang berlebihan oleh jaringan
adipos.
d. Motion sickness : pasien yang mengalami motion sickness lebih
mungkin terkena PONV
e. Perpanjangan waktu pengosongan lambung : pasien dengan kondisi ini
akan menambah resiko terjadinya PONV
f. Perokok : bukan perokok akan lebih cenderung mengalami PONV
2. Faktor – faktor preoperatif
a. Makanan : waktu puasa yang panjang atau baru saja makan akan
meningkatkan insiden PONV
b. Ansietas : stess dan ansietas bisa menyebabkan muntah
c. Penyebab operasi : operasi dengan peningkatan tekanan intra
kranial,obstruksi saluran pencernaan, kehamilan, aborsi atau pasien
dengan kemoterapi.
d. Premedikasi : atropine memperpanjang pengosongan lambung dan
mengurangi tonus esofageal, opioid meningkatkan sekresi gaster, dan
menurunkan motilitas pencernaan. Hal ini menstimulasi CTZ dan
menambah keluarnya 5-HT dari sel – sel chromaffin dan terlepasnya
ADH.
3. Faktor – faktor intraoperatif
a. Faktor anestesi
Intubasi : stimulasi mekanoreseptor faringeal bisa menyebabkan
muntah
Anestetik : kedalaman anestesi atau inflasi gaster pada saat ventilasi dengan masker bisa menyebabkan muntah
Anestesia : perubahan posisi kepala setelah bangun akan merangsang vestibular
Obat – obat anestesi : opioid adalah opat penting yang berhubungan
dengan PONV. Etomidate dan methohexital juga berhubungan
Agen anstesi inhalasi : eter dan cyclopropane menyebabkan insiden PONV yang tinggi karena katekolamin. Pada sevoflurane,
enflurane, desflurane dan halothane dijumpai angka kejadian
PONV yang lebih rendah. N2O mempunyai peranan yang dalam
terjadinya PONV. Mekanisme terjadinya muntah karena N2O
karena kerjanya pada reseptor opioid pusat, perubahan pada
tekanan telinga tengah, stimulasi saraf simpatis dan distensi gaster.
b. Teknik anestesi
Insiden PONV diprediksi lebih rendah dengan spinal anestesi bila
dibandingkan dengan general anestesi. Pada regional anestesi dijumpai
insiden yang lebih rendah pada emesis intra dan postoperatif.
c. Faktor pembedahan :
Kejadian PONV juga berhubungan dengan tingginya insiden dan keparahan PONV. Seperti pada laparaskopi, bedah payudara,
laparatomi, bedah plastik, bedah optalmik (stabismus), bedah THT,
bedah ginekologi (Gan TJ, 2003).
Durasi operasi (setiap 30 menit penambahan waktu resiko PONV meningkat sampai 60%).
4. Faktor – faktor paska operatif
Nyeri, pusing, ambulasi, makan yang terlalu cepat (Saeeda I, Jain P, 2004)
Terjadinya PONV sangat kompleks tapi faktor – faktor tertentu diketahui
meningkatkan insiden. Faktor – faktor preoperatif yang berhubungan dengan pasien
seperti umur, gender, keseimbangan hormonal, berat badan, isi lambung, riwayat
sebelumnnya, kecemasan dan riwayat mual muntah. Faktor – faktor post operatif
adalah tekhnik atau obat yang berhubungan dengan hipotensi, nyeri, analgesia
opioid, intake oral yang cepat dan pergerakan. Thomson juga menegaskan bahwa
penggunaan opioid menstimulasi pusat muntah melalui CTZ tanpa pengaruh dari
jalur maupun waktu pemberiannya. (Saeeda I, Jain P, 2004)
Walaupun begitu, intervensi untuk mencegah PONV tidaklah perlu untuk
semua populasi pasien, bahkan tanpa profilaksis pasien belum tentu mengalami
terutama yang monoterapi. Oleh karena itu, penting untuk memberikan intervensi
pada pasien yang mungkin mengalami PONV. Bagaimanapun, pengertian
mengenai faktor resiko PONV belumlah lengkap, untuk mengerti tentang
patofisiologi dan faktor resiko PONV dipersulit oleh banyaknya faktor karena
banyaknya reseptor dan stimulus. Setidaknya ada 7 neurotransmiter yang diketahui,
serotonin, dopamine, muscarine, acetylcholine, neurokinin – 1, histamine dan
opioid (Gan TJ, 2006).
2.2.4 Penatalaksanaan
Penatalaksanaan farmakologikal PONV menurut Morgan Jr GE, 2006) dan
Wallenborn J, Gelbrich G, Bulst D, 2006 :
a. Antagonist reseptor Serotonin: bahwa tidak ada perbedaan efek dan
keamanannya diantara golongan –golongan Antagonist reseptor Serotonin
tersebut, seperti Ondansetron , Dolasetron, Granisetron, dan Tropisetron
untuk profilaksis PONV. Obat ini efektif bila diberikan pada saat akhir
pembedahan. Banyak penelitian dari golongan obat ini seperti Ondansetron
dimana mempunyai efek anti muntah yang lebih besar dari pada anti mual.
b. Antagonist dopamin: reseptor dopamin ini mempunyai reseptor di CTZ, bila
reseptor ini dirangsang akan terjadi muntah, antagonist Dopamin tersebut
seperti:Benzamida (Metoklopramide dan Domperidon),Phenotiazine
(Clorpromazine dan Proclorpromazine), dan Butirophenon (Haloperidol
dan Droperidol).
c. Antihistamin: Obat ini ( Prometazine dan Siklizine ) memblok H1 dan
Reseptor muskarinik di pusat muntah. Obat ini mempunyai efek dalam
penatalaksanaan PONV yang berhubungan dengan aktivasi sistem
vestibular tetapi mempunyai efek yang kecil untuk muntah yang dirangsang
langsung di CTZ .Obat Antikholinergik: Obat ini ( Hyoscine hydrobromide
atau Scopolamin) mencegah rangsangan di pusat muntah dengan memblok
kerja dari acetylcolin di pada reseptor muskarinik di sistem vestibular.
d. Steroid : Dalam hal ini obat yang sering digunakan adalah deksametason.
pelepasan prostaglandin. Efek samping pemakaian berulang deksametason
adalah peningkatan infeksi, supressi adrenal, tetapi tidak pernah dilaporkan
efek samping timbul pada pemakaian dosis tunggal. Obat ini juga
menurunkan motilitas lambung dan rangsangan aferen di pusat muntah, efek
samping yang sering terjadi pada obat ini adalah pandangan kabur, retensi
urine, mulut kering, drowsiness.
2.2.5. Jenis Operasi yang Menyebabakan PONV
Sistem vestibular bisa menstimulasi PONV sebagai akibat dari operasi yang
berhubungan dengan telinga tengah, atau gerakan post operatif. Gerakan tiba – tiba
dari kepala pasien setelah bangun menyebabkan gangguan vestibular telinga
tengah, dan menambah insiden PONV. Acetilkoline dan histamin berhubungan
dengan transmisi sinyal dari sistem vestibular ke pusat muntah. Pusat kortikal yang
lebih tinggi (cth sistem limbik) juga berhubungan, terutama jika adanya riwayat
PONV. Hal ini mencetuskan mual dan muntah yang berhubungan dengan rasa,
penglihatan, bau, memori yang tidak enak dan rasa takut. Pusat muntah adalah
medulla oblongata yang letaknya sangat dekat dengan pusat viseral lainnya seperti
pusat pernafasan dan vasomotor (Chandra, 2012).
Mual dan muntah sering juga ditemukan pascabedah dan bisa sekunder terhadap
ileus paralitikus, obstruksi usus halus mekanik, abses dan peradangan intraabdomen
(terutama jika dalam epigastrium) serta pemebrian berbagai obat yang lazim
diberikan pada pasien bedah. Anestesi umum dan analgesik opiat tersering
dilibatkan dalam hal ini. Mual dan muntah yang disebabkan oleh ileus paralitikus
dan obstruksi usus memerlukan pendekatan terapi yang lebih agresif. Disamping
debilitasi psikolog yang menyertai masa muntah yang lama, juga timbul akibat
fisiologi yang telah dikenal. Hipovolemia, hipokalemia dan alkalosis merupakan
penyimpangan metabolik dini yang dominan, yang akhirnya bisa memerlukan
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL 3.1. Kerangka konsep
Variabel Independen Variabel Dependen
Keterangan:
: Data yang diteliti
3.2. Definisi Operasional 3.2.1. Bedah elektif a. Definisi
Bedah elektif adalah pembedahan yang direncanakan sebelum tindakan operasi
dengan memenuhi kriteria persyaratan yaitu telah dilakukan puasa selama minimal
6 jam sebelum dilakukan pembedahan.
b. Cara Ukur
Cara pengukurannya dengan melakukan pengamatan dan wawancara secara
langsung.
c. Alat ukur
Alat ukur yang digunakan dalam penelitian ini adalah berupa wawancara.
e. Skala ukur
Skala ukur yang digunakan dalam penelitian ini adalah skala nominal. Pasca Anestesi Umum pada
Bedah Elektif
3.2.2. Mual a. Definisi
Mual adalah suatu sensasi tidak enak yang bersifat subjektif yang berhubungan
dengan keinginan untuk muntah.
b. Cara Ukur
Cara pengukurannya dengan melakukan wawancara secara langsung setelah pasien
sadar penuh. PONV dinilai dalam 24 jam dimulai dari 2 jam pasca operasi. Pasien
diklasifikasikan PONV jika ada mual, retching, ataupun muntah dalam 24 jam.
c. Alat Ukur
Alat ukur yang digunakan dalam penelitian ini adalah berupa wawancara dan
pengamatan secara langsung.
d. Skala Ukur
Skala ukur yang digunakan dalam penelitian ini adalah nominal.
3.2.3. Muntah a. Definisi
Muntah adalah ekspulsi dengan tenaga penuh dari isi gaster.
b. Cara Ukur
Cara pengukurannya dengan melakukan wawancara secara langsung setelah pasien
sadar penuh. PONV dinilai dalam 24 jam dimulai dari 2 jam pasca operasi. Pasien
diklasifikasikan PONV jika ada mual, retching, ataupun muntah dalam 24 jam.
c. Alat Ukur
Alat ukur yang digunakan dalam penelitian ini adalah berupa wawancara
Skala ukur yang digunakan dalam penelitian ini adalah nominal.
3.3.4. Pasca Anestesi a. Definisi
Pasca anestesi adalah kondisi sesudah dilakukan anestesi.
b. Cara Ukur
Cara pengukurannya dengan wawancara secara langsung.
c. Alat Ukur
Alat pengukurannya berupa wawancara.
d. Skala Ukur
Skala ukur yang digunakan dalam penelitian ini adalah nominal.
3.3.5. Pasca operative a. Definisi
Pasca operative adalah kondisi setelah dilakukan operasi.
b. Cara Ukur
Cara pengukurannya dengan wawancara secara langsung.
c. Alat Ukur
Alat pengukurannya berupa wawancara secara langsung.
d. Skala Ukur
BAB 4
METODOLOGI PENELITIAN
4.1. Jenis Penelitian
Jenis penelitian ini adalah penelitian observasional yang bersifat deskriptif
dan menggunakan desain cross sectional untuk mengetahui adanya prevalensi mual
muntah pasca anastesi umum pada bedah elektif di RSUP H. Adam Malik Medan
pada tahun 2013.
4.2. Waktu dan Tempat 4.2.1. Waktu Penelitian
Waktu penelitian dilakukan pada bulan Juli sampai September tahun 2013.
4.2.2. Tempat Penelitian
Penelitian dilakukan di Rumah Sakit Umum Pusat (RSUP) Haji Adam
Malik. Adapun pertimbangan memilih lokasi tersebut adalah karena merupakan
salah satu rumah sakit rujukan yang ada di kota Medan sehingga distribusinya
bervariasi dan cocok untuk penelitian serta lokasi terjangkau oleh peneliti.
4.3. Populasi dan Sampel 4.3.1. Populasi
Populasi adalah sejumlah besar subjek yang mempunyai karakteristik
tertentu (Notoatmodjo, 2010). Pada penelitian ini, populasinya adalah keseluruhan
pasien yang direncanakan menjalani bedah elektif dengan anestesi unum di RSUP
H. Adam Malik Juli sampai September 2013.
4.3.2. Sampel
Sampel dalam penelitian ini adalah subjek dalam populasi penelitian yang
termasuk dalam kriteria inklusi dan kriteria eksklusi (Arief, 2003), sebagai berikut:
1. Usia 16-50
2. Pasien ASA I dan ASA II
ASA I : Pasien normal dan sehat, resiko kecil.
ASA II : Pasien dengan kelainan sistemik ringan sampai sedang, aktivitas
normal.
3. Operasi Elektif, lama operasi kurang dari 5 jam.
4. Bersedia menjadi sampel penelitian melalui proses informed consent.
5. Operasi THT, mata, obstetri, dan Gastrointestinal (ileus paralitikus)
Kriteria Eksklusi:
1. Obesitas BMI > 30.
2. Riwayat gastritis
3. Pasien dengan gangguan vestibular cochlear
4. Pasien kemoterapi
5. Penggunaaan opioid sebelumnya
Sampel penelitian ini adalah seluruh populasi pasien mual dan muntah pasca
bedah elestik anestesi umum yang dirawat inap di RSUP Haji Adam Malik Medan
pada tahun 2013 dari bulan Juli hingga September 2013 dengan demikian metode
pengambilan sampel dihitung dengan rumus :
n PQ
Keterangan :
Zα² = Tingkat kemaknaan 0,05 1,96
P = Proporsi 0,85
Q = 1 – P 0,15
D = Tingkat ketetapan absolut yang dikehendaki 0,1
N = Besar sampel minimal49 orang
Pengumpulan data dilakukan dengan wawancara oleh peneliti untuk
mengidentifikasi karakter masing-masing responden. Prosedur pengumpulan data
yang dilakukan adalah mengajukan surat permohonan izin penelitian ke pihak
Fakultas Kedokteran Universitas Sumatera Utara, dan mengajukan surat
permohonan izin melaksanakan penelitian di RSUP H. Adam Malik. Setelah
mendapat izin, peneliti melaksanakan pengumpulan data pasien yang menjalankan
bedah elastik anestesi umum di RSUP. H. Adam Malik. Selanjutnya, peneliti
menjelaskan kepada calon responden tentang tujuan dan manfaat penelitian. Setelah
itu, peneliti meminta persetujuan dari calon responden untuk menjadi responden
dengan menandatangani lembar persetujuan. Setelah itu peneliti memberikan
pertanyaan sekaligus mengobservasi dan mewawancara responden. Pengambilan
data dilakukan sebanyak dua kali.
4.5. Pengolahan dan Analisis Data
Pengolahan data dilakukan dengan metode statistik secara komputerisasi.
Data yang dikumpulkan ditabulasi dalam bentuk distribusi frekuensi. Pengolahan
data adalah suatu proses dalam memperoleh data ringkasan atau angka ringkasan
dengan menggunakan cara-cara tertentu (Wahyuni, 2008) yaitu :
1. Editing
Editing dilakukan untuk memeriksa ketepatan dan kelengkapan data.
2. Coding
Data yang telah dikumpul dan dikoreksi ketepatan dan kelengkapannya
kemudian diberi kode secara manual sebelum diolah dengan komputer.
3. Entry
Data dibersihkan kemudian dimasukkan ke program komputer.
menggunakan program statistik.
4. Cleaning data
Pemeriksaan semua data yang telah dimasukkan ke dalam program
komputer guna menghindari terjadinya kesalahan dalam pemasukan data.
5. Saving
BAB 5 Hasil Penelitian
5.1. Deskripsi Tempat
Penelitian ini dilakukan di RSUP Haji Adam Malik Medan yang berlokasi di
Jalan Bunga Lau no. 17, Kelurahan Kemenangan Tani, Kecamatan Medan
Tuntungan. Rumah sakit tersebut merupakan rumah sakit kelas A sesuai dengan SK
Menkes No. 355/ Menkes/ SK/ VII/ 1990. RSUP Haji Adam Malik Medan telah
memiliki fasilitas kesehatan yang memenuhi standar dan tenaga kesehatan yang
kompeten. Selain itu, RSUP Haji Adam Malik Medan juga merupakan rumah sakit
rujukan untuk wilayah pembangunan A yang meliputi Sumatera Utara, Nanggroe
Aceh Darussalam, Sumatera Barat dan Riau sehingga dapat dijumpai pasien dengan
latar belakang yang sangat bervariasi. Berdasarkan Keputusan Menteri Kesehatan
RI No. 502/ Menkes/ IX/ 1991 tanggal 6 September 1991, RSUP Haji Adam Malik
Medan ditetapkan sebagai rumah sakit pendidikan bagi mahasiswa.
5.2. Karakteristik Sampel
Dalam penelitian ini peneliti akan memaparkan beberapa karakteristik dari
sampel penelitian yang berhasil peneliti kumpulkan. Hal tersebut meliputi usia,
jenis kelamin, lama operasi, merokok atau tidak, mual dan muntah setelah pasca
[image:50.612.133.508.552.698.2]anestesi umum. Berikut pemaparan dari peneliti:
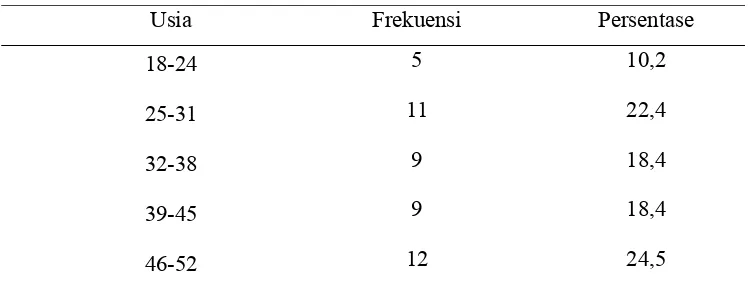
Tabel 5.2.1. Distribusi Frekuensi dari Usia
Usia Frekuensi Persentase
18-24 5 10,2
25-31 11 22,4
32-38 9 18,4
39-45 9 18,4
53-60 3 6,1
Total 49 100,0
Dari tabel 5.2.1 diatas dapat dilihat bahwa operasi paling banyak terjadi
pada usia 43-49 tahun dengan jumlah 12 orang (24,55) dan paling sedikit pada usia
[image:51.612.129.513.268.348.2]sesudahnya yaitu 50-54 tahun dengan jumlah 3 orang (6,1%).
Tabel 5.2.2. Distribusi Frekuensi dari Jenis Kelamin
Jenis Kelamin Frekuensi Persen
Laki-laki 30 61,2
Perempuan 19 38,8
Total 49 100,0
Dari tabel 5.2.2 diatas terlihat bahwa jenis kelamin paling banyak yang
[image:51.612.134.516.445.627.2]dioperasi adalah laki-laki dengan jumlah 30 orang (61,2%).
Tabel 5.2.3. Distribusi Frekuensi dari Lama Operasi
Lama Operasi Frekuensi Persen
1 1 2,0
2 1 2,0
3 13 26,5
4 17 34,7
5 9 18,4
6 7 14,3
10 1 2,0
Total 49 100,0
Berdasarkan tabel 5.2.3 di atas dapat dilihat bahwa operasi yang paling
banyak di lakukan adalah dengan durasi 4 jam (17 orang, 34,7 %) dan paling sedikit
Tabel 5.2.4. Distribusi Frekuensi dari Kebiasaan Merokok
Kebiasaan Merokok Frekuensi Persen
Merokok 24 49,0
Tidak Merokok 25 51,0
Total 49 100,0
Berdasarkan tabel 5.2.4 diatas kebanyakan dari pasien tidak merokok
dengan jumlah 25 orang (51,0%).
[image:52.612.135.508.381.447.2]5.1.3. Deskripsi PONV/Mual dan Muntah Pasca Anestesi Umum Pada Bedah Elektif
Tabel 5.2.5. Prevalensi atau Diagnosa PONV
No. Prevalensi Jumlah (orang) Persentase (%)
1. Ada 24 48.8%
2. Tidak Ada 25 51.2%
Total 49 100,0
Berdasarkan prevalensi atau diagnosa PONV seperti pada tabel 5.2.5,
sampel yang menderita PONV sebanyak 24 orang (48.8%), sedangkan yang tidak
ada gejala PONV sebanyak 25 orang (51.2%).
Tabel 5.2.6. Distribusi Frekuensi dari Mual dan Muntah pada Anastesi Hari Pertama
Mual dan Muntah pada Anastesi Hari Pertama Frekuensi Persen
Tidak ada 28 57,1
Mual Saja 14 28,6
Muntah saja 5 10,2
Mual > 30 Menit atau Muntah > 2
Kali
[image:52.612.146.511.583.697.2]Total 49 100,0
Berdasarkan tabel 5.2.6diatas terlihat hal yang paling banyak terjadi pada
pasien pada hari pertama adalah mual saja dengan jumlah 14 orang (28,6%) dan
yang paling sedikit adalah mual>30 menit dan muntah > 2 kali adalah 2 orang
[image:53.612.136.512.322.461.2](4,1%). Sehingga prevalensi PONV pada hari pertama adalah 42,8%.
Tabel 5.2.7. Distribusi Frekuensi dari Mual dan Muntah pada Anastesi Hari Kedua
Mual dan Mun