HUBUNGAN SKOR KLINIS A
2DS
2(AGE, ATRIAL
FIBRILLATION, DYSPHAGIA, SEX AND STROKE
SEVERITY) TERHADAP KEJADIAN PNEUMONIA
PADA PENDERITA STROKE AKUT
dr. Chairil Amin Batubara, M.Ked (Neu), Sp.S
DEPARTEMEN NEUROLOGI
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
RSUP. H. ADAM MALIK, MEDAN
KATA PENGANTAR
Puji syukur penulis panjatkan ke hadirat Tuhan Yang Maha Esa atas
segala rahmat dan karunia-Nya sehingga penulis dapat menyelesaikan karya
ilmiah ini. Karya ilmiah ini dibuat untuk mewujudkan tridarma perguruan tinggi
(pendidikan, penelitian dan pengabdian masyarakat) dalam hal publikasi hasil
penelitian.
Dalam pelaksanaan Karya ilmiah, penulis telah banyak mendapat
bantuan dari berbagai pihak, baik bantuan materi maupun bantuan dukungan
moril. Rasa hormat dan terimakassih juga Saya persembahkan kepada (Alm)
Prof. dr. Darulkutni Nasution, Sp.S (K) dan Dr.dr. Aldy S Rambe, Sp.S (K).
Penulis menyadari bahwa karya ilmiah ini masih jauh dari sempurna.
Oleh karena itu kritik dan saran sangat diharapkan demi kesempurnaan karya
ilmiah ini. Semoga karya ilmiah ini bermanfaat bagi kita semua.
Medan, September 2015
Penulis
DAFTAR ISI
Halaman
KATA PENGANTAR i
DAFTAR ISI ii
DAFTAR TABEL iii
DAFTAR SINGKATAN iv
DAFTAR LAMPIRAN v
Abstract vi
BAB I PENDAHULUAN 1
I.1. Latar Belakang 1
I.2. Rumusan Masalah 4
I.3. Tujuan Penelitian 4
I.3.1. Tujuan Umum 4
I.3.2. Tujuan Khusus 4
I.4. Hipotesis 5
I.5. Manfaat 5
BAB II TINJAUAN PUSTAKA 6
II.1 STROKE 6
II.1.2. Faktor Risiko 6
II.1.3. Klasifikasi 7
II.1.4. Patofisiologi 9
II.2. PNEUMONIA PADA STROKE 11
II.3. FAKTOR-FAKTOR YANG MEMPENGARUHI TERJADINYA 15
PNEUMONIA PADA PENDERITA STROKE
II.4. SCREENING TEST UNTUK DISFAGIA 17
II.5. KERANGKA KONSEPSIONAL 19
BAB III METODE PENELITIAN 20
III.1. Tempat dan Waktu 20
III.2. Subjek Penelitian 20
III.2.1. Populasi Sasaran 20
III.2.2. Populasi Terjangkau 20
III.2.3. Besar Sampel 20
III.2.4. Kriteria Inklusi 21
III.2.5. Kriteria Eksklusi 21
III.3. Batasan Operasional 21
III.5. Pelasanaan Penelitian 23
III.5.1. Instrumen Penelitian 23
III.5.2. Pengambilan Sampel 23
III.5.3. Kerangka Operasional 24
III.5.4. Variabel yang Diamati 25
III.5.5. Analisa Statistik 25
III.5.6. Jadwal Penelitian 25
III.5.7. Biaya Penelitian 26
III.5.8. Personalia Penelitian 26
BAB IV HASIL PENELITIAN DAN PEMBAHASAN 27
IV.1. HASIL PENELITIAN 27
IV.1.1 Karateristik Subjek Penelitian 27
IV.1.2. Hubungan skor klinis A2DS2 terhadap kejadian 29
pneumonia pada penderita stroke iskemik
IV.1.3. Nilai sensitifitas dan spesifisitas dari skor klinis 30
A2DS2
IV.1.4. Hubungan tiap komponen skor A2DS2 terhadap 31
Kejadian pneumonia pada penderita stroke akut
IV.2. PEMBAHASAN 33
IV.2.2. Hubungan tiap komponen skor A2DS2 terhadap 34
Kejadian pneumonia pada penderita stroke akut
BAB V KESIMPULAN 38
DAFTAR PUSTAKA 39
DAFTAR TABEL
Tabel. 1 Gambaran karakteristik demografik subjek penelitian
Tabel. 2 Hubungan skor A2DS2 dengan insidens pneumonia pada
penderita stroke iskemik
Tabel. 3 Nilai sensitifitas dan spesifisitas masing-masing dari skor A2DS2
Tabel. 4 Hubungan usia dengan kejadian pneumonia pada penderita
stroke akut
Tabel. 5 Hubungan disfagia dengan kejadian pneumonia pada penderita
stroke akut
Tabel. 6 Hubungan seks dengan kejadian pneumonia pada penderita
stroke akut
Tabel. 7 Hubungan keparahan stroke (NIHSS) dengan kejadian pneumonia
DAFTAR SINGKATAN
A2DS2 Age, Atrial Fibrillation, Dysphagia, Sex, And Stroke Severity
SKRT Survei Kesehatan Rumah Tangga
ASNA Asean Neurologic Association
NIHSS National Institutes of Health Stroke Scale
PIS Perdarahan intraserebral
PSA Perdarahan subarakhnoid
TIA Transient Ischemic Attack
CDC Center for Disease Control
PDPI Perhimpunan Dokter Paru Indonesia
CT SCAN Computed Tomography Scan
EKG Elektrokardiograf
SPSS Statistical Product and Science Service
FK USU Fakultas Kedokteran Universitas Sumatera Utara
DAFTAR LAMPIRAN
LAMPIRAN 1 LEMBAR PERSETUJUAN SETELAH PENJELASAN
LAMPIRAN 2 LEMBAR PENGUMPULAN DATA
LAMPIRAN 3 NATIONAL INSTITUTE OF HEALTH STROKE SCALE (NIHSS)
LAMPIRAN 4 SCREENING TEST DISFAGIA
ABSTRACT
Intoduction: Pneumonia is one of the most frequent medical complications of stroke, which is consistently associated with a high attributable risk of early mortality in acute stroke. The A2DS2 score is a new valid tool for predicting poststroke pneumonia. The purpose of this study was to confirm our hypothesized that there was association between A2DS2 score and incidence of pneumonia in acute phase of stroke patients.
Methods: This cross sectional study observed 32 acute stroke patients who stayed in Adam Malik General Hospital from September until November 2012. Patients were excluded if admitted with pneumonia or others pulmonary infections and were using antiobiotics. A 10-point score was derived for prediction of poststroke pneumonia ( Age ≥ 75 years = 1, Atrial fibrillation = 1, Dysphagia = 2, male Sex = 1, stroke Severity, National Institutes of Health Stroke Scale 0 – 4 = 0, 5 –15 = 3, ≥ 16 = 5 ; A2DS2 ). Patients were followed in acute phase and pneumonia was diagnosed based on Center for Disease Control criterias that were adopted by Indonesia Association of Lung Doctors.
Results: There were 32 subjects in this study, consist of 40,6% male and 59,4% female, with the mean of age 62,38 years. The proportion of pneumonia varied between 6,25% in patients with a score of <5 point to 62,5% in patients with a score of ≥ 5 points. There was a significant associaton between A2DS2 score and incidence of pneumonia in patients with acute stroke (p=0,038), with a significant positive correlation (r = 0,200 ; p = 0,040). An A2DS2score of ≥ 5 predicts with a sensitivity of 90,9% and a specificity of 70% the occurrence of poststroke pneumonia; an A2DS2 score of ≥ 6 yields a sensitivity of 90,9% and a specificity of 100%.
BAB I
PENDAHULUAN
I.1. Latar Belakang
Stroke merupakan salah satu sumber penyebab gangguan otak pada
usia masa puncak produktif dan menempati urutan kedua penyebab kematian
sesudah penyakit jantung pada sebagian besar negara di dunia.(1) Di Amerika
Serikat, stroke menempati urutan ketiga penyebab kematian setelah penyakit
jantung dan kanker,(2) Biaya perawatan stroke adalah sangat besar, pada tahun
2004 diperkirakan 53,6 miliar dolar Amerika.(1) Di Indonesia, menurut survei
Kesehatan Rumah Tangga (SKRT) tahun 1995, stroke merupakan salah satu
penyebab kematian dan kecacatan yang utama yang harus ditangani segera,
tepat dan cermat.(3) Di Indonesia juga telah dilakukan penelitian yang berskala
cukup besar oleh survei ASNA (Asean Neurologic Association) di 28 rumah
sakit di seluruh Indonesia. Penelitian ini dilakukan pada penderita stroke akut
yang dirawat di rumah sakit, dan dilakukan survei mengenai faktor-faktor risiko,
lama perawatan dan mortalitas serta morbiditasnya. Hasil penelitian
menunjukkan bahwa penderita laki-laki lebih banyak dari perempuan dan profil
usia di bawah 45 tahun cukup banyak yaitu 11,8%, usia 45-64 tahun berjumlah
54,7% dan di atas usia 65 tahun 33,5%.(4)
Lebih dari 40% penderita stroke mempunyai prognosis outcome yang
jelek, meliputi kematian, dan disabilitas dalam 3 bulan setelah serangan
stroke.(5) Banyak penelitian telah mengidentifikasi komplikasi awal selama
perawatan sebagai faktor potensial utama yang dapat dimodifikasi yang
terutama pneumonia merupakan komplikasi yang serius pada penderita stroke.
Komplikasi ini dilaporkan terjadi 5 – 65% pada penderita stroke akut.(9)
Penelitian Vermeij, dkk, 2009 mendapati 15% infeksi terjadi pada penderita
stroke dalam 7 hari masa rawatan (stroke-associated infection), dimana 7,5%
menderita pneumonia dan 4,4% infeksi saluran kemih.(9) Penelitian Koennecke
HC, dkk, 2011, dalam waktu 3 tahun, mendapati dari 16.518 penderita stroke
iskemik dan hemoragik, 12,2% mengalami komplikasi berupa pneumonia.(10)
Pneumonia erat kaitannya dengan risiko mortalitas yang tinggi pada
stroke fase akut, sehingga identifikasi yang segera pada pasien dengan risiko
tinggi mendapatkan pneumonia dapat menentukan panderita stroke yang
memerlukan pengawasan ketat dan pengobatan profilaksis.(6)
Parameter klinis seperti keparahan stroke, disfagia, usia dan diabetes
telah menunjukkan hubungan yang erat dengan pneumonia pada penderita
stroke.(6) Penelitian Chumbler, dkk, 2010 mendapati bahwa usia > 70 tahun,
disfagia, nilai NIHSS dan riwayat menderita pneumonia sebelumnya dapat
digunakan untuk mengetahui risiko pneumonia post-stroke.(11) Penelitian Sellar,
dkk, 2007 menyimpulkan bahwa pneumonia pada penderita stroke berkaitan
dengan usia tua ( > 65 tahun ), disartria, keparahan disabilitas poststroke,
gangguan kognitif dan abnormalitas hasil tes menelan air.(12)
Namun demikian sampai saat ini belum didapati sistim skor untuk
memprediksi pneumonia pada penderita stroke yang dapat digunakan dengan
rutin secara klinis dan pada penelitian-penelitian. Hoffmann, dkk, 2012 meneliti
suatu sistim skor A2DS2 untuk memprediksi pneumonia pada penderita stroke
kelamin) dan S=stroke severity (keparahan stroke) yang dinilai dengan NIHSS.
Penelitiannya menyimpulkan skor A2DS2 merupakan alat yang valid untuk
memprediksi pneumonia post stroke dan mungkin sebagai petunjuk
pengawasan pada penderita stroke dengan risiko tinggi menderita pneumonia
atau penatalaksanaan profilaksis pneumonia. Dari penelitiannya tersebut
didapatkan bahwa skor klinis A2DS2 ≥ 4 memiliki sensitifitas 91% dan
spesifisitas 57% untuk memprediksi kejadian poststroke pneumonia.(6)
I.2 Rumusan Masalah
Berdasarkan latar belakang penelitian yang dikemukakan di atas, maka
dirumuskanlah masalah sebagai berikut, apakah terdapat hubungan skor klinis
A2DS2 terhadap kejadian pneumonia pada penderita stroke akut ?
I.3. Tujuan Penelitian
Penelitian ini bertujuan :
1.3.1 Tujuan Umum :
Untuk mengetahui hubungan skor klinis A2DS2 terhadap kejadian
pneumonia pada penderita stroke akut.
1.3.2. Tujuan Khusus :
1. Untuk mengetahui hubungan skor klinis A2DS2 terhadap kejadian
pneumonia pada penderita stroke akut yang dirawat di ruangan rawat
inap Neurologi RSUP. H. Adam Malik Medan.
2. Untuk mengetahui hubungan masing-masing komponen skor
klinis A2DS2 (age/usia, atrial fibrilasi, disfagia, sex/jenis kelamin dan
stroke akut yang dirawat di ruangan rawat inap Neurologi RSUP. H.
Adam Malik Medan.
3. Untuk melihat gambaran karakteristik demografi penderita stroke
akut yang dirawat di ruangan rawat inap Neurologi RSUP. H. Adam
Malik Medan.
I.4. Hipotesis
Ada hubungan skor klinis A2DS2 terhadap kejadian pneumonia pada
penderita stroke akut.
I.5. Manfaat
Dengan mengetahui hubungan skor klinis A2DS2 terhadap kejadian
pneumonia pada penderita stroke akut, dapat diupayakan tindakan preventif
terhadap kejadian pneumonia pada penderita stroke akut, sehingga outcome
BAB II
TINJAUAN KEPUSTAKAAN
II.1. STROKE
II.1.1. Definisi
Stroke adalah tanda-tanda klinis yang berkembang cepat akibat
gangguan fungsi otak fokal (atau global), dengan gejala-gejala yang
berlangsung selama 24 jam atau lebih atau menyebabkan kematian, tanpa ada
penyebab lain yang jelas selain vaskuler.(3,13) Definisi ini mencakup stroke
akibat infark otak (stroke iskemik), perdarahan intraserebral (PIS) non
traumatik, perdarahan intraventrikuler dan beberapa kasus perdarahan
subarakhnoid (PSA).(14)
Iskemik adalah kurangnya aliran darah ke otak sehingga mengganggu
kebutuhan darah dan oksigen di jaringan otak.(15,16) Sedangkan hemoragik
adalah keluarnya darah ke jaringan otak dan ke ektravaskular di dalam
kranium.(16)
II.1.2. Faktor Risiko
Penelitian prospektif stroke telah mengidentifikasi berbagai faktor-faktor
yang dipertimbangkan sebagai risiko yang kuat terhadap timbulnya stroke.
Faktor risiko timbulnya stroke: (1,15,17)
1. Faktor risiko yang tidak dapat dimodifikasi :
a. Umur
b. Jenis kelamin
c. Ras dan suku bangsa
e. Berat badan lahir rendah
2. Faktor risiko yang dapat dimodifikasi
a. Prilaku:
1. Merokok
2. Diet tidak sehat: lemak, garam berlebihan, asam urat, kolesterol,
kurang buah
3. Alkoholik
4. Obat-obatan: narkoba (kokain), anti koagulansia, antiplatelet,
amfetamin, pil kontrasepsi
5. Kurang gerak badan
b. Fisiologis
1. Penyakit hipertensi
2. Penyakit jantung
3. Diabetes mellitus
4. Infeksi/lues, arthritis, traumatik, AIDS, lupus
5. Gangguan ginjal
6. Kegemukan (obesitas)
7. Polisitemia, viskositas darah meninggi & penyakit perdarahan
8. Kelainan anatomi pembuluh darah
9. Stenosis karotis asimtomatik
II.1.3. Klasifikasi
Dasar klasifikasi yang berbeda – beda diperlukan, sebab setiap jenis
stroke mempunyai cara pengobatan, pencegahan dan prognosa yang berbeda,
I. Berdasarkan patologi anatomi dan penyebabnya :
1. Stroke iskemik
a. Transient Ischemic Attack (TIA)
b. Thrombosis serebri
c. Emboli serebri
2. Stroke Hemoragik
a. Perdarahan intraserebral
b. Perdarahan subarakhnoid
II. Berdasarkan stadium / pertimbangan waktu
1. Transient Ischemic Attack (TIA)
2. Stroke in evolution
3. Completed stroke
III. Berdasarkan jenis tipe pembuluh darah
1. Sistem karotis
2. Sistem vertebrobasiler
IV. Berdasarkan tipe infark :
1. Total Anterior Circulation Infarction
2. Partial Anterior Circulation Infarction
3. Posterior Circulation Infarction
4. Lacunar Infarction
V. Klasifikasi Stroke Iskemik berdasarkan kriteria kelompok peneliti
TOAST(15,19)
1. Aterosklerosis arteri besar
3. Oklusi pembuluh darah kecil (Lakunar)
4. Stroke akibat dari penyebab lain yang menetukan
5. Stroke akibat dari penyebab lain yang tak dapat ditentukan:
a. Dua atau lebih penyebab teridentifikasi
b. Tidak ada evaluasi
c. Evaluasi tidak lengkap
II.1.4. Patofisiologi
Pada level makroskopik, stroke iskemik paling sering disebabkan oleh
emboli dari ekstrakranial atau trombosis di intrakranial, tetapi dapat juga
disebabkan oleh berkurangnya aliran darah otak. Pada level seluler, setiap
proses yang mengganggu aliran darah ke otak dapat mencetuskan suatu
kaskade iskemik, yang akan mengakibatkan kematian sel-sel otak dan infark
otak.(20) Secara umum daerah regional otak yang iskemik terdiri dari bagian inti
(core) dengan tingkat iskemia terberat dan berlokasi di sentral. Daerah ini akan
menjadi nekrotik dalam waktu singkat jika tidak ada reperfusi. Di luar daerah
core iskemik terdapat daerah penumbra iskemik. Sel – sel otak dan jaringan
pendukungnya belum mati akan tetapi sangat berkurang fungsi – fungsinya dan
menyebabkan juga defisit neurologis.
Tingkat iskemiknya makin ke perifer makin ringan. Daerah penumbra
iskemik, di luarnya dapat dikelilingi oleh suatu daerah hiperemik akibat adanya
aliran darah kolateral (luxury perfusion area). Daerah penumbra iskemik inilah
yang menjadi sasaran terapi stroke iskemik akut supaya dapat direperfusi dan
jika tidak terjadi reperfusi, daerah penumbra dapat berangsur-angsur
mengalami kematian.(4)
Iskemik otak mengakibatkan perubahan dari sel neuron otak secara bertahap,
yaitu: (15)
Tahap 1 :
a. Penurunan aliran darah
b. Pengurangan O2
c. Kegagalan energi
d. Terminal depolarisasi dan kegagalan homeostasis ion
Tahap 2 :
a. Eksitoksisitas dankegagalan homeostasis ion
b. Spreading depression
Tahap 3 : Inflamasi
Tahap 4 : Apoptosis
Perdarahan otak merupakan penyebab stroke kedua terbnyak setelah
infark otak, yaitu 20-30% dari semua stroke di Jepang dan Cina. Sedangkan di
Asia Tenggara (ASEAN), pada penelitian stroke oleh Misbach (1997)
menunjukkan stroke perdarahan 26%, terdiri dari lobus 10%, ganglionik 9%,
serebellar 1%, batang otak 2% dan subarakhnoid 4%.(21)
Pecahnya pembuluh darah di otak dibedakan menurut anatominya atas
perdarahan intraserebral dan subarakhnoid. Sedangkan berdasarkan
penyebabnya, perdarahan intraserebral dibagi menjadi perdarahan
intraserebral primer dan sekunder. Perdarahan intraserebral primer (hipertensif)
dengan akibat pecahnya pembuluh darah otak. Sedangkan perdarahan
sekunder (bukan hipertensif) terjadi antara lain akibat anomali vaskular
kongenital, koagulopati, obat anti koagulan. Diperkirakan hampir 50%
penyebab perdarahan intraserebral adalah hipertensif kronis, 25% karena
anomali kongenital dan sisanya penyebab lain.(21)
Pada perdarahan intraserebral, pembuluh yang pecah terdapat di dalam otak
atau massa pada otak, sedangkan pada perdarahan subarakhnoid, pembuluh
yang pecah terdapat di ruang subarakhnoid, di sekitar sirkulus arteriosus Willisi.
Pecahnya pembuluh darah disebabkan oleh kerusakan dinding arteri
(arteriosklerosis) atau karena kelainan kongenital atau trauma.(21)
II.2 PNEUMONIA PADA STROKE
Pneumonia merupakan salah satu komplikasi medis yang paling sering
pada penderita stroke dan sebagai penyebab demam yang paling sering dalam
48 jam setelah serangan stroke. Pneumonia akan meningkatkan risiko
kematian 3 kali lipat pada penderita stroke.(8) Penelitian Vermeij, dkk, 2009
menunjukkan bahwa infeksi sebagai komplikasi stroke yang terbanyak adalah
pneumonia, dimana 7,5% (separuh dari total infeksi pada penderita stroke
(15%)) adalah penderita pneumonia. Dan ditemukan juga outcome yang jelek
saat keluar rumah sakit 9,5 kali, outcome jelek dalam 1 tahun 12 kali dan angka
mortalitas 3,3 kali lebih tinggi dibandingkan dari penderita stroke yang tidak
pneumonia.(9) Kebanyakan pneumonia tersebut disebabkan sebagai akibat
aspirasi yaitu terhinhalasinya kolonisasi bakteri yang ada di faring ataupun
gingiva.(8) Pneumonia yang terjadi juga dapat merupakan
disebabkan agen infeksius dan tidak muncul pada saat masuk rumah sakit,
dimana keadaan tersebut didapat lebih dari 48 jam setelah masuk r umah
sakit.(22)
Bakteri penyebab tersering dari pneumonia aspirasi pada orang dewasa
meliputi: (23)
- Enterobacteriaceae
- S. Aureus
- S. Pneumoniae
- H. influenzae.
Sedangkan bakteri penyebab tersering pada hospital-aquired/nasocomial
pneumonia di Amerika:
- P. aeruginosa (21%)
- Acinetobacter spp. (6%)
- Patogen enteric : Enterobacter spp. (9%)
- K. pneumoniae (8%)
- S. aureus mencapai 2% sampai 64%.(23)
Diagnosis umumnya ditegakkan secara klinis dengan konfirmasi oleh hasil
kultur cairan pleura, punksi paru atau kultur darah. Diagnosis dengan demikian
dapat dibuat menurut kriteria diagnosis CDC (Center for Disease Control),
yaitu: (22)
Pneumonia harus memenuhi satu dari kriteria berikut:
1. Ronki atau dullness pada perkusi toraks. Ditambah satu dari :
a. Onset baru sputum purulen atau perubahan
b. Isolasi kuman dari kultur darah.
c. Isolasi kuman dari bahan yang didapat dari aspirat
transtrakeal, biopsi atau hapusan bronkus.
2. Gambaran radiologik berupa infiltrat baru atau yang progresif,
konsolidasi, kavitasi, atau efusi pleura. Dan satu dari:
a. Onset baru sputum purulen atau perubahan karakteristiknya.
b. Isolasi kuman dari kultur darah.
c. Isolasi kuman dari bahan yang didapat dari aspirat transtrakeal,
biopsi atau hapusan bronkus.
d. Isolasi virus atau deteksi antigen virus dari sekret saluran
nafas.
e. Diagnostik titer antibodi tunggal (IgM) atau peningkatan 4 kali
titer IgG dari kuman.
Diagnosis lain dapat dibuat dengan kriteria The Center for Disease
Control (CDC-Atlanta) yang telah diadaptasi oleh PDPI (Perhimpunan
Dokter Paru Indonesia), yaitu: (24,25)
Pneumonia ditegakkan atas dasar:
1. Gambaran foto toraks terdapat infiltrat baru atau progresif.
2. Ditambah dua di antara kriteria berikut:
a. Batuk – batuk bertambah.
b. Perubahan karakteristik dahak/ sekret purulen
c. Suhu tubuh ≥ 38 0C (diukur di aksila).
d. Pemeriksaan fisik: ditemukan tanda – tanda konsolidasi,
e. Leukositosis (≥10.000) atau leukopenia (<4500)
Pencegahan dan deteksi pneumonia pada penderita stroke akut dapat
dilakukan sebagai berikut:(26)
- Pneumonia akibat disfagia atau gangguan refleks menelan, erat
hubungannya dengan aspirasi pneumonia, oleh karena itu maka
tes refleks batuk perlu dilakukan untuk mengidentifikasi risiko
pneumonia.
- Pemberian pipa nasogastrik segera (dalam 48 jam) dianjurkan
pada pasien gangguan menelan.
- Pencegahan aspirasi dapat dilakukan dengan:
Elevasi kepala 30-450
Menghindari sedasi berlebihan
Mempertahankan tekanan cuff endotrakeal yang tepat
pada pasien dengan intubasi dan trakeostomi.
Memonitor volume residual lambung selama pemberian
makanan secara enteral
Menghindari pemakaian pipa nasogastrik yang lama
Seleksi diit yang tepat pada pasien dengan disfagia.
Mengaspirasi sekret subglotis secara teratur
Rehabilitasi fungsi menelan.
Penatalaksanaan pneumonia pada penderita stroke meliputi: (26)
- Pemberian antibiotik sesuai indikasi (kalau perlu tes resistensi
kuman), antara lain:
eritromisin) atau doksisiklin.
Disertai penyakit lain seperti diabetes melitus, alkoholisme,
keganasan, penyakit jantung serta penyakit imunosupresi:
fluorokuinolon (moksifloksasin, gemifloksasin atau levofloksasin)
atau beta-laktam dengan macrolide. Alternatif lainnya adalah
ceftriakson dan doksisiklin sebagai pengganti macrolide.
- Fisioterapi (chest therapy) dengan spirometri, inhalasi ritmik dan
menepuk-nepuk dada.
II.3. FAKTOR-FAKTOR YANG MEMPENGARUHI TERJADINYA
PNEUMONIA PADA PENDERITA STROKE
Chumbler, dkk, 2010 melakukan penelitian dan menghasilkan 3 level
sistem skor untuk memprediksi terjadinya pneumonia pada stroke akut.
Faktor-faktor yang dapat memprediksi terjadinya pneumonia pada penelitiannya
meliputi adanya riwayat menderita pneumonia (nilai 4), disfagia (nilai 4), nilai
NIHSS yang tinggi pada saat masuk (NIHSS ≥ 2 nilai 3), penurunan kesadaran
(nilai 3) dan usia lebih dari 70 (niai 2) tahun. Kemudian membagi menjadi 3
level, yaitu: nilai 0 memiliki risiko rendah terjadinya pneumonia pada fase akut
(2,1%), nilai 1-3 memiliki risiko sedang (4,2%) dan nilai ≥ risiko tinggi
(22,9%).(11)
Skor pneumonia dalam penelitian Kwon, dkk, 2006 menunjukkan
faktor-faktor yang meningkatkan kemungkinan terjadinya pneumonia meliputi: skor
NIHSS, usia, jenis kelamin, pemakaian ventilasi mekanik dan disfagia.
Penelitian Sellars, dkk, 2007 menghasilkan bahwa faktor-faktor berikut: usia >
Rankin Scale ≥ 4, skor Abbreviated Mental Test < 8 dan ketidakmampuan
melakukan tes menelan air, jika ditemukan 2 atau lebih akan mendapatkan
pneumonia dengan sensitifitas 90,9% dan spesifisitas 75,6%.(12)
Petroianni, dkk, 2006 menyatakan bahwa usia tua secara independen berkaitan
dengan pneumonia pada pasien stroke, dikarenakan usia tua berkaitan dengan
kondisi medis komorbid dan gangguan menelan dan refleks batuk.(27) Jenis
kelamin laki-laki merupakan prediktor terjadinya pneumonia pada penderita
stroke, hal ini sesuai dengan penelitian Reid, dkk, 2008 yang menunjukkan
bahwa pasien laki-laki memiliki risiko yang tinggi untuk stroke-associated
pneumonia.(28)
Penelitian Hoffman, dkk, 2012 & Perry L, dkk, 2001 menyatakan bahwa
nilai skor NIHSS yang tinggi berkaitan dengan penurunan tingkat kesadaran
dan penurunan refleks bulbar, yang membuat aspirasi lebih mungkin terjadi.(29)
Penelitian Martino, dkk, 2005 menyatakan bahwa disfagia juga merupakan
prediktor dari terjadinya pneumonia pada penderita stroke, dimana penderita
yang disfagia sangat rentan terjadinya aspirasi, sehingga risiko terjadinya
pneumonia semakin besar.(30) Hubungan fibrilasi atrial dengan pneumonia
ditunjukkan hanya pada studi Ovbiagele, dkk, 2006.(31) Dimana fibrilasi atrial
merupakan penyebab dari stroke kardioemboli, yang berkaitan dengan infark
kortikal dan keparahan stroke yang lebih besar.(6,32)
Hoffmann, dkk, 2012 mengemukakan faktor-faktor yang mempengaruhi
terjadinya pneumonia pada penderita stroke, yang mana faktor-faktor tersebut
dimasukkan ke dalam suatu skor klinis A2DS2: age (usia), atrial fibrillation,
Faktor-faktor ini diteliti terbatas pada populasi penderita stroke iskemik akut,(6)
sementara aplikasi skor ini pada populasi stroke hemoragik akut belum ada
dilakukan penelitian.
II.4. SCREENING TEST UNTUK DISFAGIA
Disfagia sering terjadi pada penderita stroke, yang akan meningkatkan
risiko aspirasi dan pneumonia. Screening menelan merupakan langkah awal
untuk mengidentifikasi risiko disfagia dan aspirasi. Deteksi awal dari disfagia
memungkinkan tindakan yang segera dalam penatalaksanaan, sehingga
menurunkan morbiditas, masa rawatan dan biaya perawatan pasien.(33)
Tes menelan air sebaiknya digunakan sebagai screening risiko terjadinya
aspirasi pada penderita stroke. Cara melakukannya sebagai berikut: (13)
- Penderita stroke yang akan dilakukan tes screening menelan harus
bisa didudukkan tegak dan sadar setidaknya selama 15 menit. Jika
tidak maka tes tidak dapat dilakukan dan penderita tidak
diperbolehkan makan/ minum dari mulut.
- Periksa apakah rongga mulut panderita bersih atau tidak. Jika kotor,
maka segera dibersihkan.
- Dudukkan penderita dan berikan satu sendok air sebanyak 3 kali.
Letakkan jari di garis tengah di atas dan bawah laring lalu rasakan
saat penderita menelan. Kemudian perhatikan apakah ada tanda-
tanda: ketidakmampuan menelan, batuk, tersedak atau perubahan
kualitas suara (suruh penderita menyebut ”aah”). Jika ada tanda-tanda
tersebut maka penderita tidak diperbolehkan makan/ minum dari
- Selanjutnya penderita disuruh minum dengan jumlah air yang lebih
besar dari gelas dan diamati tanda-tanda seperti sebelumnya. Jika
ada tanda-tanda tersebut maka penderita tidak diperbolehkan makan/
minum dari mulut.
- Jika hal tersebut dapat dilakukan penderita stroke maka makanan/
II.5. KERANGKA KONSEPSIONAL
Hoffmann, dkk, 2012: Skor A2DS2 merupakan alat yang valid untuk memprediksi pneumonia post stroke dan mungkin sebagai petunjuk pengawasan pada penderita stroke dengan risiko tinggi menderita pneumonia atau penatalak-sanaan profilaksis pneumonia.
Vermeij, dkk, 2009: Infeksi saluran kemih dan terutama pneumonia merupakan komplikasi yang serius pada penderita stroke. Komplikasi ini dilaporkan terjadi 5-65% pada penderita stroke akut. meningkatkan risiko kematian 3 kali lipat pada penderita stroke. independen berkaitan dengan pneumonia pada pasien stroke, dikarenakan usia tua berkaitan dengan kondisi medis komorbid dan gangguan menelan dan refleks batuk
Hubungan fibrilasi atrial dengan pneumonia ditunjukkan hanya pada studi Ovbiagele, dkk, 2006. Dimana fibrilasi atrial merupakan penyebab dari stroke kardioemboli, yang berkaitan dengan infark kortikal dan keparahan stroke yang lebih besar.
Penelitian Martino, dkk, 2005: disfagia juga merupakan prediktor dari terjadinya pneumonia pada penderita stroke, dimana penderita yang disfagia sangat rentan terjadinya aspirasi, sehingga risiko terjadinya pneumonia semakin besar.
Reid, dkk, 2008: pasien laki-laki memiliki risiko yang tinggi untuk stroke-associated pneumonia.
BAB III
METODE PENELITIAN
III.1. Tempat dan Waktu
Penelitian dilakukan di Departemen/SMF Neurologi FK USU/ RSUP. H.
Adam Malik Medan dari tanggal 19 September 2012 – 17 November 2012.
III.2. Subjek Penelitian
Subjek penelitian diambil dari populasi pasien rumah sakit. Penentuan
subjek penelitian dilakukan menurut metode sampling konsekutif.
III.2.1 Populasi Sasaran
Semua penderita stroke akut yang ditegakkan dengan pemeriksaan
klinis dan CT-Scan kepala.
III.2.2. Populasi Terjangkau
Semua penderita stroke akut yang dirawat di ruang rawat inap neurologi
FK USU / RSUP. H. Adam Malik Medan
III.2.3. Besar Sampel
Besar sampel dihitung dengan rumus: (34)
Zα√ P0 (1 – P0) + Zβ√ Pa (1 – Pa) 2
n = P0 – Pa
Zα = Deviat baku α (α = 0,05) => Zα = 1,96
P0 = Proporsi pneumonia dengan skor klinis
A2DS2 ==> 39,4% (Hoffmann, dkk, 2012)
P0 – Pa ==> Selisih proporsi minimal yang dianggap bermakna (25%)
Pa = Proporsi yang ditentukan peneliti
(P0 – 25% = 0,394 – 0,25 = 0,144)
Maka n = 32,17
~
minimal 32 orang.III.2.4. Kriteria Inklusi
1. Penderita stroke akut yang dirawat di ruang rawat inap RSUP H.
Adam Malik Medan dan telah dilakukan pemeriksaan klinis dan
CT-Scan kepala.
2. Memberikan persetujuan ikut serta dalam penelitian ini
III.2.5. Kriteria Eksklusi
1. Penderita stroke akut yang pada saat masuk telah menderita
pneumonia atau infeksi paru lainnya.
2. Penderita stroke akut yang telah mendapatkan antibiotik pada saat
masuk rumah sakit.
III.3. Batasan Operasional
1. Stroke adalah tanda-tanda klinis yang berkembang cepat akibat
gangguan fungsi otak fokal atau global, dengan gejala-gejala yang
berlangsung selama 24 jam atau lebih atau menyebabkan kematian,
tanpa adanya penyebab lain yang jelas selain vaskuler.(3,14)
2. Fase akut stroke adalah jangka waktu antara awal mula serangan
3. Pneumonia adalah peradangan dari parenkim paru yang disebabkan
oleh agen infekius (22) yang ditegakkan dengan kriteria The Center for
Disease Control (CDC-Atlanta) yang telah diadaptasi oleh PDPI
(Perhimpunan Dokter Paru Indonesia).(24,25)
4. Skor klinis A2DS2 adalah skor klinis yang dinilai pada saat penderita
stroke masuk ke rumah sakit (dalam fase akut), yang terdiri dari 10
poin untuk memprediksi pneumonia pada penderita stroke (Age (usia)
≥ 75 tahun = 1, Atrial Fibrillation = 1, Disfagia = 2, Sex (jenis kelamin)
laki-laki = 1 dan Stroke severity dinilai dengan NIHSS 0-4=0, 5-15=3,
≥ 16=5)).(6)
5. Atrial fibrilasi ditandai dengan ketidakteraturan kontraksi dari atrial,
dimana elektrokardiogram menunjukkan tidak adanya gelombang P
dengan fluktuasi yang cepat dan interval R-R yang tidak teratur.(35)
6. Disfagia adalah suatu gangguan menelan yang berkaitan dengan
kesulitan dalam memindahkan makanan/cairan dari mulut ke
lambung.(36) Disfagia dapat dideteksi dengan menggunakan screening
test untuk disfagia.(13)
7. Stroke severity dinilai dengan National Institute of Health Stroke Scale
(NIHSS). NIHSS merupakan pengkuran kuantitatif defisit neurologis
berkaitan dengan stroke yang dapat memprediksi outcome stroke
jangka panjang, terdiri dari 12 pertanyaan: tingkat kesadaran, respon
terhadap pertanyaan, respon terhadap perintah, gaze palsy,
pemeriksaan lapangan pandang, facial palsy, motorik, ataksia,
menunjukkan stroke ringan (mild), 5 – 15 stroke sedang (moderately
severe) dan ≥ 16 menunjukkan stroke berat (severe/ very severe).(6)
III.4 Rancangan Penelitian
Penelitian ini bersifat deskriptif dengan metode pengambilan data secara
potong lintang.
III.5. Pelaksanaan Penelitian
III.5.1. Instrumen Penelitian :
1. Head Computed Tomography Scan (CT Scan): CT Scan yang
digunakan adalah X-Ray CT System, merk Hitachi seri W 450.
2. Foto Toraks: menggunakan X-Ray merk Hitachi tipe P-O-105H-B dan
tipe PM 155VCII(U51).
3. Kultur darah: menggunakan reagen Bactec kemudian akan
diinkubasikan menggunakan Bactec 9050. Setelah bakteri tumbuh
dikultur di Mc Conkey atau Blood agar. Jenis bakteri dilihat
menggunakan mikroskop olympus optical model CH20BIMF200 dan
model 8MOI88.
4. Elektrokardiograf (EKG): yang digunakan tipe MAC 500 dengan
nomor seri 510003266.
III.5.2. Pengambilan Sampel
Semua penderita stroke akut yang masuk ke ruang rawat inap
neurologi RSUP. H. Adam Malik Medan telah ditegakkan dengan anamnese,
pemeriksaan fisik (toraks), pemeriksaan neurologis dan pemeriksaan CT Scan
kepala yang diambil secara konsekutif dan yang memenuhi kriteria inklusi dan
Kemudian diamati jika muncul tanda-tanda pneumonia maka ditegakkan
dengan kriteria The Center for Disease Control (CDC-Atlanta) yang telah
diadaptasi oleh PDPI (Perhimpunan Dokter Paru Indonesia).
III.5.3. Kerangka Operasional
Penderita Stroke
Anamnese
Pemeriksaan fisik (toraks) Pemeriksaan neurologis
Head CT Scan
Surat persetujuan ikut penelitian
Skor klinis A2DS2
Kriteria Eksklusi Kriteria Inklusi
III.5.4. Variabel yang Diamati
Variabel Bebas : Skor A2DS2
Variabel Terikat : Pneumonia
III.5.5. Analisa Statistik :
Data hasil penelitian akan dianalisa secara statistik dengan bantuan
program komputer Windows SPSS (Statistical Product and Science Service).
Analisa dan penyajian data dilakukan sebagai berikut :
a. Analisa deskriptif digunakan untuk melihat gambaran karakteristik
demografi yang disajikan dalam bentuk tabulasi.
b. Untuk melihat hubungan dan kekuatan hubungan antara skor klinis
A2DS2 dengan kejadian pneumonia pada penderita stroke akut
digunakan uji Lamda.
c. Untuk mengetahui hubungan masing-masing komponen skor klinis
A2DS2 (age/usia, atrial fibrilasi, disfagia, sex/jenis kelamin dan stroke
severity (NIHSS)) dengan kejadian pneumonia pada penderita
stroke akut digunakan uji Fisher.
III.5.6. Jadwal Penelitian
Penelitian akan dilaksanakan mulai tanggal 19 September 2012 – 17
November 2012.
Kegiatan Waktu
Persiapan 09 Agustus – 18 September 2012
Pengumpulan data 19 September – 17 November 2012
Analisis data 18 November – 24 November 2012
Penyajian laporan 01 Desember 201
III.5.7. Biaya Penelitian
Biaya pencetakan lembar pengumpulan data = Rp 200.000
Penulisan laporan penelitian = Rp 500.000
Jumlah = Rp 700.000
III.5.8. Personalia Penelitian
Peneliti Utama : dr. Chairil Amin Batubara, M.Ked (Neu.)
Pembimbing : 1. dr. Kiki M. Iqbal, Sp.S
2. dr. Kiking Ritarwan, MKT, Sp.S (K)
BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
IV.1. HASIL PENELITIAN
IV.1.1. Karakteristik Subjek Penelitian
Dari keseluruhan pasien stroke akut yang dirawat di ruang rawat inap
Neurologi FK USU/ RSUP. H. Adam Malik Medan pada periode September
hingga November 2012, terdapat 32 pasien stroke akut yang telah memenuhi
kriteria inklusi dan eksklusi sehingga diikutkan dalam penelitian.
Dari 32 orang penderita stroke akut yang ikut dalam penelitian, 18 orang
(56,2%) menderita stroke iskemik akut dan 14 orang (43,8%) stroke hemoragik.
Dari keseluruhan sampel 13 orang adalah pria (40,6%) dan sisanya 19 orang
(59,4%) adalah wanita. Rerata usia keseluruhan peserta 62,38 ± 12,02 dengan
rentang usia 42 tahun hingga 88 tahun. Kelompok usia yang terbanyak adalah
< 75 tahun yaitu sebanyak 25 orang (78,1%), sedangkan jumlah kelompok usia
≥ 75 tahun sebanyak 7 orang (21,9%).
Kemudian dari 32 orang subjek penelitian, suku yang terbanyak adalah
suku Batak yaitu 15 orang (46,9%), sedangkan yang paling sedikit adalah suku
Minang yang terdiri dari 1 orang (3,1%). Pekerjaan terbanyak ialah ibu rumah
tangga yaitu 15 orang (46,9%) dan wiraswasta yang paling sedikit dari
Sementara itu faktor risiko stroke yang paling banyak jumlah subjeknya
adalah hipertensi yaitu sebanyak 28 orang (87,5%) dan yang paling sedikit
adalah kelainan jantung (atrial fibrillation) yang berjumlah 1 orang (3,1%).
Dari segi skor A2DS2, rerata skor 6 ± 2,5. Dengan komponen yang terbanyak
menyumbang untuk skor A2DS2 ialah keparahan stroke yang berat (NIHSS > 16),
yaitu 20 orang (62,5%). Sementara itu komponen yang paling sedikit
menyumbang untuk skor tersebut ialah fibrilasi atrial dengan jumlah 1 orang
(3,1%). Keseluruhan gambaran karakteristik sampel yang diperoleh dapat dilihat
pada tabel 1.
IV.1.2 Hubungan skor klinis A2DS2 terhadap kejadian pneumonia pada
penderita stroke iskemik
Untuk mendapatkan hubungan antara skor A2DS2 dengan kejadian/
insidens pneumonia pada penderita stroke akut digunakan uji Lamda, dan
didapatkan hasil ada hubungan skor klinis A2DS2 terhadap kejadian pneumonia
pada penderita stroke akut. Hubungan yang didapat ialah searah (positif) dan
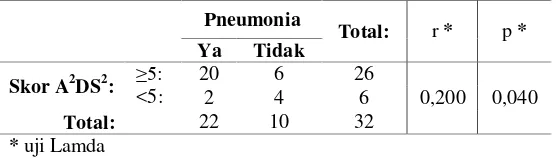
signifikan, serta mempunyai kekuatan korelasi yang lemah (p = 0,04 ; r = 0,200).
Hasil analisa dapat dilihat pada tabel 2 berikut:
Tabel 2: Hubungan skor A2DS2 dengan insidens pneumonia pada penderita stroke
IV.1.3. Nilai sensitifitas dan spesifisitas dari skor klinis A2DS2
Untuk mendapatkan nilai sensitifitas dan spesifisitas dari skor A2DS2
dalam memprediksi terjadinya pneumonia pada penderita stroke akut dapat
dihitung dengan rumus: sensitifitas = a/(a+c) dan spesifisitas = d/(b+d) atau
dengan program SPSS menggunakan prosedur Receiver Operating
Characteristic. Adapun untuk menentukan titik potong kurvanya dilakukan
dengan bantuan program Microsoft Office Excel. Hasilnya didapati titik potong
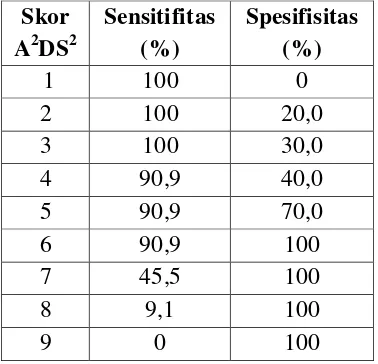
di antara skor A2DS2 5 dan 6. Sensitifitas 90,9% dan spesifisitas 70% didapati untuk skor ≥ 5, serta sensitifitas 90,9% dan spesifisitas 100% untuk skor ≥ 6.
Hal ini dapat dilihat pada tabel 3 dan grafik 1 berikut:
Tabel 3. Nilai sensitifitas dan spesifisitas masing-masing dari skor A2DS2
Skor A2DS2
Sensitifitas (%)
Spesifisitas (%)
1 100 0
2 100 20,0
3 100 30,0
4 90,9 40,0
5 90,9 70,0
6 90,9 100
7 45,5 100
8 9,1 100
Grafik 1. Titik potong kurva skor A2DS2
IV.1.4. Hubungan tiap komponen skor A2DS2 terhadap kejadian
pneumonia pada penderita stroke akut.
Skor klinis A2DS2 terdiri dari komponen age (usia), atrial fibrillation
(fibrilasi atrial), disfagia, seks dan stroke severity (keparahan stroke).
Hubungan usia dengan kejadian pneumonia pada penderita stroke akut
diperoleh dengan uji Fisher dan didapati tidak ada hubungan antara usia
dengan kejadian pneumonia pada penderita stroke akut (p = 0,387). Hasil
dapat dilihat pada tabel 4. Adapun hubungan fibrilasi atrial dengan kejadian
pneumonia tidak dapat diuji karena jumlah sampel yang menderita fibrilasi atrial
hanya 1 orang.
Tabel 4. Hubungan usia dengan kejadian pneumonia pada penderita
stroke akut
Pneumonia
Total: p *
Ya Tidak
Age (usia) : ≥75: <75:
6 1 7
0,387
16 9 25
Total : 22 10 32
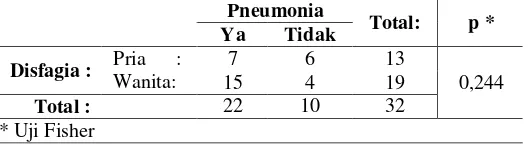
Hubungan antara disfagia dengan kejadian pneumonia pada penderita
stroke akut diperoleh dengan uji Fisher dan didapat hubungan yang bermakna
antara keduanya (p = 0,001). Dapat dilihat pada tabel 5:
Tabel 5. Hubungan disfagia dengan kejadian pneumonia pada penderita
stroke akut
Kemudian hubungan antara seks dengan kejadian pneumonia pada penelitian
ini diperoleh dengan uji Lamda, dan didapati tidak ada hubungan antara
keduanya (p = 0,244). Dapat dilihat pada tabel 6:
Tabel 6. Hubungan seks dengan kejadian pneumonia pada penderita stroke akut
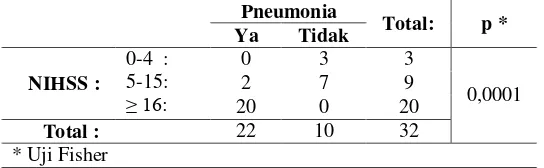
Keparahan stroke yang dinilai dengan NIHSS memiliki hubungan yang
Tabel 7. Hubungan keparahan stroke (NIHSS) dengan kejadian pneumonia
pada stroke akut
IV.2 PEMBAHASAN
IV.2.1 Karakteristik Demografi Subjek Penelitian
Dari hasil penelitian ini didapati 32 orang penderita stroke akut yang ikut
dalam penelitian, 18 orang (56,2%) menderita stroke iskemik akut dan 14 orang
(43,8%) stroke hemoragik. Hal ini berbeda dengan penelitian Hoffmann, dkk,
2012 dimana jumlah sampel yang jauh lebih besar dan hanya pada stroke
iskemik saja dilakukan.(6)
Dari keseluruhan sampel 13 orang adalah pria (40,6%) dan sisanya 19
orang (59,4%) adalah wanita. Rerata usia keseluruhan peserta 62,38 ± 12,02
dengan rentang usia 42 tahun hingga 88 tahun. Kelompok usia yang terbanyak
Sementara itu dari penelitian ini, faktor risiko stroke yang paling banyak
jumlah subjeknya adalah hipertensi yaitu sebanyak 28 orang (87,5%) dan yang
paling sedikit adalah kelainan jantung (atrial fibrillation) yang berjumlah 1 orang
(3,1%). Hasil ini mendukung penelitian Hoffmann, dkk, 2012 yang juga
mendapati faktor risiko terbanyak ialah hipertensi sebesar 85,9% dan yang
paling sedikit ialah fibrilasi atrial sebesar 28,3%.(6)
IV.2.2. Hubungan tiap komponen skor A2DS2 terhadap kejadian
pneumonia pada penderita stroke akut.
Penelitian dengan menggunakan skor klinis A2DS2 dalam memprediksi
terjadinya pneumonia pada penderita stroke baru dilakukan oleh Hoffmann,
dkk, 2012. Penelitian mereka mendapati nilai cut off point antara 4 dan 5,
dimana nilai skor ≥ 4 memiliki sensitifitas 91% dan spesifisitas 57%. Sedangkan
nilai skor ≥ 5 mempunyai sensitifitas 83% dan spesifisitas 72%.(6) Pada
penelitian ini didapati hubungan yang bermakna antara skor klinis A2DS2
terhadap kejadian pneumonia, hubungan didapati searah dengan kekuatan
hubungan yang lemah (p = 0,04 ; r = 0,200). Hasil penelitian ini mendapatkan
nilai cut off point antara 5 dan 6. Dimana sensitifitas 90,9% dan spesifisitas
70% didapati untuk skor ≥ 5, serta sensitifitas 90,9% dan spesifisitas 100%
untuk skor ≥ 6.
Terdapat dua cara untuk menentukan titik potong (cut off point).
Pertama, titik potong ditentukan secara klinis. Kedua, titik potong ditentukan
secara statistik. Penentuan titik potong secara klinis merupakan penentuan titik
kepentingan klinis. Apabila akan digunakan untuk tujuan screening, tentunya
dipilih titik potong yang mempunyai nilai sensitifitas yang tinggi. Akan tetapi,
apabila akan digunakan sebagai tahap akhir diagnosis, ditetapkan titik potong
dengan nilai spesifisitas yang tinggi.(39) Pada penelitian ini diharapkan skor
A2DS2 dapat digunakan sebagai penilaian awal pada saat pasien stroke masuk,
untuk memprediksi terjadinya pneumonia di fase akut (screening). Dengan
demikian dipakailah titik potong dengan nilai sensitifitas yang tinggi yaitu
90,9%, yang berada antara skor 4, 5 atau 6. Nilai 4 sebaiknya dipilih
dikarenakan dengan skor 4 (batas skor terkecil) sudah didapati kemungkinan
terjadinya pneumonia sebesar 90,9%. Diharapkan dengan screening yang lebih
awal, sesegera mungkin dapat dilakukan pencegahan pneumonia yang
adekuat.
Komponen yang membentuk skor klinis A2DS2 terdiri dari age (usia),
atrial fibrillation (fibrilasi atrial), disfagia, seks dan stroke severity (keparahan
stroke). Hubungan usia dan seks dengan kejadian pneumonia pada penderita
stroke akut tidak signifikan. Sementara hubungan fibrilasi atrial dengan
kejadian pneumonia tidak dapat dinilai karena jumlah sampel yang hanya 1
orang. Adapun hubungan disfagia dan keparahan stroke (NIHSS) mempunyai
hubungan yang signifikan.
Usia tua mempunyai hubungan dengan pneumonia post-stroke
dikarenakan pada dasarnya usia lanjut/ tua berkaitan dengan keadaan-keadan
medis komorbid dan gangguan menelan dan refleks batuk.(27) Pada penelitian
Hoffmann, dkk, 2012 didapati hubungan antara usia dengan kejadian
hubungan tersebut tidak signifikan. Hal ini dimungkinkan karena jumlah sampel
pada penelitian Hoffmann, dkk tersebut didapati pebandingan persentasi usia ≥
75 dengan < 75 tahun (43,2% : 56,7% = 0,76) dengan rerata usia 71,2 ± 13,1
lebih besar dibandingkan pada penelitian ini (21,9% : 78,1% = 0,28) dengan
rerata usia yang lebih muda 62,38 ± 12,02.
Pada penelitian ini disfagia memiliki hubungan yang signifikan (p =
0,001) dengan kejadian pneumonia pada penderita stroke akut. Hal ini
mendukung penelitian Hoffman, dkk, 2012, yang juga mendapati hubungan
yang signifikan antara keduanya. Dan penelitian Martino, dkk, 2005 juga
mendapati peningkatan risiko pneumonia 3 kali pada penderita stroke dengan
disfagia. Penderita disfagia rentan untuk aspirasi sehingga merupakan faktor
risiko yang kuat terjadinya pneumonia.(30)
Jenis kelamin pria merupakan prediktor pneumonia post-stroke,
penelitian Reid, dkk, 2008 menunjukkan pasien pria berisiko lebih tinggi
mendapat pneumonia post-stroke.(28) Hal ini mungkin berkaitan dengan
prevalensi merokok dan penyakit paru yang sebelumnya diderita lebih tinggi
pada pria. Namun penelitian lain tidak mendapatkan hasil yang demikian.(6)
Pada penelitian ini tidak dijumpai hubungan yang bermakna antara jenis
kelamin dan kejadian pneumonia. Pengaruh perbedaan seks pada infeksi
post-stroke memerlukan penelitian lebih lanjut.(6)
Keparahan stroke (NIHSS) pada penelitian ini memiliki hubungan yang
signifikan (p = 0,0001) terhadap kejadian pneumonia pada penderita stroke
skor NIHSS berkaitan dengan penurunan kesadaran dan penurunan refleks
BAB V
KESIMPULAN
Didapati hubungan positif yang signifikan, dengan kekuatan hubungan
yang lemah antara skor A2DS2 terhadap kejadian pneumonia pada penderita
stroke akut, dan skor ini memiliki sensitifitas dan spesifisitas yang tinggi dalam
memprediksi pneumonia post-stroke.
Adapun komponen yang memberikan kontribusi yang besar pada skor
ini dalam memprediksi pneumonia ialah disfagia dan nilai skor NIHSS yang
tinggi. Penelitian prospektif yang lebih lanjut dengan jumlah subjek yang lebih
DAFTAR PUSTAKA
1. Nasution D. Strategi Pencegahan Stroke Primer. Pidato Pengukuhan
Jabatan Guru Besar Tetap Neurologi FK USU. Medan: Universitas
Sumatera Utara, 2007.
2. Soertidewi L, Misbach J. Epidemiologi Stroke. Dalam: Misbach J, Soertidewi
L, Jannis J. (Ed.). Stroke, aspek diagnostik, patofisiologi, manajemen.
Jakarta: Badan Penerbit FK UI, 2011.
3. Kelompok Studi Serebrovaskuler dan Neurogeriatri PERDOSSI. Konsensus
Nasional Pengelolaan Stroke di Indonesia. Jakarta: PERDOSSI, 1999.
4. Misbach J. Pandangan Umum Mengenai Stroke. Dalam : Rasyid A dan
Soertidewi L (Ed.). Unit stroke, manajemen stroke secara komprehensif.
Jakarta: Balai Penerbit Universitas Indonesia, 2007.
5. Heuschmann PU, Wiedmann S, Wellwood I, Rudd A, Di Carlo A, Bejot Y, et
al. Three-month stroke outcome: the European Registers of Stroke (EROS)
investigators. Neurology. 2010;43:458–463.
6. Hoffmann S, Malzahn U, Harms H, Koennecke HC, Berger K, Kalic M, et al.
Development of a Clinical Score (A2DS2) to Predict Pneumonia in Acute
Ischemic Stroke. Stroke. 2012;43:00-00.
7. Balami JS, Chen RL, Grunwald IQ, Buchan AM. Neurological complications
of acute ischaemic stroke. Lancet Neurol. 2011;10:357–371.
8. Kumar S, Selim MH, Caplan LR. Medical complications after stroke.Lancet
9. Vermeij FH, Reimer WJMS, Man PD, Oostenbrugge RJV, Franke CL, Jong
GD, et al. Stroke-Associated Infection Is an Independent Risk Factor for
Poor Outcome after Acute Ischemic Stroke: Data from the Netherlands
Stroke Survey. Cerebrovasc Dis 2009;27:465–471.
10. Koennecke HC, Belz W, Berfelde D, Endres M, Fitzek S, Hamilton F, et al.
Factors influencing in-hospital mortality and morbidity in patients treated on
a stroke unit. Neurology. 2011;77:965–972.
11. Chumbler NR, Williams LS, Wells CK, Lo AC, Nadeau S, Peixoto AJ, et al.
Derivation and validation of a clinical system for predicting pneumonia in
acute stroke. Neuroepidemiology. 2010;34:193–199.
12. Sellars C, Bowie L, Bagg J, Sweeney MP, Miller H, Tilston J, et al. Risk
factors for chest infection in acute stroke: a prospective cohort study Stroke.
2007;38:2284–2291.
13. Scottish Intercollegiate Guidelines Network. Management of patients with
stroke: identification and management of dysphagia. A national clinical
guideline. 2010.
14. Gofir A. Definisi Stroke, Anatomi Vaskularisasi Otak dan Patofisiologi
Stroke. Dalam: Indera, Noer A, Utomo AB. (Ed.). Manajemen stroke,
evidence based medicine. Jakarta: 2009.
15. Sjahrir H. Stroke Iskemik. Medan: Yandira Agung, 2003.
16. Caplan LR. Caplan’s Stroke: A Clinical Approach, Fourth Edition.
17. Howard G, Howard FG. Stroke Epidemiology. In : Goldstein LB (Ed.). A
primer on stroke prevention and treatment, an overview based on AHA/ ASA
guidelines. p: 3-10. USA: Wiley-Blackwell, 2009.
18. Misbach J, Jannis J. Diagnosis Stroke. Dalam: Misbach J, Soertidewi L,
Jannis J. (Ed.). Stroke, aspek diagnostik, patofisiologi, manajemen. Jakarta:
Badan Penerbit FK UI, 2011.
19. Adams HPJ, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL,
Marsh EE. 1993. Classification of subtype of acute ischemic stroke:
definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in
Acute Stroke Treatment. Stroke.;24:35–41.
20. Becker JU, Wira CR, Arnold JL. Stroke, Ischemic. Available from:
http://emedicine.medscape.com/article/793904. Cited at:11/17/2010
21. Misbach J, Soertidewi L. Anatomi Pembuluh Darah Otak dan Patofisiologi
Stroke. Dalam: Misbach J, Soertidewi L, Jannis J. (Ed.). Stroke, aspek
diagnostik, patofisiologi, manajemen. Jakarta: Badan Penerbit FK UI, 2011.
22. Rotstein C, Evans G, Born A, Grossman R, Light RB, Magder S, et al.
Clinical practice guidelines for hospital-acquired pneumonia and
ventilator-associated pneumonia in adults. AMMI Canada Guidelines. Can J Infect Dis
Med Microbiol 2008;19(1):19-53.
23. Marrie TJ, Campbell GD, Walker DH, Low DE. Pneumonia. In: Kasper DL,
Fauci AS, Longo DL, Braunwald E, Hauser SL and Jameson JL (Ed.).
Harrison’s principles of internal medicine. New York: McGraw-Hill, 2005.
24. Perhimpunan Dokter Paru Indonesia (PDPI). Pneumonia Nasokomial,
25. Perhimpunan Dokter Paru Indonesia (PDPI). Pneumonia Komuniti,
Pedoman Diagnosis dan Penatalaksanaan di Indonesia. PDPI, 2003.
26. Pokdi Stroke Perhimpunan Dokter Spesialis Saraf Indonesia (PERDOSSI).
Guideline Stroke, Tahun 2011. Jakarta: PERDOSSI, 2011.
27. Petroianni A, Ceccarelli D, Conti V, Terzano C. Aspiration pneumonia.
Pathophysiological aspects, prevention and management. A
review.Panminerva Med. 2006;48:231–239.
28. Reid JM, Dai D, Gubitz GJ, Kapral MK, Christian C, Phillips SJ. Gender
differences in stroke examined in a 10-year cohort of patients admitted to a
Canadian teaching hospital. Stroke. 2008;39:1090–1095.
29. Perry L, Love CP. Screening for dysphagia and aspiration in acute stroke: a
systematic review. Dysphagia. 2001;16:7–18.
30. Martino R, Foley N, Bhogal S, Diamant N, Speechley M, Teasell R.
Dysphagia after stroke: incidence, diagnosis, and pulmonary
complications.Stroke. 2005;36:2756–2763.
31. Ovbiagele B, Hills NK, Saver JL, Johnston SC. Frequency and determinants
of pneumonia and urinary tract infection during stroke hospitalization. J
Stroke Cerebrovasc Dis. 2006;15:209–213.
32. Schwammenthal Y, Bornstein N, Schwammenthal E, Schwartz R,Goldbourt
U, Tsabari R, et al. Relation of effective anticoagulation in patients with atrial
fibrillation to stroke severity and survival (from the National Acute Stroke
33. Daniels SK, Anderson JA and Willson PC. Valid Items for Screening
Dysphagia Risk in Patients With Stroke : A Systematic Review. Stroke.
2012;43:892-897.
34. Basuki N. A. Perhitungan Besar Sampel. Diunduh dari:
http://www.scribd.com/doc/49889615/PENGHITUNGAN-BESAR-SAMPEL.
Dikutip pada: 10/09/2012.
35. Blayer FL.Atrial Fibrillation. In: Schmitz PG, Martin KJ, Miller DD. (Ed.).
Internal medicine, just the facts. USA: Mc-Graw Hill, 2008.
36. Heart and Stroke Foundation of Ontario. Management of Dysphagia in
Acute Stroke, An Educational Manual for the Dysphagia Screening
Professional. Toronto: Heart and Stroke Foundation of Ontario, 2006.
37. Meyer BC, Hemmen TM, Jackson CM and Lyden PD. Modified National
Institute of Health Stroke Scale for Use in Stroke Clinical Trials : Prospective
Reliability and Validity. Stroke. 2002.33:1261-1266.
38. Soertidewi L. Pemantauan Dengan Skala Stroke. Dalam: Misbach J,
Soertidewi L, Jannis J. (Ed.). Stroke, aspek diagnostik, patofisiologi,
manajemen. Jakarta: Badan Penerbit FK UI, 2011.
39. Dahlan MS. Seri Evidence Based Medicine 5. Penelitian Diagnostik.
Dasar-dasar Teoritis dan Aplikasi dengan Program SPSS dan Stata. Jakarta:
LAMPIRAN 1
LEMBAR PERSETUJUAN SETELAH PENJELASAN ( Informed Consent )
Saya yang bertanda tangan di bawah ini :
Nama :
Umur :
Jenis Kelamin : Pekerjaan :
Alamat :
dengan ini menyatakan dengan sesungguhnya telah memberikan PERSETUJUAN
untuk ikut dalam penelitian: ”Hubungan Skor Klinis A2
DS2 (Age, Atrial Fibrillation, Dysphagia, Sex and Stroke Severity) Terhadap Kejadian Pneumonia Pada Penderita Stroke Akut.” dan dilakukan pemeriksaan foto toraks serta kultur darah terhadap diri/suami/istri/ ayah/ ibu / ___________________ saya :
Nama :
Umur :
Jenis Kelamin : Pekerjaan :
LAMPIRAN 2
Status Perkawinan: Kawin / Tidak kawin
Nomor MR :………..
Heart Rate : ………x/menit (reguler/ireguler)
Nadi : ………x/menit (reguler/ireguler)
5. Waktu antara saat serangan stroke sampai di RS :………jam…………hari
6. Riwayat infeksi paru/infeksi lainnya :………
7. Pemeriksaan Klinis Traktus Respiratorius :………
B. Setelah Masuk Rumah Sakit
1. Kesadaran : □ CM □ Apatis □ Somnolens □ Sopor □ Koma
SKG : ………
Tekanan Darah : ………mmHg
Heart Rate : ………x/menit (reguler/ireguler)
Nadi : ………x/menit (reguler/ireguler)
Pernafasan : ………x/menit
Temperatur : ………ºC
2. Waktu mulai terjadi infeksi paru (pneumonia) hari ke : ……… 3. Infeksi lain (infeksi saluran kemih, dll) : ...
4. Pemeriksaan Klinis Traktus Respiratorius :……….
LAMPIRAN 3
NATIONAL INSTITUTE OF HEALTH STROKE SCALE (NIHSS)
Hari : ke-0 ke-14
1. a. Derajat Kesadaran Skor : ....… ….... 0 = sadar penuh
1 = somnolen (tidak sadar, tetapi bangun dengan stimulasi minimal) 2 = stupor (memerlukan stimulasi berulang untuk bangun)
3 = koma
1. b. Menjawab Pertanyaan (pasien menyebut bulan sekarang .…... ...…. dan umurnya)
0 = kedua jawaban benar
1 = satu jawaban benar / tidak bisa bicara karena ETT atau disartria 2 = kedua jawaban salah / afasia / stupor
1. c. Perintah : minta pasien untuk membuka dan menutup mata
dan mengepal/membuka kepalan tangannya pada sisi sehat ... ……
1 = gerakan abnormal hanya pada satu mata
2 = deviasi konyugat yang kuat atau paresis konyugat total pada kedua mata
3. Lapangan pandang pada tes konfrontasi ……. ....…
0 = tidak ada gangguan (lapangan pandang baik) 1 = kwadranopia
2 = hemianopia total
3 = hemianopia bilateral (buta kortikal)
4. Paresis wajah : minta pasien menunjukkan gigi atau mengangkat
alis dan menutup mata ….… .……
0 = normal (gerakan simetris)
1 = paresis ringan (sudut nasolabial rata, asimetri saat senyum) 2 = paresis parsial (total paralise dari wajah bagian bawah) 3 = paresis total (komplit paralise dari satu atau kedua sisi /
tidak ada gerakan wajah pada bagian atas dan bawah)
Hari : ke-0 ke-14
5. Fungsi Motorik Lengan Kanan Skor : ……. ……
0 = tidak ada simpangan (OS disuruh angkat dua lengannya selama 10 detik)
1 = lengan menyimpang ke bawah selama 10 detik
2 = lengan terjatuh ke kasur atau badan atau tidak dapat diluruskan secara penuh 3 = tidak dapat melawan gravitasi
4 = tidak ada gerakan
X = tidak dapat diperiksa (amputasi / sendi menyatu)
6. Fungsi motorik lengan kiri (idem nomor 5) …… ……
7. Fungsi Motorik Tungkai Kanan .…. .……
0 = tidak ada simpangan (OS disuruh angkat dua kakinya bergantian selama 10 detik)
1 = kaki menyimpang ke bawah selama 10 detik
2 = kaki terjatuh ke kasur atau badan atau tidak dapat diluruskan secara penuh
3 = tidak dapat melawan gravitasi 4 = tidak ada gerakan
X = tidak dapat diperiksa (amputasi / sendi menyatu)
8. Fungsi Motorik Tungkai Kiri (idem nomor 7) ……. .……
9. Ataksia Anggota Badan ……. .……
0 = tidak ada ataksia
1 = ataxia pada satu ekstremitas
2 = ataxia pada dua atau lebih ekstremitas 3 = tidak dapat diperiksa
10. Sensorik (gunakan jarum untuk memeriksa lengan,
tungkai, badan, dan wajah, bandingkan sisi demi sisi) ……. ..…… 0 = normal
1 = defisit parsial yaitu merasa tapi berkurang
2 = defisit berat yaitu tidak merasa atau terdapat gangguan bilateral
11. Bahasa terbaik (minta pasien menjelaskan gambar atau nama) ……. ……
3 = tidak dapat diperiksa (intubasi atau hambatan fisik lain)
Hari : ke-0 ke-14
13. Neglect / tidak ada atensi Skor :……. ……
0 = tidak ada 1 = parsial 2 = total
Total ……. .……
Stroke severity: 0 – 4 = stroke ringan (mild)
5 – 15 = sedang (moderately severe) ≥ 16 = berat (severe/ very severe)
Dikutip dari:
1. Soertidewi L. Pemantauan Dengan Skala Stroke. Dalam: Misbach J, Soertidewi L, Jannis J. (Ed.). Stroke, aspek diagnostik, patofisiologi, manajemen. Jakarta: Badan Penerbit FK UI, 2011. 2. Hoffmann S, Malzahn U, Harms H, Koennecke HC, Berger K, Kalic M, et al. Development of a
SCREENING TEST DISFAGIA
Penderita dapat didudukkan dan sadar ≥ 15 menit ?
Penderita tidak boleh diberi makanan/minuman per oral Pasang NGT dan beri diet via NGT → (TES (+))
Segera bersihkan rongga mulut penderita.
Dudukkan penderita dan beri sesendok air sebanyak 3 kali. diberikan, apakah ada tanda-tanda berikut:
Penderita tidak boleh diberi makanan/minuman per oral Pasang NGT dan beri diet via NGT → (TES (+))
Penderita tidak boleh diberi makanan/minuman per oral Pasang NGT dan beri diet via NGT → (TES (+))
Dikutip dari: Scottish Intercollegiate Guidelines Network. Management of patients with stroke: identification and management of dysphagia. A national clinical guideline. 2010.
SKOR KLINIS
A
2DS
2Variabel Klinis Poin Penilaian Nilai Didapat
Age (Usia) < 75 tahun ≥ 75 tahun = 0 = +1
Atrial fibrillation (-) = 0
(+) = +1
Disfagia (-) = 0
(+) = +2
Sex (Jenis Kelamin) Perempuan = 0
Laki-laki = +1
Stroke severity (NIHSS)
0 – 4 = 0 5 – 15 = +3 ≥ 16 = +5
Nilai Total :
NIHSS: National Institutes of Health Stroke Scale