PERBANDINGAN KEJADIAN MUAL MUNTAH PADA
PEMBERIAN TRAMADOL SUPPOSITORI 100 mg DAN
TRAMADOL INTRAVENA 100 mg SEBAGAI
ANALGETIK PASKA BEDAH PADA OPERASI
EKSTREMITAS BAWAH DENGAN SPINAL ANESTESI
OLEH
ADHI SETIA PUTRA
NIM 087114009
TESIS
Tesis Ini Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar
Magister Klinik - Spesialis Anestesiologi Program Pendidikan Dokter Spesialis Anestesiologi dan Terapi Intensif
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN/SMF ANESTESIOLOGI DAN TERAPI INTENSIF
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA/
RSUP H. ADAM MALIK MEDAN
Telah diuji pada Tanggal
: 17 Desember 2013
PANITIA PENGUJI TESIS
1.
Prof.dr. Achsanuddin Hanafie, SpAn. KIC. KAO
NIP. 19520826 198102 1 003
2.
dr. Hasanul Arifin, SpAn. KAP. KIC
NIP. 19510423 197902 1 001
3.
Dr. dr. Nazaruddin Umar, SpAn. KNA
NIP.19510712 198103 1002
PERBANDINGAN KEJADIAN MUAL MUNTAH PADA
PEMBERIAN TRAMADOL SUPPOSITORI 100 mg DAN
TRAMADOL INTRA VENA 100 mg SEBAGAI ANALGETIK
PASKA BEDAH PADA OPERASI EKSTREMITAS BAWAH
DENGAN SPINAL ANESTESI
TESIS
Oleh
ADHI SETIA PUTRA NIM 087114009
Pembimbing I
:
dr. CHAIRUL M. MURSIN, SpAn. KAO
Pembimbing II
:
dr. SOEJAT HARTO, SpAn, KAP
Tesis Ini Diajukan Untuk Memperoleh Gelar Magister Kedokteran Klinik
di Bidang Anestesiologi dan Terapi Intensif pada Fakultas Kedokteran
Universitas Sumatera Utara
PROGRAM MAGISTER KLINIK – SPESIALIS
DEPARTEMEN / SMF ANESTESIOLOGI DAN TERAPI INTENSIF
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA /
2.6 Klasifikasi Nyeri……….. 13
2.6.1 Nyeri Akut dan Kronik………. 13
2.6.2 Nyeri Neuropatik……….. 14
2.6.3 Nyeri Viseral………. 14
2.6.4 Nyeri Somatik……….. 15
2.7 Anatomi Fisiologi Rektum……….. 16
2.8 Tramadol……….. 16
2.8.1 Efek Terhadap Sistem Pernafasan……… 17
2.8.2 Efek Terhadap CNS……….. 17
2.8.3 Efek Terhadap Gastrointestinal………. 18
2.8.4 Farmakokinetik dan Farmakodinamik……… 18
2.9 PONV……… 19
2.9.1 Anatomi dan patofisiologi mual dan muntah……….. 19
2.10 Kerangka teori……….. 21
3.4 Kriteria Inklusi, Eklusi dan Putus uji ……….. 24
3.5 Estimasi Besar Sampel……… 24
3.6 Cara Kerja……….. 25
3.7 Identifikasi Variabel……… 26
3.8 Rencana manjemen dan analisa data……….. 27
3.9 Definisi operasional……… 27
BAB IV Hasil Penelitian
4.1Karakteristik Umum………. 30
4.2 Nilai VAS……… 32
4.3 Mual………. 32
4.7 Muntah……… 33
BAB V Pembahasan………... 35
BAB VI Kesimpulan dan Saran 6.1 Kesimpulan………. 38
6.2 Saran……… 38
Daftar Pustaka……… 39
DAFTAR GAMBAR
Gambar 1 : Pain Pathway……….. 12
Gambar 2 : Kerangka Teori………... 21
Gambar 3 : Kerangka Konsep………... 22
DAFTAR LAMPIRAN
Lampiran 1. Riwayat Hidup Peneliti……… 42
Lampiran 2. Jadwal Penelitian………. 43
Lampiran 3 Lembar penjelasan mengenai penelitian………... 44
Lampiran 4 Lembar persetujuan……… 45
Lampiran 5 Lembar observasi pasien……….... 46
Lampiran 6. Rencana Anggaran Penelitian... 47
Lampiran 7 Persetujuan komite etik... 48
Lampiran 8 Daftar Data pasien... ... 49
DAFTAR TABEL
Tabel 1 : Karakteristik Umum….……… 31
Tabel 2 : Distribusi nilai VAS……….. 32
Tabel 3 : Distribusi kejadian mual……… 32
Kata Pengantar
Dengan mengucapkan Bismillahirrahmanirrahim, saya sampaikan rasa syukur kehadirat Allah SWT karena dengan rahmat dan karunia-Nya saya dapat menyelesaikan penelitian ini sebagai syarat untuk memperoleh spesialis dalam bidang Anestesiologi dan Terapi Intensif Fakultas Kedokteran Universitas Sumatera Utara/ RSUP H. Adam Malik Medan.
Saya menyadari bahwa tulisan ini jauh dari sempurna baik isi maupun bahasanya, namun demikian saya berharap bahwa tulisan ini dapat menambah perbendaharaan bacaan tentang perbandingan kejadian mual muntah pada pemberian tramadol suppositori 100 mg dan tramadol intra vena 100 mg sebagai analgetik paska bedah pada operasi ekstremitas bawah dengan spinal anestesi.
Dengan penuh rasa hormat, saya mengucapkan terima kasih dan penghargaan yang setinggi-tingginya kepada dr. Chairul M. Mursin, SpAn, KAO dan dr. Soejat Harto SpAn, KAP sebagai pembimbing tesis saya, dimana telah banyak memberikan petunjuk, perhatian serta bimbingan sehingga saya dapat menyelesaikan tesis ini tepat pada waktunya.
Yang terhormat Prof. dr. Achsanuddin Hanafie, SpAn. KIC. KAO sebagai Kepala Departemen Anestesiologi dan Terapi Intensif FK-USU/RSUP H. Adam Malik, dr. Hasanul Arifin, SpAn. KAP. KIC sebagai Ketua Program Studi Anestesiologi dan Terapi Intensif, DR. dr. Nazaruddin Umar, SpAn. KNA sebagai Sekretaris Departemen Anestesiologi dan Terapi Intensif serta dr. Akhyar Hamonangan Nasution, SpAn. KAKV sebagai Sekretaris Program Studi Anestesiologi dan Terapi Intensif yang telah banyak memberi petunjuk, pengarahan serta nasehat dan keikhlasan telah mendidik selama saya menjalani program ini sebagai guru bahkan orangtua, selama saya mengikuti pendidikan di Departemen Anestesiologi dan Terapi Intensif FK-USU/RSUP H. Adam Malik Medan.
Wijaya, SpAn ; dr. M. Ihsan, SpAn. KMN ; dr. Guido M. Solihin, SpAn ; dr. Qodri F. Tanjung, SpAn. KAKV ; dr. Rommy F. Nadeak, SpAn ; dan dr. Rr. Shinta Irina, SpAn ; yang telah banyak memberikan bimbingan dalam bidang ilmu pengetahuan di Bidang Anestesiologi dan Terapi Intensif, baik secara teori maupun keterampilan sehingga menimbulkan rasa percaya diri, baik dalam bidang keahlian maupun pengetahuan umum lainnya yang kiranya sangat bermanfaat bagi saya di kemudian hari.
Ucapan terima kasih sebesar-besarnya saya ucapkan kepada kedua orang tua saya tercinta, Ayahanda Drs H. Ali Syafril dan Ibunda Hj. Suyati yang dengan segala upaya telah mengasuh, membesarkan dan membimbing dengan penuh kasih sayang semenjak kecil hingga saya dewasa agar menjadi anak yang berbakti kepada kedua orangtua, agama, bangsa dan negara. Dengan memanjatkan doa kehadirat Allah SWT ampunilah dosa kedua orangtua saya serta sayangilah mereka sebagaimana mereka menyayangi saya semenjak kecil. Terima kasih juga saya tujukan kepada kedua mertua saya H. Syamsuri dan Hj. Rukiati, dan kepada saudara-saudara saya dan kerabat yang telah memberikan dorongan semangat selama saya menjalani pendidikan ini.
Kepada istriku tercinta Winda Purwanti S.Pd dan anakku tersayang Aisyah Miftah Atstsarwaa yang selalu menyayangi serta dengan penuh cinta kasih mendampingi saya selama ini. Tiada kata yang lebih indah diucapkan selain ucapan terima kasih yang setulus-tulusnya atas pengorbanan, kesabaran, ketabahan dan dorongan semangat yang tiada henti-hentinya, sehingga dengan ridho Allah SWT akhirnya kita sampai pada saat yang berbahagia ini.
Kepada seluruh kerabat dan handai taulan yang tidak dapat saya sebutkan satu persatu, yang telah memberikan bantuan, saya ucapkan terima kasih yang sebesar-besarnya.
Yang tercinta dan tersayang teman-teman sejawat peserta pendidikan keahlian Anestesiologi dan Terapi Intensif terutama dr Andriamuri Prima Putra lubis SpAn, dr Aldryn AA SpAn, dr. Boyke Martin Simbolon SpAn, dr. Kulsum SpAn, dr. Andri Faizal Lubis SpAn, dr.T M Puteh, dr Boynardo Simamora, dr Raka Jati, dr. M H Pane, dan teman-teman lain yang tidak bisa saya sebutkan namanya disini, yang telah bersama-sama baik dalam suka maupun duka, saling membantu sehingga terjalin rasa persaudaraan yang erat dengan harapan teman-teman lebih giat lagi sehingga dapat menyelesaikan studi ini. Semoga Allah SWT selalu memberkahi kita semua.
Mina Kota Medan yang telah banyak membantu dan banyak kerjasama selama saya menjalani pendidikan ini.
Dan saya ucapkan banyak terima kasih kepada seluruh pasien yang secara sukarela berperan serta didalam penelitian ini dan semua pihak yang telah banyak membantu yang tidak bisa saya sebutkan satu persatu disini.
Akhirnya izinkanlah saya memohon maaf yang setulus-tulusnya atas kesalahan dan kekurangan selama mengikuti pendidikan ini. Semoga bantuan dan dorongan serta petunjuk yang diberikan kepada saya selama mengikuti pendidikan kiranya mendapat balasan yang berlipat ganda dari Allah SWT, Yang Maha Pengasih, Maha Pemurah dan maha Penyayang. Amin, Amin Ya Rabbal’alamin.
Medan, Desember 2013 Penulis
ABSTRACT
Background and Objective: The most frequent complaints arise in patients after anesthesia and surgical procedures are pain and nausea and vomiting after surgery. Post-surgical pain is one of the important issues that accompany the process of operation, so that a strong analgesic with minimal side effects is needed in the post-surgical period. Opioid class of drugs has been used as a popular analgesic Tramadol one, but the use of Tramadol side effects most often appears that nausea and vomiting. In this study aimed to compare the incidence of nausea and vomiting in granting suppositori tramadol 100 mg and 100 mg intravenous tramadol as analgesics after surgery on the lower extremity surgery with spinal anesthesia
Methods: After obtaining approval from the ethics committee FK - USU, 41 samples were collected, men and women, from the age of 18-40 years with ASA physical status 1-2, undergoing elective limb surgery under spinal anesthesia with the General Hospital Center for H. Adam Malik and hospital networks. Samples were divided randomly into two groups. In group A with 18 study subjects and in group B with 20 subjects research. This study used a randomized controlled trial. Group A received 100 mg Tramadol suppositori and intravenous placebo. Group B received intravenous tramadol 100 mg and placebo suppositori. VAS, the incidence of nausea and vomiting were recorded. All data were analyzed using Chi square also higher in group B with p = 0.010. For the incidence of vomiting in an hour to 1 higher in group B with p = 0.031 and at 12 hours to a higher incidence of vomiting in group B with p =
0.015
Conclusion: The result showed that intravenous tramadol and suppositori tramadol effective as an analgesic after surgery, the incidence of nausea and vomiting were more minimal on
tramadol suppositori
ABSTRAK
Latar belakang dan Objektif : Keluhan yang paling sering muncul pada pasien setelah prosedur anestesi dan pembedahan adalah nyeri dan mual muntah paska bedah. Nyeri paska bedah merupakan salah satu masalah penting yang menyertai proses operasi, sehingga analgetik yang kuat dengan efek samping yang minimal sangat dibutuhkan pada periode paska bedah . Obat golongan opioid sudah popular digunakan sebagai analgetik salah satunya Tramadol, tetapi penggunaan Tramadol memiliki efek samping yang paling sering muncul yaitu mual dan muntah. Pada penelitian ini ditujukan untuk membandingkan kejadian mual dan muntah pada pemberian tramadol suppositori 100 mg dan tramadol intra vena 100 mg sebagai analgetik paska bedah pada operasi ekstremitas bawah dengan spinal anestesi
Metode : Setelah mendapat persetujuan dari komite etik FK – USU, 41 sampel dikumpulkan, pria dan wanita, dari umur 18-40 tahun dengan status fisik ASA 1-2, yang menjalani pembedahan elektif ekstremitas bawah dengan spinal anestesi pada Rumah Sakit Umum Pusat H. Adam Malik dan Rumah sakit jejaring. Sampel kemudian dibagi secara acak menjadi 2 kelompok. Pada kelompok A dengan 18 subyek penelitian dan pada kelompok B dengan 20 subyek penelitian. Penelitian ini menggunakan uji klinis acak tersamar ganda. Kelompok A mendapat Tramadol 100 mg suppositori dan plasebo intra vena . Kelompok B mendapat Tramadol 100 mg intra vena dan placebo suppositori. VAS, kejadian mual dan muntah dicatat. Semua data dianalisa dengan menggunakan uji Chi square dan fisher test.
Hasil :VAS pada kelompok A pada jam ke 6 rata-rata 2,89 dan pada kelompok B 3,45. Pada jam ke 12 VAS pada kelompok A rata-rata 2,67 dan pada kelompok B rata-rata 3,39. Pada jam ke 24 VAS pada kelompok A rata-rata 2,44 dan pada kelompok B rata-rata 2,78. Untuk
kejadian mual pada jam ke 1 lebih tinggi pada kelompok B dengan nilai p=0,000. Pada jam
ke 12 kejadian mual juga lebih tinggi pada kelompok B dengan nilai p=0,010. Untuk kejadian
muntah pada jam ke 1 lebih tinggi pada kelompok B dengan nilai p=0,031 dan pada jam ke
12 kejadian muntah lebih tinggi pada kelompok B dengan nilai p=0,015
Kesimpulan : Dari hasil penelitian didapatkan bahwa tramadol suppositori dan tramadol intravena efektif sebagai analgetik paska bedah, dengan kejadian mual muntah yang lebih minimal pada tramadol suppositori
ABSTRACT
Background and Objective: The most frequent complaints arise in patients after anesthesia and surgical procedures are pain and nausea and vomiting after surgery. Post-surgical pain is one of the important issues that accompany the process of operation, so that a strong analgesic with minimal side effects is needed in the post-surgical period. Opioid class of drugs has been used as a popular analgesic Tramadol one, but the use of Tramadol side effects most often appears that nausea and vomiting. In this study aimed to compare the incidence of nausea and vomiting in granting suppositori tramadol 100 mg and 100 mg intravenous tramadol as analgesics after surgery on the lower extremity surgery with spinal anesthesia
Methods: After obtaining approval from the ethics committee FK - USU, 41 samples were collected, men and women, from the age of 18-40 years with ASA physical status 1-2, undergoing elective limb surgery under spinal anesthesia with the General Hospital Center for H. Adam Malik and hospital networks. Samples were divided randomly into two groups. In group A with 18 study subjects and in group B with 20 subjects research. This study used a randomized controlled trial. Group A received 100 mg Tramadol suppositori and intravenous placebo. Group B received intravenous tramadol 100 mg and placebo suppositori. VAS, the incidence of nausea and vomiting were recorded. All data were analyzed using Chi square also higher in group B with p = 0.010. For the incidence of vomiting in an hour to 1 higher in group B with p = 0.031 and at 12 hours to a higher incidence of vomiting in group B with p =
0.015
Conclusion: The result showed that intravenous tramadol and suppositori tramadol effective as an analgesic after surgery, the incidence of nausea and vomiting were more minimal on
tramadol suppositori
ABSTRAK
Latar belakang dan Objektif : Keluhan yang paling sering muncul pada pasien setelah prosedur anestesi dan pembedahan adalah nyeri dan mual muntah paska bedah. Nyeri paska bedah merupakan salah satu masalah penting yang menyertai proses operasi, sehingga analgetik yang kuat dengan efek samping yang minimal sangat dibutuhkan pada periode paska bedah . Obat golongan opioid sudah popular digunakan sebagai analgetik salah satunya Tramadol, tetapi penggunaan Tramadol memiliki efek samping yang paling sering muncul yaitu mual dan muntah. Pada penelitian ini ditujukan untuk membandingkan kejadian mual dan muntah pada pemberian tramadol suppositori 100 mg dan tramadol intra vena 100 mg sebagai analgetik paska bedah pada operasi ekstremitas bawah dengan spinal anestesi
Metode : Setelah mendapat persetujuan dari komite etik FK – USU, 41 sampel dikumpulkan, pria dan wanita, dari umur 18-40 tahun dengan status fisik ASA 1-2, yang menjalani pembedahan elektif ekstremitas bawah dengan spinal anestesi pada Rumah Sakit Umum Pusat H. Adam Malik dan Rumah sakit jejaring. Sampel kemudian dibagi secara acak menjadi 2 kelompok. Pada kelompok A dengan 18 subyek penelitian dan pada kelompok B dengan 20 subyek penelitian. Penelitian ini menggunakan uji klinis acak tersamar ganda. Kelompok A mendapat Tramadol 100 mg suppositori dan plasebo intra vena . Kelompok B mendapat Tramadol 100 mg intra vena dan placebo suppositori. VAS, kejadian mual dan muntah dicatat. Semua data dianalisa dengan menggunakan uji Chi square dan fisher test.
Hasil :VAS pada kelompok A pada jam ke 6 rata-rata 2,89 dan pada kelompok B 3,45. Pada jam ke 12 VAS pada kelompok A rata-rata 2,67 dan pada kelompok B rata-rata 3,39. Pada jam ke 24 VAS pada kelompok A rata-rata 2,44 dan pada kelompok B rata-rata 2,78. Untuk
kejadian mual pada jam ke 1 lebih tinggi pada kelompok B dengan nilai p=0,000. Pada jam
ke 12 kejadian mual juga lebih tinggi pada kelompok B dengan nilai p=0,010. Untuk kejadian
muntah pada jam ke 1 lebih tinggi pada kelompok B dengan nilai p=0,031 dan pada jam ke
12 kejadian muntah lebih tinggi pada kelompok B dengan nilai p=0,015
Kesimpulan : Dari hasil penelitian didapatkan bahwa tramadol suppositori dan tramadol intravena efektif sebagai analgetik paska bedah, dengan kejadian mual muntah yang lebih minimal pada tramadol suppositori
BAB I
PENDAHULUAN
1.1Latar Belakang
Keluhan yang paling sering muncul pada pasien setelah prosedur anestesi dan
pembedahan adalah nyeri dan mual muntah paska bedah atau Post Operative Nausea
Vomiting (PONV).
Nyeri adalah suatu rasa yang tidak menyenangkan yang melibatkan emosional yang
berhubungan dengan kerusakan jaringan . Nyeri akut dapat merupakan bagian dari kerusakan
jaringan atau inflamasi yang dapat disebabkan oleh operasi, luka bakar, ataupun trauma.1
Penanganan nyeri paska bedah yang efektif sangatlah penting. Penanganan nyeri yang efektif
dengan sedikit efek samping akan mempercepat pemulihan dan kepulangan pasien dari
rumah sakit. Pemberian analgetik paska bedah yang adekuat menjadi prioritas .2
Terdapat beberapa golongan obat yang sering digunakan untuk mengatasi nyeri paska
bedah seperti obat Anti Inflamasi Non Steroid (AINS), opioid (morphin, pethidin, tramadol),
dan adjuvant (ketamin dan klonidin). Analgetik setelah pembedahan dapat dicapai dengan
menggunakan beragam opioid. Efektifitas pemakaian opioid sebagai analgetik paska bedah
sudah diakui namun memiliki efek samping. Efek samping yang ditimbulkan oleh opioid
seperti depresi pernafasan, sedasi, mual muntah, pruritus.
Sehingga sekarang ini banyak digunakan obat-obatan non-opioid seperti obat anti
inflamasi nonsteroid sebagai pengganti opioid, karena memiliki efek analgetik yang kuat dan
mempunyai efek anti inflamasi. Namun pemberian obat kelompok anti inflamasi non steroid
karena waktu perdarahan yang meningkat, luka pada organ gastrointestinal, dispepsia dan
menyebabkan gangguan ginjal.
Tramadol merupakan analgetik golongan opiod yang sering digunakan untuk
mengatasi nyeri paska bedah. Tramadol bekerja dengan menghambat reuptake norepinefrin
dan serotonin di presinaps. Tramadol tidak menyebabkan peningkatan waktu perdarahan dan
efek depresi nafas tramadol lebih rendah dibanding opiod lain. Efek samping yang sering
dijumpai antara lain mual dan muntah.3
Mual adalah perasaan subjektifitas sensasi untuk muntah. Muntah adalah refleks
pengeluaran bahan-bahan dari lambung melewati esophagus sampai ke mulut.4 Mekanisme
muntah terbagi atas dua bagian besar yaitu mekanoreseptor yang berlokasi di dinding otot
perut dan diaktivasi dengan kontraksi distensi usus oleh karena manipulasi selama
pembedahan dan kemoreseptor yang berlokasi di mukosa usus dan diaktivasi oleh rangsangan
kimia.4
PONV dapat meningkatkan lamanya waktu perawatan di ruang pemulihan,
penambahan perawatan, dan masalah rumah sakit, dimana semua faktor diatas menambah
biaya untuk perobatan.5 Pasien melaporkan bahwa PONV lebih mengganggu daripada sakit
setelah operasi dan lebih banyak mengeluarkan biaya. PONV dapat meningkatkan morbiditas
(cth : luka terbuka kembali, ruptur esopagus) dan dapat juga menyebabkan aspirasi. PONV
dapat meningkatkan angka morbiditas, termasuk dehidrasi, gangguan elektrolit, luka operasi
terbuka kembali, perdarahan, ruptur esofagus, gangguan jalan nafas.6
Salah satu formula yang menilai untuk terjadinya PONV yang digunakan adalah skor
Apfel, dimana terdapat 4 faktor resiko PONV yaitu wanita,tidak merokok riwayat PONV atau
Tramadol telah banyak diteliti diantaranya oleh , K. Liukkonen, dkk (2002) pada
penelitiannya terhadap preoperatif oral tramadol padal 156 pasien yang menjalani operasi
arthroscopy, 75 orang mendapat oral tramadol untuk analgetiknya dan didapati kejadian mual
dan muntah penggunaan tramadol oral sebesar 16 % .8
HKH Lee, dkk (2008) pada penelitiannya membandingkan efikasi tramadol dan
parasetamol oral dibandingkan dengan ketorolak dan parasetamol oral pada nyeri otot karena
trauma, mendapatkan nilai kejadian mual pada pemberian tramadol intra muskular dan
parasetamol oral sebesar 15,4%. Kejadian mual pada grup tramadol lebih tinggi.9
B Zamiri, dkk (2009) pada penelitiannya membandingkan ibuprofen, celecoxib dan
tramadol oral dalam mengurangi nyeri setelah pencabutan gigi graham, pada penelitiannya
didapati angka kejadian mual dan muntah setelah penggunaan tramadol sebesar 58 % .10
Ali Mirmansouri, dkk (2010) melakukan penelitian pada 240 pasien wanita yang
menjalani bedah sesar emergensi, dimana 120 pasien mendapatkan tramadol intravena
1,5mg/kg berat badan untuk analgetik paska bedah dan 120 pasien mendapat pethidin
0,5mg/kg berat badan untuk nyeri paska bedahnya, didapati kejadian mual 39,2% dan muntah
23,3%, satu jam setelah pemberian tramadol. Pada penelitian ini dinyatakan kejadian mual,
muntah lebih tinggi pada pemberian tramadol. 11
Andri Faizal Lubis (2011) pada penelitiannya mendapatkan nilai kejadian mual pada
pasien yang mendapat tramadol intra vena ditambah clonidin sebesar 20 % dan muntah
sebesar 6,7 %. Dan kejadian mual pada pemberian tramadol tanpa clonidin sebesar 17,8 %
dan kejadian muntah sebesar 4,4 %.12
Dari hasil penelitian diatas didapati tingginya kejadian mual dan muntah setelah
mencari alternatif cara pemberian tramadol untuk mengurangi kejadian mual dan muntah
setelah pemberian tramadol .
J Zwaveling dkk (2004) pada penelitiannya menggunakan tramadol suppositori pada
penanganan nyeri paska bedah pediatrik, didapati nilai kejadian mual sebesar 25 % dan
muntah sebesar 16 %.13
Thanarat Srimaekarat (2011) pada penelitiannya menggunakan tramadol suppositori
dibandingkan placebo suppositori untuk penatalaksanaan nyeri perineal setelah perineoraphi,
pada penelitian ini kejadian mual dan muntah tidak terjadi.14
Joshi Vyankatesh S dkk (2013) pada penelitiannya membandingkan efek analgetik
tramadol suppositori dengan diclofenak suppositori, pada penelitian ini nilai kejadian mual
dan muntah pada penggunaan tramadol suppositori sebesar 3,33 %.15
Dari latar belakang diatas peneliti ingin meneliti apakah pemberian tramadol
suppositori menyebabkan kejadian mual dan muntah yang lebih minimal dibandingkan
dengan pemberian tramadol intravena.
1.2 Rumusan masalah
Apakah pemberian tramadol suppositori 100 mg dapat memberikan efek analgetik
yang optimal dengan kejadian mual dan muntah yang lebih minimal dibandingkan dengan
pemberian tramadol intravena 100 mg pada operasi ekstremitas bawah dengan spinal
anestesi.
1.3 Hipotesa
Pemberian tramadol suppositori 100 mg dapat memberikan efek analgetik yang
1.4 Tujuan penelitian
1.4.1Tujuan Umum
Penelitian ini bertujuan untuk mendapatkan alternatif cara pemberian analgetik
tramadol untuk paska bedah yang efektif dan tidak menimbulkan mual dan muntah.
1.4.2 Tujuan khusus
1. Untuk mendapatkan nilai efek analgetik setelah pemberian tramadol intravena dan
suppositori.
2. Untuk mendapatkan nilai kejadian mual dan muntah setelah pemberian tramadol
suppositori sebagai analgetik paska bedah .
3. Untuk mendapatkan nilai kejadian mual dan muntah setelah pemberian tramadol
intravena sebagai analgetik paska bedah .
4. Untuk mendapatkan nilai perbandingan kejadian mual dan muntah setelah
pemberian tramadol suppositori dan intravena, sebagai analgetik paska bedah .
1.5Manfaat Penelitian
1.5.1 Manfaat dalam bidang akademi
-mengetahui kejadian mual muntah pada pemberian tramadol suppositori
1.5.2 Manfaat dalam bidang pelayanan masyarakat
-memberikan beberapa pilihan cara pemberian analgetik paska bedah
-mengurangi kerugian yang ditimbulkan dari efek samping pemberian opiod
1.5.3 Manfaat dalam bidang penelitian
-memberi data untuk penelitian selanjutnya.
BAB II
TINJAUAN PUSTAKA
2.1 FISIOLOGI NYERI
Nyeri dapat didefenisikan sebagai pengalaman sensori dan emosional yang tidak
menyenangkan yang diakibatkan oleh adanya kerusakan jaringan yang jelas, atau sesuatu
yang tergambarkan seperti yang dialami (International Association for the Study of Pain).
Dari defenisi di atas dapat diketahui adanya hubungan pengaruh obyektif (aspek fisiologi dari
nyeri) dan subyektif (aspek komponen emosi dan kejiwaan). Pengaruh subyektif erat
kaitannya dengan pendidikan, budaya, makna situasi dan aktifitas kognitif, sehingga nyeri
merupakan hasil belajar serta pengalaman sejak dimulainya kehidupan. Individualisme rasa
nyeri ini sulit dinilai secara obyektif, walaupun dokter telah melakukan observasi atau
menggunakan alat monitor. Baku emas untuk mengetahui seseorang berada dalam kondisi
nyeri ataupun tidak adalah dengan menanyakannya langsung.1,16
Dalam keadaan fisiologis, stimulus dengan intensitas rendah menimbulkan sensasi
rasa yang diaktifkan oleh serabut saraf A beta, sedang stimulus dengan intensitas tinggi
menimbulkan sensasi rasa nyeri yang diaktifkan oleh serabut A delta dan serabut saraf C.
Pada keadaan paska bedah, sistem saraf sensorik ini mengalami hipersensitifitas yang akan
menyebabkan juga perubahan fungsi di kornu dorsalis medula spinalis sehingga dengan
stimulus yang rendah menyebabkan rasa nyeri yang nyata.1
pembedahan terjadi respon inflamasi pada daerah sekitar operasi, dimana terjadi pelepasan
zat-zat kimia (prostaglandin, histamin, serotonin, bradikinin, substansi P dan lekotrien) oleh
jaringan yang rusak dan sel-sel inflamasi. Zat-zat kimia yang dilepaskan ini berperan pada
proses transduksi dari nyeri.17
2.2 MEKANISME NYERI
Nyeri merupakan suatu bentuk peringatan akan adanya bahaya kerusakan jaringan.
Pengalaman sensoris pada nyeri akut disebabkan oleh stimulus noksius yang diperantarai
oleh sistem sensorik nosiseptif. Sistem ini berjalan mulai dari perifer melalui medulla
spinalis, batang otak, thalamus dan korteks serebri. Apabila telah terjadi kerusakan jaringan,
maka sistem nosiseptif akan bergeser fungsinya dari fungsi protektif menjadi fungsi yang
membantu perbaikan jaringan yang rusak. 18,19
Nyeri inflamasi merupakan salah satu bentuk untuk mempercepat perbaikan
kerusakan jaringan. Sensitifitas akan meningkat, sehingga stimulus non noksius atau noksius
ringan yang mengenai bagian yang meradang akan menyebabkan nyeri. Nyeri inflamasi akan
menurunkan derajat kerusakan dan menghilangkan respon inflamasi.18,19
2.2.1 Sensitisasi Perifer
Cidera atau inflamasi jaringan akan menyebabkan munculnya perubahan lingkungan
kimiawi pada akhir nosiseptor. Sel yang rusak akan melepaskan komponen intraselulernya
seperti adenosine trifosfat, ion K+, sel inflamasi akan menghasilkan sitokin, chemokin dan
growth faktor. Beberapa komponen diatas akan langsung merangsang nosiseptor (nociceptor
activators) dan komponen lainnya akan menyebabkan nosiseptor menjadi lebih hipersensitif
Komponen sensitisasi, misalnya prostaglandin E2 akan mereduksi ambang aktivasi
nosiseptor dan meningkatkan kepekaan ujung saraf dengan cara berikatan pada reseptor
spesifik di nosiseptor. Berbagai komponen yang menyebabkan sensitisasi akan muncul secara
bersamaan, penghambatan hanya pada salah satu substansi kimia tersebut tidak akan
menghilangkan sensitisasi perifer. Sensitisasi perifer akan menurunkan ambang rangsang dan
berperan dalam meningkatkan sensitivitas nyeri di tempat cidera atau inflamasi.19
2.2.2 Sensitisasi Sentral
Sama halnya dengan sistem nosiseptor perifer, maka transmisi nosiseptor di sentral
juga dapat mengalami sensitisasi. Sensitisasi sentral dan perifer bertanggung jawab terhadap
munculnya hipersensitivitas nyeri setelah cidera. Sensitisasi sentral memfasilitasi dan
memperkuat transfer sipnatik dari nosiseptor ke neuron kornu dorsalis. Pada awalnya proses
ini dipacu oleh input nosiseptor ke medulla spinalis (activity dependent), kemudian terjadi
perubahan molekuler neuron (transcription dependent).19
Sensitisasi sentral dan perifer merupakan contoh plastisitas sistem saraf, dimana
terjadi perubahan fungsi sebagai respon perubahan input (kerusakan jaringan). Dalam
beberapa detik setelah kerusakan jaringan yang hebat akan terjadi aliran sensoris yang massif
kedalam medulla spinalis, ini akan menjadi jaringan saraf didalam medulla spinalis menjadi
hiperresponsif. Reaksi ini menyebabkan munculnya nyeri akibat stimulus non noksius dan
daerah yang jauh dari jaringan cedera juga menjadi sensitif rangsangan nyeri.19
2.3 NOSISEPTOR
Nosiseptor adalah reseptor ujung saraf bebas yang ada di kulit, otot, persendian,
viseral dan vascular. Nosiseptor-nosiseptor ini bertanggung jawab pada kehadiran stimulus
nosiseptor tidak aktif sampai adanya stimulus yang memiliki energi yang cukup untuk
melampaui ambang batas stimulus (resting). Nosiseptor mencegah perambatan sinyal acak
(skrining fungsi) ke CNS untuk interpretasi nyeri.18,20,21
Saraf nosiseptor bersinap di dorsal horn dari spinal cord dengan lokal interneuron dan
saraf proyeksi yang membawa informasi nosiseptif ke pusat yang lebih tinggi pada batang
otak dan thalamus. Berbeda dengan reseptor sensorik lainnya, reseptor nyeri tidak bisa
beradaptasi. Kegagalan reseptor nyeri beradaptasi adalah untuk proteksi karena hal tersebut
bisa menyebabkan individu untuk tetap waspada pada kerusakan jaringan yang berkelanjutan.
Setelah kerusakan terjadi, nyeri biasanya minimal. Mula datang nyeri pada jaringan karena
iskemi akut berhubungan dengan kecepatan metabolisme. Sebagai contoh, nyeri terjadi pada
saat beraktifitas kerena iskemia otot skeletal pada 15 sampai 20 detik tapi pada iskemi kulit
20 sampai 30 menit.18,20
Tipe nosiseptor spesifik bereaksi pada tipe stimulus yang berbeda. Nosiseptor C
tertentu dan nosiseptor A-delta bereaksi hanya pada stimulus panas atau dingin, dimana yang
lainnya bereaksi pada stimulus yang banyak (kimia, panas, dingin). Beberapa reseptor A-beta
mempunyai aktivitas nociceptor-like. Serat –serat sensorik mekanoreseptor bisa diikutkan
untuk transmisi sinyal yang akan menginterpretasi nyeri ketika daerah sekitar terjadi
inflamasi dan produk-produknya. Allodynia mekanikal (nyeri atau sensasi terbakar karena
sentuhan ringan) dihasilkan mekanoreseptor A-beta. 18,20
Nosiseptor viseral, tidak seperti nosiseptor kutaneus, tidak didisain hanya sebagai
reseptor nyeri karena organ internal jarang terpapar pada keadaan yang merusak. Banyak
stimulus yang merusak (memotong, membakar, kepitan) tidak menghasilkan nyeri bila
atau spasme viseralis bisa menyebabkan spasme berat. Stimulus ini biasanya dihubungkan
dengan proses patologis, dan nyeri yang dicetuskan untuk mempertahankan fungsi.18,20
2.4 PERJALANAN NYERI
Perjalanan nyeri termasuk suatu rangkaian proses neurofisiologis kompleks yang
disebut sebagai nosiseptif (nociception) yang merefleksikan 4 proses komponen yang nyata
yaitu transduksi, transmisi, modulasi dan persepsi, dimana terjadinya stimuli yang kuat
diperifer sampai dirasakannya nyeri di susunan saraf pusat (cortex cerebri).1,20
2.4.1 Proses Transduksi
Merupakan proses perubahan rangsang nyeri menjadi suatu aktifitas listrik yang akan
diterima ujung-ujung saraf . Rangsang ini dapat berupa stimuli fisik, kima ataupun panas.1,20
2.4.2 Proses Transmisi
Proses penyaluran impuls melalui saraf sensori sebagai lanjutan proses transduksi
melalui serabut A-delta dan serabut C dari perifer ke medulla spinalis, dimana impuls
tersebut mengalami modulasi sebelum diteruskan ke thalamus oleh tractus spinothalamicus
dan sebagian ke traktus spinoretikularis. Traktus spinoretikularis terutama membawa
rangsangan dari organ-organ yang lebih dalam dan visceral serta berhubungan dengan nyeri
yang lebih difus dan melibatkan emosi. Selain itu juga serabut-serabut saraf disini
mempunyai sinaps interneuron dengan saraf-saraf berdiameter besar dan bermielin.
Selanjutnya impuls disalurkan ke thalamus dan somatosensoris di cortex cerebri dan
dirasakan sebagai persepsi nyeri.1,20
Proses perubahan transmisi nyeri yang terjadi disusunan saraf pusat (medulla spinalis
dan otak). Proses terjadinya interaksi antara sistem analgesik endogen yang dihasilkan oleh
tubuh kita dengan input nyeri yang masuk ke kornu posterior medulla spinalis merupakan
proses ascenden yang dikontrol oleh otak. Analgesik endogen (enkefalin, endorphin,
serotonin, noradrenalin) dapat menekan impuls nyeri pada kornu posterior medulla spinalis.
Dimana kornu posterior sebagai pintu dapat terbuka dan tertutup untuk menyalurkan impuls
nyeri untuk analgesik endogen tersebut. Inilah yang menyebabkan persepsi nyeri sangat
subjektif pada setiap orang.1,20
2.4.4 Persepsi
Hasil akhir dari proses interaksi yang kompleks dari proses tranduksi, transmisi dan
modulasi yang pada akhirnya akan menghasilkan suatu proses subyektif yang dikenal sebagai
persepsi nyeri, yang diperkirakan terjadi pada thalamus dengan korteks sebagai diskriminasi
dari
sensorik.
Gambar 1. Pain Pathway.
2.5 MEKANISME KERJA OBAT ANALGETIK
Obat analgetik bekerja di dua tempat utama, yaitu di perifer dan sentral. Golongan
obat anti inflamasi non steroid bekerja diperifer dengan cara menghambat pelepasan mediator
sehingga aktifitas enzim siklooksigenase terhambat dan sintesa prostaglandin tidak terjadi.
Sedangkan analgetik opioid bekerja di sentral dengan cara menempati reseptor di kornu
dorsalis medulla spinalis sehingga terjadi penghambatan pelepasan transmitter dan
perangsangan ke saraf spinal tidak terjadi.1
2.6 KLASIFIKASI NYERI
Kejadian nyeri unik pada setiap individual bahkan jika cedera fisik tersebut identik
pada individual lainnya. Adanya takut, marah, kecemasan, depresi dan kelelahan akan
mempengaruhi bagaimana nyeri itu dirasakan. Subjektivitas nyeri membuat sulitnya
mengkategorikan nyeri dan mengerti mekanisme nyeri. Salah satu pendekatan dengan
mengklasifikasi nyeri berdasarkan durasi (akut, kronik), patofisiologi (nosiseptif, nyeri
neuropatik) dan etiologi (paska pembedahan, kanker). 1
2.6.1 Nyeri Akut dan Kronik
Nyeri akut dihubungkan dengan kerusakan jaringan dan durasi yang terbatas setelah
nosiseptor kembali ke ambang batas resting stimulus istirahat. Nyeri akut ini dialami segera
setelah pembedahan sampai 7 hari2, Sedangkan nyeri kronik bisa dikategorikan sebagai
malignan atau nonmalignan yang dialami pasien paling tidak 1 – 6 bulan. Nyeri kronik
elemen nosiseptif dan neuropatik. Nyeri kronik nonmalignan (nyeri punggung, migrain,
artritis, diabetik neuropati) sering tidak disertai patologis yang terdeteksi dan perubahan
neuroplastik yang terjadi pada lokasi sekitar (dorsal horn pada spinal cord) membuat
pengobatan menjadi lebih sulit.20,22
Pasien dengan nyeri akut atau kronis bisa memperlihatkan tanda dan gejala sistem
saraf otonom (takikardi, tekanan darah yang meningkat, diaforesis, nafas cepat) pada saat
nyeri muncul.20,22
2.6.2 Nosiseptif dan Nyeri Neuropatik
Nyeri organik bisa dibagi menjadi nosiseptif dan nyeri neuropatik. Nyeri nosiseptif
adalah nyeri inflamasi yang dihasilkan oleh rangsangan kimia, mekanik dan suhu yang
menyebabkan aktivasi maupun sensitisasi pada nosiseptor perifer (saraf yang bertanggung
jawab terhadap rangsang nyeri). Nyeri nosiseptif biasanya memberikan respon terhadap
analgesik opioid atau non opioid.1,20,22
Nyeri neuropatik merupakan nyeri yang ditimbulkan akibat kerusakan neural pada
saraf perifer maupun pada sistem saraf pusat yang meliputi jalur saraf aferen sentral dan
perifer dan biasanya digambarkan dengan rasa terbakar dan menusuk. Pasien yang
mengalami nyeri neuropatik sering memberi respon yang kurang baik terhadap analgesik
opioid. 1,20,22
2.6.3 Nyeri Viseral
Nyeri viseral biasanya menjalar dan mengarah ke daerah permukaan tubuh jauh dari
tempat nyeri namun berasal dari dermatom yang sama dengan asal nyeri. Sering kali, nyeri
viseral terjadi seperti kontraksi ritmis otot polos. Nyeri viseral seperti keram sering
dan distensi uterus pada tahap pertama persalinan. Nyeri viseral, seperti nyeri somatik dalam,
mencetuskan refleks kontraksi otot-otot lurik sekitar, yang membuat dinding perut tegang
ketika proses inflamasi terjadi pada peritoneum. Nyeri viseral karena invasi malignan dari
organ lunak dan keras sering digambarkan dengan nyeri difus, menggrogoti, atau keram jika
organ lunak terkena dan nyeri tajam bila organ padat terkena (Ashburn dan Lipman,
1993).20,22
Penyebab nyeri viseral termasuk iskemia, peregangan ligamen, spasme otot polos,
distensi struktur lunak seperti kantung empedu, saluran empedu, atau ureter. Distensi pada
organ lunak terjadi nyeri karena peregangan jaringan dan mungkin iskemia karena kompresi
pembuluh darah karena distensi berlebih dari jaringan. 20,22
Impuls nyeri yang berasal dari sebagian besar abdomen dan toraks menjalar melalui
serat aferen yang berjalan bersamaan dengan sistem saraf simpatis, dimana impuls dari
esofagus, trakea dan faring melalui aferen vagus dan glossopharyngeal, impuls dari struktur
yang lebih dalam pada pelvis dihantar melalui nervus parasimpatis di sakral. Impuls nyeri
dari jantung menjalar dari sistem saraf simpatis ke bagian tengah ganglia cervical, ganglion
stellate, dan bagian pertama dari empat dan lima ganglion thorasik dari sistem simpatis.
Impuls ini masuk ke spinal cord melalui nervus torak ke 2, 3, 4 dan 5. Penyebab impuls nyeri
yang berasal dari jantung hampir semua berasal dari iskemia miokard. Parenkim otak, hati,
dan alveoli paru adalah tanpa reseptor. Adapun, bronkus dan pleura parietal sangat sensitif
pada nyeri.20,22
2.6.4 Nyeri Somatik
Nyeri somatik digambarkan dengan nyeri yang tajam, menusuk, mudah dilokalisasi
iritasi peritoneal adalah nyeri somatik. Penyakit yang menyebar pada dinding parietal, yang
menyebabkan rasa nyeri menusuk disampaikan oleh nervus spinalis. Pada bagian ini dinding
parietal menyerupai kulit dimana dipersarafi secara luas oleh nervus spinalis. Adapun, insisi
pada peritoneum parietal sangatlah nyeri, dimana insisi pada peritoneum viseralis tidak nyeri
sama sekali. Berbeda dengan nyeri viseral, nyeri parietal biasanya terlokalisasi langsung pada
daerah yang rusak.1,20,22
2.7 ANATOMI DAN FISIOLOGI REKTUM
Rektum merupakan bagian dari saluran pencernaan, panjang rektum lebih kurang
15-20 cm. Rektum dialiri oleh 3 pembuluh darah yaitu vena haemordalis inferior , vena
haemordalis medialis dan vena haemordalis superior. Vena haermordalis inferior dan vena
haemordalis medialis dengan perantara vena iliaca interna selanjutnya aliran darah masuk
kedalam sistemik. Vena haemordalis superior yang bermuara ke vena mesentericum inferior
selanjutnya membawa darah ke vena porta. Rektum mempunyai 2 peranan mekanik yaitu
sebagai tempat penampungan feses dan mendorongnya saat pengeluaran dan penyerapan
obat-obatan yang diberikan melalui rektum.
2.8 TRAMADOL
Tramadol adalah analog opioid sintetis dari kodein pertama kali disintesis pada tahun
1962 oleh perusahaan jerman Grunenthal dalam upaya untuk mengurangi efek samping dari
opioid seperti depresi pernafasan. Secara umum, tramadol bekerja sebagai agonis opioid
selektif untuk reseptor µ, dan afinitas lemah untuk κ dan reseptor δ . Afinitas untuk reseptor µ
adalah sekitar 10 kali lipat lebih lemah dari kodein dan 6000 kali dari morfin .23,24 Afinitas
dari metabolit M1 ke reseptor µ-opioid adalah 20 sampai 40 kali lebih besar daripada codeine
bahwa rasemik dan dua enatiomers hidroklorida tramadol memiliki berbagai efek yang
berbeda.24,26. Enantiomer (+)- tramadol merupakan agonis selektif reseptor opioid µ-dan
menghambat reuptake serotonin (5-HT). Sedangkan (-)-tramadol terutama menghambat
reuptake noradrenalin (NA), merangsang reseptor α2-adrenergik tetapi memiliki afinitas
kecil untuk reseptor µ-opioid .27 Enansiomer (+)- memiliki 10 kali lipat aktivitas analgetik
yang lebih tinggi daripada enansiomer-(-). Pada akhirnya, efek sinergis dari enantiomer
menghasilkan aktivitas analgetik. Selain efek analgetik langsung pada reseptor opioid,
aktivitas monoaminergic (khususnya α2-adrenergik stimulasi) memiliki kontribusi yang
signifikan untuk mencegah terjadinya impuls nociceptive.24,27
Perusahaan Grunenthal melakukan penelitian yang terbaru (Grunenthal Departemen
Farmakologi Biokimia, Jerman, Gillen et al 2000) dengan tujuan untuk mengetahui metabolit
tramadol. Pada penelitian ini didapati metabolit tramadol antara lain M1, M2, M3 M4 dan
M5.28
Studi potensi, afinitas dan keefektifan (+ / -)-tramadol dan metabolitnya (M1, M2,
M3, M4 dan M5) pada reseptor µ-opioid manusia menunjukkan bahwa (+)-M1 metabolit
memiliki afinitas ikatan terkuat dan aktivitas agonist pada reseptor. Karenanya diduga bahwa
(+)-M1 metabolit bertanggung jawab atas efek µ-opioid analgetik . Secara umum, tramadol
sama efektif dengan pethidin (meperidin), morphin dan pentazocine dalam mengurangi nyeri
sedang. Namun, morfin lebih unggul dalam mengurangi nyeri berat. Dosis maksimum
tramadol 400 mg perhari.29
2.8.1 Efek Terhadap Sistem Pernafasan
Potensi untuk depresi pernafasan yang umumnya terkait dengan analgetik opioid dan
menghasilkan penurunan volume tidal dan laju pernapasan. Tramadol kurang mendepresi
pernafasan dibanding opioid lain.30
2.8.2 Efek Terhadap CNS
Tramadol juga memperlihatkan menghasilkan beberapa efek SSP, terutama, pusing,
sedasi, sakit kepala dan euforia, stimulasi SSP (misalnya tremor, agitasi, gelisah, halusinasi),
dan dysphoria.31
2.8.3 Efek Terhadap Gastrointestinal
Pasien yang mendapatkan tramadol melaporkan beberapa efek gastrointestinal. Hal
ini termasuk mual, muntah dan sembelit.32
2.8.4 Farmakokinetik dan Farmakodinamik
Tramadol dengan pemberian oral cepat diserap oleh tubuh. Tramadol mengalami first
pass metabolisme setelah pemberian oral. Ginjal mengeluarkan sekitar 90% dari dosis oral
dan 10% dalam empedu. Selanjutnya sekitar 10-30% ditemukan sebagai obat utuh dalam
urin. Tramadol dimetabolisme di hati melalui dua jalur metabolik utama melibatkan CYP3A
dan CYP2D6 isoenzim untuk membentuk O-desmethyl metabolit (M1 atau ODT) atau
N-desmethyl metabolit (reaksi tahap I) Metabolit M1 dapat mengalami konjugasi lebih lanjut
atau (reaksi fase II ). Pada manusia, 5 fase reaksi tahap 1 telah diketahui dan 6 fase tahap II
Metabolit telah diidentifikasi sebagai:24,33
M1 = O-desmethyltramadol (ODT)
M2 = N-desmethyltramadol (nortramadol)
M3 = N-didesmethyltramadol
M1-conjugates (glucuronides and sulphates)
M4-conjugates (glucuronides and sulphates)
M5-conjugates (glucuronides and sulphates)
Pada pasien dengan gangguan ginjal dan atau kerusakan hati,waktu paruh eliminasi tramadol
meningkat .Plasma Half life tramadol dan metabolit M1lebih kurang 6 jam dan 9 jam.
2.9 PONV
Post Operative Nausea and Vomiting (PONV) adalah perasaan mual muntah yang
dirasakan dalam 24 jam setelah prosedur anestesi dan pembedahan.34,35 Mual adalah
didefinisikan sebagai sensasi subjektif tidak nyaman untuk muntah. Muntah adalah suatu
refleks paksa untuk mengeluarkan isi lambung melalui esophagus dan keluar dari mulut.35,36
2.9.1Anatomi dan Patofisiologi Mual dan Muntah
Jalur alamiah dari muntah juga belum sepenuhnya dimengerti namun beberapa
mekanisme patofisiologi diketahui menyebabkan mual dan muntah telah diketahui.
Koordinator utama adalah pusat muntah, kumpulan saraf – saraf yang berlokasi di medulla
oblongata. Saraf –saraf ini menerima input dari :
• Chemoreceptor trigger zone (CTZ) di area postrema
• Sistem vestibular (yang berhubungan dengan mabuk darat dan mual karena
penyakit telinga tengah)
• Nervus vagus (yang membawa sinyal dari traktus gastrointestinal)
• Sistem spinoreticular (yang mencetuskan mual yang berhubungan dengan cedera
Sensor utama stimulus somatik berlokasi di usus dan CTZ. Stimulus emetik dari usus
berasal dari dua tipe serat saraf aferen vagus.
a) Mekanoreseptor : berlokasi pada dinding usus dan diaktifkan oleh kontraksi dan
distensi usus, kerusakan fisik dan manipulasi selama operasi.
b) Kemoreseptor : berlokasi pada mukosa usus bagian atas dan sensitif terhadap
stimulus kimia.37
Pusat muntah, disisi lateral dari reticular di medulla oblongata, memperantarai refleks
muntah. Bagian ini sangat dekat dengan nucleus tractus solitarius dan area postrema.
Kemoreseptor Trigger Zone (CTZ) berlokasi di area postrema. Rangsangan perifer dan
sentral dapat merangsang kedua pusat muntah dan CTZ. Afferent dari faring, GI tract,
mediastinum, ginjal, peritoneum dan genital dapat merangsang pusat muntah. Sentral
dirangsang dari korteks serebral, cortical atas dan pusat batang otak, nucleus tractus
solitarius, CTZ, dan sistem vestibular di telinga dan pusat penglihatan dapat juga merangsang
pusat muntah. Karena area postrema tidak efektif terhadap sawar darah otak, obat atau zat-zat
kimia di darah atau di cairan otak dapat langsung merangsang CTZ.38
Kortikal atas ( sistem limbik ) dapat menimbulkan mual muntah yang berhubungan
dengan rasa, penglihatan, aroma, memori dan perasaaan takut yang tidak nyaman. Nukleus
traktus solitaries dapat juga menibulkan mual muntah dengan perangsangan simpatis dan
parasimpatis melalui perangsangan jantung, saluran billiaris, saluran cerna dan saluran
kemih.Sistem vestibular dapat dirangsang melalui pergerakan tiba-tiba yang menyebabkan
gangguan pada vestibular telinga tengah.37
Reseptor seperti 5-HT3, dopamin tipe 2 (D2), opioid dan neurokinin-1 (NK-1) dapat
dijumpai di CTZ. Nukleus tractus solitarius mempunyai konsentrasi yang tinggi pada
pesan ke pusat muntah ketika di rangsang. Sebenarnya reseptor NK-1 juga dapat ditemukan
di pusat muntah. Pusat muntah mengkoordinasi impuls ke vagus, frenik, dan saraf spinal,
2.10 KerangkaTeori
Pembedahan
NSAID Opioid
(Tramadol)
Vomiting Centre (medulla)
Chemoreceptor Trigger Zone (area prostrema,
4th ventricle)
Vomiting Reflex Nyeri
2.11 Kerangka Konsep
OPERASI
NYERI PASKA BEDAH Tramadol intra vena
Placebo suppositori Tramadol suppositori
Placebo intra vena
BAB 3
METODE PENELITIAN
3.1 Desain
Penelitian ini menggunakan metode acak tersamar ganda untuk mengetahui
kejadian mual dan muntah pada pemberian tramadol suppositori dibandingkan
dengan tramadol intravena.
3.2. Tempat dan Waktu
a. Tempat
Rumah Sakit Umum Pusat H. Adam Malik Medan, dan Rumah Sakit jejaring.
b. Waktu
Periode Mei 2013 sampai jumlah sampel tercukupi
3.3. Populasi dan Sampel
a. Populasi
Populasi adalah seluruh pasien yang menjalani pembedahan elektif ekstremitas
bawah dengan spinal anestesi di RSUP Haji Adam Malik Medan dan Rumah Sakit
jejaring
b. Sampel
Diambil dari populasi yang memenuhi kriteria inklusi dan eklusi yang akan
menjalani pembedahan ekstremitas bawah dengan anestesi spinal dengan
Setelah dihitung secara statistik, seluruh sample dibagi secara acak menjadi 2
kelompok. Kelompok I mendapat tramadol suppositori 100 mg dan plasebo
intravena dan kelompok II mendapat tramadol intra vena 100 mg dan plasebo
suppositori
3.4. Kriteria inklusi dan Eksklusi
a. Kriteria Inklusi
1. Usia 18-40 tahun.
2. PS ASA 1-2.
b. Kriteria Eksklusi
1. Pasien dengan kontraindikasi anestesi spinal.
2. Pasien yang memiliki riwayat alergi terhadap tramadol
3. Pasien dengan riwayat penyakit gastritis
c. Kriteria Putus Uji
1. Terjadi depresi pernafasan setelah pemberian tramadol
2. Memerlukan analgetik tambahan (VAS>4)
3. Menggigil setelah spinal anestesi dan diberikan obat anti mengigil seperti
pethidin
3.5. Estimasi Besar Sampel
Dari penelitian sebelumnya didapat persentase p1=3,33% dan p2=35%. Dengan
power 80%.
n1 = n2 = (Zα√2 PQ + Zβ√P1Q1 + P2Q2 )2
( P1 – P2 ) 2
n1= n2 = 18
Q1 = 1-P1 = 0,97
Q2 = 1-P2 = 0,65
P = (P1+P2)/2 = 0,19
Q = 1-P = 0,81
dengan memperhitungkan adanya drop out maka besar sampel ditambahkan sebesar 10%
sehingga total sampel keseluruhan adalah 36 + 4 = 40 sampel.
3.6. Cara kerja
a. Setelah mendapat informed consent dan disetujui komite etik semua sampel yang
akan menjalani operasi dimasukkan dalam kriteria inklusi dan eksklusi.
b. Sampel dibagi menjadi 2 kelompok.
c. Kedua kelompok menjalani prosedur persiapan operasi elektif.
d. Kedua kelompok diberikan infus preload cairan ringer laktat sebanyak 15 ml/kgbb
cairan sebelum dilakukan tindakan anestesi spinal.
e. Setelah itu pasien dimiringkan posisi lateral dekubitus untuk dilakukan anestesi
spinal dengan bupivacain 0,5% hiperbarik 20mg setelah itu diposisikan supine
kembali dan diberikan oksigen 2 L/menit nasal prong. Tindakan anestesi spinal
dilakukan oleh PPDS anestesi semester 2 keatas.
f. Tinggi blok diatur setinggi th 10.
g. Randomisasi dilaksanakan dengan cara : relawan mempersiapkan amplop yang
berisi tramadol suppositori dan placebo intra vena untuk diberikan kepada perawat
yang akan memberikan obat pada kelompok pertama. Untuk kelompok kedua
relawan mempersiapkan placebo suppositori dan tramadol intra vena kepada
i. Dilakukan pencatatan dan pengamatan pada pasien.
j. Skor mual dan muntah maka dinilai masalah PONV pada pasien setelah 1,6,12,
dan 24 jam pertama setelah pemberian tramadol suppositori dan tramadol intra
vena. Skala point dari 0 (tidak mual dan muntah), 1 (mual), 2 (muntah), 3
(Penderita mengalami mual lebih dari 30 menit atau muntah > 2 kali)
k. VAS adalah alat yang digunakan untuk mengukur nyeri. Caranya dengan
menanyakan kepada pasien dan memintanya untuk menunjukkan intensitas
nyerinya pada sepanjang garis horizontal 0 -100mm.
Gambar VAS
l. Penelitian dihentikan bila terjadi blok total spinal, kegawatan jalan nafas, jantung,
paru dan otak yang mengancam jiwa.
3.7 Identifikasi variabel
a. Variabel independen :
a. Tramadol suppositori 100 mg
b. Tramadol intra vena 100 mg
b. Variabel dependen :
a. Mual
3.8 Rencana manajemen dan analisa data
a. Data yang akan terkumpul dianalisa dengan EPI Info.
b. Interval kepercayaan yang dipakai 95 %
3.9 Definisi operasional
Pada penelitian ini variabel yang diteliti adalah VAS, skor , mual, dan muntah setelah
pemberian tramadol suppositori dan tramadol intra vena .
• Spinal anestesi : tindakan anestesi dengan cara memberikan obat anestesi lokal ke
dalam ruang subaraknoid. Tehnik ini cukup efektif dan mudah dikerjakan. Obat
anestesi lokal yang banyak digunakan adalah bupivakain 0,5% hiperbarik, oleh
karena bupivakain memiliki lama kerja blokade sensorik dan motorik yang cukup
panjang.
• Tramadol: merupakan suatu opioid sintetik yang memiliki efek samping mual dan
muntah.
• Mual disebut merupakan sensasi yang timbul sebelum terjadi muntah, ditandai
dengan perasaan khusus didaerah lambung dan penolakan makanan.
• Muntah : mengeluarkan cairan yang ada didalam lambung.
3.10 Masalah etika
Dalam penelitian ini dilakukan anestesi spinal . Pada anestesi spinal bisa terjadi
beberapa kemungkinan :
a. Total blok anestesi spinal . Hal ini bisa terjadi ketika pada anestesi spinal
tergantung pada kecepatan memberikan obat anestesi, posisi pasien saat spinal .
Penanganannya adalah dengan menjaga jalan nafas dan memberikan oksigen 100%
kalau perlu intubasi, memberikan cairan koloid dan efedrin dan siap dengan
obat-obat darurat (misal adrenalin, sulfas atropine) dan alat-alat darurat (misalnya set
b. Terjadi post dural puncture headache (PDPH). Hal ini bisa terjadi karena
kebocoran cairan serebrospinal ketika spinal puncture dengan menggunakan
spinocan nomor besar (no 23 G ke atas). Insiden kejadian PDPH Di RS Adam
Malik Medan dilakukan dengan spinocan yang sudah cukup baik yaitu nomor 25 G
– 27 G sehingga insiden PDPH sudah sangat jarang terjadi. Namun bila terjadi
dapat diatasi dengan posisi pasien tetap berbaring terlentang selama minimal 24
jam dan rehidrasi cukup adekuat.
c. Pada anestesi spinal juga bisa terjadi hipotensi akibat blok simpatis. Dikatakan
hipotensi bila terjadi penurunan tekanan darah sampai 20% dari tekanan darah
basal dan masih dapat ditolerir oleh pasien-pasien dewasa muda yang sehat.
Namun untuk mengantisipasi terjadinya hipotensi maka sudah disiapkan cairan
kristaloid dan efedrin. Bila terjadi hipotensi segera diberikan efedrin 5 – 10 mg,
dan ekstra cairan kristaloid sebanyak 250 ml. Bila perlu ditambah lagi efedrin 10
mg dan ekstra pemberian kristaloid sampai 2 ml/kg.
d. Bila nyeri hebat paska bedah dilakukan pemberian ketorolac 30mg/8jam iv
e. Bila timbul depresi nafas paska bedah, diterapi dengan naloxone 1µg/kgBB.
3.11 PROSEDUR KERJA
Tramadol 100mg suppositori Tramadol 100mg intra vena
Plasebo intra vena Plasebo suppositori
POPULASI
Kriteria eksklusi
Kriteria inklusi SAMPEL
Pre-load 15cc/kgBB
Anestesi Spinal
Anestesi Spinal
- VAS
- Efek samping :
1. Mual
2. Muntah
‐ VAS
- Efek samping :
1. Mual
BAB 4
HASIL PENELITIAN
Prosedur pengambilan data penelitian dilakukan dari bulan Juni sampai Oktober 2013,
mencakup 38 subjek yang terpilih secara acak dengan memenuhi kriteria inklusi dan kriteria
eksklusi yang sesuai dengan prosedur penelitian. Dari 38 pasien yang menjadi subjek
penelitian dibagi menjadi 2 kelompok. Pada kelompok A Jumlah sampel 18 dan pada
kelompok B jumlah sampel 20. Kelompok A mendapatkan Tramadol suppositori 100 mg
dan plasebo intravena dan kelompok B mendapatkan Tramadol 100 mg intravena dan
placebo suppositori . Terdapat 3 orang subjek yang mendapat tramadol intravena yang keluar
dari prosedur penelitian. Setelah dilakukan pemasukan dan pengolahan data maka didapatkan
hasil – hasil penelitian sebagaimana ditampilkan dalam bab ini.
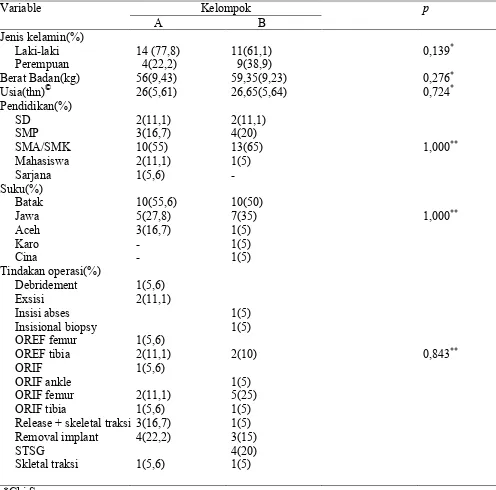
4.1Karakteristik Umum
Karakteristik umum subjek penelitian dinilai dari jenis kelamin, berat badan, usia,
Hasil analisa statistik didapati rata-rata berat badan sampel penelitian adalah 56 kg
pada kelompok A dan 59,35 kg pada kelompok B. Dengan uji Chi Square didapati nilai p =
0,276 .
Pada analisa rata-rata umur sampel penelitian adalah 26 tahun pada kelompok A dan 26,65
tahun pada Kelompok B, dengan Chi Square didapati nilai p=0,724.
4.2 Nilai VAS
Jam ke 12 2,67(0,767) 3,35(0,813)
Jam ke 24 2,44(0,705) 2,80(0,274
Dari tabel diatas didapati nilai VAS rata-rata pada jam ke 6 kelompok A 2,89 dan kelompok B sebesar 3,45. Pada jam ke 12 nilai VAS rata-rata pada kelompok A 2,67 dan kelompok B sebesar 3,35 dan pada jam ke 24 nilai VAS rata-rata pada kelompok A 2,44 dan kelompok B nilai VAS rata-rata pada kelompok B 2,80
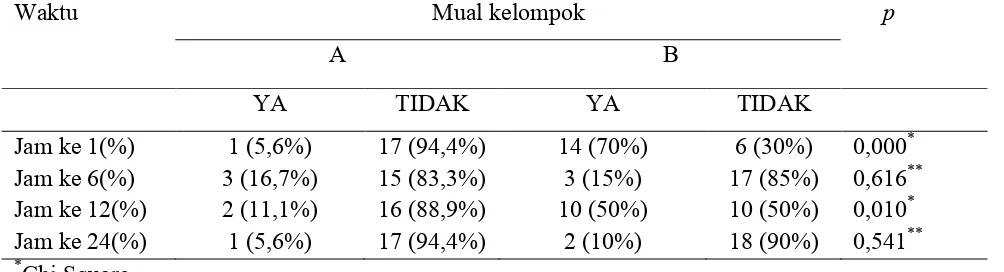
Hasil analisa statistik didapati mual pada jam ke 1 setelah pemberian tramadol
didapati pada kelompok A sebanyak 1 sampel yang mual dan kelompok B didapati 14
sampel yang mual dengan uji Chi Square didapati nilai p = 0,000 berarti terdapat perbedaan
pada kedua kelompok
Pada jam ke 6 hasil statistik didapati mual pada jam ke 6 pada kelompok A sebanyak
3 sampel dan pada kelompok B sebanyak 3 sampel dengan uji Fisher didapati nilai p = 0,616
berarti tidak ada perbedaan pada kedua kelompok
Pada jam ke 12 pada kelompok A kejadian mual sebanyak 2 sampel dan pada kelompok B
sebanyak 10 sampel dengan uji Fisher didapati nilai p = 0,010 berarti ada perbedaan pada
kedua kelompok
Pada jam ke 24 pada kelompok A kejadian mual sebanyak 1 sampel dan pada kelompok
B sebanyak 2 sampel dengan uji Fisher didapati nilai p = 0,541 berarti tidak ada perbedaan
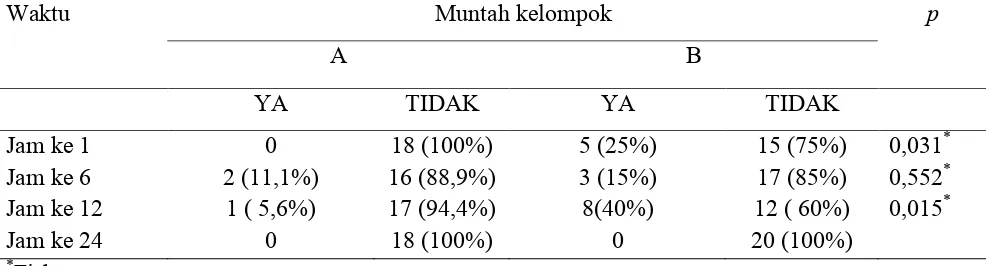
Hasil analisa statistik pada jam ke 1 kejadian muntah pada kelompok A sebanyak 0
sampel dan pada kelompok B sebanyak 5 sampel dengan uji Fisher didapati nilai p = 0,031
berarti ada perbedaan bermakna pada kedua kelompok
Pada jam ke 6 kejadian muntah pada kelompok A sebanyak 2 sampel dan pada kelompok B
sebanyak 3 sampel dengan uji Fisher didapati nilai p = 0,552 berarti tidak ada perbedaan pada
kedua kelompok
Pada jam ke 12 kejadian muntah pada kelompok A sebanyak 1 sampel dan pada
kelompok B sebanyak 8 sampel dengan uji Fisher didapati nilai p = 0,015 berarti ada
BAB 5
PEMBAHASAN
Dari data umum sampel penelitian tidak terdapat perbedaan yang bermakna secara
statistik antara dua kelompok, baik dalam faktor usia, berat badan, jenis kelamin, suku,
pendidikan, yang menunjukkan bahwa sampel yang diambil relatif homogen dan layak untuk
dibandingkan.
Pada penelitian ini digunakan tramadol suppositori (Tramal/ Grunenthal) dan
Tramadol intra vena (OTTO) . Tujuan dari penelitian ini adalah mendapatkan alternative cara
pemberian tramadol untuk paska bedah yang efektif dan tidak menimbulkan mual muntah.
Pada jam ke 6 nilai rata-rata VAS pada kelompok A sebesar 2,89 dan pada kelompok
B nilai rata-rata VAS sebesar 3,45. Pada jam ke 12 pada kelompok A didapati nilai rata-rata
VAS 2,67 dan pada kelompok B nilai rata-rata VAS sebesar 3.39 Pada jam ke 24 pada
kelompok A didapati nilai rata-rata VAS 2,44 dan pada kelompok B nilai rata-rata VAS
sebesar 2,78. Pada penelitian ini didapati pemberian tramadol suppositori efektif untuk
analgetik paska bedah. Bioavaibilitas tramadol pada pemberian oral berkisar 65 – 70 %, pada
pemberian secara rektal sebesar 77 % dan 100 % setelah pemberian secara intra muskular.39
Pada tabel 3 pada jam ke 1 didapati kejadian mual pada kelompok B lebih tinggi
dibandingkan pada kelompok A dengan nilai p=0,000 berarti terjadi perbedaan bermakna.
Pada jam ke 6 tidak terdapat perbedaan kejadian mual pada kedua kelompok. Pada jam ke 12
didapati kejadian mual pada kelompok B lebih tinggi dari kelompok A dengan nilai p = 0,010
terjadi perbedaan bermakna. Pada jam ke 24 tidak ada perbedaan bermakna pada kedua
Pada tabel 4 pada jam ke 1 didapati kejadian muntah pada kelompok B lebih tinggi
dibandingkan dengan kelompok A dengan nilai p=0,031 berarti terjadi perbedaan bermakna
pada kedua kelompok. Pada jam ke 6 hasil statistik tidak terdapat perbedaan bermakna pada
kedua kelompok dengan nilai p= 0,552 dan pada jam ke 12 terdapat perbedaan bermakna
pada kedua kelompok dengan nilai p= 0,015.
Dari data diatas didapati perbedaan kejadian mual dan muntah pada jam ke 1 dan jam
ke 12 setelah pemberian tramadol. Pada penelitian ini diberikan tramadol suppositori atau
intravena setiap 8 jam. Tingginya mual dan muntah pada jam ke 1 dan 12 hal ini mungkin
disebabkan tingginya kadar tramadol dalam plasma. Tramadol menyebabkan mual dan
muntah karena perangsangan secara langsung pada chemoreceptor trigger zone (CTZ).
Tingginya kejadian mual dan muntah setelah pemberian tramadol intra vena dikarenakan
tingginya kadar tramadol di dalam plasma secara cepat. Dan hal ini berbeda dengan
pemberian secara rektal yang kadar puncak plasma tercapai dalam 2 – 6 jam.39
Penelitian yang dilakukan oleh Thanarat Srimaekarat (2011) pada penelitiannya
menggunakan tramadol suppositori dibandingkan placebo suppositori untuk penatalaksanaan
nyeri perineal setelah perineoraphi, pada penelitian ini kejadian mual dan muntah akibat
pemberian tramadol suppositori dinyatakan tidak terjadi, dan hal ini tidak sesuai dengan hasil
penelitian ini.
Dari hasil uraian diatas pemberian tramadol suppositori juga menyebabkan kejadian
mual dan muntah yang lebih minimal dibandingkan pemberian tramadol intravena dan hal ini
sesuai dengan penelitian yang dilakukan oleh Joshi Vyankatesh S dkk (2013) dan J
Uji Hipotesis :
Hipotesis : Pemberian tramadol suppositori 100 mg dapat memberikan efek analgetik
yang optimal dengan kejadian mual dan muntah yang lebih minimal dibandingkan dengan
pemberian tramadol intravena 100 mg pada operasi ekstremitas bawah dengan spinal
anestesi.
Hasil analisa statistik didapat nilai VAS jam ke 6 pada kelompok A rata-rata 2,89 dan
nilai VAS rata-rata pada kelompok B sebesar 3,45. Pada jam ke 12 pada kelompok A didapati
nilai rata-rata VAS 2,67 dan pada kelompok B nilai rata-rata VAS sebesar 3.39. Pada jam ke
24 pada kelompok A didapati nilai rata-rata VAS sebesar 2,44 dan pada kelompok B nilai
rata-rata VAS sebesar 2,78.
pada jam ke 1 didapati kejadian mual pada kelompok B lebih tinggi dibandingkan
pada kelompok A dengan nilai p=0,000 berarti terjadi perbedaan bermakna. Pada jam ke 6
tidak terdapat perbedaan kejadian mual pada kedua kelompok. Pada jam ke 12 didapati
kejadian mual pada kelompok B lebih tinggi dari kelompok A dengan nilai p = 0,010 terjadi
perbedaan bermakna. Pada jam ke 24 tidak ada perbedaan bermakna pada kedua kelompok
dengan nilai p=0,541.
pada jam ke 1 didapati kejadian muntah pada kelompok B lebih tinggi dibandingkan
dengan kelompok A dengan nilai p=0,031 berarti terjadi perbedaan bermakna pada kedua
kelompok. Pada jam ke 6 hasil statistik tidak terdapat perbedaan bermakna pada kedua
kelompok dengan nilai p= 0,552 dan pada jam ke 12 terdapat perbedaan bermakna pada
kedua kelompok dengan nilai p= 0,015.
BAB 6
KESIMPULAN DAN SARAN
6.1 Kesimpulan
1. Tramadol suppositori dan intravena efektif sebagai analgetik paska bedah.
2. Kejadian mual lebih banyak terjadi pada kelompok tramadol intra vena.
- Pada jam ke 1 : 70 % vs 5,6 % p = 0,000
- Pada jam ke 12 : 50% vs 11,1 % p = 0,010
3. Kejadian muntah lebih banyak terjadi pada kelompok tramadol intravena
- Pada jam ke 1 : 25 % vs 0 % p = 0,031
- Pada jam ke 12 : 40 % vs 5,6 % p = 0,015
6.2 Saran
1. Sebaiknya digunakan tramadol suppositori untuk analgetik paska bedah karena dapat
menghasilkan analgetik yang optimal dengan efek samping yang lebih minimal.
2. Perlu dilakukan penelitian dengan jumlah sampel yang lebih besar untuk