PERBANDINGAN TRAMADOL 0.5 DAN 1 MG/KGBB IV
DALAM MENCEGAH MENGGIGIL DENGAN EFEK SAMPING
YANG MINIMAL PADA ANESTESI SPINAL
T E S I S
Oleh
dr. DIANI NAZMA
DEPARTEMEN ANESTESIOLOGI DAN REANIMASI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA RSUP. H. ADAM MALIK
PERBANDINGAN TRAMADOL 0.5 DAN 1 MG/KGBB IV
DALAM MENCEGAH MENGGIGIL DENGAN EFEK SAMPING
YANG MINIMAL PADA ANESTESI SPINAL
T E S I S
Oleh
Dr. DIANI NAZMA
Pembimbing I : Dr. HASANUL ARIFIN, SpAn.
Pembimbing II : Dr. A. SANI P. NASUTION, SpAn. KIC
Tesis Ini Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Spesialis Anestesiologi Program Pendidikan Dokter Spesialis I Anestesiologi
dan Reanimasi
DEPARTEMEN ANESTESIOLOGI DAN REANIMASI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA RSUP. H. ADAM MALIK
PERBANDINGAN TRAMADOL 0.5 DAN 1 MG/KGBB IV DALAM MENCEGAH MENGGIGIL DENGAN EFEK SAMPING YANG MINIMAL
PADA ANESTESI SPINAL
T E S I S Dr. DIANI NAZMA
Menyetujui,
PEMBIMBING I PEMBIMBING II
(Dr. Hasanul Arifin, SpAn) (Dr. A. Sani P. Nasution, SpAn.KIC) NIP. 130 702 001 NIP. 130 702 290
PENGUJI I PENGUJI II
(Prof. Dr. Achsanuddin Hanafie, SpAn. KIC) (Dr. Akhyar H. Nasution SpAn.) NIP. 130 900 680 NIP. 140 190 471
Mengetahui,
Ketua Program Studi Ketua Departemen
Anestesiologi dan Reanimasi Anestesiologi dan Reanimasi
FK USU-RSUP HAM FK USU-RSUP HAM
Medan Medan
(Dr. Hasanul Arifin, SpAn) (Prof. Dr. Achsanuddin Hanafie, SpAn. KIC)
KATA PENGANTAR
Bismillahirrahmaanirrahiim
Alhamdulillahirobbil’alamin, segala puji dan syukur hanya kepada Allah
SWT karena atas ridho dan karunia– Nya saya berkesempatan mengikuti Program
Pendidikan Dokter Spesialis I Anestesiologi dan Reanimasi Fakultas Kedokteran
Universitas Sumatera Utara serta menyusun dan menyelesaikan penelitian ini sebagai
salah satu syarat dalam penyelesaian pendidikan keahlian dibidang Anestesiologi.
Shalawat dan salam saya sampaikan kepada Nabi Muhammad SAW beserta keluarga
dan sahabat-nya Radhiallahu’anhum ajma’in yang telah membawa perubahan dari
sistem kejahiliyahan ke sistem berilmu pengetahuan seperti saat ini. Semoga karya
tulis ini merupakan sumbangsih bagi perkembangan Anestesiologi di Indonesia.
Pada kesempatan ini, saya ingin menyampaikan rasa terima kasih dan
penghargaan yang sebesar-besarnya kepada:
Bapak Rektor Universitas Sumatera Utara, yang telah memberikan kesempatan
kepada saya untuk mengikuti Program Pendidikan Dokter Spesialis I di universitas
ini.
Bapak Dekan Fakultas Kedokteran Universitas Sumatera Utara, yang telah
memberikan kesempatan kepada saya untuk mengikuti Program Pendidikan Dokter
Spesialis I di fakultas ini.
Bapak Direktur Rumah Sakit Umum Pusat H. Adam Malik Medan, Rumah
Sakit Umum Pirngadi Medan, Rumah Sakit Haji Mina Medan yang telah
memberikan kesempatan kepada saya untuk belajar dan bekerja di lingkungan
Rumah Sakit ini.
Dengan penuh rasa hormat, saya sampaikan terima kasih tak terhingga
kepada dr. Hasanul Arifin, SpAn. dan dr. A. Sani P. Nasution, SpAn. KIC sebagai
pembimbing penelitian saya, dimana atas bimbingan, pengarahan dan sumbang saran
yang telah diberikan, saya dapat menyelesaikan penelitian ini pada waktunya.
Juga dengan penuh rasa hormat, saya sampaikan terima kasih yang tak
terhingga kepada Prof. dr. Achsanuddin Hanafie, SpAn. KIC sebagai Ketua
sebagai Sekretaris Program Studi Anestesiologi dan Reanimasi, dr. Akhyar H.
Nasution SpAn. sebagai Sekretaris Departemen Anestesiologi dan Reanimasi dan dr.
Asmin Lubis, DAF, SpAn sebagai Kepala Instalasi Anestesiolosi dan Reanimasi, atas
bimbingannya selama saya menjalani program pendidikan penelitian ini.
Rasa hormat dan terimakasih yang tak terhingga saya sampaikan kepada guru
– guru saya : Dr. Chairul Mursin, SpAn., Dr. Nadi Zaini Bakri, SpAn., Dr. Yutu
Solihat, SpAn., Dr. Soejat Harto, SpAn., Dr. Muhammad, SpAn., Dr. Veronica
H.Y.,SpAn. KIC, Dr. Tjahaya Indra Utama, SpAn, Dr. Syamsul Bahri Siregar, SpAn
dan guru-guru saya sewaktu saya menjalani program pendidikan di Fakultas
Kedokteran Universitas Airlangga Surabaya Prof. Dr. Karjadi Wirjoatmojo, SpAn.
KIC, Prof. Dr. Herlien H Megawe, SpAn. KIC, Prof. Dr. Siti Chasnak Saleh,
SpAn.KNA, Prof. DR. Dr. Eddy Rahardjo, SpAn. KIC, Prof. Dr. Sri Wahjoeningsih,
SpAn. KIC, Prof. dr. Koeshartono, SpAn. KIC. Pall.Med. (ECU), Dr. Bambang
Wahjuprajitno, SpAn. KIC., Dr. Tommy Sunartomo, SpAn. KIC, Dr. Teguh
Sylvaranto, SpAn. KIC, Prof. DR. Dr. Nancy Margarita Rehatta SpAn. KNA, Dr.
Hardiono, SpAn. KIC., Dr. Herdy Sulistyono, SpAn. KIC, Dr. Elizeus Hanindito,
SpAn. KIC, Dr. Hari Anggoro D., SpAn. KIC, Dr. Puger Rahardjo, SpAn. KIC dan
lain-lain baik di Fakultas Kedokteran USU Medan maupun di Fakultas Kedokteran
Universitas Airlangga Surabaya yang tidak dapat saya sebutkan satu persatu yang
dengan keikhlasan dan ketulusannya telah mendidik dan memberikan bimbingan
kepada saya selama mengikuti program pendidikan ini.
Ucapan terima kasih saya sampaikan kepada Dr. Arlinda Sari Wahyuni,
M.Kes yang telah meluangkan waktu sebagai pembimbing metode penelitian dan
analisa statistik pada penelitian ini yang banyak memberikan masukan, arahan,
kritikan yang bersifat membangun demi kesempurnaan karya tulis ilmiah ini.
Kepada seluruh pasien dan keluarganya di RSUP. H. Adam Malik Medan, RS
Haji Medan, RS Pirngadi Medan dan RSU Dr. Soetomo Surabaya yang besar
perannya sebagai ”guru” kedua saya dalam menempuh pendidikan spesialis.
Khususnya yang berperan serta dalam penelitian ini, rasa sakit mereka telah
memotivasi saya untuk dapat memberikan yang terbaik dari ilmu yang saya dapatkan
dan pelajari, saya ucapkan banyak terima kasih dan mohon maaf bila pelayanan saya
Ucapan terima kasih juga saya sampaikan kepada seluruh teman-teman
Program Pendidikan Dokter Spesialis I Anestesiologi dan Reanimasi, karyawan,
paramedis Anestesiologi dan Reanimasi FK USU dan FK Unair yang telah banyak
membantu dan memberi semangat dalam penyelesaian program pendidikan dan
penelitian ini.
Sembah sujud, rasa syukur dan terima kasih yang tak terhingga saya
persembahkan kepada kedua orang tua saya tercinta, papa Drs. H. Faisal Harahap,
MA dan mama Dra. Hj. Sahnim Lubis atas segala jerih payah, pengorbanan, do’a,
dan kasih sayang beliau berdua dalam mengasuh, membesarkan dan membimbing
saya. Semoga Allah mengampuni segala dosa dan kesalahan dan mengekalkan segala
amal jariyah yang telah beliau berdua kerjakan selama ini. Demikian halnya kepada
kakak Santi Aniza Harahap dan abang Achmad Fauzi Harahap, yang senantiasa
memberi nasehat, motivasi, teladan dan telah banyak memberikan bantuan moril
selama saya mengikuti program pendidikan ini.
Akhirnya hanya kepada Allah SWT jualah kita berlindung dan kembali,
semoga kita semua senantiasa diberi limpahan rahmat dan karunia-Nya. Amin ya
Robbal’alamin.
Wassalam,
Medan, Juli 2008
DAFTAR ISI
2.1.1. Termosensor dan Jalur Saraf Aferen ... 7
2.1.2. Hipotalamus-Pusat Integrasi... 9
2.1.3. Respon Efektor ... 10
2.2. PATOFISIOLOGI ... 11
2.3. ETIOLOGI ... 14
2.4. MEKANISME PERTUKARAN PANAS... 15
2.5. MONITOR TEMPERATUR... 18
2.6. PENATALAKSANAAN MENGGIGIL... 19
2.6.1. NONFARMAKOLOGIS ... 19
2.6.2. FARMAKOLOGIS... 21
3.2.TEMPAT DAN WAKTU ... 26
a. Tempat... 26
b. Waktu ... 27
3.3.POPULASI DAN SAMPEL ... 27
3.3.1. Populasi ... 27
3.3.2. Sampel ... 27
3.4.1. Kriteria Inklusi : ... 27
3.4.2. Kriteria Ekslusi ... 27
3.4.3. Kriteria Drop Out ….………..…...27
3.5.ESTIMASI BESAR SAMPEL ... 28
3.6.CARA KERJA ... 28
3.7.IDENTIFIKASI VARIABEL... 30
3.8.RENCANA MANAJEMEN DAN ANALISA DATA ... 31
3.9.DEFINISI OPERASIONAL... 31
3.10.MASALAH ETIKA ... 32
3.11.PROSEDUR KERJA... 34
BAB 4 HASIL PENELITIAN ... 35
4.1. Karakteristik sampel penelitian pada kedua kelompok ... 35
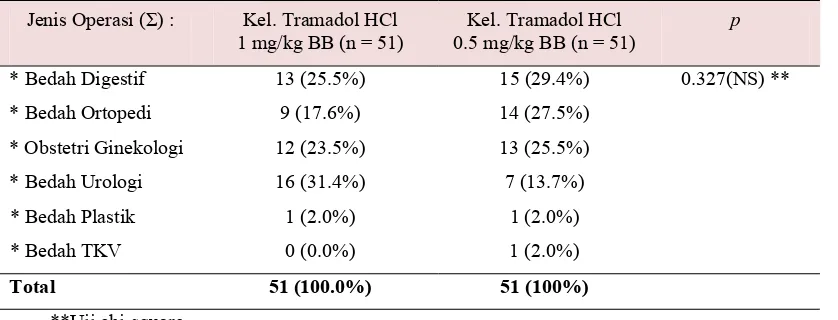
4.2. Jenis operasi pada kedua kelompok penelitian... 36
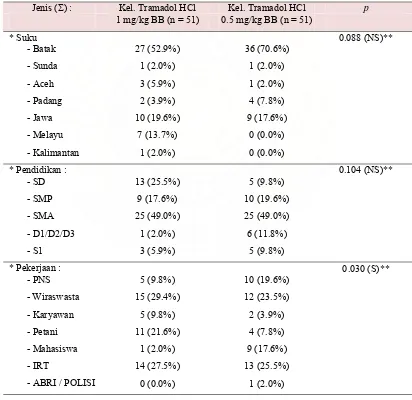
4.3. Jenis suku, pendidikan dan pekerjaan pada kedua kelompok penelitian... 37
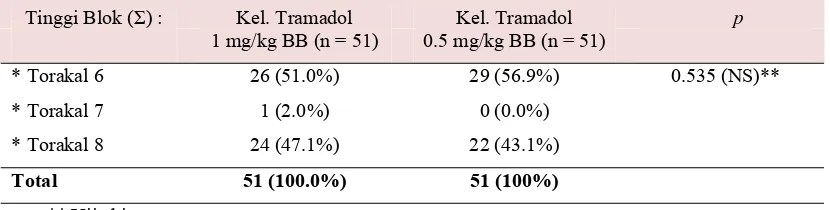
4.4. Tinggi Blok Pada Kedua Kelompok Penelitian... 38
4.5. Jumlah cairan sebelum dan selama tindakan operasi pada kedua kelompok penelitian ... 39
4.6. Perubahan hemodinamik pada kedua kelompok penelitian ... 39
4.7. Perubahan temperatur ruangan dan core pasien pada kedua kelompok penelitian ... 40
4.8. Kejadian menggigil saat sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian ... 42
4.9. Efek samping tramadol sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian ... 44
BAB 5 PEMBAHASAN ... 46
5.1. Gambaran Umum ... 46
5.2. Hemodinamik setelah pemberian tramadol ... 46
5.3. Menggigil setelah pemberian Tramadol HCl ... 47
5.4. Temperatur ruangan dan core pasien... 48
5.5. Mual dan muntah setelah pemberian Tramadol HCl... 49
5.6. Uji hipotesis... 49
BAB 6 KESIMPULAN DAN SARAN ... 51
6.1 KESIMPULAN ... 51
6.2 SARAN... 51
DAFTAR GAMBAR
Halaman
Gambar 2.1. Alur kontrol termoregulasi 8
Gambar 2.2. Hubungan hipotermia dan hipotalamus 10
Gambar 2.3. Mekanisme kontrol termoregulasi 11
Gambar 2.4. Hubungan anestesi dengan penurunan core temperatur 11
Gambar 2.5. Ambang termoregulator pada manusia normal 12
Gambar 2.6.
Gambar 2.7
Ambang termoregulator pada manusia yang teranestesi
Rumus bangun tramadol
12
DAFTAR TABEL
Halaman
Tabel 4.1. Karakteristik sampel penelitian pada kedua kelompok 35
Tabel 4.2. Jenis operasi pada kedua kelompok penelitian 36
Tabel 4.3. Jenis suku, pendidikan dan pekerjaan pada kedua kelompok penelitian
37
Tabel 4.4. Tinggi blok pada kedua kelompok penelitian 38
Tabel 4.5. Jumlah cairan sebelum dan selama tindakan operasi pada kedua kelompok penelitian
39
Tabel 4.6. Perubahan hemodinamik sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian
40
Tabel 4.7. Perubahan temperatur ruangan dan core pasien saat sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian
42
Tabel 4.8. Kejadian menggigil saat sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian
43
Tabel 4.9. Efek samping Tramadol sebelum, selama dan sesudah tindakan operasi pada kedua kelompok penelitian
44
DAFTAR GRAFIK
Halaman
Grafik 4.1. Timbulnya menggigil setelah pemberian tramadol 43
Grafik 4.2. Timbulnya mual setelah pemberian tramadol 45
DAFTAR LAMPIRAN
Halaman
Lampiran 1. Riwayat Hidup Peneliti 55
Lampiran 2. Penjelasan Mengenai Penelitian 56
Lampiran 3. Randomisasi Blok Sampel dan Daftar Sampel 59
Lampiran 4. Formulir Persetujuan Mengikuti Penelitian 62
Lampiran 5. Lembaran Observasi Perioperatif Pasien 63
Lampiran 6. Persetujuan Komite Etik FK USU 65
ABSTRAK
Latarbelakang dan Objektif : Menggigil adalah komplikasi yang tidak menyenangkan dan sering terjadi, angka kejadian sekitar 40 – 60 % kasus setelah tindakan anestesi spinal. Banyak intervensi obat-obatan telah diteliti, namun efektifitasnya dalam mencegah menggigil masih belum jelas. Efek tramadol sebagai pencegah menggigil setelah tindakan anestesi spinal sudah pernah diteliti pada dosis Tramadol HCl 1 mg/kgBB. Tujuan dari penelitian ini adalah membandingkan efektifitas dari Tramadol HCl 0,5 mg/kgBB dengan 1 mg/kgBB yang diberikan secara intravena untuk mencegah terjadinya menggigil setelah tindakan anestesi spinal.
Metode : Setelah mendapatkan persetujuan dari komite etik Fakultas Kedokteran USU, 102 sampel dikumpulkan, pria dan wanita, dari umur 18 sampai 60 tahun dengan status fisik ASA 1 dan 2, yang mengikuti tindakan pembedahan elektif di Rumah Sakit Umum Pusat H. Adam Malik dan Rumah Sakit Umum Pirngadi Medan. Sampel kemudian dibagi secara acak menjadi dua kelompok dengan masing-masing 51 subjek. Penelitian ini bersifat prospektif, acak terkontrol secara random tersamar ganda. Grup A menerima Tramadol HCl 0.5 mg/kgBB iv dan grup B menerima Tramadol HCl 1 mg/kgBB iv untuk mencegah menggigil setelah tindakan anestesi spinal. Tekanan darah, laju nadi, laju nafas, saturasi oksigen perifer, temperatur inti, temperatur membran timpani, menggigil, mual dan muntah diawasi dan dicatat. Semua data kemudian dianalisa menggunakan tes T – idendependent dan Chi-square.
Hasil : Tidak ada perbedaan yang signifikan antara umur (p=0,057), jenis kelamin (p=0,427), BMI (0,257) dan ketinggian blok spinal anestesi (p=0,535) antara Tramadol HCl 0,5 mg/kgBB iv dibandingkan dengan Tramadol HCl 1 mg/kgBB iv. Tekanan sistolik dan diastolik setelah pemberian dari kedua obat tersebut didapatkan berbeda secara signifikan. Menggigil, temperatur inti, mual dan muntah pada kedua kelompok tidak didapati adanya perbedaan yang bermakna.
Kesimpulan : Penelitian ini menyimpulkan bahwa Tramadol 0,5 mg/kgBB iv dapat digunakan untuk mencegah menggigil setelah tindakan anestesi spinal.
ABSTRACT
Background and Objectives : Shivering is an unpleasant and frequent complication
and is seen in 40 – 60 % cases after spinal anesthesia. Numerous pharmacological interventions have been proposed, but their relative efficacy remains unclear. The effect of Tramadol 1mg/kgBW iv in the prevention of perioperative shivering after spinal anesthesia has been studied. The aim of this study is to compare the efficacy of Tramadol HCl 0.5 mg/kgBW with 1 mg/kgBW injected intravenously for prevention of post spinal anesthesia.
Methods : After getting the approval from the ethic committee of USU Medical
school. 102 healthy samples were enrolled, men and women, age 18 to 60 yrs, physical state ASA 1 – 2, who underwent elective surgery in Adam Malik General Hospital and Pirngadi Hospital, Medan. The sample was divided randomly into two groups each with 51 subjects. In a prospective, controlled, randomised, double-blinded clinical trial. Group A received Tramadol HCl 0.5 mg/kgBW iv and group B received Tramadol HCl 1 mg/kgBW iv to prevent shivering after spinal anesthesia. Blood pressure, heart rate, respiratory rate, peripheral oxygen saturation, temperature core, temperature membrane tympani, shivering, nausea, and vomiting were determined and recorded. All data were analysed by using T- independent and Chi-square test.
Results : There were no significant difference between age (p=0.057), sex
(p=0.427), BMI (0.257) and height of block of spinal anesthesia (p=0.535) between Tramadol HCl 0.5 mg/kgBW iv compared to Tramadol HCl 1 mg/kgBW iv. The systolic (p=0.024) and diastolic (p=0.031) pressure after injection of both drugs were significantly different. Shivering, core temperature, nausea and vomiting observed between the two dosages were not statistically different.
Conclusions : This study concluded that Tramadol 0.5 mg/kgBW iv can be used to
prevent shivering after spinal anesthesia.
Key word : Tramadol HCl 1 mg/kgBW iv, Tramadol HCl 0.5 mg/kgBW iv, Spinal
BAB 1
PENDAHULUAN
1.1. LATAR BELAKANG
Menggigil merupakan keadaan yang tidak nyaman dan salah satu komplikasi
yang sering terjadi setelah tindakan pemberian general maupun regional anestesi
pada pasien yang menjalani operasi elektif ataupun darurat.1,4,6,8 Terjadinya
menggigil bisa sesaat setelah tindakan anestesi, dipertengahan jalannya operasi
maupun di ruang pemulihan. Penyebab terjadinya menggigil sampai saat ini belum
diketahui secara pasti, tetapi kemungkinan penyebab terjadinya menggigil paska
anestesi, oleh karena obat-obat anestesi dapat menginhibisi pusat termoregulasi
sehingga terjadi perubahan mekanisme termoregulasi tubuh terhadap penurunan suhu
inti tubuh berupa menggigil.1,2,4,5,8
Angka kejadian menggigil perioperatif meningkat pada umur yang ekstrim,10
tereksposenya tubuh terhadap ruang operasi dengan lingkungan yang dingin,
memberikan cairan infus atau transfusi darah dengan suhu lingkungan ruang operasi
yang dingin atau tidak dihangatkan saat sebelum, selama, dan setelah tindakan
anestesia dan operasi yang durasinya panjang.1,2,7,9,10 Kejadian timbulnya menggigil
selama anestesi regional sekitar 40 – 60 % pada kasus - kasus yang telah di
laporkan.2,3,4,6 Telah dilakukan penelitian pendahuluan di Rumah Sakit Umum Pusat
H. Adam Malik Medan pada pasien yang menjalani pembedahan dengan spinal
anestesi sampai ketinggian blok Thorakal 10 pada 30 orang didapatkan angka
kejadian menggigil 50 %.
Menggigil menyebabkan efek fisiologi yang merugikan, seperti
vasokonstriksi perifer, kompensasi kebutuhan oksigen yang meningkat sampai 5 kali,
meningkatkan produksi karbon dioksida, menurunkan oksigen saturasi arteri,
metabolisme obat yang menurun, mengganggu terbentuknya faktor-faktor
pembekuan, menurunnya respon imun, gangguan penyembuhan luka, meningkatnya
pemecahan protein dan iskemik otot jantung.1,2,4,6,7,8,10
Efek fisiologi yang merugikan ini dapat mengakibatkan morbiditas terhadap
jantung, luka operasi menjadi infeksi, meningkatnya perdarahan sehingga kebutuhan
tranfusi darah juga dapat meningkat dan dapat meningkatkan lama tinggal pasien di
ruang ICU paska pembedahan.7,8
Pada saat menggigil, ditubuh terjadi peningkatan rangsangan simpatis
sehingga terjadi peningkatan konsentrasi katekolamin dalam sirkulasi plasma maka
terjadi peningkatan laju nadi, tekanan darah dan cardiac output.10
Keadaan ini sangat merugikan bagi pasien, maka menggigil harus dicegah
terutama pasien dengan gangguan fungsi kardiovaskular dan pulmonal (antara lain
jantung aritmia, gagal jantung, infark miokardium dan hipertensi) geriatri dan bayi.
Pada tindakan anestesi spinal terjadi blok pada sistem simpatis sehingga
terjadi vasodilatasi yang mengakibatkan perpindahan panas dari kompartemen
sentral ke perifer, hal ini yang akan menyebabkan hipotermia.1,6,7 Diduga ada tiga
penyebab terjadinya hipotermia pada anestesi spinal yaitu redistribusi panas internal
dari kompartemen sentral ke perifer7,8, hilangnya termoregulasi vasokonstriksi
dibawah ketinggian blok serta berubahnya nilai ambang vasokonstriksi dan nilai
ambang menggigil.1,6 Bila sudah terjadi hipotermia untuk meningkatkan temperatur
inti tubuh sebagai kompensasinya tubuh akan menggigil.
Usaha untuk mengatasi dan mencegah menggigil perioperatif ada beberapa
cara diantaranya dengan berbagai intervensi mekanik (alat pemanas cairan infus,
suhu lingkungan yang ditingkatkan, lampu penghangat dan selimut penghangat)1,2,7,8
dan obat-obatan baik opioid maupun non opioid yang telah diuji untuk mencegah dan
mengurangi perioperatif hipotermia dan menggigil pada pasien yang menjalani
operasi,2,4,8 tetapi tidak semua rumah sakit mampu membeli peralatan mekanik, oleh
karena itu penatalaksanaan mengigil banyak hanya dengan obat-obatan, dan ternyata
merupakan alternatif terapi yang cukup efektif.1
Untuk penggunaan obat golongan opioid khususnya Petidine, telah banyak
diteliti memang efektif untuk penanganan maupun mencegah terjadinya menggigil
pada golongan opioid. Oleh karena itu berpendapat bahwa Petidine merupakan obat
paling efektif untuk penatalaksanaan dan mencegah terhadap menggigil. Tetapi
Petidine mempunyai beberapa efek samping yang tidak diinginkan diantaranya
mendepresi pernafasan, mual, muntah, gangguan hemodinamik dan perlu
perlu pengawasan lebih ketat pada pasien post anestesi.3,4,6 Selain itu dosis yang
digunakan untuk penatalaksanaan menggigil dengan Petidine hanya 25 mg sehingga
akan bersisa ( 1 ampul berisi 100 mg ), dimana 75 mg ini akan terbuang dan
ditakutkan akan disalahgunakan, maka dicari obat-obat selain opioid yang dapat
digunakan untuk menangani menggigil.2,3,4
Telah banyak dilakukan penelitian terhadap tramadol dibandingkan dengan
petidin untuk pengobatan menggigil pasca anestesi, seperti penelitian oleh Nanda PA
dkk Tramadol HCl 1 mg/kgbb dgn Petidine 0,5 mg/kgbb, Reihanak T dkk Tramadol
HCl 0,5 mg/kgbb dgn Petidine 0,5 mg/kgbb, Dhimar AA dkk Tramadol HCl 0,5
mg/kgbb dgn Petidine 0,5 mg/kgbb didapatkan hasil yang memuaskan dengan
banyak keuntungan dari tramadol sehingga dapat mengurangi penggunaan
Petidine.3,4
Pada umumnya tramadol digunakan sebagai obat analgesik sintetik yang
bekerja di sentral dan mempunyai farmokologi yang kompleks.5 Tramadol terdiri
dari kombinasi R dan L enantiomer, dimana enantiomer L mempunyai efek klinis
terutama untuk menginhibisi reuptake dari norepinephrin sedangkan enantiomer R
mempunyai efek klinis menginhibisi reuptake serotonin ( HT /
5-hydroxytryptamine), memfasilitasi pelepasan 5-HT dan mengaktifasi reseptor .
Tramadol bekerja terutama pada reseptor –opioid agonist, dan juga mempunyai
minimal efek dari reseptor . Norepinephrin merupakan mediator utama dalam
mengkontrol sentral termoregulasi, tetapi ada yang berpendapat akibat dari aktifitas
kombinasi serotononergik dan noradrenergik maupun salah satu.5,
Untuk penggunaan tramadol sebagai terapi terhadap menggigil sudah pernah
diteliti pada dosis 3 mg/kgbb, 2 mg/kgbb 1 mg/kgbb dan 0,5 mg/kgbb ternyata pada
pemberian dosis 0,5 mg/kgbb sudah menunjukkan efektifitas untuk mengatasi
menggigil pasca anestesi dengan efek depresi nafas dan sedasi yang sangat minimal,
sedangkan dosis yang digunakan untuk mencegah menggigil pasca anestesi yang
telah dilakukan dengan Tramadol HCl pada dosis 1 mg/kgbb (Saha E dkk), dimana
dosis ini juga dipakai untuk analgetik dan masih didapatkan efek samping yang tidak
diinginkan.2 Sedangkan Tramadol HCl pada dosis 0,5 mg/kgbb sebagai pencegahan
dengan anestesi spinal belum pernah diteliti dan belum ada dosis yang jelas untuk
memberikan efek mencegah menggigil dengan efek samping yang minimal.1,2,3,4
1.2. RUMUSAN MASALAH
Dari latar belakang masalah di atas memberikan dasar bagi peneliti untk
merumuskan pertanyaan penelitian sebagai berikut :
Apakah pemberian Tramadol HCl pada dosis 0,5 mg/kgbb akan memberikan efek
yang sama dengan dosis 1 mg/kgbb secara intravena dalam mencegah menggigil
dengan efek samping yang minimal pada pasien yang akan dilakukan tindakan
anestesi spinal ?
1.3. HIPOTESA
Tidak ada perbedaan pada pemberian Tramadol HCl pada dosis 0,5 dengan 1
mg/kgbb secara intravena dalam mencegah menggigil dengan efek samping yang
minimal pada pasien yang akan dilakukan tindakan anestesi spinal.
1.4. TUJUAN
1.4.1. Tujuan umum : untuk mendapatkan dosis Tramadol HCl yang tepat dalam
mencegah menggigil dengan efek samping yang minimal pada tindakan
anestesi spinal.
1.4.2. Tujuan khusus :
1. Untuk mengetahui efek Tramadol HCl pada dosis 0,5 mg/kgbb dan 1
mg/kgbb intravena yang digunakan dalam mencegah menggigil pada
anestesi spinal.
2. Untuk mengetahui pada temperatur inti berapa akan terjadi menggigil.
3. Untuk mengetahui kejadian efek samping yang timbul (mual dan
muntah) setelah pemberian Tramadol HCl pada dosis 0,5 mg/kgbb dan 1
1.5. MANFAAT
1.5.1. Mendapatkan dosis Tramadol HCl yang efektif untuk mencegah mengigil
dengan efek samping yang minimal.
1.5.2. Sebagai bahan acuan penelitian lanjutan dengan menggunakan jumlah kasus
yang lebih besar.
1.5.3. Sebagai bahan acuan penelitian lanjutan dengan menggunakan dosis
Tramadol HCl yang berbeda.
1.5.4. Sebagai bahan acuan penelitian lanjutan dengan menggunakan Tramadol HCl
BAB 2
TINJAUAN PUSTAKA
Menggigil pasca pembedahan merupakan komplikasi yang sering terjadi pada
tindakan anestesi, dilaporkan angka kejadian sebesar menggigil selama anestesi
regional sekitar 40-60% dilaporkan pada pasien-pasien yang menjalani berbagai jenis
pembedahan yang berbeda pada periode atau segera setelah pembedahan. Menggigil
adalah aktivitas otot secara menyeluruh sebagai mekanisme tubuh untuk
meningkatkan temperatur. Ciri khas menggigil adalah tremor ritmik dan dapat
merupakan respon termoregulator normal terhadap hipotermia selama pembedahan.
Gerakan mirip menggigil yang berasal dari non termoregulator dan bersifat
involunter juga bisa muncul pada periode pasca pembedahan. Menggigil non
termoregulator dapat berhubungan dengan pengendalian nyeri yang tidak adekuat
pada saat pulih sadar atau berhubungan dengan etiologi lain. Pengerasan otot tonik
pada waktu pulih sadar dari agen halogen dapat terlihat seperti mengigil. Serupa
pula, gerakan klonik spontan yang menyerupai menggigil juga dapat terlihat.
2.1. FISIOLOGI
Temperatur inti manusia normal dipertahankan antara 36,5-37,5 0C pada suhu
lingkungan dan dipengaruhi respon fisiologis tubuh. Pada keadaan homeotermik,
sistem termoregulasi diatur untuk mempertahankan temperatur tubuh internal dalam
batas fisiologis dan metabolisme normal. Tindakan anestesi dapat menghilangkan
mekanisme adaptasi dan berpotensi mengganggu mekanisme fisiologis fungsi
termoregulasi.
Kombinasi antara gangguan termoregulasi yang disebabkan oleh tindakan
anestesi dan eksposur suhu lingkungan yang rendah, akan mengakibatkan terjadinya
hipotermia pada pasien yang mengalami pembedahan. Menggigil merupakan salah
satu konsekuensi terjadinya hipotermia perioperatif yang dapat berpotensi untuk
terjadi sejumlah sekuele, yaitu peningkatan konsumsi oksigen dan potensi produksi
karbon dioksida, pelepasan katekolamin, peningkatan cardiac output, takikardia,
temperatur inti 10C lebih rendah di bawah standar deviasi rata-rata temperatur inti
manusia pada keadaaan istirahat dengan suhu lingkungan yang normal (28-350C).
Kerugian paska operasi yang disebabkan oleh gangguan fungsi termoregulasi adalah
infeksi pada luka operasi, perdarahan, dan gangguan fungsi jantung yang juga
berhubungan dengan terjadinya hipotermia perioperatif.
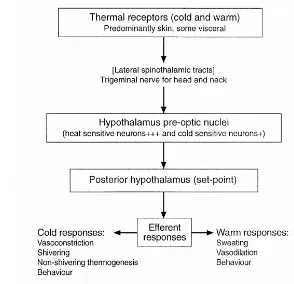
Fungsi termoregulasi diatur oleh sistem kontrol fisiologis yang terdiri dari
termoreseptor sentral dan perifer yang terintegrasi pada pengendali dan sistem respon
eferen. Input temal aferen datang dari reseptor panas dan dingin baik itu di sentral
atau di perifer. Hipotalamus juga mengatur tonus otot pembuluh darah kutaneus,
menggigil, dan termogenesis tanpa menggigil yang terjadi bila ada peningkatan
produksi panas.
Secara historis, traktus spinotalamikus lateralis diketahui sebagai
satu-satunya jalur termoaferen menuju pusat termoregulasi di hipotalamus. Seluruh jalur
serabut saraf asendens ini terpusat pada formatio retikularis dan neuron termosensitif
berada pada daerah di luar preoptik anterior hipotalamus, termasuk ventromedial
hipotalamus midbrain, medula oblongata, dan korda spinalis. Input multiple yang
berasal dari berbagai termosensitif, diintegrasikan pada beberapa tingkat di korda
spinalis dan otak untuk koordinasi bentuk respon pertahanan tubuh.
Sistem termoregulasi manusia dibagi dalam tiga komponen : termosensor dan
jalur saraf aferen, integrasi input termal, dan jalur saraf efektor pada sistem saraf
otonom.
2.1.1. Termosensor dan Jalur Saraf Aferen
Banyak pengetahuan mengenai struktur sistem termoregulasi yang diperoleh
dari penelitian pada hewan. Input termal aferen dapat berasal dari sentral dan perifer.
Reseptor termal terdapat pada kulit dan membran mukosa yang sensitif terhadap
sensasi termal dan memberikan kontribusi terhadap refleks termoregulasi. Reseptor
spesifik dingin mengeluarkan impuls pada suhu 25-300C. Impuls ini berjalan pada
serabut saraf tipe A- . Reseptor panas mengeluarkan impuls pada suhu 45-500C dan
berjalan pada serabut saraf tipe C.
Reseptor dingin berespon terhadap perubahan sementara temperatur
perubahan temperatur lingkungan dalam waktu lama, gradual, atau cepat. Respon
yang cepat terhadap perubahan temperatur lingkungan biasanya diikuti respon
temperatur kulit. Hal ini dibuktikan pada penelitian terhadap sistem termoregulasi
manusia secara kimia. Pada penelitian tersebut, disebutkan bahwa produksi panas
tubuh selalu diukur melalui kebutuhan oksigen tubuh. Termoregulasi terhadap dingin
dipengaruhi oleh reseptor dingin pada kulit dan dihambat oleh pusat reseptor panas.
Reseptor dingin kulit merupakan sistem pertahanan tubuh terhadap temperatur dingin
dan input aferen yang berasal dari reseptor dingin ditransmisikan langsung ke
hipotalamus.
Gambar 2.1. Alur Kontrol Termoregulasi
Berbeda dengan reseptor dingin perifer, lokasi reseptor dingin sentral tidak
begitu jelas secara anatomis. Produksi panas pada temperatur kulit yang hangat
meningkat bila temperatur inti tubuh menurun kurang dari 360C. Pusat termoreseptor
dingin kurang begitu penting bila dibandingkan input sensoris dingin perifer, akan
tetapi suatu penelitian terhadap transeksi korda spinalis, menyimpulkan bahwa
proses di pusat termoregulasi akan aktif bila temperatur inti tubuh di bawah titik
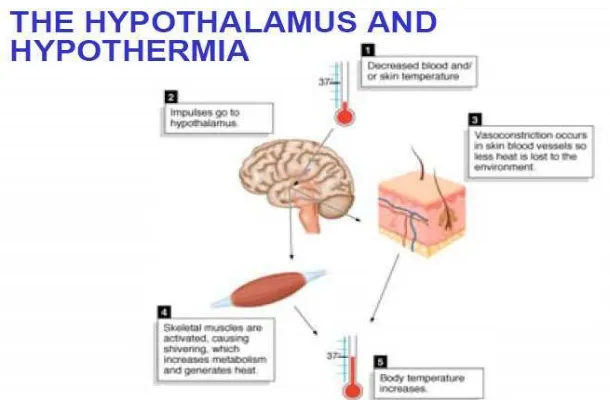
2.1.2. Hipotalamus-Pusat Integrasi
Mekanisme informasi termal aferen akan diolah oleh pusat regulasi
temperatur yang berada di hipotalamus. Hipotalamus anterior menerima informasi
termal aferen secara integral dan hipotalamus posterior mengontrol jalur desendens
ke efektor. Area preoptik hipotalamus berisi saraf sensitif dan insensitif terhadap
temperatur temperatur. Beberapa ahli membaginya dalam saraf yang sensitif
terhadap panas meningkatkan respon peningkatan produksi panas lokal yang
diaktivasi oleh mekanisme pelepasan panas tubuh dan dingin sebaliknya,
meningkatkan respon terhadap dingin tubuh pada area preoptik hipotalamus. Saraf
yang sensitif tehadap stimulasi termal lokal dikontrol oleh hipotalamus posterior,
formatio retikularis, dan medula spinalis.
Hipotalamus posterior menerima rangsang aferen dingin yang berasal dari
perifer dengan stimulasi panas yang bersumber dari area preoptik hipotalamus dan
mengaktifkan respon efektor. Deteksi dingin dibedakan dengan panas berdasarkan
impuls aferen yang berasal dari reseptor dingin. Bila temperatur inti tubuh turun
0,50C dibawah nilai normal, neuron preoptik akan menjadi tidak aktif. Kulit
mengandung reseptor dingin dan panas, dimana reseptor dingin 10 kali lebih banyak
bila dibandingkan dengan reseptor panas.
Suatu penelitian terhadap manusia menyimpulkan bahwa termoregulasi
otonom bekerja melalui empat mekanisme saraf yaitu : deteksi panas sentral, deteksi
dingin perifer, pusat inhibisi panas sebagai respon metabolik terhadap dingin, dan
inhibisi termoregulasi keringat terhadap kulit yang dingin.
Temperatur set-point didefinisikan sebagai batas ambang temperatur sekitar
36,7-37,10C. Set-point ini dapat disebut juga thermoneutral zone atau interthreshold
range dan pada manusia sangat unik. Pada manusia set-point ini bervariasi, selama
tidur suhu tubuh sekitar 36,20C sampai menjelang pagi, meningkat lebih dari 10C
menjelang malam. Wanita memiliki nilai set-point yang lebih tinggi 10C selama
siklus menstruasi pada fase luteal. Pada tumor intrakranial seperti space-occupying
lesion dan keadaan dehidrasi dapat menyebabkan peningkatan temperatur set-point
Gambar 2.2. Hubungan hipotermia dan hipotalamus.
2.1.3. Respon Efektor
Respon termoregulasi ditandai dengan pertama, perubahan tingkah laku yang
secara kuantitatif mekanisme ini lebih efektif, kedua, respon vasomotor yang
ditandai dengan vasokonstriksi pembuluh darah dan piloereksi sebagai respon
terhadap dingin, dan vasodilatasi dan berkeringat sebagai respon terhadap panas,
ketiga, menggigil dan peningkatan rata-rata metabolisme.
Pada keadaan sadar, perubahan tingkah laku lebih jelas terlihat bila
dibandingkan dengan mekanisme otonom regulasi temperatur tubuh. Bila
hipotalamic termostat mengindikasikan adanya temperatur tubuh terlalu dingin,
impuls dapat sampai ke korteks serebri tanpa melalui hipotalamus untuk
menghasilkan sensasi rasa dingin. Keadaan ini menimbulkan perubahan tingkah laku
seperti peningkatan aktivitas motorik, berusaha mencari penghangat atau memakai
penghangat tambahan . Kontrol respon tingkah laku terhadap dingin didasari oleh
besarnya signal panas yang diterima kulit.
Dapat diambil kesimpulan bahwa pengaturan suhu tubuh bertujuan untuk
mempertahankan suhu tubuh inti pada batas normal dengan mekanisme seperti
Gambar 2.3. Mekanisme kontrol termoregulasi.
2.2. PATOFISIOLOGI
Fungsi termoregulasi mengalami perubahan selama dilakukan tindakan
anestesi dan mekanisme kontrol terhadap temperatur setelah dilakukan tindakan
anestesi baik umum maupun regional akan hilang. Seorang anestesiologist harus
mengetahui management kontrol termoregulasi pasien. Tindakan anestesi
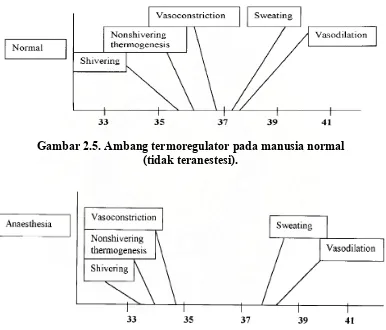
menyebabkan gangguan fungsi termoregulator yang ditandai dengan peningkatan
ambang respon terhadap panas dan penurunan ambang respon terhadap dingin.
Hampir semua obat-obat anestesi mengganggu respon termoregulasi.
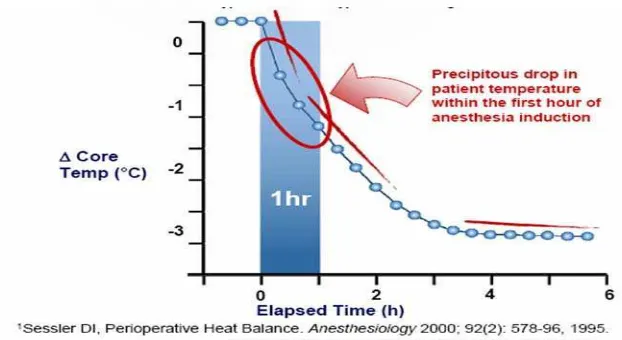
Temperatur inti pada anestesi umum akan mengalami penurunan antara 1,0-1,50C
selama satu jam pertama anestesi yang diukur pada membran timpani. Sedangkan
pada anestesi spinal dan epidural menurunkan ambang vasokonstriksi dan menggigil
pada tingkatan yang berbeda, akan tetapi ukurannya kurang dari 0,60C dibandingkan
anestesi umum dimana pengukuran dilakukan di atas ketinggian blok.
Pemberian obat lokal anestesi untuk sentral neuraxis tidak langsung
berinteraksi dengan pusat kontrol yang ada di hipotalamus dan pemberian lokal
anestesi intravena pada dosis ekuivalen plasma level setelah anestesi regional tidak
berpengaruh terhadap termoregulasi. Mekanisme gangguan pada termoregulasi
selama anestesi regional tidak diketahui dengan jelas, tapi diduga perubahan sistem
termoregulasi ini disebabkan pengaruh blokade regional pada jalur informasi termal
aferen.
Gambar 2.5. Ambang termoregulator pada manusia normal (tidak teranestesi).
Gambar 2.6. Ambang termoregulator pada manusia yang teranestesi.
Pada anestesi spinal akan menurunkan ambang menggigil sampai dan pada
inti hipotermi pada jam pertama atau setelah dilakukan anestesi spinal akan menurun
sekitar 1–2 0C, hal ini berhubungan dengan redistribusi panas tubuh dari
kompartermen inti ke perifer dimana spinal menyebabkan vasodilatasi.
Pada anestesi spinal terjadi menggigil di atas blokade dari lokal anestesi
untuk terjadinya menggigil. Sama seperti pada anestesi umum, hipotermia terjadi
pada jam pertama anestesi, atau setelah dilakukan tindakan anestesi spinal. Hal ini
terjadi karena proses redistribusi panas inti tubuh ke perifer oleh vasodilatasi yang
disebabkan blokade anestesi spinal.
Terjadinya hipotermia tidak hanya murni karena faktor blokade spinal itu
sendiri tapi juga karena faktor lain seperti cairan infus atau cairan irigasi yang dingin,
temperatur ruangan operasi dan tindakan pembedahan. Pasien akan mengalami
penurunan temperatur tubuh oleh karena terjadi redistribusi panas di bawah
ketinggian blok ditambah pemberian cairan dengan suhu yang rendah akan
memberikan implikasi yang tidak baik pada pasien yang menjalani pembedahan
terutama pasien dengan usia tua karena kemampuan untuk mempertahankan
temperatur tubuh pada keadaan stress sudah menurun.
Pemberian obat lokal anestesi yang dingin seperti es, akan meningkatkan
kejadian menggigil dibandingkan bila obat dihangatkan sebelumnya pada suhu 300C,
tetapi penghangatan ini tidak berlaku pada pasien yang tidak hamil karena tidak ada
perbedaan jika diberikan dalam keadaan dingin atau hangat. Menggigil selama
anestesi regional anestesi dapat dicegah dengan mempertahankan suhu ruangan yang
optimal, pemberian selimut dan lampu penghangat atau dengan pemberian obat yang
efektifitasnya sama untuk mengatasi menggigil paska anestesi umum.
Terjadinya hipotermia selama regional anestesi tidak dipicu oleh sensasi
terhadap dingin. Hal ini menggambarkan suatu kenyataan bahwa persepsi dingin
secara subjektif tergantung pada input aferen suhu pada kulit dan vasodilatasi perifer
yang disebabkan oleh regional anestesi. Setelah terjadi redistribusi panas tubuh ke
perifer pada induksi anestesi umum dan regional, hipotermia selanjutnya tergantung
pada keseimbangan antara pelepasan panas pada kulit dan metabolisme panas yang
akan melepas panas tubuh. Selama anestesi spinal terdapat dua faktor yang akan
mempercepat pelepasan panas dan mencegah timbulnya perubahan temperatur inti
yang terlihat setelah anestesi : pertama, dengan menurunkan ambang vasokonstriksi
yang digabungkan dengan vasodilatasi pada tungkai bawah selama blok terjadi. Oleh
karena itu kehilangan panas terus berlangsung selama anestesi spinal meskipun
mekanisme aktivitas efektor berlangsung di atas ketinggian blok. Hal ini terlihat
spinal menurunkan ambang vasokonstriksi selama tindakan anestesi dan
meningkatkan rata-rata sensasi dingin bila dibandingkan hanya dengan anestesi
umum saja karena vasokonstriksi yang secara kuantitatif terpenting pada ekstremitas
bawah dihambat oleh blokade itu sendiri.
Menggigil merupakan mekanisme pertahanan terakhir yang timbul bila
mekanisme kompensasi yang lain tidak mampu mempertahankan suhu tubuh dalam
batas normal. Rangsangan dingin akan diterima afektor diteruskan ke hipothalamus
anterior dan memerintahkan bagian efektor untuk merespon berupa kontraksi otot
tonik dan klonik secara teratur dan bersifat involunter serta dapat menghasilkan
panas sampai dengan 600% diatas basal. Mekanisme ini akan dihambat oleh tindakan
anestesia dan pemaparan pada lingkungan yang dingin dan dapat meningkat pada
saat penghentian anestesia.
Penurunan laju metabolisme yang disebabkan oleh hipotermia dapat
memperpanjang efek anestesi sedangkan menggigil yang menyertainya akan
meningkatkan konsumsi oksigen 100% - 600%2,4 , dan meningkatkan resiko angina
dan aritmia pada pasien dengan penyakit kardiovaskuler.2 Morbiditas yang mungkin
terjadi dan telah dilaporkan cukup bermakna adalah peningkatan kebutuhan
metabolik (hal ini dapat membahayakan pada pasien dengan cadangan hidup yang
terbatas dan yang berada pada resiko kejadian koroner), menimbulkan nyeri pada
luka, meningkatkan produksi CO2, denyut jantung, memicu vasokonstriksi dan
dengan demikian meningkatkan resistensi vaskular, tekanan darah, dan volume
jantung sekuncup sehingga terjadi peningkatan tekanan intraokuler dan intrakranial.
Sebagai tambahan, resiko perdarahan dan infeksi luka bedah akan meningkat pada
pasien hipotermik. Karena alasan-alasan itulah, mempertahankan pasien pada suhu
normal merupakan baku perawatan.
2.3. ETIOLOGI
Etiologi menggigil pasca pembedahan masih belum jelas, tetapi diperkirakan
bahwa hipotermia selama pembedahan dan gangguan pada pusat termoregulator
merupakan faktor penyebab yang utama. Penelitian elektromiografi menunjukkan
bahwa menggigil post anestesia berbeda dengan menggigil yang disebabkan oleh flu.
anestesi, dan respon febril.Menggigil merupakan respon terhadap hipotermia selama
pembedahan terhadap perbedaan antara suhu darah dan kulit dengan suhu inti tubuh.
Setiap pasien yang menjalani pembedahan berada dalam resiko mengalami
hipotermia.1 Ahli anestesi menempatkan menggigil pada posisi ke-8 sebagai yang
sering terjadi, dan ke-21 sebagai komplikasi yang perlu dicegah.15 Pada manusia,
suhu inti tubuh dipertahankan dalam batas yang sempit dari 36.5 - 37.5°C.18,19
Walaupun literatur yang ada saat ini tidak memberikan definisi yang jelas tentang
normotermia ataupun hipotermia, adalah merupakan konsensus dari para ahli bahwa
normotermia didefinisikan terbaik sebagai temperatur inti yang berkisar antara
36ºC-38ºC (96.8ºF-100.4ºF). Hipotermia didefinisikan sebagai temperatur inti yang kurang
dari 36ºC (96.8ºF). Hipotermia dapat terjadi diluar temperatur tersebut jika pasien
mengeluh merasa kedinginan atau menampilkan gejala hipotermia seperti menggigil,
vasokonstriksi perifer, dan piloereksi. 1
Hipotermia sering terjadi sebagai efek samping dari anestesia.2 Yang diakibatkan
oleh vasodilatasi akibat hambatan pada pusat pengaturan suhu dan transfer panas
antar kompartemen. Faktor yang mendukung kejadian hipotermia bervariasi,
meliputi berikut ini :1
• Usia ekstrim (Anak-anak dan orangtua) • Kehamilan
• Suhu ruangan
• Lama dan jenis prosedur bedah
• Kondisi yang ada sebelumnya (kehamilan, luka bakar, luka terbuka, dll) • Status hidrasi
• Penggunaan cairan dan irigasi yang dingin • Pemberian anestesia umum
• Pemberian anestesia regional
2.4. MEKANISME PERTUKARAN PANAS
Pertukaran gas antara tubuh dan lingkungan sekitar dicapai dengan berbagai cara
seperti yang dijelaskan berikut ini :
Radiasi mengarah kepada hilangnya panas via sinar panas infrared (sebuah tipe
gelombang elektromagnetis) yang meradiasi keluar dari kulit. Gelombang ini
berasal dari semua benda yang ada dengan suhu diatas nol mutlak (absolute zero
temperature), dan intensitas radiasi meningkat sebanding dengan peningkatan
suhu benda. Dalam kondisi normal, radiasi meliputi sekitar 60 % dari panas yang
hilang dari tubuh manusia.
b. Konduksi
Konduksi adalah perpindahan panas dari benda dengan suhu yang lebih tinggi ke
benda dengan suhu yang lebih rendah. Ini adalah sifat panas sebagai energi
kinetik. Perpindahan panas dengan konduksi sendiri bertanggung jawab untuk
15% dari hilangnya panas dari tubuh.
c. Konveksi
Ketika panas hilang dari kulit, ia akan menghangatkan udara tepat di atas
permukaan kulit. Peningkatan suhu permukaan ini membatasi kehilangan panas
tubuh yang berlebih akibat konduksi. Akan tetapi ketika aliran udara dari kipas
(atau hembusan angin) melewati kulit, ia akan menggantikan lapisan hangat dari
udara di atas permukaan kulit dan menggantinya dengan udara yang lebih dingin,
hal ini menyebabkan hilangnya panas tubuh terus menerus akibat konduksi. Efek
yang sama dihasilkan dengan peningkatan alirandarah tepat di bawah permukaan
kulit. Aksi dari aliran (darah dan udara) menyebabkan hilangnya panas yang
dikenal dengan konveksi.
d. Evaporasi
Perubahan air dari fase zat cair mejadi gas memerlukan panas, dan ketika air atau
keringat berevaporasi dari permukaan tubu, panas yang digunakan adalah panas
tubuh. Normalnya, evaporasi meliputi 20% dari hilangnya panas tubuh
(kebanyakan merupakan akibat dari insensible fluid loss dari paru). Evaporasi
memainkan peran penting dalam adaptasi stress thermal.
Panas adalah suatu bentuk energi, dan temperatur adalah pengukuran dari
panas tubuh. Keseimbangan panas dihubungkan dengan jumlah panas tubuh,
meningkat dengan produksi panas dan berkurang oleh evaporasi melalui keringat.
tergantung keadaan lingkungan. Sebagai contoh, jika temperatur ruangan lebih besar
dari temperatur tubuh, radiasi akan meningkatkan panas tubuh, begitu juga
sebaliknya bila temperatur ruangan kurang dari temperatur tubuh. Proses terjadinya
panas tubuh adalah obligat, hal ini terjadi tanpa melalui mekanisme termoregulasi,
atau fakultatif yang terjadi karena manipulasi oleh mekanisme termoregulasi untuk
menyimpan panas. Panas obligat termasuk dalam basal metabolisme rate (BMR).
Pengeluaran energi ini untuk mempertahankan homeostasis normal tubuh dan
rata-rata kurang lebih 40 Kcal/m2/jam. Energi ini akan meningkat pada usia muda,
juga adanya perangsangan sistem saraf simpatis oleh demam dan oleh hormon
tiroksin, androgen, dan growth hormon. Pengeluaran energi akan menurun seiring
dengan pertambahan usia, selama tidur, dan malnutrisi. Panas tubuh fakultatif
termasuk latihan fisik yang dapat meningkatkan produksi panas 20 kali BMR.
Menggigil akan meningkatkan produksi panas enam kali lipat di atas BMR dan
termogenesis tanpa menggigil merupakan hal yang penting bagi neonatus tetapi tidak
untuk orang dewasa.
Pelepasan panas pada saat istirahat lebih banyak (75%) melalui konduksi,
konveksi, dan radiasi. Kehilangan panas karena konveksi terjadi njika lapisan luar
kulit hilang atau rusak. Kehilangan panas karena radiasi adalah proporsional
perbedaan temperatur antara pasien dan suhu lingkungan. Sisanya, 25% kehilangan
panas pada waktu istirahat adalah evaporasi melalui insensible water loss, yang
secara prinsipil evaporasi terjadi melalui saluran pernafasan. Berkeringat terjadi
karena sekresi air pada kulit yang disebabkan oleh evaporasi spesifik panas laten
sebesar 0,58 cal/g, proses evaporasi ini dapat melepaskan panas lebih dari 20 kali
BMR.
Pasien dengan normal temperatur inti 370C yang teranestesi, permukaan
tubuhnya akan terpapar dengan suhu ruang operasi antara 20-250C. Terpapar dengan
suhu dingin ini sering diperberat dengan pemberian larutan dingin antiseptik dan
diikuti dengan evaporasi dipermukaan kulit atau cairan dingin yang diberikan ke
tubuh pasien atau oleh pemberian caitan infus intravena yang akan meningkatkan
kehilangan panas secara konduksi.
Pengukuran terhadap panas tubuh tidak dapat dilakukan secara langsung.
dan panas tubuh. Pengukuran rata-rata tempertur tubuh (Tbody) diperoleh dengan
menggunakan rumus sebagai berikut:
Tbody = 0,66 Tcore + 0,34 Tskin
Tcore = temperatur inti tubuh dan Tskin = rata-rata temperatur kulit tubuh
Akurasi hasil pengukuran ini tergantung adekuasi pengukuran temperatur kulit.
2.5. MONITOR TEMPERATUR
Efek fisiologik dari perubahan temperatur tubuh adalah alasan utama untuk
memonitor temperatur tubuh sewaktu tindakan anestesi. Selain hipotermi sebagai
suatu indikasi operasi, sebagai proteksi terhadap iskemik jaringan adalah
direkomendasikan temperatur inti intraoperatif harus dijaga diatas 360C.
Pengukuran temperatur harus akurat dan konsisten. Merupakan kewajiban
dari praktisi untuk menentukan metode terbaik untuk mengawasi temperatur inti
pasien, dan untuk menggunakan perangkat pengawasan suhu secara benar, sekaligus
memperkirakan bagian mana yang akan diukur, kenyamanan pasien, dan keamanan.
Temperatur yang terukur dapat berbeda tergantung dari lokasi atau bagian
tubuh mana yang diperiksa. Selama periode perioperatif, temperatur tubuh dapat
berubah dengan cepat, maka sebaiknya temperatur yang diukur adalah temperatur
inti. Temperatur inti adalah suhu darah perfusi pada sistem organ vital. Temperatur
inti diukur pada arteri pulmonal, distal esofagus, nasofaring dan membran timpani.
Distal esofagus (25% dari bagian bawah esofagus) memberikan gambaran temperatur
darah dan serebral. Temperatur membran timpani dan aural kanal memberikan
estimasi temperatur hipotalamus dan berkorelasi dengan temperatur esofagus.
Temperatur inti juga dapat diperkirakan dengan menggunakan bagian oral, aksiler,
ataupun kandung kencing. Temperatur kulit dan rektal yang disesuaikan dapat
menggambarkan temperatur inti dengan cukup baik, tetapi menjadi tidak dapat
diandalkan ketika terjadi Krisis Hipertermia Maligna.
Beberapa penelitian terakhir menyatakan bahwa pengawasan timpani
menggunakan infra merah merupakan metode pengukuran temperatur sebelum dan
pasca pembedahan yang lebih disukai. Perlu diingat bahwa ketepatan pembacaan
2.6. PENATALAKSANAAN MENGGIGIL
2.6.1. NONFARMAKOLOGIS
Pencegahan terjadinya proses redistribusi yang menyebabkan hipotermia
dapat dilakukan dengan pemberian selimut hangat. Redistribusi panas terjadi dengan
adanya vasodilatasi yang disebabkan oleh tindakan anestesi sehingga panas
berpindah dari inti tubuh ke perifer. Penghangatan di seluruh permukaan tubuh
secara pre-emtive dapat dilakukan dengan menggunakan forced air warming. Alat ini
tidak meningkatkan temperatur inti tubuh, tetapi meningkatkan panas tubuh,
khususnya pada daerah kaki dan panas dilepas melalui permukaan kulit. Penggunaan
alat ini tidak efektif dan jarang digunakan dalam praktek klinis karena membutuhkan
waktu satu jam untuk proses penghangatan sebelum digunakan. Tindakan
penghangatan yang terlalu berlebihan justru dapat menyebabkan pasien mengalami
keringat yang banyak dan tidak nyaman.
Penghangat pasif, termasuk menggunakan kain katun dapat digunakan pre
operatif untuk mengurangi pelepasan panas ke lingkungan. Melapisi permukaan
tubuh dengan penghangat pasif sangat penting dan lebih efektif. Bagaimanapun,
penghangat pasif atau dengan penambahan penghangat lain tidak memperbaiki
konservasi panas secara signifikan dan sistem penghangat pasif tidak efektif dalam
jangka waktu lama, apalagi pada operasi besar.
Hanya 10% produksi panas dihasilkan dengan pemanasan dan humidifying
inspired gas, metode ini relatif tidak efektif untuk mempertahankan suhu
normotermia. Temperatur kamar disesuaikan oleh pelepasan panas dari tubuh pasien
dengan cara radiasi dan konveksi dan selalu ada pada suhu > 23˚C untuk
mempertahankan dalam batas normotermia. Penggunaan water mattresses tidak
efektif untuk mencegah pelepasan panas karena panas yang dikeluarkan relatif
sedikit dari bagian belakang. Kehilangan panas secara konduksi dapat dikurangi bila
cairan intravena dihangatkan terlebih dahulu sebelum digunakan.
Sistem forced air-warming yang terbaik untuk mempertahankan suhu tubuh
dalam batas normotermia pada prosedur pembedahan. Pembedahan yang
berlangsung lama dan akan efektif khususnya bila digunakan intraoperatif pada
intraoperatif dan postoperatif sehingga mengurangi kejadian menggigil pascaanastesi
dan ketidaknyamanan pasien.
Strategi khusus untuk pengendalian temperatur tubuh adalah sebagai berikut:
1. Mempertahankan temperatur ruang operasi yang sesuai dengan usia dewasa yaitu
24-26˚C.
2. Menggunakan gas inspirasi yang hangat dengan menggunakan penghangat
humidifiers, alat ini dapat mengurangi kehilangan panas tetapi tidak untuk
pencegahan.
3. Menggunakan sistem penghangat konveksi dengan forced warm air.
4. Menggunakan selimut penghangat, untuk mengurangi kehilangan panas, cairan
intravena dan cairan irigasi harus dihangatkan terlebih dahulu di atas temperatur
tubuh (cairan intravena 40˚C; cairan untuk irigasi 40˚ C).
5. Menggunakan lampu penghangat secara langsung dapat menyebabkan kulit
menjadi merah terutama daerah dada, wajah, dan leher karena alat ini mempunyai
densitas yang tinggi pada termoreseptor.
Salah satu penyebab terjadinya menggigil adalah pemberian cairan kristaloid
intravena dan cairan lainnya pada suhu antara 20-22˚C (suhu kamar operasi). Pada
penelitian terhadap wanita hamil, menggigil terjadi pada 64% dan jika cairan
intravena diberikan pada suhu 30-33˚C, kejadian menggigil berkurang hingga 15%.
Hasil penelitian ini merekomendasikan bahwa pada pemberian semua cairan
intravena hendaknya dihangatkan terlebih dahulu.
Kamar operasi dengan temperatur kurang dari 20˚C dapat menyebabkan
penurunan temperatur tubuh. Pada pasien tua, menggigil dapat terjadi jika temperatur
tubuh turun sekitar 0,7˚C. Hal ini disebabkan karena pada usia tua kapasitas
termoregulasi sudah menurun. Setelah pemberian obat-obat anestesi, kehilangan
panas meningkat oleh karena vasodilatasi khususnya pada regional anestesi. Pada
pasien didapatkan bahwa cairan irigasi yang dihangatkan dapat mengurangi
2.6.2. FARMAKOLOGIS
Hampir semua anestetis akan berusaha mengobati keadaan menggigil pada
periode pasca pembedahan. Mekanisme kerja dan lokasi kerja dan dosis optimal
obat-obat yang memiliki kemampuan menghilangkan menggigil masih belum jelas.
Sebagian besar diduga dengan cara menurunkan ambang menggigil. Banyak sediaan
obat digunakan untuk tujuan ini, walaupun masih dalam tahap uji klinis seperti
clonidine, doxapram, ketanserin, alfentanil, dexametason dosis rendah, Magnesium
sulfat, Ketamin dll. Salah satu obat yang paling efektif adalah Meperidin, tetapi oleh
karena memiliki efek samping yang berbahaya maka perlu dilakukan pengawasan
secara ketat, oleh sebab itu dicari alternatifnya dan dari penelitian-penelitian terakhir
didapatkan tramadol lebih efektif dari meperidine dengan efek samping yang lebih
minimal.
Salah satu jenis atypical central-acting opioids adalah tramadol hydrocloride
yang merupakan sintetik 4-phenyl-piperidine yang analog dengan kodein dan
merupakan derivat dari aminocyclohexanol. Tramadol merupakan obat analgesik
sintetik yang bekerja di sentral dan mempunyai farmokologi yang kompleks.5
Tramadol terdiri dari kombinasi R dan L enantiomer, dimana enantiomer L
mempunyai efek klinis terutama untuk menginhibisi reuptake dari norepinephrin
sedangkan enantiomer R mempunyai efek klinis menginhibisi reuptake serotonin
(5-HT / 5-hydroxytryptamine), memfasilitasi pelepasan 5-(5-HT dan mengaktifasi reseptor
. Tramadol bekerja terutama pada reseptor –opioid agonist, dan juga mempunyai
minimal efek dari reseptor . Norepinephrin merupakan mediator utama dalam
mengkontrol sentral termoregulasi, tetapi ada yang berpendapat akibat dari aktifitas
kombinasi serotononergik dan noradrenergic maupun salah satu.5,
2.6.2.1. SEJARAH
Pada tahun 1962 ahli kimia perusahaan farmasi Gr nenthal, Jerman, saat
mencari struktur campuran obat baru dengan efek antihistamin antialergi dan
spasmolitik, ternyata campuran obat ini mempunyai sifat seperti opioid. Obat
tersebut secara farmakologi menunjukkan aktifitas antinociceptive dan efek pada
system syaraf pusat. Campuran obat yang asli terdiri dari L- dan R- enantiomer
Uji farmakologis pada 12 orang, R-enantiomer menunjukkan analgetik yang lebih
kuat, kemudian campuran ini diberi nama tramadol.
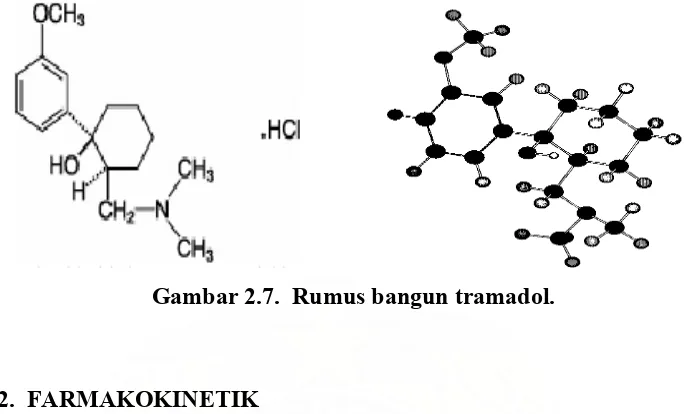
Gambar 2.7. Rumus bangun tramadol.
2.6.2.2. FARMAKOKINETIK
Pada pemberian oral, tramadol diabsorbsi secara cepat oleh usus kecil sebesar
95-100% dan bioavailabilitasnya 70% pada dosis tunggal. Mula kerja tramadol 5-10
menit dengan half-life (T1/2) 5,1 (SD±0 ,8 ) jam dan peak plasma concentrations
tercapai pada 2-4 jam. Tramadol melewati sawar plasenta sebesar 1% dan 0,1%
berada dalam air susu ibu.
Metabolisme tramadol terjadi dihati. Jalur metabolisme utama tramadol
adalah N- dan O- demethylasi dan glucuronidasi atau sulfasi. Hasil metabolit aktif
dari tramadol yaitu O-desmethyltramadol dikenal sebagai M1. Metabolit M1
dikalisa oleh isozim CYP2D6 pada sitokrom P-450. Proses metabolisme menurun
pada pasien dengan kelainan fungsi hati.
Volume distribusi tramadol adalah 2,6 dan 2,9 liter/ kg pada laki-laki dan
wanita (rata-rata 2,7 L/kg) setelah pemberian 100 mg intravena. Tramadol mengikat
protein plasma hanya 20%, sebanyak 86% tramadol yang diabsorbsi, dan ikatan
sendiri juga terlihat pada konsentrasi 10 g/ml.
Tramadol dan metabolitnya diekskresi terutama melalui urin dengan waktu
paruh plasma 6,3 jam, sisanya kurang dari 1% tramadol diekskresi melalui saluran
biliaris.
Pasien dengan gangguan fungsi organ (hepar atau ginjal) sangat berpengaruh
total menjadi setengahnya, misalnya dosis 200 mg/hari dibagi dalam dua dosis per 12
jam pada gagal ginjal kronik, dan 50 mg tiap 12 jam pada gangguan fungsi hepar
kronik.
2.6.2.3. FARMAKODINAMIK
Tramadol memiliki afinitas lemah terhadap reseptor µ opioid dan juga pada
reseptor K, dan . Kekuatan afinitas tramadol 6000 kali lebih lemah dari morfin, 100
kali lebih lemah dari dextropropoxyphene, 10 kali lebih lemah dari kodein, dan
ekuivalen dengan dekstrometorpan. Tramadol adalah obat recemic mixture dan tiap
enantiomer memiliki opioid binding affinities yang berbeda dan juga dalam
penghambatan terhadap monoaminergik re-uptake. Enantiomer (+) tramadol dan
metabolitnya berikatan kuat dengan reseptor µ opioid dibanding enantiomer (-)
tramadol. Enantiomer (+) memiliki efek inhibisi re-uptake 5-hydroxy tryptamine
(5-HT atau serotonin) empat kali lebih kuat. Hal ini menyebabkan stimulasi pelepasan
5-HT presinaptik. Enantiomer (-) berefek inhibisi re-uptake noradrenalin. Aktivitas
tramadol sebagian dapat dihambat oleh nalokson (30%).
Tramadol diindikasikan untuk terapi nyeri moderat hingga nyeri berat dan
berpotensi analgetik yang sama dengan petidin. Memiliki potensi 1/1.000 kali
fentanyl dan 1/10 kali morfin intravaskular. Tramadol 50-150 mg ekuivalen dengan
morfin 5-15 mg intravaskular. Tramadol 1 mg/kgBB intravena sangat efektif untuk
mengobati menggigil pascaoperasi dan berpotensi anti menggigil yang sama dengan
meperidin pada dosis efektif 25-60 mg. Untuk meminimalisasi efek samping yang
terjadi, hendaknya tramadol diberikan secara perlahan dalam 2 sampai 3 menit.
Tramadol dapat meningkatkan transmisi monoaminergik sehingga obat ini tidak
diberikan pada pasien yang sedang diterapi dengan monoamine oxidase inhibitors,
dan pasien dengan riwayat epilepsi. Depresi pernafasan jarang terjadi pada
pemberian tramadol dibanding pemberian morfin intravena dan tidak mempengaruhi
fungsi jantung sehingga aman diberikan pada pasien dengan gangguan
kardiovaskular. Terhadap gastrointestinal, tramadol tidak mempengaruhi peristaltik
usus dan sfinkter oddi. Efek samping yang sering terjadi walaupun kejadiannya kecil
adalah nyeri kepala (5,3%), mual (4,8%), sedasi (2,4%), dan mulut kering (2,2%)
pelepasan histamin dan estimasi kejadiannya diperkirakan 1 dalam 700.000. Pada
kasus pasien cedera kepala dengan peningkatan kadar katekolamin darah, tramadol
tidak dianjurkan untuk diberikan karena dapat menimbulkan kejang. Ondansetron
dapat mengurangi potensi analgetik tramadol apabila diberikan secara bersamaan.
2.6.2.4. TRAMADOL SEBAGAI ANTI MENGGIGIL
Pada tahun 1963, Feldberg dan Myers mengemukakan suatu terori yang
disebut monoamine theory pada sistem termoregulasi. Teori ini menyatakan bahwa
the body temperature set point dikontrol oleh keseimbangan antara norepineprin dan
serotonin ( 5 hydroxy triptamine [5-HT] ) yang berada di area preoptik anterior
hipotalamus.
Tramadol merupakan obat analgetikm yang secara farmakologis sangat
kompleks dan mengandung enentiomer (+) dan (-). Peranan tramadol untuk
mengatasi menggigil adalah dengan cara inhibisi re-uptake norepinefrin oleh
enantiomer (-) sedangkan enantiomer (+) menghambat re-uptake 5-HT, sehingga
memfasilitasi pelepasan 5HT dan mengaktivasi reseptor µ opioid. Norepinefrin
adalah mediator terbesar pada kontrol sistem termoregulasi. Sebagai contoh,
penyuntikan norepinefrin intrventrikuler dapat menurunkan temperatur inti dan
metabolisme tubuh pada hewan primata. Pengaruh 5 HT masih kontroversi, akan
tetapi banyak para ahli percaya bahwa 5 HT bekerja menghambat sistem kontrol
termoregulasi tubuh. Peranan reseptor µ opioid adalah menurunkan ambang
vasokonstriksi dan menggigil, pengaruh ini sama seperti pada anastesi volatile atau
anestesi intravena.
2.6.2.5. INDIKASI
- Terapi nyeri sedang sampai berat pada kondisi akut maupun kronik. Dosis yang digunakan 1 – 3 mg/kgbb secara intravena setiap 8 jam dengan dosis
maksimum 400 mg per hari.
- Anti menggigil
Dosis yang digunakan untuk terapi menggigil 0,5 – 2 mg/kgbb secara
intravena, dan sebagai pencegahan dosis yang sudah digunakan secara
2.6.2.6. EFEK SAMPING
Efek samping tramadol sama seperti opioid antara lain mual, muntah dan
mengantuk. Kejadian pruritus maupun reaksi pada kulit sangat sedikit.
2.7. KERANGKA KONSEP
Vasodilatasi Suhu ruangan
Status hidrasi
Cairan irigasi
yg dingin
Lama operasi
Tindakan op
ANESTESI
SPINAL
Redistribusi panas tubuh dari inti ke perifer
Tramadol HCl 0,5 mg/kgbb
Tramadol HCl 1 mg/kgbb Hipotalamus
Pembedahan
Menggigil
Tekanan darah
Tindakan pembedahan
Mual Muntah
Inhibisi reuptake serotonin (5-HT) Fasilitasi pelepasan 5-HT
Keterangan :
BAB 3
METODE PENELITIAN
3.1. DESAIN
Penelitian ini menggunakan uji klinis acak terkontrol secara random tersamar
ganda untuk mengetahui perbedaan efek pemberian Tramadol HCl dosis 0,5
mg/kgbb dengan 1 mg/kgbb dalam mencegah menggigil pada anestesi spinal dengan
efek samping yang minimal. Random dilakukan dengan memakai cara randomisasi
blok. Randomisasi blok yang dimaksud sebagai berikut :
1. Dilakukan oleh relawan yang telah dilatih sebelumnya.
2. Dengan memakai tabel angka random.(18)
3. Pena dijatuhkan diatas tabel angka random, angka yang terkena merupakan
urutan untuk memulai penelitian.
4. Kelompok A adalah Tramadol HCl 0.5 mg/kgbb iv dan Kelompok B adalah
Tramadol 1 mg/kgbb iv.
5. Untuk kelompok AB adalah angka 0 sampai 4 dan untuk kelompok BA
adalah angka 5 sampai 9.
6. Randomisasi dilakukan satu kali, urutan AB atau BA dibuat dan disimpan
daftarnya oleh relawan yang melakukan randomisasi yang telah dilatih
(desain daftar pasien terlampir).
7. Obat disiapkan oleh relawan yang melakukan randomisasi (peneliti dan
pasien tidak mengetahui komposisi obat dalam spuit).
8. Setelah melakukan randomisasi dan menyiapkan obat oleh relawan yang
melakukan randomisasi, obat tersebut diberikan ke peneliti didalam amplop
putih.
3.2. TEMPAT DAN WAKTU
a) Tempat
a. Rumah Sakit Umum Pusat H. Adam Malik, Medan
b) Waktu
Maret 2008 s/d Mei 2008
3.3. POPULASI DAN SAMPEL
3.3.1. Populasi
Populasi adalah pasien yang menjalani pembedahan elektif di RSUP Haji Adam
Malik Medan dan RSU Pirngadi Medan.
3.3.2. Sampel
Diambil dari pasien dengan status fisik ASA 1-2 yang akan menjalani
pembedahan elektif dengan spinal anestesi.
Setelah dihitung secara statistik, seluruh sample dibagi secara random menjadi 2
kelompok. Kelompok A mendapat Tramadol HCl 0,5 mg/kgBB dan kelompok B
mendapat Tramadol HCl 1 mg/kgBB secara intravena 15 menit sebelum
dilakukan anestesi spinal.
3.4. KRITERIA INKLUSI DAN EKSKLUSI
3.4.1. Kriteria Inklusi :
a. Bersedia ikut dalam penelitian.
b. Usia 17-60 tahun.
c. Operasi pada ektremitas bawah, urologi, digestif dan obgyn dengan
anestesia spinal.
d. PS ASA 1-2.
e. Tinggi blok Th 6-8.
f. Temperatur ruang operasi 22-240C.
g. Temperatur ruang pemulihan 24-260C.
h. Status nutrisi normal ( BMI 18.5 – 24 kg/m2 ).
3.4.2. Kriteria Ekslusi :
a. Pasien dengan kontraindikasi spinal anestesi.
c. Pasien dengan kehamilan.
d. Pasien dengan irigasi ( TURP).
e. Pasien dengan riwayat peminum alkohol.
f. Temperatur axila tubuh pre operasi <360C / > 380C.
3.4.3. Kriteria drop out :
a. Penurunan tekanan darahlebih dari 20% tekanan darah basal setelah
spinal punctur.
b. Pasien dengan blok total spinal.
c. Pasien dengan riwayat alergi atau hipersensitif terhadap tramadol.
3.5. ESTIMASI BESAR SAMPEL
Besar sampel dihitung dengan rumus uji hipotesis terhadap 2 proporsi : 15
n1 = n2 = (Z √2 PQ + Z √P1Q1 + P2Q2 )2
( P1 – P2 ) 2
n1 = n2 = {1,96 √2 x 0,9 x 0,1 + 1,28 √(1x0) + (0,8x0,2) }2 = 45,84 ~ 46
( 1– 0,8) 2
Keterangan :
Z = Kesalahan tipe I = 5%, hipotesis dua arah 1,96
Z = Kesalahan tipe II=10%, maka 1,28
P1 = Power Tramadol HCl 1 mg 80 % 1
P2 = Power Tramadol HCl 0,5 mg 80 % 0,8
P = ½ ( P1 + P2 ) = ½ ( 1 + 0,8 ) = 0,9
n = Besar sampel untuk tiap kelompok 46 orang
Total sampel 2 kelompok = 92 orang + 10 % = 102 orang
Maka besar sampel tiap kelompok 51 orang
3.6. CARA KERJA
Persiapan pasien dan obat :
a. Setelah mendapat informed consent dan disetujui komite etik semua sampel yang
b. Sampel dibagi secara random menjadi 2 kelompok dan dilakukan randomisasi
tersamar ganda oleh relawan yang sudah dilatih.
c. Kedua kelompok menjalani prosedur persiapan operasi elektif.
Pada hari penelitian :
a. Obat disiapkan oleh relawan yang melakukan randomisasi pada saat akan
dilakukan penelitian dengan cara Tramadol HCl 2 cc (100 mg) diencerkan
menjadi 10 cc menggunakan spuit 10 cc sehingga tiap cc mengandung 10 mg dan
Tramadol HCl 1 cc (50 mg) diencerkan menjadi 10 cc menggunakan spuit 10 cc
sehingga tiap cc mengandung 5 mg. Kemudian obat dimasukkan ke dalam ampop
putih. Sebagai contoh :
Sampel dengan berat badan 60 kg menggunakan :
Tramadol 0.5 mg/kgbb akan diberikan 30 mg pada kelompok A = 6 cc
Tramadol 1 mg/kgbb akan diberikan 60 mg pada kelompok B = 6 cc
Pada kedua kelompok sama-sama diberikan 6 cc obat.
Hal ini dilakukan supaya peneliti tidak mengetahui obat apa yang diberikan ke
sampel penelitian.
b. Kedua kelompok diberikan infus preload cairan Ringer Lactat sebanyak 15
ml/kgbb pada suhu ruangan.
c. 15 menit sebelum dilakukan spinal anestesi, pasien diberikan obat Tramadol HCl
yang ada dalam amplop putih selama 2-3 menit oleh peneliti. Setelah selesai
pasien dinilai kembali tekanan darah, nadi, nafas, dan temperatur membran
timpani. Peneliti sendiri yang akan mengobservasi pasien.
d. Pasien dimiringkan posisi lateral dekubitus untuk dilakukan anestesi spinal
dengan Bupivacain 0,5% 2 ml, setelah itu diposisikan supine kembali dan
diberikan oksigen 3 L/menit nasal prong. Tindakan anestesi spinal dilakukan oleh
PPDS anestesi semester 2 keatas.
e. Dinilai tinggi blok dilakukan oleh relawan.
f. Dilakukan pencatatan dan pengamatan pada pasien:
Kriteria menggigil, mual, muntah dan temperatur membran timpani setiap 15
menit setelah tindakan anestesi spinal sampai tindakan pembedahan selesai dan
g. Setelah semua sampel terkumpul relawan memberikan daftar identitas pasien dan
jenis obat yang diberikan kepada pasien selama penelitian.
h. Kriteria menggigil berdasarkan tanda klinis pada derajat 3 dan 4.
Skor menggigil (Crossley & Mahajan)4 =
Skor MENGGIGIL
0 Tidak ada menggigil
1 Piloereksi atau peripheral vasokonstriksi
2 Aktrifitas otot hanya pada satu grup otot
3 Aktifitas otot lebih dari satu grup otot
4 Seluruh tubuh menggigil
YA TIDAK
MENGGIGIL
MUAL
MUNTAH
i. Hasil kriteria menggigil, mual, muntah, dan temperatur core pasien pada
sebelum, durante dan setelah operasi dibandingkan secara statistik.
j. Penelitian dihentikan bila subjek menolak berpartisipasi, terjadi blok total spinal,
kegawatan jalan nafas, jantung, paru dan otak yang mengancam jiwa.
3.7. IDENTIFIKASI VARIABEL
a. Variabel independen :
1. Tramadol HCl 0,5 mg/kgBB
2. Tramadol HCl 1 mg/kgBB
b. Variabel dependen :
a. Skor menggigil
b. Mual
c. Muntah