EVALUASI INTERAKSI OBAT PADA PASIEN PEDIATRIK DEMAM TIFOID di RUMAH SAKIT UMUM SARI MUTIARA MEDAN
PERIODE JANUARI 2014 - DESEMBER 2014
SKRIPSI
Diajukan sebagai salah satu syarat untuk memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utara
OLEH:
Seprida Yohana Uli Sinurat
NIM 111501101
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
UNIVERSITAS SUMATERA UTARA
MEDAN
EVALUASI INTERAKSI OBAT PADA PASIEN PEDIATRIK DEMAM TIFOID di RUMAH SAKIT UMUM SARI MUTIARA MEDAN
PERIODE JANUARI 2014 - DESEMBER 2014
SKRIPSI
Diajukan sebagai salah satu syarat untuk memperoleh gelar Sarjana Farmasi pada Fakultas Farmasi
Universitas Sumatera Utara
OLEH:
SEPRIDA YOHANA ULI SINURAT
NIM 111501101
PROGRAM STUDI SARJANA FARMASI
FAKULTAS FARMASI
UNIVERSITAS SUMATERA UTARA
MEDAN
PENGESAHAN SKRIPSI
EVALUASI INTERAKSI OBAT PADA PASIEN PEDIATRIK DEMAM TIFOID di RUMAH SAKIT UMUM SARI MUTIARA MEDAN
PERIODE JANUARI 2014- DESEMBER 2014 OLEH:
SEPRIDA YOHANA ULI SINURAT NIM 111501101
Dipertahankan di hadapan Panitia Penguji Skripsi Fakultas Farmasi Universitas Sumatera Utara
Pada tanggal: 2 Oktober 2015
Medan, Oktober 2015 Fakultas Farmasi
Universitas Sumatera Utara Pejabat dekan,
Disetujui Oleh:
Pembimbing I, Panitia Penguji,
Prof. Dr. Urip Harahap, Apt. Prof. Dr. Rosidah, M.Si., Apt. NIP 1953010119830310004 NIP 195103261978022001
Prof. Dr. Urip Harahap, Apt. Pembimbing II, NIP 1953010119830310004
Hari Ronaldo Tanjung, S.Si., M.Sc., Apt. NIP 197803142005011002 NIP 195503121983032001
KATA PENGANTAR
Puji syukur penulis ucapkan kepada Tuhan Yang Maha Esa yang telah
memberikan karunia yang berlimpah sehingga penulis dapat menyelesaikan
skripsi ini dengan judul Evaluasi interaksi obat pada pasien pediatrik demam
tifoid di Rumah Sakit Umum Sari Mutiara Medan periode Januari 2014 -
Desember 2014. Skripsi ini diajukan sebagai salah satu syarat untuk memperoleh
gelar Sarjana Farmasi di Fakultas Farmasi Universitas Sumatera Utara.
Pada kesempatan ini dengan segala kerendahan hati penulis mengucapkan
terima kasih kepada Ibu Dr. Masfria, M.S., Apt., selaku Pejabat Dekan Fakultas
Farmasi USU Medan dan Ibu Prof. Dr. Julia Reveny, M.Si., Apt., selaku Wakil
Dekan I Fakultas Farmasi USU Medan, yang telah menyediakan fasilitas kepada
penulis selama perkuliahan di Fakultas Farmasi. Penulis juga mengucapkan terima
kasih kepada Bapak Prof. Dr. Urip Harahap., Apt dan bapak Hari Ronaldo
Tanjung, S.Si., M.Sc., Apt, yang telah membimbing dan memberikan petunjuk
serta saran-saran selama penelitian hingga selesainya skripsi ini. Ibu Prof. Dr.
Rosidah, M.Si., Apt., Ibu
Edy Suwarso, S.U., Apt., selaku dosen penguji yang telah memberikan kritik,
saran dan arahan kepada penulis dalam menyempurnakan skripsi ini. Bapa
yang selalu memberikan bimbingan kepada penulis selama masa perkuliahan serta
Bapak dan Ibu staf pengajar Fakultas Farmasi USU Medan yang telah mendidik
selama perkuliahan.
Penulis juga mempersembahkan rasa terima kasih yang tiada terhingga
Astri F. Sinurat, Amd., adik Nonic O. Sinurat dan Rezky S. P Sinurat, juga kepada
keluarga atas limpahan kasih sayang, doa dan dukungan yang tidak ternilai
apapun. Penulis tak lupa mengucapkan terimakasih kepada Philadelphia, teman-
teman dan senior yang telah banyak membantu selama penulisan skripsi ini.
Penulis telah berusaha semaksimal mungkin untuk menyelesaikan
penulisan skripsi ini, namun demikian penulis menyadari sepenuhnya bahwa
skripsi ini masih jauh dari kesempurnaan, oleh karena itu penulis menerima kritik
dan saran demi kesempurnaan skripsi ini. Penulis berharap semoga skripsi ini
dapat memberikan manfaat bagi kita semua.
Medan, 25 Oktober 2015 Penulis
EVALUASI INTERAKSI OBAT PADA PASIEN PEDIATRIK DEMAM TIFOID DI RUMAH SAKIT UMUM SARI MUTIARA MEDAN PADA
PERIODE JANUARI 2014 – DESEMBER 2014 ABSTRAK
Demam tifoid merupakan suatu penyakit yang menyerang saluran pencernaan yang disebabkan oleh Salmonella thypi dan merupakan penyakit endemik di Indonesia. Terapi pada demam tifoid membutuhkan obat kombinasi, yang menyebabkan terjadinya potensi interaksi obat.
Penelitian ini bertujuan untuk mengidentifikasi kejadian potensi interaksi obat pada pasien demam tifoid. Penelitian ini adalah penelitian deskriptif dengan menggunakan metode retrospektif melalui evaluasi terhadap data rekam medik pasien pediatrik demam tifoid. Penelitian ini dilakukan di Rumah Sakit Umum Sari mutiara Medan. Subyek penelitian adalah pasien yang didiagnosa demam tifoid dan mendapat resep minimal 2 macam obat. Data diambil dari 352 rekam medik pasien pediatrik dengan diagnosis demam tifoid selama bulan Januari 2014 – Desember 2014. Analisis data dilakukan dengan membandingkan data dari rekam medik dengan sumber yang terkini dan terpercaya (Drug Interaction Fact, Stockleys Drug Interaction, drugs.com, medscape.com, ncbi.com dan rxlist.com).
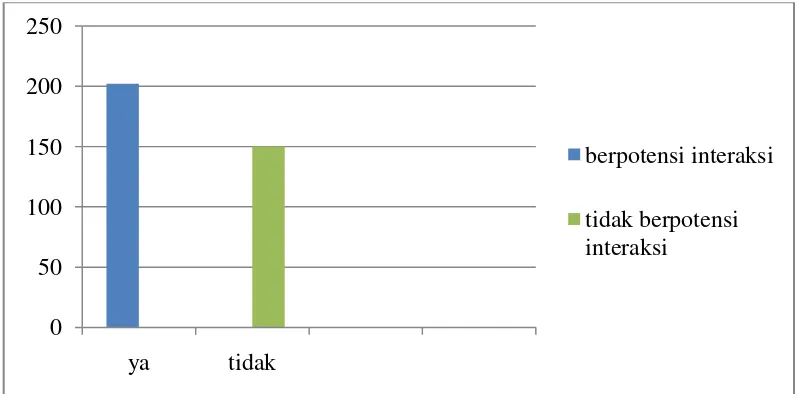
Hasil penelitian menemukan dari 352 pasien pediatrik dengan diagnosis demam tifoid yang berpotensi mengalami interaksi obat sebanyak 202 rekam medik (57,38%). Obat- obat yang digunakan pada demam tifoid yang berpotensi berinteraksi adalah paracetamol, kloramfenikol dan ranitidin. Berdasarkan mekanisme terjadinya interaksi terdapat 26 kasus (6.90%) dengan mekanisme Farmakokinetik, 124 kasus (32,89%) dengan mekanisme farmakodinamik, dan 227 kasus (60,21%) mekanisme unknown. Berdasarkan tingkat keparahan terdapat tingkat keparahan ringan 224 kasus (59.42%), sedang 151 kasus (40.05%), dan berat 2 kasus (0.53%). Dengan menggunakan uji statistik Chi Square diketahui adanya hubungan yang bermakna antara umur pasien dan jumlah obat dengan jumlah potensi interaksi obat yang teridentifikasi dengan nilai p<0,05. Berdasarkan penelitian yang dilakukan maka kejadian potensi interaksi obat di RSU Sari Mutiara Medan cukup tinggi.
EVALUATION OF DRUG INTERACTION IN PEDIATRIC WITH TYPHOID FEVER AT SARI MUTIARA GENERAL HOSPITAL MEDAN
DURING JANUARY 2014 – DECEMBER 2014 ABSTRACT
Typhoid fever is a disease that attacks the gastrointestinal tract caused by the Salmonella thypi and an endemic disease in Indonesia. Therapeutic treatment for typhoid fever requires combination drug therapy, leading to potential drug interaction.
This study aimed to identify potential drug interaction in patients with typhoid fever. This research was a descriptive study using a retrospective method through evaluation of medical records of pediatric patients with typhoid fever. This study was conducted in General Hospital Sari Mutiara Medan. Subjects were patients diagnosed with typhoid fever and was prescribed with minimum of two kinds of drugs. Data were taken from the medical records of 352 pediatric patients with typhoid fever during the month of January 2014 - December 2014. Data analysis was done by comparing data from the medical record with the most current and reliable sources (Drug Interaction Fact, Stockleys Drugs Interaction, drugs.com, medscape.com, ncbi.com and rxlist.com).
The results found that the 352 pediatric patients with typhoid fever experienced drug interaction as many as 202 medical records (57.38%). Drugs used in typhoid fever which potentially interact were paracetamol, chloramphenicol and ranitidine. Based on the mechanism of interaction there were 26 cases (6.90%) with pharmacokinetic mechanism, 124 cases (32,89%) with pharmacodynamic mechanism, and 227 cases (60.21%) with unknown mechanism. Based on the severity of the interaction there were minor 224 cases (59.42%), moderate 151 cases (40.05%), and major 2 cases (0.53%). By using statistical test Chi Square known significant correlation between patient age and drugs amount with the number of potential drug interaction (p<0.05). Based on the research, the incidence of potential drug interaction in RSU Sari Mutiara Medan was high enough.
DAFTAR ISI
Halaman
JUDUL ... i
HALAMAN PENGESAHAN ... iii
KATA PENGANTAR ... iv
ABSTRAK ... vi
ABSTRACT ... vii
DAFTAR ISI ... viii
DAFTAR TABEL ... xi
DAFTAR GAMBAR ... xii
DAFTAR LAMPIRAN ... xiii
BAB I PENDAHULUAN ... 1
1.1 Latar belakang ... 1
1.2 Kerangka pikir penelitian ... 5
1.3 Perumusan masalah ... 6
1.4 Hipotesis ... 6
1.5 Tujuan penelitian ... 7
1.6 Manfaat penelitian ... 7
BAB II TINJAUAN PUSTAKA ... 9
2.1 Rumah Sakit ... 9
2.2 Rekam medik ... 9
2.3 Interaksi Obat ... 10
2.3.1 Mekanisme Interaksi Obat ... 13
2.4 Pasien Pediatrik ... 21
2.4.1 Farmakokinetika pada pediatrik ... 22
2.4.1.1 Absorbsi ... 22
2.4.1.2 Distribusi ... 22
2.4.1.3 Metabolisme ... 23
2.4.1.4 Ekskresi ... 23
2.5 Demam Tifoid ... 24
2.5.1 Patogenesis dan Patologi ... 24
2.5.2 Gambaran klinis ... 26
2.5.3 Komplikasi demam tifoid ... 28
2.5.4 Pemeriksaan demam tifoid ... 29
2.5.5 Penatalaksanaan demam tifoid ... 30
BAB III METODE PENELITIAN ... 34
3.1 Desain penelitian ... 34
3.2 Lokasi dan waktu penelitian ... 34
3.3 Populasi dan sampel ... 34
3.3.1 Populasi ... 34
3.3.2 Sampel ... 34
3.4 Cara pengumpulan data ... 35
3.4.1 Sumber data ... 35
3.4.2 Teknik pengumpulan data ... 35
3.4.3 Defenisi operasional ... 36
3.7 Alur penelitian ... 39
BAB IV HASIL DAN PEMBAHASAN ... 40
4.1 Hasil penelitian ... 40
4.1.1 Karakteristik subjek penelitian ... 40
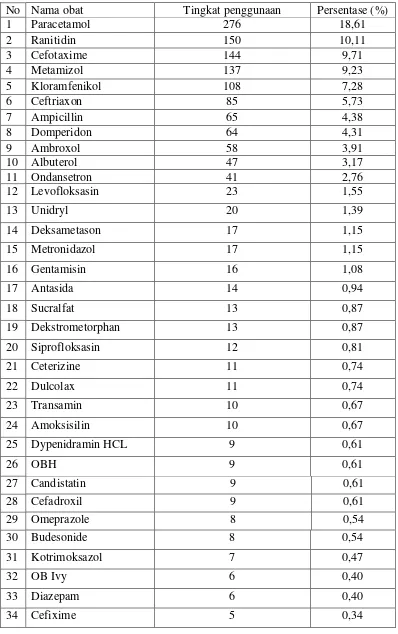
4.1.2 Profil pengobatan pasien dengan diagnosis demam tifoid ... 43
4.1.3 Gambaran potensi interaksi obat subjek penelitian . 47 4.2 Gambaran obat- obat demam tifoid yang berpotensi interaksi ... 50
4.2.1 Jenis obat demam tifoid yang berpotensi berinteraksi berdasarkan tingkat keparahannya ... 51
4.2.2 Jenis obat demam tifoid yang berpotensi berinteraksi berdasarkan mekanisme interaksi ... 54
4.3 Pengaruh karakteristik subjek penelitian terhadap kejadian potensi interaksi obat ... 56
4.3.1 Faktor usia ... 56
4.3.2 Faktor jumlah obat ... 57
4.3.3 Frekuensi potensi interaksi obat pada pasien pediatrik dan implikasinya ... 60
BAB V KESIMPULAN DAN SARAN ... 63
5.1 Kesimpulan ... 63
5.2 Saran ... 64
DAFTAR PUSTAKA ... 65
DAFTAR TABEL
Tabel Halaman
2.1 Persentase volume cairan ekstraselular dan kadar air total
dalam tubuh terhadap berat badan ... 23
2.2 Nilai perkiraan GFR berdasarkan usia ... 24
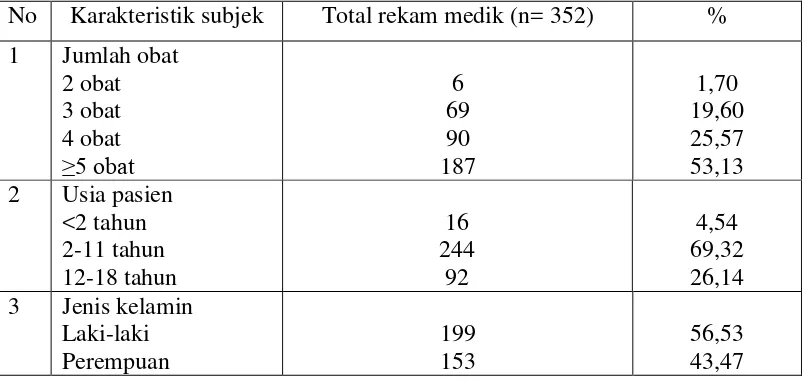
4.1 Karakteristik subjek penelitian ... 40
4.2 Profil pengobatan pada pasien pediatrik dengan diagnosis Demam Tifoid di RSU Sari Mutiara Medan pada periode
Januari 2014 - Desember 2014 ... 44
4.3 Gambaran kejadian potensi interaksi obat pada subjek ... 48
4.4 Daftar obat yang berpotensi berinteraksi berdasarkan tingkat
keparahan ... 53
4.5 Tingkat keparahan potensi interaksi obat pada subjek penelitian 54
4.6 Jenis potensi interaksi obat berdasarkan mekanisme interaksinya
pada subjek penelitian ... 54
4.7 Jenis mekanisme interaksi obat subjek penelitian ... 55
4.8 Kejadian potensi interaksi obat berdasarkan usia subjek
penelitian ... 56
4.9 Kejadian potensi interaksi obat berdasarkan usia subjek
DAFTAR GAMBAR
Gambar Halaman
1.1 Skema hubungan variabel bebas dan variabel terikat ... 5
2.1 Algoritma tatalaksana demam tifoid ... 30
3.1 Skema pelaksanaan melakukan penelitian ... 39
4.1 Gambaran kejadian potensi interaksi obat ... 47
4.2 Gambaran kejadian potensi interaksi obat berdasarkan variasi jumlah obat ... 48
4.3 Gambaran kejadian potensi interaksi obat berdasarkan variasi usia ... 49
4.4 Gambaran kejadian potensi interaksi obat berdasarkan variabel usia ... 57
DAFTAR LAMPIRAN
Lampiran Halaman
1. Surat izin permohonan penelitian pada RSU Sari Mutiara
Medan ... 70
2. Surat rekomendasi melakukan penelitian di RSU Sari Mutiara Medan ... 71
3. Surat keterangan telah selesai melakukan penelitian di RSU Sari Mutiara Medan ... 72
4. Hasil analisis data pada program SPSS Advanced Statistic 20.0 ... 73
5. Tinjauan interaksi obat kategori Ringan ... 77
6. Tinjauan interaksi obat kategori Sedang ... 80
EVALUASI INTERAKSI OBAT PADA PASIEN PEDIATRIK DEMAM TIFOID DI RUMAH SAKIT UMUM SARI MUTIARA MEDAN PADA
PERIODE JANUARI 2014 – DESEMBER 2014 ABSTRAK
Demam tifoid merupakan suatu penyakit yang menyerang saluran pencernaan yang disebabkan oleh Salmonella thypi dan merupakan penyakit endemik di Indonesia. Terapi pada demam tifoid membutuhkan obat kombinasi, yang menyebabkan terjadinya potensi interaksi obat.
Penelitian ini bertujuan untuk mengidentifikasi kejadian potensi interaksi obat pada pasien demam tifoid. Penelitian ini adalah penelitian deskriptif dengan menggunakan metode retrospektif melalui evaluasi terhadap data rekam medik pasien pediatrik demam tifoid. Penelitian ini dilakukan di Rumah Sakit Umum Sari mutiara Medan. Subyek penelitian adalah pasien yang didiagnosa demam tifoid dan mendapat resep minimal 2 macam obat. Data diambil dari 352 rekam medik pasien pediatrik dengan diagnosis demam tifoid selama bulan Januari 2014 – Desember 2014. Analisis data dilakukan dengan membandingkan data dari rekam medik dengan sumber yang terkini dan terpercaya (Drug Interaction Fact, Stockleys Drug Interaction, drugs.com, medscape.com, ncbi.com dan rxlist.com).
Hasil penelitian menemukan dari 352 pasien pediatrik dengan diagnosis demam tifoid yang berpotensi mengalami interaksi obat sebanyak 202 rekam medik (57,38%). Obat- obat yang digunakan pada demam tifoid yang berpotensi berinteraksi adalah paracetamol, kloramfenikol dan ranitidin. Berdasarkan mekanisme terjadinya interaksi terdapat 26 kasus (6.90%) dengan mekanisme Farmakokinetik, 124 kasus (32,89%) dengan mekanisme farmakodinamik, dan 227 kasus (60,21%) mekanisme unknown. Berdasarkan tingkat keparahan terdapat tingkat keparahan ringan 224 kasus (59.42%), sedang 151 kasus (40.05%), dan berat 2 kasus (0.53%). Dengan menggunakan uji statistik Chi Square diketahui adanya hubungan yang bermakna antara umur pasien dan jumlah obat dengan jumlah potensi interaksi obat yang teridentifikasi dengan nilai p<0,05. Berdasarkan penelitian yang dilakukan maka kejadian potensi interaksi obat di RSU Sari Mutiara Medan cukup tinggi.
EVALUATION OF DRUG INTERACTION IN PEDIATRIC WITH TYPHOID FEVER AT SARI MUTIARA GENERAL HOSPITAL MEDAN
DURING JANUARY 2014 – DECEMBER 2014 ABSTRACT
Typhoid fever is a disease that attacks the gastrointestinal tract caused by the Salmonella thypi and an endemic disease in Indonesia. Therapeutic treatment for typhoid fever requires combination drug therapy, leading to potential drug interaction.
This study aimed to identify potential drug interaction in patients with typhoid fever. This research was a descriptive study using a retrospective method through evaluation of medical records of pediatric patients with typhoid fever. This study was conducted in General Hospital Sari Mutiara Medan. Subjects were patients diagnosed with typhoid fever and was prescribed with minimum of two kinds of drugs. Data were taken from the medical records of 352 pediatric patients with typhoid fever during the month of January 2014 - December 2014. Data analysis was done by comparing data from the medical record with the most current and reliable sources (Drug Interaction Fact, Stockleys Drugs Interaction, drugs.com, medscape.com, ncbi.com and rxlist.com).
The results found that the 352 pediatric patients with typhoid fever experienced drug interaction as many as 202 medical records (57.38%). Drugs used in typhoid fever which potentially interact were paracetamol, chloramphenicol and ranitidine. Based on the mechanism of interaction there were 26 cases (6.90%) with pharmacokinetic mechanism, 124 cases (32,89%) with pharmacodynamic mechanism, and 227 cases (60.21%) with unknown mechanism. Based on the severity of the interaction there were minor 224 cases (59.42%), moderate 151 cases (40.05%), and major 2 cases (0.53%). By using statistical test Chi Square known significant correlation between patient age and drugs amount with the number of potential drug interaction (p<0.05). Based on the research, the incidence of potential drug interaction in RSU Sari Mutiara Medan was high enough.
BAB I PENDAHULUAN
1.1Latar Belakang
Drug Related Problems (DRPs) merupakan penyebab kurangnya kualitas
pelayanan rumah sakit yang didefinisikan sebagai kejadian tidak diinginkan yang
menimpa pasien yang berhubungan dengan terapi obat yang secara nyata maupun
potensial berpengaruh terhadap kesembuhan pasien yang diinginkan. Penggunaan
obat yang tidak rasional sering ditemukan dalam peresepan obat sehingga
menimbulkan pemborosan dan mengurangi kualitas pelayanan rumah sakit
(Christina, et al., 2014).
Salah satu kejadian DRP yang sering ditemukan pada peresepan di rumah
sakit yaitu interaksi obat. Interaksi obat pada pasien diakibatkan adanya suatu
interaksi yang bisa terjadi yaitu ketika efek suatu obat diubah oleh kehadiran obat
lain, obat herbal, makanan, minuman atau agen kimia lainnya dalam lingkungan.
Definisi yang lebih relevan adalah ketika obat bersaing satu dengan yang lainnya
atau yang terjadi ketika satu obat hadir bersama dengan obat yang lainnya
(Stockley, 2008).
Tidak semua interaksi obat akan bermakna secara signifikan, walaupun
secara teoritis mungkin terjadi. Banyak interaksi obat yang kemungkinan besar
berbahaya terjadi hanya pada sejumlah kecil pasien. Namun demikian, seorang
farmasis perlu selalu waspada terhadap kemungkinan timbulnya efek merugikan
akibat interaksi obat ini untuk mencegah timbulnya risiko morbiditas atau bahkan
Meningkatnya kejadian interaksi obat dengan efek yang tidak diinginkan
adalah akibat makin banyaknya dan makin seringnya penggunaan apa yang
dinamakan polipharmacy atau multiple drug therapy. Interaksi obat dapat dicegah
bila farmasis mempunyai pengetahuan farmakologi tentang obat- obat yang
dikombinasikan. Haruslah diakui bahwa pencegahan itu tidaklah semudah yang
kita sangka, mengingat jumlah interaksi yang mungkin terjadi pada penderita
yang menerima pengobatan polifarmasi cukup banyak (Gapar, 2003).
Populasi pediatrik merupakan kelompok yang memiliki fisiologi berbeda,
dan tidak boleh diperlakukan sebagai miniatur laki-laki atau wanita dewasa.
Secara internasional populasi pediatrik dikelompokkan menjadi bayi prematur
yang baru lahir (preterm newborn infants), bayi yang baru lahir umur 0-28 hari
(term newborn infant), bayi dan anak kecil yang baru belajar berjalan umur >28
hari sampai 23 bulan (infants and toddlers), anak-anak 2- 11 tahun (children), dan
anak remaja umur 12 sampai 16 sampai 18 tahuntergantung daerah (adoloscent)
(WHO, 2007).
Pasien anak-anak memiliki kebutuhan yang berbeda dalam pengobatan
dibandingkan dengan orang dewasa. Masalah yang berkaitan dengan perbedaan
farmakokinetika, dosis, rute pemberian dan kepatuhan semuanya harus
dipertimbangkan oleh ahli farmasi klinis agar dapat memaksimalkan layanan
kefarmasian pada kelompok pasien tersebut (Aslam, 2003).
Demam tifoid merupakan suatu penyakit yang menyerang saluran
pencernaan disebabkan Salmonella thypi dan merupakan penyakit endemik di
ini karena gambaran klinis hampir sama dengan penyakit infeksi lain. Sementara
laboratorium bakteriologi belum tersedia secara merata di seluruh Indonesia.
Diagnosis bisa ditegakkan melalui tanda-tanda klinis, terutama lima tanda utama
(mual, nyeri abdominal, anoreksia, muntah dan gangguan motilitas saluran cerna)
dan kriteria lainnya. Berdasarkan tanda-tanda klinis (Kalbe, 2014).
Demam tifoid merupakan penyakit yang terdapat di seluruh dunia, di
Amerika Serikat diperkirakan terdapat 5700 kasus demam tifoid terjadi tiap tahun,
umumnya terjadi pada wisatawan. Diperkirakan 21 juta kasus demam tifoid
terjadi dan 200.000 kematian di seluruh dunia. Demam tifoid merupakan masalah
utama bagi negara-negara di Asia Tenggara termasuk Indonesia, Malaysia, dan
Thailand. Pada tahun 2007, Centers for disease control and prevention
melaporkan prevalensi kasus demam tifoid di Indonesia sekitar 358-810 per
100.000 penduduk dengan 64% terjadi pada usia 3 sampai 19 tahun. Di Jakarta,
demam tifoid adalah infeksi kedua tertinggi setelah gastroenteritis dan
menyebabkan angka kematian yang tinggi (Moehario, 2009).
Menurut laporan data surveilans dari sub Direktorat surveilans
Departemen Kesehatan Republik Indonesia, insiden penyakit demam tifoid
berturut-turut pada tahun 1990,1991,1992,1993 dan 1994 yaitu 9,2; 13,4; 15,8;
17,4 per 10000 penduduk. Sementara data penyakit demam tifoid dari Rumah
Sakit dan pusat kesehatan juga meningkat dari 92 kasus (1994) menjadi 125 kasus
(1996) per 100,000 penduduk (Rohman, 2010).
Berdasarkan Profil Kesehatan Provinsi Sumatera Utara tahun 2008, pasien
demam tifoid pada rawat jalan di Rumah Sakit menempati urutan ke- 5 dari 10
Rumah Sakit menempati urutan kedua dari 10 penyakit terbesar yaitu sebanyak
1.276 penderita (11,4%) (Dinkes Provinsi Sumatera Utara., 2009).
Terapi pengobatan demam tifoid dibagi menjadi pengobatan simptomatik
dan spesifik dengan antibiotik sehingga membutuhkan terapi obat kombinasi. Tata
laksana pengobatan demam tifoid, antibiotik seperti Kloramfenikol (drug of
choice) 50-100 mg/kgbb/hari, oral atau IV, dibagi dalam 4 dosis selama 10-14
hari, amoksisilin 100 mg/kgbb/hari, oral atau intravena, selama 10 hari,
kotrimoksasol 6 mg/kgbb/hari, oral, selama 10 hari, seftriakson 80 mg/kgbb/hari,
intravena atau intramuskular, sekali sehari selama 5 hari, sefiksim 10
mg/kgbb/hari, oral, dibagi dalam 2 dosis, selama 10 hari, kortikosteroid diberikan
pada kasus berat dengan gangguan kesadaran, deksametason 1- 3mg/kgbb/hari
intravena dibagi 3 dosis dosis hingga kesadaran membaik (PPM IDI, 2009).
Dua atau lebih obat yang diberikan pada waktu yang sama atau hampir
bersamaan berpotensi menyebabkan interaksi yang dapat mengubah efek yang
diinginkan. Interaksi bisa bersifat aditif, sinergis atau antagonis efek satu obat
oleh obat lain, atau adakalanya beberapa efek lainnya. Walaupun hasilnya bisa
positif (meningkatkan kemanjuran) atau negatif (menurunkan kemanjuran,
toksisitas atau idiosinkrasi) (Martin, 2009).
Berdasarkan hasil penelitian yang dilakukan di instalasi rawat inap di
Banjarnegara, disimpulkan terdapat variasi jumlah obat yang digunakan antara 1-7
golongan obat perharinya yang menimbulkan risiko interaksi obat (Handayani,
2005). Hasil evaluasi penggunaan obat demam tifoid pada periode Januari-
RSUD Purbalingga tahun 2009, juga terdapat beberapa obat demam tifoid yang
mengalami interaksi (Shinta, 2011).
Berdasarkan hal-hal diatas maka peneliti tertarik melakukan penelitian
mengenai kejadian potensi interaksi obat pada penyakit demam tifoid di RSU Sari
Mutiara Medan karena sampai sekarang belum ada data ilmiah mengenai interaksi
obat pada penyakit demam tifoid secara retrospektif pada pasien pediatrik.
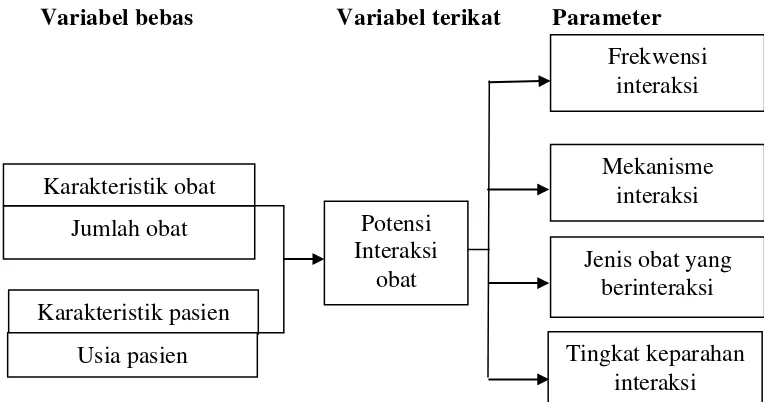
1.2 Kerangka Pikir Penelitian
Penelitian ini mengidentifikasi kejadian potensi interaksi obat atau obat-
obat yang sering berinteraksi di RSU Sari Mutiara Medan, mengkaji frekwensi
kejadian potensi interaksi obat dan mempelajari mekanisme terjadinya interaksi
obat serta menentukan tingkat keparahan interaksi obat yang terjadi. Dalam hal ini
karakteristik pasien (usia) dan karakteristik obat (jumlah obat yang diterima
pasien) adalah variabel bebas (Independent variable) dan kejadian potensi
interaksi obat adalah variabel terikat (Dependent variabel). Adapun selengkapnya
mengenai gambaran kerangka pikir penelitian ini ditunjukkan pada Gambar 1.1.
Variabel bebas Variabel terikat Parameter
Gambar 1.1 Skema hubungan variabel bebas dan variabel terikat Potensi
Interaksi obat
Frekwensi interaksi
Mekanisme interaksi
Jenis obat yang berinteraksi
Tingkat keparahan interaksi Jumlah obat
Karakteristik pasien Karakteristik obat
1.3 Perumusan Masalah
Berdasarkan latar belakang di atas, maka perumusan masalah penelitian ini
adalah:
a. bagaimana profil pengobatan pada pasien pediatrik dengan diagnosis
demam tifoid di RSU Sari Mutiara Medan?
b. apakah terjadi potensi interaksi obat pada pasien pediatrik dengan
diagnosis demam tifoid di RSU Sari Mutiara?
c. apakah jenis obat demam tifoid yang sering berpotensi interaksi?
d. apa sajakah pola mekanisme interaksi obat dan tingkat keparahan interaksi
obat pada pasien pediatrik dengan diagnosis demam tifoid di RSU Sari
Mutiara?
e. apakah usia dan jumlah obat mempengaruhi potensi interaksi obat- obat
yang digunakan pada pasien demam tifoid?
1.4 Hipotesis
Berdasarkan perumusan masalah di atas, maka hipotesis penelitian ini
adalah:
a. profil pengobatan pada pasien pediatrik dilihat dari jumlah obat yang
paling banyak digunakan adalah antibiotik seperti Kloramfenikol.
b. terjadi potensi interaksi obat pada peresepan obat-obat pada pasien
pediatrik dengan diagnosis demam tifoid di RSU Sari Mutiara.
c. jenis obat demam tifoid yang sering berpotensi interaksi Parasetamol,
d. pola mekanisme interaksi obat adalah farmakokinetika, farmakodinamik
dan unknown dan tingkat keparahan interaksi obat adalah berat, sedang
dan ringan.
e. usia dan jumlah obat mempengaruhi potensi interaksi obat- obat yang
digunakan pada pasien demam tifoid.
1.5 Tujuan Penelitian
Berdasarkan hipotesis di atas, maka tujuan penelitian ini adalah:
a. mengetahui profil pengobatan pasien pediatrik dengan diagnosis demam
tifoid.
b. mengetahui potensi interaksi obat pada pasien demam tifoid.
c. mengetahui jenis obat demam tifoid yang sering berinteraksi
d. mengetahui pola mekanisme interaksi obat dan tingkat keparahan interaksi
obat pada pasien pediatrik dengan diagnosis demam tifoid di RSU Sari
Mutiara
e. Mengetahui faktor yang mempengaruhi interaksi obat.
1.6 Manfaat Penelitian
Berdasarkan hal- hal di atas, maka manfaat penelitian ini adalah:
a. Memberikan gambaran mengenai profil pengobatan pada pasien pediatrik
demam tifoid
b. memberikan gambaran mengenai faktor risiko potensi interaksi obat, obat-
dan tingkat keparahan terjadinya interaksi pada penyakit demam tifoid
pasien pediatrik di RSU Sari Mutiara Medan
c. untuk meningkatkan pengetahuan tenaga kesehatan dalam upaya
BAB II
TINJAUAN PUSTAKA
2.1 Rumah sakit
Rumah sakit adalah institusi pelayanan kesehatan yang menyelenggarakan
pelayanan kesehatan perorangan secara paripurna yang menyediakan pelayanan
rawat inap, rawat jalan dan gawat darurat.
Tujuan penyelenggaraan Rumah Sakit:
a. mempermudah akses masyarakat untuk mendapatkan pelayanan kesehatan
b. memberikan perlindungan terhadap keselamatan pasien, masyarakat,
lingkungan rumah sakit dan sumber daya manusia di rumah sakit
c. meningkatkan mutu dan mempertahankan standar pelayanan rumah sakit
d. memberikan kepastian hukum kepada pasien, masyarakat, sumber daya
manusia rumah sakit dan rumah sakit
Pada hakikatnya Rumah Sakit berfungsi sebagai tempat penyembuhan
penyakit dan pemulihan kesehatan dan fungsi dimaksud memiliki makna
tanggung jawab yang seyogyanya merupakan tanggung jawab pemerintah dalam
meningkatkan taraf kesejahteraan masyarakat (Menkes RI., 2010).
2.2 Rekam medik
Rekam medik merupakan kumpulan data medik seorang pasien mengenai
pemeriksaan, pengobatan dan perawatannya di rumah sakit. Data yang dapat
diperoleh dari rekam medik, antara lain: data demografi pasien, keluhan utama,
riwayat keluarga, riwayat sosial, pemeriksaan fisik, laboratorium, diagnostik,
diagnosis dan terapi (Depkes RI., 2009).
2.3 Interaksi Obat
Interaksi obat merupakan satu dari delapan kategori masalah terkait obat
(drug-related problem) yang diidentifikasi sebagai kejadian atau keadaan terapi
obat yang dapat mempengaruhi outcome klinis pasien. Sebuah interaksi obat
terjadi ketika farmakokinetika atau farmakodinamika obat dalam tubuh diubah
oleh kehadiran satu atau lebih zat yang berinteraksi (Piscitelli, 2005).
Suatu interaksi terjadi ketika efek suatu obat diubah oleh kehadiran obat
lain, obat herbal, makanan, minuman atau agen kimia lainnya dalam
lingkungannya. Definisi yang lebih relevan kepada pasien adalah ketika obat
bersaing satu dengan yang lainnya, atau apa yang terjadi ketika obat hadir
bersama satu dengan yang lainnya (Stockley, 2008).
Meningkatnya kejadian interaksi obat dengan efek yang tidak diinginkan
adalah akibat makin banyaknya dan makin seringnya penggunaan apa yang
dinamakan polipharmacy atau multiple drug therapy (Gapar,2003).Polifarmasi
merupakan penggunaan obat dalam jumlah yang banyak dan tidak sesuai dengan
kondisi kesehatan pasien. Meskipun istilah polifarmasi telah mengalami
perubahan dan digunakan dalam berbagai hal dan berbagai situasi, tetapi arti dasar
dari polifarmasi itu sendiri adalah obat dalam jumlah yang banyak dalam suatu
resep (dan atau tanpa resep) untuk efek klinik yang tidak sesuai. Jumlah yang
adanya polifarmasi akan tetapi juga dihubungkan dengan adanya efek klinis yang
sesuai atau tidak sesuai pada pasien (Rambadhe, et al., 2012).
Interaksi obat didefenisikan oleh Committee for Proprietary Medicine
Product (CPMP) sebagai suatu keadaan bilaman suatu obat dipengaruhi oleh
penambahan obat lain dan menimbulkan pengaruh klinis. Biasanyah, pengaruh ini
terlihat sebagai suatu efek samping, tetapi terkadang terjadi pula perubahan yang
menguntungkan. Obat yang mempengaruhi disebut dengan precipitant drug,
sedangkan obat yang dipengaruhi disebut Object drug(Dalimunthe, 2009).
Secara farmakologis, obat yang bertindak sebagai precipitant drug
mempunyai sifat sebagai berikut:
a. Obat yang terikat banyak olh protein plasma, akan menggeser obat lain dari
ikatannya.
b. Obat yang menghambat atau merangsang metabolisme obat lain.
c. Obat yang mempengaruhi renal clearance object drug.
Sedangkan object drug, biasanya merupakan obat yang mempunyai kurva dose
response yang curam. Obat- obat ini menimbulkan perubahan reaksi terapeutik
yang besar dengan perubahan dosis kecil. Kelainan yang ditimbulkan bisa
memperbesar efek terapinya. Juga bila dosis toksik suatu object drug, dekat
dengan dosis terapinya, maka mudah keracunan obat bila terjadi suatu interaksi.
Pada umumnya akan terjadi dua hal, yaitu pengurangan efek terapinya dan
terjadinya efek samping (Dalimunthe, 2009).
Diperkirakan, insidensi terjadinya interaksi obat sekitar 7% dari semua
efek samping obat dan kematian akibat ini sekitar 4%. Hal ini dapat dipengaruhi
i. Kurangnya dokumentasi
ii. Seringkali lolos dari pengamatan karena kurangnya pengetahuan para dokter
tentang mekanisme dan kemungkinan terjadinya interaksi obat.
iii. Faktor keturunan, fungsi hati dan ginjal, usia (bayi dan lansia), ada atau
tidaknya suatu penyakit, jumlah obat yang digunakan dan juga faktor
sensitivitas penderita (Dalimunthe, 2009 ).
Interaksi obat dianggap penting secara klinik bila berakibat meningkatkan
toksisitas dan atau mengurangi efektivitas obat yang berinteraksi terutama bila
menyangkut obat dengan batas keamanan yang sempit (indeks terapi yang
rendah), misalnya glikosida jantung, antikoagulan, dan obat-obat sitostatik
(Setiawati, 2007).
Efek dan keparahan interaksi obat dapat sangat bervariasi antara pasien
yang satu dengan yang lain. Faktor-faktor penderita yang berpengaruh terhadap
Interaksi Obat:
a. Umur Penderita
i. Bayi dan balita
Proses metabolik belum sempurna, efek obat dapat berbeda.
ii. Orang Lanjut usia
Orang lanjut usia relatif lebih sering berobat, lebih sering menderita
penyakit kronis seperti hipertensi, kardiovaskuler, diabetes, arthritis. Orang
lanjut usia sering kali fungsi ginjal menurun, sehingga ekskresi obat terganggu
kemungkinan fungsi hati juga terganggu, dan diet pada lanjut usia sering tidak
b. Penyakit yang sedang diderita
Pemberian obat yang merupakan kontra-indikasi untuk penyakit tertentu.
c. Fungsi Hati Penderita
Fungsi hati yang terganggu akan menyebabkan metabolisme obat terganggu
karena biotransformasi obat sebagian besar terjadi di hati.
d. Fungsi ginjal penderita
Fungsi ginjal terganggu akan mengakibatkan ekskresi obat terganggu. Ini akan
mempengaruhi kadar obat dalam darah, juga dapat memperpanjang waktu
paruh biologik (t½) obat. Dalam hal ini ada 3 hal yang dapat dilakukan, yaitu:
i. Dosis obat dikurangi
ii. Interval waktu antara pemberian obat diperpanjang, atau
iii. Kombinasi dari kedua hal diatas.
e. Kadar protein dalam darah/serum penderita
Bila kadar protein dalam darah penderita dibawah normal, maka akan
berbahaya terhadap pemberian obat yang ikatan proteinnya tinggi.
f. pH urin penderita
pH urine dapat mempengaruhi ekskresi obat di dalam tubuh.
g. Diet penderita
Diet dapat mempengaruhi absorpsi dan efek obat (Joenoes, 2002).
2.3.1 Mekanisme interaksi obat
Secara umum, ada dua mekanisme interaksi obat :
a. Interaksi Farmakokinetik
Interaksi farmakokinetik terjadi ketika suatu obat mempengaruhi absorbsi,
mengurangi jumlah obat yang tersedia untuk menghasilkan efek farmakologisnya
(BNF 58, 2009). Interaksi farmakokinetik terdiri dari beberapa tipe :
i. Interaksi pada absorbsi obat
a) Efek perubahan pH gastrointestinal
Obat melintasi membran mukosa dengan difusi pasif tergantung
pada apakah obat terdapat dalam bentuk terlarut lemak yang tidak terionkan.
Absorpsi ditentukan oleh nilai pKa obat, kelarutannya dalam lemak, pH isi
usus dan sejumlah parameter yang terkait dengan formulasi obat. Sebagai
contoh adalah absorpsi asam salisilat oleh lambung lebih besar terjadi pada
pH rendah daripada pada pH tinggi (Stockley, 2008).
b) Adsorpsi, khelasi, dan mekanisme pembentukan komplek
Arang aktif dimaksudkan bertindak sebagai agen penyerap di dalam
usus untuk pengobatan overdosis obat atau untuk menghilangkan bahan
beracun lainnya, tetapi dapat mempengaruhi penyerapan obat yang
diberikan dalam dosis terapetik. Antasida juga dapat menyerap sejumlah
besar obat-obatan. Sebagai contoh, antibakteri tetrasiklin dapat membentuk
khelat dengan sejumlah ion logam divalen dan trivalen, seperti kalsium,
bismut aluminium, dan besi, membentuk kompleks yang kurang diserap dan
mengurangi efek antibakteri (Stockley, 2008).
c) Perubahan motilitas gastrointestinal
Karena kebanyakan obat sebagian besar diserap di bagian atas usus
kecil, obat-obatan yang mengubah laju pengosongan lambung dapat
lambung dan mengurangi penyerapan parasetamol (asetaminofen),
sedangkan metoklopramid memiliki efek sebaliknya (Stockley, 2008).
d) Induksi atau inhibisi protein transporter obat
Ketersediaan hayati beberapa obat dibatasi oleh aksi protein
transporter obat. Saat ini, transporter obat yang terkarakteristik paling baik
adalah P-glikoprotein. Digoksin adalah substrat P-glikoprotein, dan
obat-obatan yang menginduksi protein ini, seperti rifampisin, dapat mengurangi
ketersediaan hayati digoksin (Stockley, 2008).
e) Malabsorbsi dikarenakan obat
Neomisin menyebabkan sindrom malabsorpsi dan dapat
mengganggu penyerapan sejumlah obat-obatan termasuk digoksin dan
metotreksat (Stockley, 2008).
ii. Interaksi pada distribusi obat
a) Interaksi ikatan protein
Setelah absorpsi, obat dengan cepat didistribusikan ke seluruh tubuh
oleh sirkulasi. Beberapa obat secara total terlarut dalam cairan plasma, yang
lainnya diangkut oleh beberapa molekul dalam larutan dan sisanya terikat
dengan protein plasma, terutama albumin. Ikatan obat dengan protein
plasma bersifat reversibel, kesetimbangan dibentuk antara molekul-molekul
yang terikat dan yang tidak. Hanya molekul tidak terikat yang tetap bebas
dan aktif secara farmakologi (Stockley, 2008).
b) Induksi dan inhibisi protein transport obat
Distribusi obat ke otak, dan beberapa organ lain seperti testis,
secara aktif membawa obat keluar dari sel-sel ketika obat berdifusi secara
pasif. Obat yang termasuk inhibitor transporter dapat meningkatkan
penyerapan substrat obat ke dalam otak, yang dapat meningkatkan efek
samping CNS (Stockley, 2008).
iii. Interaksi pada metabolisme obat
a) Perubahan pada metabolisme fase pertama
Meskipun beberapa obat dikeluarkan dari tubuh dalam bentuk tidak
berubah dalam urin, banyak diantaranya secara kimia diubah menjadi
senyawa lipid kurang larut, yang lebih mudah diekskresikan oleh ginjal.
Jika tidak demikian, banyak obat yang akan bertahan dalam tubuh dan
terus memberikan efeknya untuk waktu yang lama. Perubahan kimia ini
disebut metabolisme, biotransformasi, degradasi biokimia, atau
kadang-kadang detoksifikasi. Beberapa metabolisme obat terjadi di dalam serum,
ginjal, kulit dan usus, tetapi proporsi terbesar dilakukan oleh enzim yang
ditemukan di membran retikulum endoplasma sel-sel hati. Ada dua jenis
reaksi utama metabolisme obat. Yang pertama, reaksi tahap I (melibatkan
oksidasi, reduksi atau hidrolisis) obat-obatan menjadi senyawa yang lebih
polar. Sedangkan, reaksi tahap II melibatkan terikatnya obat dengan zat
lain (misalnya asam glukuronat, yang dikenal sebagai glukuronidasi)
untuk membuat senyawa yang tidak aktif. Beratitas reaksi oksidasi fase I
dilakukan oleh enzim sitokrom P450 (Stockley, 2008).
b) Induksi Enzim
hipnotik yang sama, alasannya bahwa barbiturat meningkatkan aktivitas
enzim mikrosom sehingga meningkatkan laju metabolisme dan
ekskresinya (Stockley, 2008).
c) Inhibisi enzim
Inhibisi enzim menyebabkan berkurangnya metabolisme obat,
sehingga obat terakumulasi di dalam tubuh. Berbeda dengan induksi
enzim, yang mungkin memerlukan waktu beberapa hari atau bahkan
minggu untuk berkembang sepenuhnya, inhibisi enzim dapat terjadi dalam
waktu 2 sampai 3 hari, sehingga terjadi perkembangan toksisitas yang
cepat. Jalur metabolisme yang paling sering dihambat adalah fase I
oksidasi oleh isoenzim sitokrom P450. Signifikansi klinis dari banyak
interaksi inhibisi enzim tergantung pada sejauh mana tingkat kenaikan
serum obat. Jika serum tetap berada dalam kisaran terapeutik interaksi
tidak penting secara klinis (Stockley, 2008).
d) Faktor genetik dalam metabolisme obat
Peningkatan pemahaman genetika telah menunjukkan bahwa
beberapa isoenzim sitokrom P450 memiliki polimorfisme genetik, yang
berarti bahwa beberapa dari populasi memiliki varian isoenzim yang
berbeda aktivitas. Contoh yang paling terkenal adalah CYP2D6, yang
sebagian kecil populasi memiliki varian aktivitas rendah dan dikenal
sebagai metabolisme lambat. Sebagian lainnya memiliki isoenzim cepat
atau metabolisme ekstensif. Kemampuan yang berbeda dalam metabolisme
berkembang mengalami toksisitas ketika diberikan obat sementara yang
lain bebas dari gejala (Stockley, 2008).
e) Interaksi isoenzim sitokrom P450 dan obat yang diprediksi
Siklosporin dimetabolisme oleh CYP3A4, rifampisin menginduksi
isoenzim ini, sedangkan ketokonazol menghambatnya, sehingga tidak
mengherankan bahwa rifampisin mengurangi efek siklosporin sementara
ketokonazol meningkatkannya (Stockley, 2008).
iv. Interaksi pada ekskresi obat
a)Perubahan pH urin
Pada nilai pH tinggi (basa), obat yang bersifat asam lemah (pKa
3-7,5) sebagian besar terdapat sebagai molekul terionisasi larut lipid, yang
tidak dapat berdifusi ke dalam sel tubulus dan karenanya akan tetap dalam
urin dan dikeluarkan dari tubuh. Sebaliknya, basa lemah dengan nilai pKa
7,5 sampai 10.5. Dengan demikian, perubahan pH yang meningkatkan
jumlah obat dalam bentuk terionisasi, meningkatkan hilangnya obat
(Stockley, 2008).
b) Perubahan ekskresi aktif tubular renal
Obat yang menggunakan sistem transportasi aktif yang sama di
tubulus ginjal dapat bersaing satu sama lain dalam hal ekskresi. Sebagai
contoh, probenesid mengurangi ekskresi penisilin dan obat lainnya.
Dengan meningkatnya pemahaman terhadap protein transporter obat pada
ginjal, sekarang diketahui bahwa probenesid menghambat sekresi ginjal
c) Perubahan aliran darah renal
Aliran darah melalui ginjal dikendalikan oleh produksi vasodilator
prostaglandin ginjal. Jika sintesis prostaglandin ini dihambat, ekskresi
beberapa obat dari ginjal dapat berkurang (Stockley, 2008).
b. Interaksi Farmakodinamik
Interaksi farmakodinamik adalah interaksi yang terjadi antara obat yang
memiliki efek farmakologis, antagonis atau efek samping yang hampir sama.
Interaksi ini dapat terjadi karena kompetisi pada reseptor atau terjadi antara
obat-obat yang bekerja pada sistem fisiologis yang sama. Interaksi ini biasanya dapat
diprediksi dari pengetahuan tentang farmakologi obat-obat yang berinteraksi
(BNFC, 2009).
i. Interaksi aditif atau sinergis
Jika dua obat yang memiliki efek farmakologis yang sama diberikan
bersamaan efeknya bisa bersifat aditif. Sebagai contoh, alkohol menekan SSP,
jika diberikan dalam jumlah sedang dosis terapi normal sejumlah besar obat
(misalnya ansiolitik, hipnotik, dan lain-lain), dapat menyebabkan mengantuk
berlebihan. Kadang-kadang efek aditif menyebabkan toksik (misalnya aditif
ototoksisitas, nefrotoksisitas, depresi sumsum tulang dan perpanjangan interval
QT) (Stockley, 2008).
ii. Interaksi antagonis atau berlawanan
Berbeda dengan interaksi aditif, ada beberapa pasang obat dengan kegiatan
yang bertentangan satu sama lain. Misalnya kumarin dapat memperpanjang waktu
pembekuan darah yang secara kompetitif menghambat efek vitamin K. Jika
protrombin dapat kembali normal, sehingga menggagalkan manfaat terapi
pengobatan antikoagulan (Stockley, 2008).
2.3.2 Tingkat keparahan interaksi obat
Potensikeparahaninteraksisangat pentingdalam
menilairisikodanmanfaatterapi alternatif. Denganpenyesuaiandosis yang tepatatau
modifikasijadwalpenggunaan obat, efek negatif darikebanyakaninteraksidapat
dihindari. Tigaderajatkeparahandidefinisikan sebagai:
a. Keparahan minor
Sebuah interaksi termasuk ke dalam keparahan minor jika efek biasanya
ringan, konsekuensi mungkin mengganggu atau tidak terlalu mencolok tapi
tidak signifikan mempengaruhi hasil terapi. Pengobatan tambahan biasanya
tidak diperlukan (Tatro, 2009).
b. Keparahan moderate
Sebuah interaksi termasuk ke dalam keparahan moderate (sedang) jika
efek yang terjadidapat menyebabkanpenurunanstatus klinispasien. Pengobatan
tambahan, rawat inap, ataudiperpanjangdirawat di rumah sakitmungkin
diperlukan (Tatro, 2009).
c. Keparahan major
Sebuah interaksi termasuk ke dalam keparahan major(berat) jika
terdapat probabilitas yang tinggi,berpotensimengancam jiwaataudapat
menyebabkankerusakan permanen (Tatro, 2009).
Profesional perawatan kesehatan perlu menyadari sumber interaksi obat
Hal ini juga tugas para profesional kesehatan untuk dapat menerapkan literatur
yang tersedia untuk setiap situasi. Profesional harus mampu untuk
merekomendasi secara individu berdasarkan parameter-pasien tertentu.
Meskipun beberapa pihak berwenang menyarankan efek samping yang
dihasilkan dari interaksi obat mungkin kurang sering daripada yang terjadi,
profesional perawatan kesehatan harus melindungi pasien terhadap efek
berbahaya dari obat-obatan, terutama ketika interaksi tersebut dapat
diantisipasi dan dicegah (Tatro, 2009).
2.4 Pasien pediatrik
Menurut American academy of pediatriks (AAP), pediatrik adalah
spesialisasi ilmu kedokteran yang berkaitan dengan fisik, mental dan sosial
kesehatan anak sejak lahir sampai dewasa muda. Pediatrik juga merupakan
disiplin ilmu yang berhubungan dengan pengaruh biologis, sosial, lingkungan dan
dampak penyakit pada perkembangan anak. Anak- anak berbeda dari orang
dewasa secara anatomis, fisiologis, imunologis, psikologis, perkembangan dan
metabolisme (AAP, 2012).
Secara internasional populasi pediatrik dikelompokkan menjadi:
a. Bayi premature baru lahir (preterm newborn infants).
b. Bayi yang baru lahir atau neonatus umur 0-28 hari (term newborn infants).
c. Bayi dan anak kecil yang baru belajar berjalan umur > 28 hari sampai 23
bulan (infants and toddlers).
e. Anak remaja umur 12 sampai 16 sampai 18 tahun tergantung daerah (adolescents) (WHO, 2007).
2.4.1 Farmakokinetika pada pediatrik
Pasien pediatrik mempunyai kebutuhan yang berbeda dalam pengobatan
dibandingkan dengan orang dewasa. Masalah yang berkaitan denngan perbedaan
farmakokinetika, dosis, rute pemberian dan kepatuhan semuanya harus
dipertimbangkan (Prest, 2004).
2.4.1.1 Absorbsi
Pada absorbsi obat, ada dua faktor utama yang terlibat yaitu laju absorbs
dan jumlah yang terabsorbsi. Absorbsi sediaan oral dapat dipengaruhi oleh
beberapa factor, meliputi waktu transit didalam lambung dan usus, pH lambung
dan usus serta waktu pengosongan lambung yang berbeda pada neonatus maupun
pada bayi. Keasaman lambung belum mendekati nilai- nilai orang dewasa sampai
usia dua sampai tiga bulan. Waktu pengosongan lambung akan menyamai orang
dewasa pada usia 6 bulan dan baru setelah 2 tahun produksi asam lambung akan
meningkat sebanding dengan kadar per kg seperti pada orang dewasa (Prest,
2004).
Pada neonatus, waktu transit lambung lebih lama, pH lambung dan fungsi
enzim bervariasi, tidak ada flora usus akan mempengaruhi penyerapan obat yang
diberikan secara oral (Hashem, 2005).
2.4.1.2 Distribusi
Selama usia bayi, kadar air total dalam tubuh terhadap berat badan total
2.1. Obat yang larut air seharusnya diberikan dengan dosis yang lebih besar untuk mencapai efek terapeutik yang dikehendaki.
Tabel 2.1Presentase volume cairan ekstraseluler dan kadar air total dalam tubuh terhadap berat badan.
Usia Kadar air total dalam tubuh (%) Cairan ekstraseluler (%)
Preterm neonatus 85 50
Term neonatus 75 45
3 bulan 75 30
1 tahun 60 25
Dewasa 60 20
Jumlah obat yang berikatan dengan protein merupakan hal yang paling
berpengaruh dalam distribusi obat. Ikatan protein dapat berkurang pada bayi
karena rendahnya kadar globulin dan albumin. Penelitian menunjukkan bahwa
baru setelah usia 3 tahun ikatan protein menjadi sebanding dengan nilai orang
dewasa untuk obat yang bersifat asam, untuk obat yang bersifat basa memerlukan
waktu sampai usia 7-12 tahun (Prest, 2004).
2.4.1.3 Metabolisme
Pada saat baru lahir sebagian besar enzim yang terlibat dalam metabolism
obat belum terbentuk atau sudah ada namun dalam jumlah yang sangat sedikit.
Sehingga kapasitas degradasi metabolismenya juga belum optimal. Pada bayi dan
anak – anak terdapat peningkatan yang cukup besar dalam hal laju
metabolismenya. Sehingga untuk obat- obat tertentu dosis (mg/kg) yang lebih
besar mungkin diprlukan anak- anak dibandingkan orang dewasa (Prest, 2004).
2.4.1.4 Ekskresi
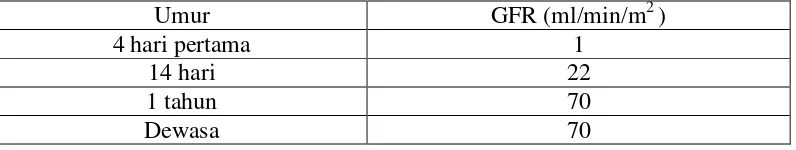
Laju filtrasi glomerolus (GFR) pada bayi yang baru lahir lebih rendah
dibandingkan dengan orang dewasa karena ginjalnya relative belum berkembang
belum optimal dan penurunan dosis mungkin diperlukan. Tetapi GFR akan
meningkat secara cepat setelah minggu- minggu pertama kelahiran an mencapai
nilai yang sebanding dengan orang dewasa pada usia 1 tahun (Perst, 2004). Nilai
perkiraan GFR ditunjukkan pada Tabel 2.2.
Tabel 2.2 Nilai perkiraan GFR berdasarkan usia
Umur GFR (ml/min/m2 )
4 hari pertama 1
14 hari 22
1 tahun 70
Dewasa 70
2.5 Demam tifoid
Demam tifoid adalah penyakit infeksi usus yang disebabkan oleh kuman
Salmonella typhi. Insiden tifoid di Indonesia masih sangat tinggi berkisar 350-810
per 100.000 penduduk, demikian juga dari kasus demam tifoid di rumah sakit
besar di Indonesia menunjukkan angka kesakitan cenderung meningkat setiap
tahun dengan rata-rata 500/100.000 penduduk. Angka kematian diperkirakan
sekitar 0,6-5% sebagai akibat dari keterlambatan mendapat pengobatan serta
tingginya biaya pengobatan (Depkes RI., 2006).
2.5.1 Patogenesis dan Patologi
Demam tifoid disebabkan oleh kuman Salmonella typhi atau Salmonella
para typhi. Penularan ke manusia melalui makanan dan atau minuman yang
tercemar dengan feses manusia. Setelah melewati lambung kuman mencapai usus
halus dan invasi ke jaringan limfoid (plak nyeri) yang merupakan tempat
predifeksi untuk berkembang biak. Melalui saluran limfe mesentrik kuman masuk
jaringan ini kuman dilepas ke sirkulasi sistemik (bakteremia II) melalui duktus
torasikus dan mencapai organ- organ tubuh terutama limpa, usus halus dan
kandung empedu (Depkes RI., 2006).
Kuman Salmonella menghasilkan endotoksin yang merupakan kompleks
lipopolisakarida dan dianggap berperan penting pada pathogenesis demam tifoid.
Endotoksin bersifat pirogenik serta memperbesar reaksi peradangan dimana
kuman Salmonella berkembang biak. Disamping itu merupakan stimulator yang
kuat untuk memproduksi sitokin oleh sel- sel makrofag dan sel leukosit di
jaringan yang meradang. Sitokin ini merupakan mediator- mediator untuk
timbulnya demam dan gejala toksemia (proinflamatory). Oleh karena basil
Salmonella bersifat intraselluler maka hampir semua bagian tubuh dapat terserang
dan kadang- kadang pada jaringan yang terinvasi dapat timbul fokal- fokal infeksi
(Depkes RI., 2006).
Kelainan patologis yang utama terdapat di usus halus terutama diileum
bagian distal dimana terdapat kelenjar plak peyer. Pada minggu pertama, pada
plak peyer terjadi hyperplasia berlanjut menjadi nekrosis pada minggu kedua dan
ulserasi pada minggu ketiga, akhirnya membentuk ulkus. Ulkus ini mudah
menimbulkan perdarahan dan perforasi yang merupakan komplikasi yang
berbahaya. Hati membesar karena infiltrasi sel-sel limfosit dan sel mononuclear
lainnya serta nekrosis fokal. Demikian juga proses ini terjadi pada jaringan
retikuloendotelial lain seperti limpa dan kelenjar mesentrika. Kelainan- kelainan
patologis yang sama juga dapat ditemukan pada organ tubuh lain seperti tulang,
usus, paru, ginjal, jantung dan selaput otak. Pada pemeriksaan klinis, sering
ditemukan bronchitis, arthtritis septic, pielonefritis, meningitis dll. Kandung
empedu merupakan tempat yang disenangi basil salmonella. Bila penyembhan
tidak sempurna, basil tetap tahan di kandung empedu ini, mengalir ke dalam usus,
sehingga menjadi karier intestinal. Demikian juga ginjal dapat mengandung basil
dalam waktu lama sehingga juga menjadi karir. Adapun tempat- tempat yang
menyimpan basil ini, memungkinkan penderita mengalami kekambuhan (relaps)
(Depkes RI., 2006).
2.5.2 Gambaran klinis
Gambaran klinis tifoid sangat bervariasi, dari gejala yang ringan sekali
(sehingga tidak terdiagnosis) dan dengan gejala yang khas sampai dengan gejala
klinis berat yang disertai komplikasi. Gambaran klinis juga bervariasi berdasarkan
daerah atau Negara, serta menurut waktu. Gambaran klinis di Negara berkembang
dapat berbeda dengan Negara maju dan gambaran klinis tahun 2000 dapat berbeda
dengan tahun enam puluhan pada daerah yang sama (Depkes RI., 2006).
Gambaran klinis pada anak cenderung tak khas. Makin kecil anak,
gambaran klinis makin tidak khas. Kebanyakan perjalanan penyakit berlangsung
dalam waktu pendek dan jarang menetap lebih dari 2 minggu.Kumpulan gejala-
gejala klinis tifoid disebut dengan sindrom tifoid. Beberapa gejala klinis yang
sering diantaranya adalah:
a. Demam
Pada awal sakit, demam kebanyakan samar samar saja, selanjutnya suhu
tubuh sering turun naik. Dari hari ke hari intensitas demam makin tinggi yang
bila pasien membaik pada minggu ketiga suhu badan berangsur turun dan dapat
normal kembali pada akhir minggu ke 3. Demam khas pada tifoid tidak selalu ada,
tipe demam menjadi tidak beraturan. Pada anak khususnya balita, demam tinggi
dapat menimbulkan kejang (Depkes RI., 2006).
b. Gangguan saluran pencernaan
Sering ditemukan bau mulut yang tidak sedap karena demam yang lama,
bibir kering dan terkadang pecah- pecah,lidah kotor, ujung dan tepi lidah
kemerahan dan tremor, dan pada penderita anak jarang ditemukan. Pada
umumnya penderita sering mengeluh nyeri perut, terutama region epigastrik,
disertai nausea, mual dan muntah (Depkes RI., 2006).
c. Gangguan kesadaran
Umumnya berupa penurunan kesadaran ringan, sering kesadaran apatis
dengan kesadaran seperti berkabut. Bila klinis berat, tak jarang penederita sampai
somnolen dan koma. Pada penderita dengan toksis, gejala delirium lebih menonjol
(Depkes RI., 2006).
d. Hepatosplenomegali
Hati dan atau limpa, ditemukan sering membesar. Hati terasa kenyal dan
nyeri tekan.
e. Bradikadia relative dan gejala lain
Bradikardi relative tidak sering ditemukan, mungkin karena teknik
pemeriksaan yang sulit ditemukan. Bradikardi relative adalah peningkatan suhu
tubuh yang tidak diikuti oleh peningkatan frekuensi nadi. Gejala- gejala lain yang
dapat ditemukan pada demam tifoid adalah rose spot yang biasanya ditemukan
berhubungan dengan komplikasi yang terjadi. Rose spot pada anak jarang terjadi
malahan lebih sering epitaksis (Depkes RI., 2006).
2.5.3 Komplikasi demam Tifoid
Pada minggu kedua atau lebih, sering timbul komplikasi demam tifoid
mulai yang ringan sampai berat bahkan kematian. Beberapa komplikasi yang
sering terjadi diantaranya:
a. Tifoid toksik (tifoid ensefalopati)
Didapatkan gangguan atau penurunan kesadaran akut dengan delirium
sampai koma yang disertai atau tanpa kelainan.
b. Syok septic
Adalah akibat lanjut dari respon inflamasi sistemik. Disamping gejala-
gejala tifoid diatas, penderita jatuh kedalam fase kegagalan vascular (syok).
Tensi turun, nadi cepat dan halus, berkeringat serta akral dingin. Akan
berbahaya bila syok menjadi irreversible.
c. Perdarahan dan perforasi intestinal
d. Peritonitis
e. Hepatitis tifosa
f. Pancreatitis tifosa
g. Pneunomonia
h. Komplikasi lain (Osteomielitis, arthritis , Miokarditis, perikarditis,
endokarditis, pielonefritis, orkhritisdan peradangan ditempat lain) (Depkes RI.,
2.5.4 Pemeriksaan Demam Tifoid a. Gambaran darah tepi
Pada pemeriksaan hitung leukosit total terdapat gambaran leukopeni
(±3000-8000 per mm3), limfositosis relative, monositosis, dan eosinofilia dan
trombositopenia ringan.
b. Pemeriksaan Bakteriologis
i. Jenis pembiakan menurut specimen
a) Biakan darah
b) Biakan bekuan darah
c) Biakan tinja
Biakan tinja lebih berguna pada penderita yang sedang diobati
dengan kloramfenikol, terutama untuk mendeteksi karier.
d) Biakan cairan empedu
e) Biakan air kemih
ii. Biakan Salmonella typhi
Specimen untuk biakan dapat diambil dari darah,sumsum tulang,
feses, urin. Spesimen darah diambil pada minggu selanjutnya. Pembiakan
memerlukan waktu kurang lebih 5-7 hari. Bila laporan hasil biakan “Basil
Salmonella tumbuh” maka penderita sudah pasti mengidap demam tifoid.
iii.Serologis Widal
Test serologi widal adalah reaksi antara antigen (suspensi
Salmonella yang telah dimatikan) dengan agglutinin yang merupakan
antibody spesifik terhadap komponen basil Salmonella didalam darah
terjadinya reaksi aglutinasi antara antigen dan agglutinin yang dieteksi
yakni agglutinin O dan H.
Aglutinin O mulai dibentuk pada akhir minggu pertma demam
sampai puncaknyapada minggu ke 3 sampai 5. Aglutinin ini dapat
bertahan selama 6-12 bulan. Agglutinin H mencapai puncak lebih lambat
minggu ke 4-6 dan menetap dalam waktu lebih lama (Depkes RI., 2006).
2.5.4 Penatalaksanaan Demam tifoid
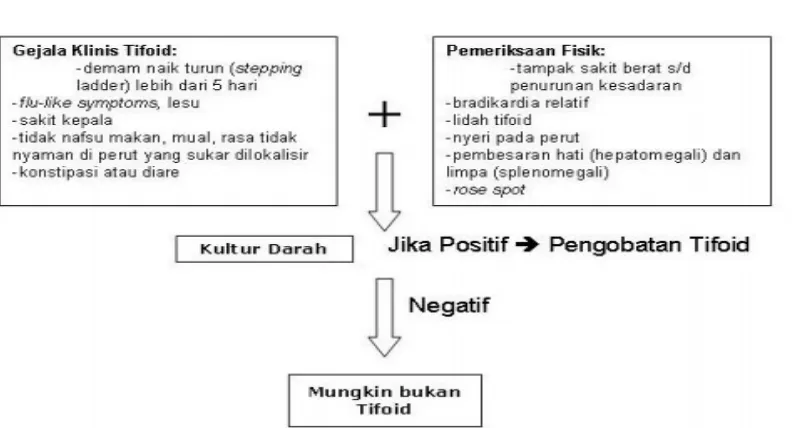
Algoritma penatalaksanaan demam tifoid dapat dilihatpada Gambar
2.1
Gambar 2.1. Algoritma tatalaksana demam tifoid (Anonim, 2008) a. Tirah baring/istirahat
Penderita demam tifoid harus tirah baring dengan sempurna untuk
mencegah kom.0oplikasi, terutama pendarahan dan perforasi. Bila gejala klinis
b. Nutrisi
i. Cairan
Penderita harus mendapat cairan yang cukup, baik secara oral maupun
parenteral. Cairan harus mengandung komponen glukosa, natrium, kalium, klorida
dan air untuk rehidrasi pasien.
ii. Diet
Diet harus mengandung kalori dan protein yang cukup. Sebaiknya rendah
selulose (rendah serat) untuk mencegah perdarahan dan perforasi (Depkes RI.,
2006).
c. Penatalaksanaan terapi farmakologi:
i. Terapi simptomatik
Terapi simptomatik dapat diberikan dengan pertimbangan untuk perbaikan
keadaan umum penderita seperti vitamin, antipiretik (untuk kenyamanan penderita
terutama anak-anak) atau antiemetik (diperlukan bila penderita muntah hebat)
(Depkes RI., 2006).
a) Antiemetik :
i) Domperidon (p.o) : 10-20 mg 3-4 x sehari untuk anak dengan BB≥ 35 kg,
ii) Ondansetron : 250-500 mikrogram/kg BB 3-4 x sehari untuk anak dengan
BB < 35 kg. 8-12 mg i.v. atau 8-24 mg p.o. setiap 24 jam untuk dewasa, 4
mg p.o. 3 x sehari untuk anak usia 4-11 tahun.
b) Antipiretik :
i) Ibuprofen (p.o.) : Untuk anak 6 bulan–12 tahun < 39° C : 5 mg/kg BB & ≥
BB/hr. Dws : 325-650 mg setiap 4-6 jam atau 1000 mg 3-4 x sehari. Anak :
setiap 4-6 jam
ii) Parasetamol (p.o.): 40 mg untuk bayi usia 0-3 bulan, 80 mg untuk bayi usia
4-11 bulan, 120 mg untuk anak usia 1-2 tahun, 160 mg untuk anak usia 2-3
tahun, 240 mg untuk anak usia 4-5 tahun, 320 mg untuk anak usia 6-8 tahun,
400 mg untuk anak usia 9-10 tahun, dan 480 mg untuk anak usia 11 tahun.
c) Pemberian Antibiotik
Antimikroba segera diberikan bila diagnosis klinis demam tifoid telah
dapat ditegakkan, baik dalam bentuk diagnosis konfirmasi, probable, maupun
suspek. Sebelum anti mikroba diberikan, harus diambil specimen darah atau
sumsum tulang lebih dulu, untuk pemeriksaan biakan kuman Salmonella,
kecuali biakan ini betul- betul tidak ada dan tidak bisa dilaksanakan (Depkes
RI., 2006).
Antimikroba lini pertama untuk tifoid adalah kloramfenikol, ampisilin
atau amoksisilin dan trimetoprim-sulfametoksazol. Kloramfenikol masih
menjadi pilihan pertama, berdasarkan efikasi dan harga. Kekurangannya adalah
jangka waktu pemberiannya yang lama, serta cukup sering menimbulkan karier
dan relaps. Bila pemberian salah satu antimikroba lini pertama dinilai tidak
efektif, dapat diganti dengan antimikroba yang lain atau dipilih antimikroba
lini kedua. Antimikroba lini kedua untuk tifoid adalah seftriakson, sefiksim,
dan antibiotik golongan kuinolon (Depkes RI., 2006).
i) Kloramfenikol : dewasa 4x 500 mg selama 14 hari, anak- anak 50-100
ii) Seftriakson: Dewasa (2-4) g/hari. Selama 3-5 hari. Anak- anak
80mg/kgBB/hari selama 5 hari.
iii) Ampisilin dan amoksisili : dewasa 3-4 g/hari selama 14 hari. Anak- anak
100mg /kgBB/hari selama 10 hari.
iv) Kotrimoksazol : dewasa 2 x (160- 800) mg selama 2 minggu. Anak-anak;
TMP 6- 10 mg/kgBB/hari atau SMx 30-50 mg/kg/hari selama 10 hari.
v) Quinolone :Siprofloksasin 2 x 500 mg 1 minggu
vi) Cefixime: anak anak 15- 20 mg/kgBB/hari dibagi 2 dosis selama 10 hari.
vii) Tiamfenikol : dewasa 4 x 500 mg, anak-anak 50mg/kgBB/hari selama 5-7
BAB III
METODE PENELITIAN
3.1 Desain Penelitian
Penelitian ini merupakan penelitian noneksperimen (survei) dengan
rancangan studi retrospektif terhadap rekam medis pasien demam tifoid yang
dirawat di bagian Pediatrik RSU Sari Mutiara. Penelitian retrospektif adalah
penelitian yang berusaha melihat kebelakang (backward looking), artinya
pengumpulan data dimulai dari efek atau akibat yang terjadi (Notoatmodjo, 2005).
Penelitian ini dilakukan dengan mengumpulkan data dari lembar rekam medis
pasien rawat inap dan pasien rawat jalan di RSU Sari Mutiara Medan, selama
periode Januari 2014 - Desember 2014.
3.2 Lokasi dan Waktu Penelitian
Penelitian ini dilakukan di RSU Sari Mutiara Medan, pada bulan Mei
2015.
3.3 Populasi dan Sampel 3.3.1 Populasi
Populasi adalah seluruh data pengobatan pasien pediatrik dengan diagnosis
penyakit demam tifoid pada unit rawat inap di RSU Sari Mutiara Medan.
3.3.2 Sampel
Kriteria inklusi adalah:
a. rekam medis pasien dengan diagnosis penyakit demam tifoid dan penyakit
penyerta pada pediatrik di RSU Sari Mutiara Medan periode Januari 2014
- Desember 2014.
b. kategori usia 0 - 18 tahun
c. mendapat terapi ≥ 2 obat
d. kategori semua gender
Kriteria eksklusi adalah:
a. rekam medis pasien yang tidak lengkap (tidak memuat informasi dasar
yang dibutuhkan dalam penelitian).
b. mendapat monoterapi
c. resep yang tidak dapat dibaca
3.4 Cara Pengumpulan dan Manajemen Data 3.4.1 Sumber data
Sumber data dalam penelitian ini yaitu data sekunder berupa rekam medis
pasien Pediatrik dengan diagnosis demam tifoid di RSU Sari Mutiara Medan
periode Januari 2014 - Desember 2014.
3.4.2 Teknik pengumpulan data
Pengambilan data dilakukan dengan mengumpulkan rekam medis pasien
Pediatrik berdasarkan diagnosis demam tifoid di RSU Sari Mutiara Medan
Adapun data yang dikumpulkan dalam penelitian ini adalah:
a. mengelompokkan data rekam medis pasien pediatrik dengan diagnosis demam
tifoid
b. mengelompokkan data pengobatan pasien pediatrik dengan diagnosis demam
tifoid meliputi data pasien (usia, jenis kelamin) dan data obat ( nama obat,
jumlah obat).
c. menyeleksi data berdasarkan ada tidaknya potensi interaksi obat berdasarkan
studi literatur.
3.4.3 Defenisi operasional
a. frekwensi interaksi adalah jumlah kasus interaksi obat yang terjadi.
b. jumlah obat adalah banyaknya item obat yang diberikan dalam satu resep yang
tercatat didalam rekam medis, jumlah obat ditentukan menjadi 2 obat, 3 obat, 4
obat dan ≥5obat.
c. tingkat keparahan interaksi obat adalah ringan, sedang dan major (Tatro,
2009).
d. interaksi dengan tingkat keparahan ringanadalah jika interaksi mungkin terjadi
tetapi dipertimbangkan signifikan potensial berbahaya terhadap pasien jika
terjadi kelalaian (Tatro, 2009).
e. interaksi dengan tingkat keparahan sedangadalah jika satu dari bahaya
potensial mungkin terjadi pada pasien, dan beberapa tipe intervensi /monitor
sering dilakukan (Tatro, 2009).
f. interaksi dengan tingkat keparahan beratadalah jika terdapat kemungkinan
g. mekanisme interaksi adalah bagaimana interaksi obat terjadi apakah secara
farmakokinetik, farmakodinamik, atau unknown
h. usia subjek dihitung sejak tahun lahir sampai dengan ulang tahun terakhir.
populasi pediatrik dikelompokkan menjadi bayi dan anak kecil baru belajar
berjalan <2 tahun, anak-anak 2- 11 tahun (children), dan anak remaja umur
12-18 tahun (adoloscent)
i. demam tifoid adalah suatu penyakit yang menyerang saluran pencernaan yang
disebabkan Salmonella thypi.
j. rekam medis yaitu berkas yang diberisikan catatan dan dokumen tentang
identitas, anamnesa, pemeriksaan, diagnosisis, pengobatan, tindakan dan
pelayanan lain yang diberikan kepada seorang penderita selama dirawat di
rumah sakit, baik rawat jalan maupun rawat inap.
3.5 Analisis data
Data yang diperoleh dari penelitian ini akan dianalisis secara deskriptif.
Bentuk dan kuantitas akan disajikan dalam bentuk tabel sedangkan data kualitatif
akan disajikan dalam bentuk uraian. Data interaksi obat dievaluasi secara teoritik
dan berurutan berdasarkan studi literatur Drug Interaction Fact, Stockley’s Drug
Interaction, A to Z Drug Facts serta digunakan juga situs internet terpercaya
(www.drugs.com, rxlist.com, ncbi.com, medscape.com).Analisis data
menggunakan metode statistik deskriptif. Ditentukan persentase potensi interaksi
obat-obat secara keseluruhan, dihitung apakah ada pengaruh usia dan jumlah obat
terhadap kejadian potensi interaksi obat demam tifoid menggunakan program
3.6 Langkah penelitian
Penelitian ini dilaksanakan dengan langkah-langkah sebagai berikut:
a. meminta rekomendasi Dekan Fakultas Farmasi USU untuk dapat melakukan
penelitian di RSU Sari Mutiara Medan.
b. menghubungi pihak RSU Sari Mutiara Medan untuk mendapatkan izin
melakukan penelitian dan pengambilan data, dengan membawa surat
rekomendasi dari fakultas.
c. Mendapatkan surat rekomendasi dari direktur RSU Sari Mutiara untuk
mengakses data rekam medis ke kepala Instalasi rekam medis RSU Sari
Mutiara.
d. mengumpulkan data berupa data rekam medis yang tersedia di RSU Sari
Mutiara Medan.
e. mengolah data yang sudah dikumpulkan dengan menggunakan Ms. Excel
2007.
f. menganalisis data dan informasi yang diperoleh sehingga didapatkan
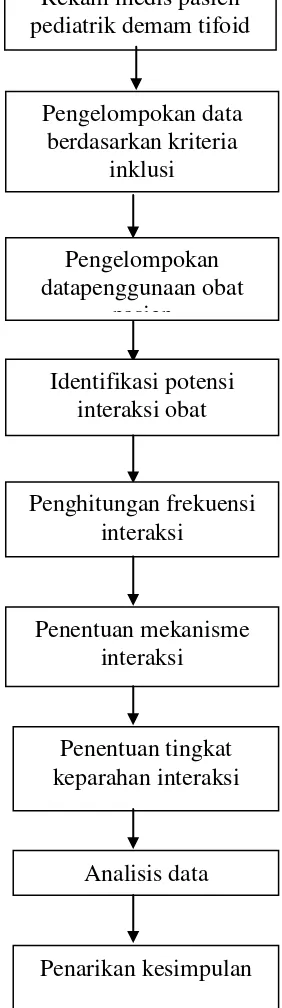
3.7 Alur penelitian
Adapun alur pelaksanaan penelitian digambarkan pada Gambar3.1.
BAB III
Gambar 3.1 Skema pelaksanaan melakukan penelitian Rekam medis pasien pediatrik demam tifoid
Pengelompokan data berdasarkan kriteria
inklusi
Pengelompokan datapenggunaan obat
pasien
Identifikasi potensi interaksi obat
Penghitungan frekuensi interaksi
Penentuan mekanisme interaksi
Penentuan tingkat keparahan interaksi
Analisis data
BAB IV
HASIL DAN PEMBAHASAN
4.1 Hasil penelitian
Berdasarkan hasil pengamatan dari rekam medik pasien pediatrik dengan
diagnosis demam tifoid pada rawat inap di RSU Sari Mutiara Medan periode
Januari 2014 – Desember 2014 diperoleh 396 rekam medis dengan diagnosis
demam tifoid, dan yang memenuhi kriteria inklusi sebanyak 352 rekam medis.
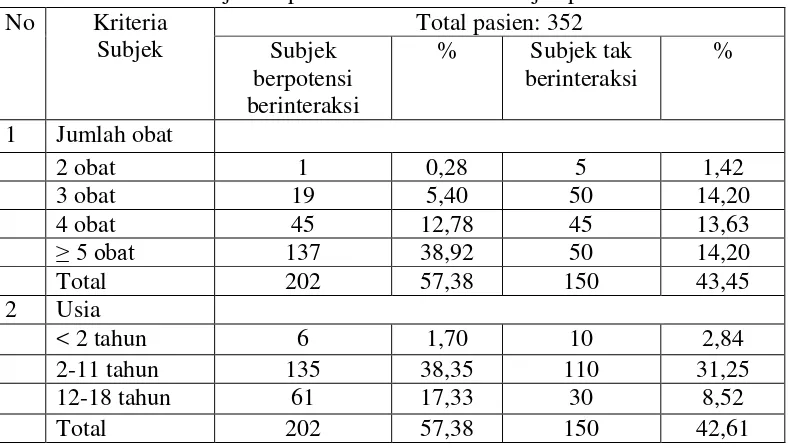
4.1.1 Karakteristik subjek penelitian
Berdasarkan sampel yang diambil dari 352 rekam medis pasien pediatrik
dengan diagnosis demam tifoid di RSU Sari Mutiara Medan, diperoleh gambaran
umum subjek yang dominan. Karakteristik subjek yang diteliti secara garis besar
ditunjukkan pada Tabel 4.1.
Tabel 4.1 karakteristik subjek penelitian (n= 352)
Karakteristik subjek pada Tabel 4.1 terdiri dari tiga kelompok. Kelompok