BAB II
TINJAUAN PUSTAKA
2.1 Anatomi
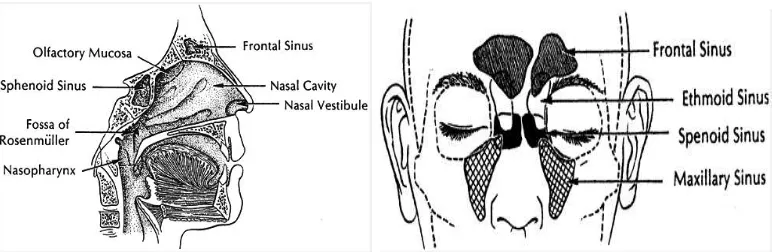
Rongga hidung (kavum nasi) berbentuk terowongan dari depan
ke belakang, dipisahkan oleh septum nasi di bagian tengahnya menjadi kavum
nasi kanan dan kiri. Septum nasi dilapisi oleh perikondrium pada bagian tulang
rawan dan periosteum pada bagian tulang, sedangkan pada bagian luar dilapisi
oleh mukosa hidung. Bagian tulang dari septum terdiri dari kartilago septum
(kuadrangularis) di sebelah anterior, lamina perpendikularis tulang etmoid di sebelah atas,
vomer dan rostrum sfenoid di posterior dan krista (maksila dan palatina) di sebelah bawah.1,2,3
Lubang hidung bagian depan disebut nares anterior dan lubang hidung
bagian belakang disebut nares posterior (koana) yang berhubungan dengan
nasofaring. Selanjutnya, pada dinding lateral rongga hidung terdapat konka dengan rongga
udara yang tidak teratur, yaitu meatus superior, media dan inferior. Duktus nasolakrimalis
bermuara pada meatus inferior di bagian anterior. Hiatus semilunaris dari meatus media
merupakan muara sinus frontal, etmoid anterior dan sinus maksila. Sinus etmoid posterior
bermuara pada meatus superior, sedangkan sinus sfenoid bermuara pada
resesus sfenoetmoid.1,2,3
Suplai darah bagian postero-inferior septum nasi diperdarahi oleh arteri
sfenopalatina yang merupakan cabang dari arteri maksilaris (dari a.karotis
eksterna). Septum nasi bagian antero-inferior diperdarahi oleh arteri palatina
mayor (juga cabang dari a.maksilaris) yang masuk melalui kanalis insisivus.
anterior mengadakan anastomose membentuk fleksus Kiesselbach yang terletak lebih superfisial pada bagian anterior septum. Daerah ini disebut juga Little’s area
yang merupakan sumber perdarahan pada epistaksis. Arteri karotis interna
memperdarahi septum nasi bagian superior melalui arteri etmoidalis anterior dan
superior. Vena sfenopalatina merupakan pembuluh darah balik dari bagian
posterior septum ke fleksus pterigoideus dan dari bagian anterior septum ke vena
fasialis. Pada bagian superior vena etmoidalis mengalirkan darah melalui vena
oftalmika yang berhubungan dengan sinus sagitalis superior.1,2,3
Bagian depan dan atas rongga hidung mendapat persarafan sensoris dari
n.etmoid anterior, yang merupakan cabang dari n. nasosiliaris, yang berasal dari n.oftalmikus
(n. V-1). Rongga hidung lainnya, sebagian besar mendapat persarafan sensoris dari
n.maksila melalui ganglion sfenopalatinum. Ganglion sfenopalatinum, disamping
memberikan persarafan sensoris, juga memberikan persarafan vasomotor atau
autonom pada mukosa hidung. Ganglion ini menerima serabut-serabut sensoris
dari n. maksila (n. V-2), serabut parasimpatis dari n. petrosis profundus. Ganglion
sfenopalatinum terletak di belakang, sedikit diatas ujung posterior konka media.1,2,3
Sinus paranasal adalah rongga-rongga di dalam tulang kepala yang terletak
di sekitar nasal dan mempunyai hubungan dengan rongga hidung melalui
ostiumnya. Terdapat empat pasang sinus paranasal, yaitu sinus frontal dan etmoid
(di atas dan di antara mata), sinus maksila (pada pipi), dan sinus sfenoid
(di belakang etmoid). Perkembangan sinus paranasal dimulai pada fetus yang
berusia 3-4 bulan (kecuali sinus frontal dan sinus sfenoid), berupa invaginasi dari
mukosa rongga hidung. Sinus maksila dan sinus etmoid telah ada pada waktu
mulai berkembang dari sinus etmoid anterior pada usia kurang lebih 8 tahun.
Pseumatisasi sinus sfenoid dimulai pada usia 8-10 tahun dan berasal dari bagian
postero-superior rongga hidung. Sinus-sinus ini umumnya mencapai besar
maksimal pada usia antara 15-18 tahun.1,2,3
Seluruh sinus dilapisi oleh epitel saluran pernapasan yang mengalami
modifikasi, bersilia, mampu menghasilkan mukus, dan sekret disalurkan ke dalam
rongga hidung. Pada orang sehat sinus terutama berisi udara.1,2,3
Gambar 2.1 Rongga hidung dan sinus paranasal pada potongan sagital, dan sinus paranasal diproyeksikan pada wajah.1
2.2 Histologi
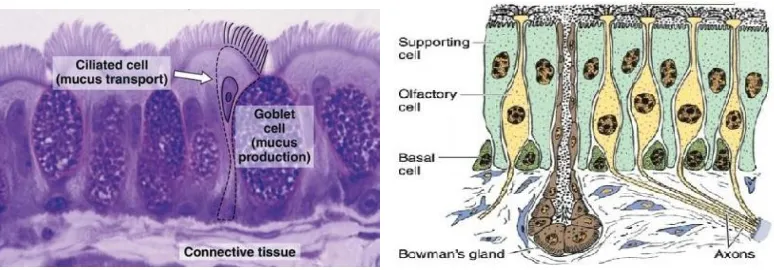
Sebagian besar saluran sinonasal dilapisi epitel saluran pernafasan, yaitu
epitel kolumnar bersilia pseudostratified disertai sel goblet. Dengan menggunakan mikroskop elektron dapat dilihat ada lima jenis sel epitel saluran pernafasan yaitu
sel kolumnar bersilia, sel goblet, brush cells, sel basal, dan sel granul kecil.2,3,4
Rongga hidung terdiri atas vestibulum dan fosa nasalis. Pada vestibulum
di sekitar nares terdapat kelenjar sebasea dan vibrisa (bulu hidung). Epitel
di dalam vestibulum merupakan epitel saluran pernafasan sebelum memasuki
fosa nasalis. Pada fosa nasalis (rongga hidung) yang dibagi dua oleh septum nasi
dinding lateralnya. Konka media dan inferior ditutupi oleh epitel saluran
pernafasan, sedangkan konka superior ditutupi oleh epitel olfaktorius yang khusus
untuk fungsi menghidu/membaui. Epitel olfaktorius tersebut terdiri atas
sel penyokong/sel sustentakuler, sel olfaktorius (neuron bipolar dengan dendrit
yang melebar di permukaan epitel olfaktorius dan bersilia, berfungsi sebagai
reseptor dan memiliki akson yang bersinaps dengan neuron olfaktorius otak),
sel basal (berbentuk piramid) dan kelenjar Bowman pada lamina propria. Kelenjar
Bowman menghasilkan sekret yang membersihkan silia sel olfaktorius sehingga
memudahkan akses neuron untuk membaui zat-zat. Adanya vibrisa, konka dan
vaskularisasi yang khas pada rongga hidung membuat setiap udara yang masuk
mengalami pembersihan, pelembapan dan penghangatan sebelum masuk lebih
jauh.2,3,4
Sinus paranasal terdiri atas sinus frontal, sinus maksila, sinus ethmoid dan
sinus sfenoid, semuanya berhubungan langsung dengan rongga hidung.
Sinus-sinus tersebut dilapisi oleh epitel saluran pernapasan yang lebih tipis
dan mengandung sel goblet yang lebih sedikit serta lamina propria
yang mengandung sedikit kelenjar kecil penghasil mukus yang menyatu
dengan periosteum. Aktivitas silia mendorong mukus ke rongga hidung.2,3,4
2.3 Epidemiologi
Tumor sinonasal sangat jarang ditemukan, dimana menurut literatur
keganasan sinonasal hanya dijumpai 3% dari keganasan di kepala dan leher,
dan hanya sekitar 1% dari keganasan di seluruh tubuh. Insiden keganasan
sinonasal lebih sering terjadi di Asia dan Afrika daripada di Amerika Serikat.
Di Asia, keganasan sinonasal menempati peringkat kedua yang paling sering
dari keganasan di kepala dan leher, setelah karsinoma nasofaring.2,5
Keganasan pada sinonasal dapat menyebabkan terjadinya kerusakan
dan morbiditas yang signifikan, sukar diobati secara tuntas dan angka
kesembuhannya masih sangat rendah. Insiden keganasan pada sinonasal tergolong
rendah pada kebanyakan populasi (<1.5/100,000 pada pria dan <1.0/100,000
pada wanita). Insiden tertinggi ditemukan di Jepang, yaitu 2-3,9/100.000
penduduk, juga pada beberapa tempat di Cina dan India. 2,5
Rifki mengemukakan data yang dikumpulkannya dari rumah sakit umum
di 10 kota besar di Indonesia bahwa frekuensi tumor sinonasal adalah 9,3-25,3% dari
keganasan THT dan berada di peringkat kedua setelah tumor ganas nasofaring.5
Keganasan tersering pada sinonasal adalah karsinoma sel skuamosa
(70%), dan selanjutnya adenokarsinoma (10-20%). Dengan predileksi tersering
pada sinus maksila (60%), diikuti oleh rongga hidung (20-30%), sinus etmoid
(10-15%), sedangkan sinus frontal dan sphenoid jarang dijumpai (< 1%).
Sekitar 80% ditemukan pada usia 45-85 tahun dan insiden pada pria dua kali
2.4 Etiologi dan Patogenesis
Etiologi tumor sinonasal belum dapat diketahui secara pasti, namun
beberapa studi epidemiologi terdahulu dari berbagai negara menunjukkan adanya
hubungan dengan paparan zat kimia atau bahan industri antara lain nikel,
debu kayu, kulit, mebel, tekstil, formaldehid, kromium, isopropyl oil dan lain-lain. Beberapa studi menunjukkan adanya peningkatan insiden adenokarsinoma pada
pekerja industri ini. Alkohol, asap rokok, makanan yang diasin atau diasap juga
diduga meningkatkan kemungkinan terjadi keganasan sinonasal terutama jenis
squamous cell carcinoma.2,3,6
Ukuran partikel debu juga penting diketahui karena jika lebih kecil
dari 5µm dapat mencapai saluran pernapasan bagian bawah, sedangkan partikel
yang lebih besar dari 5µm diakumulasi di mukosa hidung. Namun karsinogen ini
belum dapat diidentifikasi secara jelas. Peningkatan resiko (5-50 kali) ini terjadi
pada adenokarsinoma dan tumor ganas yang berasal dari sinus. Efek paparan ini
mulai timbul setelah 40 tahun atau lebih sejak pertama kali terpapar dan menetap
setelah penghentian paparan. Paparan terhadap thorotrast, agen kontras radioaktif juga menjadi faktor resiko tambahan.2,3,6
Beberapa faktor lain yang mungkin dapat menjadi penyebab juga telah
dilaporkan, yaitu pekerja pertanian, pabrik makanan, pengendara kendaraan
bermotor, dan pabrik tekstil. Jadi dari paparan ini dapat disimpulkan bahwa
tumor ini merupakan penyakit yang berhubungan dengan lingkungan.
Namun pernah dilaporkan juga bahwa tumor sinonasal dapat muncul sporadis,
harus ditanyakan pada pasien-pasien yang mempunyai gejala yang mengarah
pada keganasan di sinonasal.2,3,6
Infeksi virus dan hubungannya terhadap keganasan merupakan hal
yang menarik dan tetapi belum cukup diteliti. Studi terdahulu memperlihatkan
bahwa peningkatan ekspresi dari epidermal growth factor reseptor (EGFR) dan transforming growth factor-alpha (TGF-alpha) mungkin berhubungan dengan paparan awal karsinogen yang menyebabkan papilloma inverting. Infeksi
Human papilloma virus (HPV) dan Epstein-Barr virus (EBV) mungkin juga merupakan awal dari proses panjang yang menyebabkan perubahan
papilloma inverting menjadi ganas. Beberapa penelitian lain juga membuktikan bahwa pengaruh faktor lingkungan pada sinonasal juga dapat menyebabkan
terjadinya mutasi TP53 dan K-ras, yang pada akhirnya memicu pada suatu
keganasan.2,3,6
Telah lama dicurigai bahwa virus merupakan penyebab terjadinya
sinonasal papilloma. Barnes melaporkan bahwa 131 (38%) dari 341 kasus
sinonasal papilloma yang dilakukan analisis biologi molekular (hibridisasi in situ atau polymerase chain reaction) (menunjukkan hasil positif terhadap Human Papilloma Virus (HPV), terutama HPV 6 dan 11, beberapa HPV 16 dan 18, dan sangat jarang tipe lainnya (misalnya HPV 57). Namun belum diketahui secara
pasti apakah ada hubungan sebab-akibat antara kehadiran HPV dengan perkembangan tumor ini. Epstein-Barr Virus (EBV) juga telah
belum ada bukti pasti terjadinya tumor ini berhubungan dengan alergi, inflamasi,
merokok, agen lingkungan berbahaya dan pekerjaan.3,6,7
Karsinogen eksogen sekunder bekerja secara tidak langsung melalui suatu
mekanisme sekunder dan merubah beberapa bahan normal sel atau cairan jaringan
yang berakibat pertumbuhan kanker. Golongan karsinogen yang merubah fungsi
kualitatif dan kuantitatif organ-organ tertentu yang berakibat sekresi organ-organ
tersebut mengandung bahan-bahan karsinogen. Dalam hal ini, nikel berperan
sebagai karsinogen eksogen sekunder. Karsinogen di tempat kerja tidak
menyebabkan gambaran histopatologi kanker yang khusus, demikian juga dengan
keganasan rongga hidung yang secara histopatologik tumor epitel yang terbanyak
adalah karsinoma sel skuamosa.3,6,7
2.5 Gambaran Klinis
Gejala awal cenderung tidak spesifik dan bervariasi, mulai dari obstruksi
hidung unilateral, diikuti dengan rhinorrhea jernih encer, serosanguinosa, purulen, sampai epistaksis. Pada keadaan lanjut, tumor tumbuh besar sampai
ke pipi, dapat menginvasi ke orbita, pterygopalatine, fossa infratemporal, kavitas pada kranial, dan dapat menimbulkan rasa nyeri terutama di malam hari atau saat
berbaring, gangguan neurologi (parastesia, anastesia sampai paralisis saraf otak),
gangguan visual dan exoftalmus. Pada beberapa kasus dijumpai tanpa gejala awal
sehingga diagnosis sering terlambat dan pasien datang dengan penyakit
telah memasuki stadium lanjut.3,6,7
Gambaran klinis dapat juga bergantung pada lokasi primer dan arah
berupa obstruksi hidung unilateral dan rhinorrhea. Sekretnya sering bercampur darah atau terjadi epistaksis. Tumor yang besar dapat mendesak tulang hidung
sehingga terjadi deformitas hidung. Khas pada tumor yang ganas sekret berbau
karena mengandung jaringan nekrotik. Tumor etmoid juga muncul dengan gejala
pada hidung, namun juga bisa memiliki gejala pada orbita seperti proptosis, epifora, exoptalmus, diplopia, hingga terjadi penyumbatan sakus lakrimalis. Tumor sinus frontal cenderung muncul hanya berupa gejala orbita. Tumor sinus
sfenoid umumnya muncul terlambat pada spesialis neurologi dengan gejala
neurologis.2,3,6
Invasi ke rongga hidung menyebabkan obstruksi hidung dan epistaksis
dan tumor umumnya terlihat jelas. Sebagai catatan bahwa epistaksis pada pasien
dewasa yang tidak hipertensi membutuhkan investigasi radiologis. Perluasan
tumor ke rongga mulut menyebabkan gejala oral berupa penonjolan atau ulkus
di palatum atau di prosessus alveolaris. Pasien mengeluh gigi palsunya tidak nyaman lagi untuk dipakai atau gigi geligi goyang. Seringkali pasien datang
ke dokter gigi karena nyeri di gigi, tetapi tidak sembuh meskipun gigi yang sakit
telah dicabut. Perluasan tumor ke depan akan menyebabkan gejala fasial berupa
pembengkakan pada wajah disertai nyeri, anastesia atau parastesia jika mengenai
nervus trigeminus. Perluasan tumor ke intrakranial menyebabkan gejala
intrakranial berupa sakit kepala hebat, oftalmoplegia dan gangguan visus, juga
disertai likourea, yaitu cairan otak yang keluar melalui hidung. Jika perluasan
sampai ke fossa kranii media maka saraf-saraf kranial lainnya yang terkena.
Jika tumor meluas ke belakang, terjadi trismus akibat terkenanya muskulus
dan mandibularis. Perluasan ke arah nasofaring dapat menimbulkan gejala
sumbatan tuba eustachius, seperti nyeri telinga, tinnitus dan gangguan pendengaran. 6,7,8
Metastasis regional dan jauh sering tidak terjadi meskipun penyakit telah
berada dalam stadium lanjut. Insidensi metastasis servikal pada gejala awal
bervariasi dari 1% hingga 26%, dari kasus yang pernah dilaporkan yang terbanyak
adalah kurang dari 10%. Hanya 15% pasien dengan keganasan sinus paranasal
berkembang menjadi metastasis setelah pengobatan pada lokasi primer. Jumlah ini
berkurang hingga 11% pada pasien yang mendapat terapi radiasi pada leher.2,3,6,7
2.6 Gambaran Radiologis
Pemeriksaan radiologi modern memainkan peranan penting dalam
evaluasi tumor sinonasal. Foto polos sinus paranasal mungkin kurang berfungsi
dalam mendiagnosis dan menentukan perluasan tumor kecuali pada tumor tulang
seperti osteoma. Tetapi foto polos tetap berfungsi sebagai diagnosis awal,
terutama jika ada erosi tulang dan perselubungan padat unilateral, harus dicurigai
keganasan dan selanjutnya dapat dilakukan CT Scan. Computed Tomography
(CT) dan Magnetic Resonance Imaging (MRI) memberikan informasi yang signifikan tentang tekstur, margin, efek pada tulang dan bahkan vaskularisasi.
Dan bila diperlukan dapat juga dilanjutkan dengan pemeriksaan Positron Emission Tomography (PET) dan angiography. Meskipun pemeriksaan histopatologi masih diperlukan untuk memastikan sifat tumor, namun
2.7 Pemeriksaan Patologi
Diagnosis pasti tumor sinonasal ditegakkan berdasarkan pemeriksaan
histopatologi. Jika tumor tampak di rongga hidung atau rongga mulut, maka
biopsi mudah dan harus segera dilakukan. Biopsi tumor sinus maksila dapat
dilakukan melalui tindakan sinoskopi atau melalui operasi Caldwel-Luc yang insisinya melalui sulkus ginggivo-bukal. Namun jika dicurigai tumor vaskuler,
misalnya angiofibroma, jangan lakukan biopsi karena akan sangat sulit
menghentikan perdarahan yang terjadi, sebaiknya diagnosis ditegakkan dengan
pemeriksaan angiografi.3,6
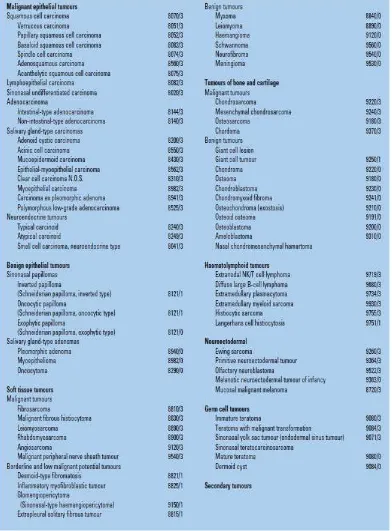
Klasifikasi histologi tumor sinonasal menurut WHO dibagi atas:
(1) epithelial tumours, (2) soft tissue tumours, (3) haematolymphoid tumours,
(4) neuroectodermal, (5) germ cell tumours, dan (6) secondary tumours.
Keganasan tersering pada sinonasal adalah karsinoma sel skuamosa (70%),
dan selanjutnya adenokarsinoma (10-20%).2
Berikut ini adalah klasifikasi histologi tumor jinak dan ganas di daerah
2.7.1 Tumor Jinak
Hampir seluruh jenis histopatologi tumor jinak dapat tumbuh
pada sinonasal. Termasuk tumor jinak epitelial yaitu sinonasal papilloma dan salivary gland-type adenoma, dan yang non-epitelial yaitu neurofibroma, haemangioma, myxoma, osteoma, chondroma, dan lain-lain. Juga tumor odontogenik misalnya ameloblastoma, adamantinoma, dan lain-lain. Beberapa jenis tumor jinak ada yang mudah kambuh atau secara klinis bersifat ganas karena
tumbuh agresif mendestruksi tulang, misalnya inverted papilloma, displasia fibrosa atau pun ameloblastoma. Pada jenis ini tindakan operasi harus radikal.2,7
Secara umum tumor jinak tersering adalah sinonasal papilloma (schneiderian papilloma). Tumor ini berasal dari epitel mukosa saluran pernafasan bersilia yang merupakan derivat dari ektoderm yang melapisi rongga
hidung dan sinus paranasal disebut dengan membran Schneiderian, menghasilkan tiga tipe morfologi papilloma yang berbeda, diantaranya inverted papilloma, oncocytic papilloma, dan exophytic papilloma atau secara keseluruhan disebut dengan Schneiderian papilloma. Schneiderian papilloma ini hanya mewakili 0,4-4,7% dari semua tumor sinonasal.2,7,10
Inverted papilloma terjadi di sepanjang dinding lateral rongga hidung (middle turbinate atau ethmoidal recesses), dengan ekstensi sekunder ke sinus paranasal (terutama maksila dan etmoid). Sangat jarang inverted papilloma yang
berasal dari sinus paranasal. Oncocytic papillomas terjadi paling sering di sepanjang dinding lateral hidung tetapi juga dapat berasal dalam sinus
nasi. Sinonasal papilloma biasanya unilateral, tetapi dapat juga terjadi papilloma bilateral. Tumor ini memiliki kecenderungan untuk menyebar di sepanjang
mukosa ke daerah sekitarnya, termasuk nasofaring. Walaupun jarang sinonasal papiloma ini dapat berasal dari luar saluran sinonasal, diantaranya pada faring, telinga tengah, mastoid, nasofaring, dan kantung lakrimalis. Migrasi ektopik dari
membran Schneiderian selama embriogenesis mungkin dapat menjelaskan terjadinya papilloma yang menyimpang ini.2,7,11
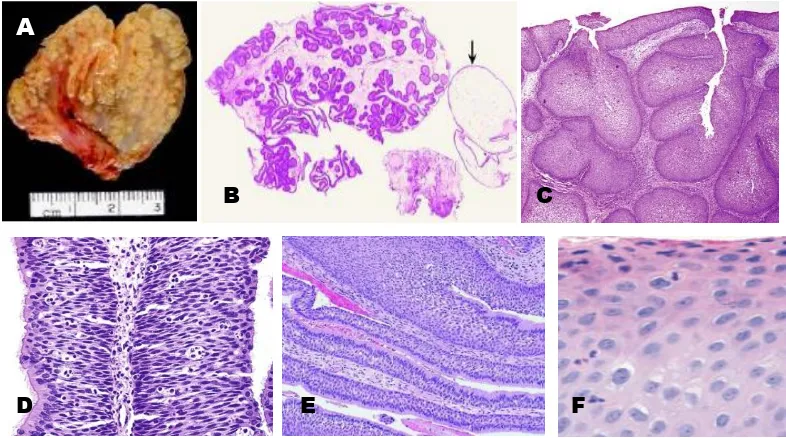
Inverted Papilloma (Schneiderian papilloma, inverted type, ICD-O 8121/1), pemeriksaan fisik berupa massa berwarna merah atau abu-abu, tidak transparan, konsistensi padat sampai lunak dan rapuh, berbentuk polipoid dengan
permukaan berbelit atau berkerut. Pemeriksaan histopatologi tumor ini memiliki
pola pertumbuhan endofit atau "inverted", dilapisi membran epitel yang proliferatif, tumbuh ke bawah ke dalam stroma yang mendasarinya. Sel epitel ini
berlapis-lapis (5-30 lapis) dan bervariasi, terdiri dari sel skuamosa,
sel transisional, dan sel kolumnar (mungkin ketiganya ada dalam satu lesi),
bercampur dengan mucocytes (sel goblet) dan kista musin intraepitel. Sel skuamosa nonkeratin dan sel transisional lebih dominan, dan sering dilapisi
selapis sel epitel kolumnar bersilia. Ketiga jenis sel dapat muncul bersamaan pada
satu lesi dengan proporsi yang bervariasi. Infiltrasi sel radang kronis menyusup
pada semua lapisan epitel permukaan. Sel-sel epitel pelapis merupakan sel normal
dengan inti seragam. Sel-sel atipik dan pleomorfik mungkin dapat dijumpai.
Komponen epitel dapat menunjukkan gambaran clear cell yang luas, mengindikasikan adanya konten glikogen yang berlimpah. Aktivitas mitosis
tidak dijumpai mitosis yang atipik. Fokus keratinisasi permukaan dijumpai pada
10-20% kasus dan sel-sel displastik dijumpai pada 5-10% kasus. Hal ini bukan
merupakan tanda-tanda keganasan, tetapi penting untuk dievaluasi. Kelenjar
saliva minor biasanya tidak dijumpai. Komponen stroma bervariasi dari
miksomatus sampai fibrosa, dengan atau tanpa disertai sel radang (terutama
neutrofil) dan vaskularisasi yang bervariasi. Kelenjar seromusinosa normal jarang
absen dari tumor ini, karena epitel neoplastik menggunakan saluran-saluran dan
kelenjar sebagai jalan untuk memperluas ke dalam stroma. Inverted papilloma
yang besar dapat menghambat drainase sinus di dekatnya. Akibatnya, tidak jarang
juga menemukan polip hidung normal pada spesimen inverted papilloma, yang teridentifikasi dengan penampilan terlalu miksoid dan transiluminasi, sedangkan
inverted papilloma tidak akan seperti itu.2,6,7,12
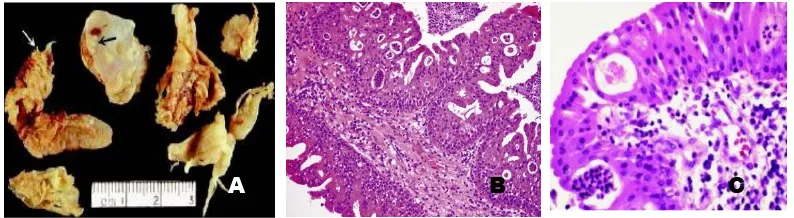
Gambar 2.3 Inverted Papilloma. A. Gambaran makroskopis, tampak seperti pita yang tumbuh ke dalam stroma. B-C. Gambaran mikroskopis, tampak epitel skuamosa tumbuh hiperplastik ke dalam stroma membentuk polipod. D. Inverted papilloma dengan pelapis epitel respiratori bersilia yang hiperplastik, dan tampak transmigrasi neutrofil dari basal membran ke epitel. E. Inverted papilloma dengan epitel skuamosa dan epitel respiratori bersilia. F. Gambaran koilosit pada infeksi HPV.2,3,7
A
B
E D
C
Oncocytic Papilloma (Schneiderian papilloma, oncocytic type, ICD-O 8121/1) , pemeriksaan fisik berupa massa fleshy berwarna merah kehitaman sampai coklat, atau abu-abu, berbentuk papilari atau polipoid, berhubungan
dengan obstruksi hidung dan epistaksis yang intermitten. Pola pertumbuhan
tumor ini dapat exophytic dan endophytic. Pemeriksaan histopatologi menunjukkan sel epitel proliferatif, tersusun berlapis-lapis (2 - 8 lapis sel)
yang terdiri dari sel-sel bentuk kolumnar tinggi, inti sel kecil, gelap
(hiperkromatin), relatif seragam, kadang-kadang vesikular, dan anak inti kurang
jelas. Sitoplasma eosinofilik berlimpah (bengkak) dan bergranul, dan pada
permukaan paling luar dapat dijumpai beberapa sel epitel bersilia. Pada lapisan
epitel ini khas dijumpai beberapa kista kecil berisi musin atau sel radang neutrofil
(mikroabses). Kista ini tidak dijumpai pada submukosa. Umumnya tidak dijumpai
kelenjar saliva minor. Komponen stroma bervariasi, dari miksomatus sampai
fibrous, disertai infiltrasi sel radang limfosit, sel plasma, dan neutrofil,
namun hanya sedikit eosinofil dan vaskularisasi yang bervariasi.2,7,13
Gambar 2.4 Oncocytic papilloma. A. Gambaran makroskopis, tampak pertumbuhan exophytic (panah putih) dan inverted (panah hitam). B dan C. Gambaran mikroskopis, tampak pelapis epitel onkositik berlapis, disertai kista berisi musin dan mikroabses pada intraepitel.3,7
Exophytic Papilloma (Schneiderian papilloma, exophytic type, ICD-O 8121/0), pemeriksaan fisik exophytic papilloma berupa massa papillary atau
warty, exophytic, verrucous, cauliflower-like lesions, ukuran rata-rata 2 cm,
berwarna abu-abu, merah muda atau coklat, tidak transparan, melekat pada
septum hidung dengan dasar relatif luas, konsistensi kenyal sampai keras padat.
Tampak massa bertangkai melekat pada mukosa. Pemeriksaan histopatologi
tampak pola papilar dengan fibrovascular core yang dilapisi oleh epitel yang berlapis-lapis (5-20 lapis sel), bervariasi dari sel skuamosa (epidermoid),
sel transisional (intermediet), sampai sel kolumnar pseudostratifikasi bersilia
(sel saluran pernapasan), disertai mucocytes (goblet cell), dan kista musin intraepitel. Tidak dijumpai keratinisasi pada permukaan, kecuali pada tumor
yang teriritasi atau jika papilloma sangat besar dan menggantung ke vestibulum
hidung, dimana tumor terkena efek pengeringan oleh udara. Mitosis jarang
dan tidak pernah atipik. Stroma berupa fibrovascular core diinfiltrasi oleh sedikit sel radang.2,7,12
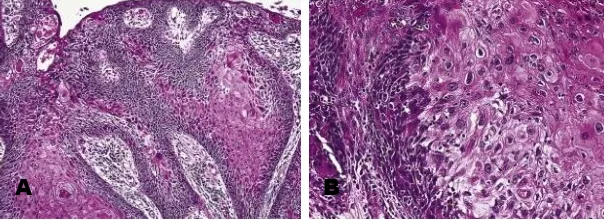
Gambar 2.5 Exophytic papilloma. A. Gambaran makroskopis, tampak pertumbuhan exophytic
pada septum nasi. B. Gambaran mikroskopis, tampak struktur papilar dengan epitel skuamosa. C. Tampak pelapis epitel skuamosa hiperplastik, koilositik.2,3,7
2.7.2 Tumor Ganas
Keganasan tersering pada sinonasal adalah squamous cell carcinomas
(70%), dan selanjutnya adenocarcinomas (10-20%), lymphoma malignum,
sinonasal undifferentiated carcinoma dan salivary gland-type adenocarcinomas. Dengan predileksi tersering pada sinus maksila (70-80%), diikuti oleh sinus
etmoid dan rongga hidung (20-30%), sedangkan sinus frontal dan sfenoid jarang A
dijumpai (kurang dari 1%). Sekitar 80% ditemukan pada usia 45-85 tahun
dan insiden pada pria dua kali lebih sering dibandingkan pada wanita.2
2.7.2.1 Squamous cell carcinoma(SCC)
Squamous cell carcinoma (ICD-O 8070/3) merupakan tumor ganas epitel yang berasal dari epitel mukosa rongga hidung atau sinus paranasal yang terbagi
atas tipe keratin dan nonkeratin. Sinonim keratinizing SCC adalah SCC,
sedangkan nonkeratinizing carcinoma adalah schneiderian carcinoma, cylindrical cell carcinoma, transitional (cell) carcinoma, Ringertz carcinoma, respiratory epithelial carcinoma. SCC sinonasal paling sering muncul pada sinus maksila (60-70%), diikuti rongga hidung (12-25%), sinus etmoid (10-15%)
dan sfenoid dan sinus frontal (< 1%). SCC pada vestibulum hidung harus dianggap sebagai karsinoma kulit daripada epitel mukosa sinonasal.2,3,14,15
Pola pertumbuhan SCC sinonasal dapat berupa massa exophytic, fungating
atau papillary, konsistensi rapuh, mudah berdarah, sebagian nekrosis, massa berbatas tegas atau infiltratif. Karsinoma rongga hidung dapat menyebar
ke lokasi yang berdekatan dengan rongga hidung atau sinus etmoid, atau dapat
meluas ke rongga hidung kontralateral, tulang, sinus maksila, palatum, kulit dan
jaringan lunak hidung, bibir, atau pipi, juga rongga kranium. Karsinoma sinus
maksila dapat menyebar ke rongga hidung, palatum, sinus paranasal lain, kulit
atau jaringan lunak hidung atau pipi, orbita, kranium, atau pterygopalatine dan ruang infratemporal. Metastasis kelenjar getah bening jarang terjadi dibandingkan
SCC merupakan karsinoma yang paling sering pada saluran sinonasal. Tumor berdiferensiasi baik yang menunjukkan gambaran keratinisasi umumnya
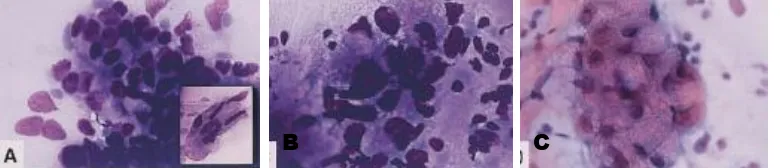
dapat didiagnosa dengan pemeriksaan biopsi aspirasi jarum halus.
Pada pemeriksaan hapusan ini menunjukkan sel-sel tumor pleomorfik atipik,
diantaranya sel-sel bentuk spindel, poligonal, dan sel-sel keratin. Spindle cell SCC
harus dibedakan dari tumor-tumor sel spindel lainnya, seperti spindle cell melanomas, sarkoma dan tumor neurogenik.2,3,17,18
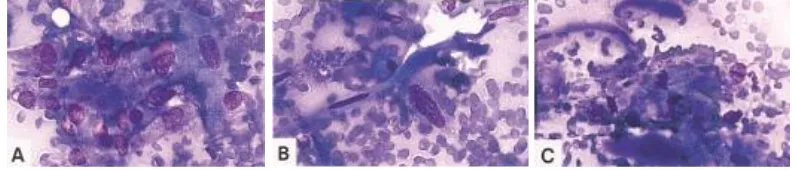
Gambar 2.6 Pemeriksaan biopsi aspirasi jarum halus pada SCC dengan Diff-Quik stain. A. Poorly differentiated tumor cells. B. Spindled tumor cells. C. Fragmen debris keratin dan sel-sel keratin dengan inti tidak jelas.17
Keratinizing SCC pada sinonasal memiliki gambaran histopatologi identik dengan SCC dari tempat lain di kepala dan leher. Dimana tampak diferensiasi sel skuamosa, disertai keratin ekstraselular atau keratin intraselular (sitoplasma
merah muda, sel diskeratotik) dan tampak jembatan antar sel (intercellular bridges). Tumor ini dapat dibagi menjadi karsinoma diferensiasi baik, sedang, dan buruk. Meskipun pada karsinoma yang diferensiasi buruk hanya tampak
berupa fokus-fokus. Invasi ke stroma membentuk sarang-sarang atau untaian,
atau mungkin hanya sel-sel ganas yang terisolasi. Sering disertai reaksi stroma
Gambar 2.7 Keratinizing SCC. A. Pembesaran kecil, tampak massa keratin pada beberapa tempat. B. Pembesaran besar, tampak sel malignan, inti sel membesar, pleomorfik, hiperkromatin, dispolarisasi, dan aktivitas mitosis meningkat. 3,7
Tipe nonkeratin juga memiliki pola pertumbuhan papillary atau exophytic
tetapi sering tumbuh ke bawah (inverted atau endophytic), membentuk pita-pita yang saling berhubungan, pleksiformis, atau sarang-sarang epitel. Sarang tumor
berbentuk bulat, atau sejajar membran basal, seperti pola karsinoma kandung
kemih. Tumor terdiri atas sel-sel kolumnar atau transisional yang tersusun
memanjang, berorientasi tegak lurus ke permukaan, tidak dijumpai keratin.2,3,14,15
Secara umum SCC sinonasal adalah tumor yang hiperselular, inti sel pleomorfik, hiperkromatin, rasio inti/sitoplasma meningkat, dispolarisasi, dan
aktivitas mitosis meningkat, termasuk mitosis atipik. Pada kasus invasi sel tumor
halus pada membran basal, mungkin tidak didiagnosa sebagai karsinoma invasif,
bahkan mungkin didiagnosa sebagai papilloma dengan displasia berat atau
karsinoma in situ. Seharusnya tumor ini didiagnosa sebagai karsinoma invasif.
Pada kedua jenis tumor ini dapat terjadi epitel displasia ringan, sedang sampai
berat (karsinoma in situ).2,3,7
Gambar 2.8 Nonkeratinizing SCC. A dan B. Pembesaran kecil tampak struktur sarang-sarang dan papilar. C. Pembesaran besar, tampak sel malignan, inti sel membesar, pleomorfik, hiperkromatin, dispolarisasi, dan aktivitas mitosis meningkat. D. Tipe sel transisional.2,3,7
Varian dari SCC sangat jarang terjadi di saluran sinonasal. Secara histopatologi varian-varian ini identik dengan SCC dari tempat lain di kepala dan leher yang frekuensinya juga lebih sering dibandingkan dengan SCC
sinonasal. Verrucous carcinoma (ICD-O 8051/3) merupakan varian SCC derajat rendah, dengan gambaran khas berupa massa papillary atau warty exophytic
dengan diferensiasi sel yang sangat baik, dan epitel berkeratin. Papillary SCC
(ICD-O 8052/3) adalah suatu exophytic SCC dengan konfigurasi papilar yang berbentuk seperti jari tipis, disertai fibrovascular core. Basaloid SCC (ICD-O 8083/3) merupakan varian SCC yang agresif, dengan gambaran khas berupa sarang-sarang, berisi sel-sel epitel basaloid atipik, dengan aktivitas mitosis
meningkat, inti sel hiperkromatin, rasio inti/sitoplasma juga meningkat.
Kadang-kadang dapat dijumpai nekrosis tipe komedo. Kadang-kadang juga
dijumpai arsitektur mirip suatu adenoid cystic carcinoma berupa susunan
pseudoglandular. Diferensiasi skuamosa juga dapat dijumpai, baik dalam sarang
A
D C
basaloid, sebagai fokus terpisah dari tumor, atau sebagai karsinoma epitel
permukaan atau karsinoma in-situ. Spindle cell carcinoma (ICD-O 8074/3) memiliki gambaran khas berupa pola bifasik, yaitu SCC dan komponen sel spindel malignan yang umumnya jauh lebih banyak, sehingga mirip dengan sarkoma.
Adenosquamous carcinoma (ICD-O 8560/3) lebih jelas diterangkan pada bab tumor oral dan laringeal. Secara singkat, umumnya dianggap sebagai varian
dari SCC, dimana pada mukosa permukaan dijumpai komponen SCC, juga komponen karsinoma dengan diferensiasi kelenjar yang jelas berbentuk
ductus atau tubulus dan sering bercampur dengan SCC. Acantholytic SCC (ICD-O 8075/3) merupakan varian terakhir dari SCC yang insidennya juga sangat jarang terjadi.2,3,7
Gambar 2.9 SCC. A. Papillary SCC. B. Verrucous Carcinoma. C. Basaloid SCC.2
Diagnosa banding yang menantang pada SCC yaitu membedakan antara
poorly differentiated SCC (nonkeratinizing) dari saluran sinonasal dengan tumor derajat tinggi lainnya seperti undifferentiated nasopharyngeal carcinoma. Membedakan antara nonkeratinizing SCC dengan SNUC juga sulit, tetapi biasanya pada SCC banyak dijumpai sel-sel berukuran besar. Problem diagnosa lainnya yaitu basaloid SCC yang memiliki sifat agresif. Pada pemeriksaan sitologi tumor ini mirip dengan adenoid cystic carcinoma, SNUC, dan olfactory
neuroblastoma. Maka harus dievaluasi secara cermat adanya sel keratin yang mendukung suatu SCC.2,3,17
2.7.2.2 Adenocarcinoma
Adenocarcinoma berasal dari epitel saluran pernafasan atau kelenjar
mukoserous (60%). Tumor ini dibagi menjadi tipe intestinal dan tipe
non-intestinal.2
Intestinal Type Adenocarcinomas (ITACs) (ICD-O 8144/3) merupakan tumor ganas primer yang berasal dari epitel kelenjar pada traktus sinonasal,
yang secara histopatologi mirip dengan adenokarsinoma dan adenoma pada
intestinal. Lokasi paling sering yaitu sinus etmoid (40%), diikuti oleh kavum nasi
(27%) dan sinus maksilaris (20%). Gejala awal cenderung tidak spesifik dan
bervariasi, mulai dari obstruksi hidung unilateral, diikuti dengan rhinorrhea
jernih atau purulent, dan epistaksis. Pada keadaan lanjut, tumor tumbuh besar
sampai ke pipi, dapat menginvasi ke orbita, pterygopalatine, fossa infratemporal, kavitas pada kranial, dan biasanya dapat menimbulkan rasa nyeri, gangguan
neurologi, gangguan visual dan exopthalmus.2,3,7,20
Pemeriksaan fisik pada ITACs dijumpai massa tumor dengan bentuk yang bervariasi, dapat berupa massa flat sampai yang menonjol keluar (polipoid,
papilar atau nodular), menggembung, irregular, berwarna merah tua, putih
keabuan, atau merah muda yang tumbuh di rongga hidung atau sinus paranasal.
Umumnya konsistensi tumor rapuh, sebagian disertai ulserasi, perdarahan
Pemeriksaan hapusan adenokarsinoma menunjukkan kelompokan
sel tumor yang kohesif dan sel-sel individu (tersebar), inti sel vesikular, anak inti
menonjol, dan sitoplasma sedang. Adanya diferensiasi kelenjar dan sekresi musin
mempertegas diagnosa tumor ini. Adenokarsinoma primer menunjukkan
gambaran diferensiasi tipe intestinal dan sel goblet. Sediaan hapusan
adenokarsinoma musinus akan menunjukkan sekresi musin yang banyak,
dan dapat disertai kelompokan kecil sel seperti terapung didalamnya. Tumor
musinus cenderung hiposelular disebabkan efek dilusi genangan musin. Sel-sel
memanjang dengan inti sel–sitoplasma polaritas merupakan karakteristik dari
ITACs. Adenokarsinoma tipe sel goblet (tipe kolon) menunjukkan sel-sel tumor dengan sitoplasma banyak bervakuola bulat hingga inti sel terdorong ke tepi. 17
Gambar 2.10 A. Primary ITACs, sel tumor dengan sitoplasma sedang, dan sel kolumnar (Inset). B dan C. Tipe kolon, sel goblet dengan sitoplasma banyak (berlimpah).17
Barnes membagi tumor ini menjadi lima kategori : papillary, colonic, solid, mucinous dan mixed. Kleinsasser dan Schroeder membagi ITACs menjadi
empat kategori : papillary tubular cylinder cell (PTCC) types I-III (I=well-differentiated, II=moderately-differentiated, III=poorly-differentiated),
alveolar goblet type, signet-ring type dan transitional type. Tipe papillary, colonic
dan solid pada klasifikasi Barnes menunjukkan gambaran yang sesuai dengan tipe PTCC I,II dan III.2,3,7, 22
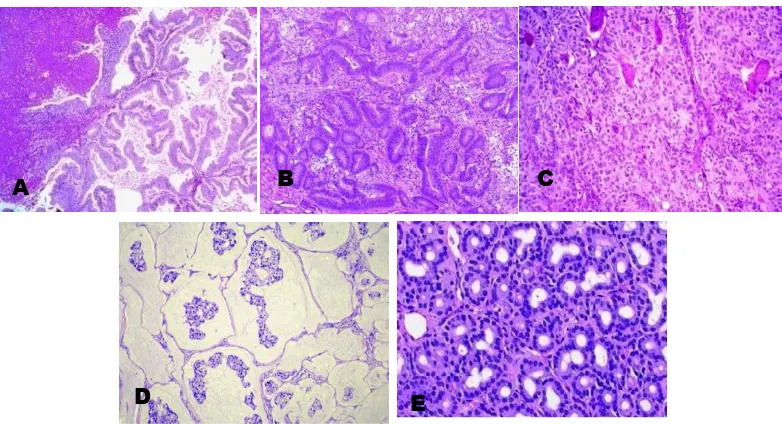
Papillary type (papillary tubular cylinder cell I atau well-differentiated adenocarcinoma), ditemukan sekitar 18% kasus, menunjukkan gambaran mikroskopis yang didominasi oleh struktur papilar dengan fibrovascular stalk, dan kadang-kadang disertai kelenjar bentuk tubular, dilapisi oleh sel-sel kolumnar
tinggi tanpa silia, dengan susunan terpolarisasi baik dan tegak lurus terhadap
membran basal, bertingkat, tumpang tindih, atau disorganisasi. Sel-sel dengan
sitoplasma eosinofilik, inti sel bulat-oval, hiperkromatin sampai vesikular, dengan
atau tanpa anak inti menonjol, dan aktivitas mitosis rendah. Pada beberapa kasus
ditemukan sel goblet diantara sel kolumnar sama seperti yang terlihat pada usus.
Latar belakang tumor sering kotor, tampak daerah hemoragik, nekrotik,
dan inflamasi.2,3,7
Colonic type (papillary tubular cylinder II or moderately - differentiated adenocarcinoma), ditemukan sekitar 40% kasus, menunjukkan gambaran yang didominasi oleh struktur kelenjar tubular yang berdiferensiasi baik sampai sedang,
mirip dengan adenokarsinoma pada usus besar. Kadang-kadang dijumpai struktur
papilar. Pleomorfisme inti sel dan aktivitas mitosis meningkat.2,3,7,23
Solid type (papillary tubular cylinder III atau poorly-differentiated adenocarcinoma), ditemukan sekitar 20% kasus, menunjukkan gambaran diferensiasi sel yang buruk, berupa pertumbuhan yang solid dan trabekular
dengan formasi tubulus minimal dan terisolasi. Terjadi proliferasi difus sel kuboid
kecil, inti sel pleomorfik, vesikular, anak inti menonjol, dan aktivitas mitosis
meningkat.2,3,7
Mucinous type (alveolar goblet cell dan signet ring) meliputi tiga pola pertumbuhan. Pola pertama ditandai oleh kelompokan kecil sel yang solid,
kelenjar individual, signet ring cells, atau struktur sepertim papilar yang pendek dengan atau tanpa fibrovascular core; musin umumnya intraselular dan dapat ditemukan matriks mukomiksoid. Pola kedua ditandai oleh kelenjar dengan lumen
dilatasi berisi mucus, beberapa di antaranya dapat pecah dan menimbulkan
respon inflamasi yang agresif. Dan pola ketiga ditandai oleh kelompokan
sel tumor yang tergenang dalam matriks musinous dikelilingi oleh septa fibrosa
yang tipis, yang membentuk pola tipe alveolar. Sel tumor terutama bentuk kuboid
atau sel goblet tampak dalam lapisan tunggal di pinggiran kolam musin,
hingga pola ini disebut juga dengan varian alveolar-goblet cell. Ekstravasasi mukus dapat menimbulkan reaksi inflamasi, hingga dapat dijumpai
multinucleated giant cells.2,3,7
Tipe mixed (transitional) terdiri dari campuran dua atau lebih dari pola yang telah dijelaskan sebelumnya. Terlepas dari tipe histologisnya, secara
histologi gambaran ITACs menyerupai mukosa usus normal dan dijumpai vili, sel
Paneth, sel enterochromaffin dan muskularis mukosa. Sel enterochromaffin dapat mengekspresikan beberapa jenis peptida, diantaranya yaitu gastrin, glucagon, serotonin, cholecystokinin, dan leu-enkephalin. Pada beberapa kasus dapat ditemukan tumor yang berdiferensiasi sangat baik yang terdiri dari vili yang
bentuknya baik, dilapisi oleh sel kolumnar, berkas sel otot polos yang menyerupai
muskularis mukosa yang dijumpai di bawah vili.2,3,7
BRST-1, Leu-M1, dan human milk fat globule (HMFG-2). Positif dengan CK20
(735-86%) dan reaksi bervariasi dengan CK7 (43%-93% kasus). CDX-2, suatu faktor transkripsi inti sel, yang terlibat dalam diferensiasi sel-sel epitel usus dan
diekspresikan difus pada adenokarsinoma usus, umumnya diekspresikan pada
ITACs. Pewarnaan claudins dan villin juga dapat diekspresikan pada ITACs. Sedangkan pewarnaan CEA masih dalam pertentangan pada beberapa literatur. Sebaran atau kelompokan sel-sel yang positif terhadap chromogranin juga sering dijumpai; sel-sel neuroendokrin dapat mengekspresikan berbagai hormon peptida,
termasuk serotonin, cholecystokinin, gastrin, somatostatin dan leu-enkephalin.2,3,7 Adenokarsinoma tipe nonintestinal (Non-ITACs) adalah tumor traktus sinonasal yang tidak menunjukkan gambaran histopatologi adenokarsinoma
tipe saliva dan ITACs (sel-sel goblet, absorptive, endocrine, Paneth). Adenokarsinoma ini dibagi menjadi tipe low grade dan high grade. Lokasi tersering yaitu pada sinus ethmoid. Gejala klinis diantaranya obstruksi hidung dan
epistaksis, jarang dijumpai rasa nyeri.2,3,24
Tumor ini memiliki gambaran makroskopis yang bervariasi, diantaranya
berbatas tegas sampai kondisi buruk dan invasif, pertumbuhannya flat sampai
berupa tonjolan keluar atau papillar, berwarna putih sampai merah muda,
dan konsistensi dari keras sampai rapuh.2,3
Baik low grade atau high grade, tumor ini dijumpai pada submukosa, tanpa keterlibatan permukaan, atau dapat juga melibatkan epitel bersilia
yang melapisi saluran pernapasan. Low grade adenocarcinoma menunjukkan struktur kelenjar atau papilar, tumor berbatas tegas, tetapi tidak berkapsul,
seragam atau asinus, yang tersusun dalam pola back to back, dengan sedikit atau tanpa intervensi stroma. Kadang-kadang dijumpai gambaran rongga kistik
irregular yang besar. Kelenjar dilapisi oleh satu lapis sel kolumnar sampai kuboid,
tidak bersilia, dengan inti sel bentuk bulat, seragam, terletak di basal atau
kadang-kadang tersusun pseudostratifikasi, karena hilangnya polaritas inti sel;
dan sitoplasma eosinofilik. Pleomorfisme sel ringan sampai sedang, dan aktivitas
mitosis sesekali terlihat; tidak dijumpai mitosis atipik dan nekrosis. Varian
adenokarsinoma ini terdiri dari papillary, clear cell, dan oncocytic. Namun beberapa kombinasi pola morfologi sel dapat terlihat dalam satu tumor.
Meskipun secara histologi seperti jinak, namun proliferasi kelenjar yang
kompleks, tidak adanya dua lapisan sel atau tidak adanya komponen sel basal atau
myoepitel, tidak adanya kapsul, dan ditemukan invasi ke dalam submukosa,
maka gambaran-gambaran ini mendukung untuk diagnosa suatu malignansi.2,3,7,24
High-grade adenocarcinomas merupakan tumor invasif dengan pola pertumbuhan dominan solid (sheet like pattern), walaupun pola pertumbuhan kelenjar dan papilar juga dapat terlihat. Tumor ini ditandai dengan pleomorfisme
sel sedang sampai berat; aktivitas mitosis tinggi, termasuk mitosis atipik; nekrosis
dan invasi perineural.2,3
Pemeriksaan imunohistokimia untuk tumor ini secara konsisten dan intens
CK7 reaktif, tetapi berbeda dengan ITACs, yang reaktif terhadap CK20, CDX-2,
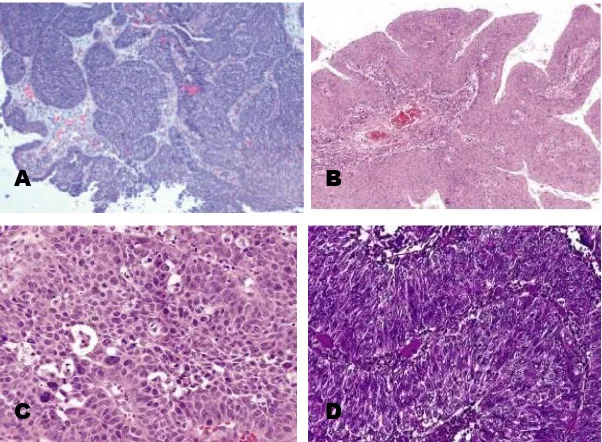
Gambar 2.11 ITACs. A. Tipe papilar. B. Tipe kolon. C. Tipe solid. D. Tipe musin. E. Non-ITACs.2.3.7
2.7.2.3 Limfoma Maligna
Kebanyakan limfoma yang timbul di dalam kavum nasi berasal dari
sel natural killer (NK). Meskipun demikian, beberapa laporan kasus mengindikasikan bahwa limfoma primer dapat juga berasal dari sel B dan T.
Limfoma pada nasal jarang ditemukan di western countries, umumnya dijumpai di negara-negara Asia.5
Dikarakteristikkan dengan infiltrat limfomatosa difus yang meluas
ke mukosa nasal dan sinus paranasal, dengan pemisahan yang luas dan destruksi
mukosa kelenjar sehingga memperlihatkan clear cell change. Nekrosis koagulatif luas dan apoptotic bodies selalu ditemukan. Dinding pembuluh darah sering ditemukan angiosentrik, angiodestruksi dan deposit fibrinoid. Ukuran sel-sel
limfoma bervariasi mulai dari kecil, sedang hingga berukuran besar. Sel-sel
memiliki sitoplasma pucat dan granul azurofilik pada sitoplasmanya yang dapat
dilihat dengan pewarnaan Giemsa. Beberapa kasus berhubungan dengan infiltrat
A B C
inflamatori yang mengandung limfosit kecil, histiosit, sel-sel plasma
dan eosinofil.5
Gambar 2.12 Nasal NK/T cell lymphoma. A. Mukosa intak dan terlihat sebaran infiltrat sel-sel limfoma. B. Infiltrat limfoid mukosa merusak kelenjar mukosa hingga tidak tampak lagi struktur kelenjar.5
2.7.2.4 Sinonasal undifferentiated carcinoma (SNUC)
Sinonasal undifferentiated carcinoma (ICD-O 8020/3) merupakan suatu karsinoma yang sangat agresif dan secara klinikopatologi menunjukkan gambaran
khas berupa karsinoma dengan penyakit lokal yang luas. Tumor ini memiliki
sel-sel yang pleomorfik, nekrosis sering dijumpai dan harus dibedakan dari
lymphoepithelial carcinoma dan olfactory neuroblastoma. Nama lain tumor ini yaitu anaplastic carcinoma.2,3,19
Tumor ini negatif terhadap EBV. Beberapa kasus muncul setelah
radioterapi pada nasopharyngeal carcinoma. Rongga hidung, antrum maksila, dan sinus etmoid merupakan lokasi yang sering terlibat, tunggal atau kombinasi.
Tumor ini juga sering meluas ke daerah sekitarnya. Gejala klinis berupa obstruksi
hidung, epistaksis, proptosis, bengkak periorbita, diplopia, nyeri wajah, dan gejala yang melibatkan saraf kranial. Makroskopis tumor berupa massa berukuran lebih
dari 4 cm, fungating, batas tidak jelas, destruksi tulang, dan menginvasi ke struktur sekitarnya. Selain menginvasi beberapa sinus, tumor ini juga
tengkorak juga sering terjadi. Sedangkan ekstensi ke dalam nasofaring
atau rongga mulut jarang dijumpai. Tumor dapat bermetastasis ke kelenjar
getah bening leher dan metastasis jauh (seperti hati, tulang, dan paru-paru).2,7,16
SNUC merupakan tumor malignan yang tumbuh dari membran
schneiderian dan memiliki karakteristik tumbuh agresif dan prognosis buruk. Karena prognosis sangat buruk, maka sangat penting untuk dapat membuat
diagnosis yang benar dari awal sehingga pengobatan dapat diberikan. Dalam
hal ini, biopsi aspirasi jarum halus memainkan peranan penting dalam diagnosis
tumor sinonasal. Pemeriksaan hapusan SNUC umumnya cenderung sangat selular, terdiri dari kelompok-kelompok kecil sel-sel tumor berukuran kecil sampai
sedang, sebagian dapat dijumpai sel-sel tumor diskohesif, tidak dijumpai
sel stroma pada kelompokan sel tersebut. Hal ini merupakan gambaran penting
untuk membedakan SNUC dari sarkoma, dan tumor jenis lainnya. Sel-sel tumor pleomorfik, rasio inti banding sitoplasma sangat tinggi, sesekali tampak inti sel
molding, membran inti irregular, kromatin homogen sampai kromatin kasar,
anak inti menonjol , dan vakuola intrasitoplasmik dapat dilihat pada beberapa
sel tumor. Latar belakang hapusan biasanya massa nekrotik.2,3,17
Pada pemeriksaan histopatologi SNUC menunjukkan bentuk sarang-sarang, lobulus, trabekula, dan lembaran-lembaran, tanpa diferensiasi
skuamosa dan kelenjar. Beberapa kasus dijumpai adanya displasia berat pada
epitel permukaan. Inti sel berukuran sedang sampai besar, sitoplasma sedikit
dan eosinofilik. Anak inti juga dengan ukuran yang bervariasi, biasanya tunggal
dan menonjol. Aktivitas mitosis sangat tinggi, sering dijumpai nekrosis
Diagnosa banding SNUC sangat luas, yaitu tumor-tumor small round blue cells, terutama metastasis small cell carcinoma (neuroendocrine) dari paru, limfoma, olfactory neuroblastomas, sarkoma, dan lain-lain. Pola diskohesif mirip dengan limfoma. Namun pada latarbelakang SNUC primer tidak akan dijumpai lymphoglandular bodies. Sementara itu membedakan antara SNUC dengan
small cell carcinoma lebih sulit lagi, karena sama-sama dijumpai nuclear molding, dan SNUC juga imunoreaktif positif terhadap neuroendocrine markers. Namun jika diamati lebih detail pada inti sel pada SNUC akan menunjukkan satu atau lebih anak inti dan tidak dijumpai “salt and pepper chromatin” yang khas pada small cell carcinoma. Membedakan SNUC dari olfactory neuroblastoma
juga penting, karena prognosisnya lebih baik pada olfactory neuroblastoma. Gambaran rosettes dan neurofibrillary (neuropil) tidak akan dijumpai pada
SNUC.2,3,17,25
Gambar 2.13 Sinonasal undifferentiated carcinoma. A, B dan C. Pemeriksaan hapusan, tampak kelompokan kecil sel tumor berukuran kecil-sedang, tanpa sel stroma, inti sel pleomorfik, vakuola
intrasitoplasmik, dan sel-sel tumor diskohesif. Latar belakang hapusan massa nekrotik D. Pembesaran kecil, tampak sel-sel tumor membentuk trabekular atau lembaran-lembaran. E. Pembesaran besar, tampak kelompokan sel berdampingan dengan daerah nekrosis yang luas, dan aktivitas mitosis meningkat.3,17
Karsinoma ini imunoreaktif terhadap pan-cytokeratins dan simple keratins (CK7, CK8 dan CK19), tetapi tidak terhadap CK4, CK5/CK6 dan CK14. Kurang dari setengah kasus telah dilaporkan positif terhadap EMA,
neuron specific enolase, atau p53. Tumor ini negatif terhadap CEA, sedangkan hasil positif terhadap synaptophysin, chromogranin, atau protein S100 masih jarang diamati.2,7,19
2.7.2.5 Salivary Gland-Type Adenocarcinomas
Tumor tipe kelenjar saliva pada saluran sinonasal sangat jarang terjadi,
dan mayoritas adalah ganas. Secara histopatologi identik dengan tumor kelenjar
saliva mayor.2
Adenoid cystic carcinoma (ICD-O 8200/3) merupakan tumor tipe kelenjar saliva ganas yang paling sering pada saluran sinonasal. Paling sering dijumpai
pada sinus maksila (60%) dan rongga hidung (25%). Tumor ini sering
membahayakan, gejala yang muncul termasuk obstruksi hidung, epistaksis, nyeri,
parestesia atau anestesia. Pembengkakan palatum dan wajah, dan goyang
pada gigi-geligi dapat menjadi tanda penting. Kebanyakan tumor telah berukuran
besar dan infiltrasi luas pada saat didiagnosis. Tumor ini sulit untuk dideteksi
dengan radiografi foto polos dan sering meluas melalui tulang sebelum ada bukti
destruksi tulang secara radiografi. Selain itu, penyebaran tumor sering
tidak terdeteksi oleh teknik radiografi. Prognosis jangka panjang adalah buruk
dengan tingkat kelangsungan hidup 10 tahun hanya 7%. Kebanyakan pasien
Acinic cell carcinoma (ICD-O 8550/3), pada beberapa kasus dilaporkan muncul pada rongga hidung dan sinus maksila. Tanda dan gejala tidak spesifik,
terutama obstruksi hidung and epifora. Mucoepidermoid carcinomas (ICD-O 8430/3) harus dapat dibedakan dari varian yang lebih agresif dari SCC,
terutama adenosquamous carcinoma. Epithelial-myoepithelial carcinoma (ICD-O 8562/3), beberapa kasus dilaporkan melibatkan septum hidung,
rongga hidung, dan sinus maksila. Tanda dan gejala tidak spesifik, diantaranya
obstruksi hidung dan massa berbentuk polipoid. Clear cell carcinoma, N.O.S.,
(ICD-O 8310/3), sangat penting untuk menyingkirkan kemungkinan suatu
metastasis renal clear cell carcinoma. Secara mikroskopis tumor ini terdiri atas sel-sel jernih, bentuk poligonal, yang tersusun membentuk lembaran. Tumor ini
mengandung glikogen, tetapi tidak dijumpai musin. Beberapa varian lain dari
karsinoma tipe kelenjar saliva yang sangat jarang ditemukan pada saluran
Gambar 2.14 Salivary gland-type carcinomas. A dan B. Adenoid cystic carcinoma. C dan D. Mucoepidermoid carcinoma. E. Clear cell carcinoma.2
2.8 Klasifikasi TNM dan Sistem Staging
Klasifikasi TNM dan penentuan stadium karsinoma traktus sinonasal
menurut American Joint Committee on Cancer (AJCC) 2006.
Tabel 2.2. Klasifikasi TNM menurut American Joint Committee on Cancer (AJCC) 2006.
Tumor Primer (T)
TX Tumor primer tidak dapat ditentukan
T0 Tidak tampak tumor primer
Tis Karsinoma in situ
Sinus Maksilaris
T1 Tumor terbatas pada mukosa sinus
maksilaris tanpa erosi dan destruksi
tulang.
Kavum Nasi dan Sinus Etmoidalis
T4a Tumor menginvasi salah satu dari bagian
anterior orbita, kulit hidung atau pipi, meluas
minimal ke fossa kranialis anterior, fossa
pterigoid, sinus sfenoidalis atau frontal.
T4b Tumor menginvasi salah satu dari apeks
orbita, dura, otak, fossa kranial medial, nervus
kranialis selain dari V2, nasofaring atau klivus
A B
Sinus Maksilaris
T2 Tumor berada di dua bagian dalam satu
regio atau tumor meluas dan melibatkan
N2a Metastasis satu kelenjar ipsilateral 3-6 cm
N2b Metastasis multipel kelanjar ipsilateral, tidak
lebih dari 6 cm
N2c Metastasis kelenjar bilateral atau
kontralateral, tidak lebih dari 6 cm
N3 Metastasis kelenjar limfe lebih dari 6 cm.
2.9 Penatalaksanaan
Penatalaksanaan tumor sinonasal adalah eksisi bedah lengkap, umumnya
melalui rhinotomy lateralis, tergantung pada derajat keganasan dan histologi tumor, pembedahan merupakan eksisi lokal sampai prosedur yang lebih radikal
(maxillectomy, ethmoidectomy, dan additional exenterations). 5
Radioterapi digunakan pada tumor yang luas (besar) atau pada tumor
derajat tinggi, sebagai metode tunggal untuk membantu pembedahan atau sebagai
terapi paliatif. Radiasi post operasi dapat mengontrol secara lokal tetapi tidak
menyebabkan kelangsungan hidup spesifik atau absolut. Sel-sel tumor yang
sedikit dapat dibunuh dengan radiasi.5
Kemoterapi biasanya sebagai terapi paliatif, penggunaan efek
cytoreductive untuk mengurangi rasa nyeri dan penyumbatan, atau untuk mengecilkan lesi eksternal masif. Kemoterapi digunakan pada pasien yang
menunjukkan resiko pembedahan yang buruk dan menolak untuk dilakukan
operasi. Pada kondisi ini biasanya dipertimbangkan untuk mendapatkan
kombinasi radiasi dan kemoterapi 5
2.10 Prognosis
Prognosis tumor sinonasal jinak umumnya baik. Tentunya jika
penanganan eksisi tumor dilakukan segera dan belum menyebabkan penekanan
pada organ sekitar. Sedangkan prognosis tumor sinonasal yang mengalami
keganasan umumnya buruk. Dimana banyak sekali faktor yang mempengaruhi
prognosis tumor sinonasal, cara yang tepat dan akurat. Faktor-faktor tersebut
diberikan, status imunologis, lamanya follow up dan banyak lagi faktor lain yang dapat berpengaruh terhadap agresifitas penyakit dan hasil pengobatan yang
tentunya berpengaruh juga terhadap prognosis penyakit ini. Walaupun demikian,
pengobatan yang agresif secara multimodalitas akan memberikan hasil yang
terbaik dalam mengontrol keganasan primer dan akan meningkatkan angka
ketahanan hidup 5 tahun sebesar 75% untuk seluruh stadium tumor.2,5
2.11 Kerangka Teori
Faktor Lingkungan (Karsinogen)
Infeksi Virus (HPV, EBV)
Jaringan Sinonasal
Peradangan
Neoplasma
Tumor Ganas Proliferasi
Displasia
Mutasi p53, K-ras
Akut Kronik
Sembuh