BAB II
TINJAUAN PUSTAKA
2.1. Definisi HIV
HIV adalah virus yang menyebabkan suatu sindrom defisiensi imun yang ditandai oleh adanya infeksi oportunistik dan atau keganasan yang tidak disebabkan oleh defisiensi imun primer atau sekunder atau infeksi kongenital. (Cunningham, 2006)
2.2. Etiologi HIV
Kausa sindrom imunodefisiensi ini adalah retrovirus DNA yaitu HIV-1 dan HIV-2. Epidemi HIV global terutama disebabkan oleh HIV-1 sedangkan tipe HIV-2 tidak terlalu luas penyebarannya. (Merati TP, 2006)
2.4. Patofisiologi HIV
menyisip ke dalam DNA sel pejamu dengan bantuan enzim integrase, disebut sebagai provirus. Provirus yang terbentuk ini tinggal dalam keadaan laten atau dalam keadaan replikasi yang sangat lambat, tergantung pada aktivitas dan deferensiasi sel pejamu (T-CD4) yang diinfeksinya, sampai kelak terjadi suatu stimulasi yang dapat memicu dan memacu terjadinya replikasi dengan kecepatan tinggi. (soedarmo, 2008)
Stimulasi yang dapat memicu dan memacu terjadinya replikasi yang cepat ini masih belum jelas, walaupun umumnya diduga dapat terjadi oleh karena bahan mitogen atau antigen yang mungkin bekerja melalui sitokin, baik yang terdapat sebelum maupun sesudah terjadinya infeksi HIV. Tidak semua sitokin dapat memacu replikasi virus. Sitokin yang dapat memacu adalah sitokin yang umumnya ikut serta mengatur respons imun, seperti misalnya interleukin (IL) 1,3,6, tumor necrosis factor α dan β, interferon gamma, granulocyte-macrophage colony-stimulating factor dan macrophage colony-stimulating factor. Yang bersifat menghambat adalah interleukin-4, transforming growth factor β, interferon α dan β. (soedarmo, 2008)
Setelah HIV masuk ke dalam tubuh baik melalui sirkulasi atau melalui mukosa, HIV pertama-tama dibawa ke dalam kelenjar limfe regional. Di sini terjadi replikasi virus yang kemudian menimbulkan viremia dan infeksi jaringan limfoid yang lain (multipel) yang dapat menimbulkan limfadenopati subklinis. (soedarmo,2008)
limfosit-B menghasilkan berbagai sitokin yang dapat mengaktifkan dan sekaligus memudahkan infeksi sel TCD4. (soedarmo,2008)
Pada fase awal dan tengah penyakit, ikatan partikel HIV, antibodi dan komplemen terkumpul di dalam jaring-jaring sel dendritik folikular. Seperti telah dikemukakan, HIV di dalam sel T-CD4 dapat tinggal laten untuk waktu yang panjang sebelum kemudian mengalami replikasi kembali akibat berbagai stimulasi. Pada fase yang lebih lanjut, dengan demikian, tidak lagi ditemukan partikel HIV yang bebas oleh karena semuanya terdapat di dalam sel. Hal lain yang dapat diamati adalah dengan progresivitas penyakit terjadilah degenerasi sel dendrite folikular sehingga hilanglah kemampuan organ limfoid untuk menjerat partikel HIV yang berakibat meningkatnya HIV di dalam sirkulasi. Hal ini sudah tentu meningkatkan penyebaran HIV ke dalam berbagai organ tubuh. (soedarmo, 2008)
2.4. Cara Penularan HIV dari Ibu ke Bayi
Dengan menggunakan perhitungan model matematika maka distribusi penularan dari ibu ke bayi diperkirakan sebagian terjadi beberapa hari sebelum persalinan, dan pada saat plasenta mulai terpisah dari dinding uterus pada waktu melahirkan. Penularan diperkirakan terjadi karena bayi terpapar oleh darah dan sekresi saluran genital ibu. Penularan lainnya terjadi pada masa dini kehamilan dan pada saat bayi menyusui. (Setiawan, 2009)
2.5. Faktor Risiko Penularan HIV dari Ibu ke Bayi
Ada tiga faktor utama untuk menjelaskan faktor risiko penularan HIV dari ibu ke bayi:
a. Faktor ibu
Faktor yang paling utama mempengaruhi risiko penularan HIV dari ibu ke bayi adalah kadar HIV (viral load) di darah ibu pada menjelang ataupun saat persalinan dan kadar HIV di air susu ibu ketika ibu menyusui bayinya. Umumnya, satu atau dua minggu setelah seseorang terinfeksi HIV, kadar HIV akan cepat sekali bertambah di tubuh seseorang. (Depkes RI, 2006)
Risiko penularan akan lebih besar jika ibu memiliki kadar HIV yang tinggi pada menjelang ataupun saat persalinan. Status kesehatan dan gizi ibu juga mempengaruhi risiko penularan HIV dari ibu ke bayi. Ibu dengan sel CD4 yang rendah mempunyai risiko penularan yang lebih besar, terlebih jika jumlah CD4 kurang dari 350. (Depkes RI, 2006)
Jika ibu memiliki berat badan yang rendah selama kehamilan serta kekurangan vitamin dan mineral, maka risiko terkena berbagai penyakit infeksi juga meningkat. Biasanya, jika ibu menderita infeksi menular seksual atau infeksi reproduksi lainnya maupun malaria, maka kadar HIV akan meningkat. (Depkes RI, 2006)
b. Faktor bayi
- Bayi yang lahir prematur dan memiliki berat badan lahir rendah
- Bayi yang dilahirkan sebelum 34 minggu memiliki risiko tertular HIV yang lebih tinggi pada saat persalinan dan masa-masa awal kelahiran.
- Bayi yang diberikan ASI eksklusif kemungkinan memiliki risiko terinfeksi HIV lebih rendah dibandingkan bayi yang mengkonsumsimakanan campuran (mixed feeding)
- Bayi yang meminum ASI dan memiliki luka di mulutnya. (Depkes RI, 2006) c. Faktor tindakan obstetric
Faktor – faktor yang dapat meningkatkan risiko penularan HIV dari ibu ke bayi selama persalinan adalah sebagai berikut :
1. Jenis persalinan (per vaginam atau per abdominal/SC).
Cara persalinan bayi sangat menentukan terjadinya penularan vertikal. Bayi yang dilahirkan per vaginam mempunyai risiko penularan vertikal lebih tinggi dibandingkan bayi yang lahir dengan bedah saesar. Persalinan per vaginam mempunyai risiko penularan vertikal HIV-1 dua kali lipat lebih tinggi dibandingkan dengan persalinan bedah saesar. Oleh karena itu, persalinan sebaiknya dilakukan dengan bedah saesar elektif. Hanya dengan melakukan bedah saesar angka penularan vertical dapat dinurunkan sebanyak 50%. Tindakan bedah ini harus dilakukan sebelum ada tanda-tanda persalinan dan sebelum ketuban pecah. (Setiawan, 2009) 2. Semakin lama proses persalinan berlangsung, risiko penularan HIV dari ibu ke bayi juga semakin meningkat karena akan semakin lama terjadinya kontak antara bayi dengan darah dan lendir ibu. Ketuban pecah lebih dari empat jam sebelum persalinan akan meningkatkan risiko penularan hingga dua kali lipat dibandingkan jika ketuban pecah kurang dari empat jam sebelum persalinan. (Depkes RI, 2006)
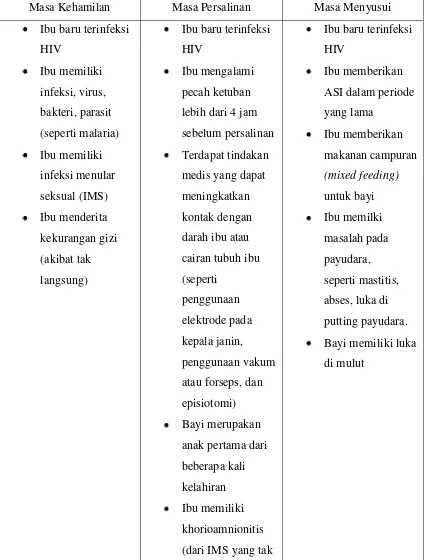
Tabel 2.1. Faktor yang Meningkatkan Risiko Penularan HIV dari Ibu ke Bayi
Masa Kehamilan Masa Persalinan Masa Menyusui
diobati atau infeksi lainnya
2.6. Gejala Infeksi HIV pada Bayi
Gejala umum yang sering ditemukan pada bayi dengan infeksi HIV adalah a. Gangguan tumbuh kembang
b. Berat badan menurun c. Demam
d. Diare kronik
e. Kandidiasis oral yang sering kambuh f. Hepatosplenomegali
g. Gangguan neurologis seperti:
h. Keterlambatan perkembangan mental i. Infeksi otak
j. Infeksi oportunistik (Maryunani, 2009)
2.7. Stadium Klinis WHO Untuk Bayi dan Anak yang Terinfeksi HIV
Digunakan untuk anak berumur < 13 tahun dengan konfirmasi laboratorium untuk infeksi HIV (HIV Ab pada umur > 18 bulan, tes virologi DNA atau RNA untuk umur < 18 bulan). (Depkes RI, 2008)
STADIUM 1
Tanpa gejala (asimtomatik)
Limfadenopati generalisata persisten
STADIUM 2
Erupsi pruritik papular
Dermatitis seboroik Infeksi jamur pada kuku Keilitis angularis
Eritema Gingiva Linea
Infeksi virus human papilloma (wart) yang luas atau moluskum kontagiosum (> 5% area tubuh)
Luka di mulut atau sariawan yang berulang (2 atau lebih episode dalam 6 bulan)
Pembesaran kelenjar parotis yang tidak dapat dijelaskan Herpes zoster
Infeksi respiratorik bagian atas yang kronik atau berulang (otitis media,otorrhoea, sinusitis, 2 atau lebih episode dalam periode 6 bulan)
STADIUM 3
Gizi kurang yang tak dapat dijelaskan dan tidak bereaksi terhadap pengobatan baku
Diare persisten yang tidak dapat dijelaskan (> 14 hari)
Demam persisten yang tidak dapat dijelaskan (intermiten atau konstan, selama > 1 bulan)
Kandidiasis oral (di luar masa 6-8 minggu pertama kehidupan)
Oral hairy leukoplakia
Tuberkulosis paru
Pneumonia bakteria berat yang berulang (2 atau lebih episode dalam 6 bulan)
Gingivitis atau stomatitis ulseratif nekrotikans akut LIP (lymphoid interstitial pneumonia) simtomatik
Anemia yang tak dapat dijelaskan (< 8 g/dl), neutropenia (< 500/mm3) atau
STADIUM 4
Sangat kurus (wasting) yang tidak dapat dijelaskan atau gizi buruk yang tidak bereaksi terhadap pengobatan baku
Pneumonia pneumosistis
Dicurigai infeksi bakteri berat atau berulang (2 atau lebih episode dalam 1 tahun, misalnya empiema, piomiositis, infeksi tulang atau sendi, meningitis, tidak termasuk pneumonia)
Infeksi herpes simpleks kronik (orolabial atau kutaneous selama > 1 bulan atau viseralisdi lokasi manapun)
Tuberkulosis ekstrapulmonal atau diseminata Sarkoma Kaposi
Kandidiasis esophagus
Anak < 18 bulan dengan symptomatic HIV seropositif dengan 2 atau lebih dari hal berikut: Oral thrush, +/– pneumonia berat, +/– gagal tumbuh, +/– sepsis berat
Infeksi sitomegalovirus (CMV) retinitis atau pada organ lain dengan onset > 1 bulan
Toksoplasmosis susunan syaraf pusat (di luar masa neonatus) Kriptokokosis termasuk meningitis
Mikosis endemik diseminata (histoplasmosis, koksidiomikosis, penisiliosis) Kriptosporidiosis kronik atau isosporiasis (dengan diare > 1 bulan)
Infeksi sitomegalovirus (onset pada umur >1 bulan pada organ selain hati, limpa atau kelenjar limfe)
Penyakit mikobakterial diseminata selain tuberculosis Kandida pada trakea, bronkus atau paru
Acquired HIV-related recto-vesico fistula
Ensefalopati HIV
HIV-related cardiomyopathy
HIV-related nephropathy
2.8. Diagnosis HIV pada bayi
Antibodi HIV maternal yang ditransfer secara pasif selama kehamilan, dapat
terdeteksi sampai umur anak 18 bulan, oleh karena itu interpretasi hasil positif uji antibodi HIV menjadi lebih sulit pada usia < 18 bulan.
Bayi yang terpajan HIV dan mempunyai hasil positif uji antibodi HIV pada usia
9-18 bulan dianggap berisiko tinggi mendapat infeksi HIV, namun diagnosis definitif menggunakan uji antibodi HIV hanya dapat dilakukan saat usia 18 bulan. Untuk memastikan diagnosis HIV pada anak dengan usia < 18 bulan, dibutuhkan
uji virologi HIV yang dapat memeriksa virus atau komponennya. Anak dengan hasil positif pada uji virologi HIV pada usia berapapun dikatakan terkena infeksi HIV.
Anak yang mendapat ASI akan terus berisiko terinfeksi HIV, sehingga infeksi
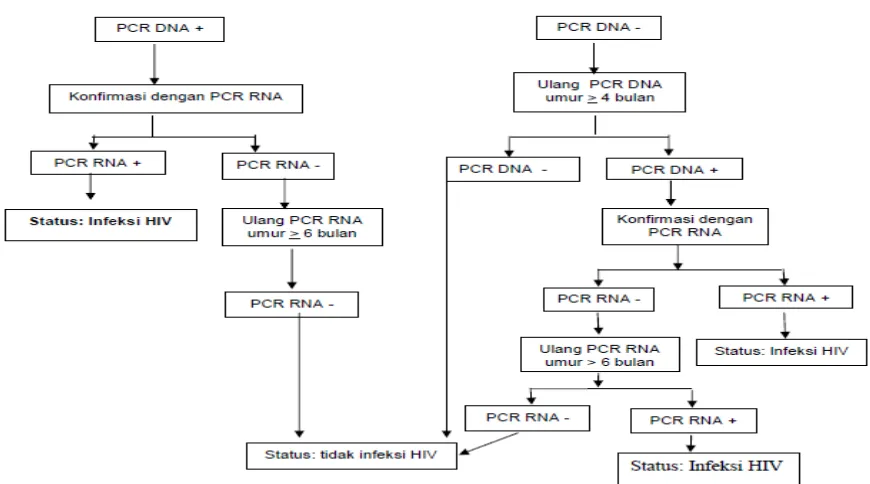
Gambar 2.1. Algoritma uji HIV berdasarkan PCR DNA pada bayi dari ibu HIV+
Cara menegakkan diagnosis presumptif HIV pada bayi dan anak < 18 Bulan dan terdapat tanda atau gejala HIV yang berat :
Bila ada 1 kriteria berikut:
PCP, meingitis kriptokokus, kandidiasis esophagus Toksoplasmosis
Malnutrisi berat yang tidak membaik dengan pengobatan standar Atau
Minimal 2 gejala berikut: Oral thrush
Pneumonia berat Sepsis berat
Kematian ibu yang berkaitan dengan HIV atau penyakit HIV yang lanjut pada ibu
2.9. Manajemen Bayi dengan Ibu HIV 2.9.1 Manajemen Umum
1. Bayi yang dilahirkan ibu dengan HIV positif maka :
a. Hormati kerahasiaan ibu dan keluarganya, dan lakukan konseling pada keluarga; b. Rawat bayi seperti bayi yang lain, dan perhatian khususnya pada pencegahan infeksi;
c. Bayi tetap diberi imunisasi rutin, ada senter yang tidak langsung memberi BCG; d. Bila terdapat tanda klinis defisiensi imun yang berat, jangan diberi vaksin hidup (BCG, OPV, Campak, MMR). Pada waktu pulang, periksa DL, hitung limfosit T, serologi anti HIV, PCR DNA/RNA HIV.
2. Beri dukungan mental pada orang tuanya
3. Anjurkan suaminya memakai kondom, untuk pencegahan penularan infeksi
2.9.2 Manajemen Khusus
Bayi dengan infeksi HIV mempunyai jumlah virus yang tinggi dan akan menurun seiring dengan meningkatnya imunologinya. Saran dari beberapa senter di AS, terapi pada satu tahun pertama untuk anak yang dicurigai HIV, diharapkan tumbuh imunologi secara normal, karena bila terapi menunggu umur lebih dari satu tahun berdasarkan jumlah CD4+ dan Load Virus maka hal ini dikatakan kurang spesifik. Pengobatan harus dimulai pada bayi yang menunjukkan gejala simtomatis atau yang menunjukkan jumlah sel CD4+ yang rendah, tanpa melihat umur. (schechner, 2004)
2.9.2.1 Terapi Anti Retrovirus
load sampai tidak terdeteksi dan mempertahankan jumlah CD4+ sel sampai mencapai
lebih dari 25%. (schechner, 2004)
Tabel 2.2. Rekomendasi Terapi ARV pada Ibu hamil dengan HIV (Depkes RI, 2006) AZT + 3TC + NVP
AZT + 3TC + EVP*
TDF + 3TC + NVP TDF + 3TC + EVP
Bisa diberikan sejak trimester 1 Jika ARV diberikan pada trimester 2 atau umur kehamilan ≥ 14 minggu Jika ibu anemia Hb<8gm%)
Woman receives:
b. Kelola bayi dan ibu sesuai dengan protokol dan kebijakan yang ada, tujuannya untuk Profilaksis :
- Bila ibu sudah mendapat ARV(Antiretrovirus) atau Zidovudine (AZT) 4 minggu sebelum melahirkan, maka setelah lahir bayi diberi AZT 2 mg/kg berat badan per oral tiap 6 jam selama 6 minggu, dimulai sejak bayi umur 12 jam. Hal ini dapat mengurangi resiko terjadinya HIV dari 25% menjadi 8%. (Harlingue, 2001)
- Bila ibu sudah mendapat Nevirapine (NVP) dosis tunggal selama proses persalinan dan bayi masih berumur kurang dari 3 hari, segera beri bayi Nevirapine dalam suspensi 2 mg/kg berat badan secara oral masa usia 48-72 jam dosis tunggal.
- Untuk mencegah PCP, berikan TMP 2,5 mg/kgBB 2x sehari, pemberian 3 kali seminggu, diberikan sejak bayi umur 6 minggu sampai diagnosis HIV dapat disangkal, karena peak onset PCP adalah pada umur 3-9 bulan. (Polin, 2001) - Jadwalkan pemeriksaan tindak lanjut dalam 2 minggu untuk menilai masalah
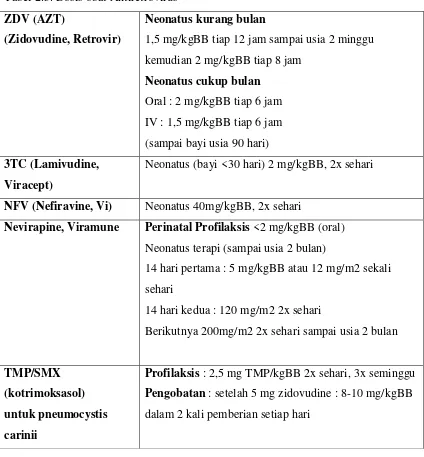
Tabel 2.3. Dosis obat Antiretrovirus ZDV (AZT)
(Zidovudine, Retrovir)
Neonatus kurang bulan
1,5 mg/kgBB tiap 12 jam sampai usia 2 minggu kemudian 2 mg/kgBB tiap 8 jam
Neonatus cukup bulan Oral : 2 mg/kgBB tiap 6 jam IV : 1,5 mg/kgBB tiap 6 jam (sampai bayi usia 90 hari) 3TC (Lamivudine,
Viracept)
Neonatus (bayi <30 hari) 2 mg/kgBB, 2x sehari
NFV (Nefiravine, Vi) Neonatus 40mg/kgBB, 2x sehari
Nevirapine, Viramune Perinatal Profilaksis <2 mg/kgBB (oral) Neonatus terapi (sampai usia 2 bulan)
14 hari pertama : 5 mg/kgBB atau 12 mg/m2 sekali sehari
14 hari kedua : 120 mg/m2 2x sehari
Berikutnya 200mg/m2 2x sehari sampai usia 2 bulan
TMP/SMX (kotrimoksasol) untuk pneumocystis carinii
Profilaksis : 2,5 mg TMP/kgBB 2x sehari, 3x seminggu Pengobatan : setelah 5 mg zidovudine : 8-10 mg/kgBB dalam 2 kali pemberian setiap hari
2.9.2.2 Persalinan Yang Aman
Tabel 2.4. Pilihan Persalinan dan Resiko Penularannya
Persalinan per vaginam Persalinan per abdominam
Syarat Pemberian ARV ≥ 4
minggu Atau VL <1000 copy/mm3
(Jika tersedia fasilitas pemeriksaan VL)
Pemberian ARV < 4 mgg Atau VL <1000 copy/mm3 Atau Ada indikasi
obstetrik
Risiko penularan dari ibu ke bayi
20%-25% 2%-4%
Beberapa hasil penelitian menyimpulkan bahwa seksio sesarea akan mengurangi risiko penularan HIV dari ibu ke bayi sebesar 50% hingga 66%. (Depkes RI, 2006)
2.9.2.3 Pemberian Minum
a. Lakukan konseling pada ibu tentang pilihan pemberian minum kepada bayinya. Hargai dan dukunglah apapun pilihan ibu.
b. Terangkan kepada ibu bahwa menyusui dapat berisiko menularkan infeksi HIV. Meskipun demikian, pemberian susu formula dapat meningkatkan risiko kesakitan dan kematian.
c. Terangkan pada Ibu tentang untung dan rugi pilihan cara pemberian minum: - Susu formula dapat diberikan bila mudah didapat, dapat dijaga kebersihannya
dan selalu dapat tersedia.
- ASI eksklusif dapat segera dihentikan bila susu formula sudah dapat disediakan.
d. Dalam beberapa situasi, kemungkinan lain adalah :
- Memeras ASI dan menghangatkannya waktu akan diberikan;
- Pemberian ASI oleh ibu susuan (”Wet Nursing”) yang jelas HIV negatif; - Memberi ASI peras dari Ibu dengan HIV negatif.
e. Bila ibu memilih untuk memberikan susu formula atau menyusui, berikan petunjuk khusus di bawah ini :
- Apabila memberikan susu formula, jelaskan bahwa selama 2 tahun ibu harus menyediakannya termasuk makanan pendamping ASI;
- Bila tidak dapat menyediakan susu formula, sebagai alternative diberikan ASI secara eklusif dan segera dihentikan setelah tersedia susu formula;
- Semua bayi yang mendapatkan susu formula, perlu dilakukan tindak lanjut dan beri dukungan kepada ibu cara menyediakan susu formula dengan benar. - Jangan memberikan minuman kombinasi (misal selang-seling antara susu
hewani, bubur buatan, susu formula, disamping pemberian ASI), karena risiko terjadinya infeksi lebih tinggi dari pada bayi yang mendapatkan ASI eksklusif.
Pemberian susu formula :
Ajari ibu cara mempersiapkan dan memberikan susu formula dengan menggunakan salah satu alternatif cara pemberian minum.
Anjurkan ibu untuk memberi susu formula 8 kali sehari, dan beri lagi apabila bayi menginginkan.
Beri ibu petunjuk secara tertulis cara mempersiapkan susu formula.
Jelaskan mengenai risiko memberi susu formula dan cara menghindarinya. Susu formula yang diberikan pada bayi yang dilahirkan oleh ibu dengan HIV positif harus memenuhi syarat AFASS (WHO), yaitu :
a. Acceptability
b. Feasible
Mudah dilakukan/layak, yaitu ibu dan keluarga mempunyai waktu, pengetahuan dan keterampilan yang memadai untuk menyiapkan dan memberikan susu formula kepada bayinya
c. Availability
Terjangkau, yaitu ibu dan keluarga mampu membeli susu formula d. Sustainability
Berkelanjutan, yaitu susu formula harus diberikan setiap hari dan malam selama masa bayi dan diberikan dalam bentuk segar, serta suplai dan distribusi susu formula dapat dijamin keberadaannya
e. Safe
Aman penggunaannya, yaitu susu formula harus disimpan secara benar, higienis dengan kadar nutrisi cukup, disuapkan dengan tangan dan peralatan yang bersih.
Nasihati ibu untuk mengamati apakah terdapat tanda bahaya pada bayinya, seperti :
- Minum kurang dari 6 kali dalam sehari atau minum hanya sedikit; - Diare;
- Berat badan sulit naik. Pemberian ASI
Bila ibu memilih menyusui, dukung dan hargai keputusannya.
Pastikan bayi melekat dan mengisap dengan baik untuk mencegah terjadinya mastitis dan gangguan pada putting susu.
Nasihati ibu segera kembali apabila ada masalah pada payudara atau putingnya, atau bayi mengalami kesulitan minum.