5
BAB II
TINJAUAN PUSTAKA
2.1 Tinjauan Tentang Anatomi Ginjal 2.1.1 Definisi Ginjal
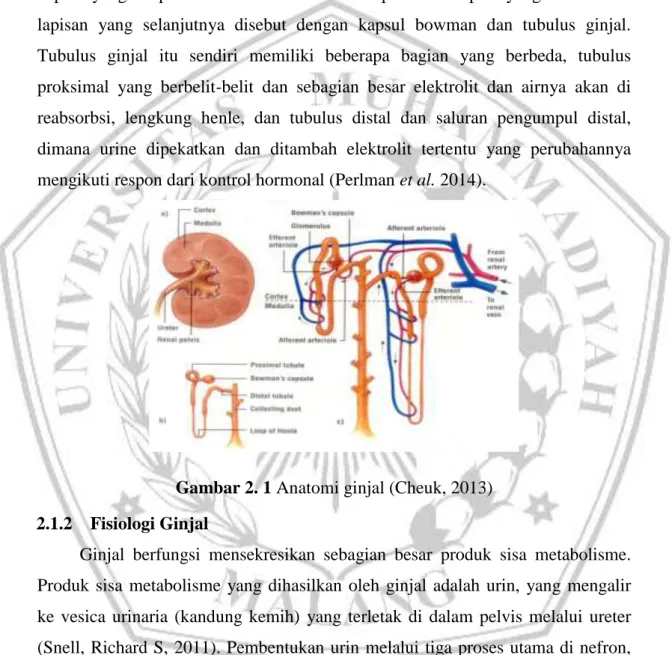
Ginjal merupakan organ yang berbentuk kacang dengan permukaan halus dan berwarna coklat kemerahan dengan panjang sekitar 6 cm (Shier et al., 2016). Bentuk ginjal seperti biji kacang dan sisi dalamnya atau hilum menghadap tulang punggung, sisi luarnya cembung dan pembuluh-pembuluh ginjal semua masuk dan keluar pada hilum. Ginjal terletak pada dinding posterior abdomen, terutama di daerah lumbal, disebelah kanan dan kiri tulang belakang, dibungkus lapisan lemak yang tebal, dibelakang peritonium. Ginjal kanan sedikit lebih rendah dari kiri, karena hati menduduki banyak ruang disebelah kanan. Setiap ginjal panjangnya 6 sampai 7,5 sentimeter, dan tebal 1,5 sampai 2,5 sentimeter. Pada orang dewasa beratnya kira-kira 140 gram (Pearce E. , 2019). Jika ginjal dibedah dari atas ke bawah terbagi menjadi dua bagian utama yaitu korteks pada bagian luar dan medula pada bagian dalam. Medula dibagi menjadi 8 sampai 10 massa berbentuk kerucut dari jaringan yang disebut piramida ginjal. Dasar setiap piramida berasal dari perbatasan antara korteks dengan medula dan berakhir di papila, yang meproyeksikan masuk kedalam pelvis ginjal, yang merupakan bagian akhir dari ureter. Batas luar pelvis ginjal dibagi menjadi kantong terbuka yang disebut calyx major yang memanjang kebawah dan membelah menjadi calyx minor, yang mengumpulkan urin dari tubules setiap papila (Guyton and Hall, 2016)
Nefron merupakan sruktur halus ginjal terdiri atas banyak nefrin yang merupakan satuan satuan fungsional ginjal; diperkirakan ada 1.000.000 nefron dalam setiap ginjal. Setiap nefron mulai sebagai berkas kapiler (badan Malpighi atau glomerulus) yang erat tertanam dalam ujung atas yang lebar pada uriniferus atau nefron. Selain itu, struktur ginjal juga berisi pembuluh darah. Arteri renalis membawa darah murni dari aorta abdominalis ke ginjal. Cabangnya beranting di
dalam ginjal dan menjadi arteriol afaren, dan masing-masing membentuk simpul dari kapiler-kapiler di dalam salah satu badan malpighi dan membentuk jaringan kapiler sekeliling tubulus uriniferus dan bergabung membentuk vena renalis yang mebawa darah dari ginjal ke vena kava inferior (Pearce E. , 2019).
Glomerulus terdiri dari selaput dara dan arteriole eferen dan sekumpulan kapiler yang dilapisi oleh sel endotel dan ditutupi oleh sel epitel yang membentuk lapisan yang selanjutnya disebut dengan kapsul bowman dan tubulus ginjal. Tubulus ginjal itu sendiri memiliki beberapa bagian yang berbeda, tubulus proksimal yang berbelit-belit dan sebagian besar elektrolit dan airnya akan di reabsorbsi, lengkung henle, dan tubulus distal dan saluran pengumpul distal, dimana urine dipekatkan dan ditambah elektrolit tertentu yang perubahannya mengikuti respon dari kontrol hormonal (Perlman et al. 2014).
Gambar 2. 1 Anatomi ginjal (Cheuk, 2013)
2.1.2 Fisiologi Ginjal
Ginjal berfungsi mensekresikan sebagian besar produk sisa metabolisme. Produk sisa metabolisme yang dihasilkan oleh ginjal adalah urin, yang mengalir ke vesica urinaria (kandung kemih) yang terletak di dalam pelvis melalui ureter (Snell, Richard S, 2011). Pembentukan urin melalui tiga proses utama di nefron, yaitu filtrasi, reabsorbsi, dan sekresi. Pembentukan urin dimulai dari tahap filtrasi dari kapiler glomerulus yang berisi cairan yang hampir bebas protein ke kapsula Bowman. Kebanyakan zat dalam plasma, kecuali protein, di filtrasi secara bebas sehingga konsentrasinya pada filtrat glomerulus dalam kapsula bowman hampir sama dengan plasma (Sherwood, 2011).
Setelah melalui proses penyaringan Sebagian besar Na+ (dalam kondisi normal), hampir semua K+ dan glukosa pada glomerulus, zat secara aktif yang tersaring sepanjang jaringan tubulus ginjal di reabsorbsi di tubulus proksimal. Selain penyerapan, sejumlah zat disekresikan ke dalam cairan tubular melalui aksi transporter di sepanjang tubulus ginjal (Perlman et al., 2014). Sebelum filtrat dikeluarkan sebagai urin, filtrat akan mengalir secara berurutan melalui tubulus proksimal, lengkung henle, tubulus distal dan collecting duct (Guyton and Hall, 2011). Urin akan mengalir melalui ureter kemudian urin akan ditampung di kandung kemih terlebih dahulu dan di keluarkan melalui uretra (Sherwood, 2011). Selain pembentukan urin, menurut Sherwood (2011) ginjal memiliki beberapa fungsi yaitu :
a. Mempertahankan keseimbangan H2O didalam tubuh.
b. Memelihara volume plasma sehingga sangat berperan dalam pengaturan jangka panjang tekanan darah arteri.
c. Membantu memelihara keseimbangan asam basa pada tubuh. d. Mengekskresikan produk sisa metabolisme tubuh.
e. Mengekskresikan senyawa asing seperti obat-obatan.
2.2 Tinjauan Tentang Penyakit Ginjal Kronik 2.2.1 Definisi Penyakit Ginjal Kronik
Penyakit ginjal kronik merupakan ketidaknormalan sruktur maupun fungsi ginjal yang terjadi selama 3 bulan atau lebih. Gejala yang muncul meliputi albuminuria (30 mg/24 jam atau lebih), hematuria, abnormalitas elektrolit yang diakibatkan oleh penyakit tubular. Ketidaknormalan fungsi ginjal ditandai dengan terjadinya penurunan laju filtrasi glomerulus (Glomerular Filtration Rate, GFR) yang kurang dari 60 mL/menit/1,73 m2. Secara umum penyakit ginjal kronik didefinisikan sebagai penurunan fungsi ginjal yang progresif (jumlah fungsi nefron) yang terjadi selama beberapa bulan sampai bertahun-tahun (Schonder et
al., 2016). Penyakit ginjal kronik akan menyebabkan kehilangan nefron,
penurunan jumlah nefron aktif akan membuat beban kerja yang besar ditanggung oleh sedikit neufron, yang menyebabkan peningkatan tekanan filtrasi glomerulus
dan hiperfiltrasi sehingga terjadi fibrosis dan sklerosis pada glomerulus akibatnya tingkat penurunan nefron aktif semakin meningkat (Perlman et al, 2014)
Mekanisme dasar terjadinya CKD adalah adanya cedera jaringan. Cedera sebagian jaringan ginjal menyebabkan pengurangan massa ginjal, yang mengakibatkan terjadinya proses adaptasi berupa hipertrofi pada jaringan ginjal normal yang masih tersisa dan hiperfiltrasi. Namun proses adaptasi tersebut hanya berlangsung sementara, kemudian akan berubah menjadi suatu proses maladaptasi berupa sklerosis nefron yang masih tersisa. Pada stadium dini CKD, terjadi kehilangan daya cadang ginjal, pada keadaan dimana basal laju filtrasi glomerulus (LFG) masih normal atau malah meningkat. Secara perlahan tapi pasti akan terjadi penurunan fungsi nefron yang progresif (Suwitra K., 2014).
2.2.2 Klasifikasi Penyakit Ginjal Kronik
Klasifikasi Penyakit Ginjal Kronik dibagi menjadi 5 tingkatan derajat yang didasarkan pada Glomerular Filtration Rate (GFR) dengan ada atau tidaknya kerusakan ginjal. Pada derajat 1-3 biasanya belum terdapat gejala apapun (asimptomatik). Manifestasi klinis muncul pada fungsi ginjal yang rendah yaitu terlihat pada derajat 4 dan 5 (Arora, 2015).
Tabel II. 1 Klasifikasi penyakit ginjal kronik berdasarkan GFR (KDIGO, 2018).
Stadium GFR
(ml/mnt/1.73m2)
Penjelasan
1 ≥90 Kerusakan ginjal dengan GFR normal atau meningkat
2 60-89 Kerusakan ginjal dengan penurunan GFR ringan
3a 45-59 Kerusakan ginjal dengan penurunan GFR dari ringan sampai sedang
3b 30-44 Kerusakan ginjal dengan penurunan GFR dari sedang sampai berat
4 15-29 Kerusakan ginjal dengan penurunan GFR berat
5 <15 Gagal ginjal
Menurut Henry Ford Health System, (2011) perhitungan laju filtrasi glomerulus dapat dihitung berdasarkan rumus Modification of Diet in Renal
eGFR (ml/menit/1,73 m2 ) = 186x(Serum Kreatinin)-1,154 x(umur)-0,203 x (0,742 jika perempuan) x (1,212 jika African American)
Atau menggunakan rumus Cockroft-Gault sebagai berikut (Ahmed & Lowder, 2012):
GFR : ( ) ( ) ( )
Menurut Kidney Disease: Improving Global Outcomes (KDIGO) 2018, penyakit ginjal kronik diklasifikasikan menjadi tiga kategori berdasarkan peningkatan albumin dalam urin.
Tabel II. 2 Klasifikasi penyakit ginjal kronik berdasarkan albuminuria (KDIGO, 2018).
Kategori AER (Albumin excretion rate)
ACR (Albumin creatinine ratio)
Keterangan
mg/24 jam mg/mmol mg/g
A1 <30 <3 <30 Normal atau meningkat A2 30-300 3-30 30-300 Peningkatan sedang A3 >300 >30 >300 Peningkatan berat
2.2.3 Epidemiologi Penyakit Ginjal Kronik
Penyakit ginjal kronis dipercaya sebagai masalah kesehatan di seluruh dunia. Prevalensi CKD secara global sebesar 13,4% (11,7-15,1%), dan pasien penyakit ginjal stadium akhir (ESKD) yang memerlukan terapi pengganti ginjal berkisar antara 4,902 dan 7,083 juta. Dengan adanya risiko kardiovaskular dan ESKD, CKD memengaruhi beban global morbiditas dan mortalitas di seluruh dunia. Peningkatan global pada CKD didorong dengan peningkatan prevalensi diabetes mellitus, hipertensi, obesitas, dan penuaan. Tetapi di beberapa daerah, terdapat penyebab lain seperti infeksi, herbal dan racun lingkungan (Lv JC, et al. 2019).
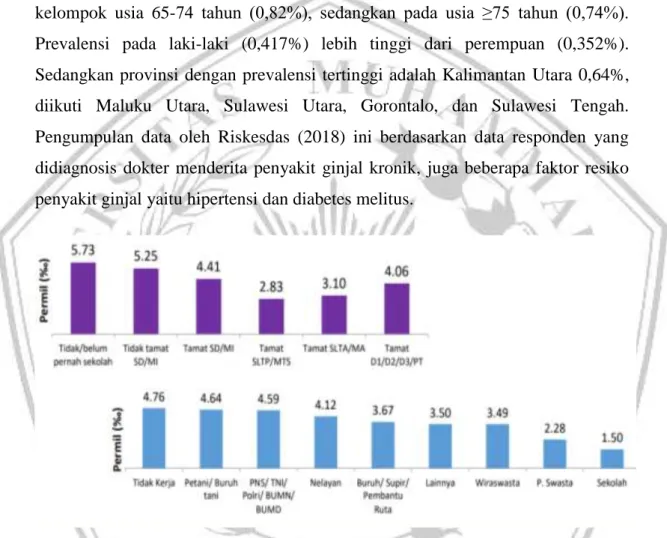
Sedangkan di indonesia berdasarkan survei yang dilakukan oleh RISKESDAS (Riset Kesehatan Dasar) tahun 2018 prevalensi CKD pada pasien usia lima belas tahun keatas di Indonesia yang di data berdasarkan jumlah kasus yang didiagnosis dokter adalah sebesar 0,38%. Prevalensi penyakit ginjal kronik meningkat seiring bertambahnya usia, diperoleh peningkatan yang signifikan pada kelompok usia 45-54 tahun (0,56%), usia 55-64 tahun (0,72%), dan tertinggi pada kelompok usia 65-74 tahun (0,82%), sedangkan pada usia ≥75 tahun (0,74%). Prevalensi pada laki-laki (0,417%) lebih tinggi dari perempuan (0,352%). Sedangkan provinsi dengan prevalensi tertinggi adalah Kalimantan Utara 0,64%, diikuti Maluku Utara, Sulawesi Utara, Gorontalo, dan Sulawesi Tengah. Pengumpulan data oleh Riskesdas (2018) ini berdasarkan data responden yang didiagnosis dokter menderita penyakit ginjal kronik, juga beberapa faktor resiko penyakit ginjal yaitu hipertensi dan diabetes melitus.
2.2.4 Etiologi Penyakit Ginjal Kronik
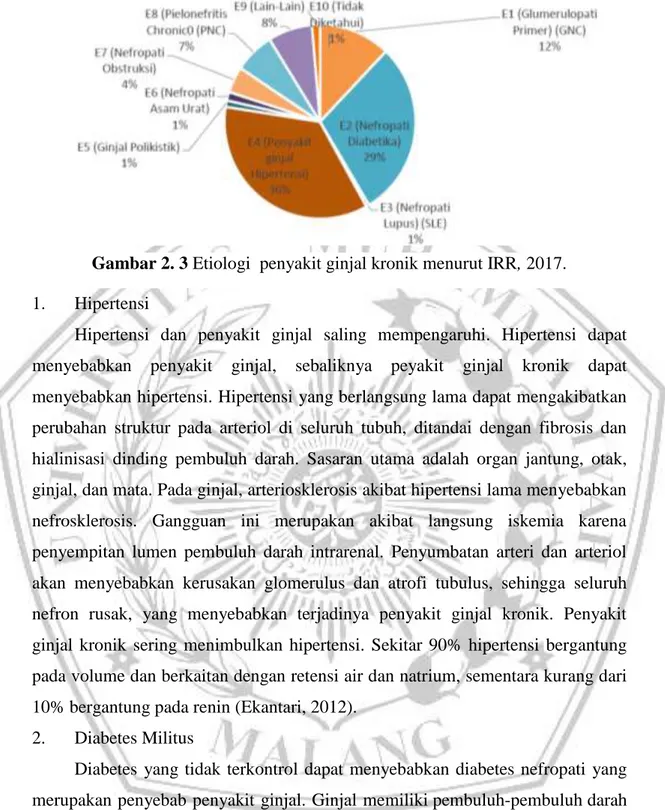
Penyebab yang sering terjadi pada penyakit ginjal kronik adalah tekanan darah tinggi dan diabetes, yaitu sekitar dua pertiga dari seluruh kasus (National Kidney Foundation, 2015).
Gambar 2. 2 Prevalensi penyakit ginjal kronik menurut karakteristik di Indonesia tahun 2018. Populasi umur ≥ 15 tahun yang terdiagnosis penyakit ginjal kronik sebesar 0,38%. Prevalensi pada laki-laki (0,41%) lebih tinggi dari perempuan (0,35%), prevalensi lebih tinggi terjadi pada masyarakat tidak bersekolah (0,57%), tidak bekerja (0,47%), petani/buruh (0,46%). (Riskesdas, 2018).
1. Hipertensi
Hipertensi dan penyakit ginjal saling mempengaruhi. Hipertensi dapat menyebabkan penyakit ginjal, sebaliknya peyakit ginjal kronik dapat menyebabkan hipertensi. Hipertensi yang berlangsung lama dapat mengakibatkan perubahan struktur pada arteriol di seluruh tubuh, ditandai dengan fibrosis dan hialinisasi dinding pembuluh darah. Sasaran utama adalah organ jantung, otak, ginjal, dan mata. Pada ginjal, arteriosklerosis akibat hipertensi lama menyebabkan nefrosklerosis. Gangguan ini merupakan akibat langsung iskemia karena penyempitan lumen pembuluh darah intrarenal. Penyumbatan arteri dan arteriol akan menyebabkan kerusakan glomerulus dan atrofi tubulus, sehingga seluruh nefron rusak, yang menyebabkan terjadinya penyakit ginjal kronik. Penyakit ginjal kronik sering menimbulkan hipertensi. Sekitar 90% hipertensi bergantung pada volume dan berkaitan dengan retensi air dan natrium, sementara kurang dari 10% bergantung pada renin (Ekantari, 2012).
2. Diabetes Militus
Diabetes yang tidak terkontrol dapat menyebabkan diabetes nefropati yang merupakan penyebab penyakit ginjal. Ginjal memiliki pembuluh-pembuluh darah kecil yang banyak. Diabetes dapat merusak pembuluh darah tersebut sehingga mempengaruhi kemampuan ginjal untuk menyaring darah dengan baik. Kadar gula yang tinggi dalam darah membuat ginjal harus bekerja lebih keras dalam proses panyaringan darah, dan mengakibatkan kebocoran pada ginjal. Awalnya, penderita akan mengalami kebocoran protein albumin ke dalam urin (albuminaria) yang
dikeluarkan oleh urine, kemudian berkembang dan mengakibatkan fungsi penyaringan ginjal menurun. Pada saat itu, tubuh akan mendapatkan banyak limbah karena menurunnya fungsi ginjal yang nantinya akan menyebabkan penyakit ginjal. Apabila kondisi ini tidak dapat diatasi dan berlangsung terus menerus dapat meningkatkan stadium dari penyakit ginjal dan akan menyebabkan kematian (Tjekyan, 2014).
3.
GlomerulonefritisGlomerulonefritis adalah penyakit parenkim ginjal progesif dan difus yang sering berakhir dengan penyakit ginjal kronik, disebabkan oleh respon imunologik dan hanya jenis tertentu saja yang secara pasti telah diketahui etiologinya. Secara garis besar dua mekanisme terjadinya GN yaitu circulating immune complex dan terbentuknya deposit kompleks imun secara in-situ. Kerusakan glomerulus tidak langsung disebabkan oleh kompleks imun, berbagai faktor seperti proses inflamasi, sel inflamasi, mediator inflamasi dan komponen berperan pada kerusakan glomerulus. Glomerulonefritis ditandai dengan proteinuria, hematuri, penurunan fungsi ginjal dan perubahan eksresi garam dengan akibat edema, kongesti aliran darah dan hipertensi. Manifestasi klinik berupa sindrom klinik yang terdiri dari kelainan urin asimptomatik, sindrom nefrotik dan glomerulonefritis kronik (Suwitra, 2009).
Terdapat tiga faktor penyebab terjadinya penyakit ginjal kronik. Faktor kerentanan meningkatkan resiko penyakit ginjal namun tidak secara langsung menyebabkan kerusakan ginjal, yang termasuk faktor kerentanan yaitu usia lanjut, berkurangnya massa ginjal dan berat lahir rendah, riwayat keluarga, peradangan sistemik dan dislipidemia. Faktor inisiasi secara langsung dapat menyebabkan kerusakan ginjal dan dapat dimodifikasi dengan terapi obat, diantaranya ialah diabetes melitus, hipertensi, glomerulonefritis, penyakit ginjal polikistik, dan HIV nefropati. Faktor progresi mempercepat penurunan fungsi ginjal setelah inisiasi dari kerusakan ginjal, termasuk faktor progresif yaitu hiperglikemia pada penderita diabetes, hipertensi, proteinuria, dan hiperlipidemia (DiPiro et al., 2015).
2.2.5 Patofisiologi Penyakit Ginjal Kronik
Penyakit ginjal kronik disebabkan adanya gangguan atau kerusakan pada ginjal, terutama pada komponen filtrasi ginjal, seperti membran basal glomerulus, sel endotel, dan sel podosit. Kerusakan pada komponen ini dapat disebabkan secara langsung oleh kompleks imun, mediator inflamasi, atau toksin. Selain itu, dapat pula disebabkan oleh mekanisme progresif yang berlangsung dalam jangka panjang, berbagai sitokin dan growth factor berperan dalam menyebabkan kerusakan ginjal (Tanto, 2014).
Terjadinya penyakit ginjal kronik diawali dengan adanya kerusakan pada nefron di unit fungsional ginjal. Hilangnya masa nefron disebabkan adanya paparan terhadap faktor resiko yang dapat menyebabkan hipertrofi nefron untuk mengkompensasi hilangnya fungsi ginjal dan massa nefron. Hipertrofi nefron pada awalnya mungkin akan adaptif, namun dengan seiring berjalannya waktu hipertrofi nefron dapat berkembang menjadi hipertensi intraglomerular yang diperantarai adanya angiotensin II (Joy et al., 2008)
Angiotensin II adalah vasokonstriksi kuat dari arteriol aferen dan eferen, tetapi memiliki efek preferensial untuk menyempitkan arteriol eferen, sehingga dapat meningkatkan tekanan pada kapiler glomerulus. Tekanan kapiler glomerulus meningkat dapat memperluas pori-pori di membran dasar glomerulus, mengubah penghalang selektif ukuran dan membiarkan protein disaring melalui glomerulus (Schonder et al., 2016)
Patofisiologi penyakit ginjal kronik tergantung dari penyakit yang mendasarinya. Pada diabetes mellitus, terjadi hambatan aliran pembuluh darah sehingga terjadi nefropati diabetik, dimana terjadi peningkatan tekanan glomerular sehingga terjadi ekspansi mesangial, hipertrofi glomerular. Semua itu akan menyebabkan berkurangnya area filtrasi yang mengarah pada glemerulosklerosis (sudoyo, 2009). Tingginya tekanan darah juga dapat menyebabkan terjadi penyakit ginjal kronik. Tekanan darah yang tinggi menyebabkan terlukanya arteriol aferen ginjal sehingga dapat terjadi penurunan filtrasi (NIDDK, 2014).
2.2.6 Faktor Resiko Penyakit Ginjal Kronik
Penyakit ginjal kronik merupakan multihit process disease. Sekali mengalami gangguan fungsi ginjal terdapat banyak faktor yang akan memperberat perjalanan penyakit (Tanto, 2014). Faktor resiko penyakit ginjal kronik dibagi menjadi 3 kelompok, yaitu faktor kerentanan, faktor vinisiasi, dan faktor progresi. Faktor kerentanan pada penyakit ginjal kronik belum terbukti secara langsung dapat menyebabkan kerusakan ginjal, tetapi berguna untuk mengidentifikasi populasi yang berresiko tinggi terhadap penyakit ginjal kronik. Faktor inisiasi adalah kondisi secara langsung dapat menyebabkan kerusakan terhadap ginjal dan dapat diubah dengan terapi farmakologi (Dipiro et al., 2015).
Tabel II. 3 Faktor Yang Berperan Dalam Progresibitas Penyakit Ginjal Kronik Asimtomatik (Tanto, 2014)
Tidak dapat dimodifikasi Dapat dimodifikasi
Usia (usia tua)
Jenis kelamin (laki-laki lebih cepat)
Ras (tas Afrika-Amerika lebih cepat)
Genektik
Hilangnya massa ginjal
Hipertensi Proteinuria Albuminuria Glikemia Obesitas Dislipidemia Merokok
2.2.7 Maninfestasi Penyakit Ginjal Kronik
Menurut Tanto tahun 2014, maninfestasi klinis pada penyakit ginjal kronik tidak spesifik dan biasanya ditemukan pada tahap akhir penyakit. Pada stadium awal penyakit ginjal kronik biasanya adalah asimtomatik. Tanda dan gejala penyakit ginjal kronik melibatkan berbagai sistem organ diantaranya :
a. Gangguan keseimbangan cairan - Edema perifer
- Efusi pleura - Hipertensi - Peningkatan JVP - Asites
b. Gangguan elektrolit dan asam basa - Hiperkalemi
Hiperkalemia terjadi karena adanya pelepasan K+ dari sel atau penurunan eksresi ginjal, disebabkan adanya gangguan sekresi atau berkurangnya pembebasan zat terlarut distal. Penurunan sekresi K+ oleh sel utama disebabkan adanya gangguan pada reabsorbsi Na+ atau peningkatan reabsorbsi Cl- (Gary & Barry, 2013).
- Asidosis metabolik
Penyebab dari asidosis metabolik dikarenakan berkurangnya fungsi ginjal untuk menjaga keseimbangan asam-basa yang menyebabkan pH darah menjadi asam (Mcphee & Ganong, 2010).
- Hiperfosfatemia
c. Gangguan gastrointestinal dan nutrisi - Mual - Muntah - Gastritis - Ulcus peptikum - Malnutrisi d. Kelainan kulit
- Kulit terlihat pucat, kering - Pruritis
- Pigmentasi kulit - Ekimosis
e. Gangguan neuromuskular - Kelemahan otot
- Fasikulasi
- Gangguan metabolisme glukosa - Gangguan hormon seks
f. Gangguan hematologi - Gangguan hemostasis
-
Anemia (mikrositik hipokrom maupun normositik normokrom) ( (Tanto, 2014)).Anemia normokrom normositik merupakan anemia yang sering terjadi dengan gejala mudah lelah dan hematokrit berkisar 20-25%. Anemia terutama disebabkan oleh berkurangnya produksi eritropoetin dan hilangnya efek stimulatorik pada eritropoesis ( (Mcphee & Ganong, 2010)).
Perkembangan dan progesitas pada penyakit ginjal kronik sangat berbahaya. Pada pasien dengan penyakit ginjal kronik dengan stadium 1 atau 2 biasanya tidak memiliki gejala atau gangguan metabolik. Gejala seperti hiperparatiroidisme sekunder, malnutrisi, serta gangguan cairan dan elektrolit yang lebih umum terjadi karena fungsi ginjal memburuk biasanya terlihat pada pasien penyakit ginjal kronik stadium 3 sampai 5. Selain itu, gejala uremia seperti kelelahan, lemah, sesak napas, mual, muntah umumnya tidak muncul pada stadium 1 dan 2, minimal selama stadium 3 dan 4, dan umum pada pasien penyakit ginjal kronik stadium 5. Tanda dan gejala uremia didasarkan pada keputusan untuk menerapkan RRT (Renal Replacement Therapy) (DiPiro et al., 2015).
2.2.8 Komplikasi Pada Penyakit Ginjal Kronik
2.2.8.1 Hiperkalemi
Hiperkalemia adalah masalah yang serius pada pasien penyakit ginjal kronik diakibatkan karena adanya penurunan ekskresi kalium (Cho, 2015). Pada pasien yang memiliki nilai laju filtrasi glomerulus dibawah 5 mL/menit, aldosteron akan
memicu peningkatan reabsorbsi K+ pada tubulus distal Selain itu, pasien penyakit ginjal kronik juga beresiko lebih besar terkena hiperkalemia secara tiba-tiba dari sumber endogen (misalnya hemolisis, infeksi, trauma)atau dari sumber eksogen (seperti makanan kaya K+, transfusi darah atau kandungan obat) ( (Perlman, 2014)).
2.2.8.2 Hipernatremi
Ginjal berfungsi menjaga keseimbangan natrium dan air. Pasien dengan penyakit ginjal kronik basanya sedikit banyak mengalami kelebihan natrium dan air, yang mencerminkan berkurangnya ekskresi garam dan air (Joachim and Lingappa, 2010). Retensi natrium yang signifikan umumnya terjadi ketika laju glomerulus menurun, sehingga volume overload dan edema paru dapat terjadi, namun manifestasi peningkatan volume intraseluler yang umum terjadi ialah hipertensi (Hudson et al., 2011).
2.2.8.3 Mineral dan Tulang
Penyebab dari adanya gangguan pada tulang adalah berkurangnya absorbsi dari Ca2+, produksi hormon paratiroid yang berlebihan, gangguan metabolisme vitamin D, retensi pada fosfor dan asidosis metabolik kronis. Semua faktor tersebut dapat mempercepat adanya ganggua pada tulang. Hiperfosfatemia juga berpengaruh pada terjadinya hipokalsemia, oleh karena itu dapat meningkatka kadar hormon. Aratiroid dan hiperparatiroid sekunder. Dengan tingginya kadar hormon paratiroid dapat mengurangi kalsium pada tulang (Perlman, 2014)
2.2.8.4 Asidosis Metabolik
Ginjal berperan dalam pengaturan kesimbangan asam basa. Seiring dengan penurunan fungsi ginjal, reabsorpsi bikarbonat dipertahankan, namun eksresi hidrogen berkurang karena kemampuan ginjal menghasilkan amonia terganggu, sehingga terjadi akumulasi ion hidrogen. Gangguan keseimbangan H+ menyebabkan asidosis metabolik, yang ditandai dengan tingkat bikarbonat serum 15 sampai 20 mEq/L, dan peningkatan anion lebih besar dari 17 mEq/L, meghasilkan pH kurang dari 7,35. Asidosis metabolik umumnya muncul saat GFR menurun di bawah 25 mL/menit/1,73 m2 (Schonder et al., 2016).
2.2.8.5 Anemia
Pasien penyakit ginjal kronik dapat ditandai dengan adanya ketidaknormalan jumlah sel darah merah dan parameter pembekuan darah. Pasien dengan penyakit ginjal kronik, terlepas dari dialisis, menunjukkan adanya peningkatan hematokrit yang dramatis ketika di obati dengan analog eritropoietin (Perlman, 2014). Peningkatan besi dibutuhkan ketika produksi sel darah merah dirangsang oleh erythropoietin stimulating agent (ESA) seperti epoetin alfa. Defisiensi besi umum terjadi pada pasien penyakit ginjal kronik. Suplementasi zat besi sering dibutuhkan untuk mencegah dan memperbaiki defisiensi besi. Hepsidin adalah hormon yang diproduksi oleh hati yang bertanggung jawab pada pengaturan besi. Produksi hepsidin juga disebabkan karena adanya inflamasi atau infeksi. Akibatnya, kenaikan hepsidin pada kondisi inflamasi dapat menyebabkan penyerapan zat besi dan produksi sel darah merah yang tidak efekif. Faktor lain yang dapat menyebabkan anemia pada penyakit ginjal kronik adalah berkurangnya umur sel darah merah (dari normal 120 hari menjadi 60 hari pada pasien penyakit ginjal stadium 5, kekurangan folat, kehilangan darah akibat pengujian laboratorium dan hemodialisis (Hudson et al., 2011).
2.2.9 Data Laboratorium
Pada penyakit ginjal kronik biasanya bersifat asimptomatik, sehingga di perlukan pengukuran kadar serum kreatinin, pengukuran laju filtrasi glomerulus, uji urinalisis pada pasien dengan kondisi diabetes melitus, selain itu pada individu yang usianya lebih tua dan memiliki riwayat keluarga penyakit ginjal. Indikasi terjadinya penyakit ginjal kronik dapat diketahui ketika terdapat peningkatan kratinin serum yang abnormal sehingga mencerminkan adanya penurunan laju filtrasi glomerulus yang menyebabkan penyakit ginjal kronik (Derebail, et al., 2011). Untuk mengetahui progresifitas pada penyakit ginjal dapat dilakukan dengan cara data laboratorium pasien dan nilai normalnya di bandingkan.
Data laboratorium pada CKD dan kondisi normal (Pagana et al., 2015)
1. Blood Urea Nitrogen (BUN) meningkat
Indikasi : produk akhir dari metabolisme protein, dibuat oleh hati. Pada orang normal ureum dikeluarkan melalui urin.
2. Serum Kreatinin (Scr) meningkat
Indikasi : Kreatinin digunakan dalam mendiagnosa penurunan fungsi ginjal
Nilai Normal : Dewasa Wanita: 0,5-1,1 mg/dL Pria: 0,6-1,2 mg/dL 3. Creatinine Clearance (Clcr) menurun
Indikasi : mengukur laju filtrasi glomerulus (GFR) Nilai Normal : Dewasa (<40 tahun)
Pria: 107-139 mL/menit Wanita: 87-107 mL/menit Egfr: >60/mL/menit/ 1,73 m2 4. Natrium darah menurun
Indikasi : Untuk mengevaluasi dan memonitoring keseimbangan cairan dan elektrolit
Nilai Normal : Dewasa: 136-145 mEq/L 5. Kalium darah Meningkat
Indikasi : Untuk pemeriksaan kadar kalium pasien penyakit ginjal kronik. Untuk mengetahui terjadinya hiperkalemi
Nilai Normal : Dewasa: 3,5-5,0 mEq/L 6. Blood gases menurun
Indikasi : Untuk mengetahui terjadinya asidosis metabolik Nilai Normal : pH : 7,35-7,45
HCO3 :22-26 mEq/L 7. Hemoglobin (Hb) menurun
Indikasi : Untuk mengetahui kadar hemoglobin dan terjadinya anemia Nilai Normal : Pria: 14-18 g/dL
Wanita:12-16 g/dL
2.2.10 Penatalaksanaan Pada Penyakit Ginjal Kronik
Tujuan dari tatalaksana untuk menghambat penurunan laju filtrasi glomerulus dan mengatasi komplikasi penyakit ginjal kronik pada stadium akhir yaitu stadium 4 dan stadium 5. Tatalaksana untuk mencegah terjadinya progresivitas penyakit ginjal kronik menurut Tanto tahun 2014 sebagai berikut :
a. Kontrol tekanan darah
Target tekanan darah adalah <130/80 mmHg (tanpa proteinuria), <125/75 mmHg (dengan proteinuria). Antihipertensi yang disarankan ialah golongan penghambat ACE, ARB (angiotensin receptor blocker), dan CCB (calcium
channel blocker) nondihidropiridin. Jika diperlukan ARB dapat dikombinasikan
dengan thiazide untuk mengurangi proteinuria. Nondihydropyridine calcium
channel blockers umumnya digunakan sebagai obat antiproteinurik lini kedua
ketika ACEI atau ARB dikontraindikasikan atau tidak ditoleransi. Pembersihan ACEI berkurang pada penyakit ginjal kronik. Oleh karena itu pengobatan harus dimulai dengan dosis serendah mungkin diikuti dengan titrasi bertahap untuk mencapai target tekanan darah dan untuk meminimalkan proteinuria (Dipiro et al., 2015).
b. Restriksi asupan protein Rekomendasi asupan protein :
- Penyakit ginjal kronik pre-dialisis : 0,6-0,75 g/KgBB ideal/hari - Penyakit ginjal kronik-hemodialisis : 1,2 g/KgBB ideal/hari
- Penyakit ginjal kronik –dialisis peritoneal : 1,2-1,3 g/KgBB ideal/hari - Transplantasi ginjal : 1,3 g/KgBB ideal/hari pada 6 minggu pertama pasca
transplantasi dilanjutkan 0,8-1 g/KgBB ideal/hari
Protein yang dipilih adalah yang memiliki kandungan biologis tinggi (protein hewani), minimal 50%.
c. Kontrol kadar glukosa darah
Target HbA1C<7%. Dilakukan penyesuaian dosis obat hipoglikemik oral. Hindari penggunaan metformin dan dapat menggunakan golongan glitazon.
d. Restriksi cairan
Rekomendasi asupan cairan pada penyakit ginjal kronik adalah :
- Penyakit ginjal kronik pre-dialisis : cairan tidak dibatasi dengan produksi urin yang normal
- Penyakit ginjal kronik hemodialisis : 500 ml/hari + produksi urin
- Penyakit ginjal kronik dialisis peritoneal : 1500-2000 ml/hari. Lakukan pemantauan harian
- Transplantasi ginjal : pada fase akut pasca transplantasi, pasien dipertahankan euvolemik/sedikit hipervolemik dengan insensible water loss diperhitungkan sebesar 30-60 mL/jam. Untuk normovolemik dan graft berfungsi baik, asupan cairan dianjurkan minimal 2000 mL/hari. Untuk pasien oliguria, asupan cairan harus seimbang dengan produksi urin ditambah insensible water loss 500-750 mL.
e. Restriksi asupan garam
Rekomendasi asupan NaCL per hari:
- Penyakit ginjal kronik pre-dialisis : <5 g/hari - Penyakit ginjal kronik hemodialisi : 5-6 g/hari - Penyakit ginjal kronik peritoneal : 5-10 g/hari
- Transplantasi ginjal : <6-1 g/hari. Natrium hanya dibatasi pada periode akut pasca operasi dimana mungkin terjadi fungsi graft yang buruk atau hipertensi pasca transplantasi
f. Terapi dislipidemia
Target : LDL <100 mg/dL. Apabila trigliserida ≥200 mg/dL, target kolesterol non-HDL < 130 mg/dL. Koleesterol non-HDL adalah kolesterol total dikurang kadar HDL. Terapi dislipidemia dapat menggunakan statin, serta pla makan rendah lemak jenuh. Asupan lemak jenuh dianjurkan 25-30% total kalori dengan lemak jenuh dibatasi <10%. Apabila ada dislipidemia, asupan kolesterol dalam makanan dianjurkan <300 mg/hari.
g. Terapi Hiperfosfatemia
Pilihan terapi tergantung kadar Ca2+ dan [PO43-] pasien. Koreksi dilakukan dengan pemberian phosphate binders. Jenis phosphate binders yang tersedia : - Ca-based phosphate binders. Contoh : kalsium asetat atau kalsium karbonat
3-6 g/hari.
- Non-Ca-nased phosphate binders. Contoh : lanthanum, sevelamer, atau
magnesium
h. Terapi Asidosis metabolik
Koreksi apabila konsentrasi [HCO3-] < 22 mmol/L. Koreksi dilakukan dengan suplemen bikarbonat oral untuk mempertahankan kadar [HCO3-] 22-24 mmol/L. Bikarbonat oral diberikan 3 x 2 tablet (325-2000 mg) setiap harinya.
Rumus koreksi bikarbonat = 0,3 x BB (Kg) x {[ HCO3-] target – {[HCO3-] awal} Penanganan secara farmakologi pada keadaan asidosis metabolik dapat diberikan natrium sitrat, kalium sitrat, kalium bikarbonat, dan natrium bikarbonat (Dipiro et al., 2015).
i. Hiperkalemi
Hiperkalemia dapat diobati dengan pemberian glukosa dan insulin yang akan memasukkan K+ dari ekstrasel ke dalam intrasel sehingga kadar K+ di serum akan turun, atau dengan pemberian kalsium glukonat 10% intravena dengan hati-hati (Price and Wilson, 2005). Insulin regular diberikan 10 unit dan dengan 50 ml cairan D50 jika gula darah pasien <250 (Kasper et al., 2016).
j. Modifikasi gaya hidup
Indeks masa tubuh ideal (20-22,9 Kg/m2), dilakukan pengaturan berat badan dan olahraga 30 menit minimal 3 hari dalam seminggu, serta berhenti merokok. k. Edukasi
Pasien mengerti tentang penyakit ginjal kronik, faktor progresivitas, pilihan modalitas terapi pengganti ginjal
l. Anemia
Lakukan pemeriksaan untuk menghilangakan anemia defisiensi besi. Terapi eritropoetin (EPO) apabila Hb ≤ 10 g/dL dan Ht ≤ 30 % (target Hb 10-12 g/dL, Ht > 30%). Dosis penggunaan EPO.
- Fase koreksi : 2000-4000 IU subkutan. 2-3 kali/minggu, selama 4 minggu. Target Hb naik 1-2 g/dL atau Ht naik 2-4% dalam 4 minggu.
- Apabila target belum tercapai dosis EPO dinaikkan 50%
- Apabila Hb naik >2,5 g/dL atau hematokrit naik >8% dalam 4 minggu, dosis diturunkan sebanyak 25%.
Terapi anemia dengan pemberian eritropoietin menghasilkan outcome yang bagus, namun harga epoetin yang relatif mahal, sehingga banyak dipilih terapi dengan transfusi darah (Anita M, 2013). Transfusi darah merupakan rangkaian proses pemindahan darah dari seorang donor kepada resipien dengan tujuan memperbaiki atau meningkatkan volume, kemampuan oksigenasi, hemostasis fungsi lekosit, meskipun resiko dari transfusi darah adalah penularan penyakit seperti hepatitis, HIV/AIDS, dan juga reaksi alergi, namun penggunaan transfusi
darah sangat efektif untuk menaikkan kadar hemoglobin (KDOQI, 2012).Transfusi darah dengan menggunakan komponen Transfusi Packed Red
Cells (PRC) ditunjukkan untuk mencapai peningkatan yang cepat dalam pasokan
oksigen ke jaringan, apabila kepekatan Hb rendah atau kemampuan membawa oksigen berkurang dengan demikian mekanisme kompensasi fisiologis tidak memadai. Pemberian transfusi darah untuk menaikkan tingkat Hb sebanyak 1 gr/dL diperlukan PRC 4 mL/ kgBB atau satu unit untuk menaikkan kadar hematokrit 3%. Setiap unit PRC berisi 180–200 mL yang diambil dari 450 mL darah lengkap (Indayanie & Rachmawati, 2015).
Pada penyakit ginjal kronik stadium 4 perlu dipersiapkan untuk menjalani terapi pengganti ginjal (TPG) yang umumnya dilaksanakan pada penyakit ginjal kronik stadium 5. Modalitas pada pasien penyakit ginjal kronik dapat berupa hemodialisis (cuci darah), dialisis peritoneal, atau transplantasi ginjal. Pasien perlu dirujuk ke bagian ginjal hipertensi untuk terapi pengganti ginjal (Tanto, 2014).
2.3 Tinjauan Tentang Anemia Pada Penyakit Ginjal Kronik 2.3.1 Definisi anemia pada penyakit ginjal kronik
Anemia merupakan penyakit yang ditandai dengan adanya penurunan hemoglobin atau sel darah merah sehingga menurunkan kapasitas pembawa oksigen darah. WHO mendefiniskan anemia sebagai hemoglobin yang kurang dari 13 g/dl pada pria atau kurang dari 12 g/dl pada wanita (DiPiro et al., 2015). Hemoglobin adalah metaloprotein (protein yang mengandung zat besi) di dalam sel darah merah dan memiliki afinitas (daya gabung) terhadap oksigen membentuk oxihemoglobin di dalam sel darah merah. Oxihemoglobin dibawa dari paru-paru ke jaringan (Pearce E. C., 2009).
Penyebab utama anemia pada penyakit ginjal kronik adalah produksi eritropoietin endogen yang tidak mencukupi, hormon yang bekerja pada diferensiasi dan pematangan prekursor sel darah merah. Faktor lain yang berkontribusi antara lain respons yang terganggu dari sumsum tulang terhadap eritropoietin yang disebabkan oleh racun uremik, peradangan, berkurangnya ketersediaan zat besi untuk erythropoiesis dan peningkatan kadar hepcidin,
kependekan paruh sel darah merah (RBC) atau kekurangan vitamin (vitamin B12 atau asam folat) (Cases et al, 2018). Insidensi anemia meningkat seiring dengan naiknya stadium penyakit ginjal kronik. Anemia pada penyakit ginjal kronik stadium 1 dan 2 kurang dari 10%, pada stadium 3 meningkat menjadi 20-40%, 50-60% pada stadium 4, dan menjadi lebih dari 70% pada stadium 5 (Lankhorst & Wish, 2010).
Secara morfologi anemia dapat diklasifikasikan sebagai berikut (Adewoyin & Ogbenna , 2016):
a. Makrositik
Anemia makrositik ditandai dengan MCV > 95 fL dengan ukuran sel darah merah bertambah besar. Pada anemia makrositik terdapat dua jenis yaitu :
- Anemia megaloblastik disebabkan oleh defisiensi asam folat, vitamin B12, dan penggunaan obat hidroksiurea.
- Anemia non megaloblastik disebabkan oleh anemia aplastic, mieloma, sindrom mielodisplastik, alkohol, kehamilan, neonatal, congenital, dan hipertiroid.
b. Mikrositik
Anemia mikrositik ditandai dengan MCV < 80 fL yang disebabkan oleh defisiensi besi, talasemia, anemia sinderoblastik dan penyakit kronis.
c. Normositik
Anemia nomositik ditandai dengan MCV 80-98 fL dan sel darah merah kurang dari 6 µm. Pada anemia normositik disebabkan oleh kehilangan darah akut, anemia peradangan kronis, dan endokrin.
Gambar 2. 5 Klasifikasi Anemia (BMJ Best Practice, 2019)
2.3.2 Epidemiologi Anemia Pada Penyakit Ginjal Kronik
Anemia merupakan salah satu komplikasi pada penyakit ginjal kronik yang sering terjadi. Anemia terjadi pada 80-90% pasien penyakit ginjal kronik (Senduk, Cindy, Stella Palar, & Linda, 2016). Sebuah penelitian di China menunjukkan bahwa 51,5% pasien dengan penyakit ginjal kronik stadium 1-5 mengalami anemia (Ryu et al., 2017). Di Amerika Serikat 14% penduduk dewasa memiliki riwayat penyakit ginjal kronik pada tahun 2007-2010. Prevalensi anemia dua kali lebih besar pada pasien dengan penyakit ginjal kronik yaitu sebesar 15,4% dibandingkan dengan anemia populasi umum atau pada pasien anemia tanpa penyakit ginjal kronik yaitu sebesar 7,6%. Prevalensi anemia meningkat dengan stadium gagal ginjal kronik, dari 8,4% pada tahap 1 sampai 53,4% pada tahap 5 (Stauffer & Fan, 2014)
2.3.3 Etiologi anemia pada penyakit ginjal kronik
Anemia disebabkan terutama oleh defisiensi Erythropoietic Stimulating
Factors (ESF). Eritropoietin mempengaruhi produksi eritrosit dengan merangsang
proliferasi, diferensiasi dan maturasi prekursor eritroid. Keadaan anemia terjadi karena defisiensi eritropoetin yang dihasilkan oleh sel peritubular sebagai respon hipoksia lokal akibat pengurangan parenkim ginjal fungsional. Respon tubuh yang normal terhadap keadaan anemia adalah merangsang fibroblast peritubular ginjal untuk meningkatkan produksi EPO, yang mana EPO dapat meningkat lebih dari
100 kali dari nilai normal bila hematokrit dibawah 20%. Pada pasien penyakit ginjal kronik, respon ini terganggu sehingga terjadi anemia dengan konsentrasi EPO yang rendah, dimana hal ini dikaitkan dengan defisiensi eritropoietin pada penyakit ginjal kronik (Hidayat, Rahmad, Azmi, & Pertiwi, 2016). Faktor lain yang dapat menyebabkan anemia pada pasien penyakit ginjal kronik ialah inflamasi, akumulasi racun uremik, defisiensi zat besi, dan defisiensi asam folat (Hassan, 2015).
2.3.4 Patofisiologi Anemia Pada Penyakit Ginjal Kronik
Penyebab utama terjadi anemia pada pasien penyakit ginjal kronik adalah defisiensi produksi eritropoietin (EPO) yang dapat meningkatkan risiko kematian, uremia penghambat eritropoiesis, pemendekan umur eritrosit, gangguan homeostasis zat besi. Antagonis EPO yaitu sitokin proinflamasi bekerja dengan menghambat sel-sel progenitor eritroid dan menghambat metabolisme besi. Penyebab resistensi EPO adalah peradangan maupun neocytolysis. Beberapa mekanisme patofisiologi mendasari kondisi ini, termasuk terbatasnya ketersediaan besi untuk eritropoiesis, gangguan proliferasi sel prekursor eritroid, penurunan EPO dan reseptor EPO, dan terganggunya sinyal transduksi EPO (hankin et al., 2010). Selain itu juga terdapat Beberapa faktor yang berkontribusi terhadap perkembangan anemia pada penderita penyakit ginjal seperti kekurangan zat besi dan kehilangan darah akibat uji laboratorium. Hemodialisis juga berkontribusi terhadap perkembangan anemia pada pasien penyakit ginjal kronik (Schonder et
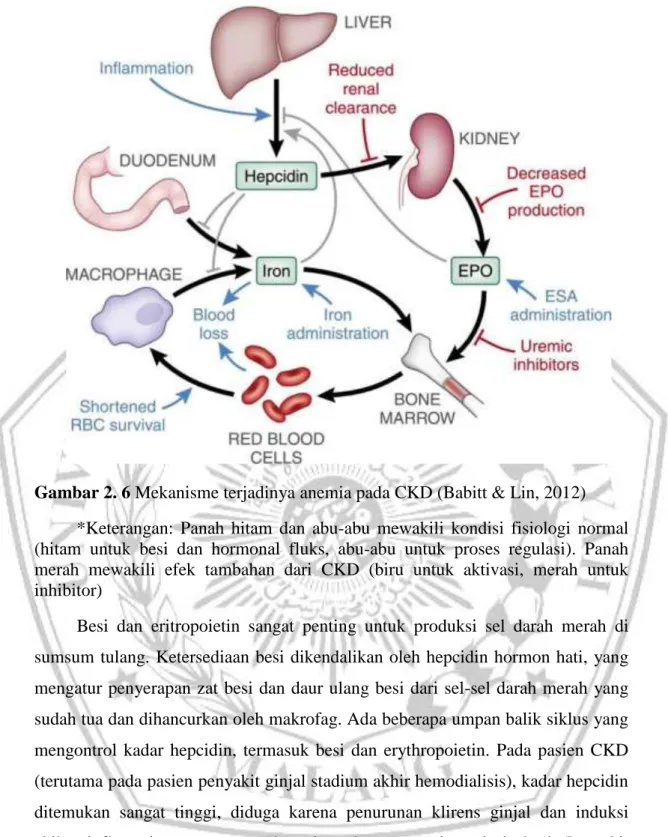
Gambar 2. 6 Mekanisme terjadinya anemia pada CKD (Babitt & Lin, 2012)
*Keterangan: Panah hitam dan abu-abu mewakili kondisi fisiologi normal (hitam untuk besi dan hormonal fluks, abu-abu untuk proses regulasi). Panah merah mewakili efek tambahan dari CKD (biru untuk aktivasi, merah untuk inhibitor)
Besi dan eritropoietin sangat penting untuk produksi sel darah merah di sumsum tulang. Ketersediaan besi dikendalikan oleh hepcidin hormon hati, yang mengatur penyerapan zat besi dan daur ulang besi dari sel-sel darah merah yang sudah tua dan dihancurkan oleh makrofag. Ada beberapa umpan balik siklus yang mengontrol kadar hepcidin, termasuk besi dan erythropoietin. Pada pasien CKD (terutama pada pasien penyakit ginjal stadium akhir hemodialisis), kadar hepcidin ditemukan sangat tinggi, diduga karena penurunan klirens ginjal dan induksi akibat inflamasi, yang mengarah pada terbatasnya eritropoiesis besi. Penyakit ginjal kronik juga menghambat produksi EPO diginjal, dan juga dapat menyebabkan inhibitor sirkulasi uremik-diinduksi eritropoiesis) memendeknya umur sel darah merah, dan kehilangan darah (Babitt & Lin, 2012).
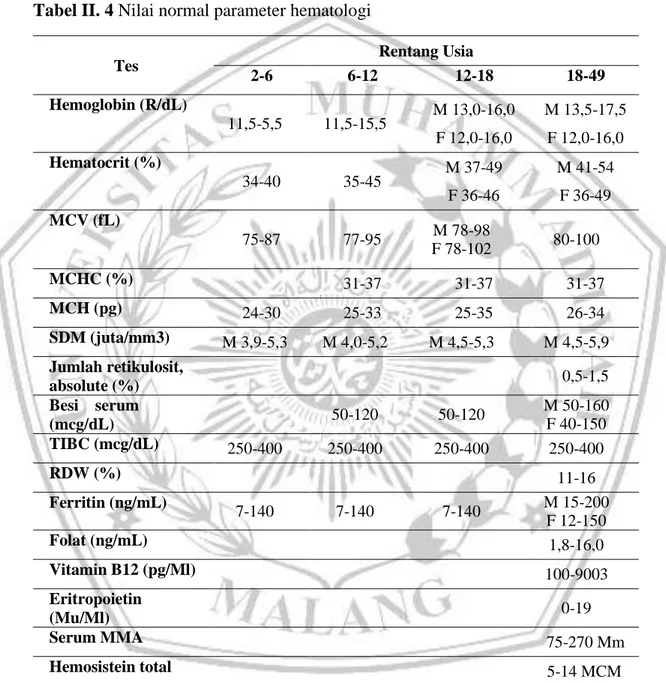
2.3.5 Data Lab Dan Data Penunjang Pasien Dengan Anemia Pada CKD Anemia pada penyakit ginjal kronik dapat dijadikan diagnosis setelah mengeksklusikan adanya defisiensi besi dan kelainan eritrosit lainnya. Evaluasi terhadap anemia dimulai saat kadar hemoglobin ≤ 10% atau hematokrit ≤ 30% (Lubis & Siregar , 2016).
Tabel II. 4 Nilai normal parameter hematologi
Tes Rentang Usia
2-6 6-12 12-18 18-49 Hemoglobin (R/dL) 11,5-5,5 11,5-15,5 M 13,0-16,0 F 12,0-16,0 M 13,5-17,5 F 12,0-16,0 Hematocrit (%) 34-40 35-45 M 37-49 F 36-46 M 41-54 F 36-49 MCV (fL) 75-87 77-95 M 78-98 F 78-102 80-100 MCHC (%) 31-37 31-37 31-37 MCH (pg) 24-30 25-33 25-35 26-34 SDM (juta/mm3) M 3,9-5,3 M 4,0-5,2 M 4,5-5,3 M 4,5-5,9 Jumlah retikulosit, absolute (%) 0,5-1,5 Besi serum (mcg/dL) 50-120 50-120 M 50-160 F 40-150 TIBC (mcg/dL) 250-400 250-400 250-400 250-400 RDW (%) 11-16 Ferritin (ng/mL) 7-140 7-140 7-140 M 15-200 F 12-150 Folat (ng/mL) 1,8-16,0 Vitamin B12 (pg/Ml) 100-9003 Eritropoietin (Mu/Ml) 0-19 Serum MMA 75-270 Mm Hemosistein total 5-14 MCM
*Keterangan : F famale; M male; MCHC, mean cospuscular; MCH, mean corpuscular hemoglobin; MCV, mean corpuscular volume; MMA, methylmalonic acid; RDW, red blood cell distribution; TIBC, total iron biding capacity (Sukandar dkk, 2009).
2.3.6 Terapi Anemia Pada CKD 2.3.6.1 Asam folat Indikasi
Anemia megaloblastik disebabkan oleh defisiensi asam folat (Sukandar et
al., 2013). Asam folat berfungsi dalam pemulihan dan pemeliharaan
hematopoiesis normal pada pasien penyakit ginjal kronik (Alvionita et al., 2016). Kontraindikasi
Anemia perniosiosa dan anemia megaloblastik lainya dimana vitamin B12 tidak cukup (tidak efektif) (Sukandar et al., 2013).
Mekanisme kerja
Folat eksogen dibutuhkan untuk sintesis nukleoprotein dan pemeliharaan eritropoiesis normal. Asam folat menstimulasi sel darah merah, sel darah putih, dan platelet pada anemia megaloblastik (Sukandar et al., 2013).
Sediaan dan dosis
Di indonesia sediaan asam folat yang beredar adalah asam folat (Generik) tablet 1 mg (Sukandar et al., 2013). Pemberian obat pada pasien anemia defisiensi asam folat cukup dengan pemberian terapi asam folat 1 mg perhari selama 4 bulan, kecuali etiologinya tidak diketahui (Dipiro et al., 2015).
Efek samping
Efek samping yang umum terjadi adalah perubahan pola tidur, sulit berkonsentrasi, iritabilita, aktivitas berlebih, depresi mental, anoreksi, mual-muntah, distensi abnormal, dan flatulensi (Sukandar et al., 2013).
2.3.6.2 Terapi Besi Indikasi
Terapi besi digunakan sebagai pencegahan atau pengobatan anemia pada defisiensi besi. Hal ini bermanifestasi sebagai anemia hipokromik mikrositik ketika volume sel rerata eritrosit (MCV) dan konsentrasi rerata hemoglobin (MCHC) rendah yaitu MCV <80 femtoliter dan MCHC <30% (Masters et al.,, 2013). Pemberian zat besi dapat menghasilkan peningkatan kadar Hb (bahkan tanpa adanya bukti kekurangan zat besi) dan, pada beberapa pasien memungkinkan untuk mencapai target kadar Hb (Cases et al., 2018).
Kontraindikasi
Hemakromatosis, hemosidorosis, anemia hemolitik, reaksi hipersensitivitas (Sukandar et al., 2013).
Mekanisme kerja
Besi membentuk inti dari cincin hem besi-porfirin bersama dengan rantai globin membentuk hemoglobin dan mengikat oksigen secara reversibel merupakan mekanisme penting untuk menyalurkan oksigen dari paru ke jaringan lain. Tanpa adanya besi yang cukup, maka akan membentuk eritrosit kecil dengan hemoglobin yang kurang memadai sehungga akan menimbulkan anemia hipokromik mikrositik. Hem yang mengandung besi juga merupakan komponen penting pada mioglobin, sitokrom, dan protein lain dengan beragam fungsi biologis (Masters et al., 2013).
Sediaan dan dosis
Di indonesia sediaan besi yang beredar adalah Ferro Sulfat (Generik) tablet 200 mg, 300 mg; sirup 150 mg/5 ml, Ferro Fumarat (Generik) tablet 200 mg, 300 mg; kaplet 200 mg, Ferro Glukonat (Generik) 300 mg (Sukandar et al., 2013). Untuk mengatasi defisisensi besi dibutuhkan sekitar 200-400 mg selama kurang lebih 3-6 bulan (Syarif et al, 2012)
Efek samping
Individu memiliki keseimbangan besi normal tidak boleh mengkonsumsi besi secara kronis. Overdosis produk yang mengandung besi menyebabkan keracuanan fatal pada anak-anak berumur kurang dari 6 tahun. Kehamilan : Kategori A (Sukandar et al., 2013).
2.3.6.3 Vitamin B12 Indikasi
Defisiensi vitamin B12 karena sindrome malabsorbsi seperti pada anemia pernisiosa. Peningkatan kebutuhan vitamin B12 seperti pada saat kehamilan, tirotoksikosis, anemia hemolitik, pendarahan, dan penyakit hati dan ginjal ((Sukandar et al., 2013).
Kontraindikasi
Hipersensitivitas terhadap kobal, vitamin B12, atau komponen pada produk (Sukandar et al., 2013).
Mekanisme kerja
Vitamin B12 penting sebagai pertumbuhan, reproduksi sel, hemotopoisis, sintesis nukleoprotein dan mielin. Vitamin B12 dalam membentuk sel darah merah melalui aktivitas koenzim asam folat (Sukandar et al., 2013). Vitamin B12 diabsorbsi hanya bila membentuk kompleks dengan faktor intrintik, suatu glikoprotein yang disekresi oleh sel parietal mukosa lambung kemudian vitamin ditraspor dalam keadaan terikat dengan transkobalamin II (suatu glikoprotein plasma) (Neal, 2006)
Sediaan dan dosis
sediaan yang beredar Sianokobalamin (Generik) Tablet 25 mcg, 50 mcg; cairan injeksi 500 mcg/mL, 1000 mcg/mL (Sukandar et al., 2013). dosis yang dibutuhkan selama 10 hari adalah 1-10 µg sehari. Pada awal terapi diberikan dosis 100 µg secara paranteral selama 5-10 hari. Untuk terapi penunjang diberikan dosis pemeliharaan 100-200 µg. Pemberian dosis pemeliharaan setiap bulan ini penting sebab retensi vitamin B12 terbatas, walaupun diberikan dosis sampai 1000 µg (Syarif dkk, 2007).
Efek samping
Pemberian secara parenteral menyebabkan edema pulmonari, gagal jantung kongestiv, trombosis vaskuler perifer, rasa gatal, shock anafilaktik, perasaan bengkak pada seluruh tubuh, diare ringan, atropi saraf optik (Sukandar et al., 2013).
2.3.6.4 Eritropoetin (EPO) Indikasi
Eritropoetin sebagai stimulasi eritropoiesis (erythropoiesis-stimulating
agent, ESA) dan pengobatan anemia akibat penyakit ginjal kronik (Masters et al.,
2013).
Kontraindikasi
Hipertensi tidak terkontrol (Sukandar et al., 2013) Mekanisme kerja
Eritropoietin berinteraksi dengan reseptor eritropoietin di progenitor sel darah merah sehingga menstimulasi proliferasi dan diferensiasi eritroid. Reseptor eritropoietin berperan dalam pengaktifan faktor transkripsi dan fosforilasi protein
untuk mengatur fungsi sel. Eritropoietin juga menginduksi pelepasan retikulosit dari sumsum tulang (Masters et al., 2013).
Sediaan dan dosis
Sediaan yang ada di indonesia ialah Eprex (Janssen Indonesia) injeksi, epoetin alfa 2000 UI/ml, vial 0.5 ml (1000UI), pre-filled syringe, vial 1 ml (2000UI); 4000 UI/ml (Sukandar et al., 2013). Dosis eritropoietin yang dapat diberikan ialah 50-150 IU/kg secara intravena atau subkutan sebanyak tiga kali seminggu (Syarif et al., 2012).
Efek samping
Hipertensi yang krisis bersamaan tanda tampak ensefalopati serta kejang tonik-klonik, terdapat gejala seperti influenza (Sukandar et al., 2013)..
2.3.6.5 PRC (Packed Red Cell) Indikasi
Tujuan transfusi adalah restorasi oksigenasi jaringan yang terganggu oleh hilangnya hemoglobin dan daya dukung oksigen. Transfusi harus mencerminkan penerapan terapi yang menargetkan sasaran yang dapat diidentifikasi secara fisiologis dan dapat dicapai (Kaplan L, 2015).
Kontraindikasi
Anemia kronik, gagal jantung tahap awal (PERMENKES, 2015). Dosis
Menurut Mangku (2017) Transfusi tidak dilakukan bila kadar Hb masih >10 gr/dL. Transfusi PRC diindikasikan bila kadar Hb <7 gr/dL atau hematokrit <21% dan dipertahankan pada rentang 7-9 gr/dL. Pemberian transfusi darah untuk menaikkan tingkat Hb sebanyak 1 gr/dL diperlukan PRC 4 mL/ kgBB atau satu unit untuk menaikkan kadar hematokrit 3%. Setiap unit PRC berisi 180–200 mL yang diambil dari 450 mL darah lengkap (Indayanie & Rachmawati, 2015).
Efek samping
Efek yang umun terjadi adalah reaksi demam, diikuti oleh kelebihan sirkulasi terkait transfusi, reaksi alergi, infeksi virus hepatitis C serta hepatitis B, infeksi HIV/AIDS, dan hemolisis (Lotterman, 2018).
Tabel II. 5 terapi pengobatan anemia (Stratton, Yam, Gohil, Remigio, & Tsu, 2014).
2.4 Tinjauan Transfusi Darah 2.4.1 Whole blood (darah lengkap)
Whole blood atau darah lengkap mengandung plasma, eritrosit, trombosit,
leukosit dan antikoagulan. Whole blood berfungsi sebangai pengganti sel darah merah pada pendarahan akut/masif yang disertai hipovolemia, transfusi tukar dan dapat digunakan pada pasien yang membutuhkan transfusi PRC tapi di tempat tersebut tidak tersedia PRC. Satu unit whole blood sebanyak 450 ml dapat meningkatkan kadar Hb sekitar 1 g/dL atau hematokrit 3-4 % (PERMENKES, 2015). Diberikan pada orang dewasa apabila kehilangan darah lebih dari 15-20% bolume darah dan pada bayi lebih dari 10% volume darah. Kontraindikasi pada
whole blood adalah pasien anemia kronis norvolemik atau pasien yang hanya
membutuhkan sel darah merah saja (kaur, 2011). 2.4.2 PRC (packed red cell)
PRC mungkin mengandung leukosit dan trombosit tergantung metode sentrifugasi. Satu unit PRC dapat meningkatkan kadar Hb sekitar 1 g/dL atau hematokrit sekitar 3 %. Transfusi PRC di indikasikan pada kadar Hb <7 g/dL terutama pada anemia akut. (PERMENKES, 2015). Setiap unit PRC berisi 180–
200 mL yang diambil dari 450 mL darah lengkap (Indayanie & Rachmawati, 2015).
2.4.3 FFP ( fresh frozen plasma)
Plasma diberikan untuk mengganti defisiensi Hemofilia B dan faktor inhibitor koagulasi baik yang didapat atau bawaan bila tidak tersedia konsentrat faktor spesifik atau kombinasi serta ‐ Penurunan faktor pembekuan karena pemberian transfusi dalam volume besar. FFP setelah transfusi dapat meningkatkan faktor koagulasi sebesar 20% segera. Dosis inisial diberikan 15 ml/kg BB (4-6 kantong untuk pasien dewasa) (PERMENKES, 2015). Satu unit FPP memiliki volume 200-250 ml dan setiap unit mengandung satu unit faktor pembekuan (mc culloug).
2.5 Tinjauan Tentang Packed Red Cell (PRC) 2.5.1 Pengertian PRC
Packed red cell atau sel darah merah pekat merupakan komponen yang
terdiri dari eritrosit yang dipekatkan dengan cara memisahkan komponen yang lain sehingga mencapai hematokrit 65-70%, yang berarti menghilangnya 125-150 ml plasma dari satu unitnya. Setiap unit PRC mempunyai volume kira-kira 128-240 mL, tergantung pada volume kadar Hb donor dan proses separasi komponen awal. Volume darah tersebut, diperkirakan mengandung plasma 50 mL (20-150 mL) (Alimoenthe, 2011).
2.5.2 Kandungan PRC
PRC mungkin mengandung sejumlah besar leukosit dan trombosit tergantung metode sentrifugasi (PERMENKES, 2015). Sel darah merah pekat berisi eritrosit,trombosit,lekosit dan sedikit plasma. Sel darah merah ini didapat dengan memisahkan sebagian besar plasma dari darah lengkap, sehingga diperoleh sel darah merah dengan nilai hematokrit 60 –70 %. Volume diperkirakan 150-400 ml tergantung besarnya kantung darah yang dicapai, dengan massa sel darah merah 100- 200 ml. Sel darah merah pekat ini berguna untuk meningkatkan jumlah sel darah merah pada pasien yang menunjukkan gejala anemia, yang hanya memerlukan massa sel darah merah pembawa oksigen saja (Fuada et al., 2016).
2.5.3 Mekanisme Kerja
Mengembalikan volume intravaskular pada perdarahan akut aktif, meskipun tidak harus digunakan semata-mata untuk tersebut. Meningkatkan fungsi trombosit pada pasien dengan perdarahan uremik (Medscape).
2.5.4 Syarat Trasfusi
- Transfusi sel darah merah hampir selalu diindikasikan pada kadar Hemoglobin (Hb) <7 g/dL terutama pada anemia akut. Transfusi dapat ditunda jika pasien asimptomatik dan/atau penyakitnya memiliki terapi spesifik lain, maka batas kadar Hb yang lebih rendah dapat diterima.
- Transfusi sel darah merah dapat dilakukan pada kadar Hb 7-10 g/dL apabila ditemukan hipoksia atau hipoksemia yang bermakna secara klinis dan laboratorium.
- Transfusi tidak dilakukan bila kadar Hb ≥ 10 g/dl, kecuali bila ada indikasi tertentu, misalnya penyakit yang membutuhkan kapasitas transport oksigen lebih tinggi (PERMENKES, 2015).
2.5.5 Proses Pembuatan PRC
Berdasarkan permenkes nomor 91 tahin 2015 tentang standar pelayanan transfusi darah, dari darah lengkap dilakukan sentrifugasi dan plasma dibuang. PRC bermanfaat untuk mengurangi volume transfusi, memungkinkan transfusi cocok serasi tidak identik ABO pada keadaan darurat (seperti PRC : golongan darah O). Sediaan sel darah merah yang terbentuk tetap memiliki semua kapasitas mengangkut oksigen semula tanpa banyak plasma yang mengencerkan efek teurapetiknya. Hal ini terutama penting untuk pasien dengan anemia kronis, gagal jantung kongestif atau orang lain yang mengalami kesulitan mengatur volume darahnya. Sel darah merah lebih efektif dibandingkan sel darah merah lengkap dalam menyediakan kapasitas mengangkut oksigen dan meningkatkan hematokrit pasien. dan disimpan pada suhu 2-6°C (Permenkes, 2018). Pencucian PRC dibagi dua cara , yaitu :
a. Cara manual :
- Menggunakan kantong cuci ( washingbag )
- Tambahkan NaCl 0.9 % ke dalam kantong darah yang akan dicuci sampai penuh, melalui slang 1
- Putar 1500 xG 30 menit atau 4850 xG 4°C 3 menit - Buang supernatan melalui slang 2
- Ulangi prosedur sampai 3 kali melalui slang 3 , 4, dan seterusnya - Tinggalkan supernatan sampaiHt 70 %
b. Dengan mesin :
- masukkan PRC kedalam mangkok khusus, putar - alirkan NaCl 0.9 % secara terus menerus.
- supernatan dibuang secara kontinyu.
- PRC yang telah dicuci dipindahkan ke kantong darah dengan Ht 70 %.
Gambar 0.1 Proses pemisahan PRC dan plasma (KEMENKES, 2018)
2.5.6 Bentuk Sediaan Dan Dosis PRC Sediaan
Packed Red Cell (PRC)
Dosis
- Pada bayi prematur, transfusi PRC diindikasikan apaapabila kadar Hb < 10.0 g/dL untuk bayi yang tidak membutuhkan oksigen.
- Dosis yang digunakan untuk transfusi PRC pada anak adalah 10-15 mL/kgBB/hari apabila Hb >6,0 g/dL, sedangkan pada Hb <5,0 g/dL, transfusi PRC dapat dilakukan dengan dosis 5 mL/kgBB dalam 1 jam pertama. Pada keadaan darurat sisa darah yang masih ada pada kantong dihabiskan dalam 2-3 jam selanjutnya, asalkan total darah yang diberikan tidak melebihi 10-15 mL/kgBB/hari.
- Dosis transfusi PRC pada neonatus 20 mL/ kgBB, dan disarankan untuk menggunakan kantong pediatrik dengan kapasitas ±50 mL/kantong. Pada anak, pemberian PRC 4 mL/kgBB dapat meningkatkan kadar Hb sekitar 1 g/dL (Wahidiyat & Adnani, 2016).
- Transfusi diberikan secara bertahap untuk menghindari bahaya overhidrasi, hiperkatabolik (asidosis) dan hiperkalemia (KPCDI, 2016).
Rumus yang digunakan untuk menentukan jumlah darah yang dibutuhkan agar Hb darah pada pasien meningkat (Wahidiyat & Adnani, 2016)
Volume PRC = DHb x BB x 4
Keterangan
DHb : Target Hb – Hb saat ini BB : berat badan (Kg)
2.5.7 Efek Samping PRC
PRC dapat meningkatkan pengiriman oksigen, massa sel, dan mengatasi gejala anemia. Tetapi, transfusi darah dapat menyebabkan kelebihan cairan, demam, reaksi, imunomodulasi, disfungsi beberapa organ, hipotermia, dan koagulopati karena PRC memperkenalkan antigen asing ke pasien, dan respons inang bervariasi yaitu modifikasi pada sel T intrinsik, respons limfosit, fungsi sel pembunuh alami, produksi sitokin, dan fungsi fagosit. Efek ini dikenal dengan imunomodulasi transfusi, yang mungkin terkait dengan peningkatan efek samping transfusi (Long & Koyfman, 2016).