PERSIAPAN PERIOPERATIF
PADA PASIEN GAWAT DARURAT
Dzulfikar DLH
Maret 2010
Departemen Ilmu Kesehatan Anak
Fakultas Kedokteran Universitas Padjadjaran
Rumah Sakit Dr Hasan Sadikin
Bandung
Kepala Departemen Ilmu Kesehatan Anak/ FKUP dr. Hasan Sadikin Bandung,
DAFTAR ISI
I. Pendahuluan
II. Tahapan yang Perlu Dilakukan Perioperatif
III. Pemeriksaan Penunjang Sebelum Operasi
IV. Premedikasi
V. Persiapan Perioperatif Lain
VI. Persiapan Perioperatif pada Anak dengan Keadaan Khusus
VII. Kesimpulan
DAFTAR PUSTAKA
1
1
5
9
9
10
Persiapan Perioperatif pada Pasien Gawat Darurat
I. Pendahuluan
Anak-anak sangat berbeda dengan orang dewasa dalam berbagai hal. Perbedaan yang ada
meliputi perbedaan anatomi dan fisiologis tubuh. Penilaian perioperatif seorang anak yang
akan menghadapi operasi tentunya membutuhkan perhatian khusus meliputi pemahaman
menyeluruh terhadap struktur anatomi dan fungsi fisiologis normal seorang anak, pengaruh
perjalanan penyakit terhadap kondisi fisik anak serta persiapan obat-obatan dan tindakan
perioperatif yang harus dilakukan untuk mempersiapkan kondisi anak seoptimal mungkin
dalam menjalani operasi.1,2
Berdasarkan hal ini, jelas terlihat bahwa penilaian perioperatif pada pasien anak
memiliki peran yang sangat penting dalam keberhasilan suatu tindakan operasi. Penilaian
yang optimal akan memaksimalkan manfaat dan meminimalkan risiko dari suatu operasi
serta menjadi dasar untuktatalaksana post operatif yang memuaskan. Keberhasilan operasi
tentunya akan mengurangi morbiditas, meningkatkan kualitas dan harapan hidup seorang
anak khususnya dan meningkatkan taraf kesehatan pada umumnya. Dapat terlihat bahwa
sesuatu yang tampaknya sederhana ternyata merupakan hal yang sangat bernilai terlebih
lagi untuk keselamatan seorang pasien, dalam hal ini anak-anak.1,2
Dalam referat ini akan dibahas mengenai tahapan yang perlu dilakukan sebelum
operasi dan tujuan dilakukannya termasuk pemeriksaan penunjang sebelum operasi.
II. Tahapan yang Perlu Dilakukan Perioperatif
Supaya tindakan operasi yang dilakukan dapat optimal baik pada saat dilakukannya
operasi maupun saat post operatif dibutuhkan penilaian yang teliti mengenai kondisi pasien
sebelumnya. Tahapan yang perlu dilakukan dalam persiapan perioperatif meliputi
anamnesis, pemeriksaan fisik, pemeriksaan penunjang dan penjelasan mengenai prosedur
anestesi yang akan dilakukan berikut manfaat dan resikonya (informed consent).
Pembinaan hubungan baik dengan anak dan orangtuanya juga dilakukan saat kunjungan
perioperatif.1-5
Anamnesis
Keluhan utama merupakan alasan yang menyebabkan seorang anak dibawa oleh
utama serta keluhan dan gejala yang menyertainya harus digali seteliti mungkin. Riwayat
penyakit sekarang dan riwayat penyakit dahulu berguna untuk mengetahui hal-hal yang
dapat mengakibatlkan ketidakberhasilan operasi. Riwayat operasi sebelumnya dan
pemberian obat yang berhubungan dengan keluhan utama dicatat. Kondisi lain seperti
terdapat dyspnea, riwayat sianosis, edema, perdarahan yang sulit berhenti, dan riwayat
alergi harus ditanyakan. Obat yang sedang digunakan juga harus diketahui jenis, dosis dan
jadwal pemberiannya. Riwayat persalinan, riwayat imunisasi, asupan nutrisi serta
pertumbuhan dan perkembangan sebaiknya diperhatikan.2-5
Riwayat penyakit dan silsilah keluarga (family tree) berguna pada penyakit-penyakit
kongenital, genetik atau keganasan. Riwayat sosial terutama berperan pada kondisi tempat
tinggal dan lingkungan serta perkembangan sosial dan akademik seorang anak.3-5
Pemeriksaan Fisis
Tujuan pemeriksaan fisis adalah untuk identifikasi bagian mana yang akan menjalani
operasi dan menyakinkan bahwa sistim organ yang lain dalam keadaan sehat. Pemeriksaan
pasien anak harus disesuaikan dengan keadaan setiap anak.2
Kontrol infeksi dimulai dengan mencuci tangan sebelum dan sesudah pemeriksaan,
selain meyakinkan orang tua bahwa kebersihan merupakan hal penting. Pada anak yang
lebih tua dan kooperatif, pemeriksaan dapat sesuai dengan urutan rutin. Pada bayi dapat
diposisikan pada meja pemeriksaan. Pemeriksaan dilakukan dengan orang tua pasien
berada di samping anak untuk menenangkannya. Pakaian pasien dilepaskan secara
menyeluruh supaya pemeriksaan dapat berlangsung seteliti mungkin.1-5
Kulit dan Integumen
Lesi atau benjolan didefinisikan sesuai dengan ukuran, bentuk, konsistensi dan mobilitas.
Kemerahan (rash) merupakan indikasi proses infeksi atau vaskulitis. Skar dari operasi
sebelumnya juga harus dicari. Selulitis dapat timbul setelah trauma seperti laserasi, benda
asing atau luka operasi. Abses diindikasikan dengan eritema, indurasi dan fluktuasi. Pada
kasus penganiayaan, dapat ditemukan memar dan bekas luka bakar.2
Nodus Limfatikus
Limfadenopati dapat terjadi pada berbagai lokasi dan sering melibatkan daerah servikal,
aksiler, epitroklear atau inguinal dan umumnya disebabkan oleh infeksi sehingga sumber
protozoa. Pembesaran kelenjar getah bening juga dapat merupakan tanda metastasis atau
keganasan seperti leukemia limfoblastik akut (ALL), penyakit Hodgkin dan limfoma non
Hodgkin.2
Kepala, Telinga, Mata, Hidung dan Tenggorokan
Perhatikan ukuran dan bentuk kepala. Anak-anak dengan fusi abnormal dari sutura
koronaria biasanya tidak normosefalik. Makrosefali atau mikrosefali dapat merupakan
petunjuk adanya proses intrakranial. Sklera ikterik menunjukkan disfungsi hati atau
kandung empedu dan salurannya. Otitis media juga mudah timbul pada anak-anak. Infeksi
jalan napas atas sering terjadi dan ditandai dengan orofaring yang eritematus atau
inflamasi turbin nasal disertai rinorea. Pemeriksaan gigi geligi juga penting pada
anak-anak yang akan dioperasi.2-5
Dinding Dada dan Paru-paru
Deformitas bentuk toraks seperti pektus ekskavatum atau pektus karinatum. Berat
ringannya deformitas tersebut menentukan kemungkinan adanya gangguan pada fungsi
jantung dan paru-paru. Selain itu identifikasi massa di daerah dada (payudara) juga
dilakukan terutama pada anak perempuan.2
Bising inosen yang dapat ditemukan pada anak tidak bersifat patologis akan tetapi
sering disalahtafsirkan sebagai bising organik sehingga pasien dilakukan pemeriksaan
khusus yang tidak perlu. Bising inosen dapat terdengar dari masa neonatus sampai dewasa
muda tetapi paling sering terdengar pada usia 3-7 tahun. Beberapa karakteristik dari inosen
murmur adalah terdengar pada fase sistolik kecuali dengung vena yang mirip bising
kontinu, berupa bising ejeksi sistolik pendek, intensitas rendah dan tidak melebihi derajat
3/6, mungkin melemah bila pasien duduk dan mengeras bila terjadi takikardia akibat
demam, latihan atau ansietas, serta tidak disertai dengan kelainan struktural jantung dan
pembuluh darah besar. Dengan memperhatikan karakteristik tersebut umumnya bising
inosen dapat dipastikan dengan pemeriksaan fisis tanpa pemeriksaan penunjang.6
Pemeriksaan paru-paru harus dilakukan dengan teliti. Suara napas harus bersih dan
identik di antara ke dua paru. Proses pada paru-paru dapat ditandai adanya bunyi napas
Abdomen dan Inguinal
Pemeriksaan abdomen harus dilakukan secara sistimatis dan lembut. Pertama-tama
perhatikan abdomen anak secara menyeluruh, identifikasi bekas luka, lokasi dan
panjangnya serta bentuk abdomen. Abdomen skafoid dapat merupakan tanda hernia
diafragmatika tetapi normal pada anak yang kurus. Obstruksi usus, massa abdomen atau
asites dapat menyebabkan distensi abdomen.2
Selanjutnya mendengarkan suara bising usus. Tidak adanya bising usus mungkin
menandakan peritonitis sedangkan suara bising usus yang tinggi menandakan obstruksi
usus. Perabaan dapat dilakukan mulai dari daerah yang tidak sakit dan terakhir baru di
daerah yang sakit. Rasa lunak difus dapat merupakan tanda peritonitis. Perhatikan apakah
nyerinya bersifat superfisial, muskuloskeletal atau viseral.2
Tanda peritoneal seperti rebound dan guarding harus dievaluasi dengan lembut.
Ekspresi wajah dan tingkah laku anak merupakan indikator nyeri yang lebih dapat
dipercaya dibandingkan verbal. Perabaan dapat memberikan informasi mengenai ukuran,
bentuk dan konsistensi massa abdomen.2-5
Pemeriksaan daerah inguinal dilakukan terutama pada hernia atau hidrokel. Valsava
maneuverdapat dilakukan bila hernia tidak tampak.2-5
Genitalia
Pemeriksaan genitalia anak laki-laki sangat penting pada kasus-kasus seperti hidrokel dan
undesensus testis. Teknik transiluminasi dapat berguna untuk visualisasi pada pembesaran
skrotum tetapi bukan untuk memastikan diagnosis terutama pada bayi. Pemeriksaan
meliputi ukuran, bentuk dan karakter cairan di dalam skrotum.2
Pemeriksaan genitalia pada anak perempuan meliputi fusi labia, himen imperforatus
dan perdarahan vagina atau perineal. Penganiayaan anak harus dicurigai bila terdapat
robekan atau laserasi pada daerah kemaluan ataupun bila didapatkan cairan keluar dari
kemaluan yang menandakan kemungkinan infeksi atau penyakit seksual.2
Rektum
Pemeriksaan colok dubur merupakan hal yang traumatik bagi seorang anak dan sebelum
pemeriksaan, orang tua harus mendapatkan penjelasan yang akurat.2
Tindakan pertama adalah dengan menemukan apakah terdapat fisura, fistula atau lesi
lain yang dapat terlihat dengan membuka muara anus. Selanjutnya dilakukan colok dubur
lebih besar. Tonus spingter dapat menurun pada pasien dengan anoplasti atau trauma pada
otot atau bahkan pada medula spinalis.2
Bila ditemukan massa, tentukan lokasi, ukuran dan konsistensinya. Tumor presakral
dapat menyebabkan konstipasi pada anak. Rasa sakit dapat disebabkan fisura anal,
apendisitis atau proses inflamasi di daerah pelvis.2
Punggung dan Tulang Belakang
Skoliosis dan deformitas spinal lain sering kali tampak jelas selama pemeriksaan
punggung. Trauma dapat ditandai dengan memar pada vertebra sedangkan bengkak pada
sudut kostovertebra dapat menunjukkan kemungkinan pielonefritis atau apendisitis pada
pasien dengan apendik retrosekal.2
Ekstremitas
Clubbing dapat ditemukan pada pasien dengan penyakit kronis, terutama pasien dengan
penyakit paru. Sianosis merupakan indikasi dari oksigenasi atau perfusi yang buruk dan
harus ditentukan apakah merupakan proses akut atau kronis. Edema dapat menandakan
adanya gangguan fungsi ginjal dan jantung. Deformitas tulang sekunder akibat patah
tulang panjang menandai kemungkinan adanya penganiayaan anak.2-5
Sistim Saraf
Tingkah laku anak dapat memberikan banyak informasi mengenai sistim saraf. Anak yang
aktif berinteraksi dan bermain kemungkinan tidak mengalami gangguan neurologis fokal.
Pemeriksaan sistim saraf meliputi fungsi saraf kranial, motoris dan sensoris, evaluasi
refleks dan fungsi kognitif.2
III. Pemeriksaan Penunjang Sebelum Operasi
Pemeriksaan Laboratorium Sebelum Operasi
Pemeriksaan laboratorium dilakukan untuk mendeteksi kelainan fisiologis atau
metabolisme yang dapat meningkatkan resiko dalam periode perioperatif. Pemeriksaan
laboratorium jarang dilakukan pada anak sehat yang dijadwalkan untuk pembedahan rawat
jalan. Pemeriksaan foto toraks rutin sebelum operasi rutin pada anak-anak juga tidak cukup
sensitif untuk mendeteksi kelainan akibat anestesi atau pembedahan. Pemeriksaan urin
sebelum operasi juga tidak dilakukan pada anak tanpa kelainan ginjal atau kandung
Situasi akan berbeda pada persiapan perioperatif anak dengan riwayat atau adanya
suatu kelainan. Pemeriksaan foto toraks akan sangat membantu pada anak dengan riwayat
aspirasi kronis atau penyakit saluran napas bawah. Mengetahui tingkat hemoglobin penting
pada anak dengan penyakit anemia sickle cell atau penyakit jantung. Seorang anak yang
memiliki penyakit jantung dan sedang menjalani terapi digoksin harus menjalani
pemeriksaan natrium, kalium, dan kadar digoksin. EKG dibenarkan dilakukan pada anak
dengan Obstructive sleep apnea syndrome (OSAS), Bronchopulmonal dysplasia (BPD),
penyakit jantung bawaan, atau skoliosis berat. Kadar elektrolit harus dievaluasi pada anak
dengan gagal ginjal atau pada penggunaan diuretik, angiotensin-converting enzyme
inhibitor, atau obat lain yang meningkatkan kemungkinan hasil abnormal. Elektrolit juga
harus ditentukan pada anak dengan nasogastric atau gastrostomy tube atau nutrisi
parenteral. Anak dengan antikonvulsan harus menjalani pemeriksaan kadar obat tersebut di
dalam darah untuk memastikan kadar terapetik obat yang diberikan.2-5,7
Pemeriksaan Darah Rutin
Pemeriksaan Hb secara selektif dilakukan pada anak dengan penyakit kronis dan anak
yang akan menjalani prosedur dengan potensi kehilangan darah yang signifikan.
Pemeriksaan Hb harus dilakukan pada bayi berusia kurang dari 6 bulan karena pada usia
ini secara fisiologis produksi eritrosit mengalami penurunan tingkat Hb dapat sampai 7
g/dL. Selain itu, pada bayi prematur, tingkat Hb kurang dari 10 g/dL telah dikaitkan
dengan peningkatan insidensi apnoe paska operasi Pertimbangan pemberian transfusi tidak
hanya didasarkan pada kadar Hb dan hematokrit tetapi berdasarkan atas kehilangan darah
yang sedang berlangsung serta faktor hemodinamik.7,8
Transfusi pack red cell (PRC) harus dilakukan pada pasien dengan Hb 7 g/dL
tanpa adanya kelainan jantung dan kardiovaskuler. American Collage of Physician
menentukan kadar Hb yang sama untuk indikasi transfusi. ASA menentukan Hb 6 g/dL
untuk indikasi transfusi sampai kadar Hb 10 g/dL. Canadian Medical Association
menentukan kadar Hb 8 mg/dL untuk indikasi transfusi PRC. College of American
Pathologists menentukan kadar Hb dibawah 6 g/dL atau kehilangan darah yang masif
hingga mencapai lebih dari 30-40%. Norton dkk merekomendasikan kadar Hb 11 g/dL dan
kadar hematokrit 33% untuk melakukan operasi dengan kemungkinan post operasi yang
optimal.9
tahun dan dibawah 1500/mm3 diatas usia 1 tahun. Orang kulit hitam mempunyai kecenderungan netrofil 100-200/mm3 lebih rendah dibandingkan dengan kulit putih. Terapi yang diberikan adalah pemberian antibiotika yang adekuat, dan pemberian
Growth-colony stimulating factor (G-CSF) yang diberikan dengan dosis 0,3µg/kg/hari secara
subkutan terbukti dapat jumlah netrofil pada pasien netropenia atau pasien netropenia
dengan berbagai sindrom. Sedangkan pemberian kortikosteroid hingga sekarang masih
merupakan hal yang kontroversial.Lekositosis terjadi bila jumlah lekosit lebih dari normal
menurut usia. Bila lekosit lebih dari 50.000/mm3 dinamakan reaksi lekemoid yang umumnya terjadi pada anak yang mengalami infeksi. Sedangkan hiperlekositosis terjadi
bila lekosit lebih dari 100.000/mm3. Hal ini merupakan kegawatdaruratan pada bidang hematologi onkologi. Hiperleukositosis pada umumnya terjadi pada anak-anak dengan
penyakit keganasan sehingga membutuhkan tindakan hidrasi.10
Indikasi untuk dilakukan transfusi trombosit adalah nilai trombosit 10.000/mm3 pada pasien yang stabil, 20.000/mm3 pada pasien dengan adanya keluhan demam atau terdapatnya infeksi, 50.000/mm3 untuk persiapan infeksi dan kadar 50.000-100.000/mm3 untuk keadaan emergensi atau pasien dengancritical ill.9
Tes Koagulasi
Tes koagulasi dilakukan secara rutin pada pasien yang akan menggunakan blokade
neuraksial seperti tonsilektomi, adenoidektomi atau pasien-pasien dibawah usia 1 tahun
yang sebelumnya tidak ada riwayat trauma atau perdarahan yang sulit berhenti. Pada
keadaan seperti ini riwayat prematur dan riwayat selama periode neonatus dibutuhkan
untuk mengetahui faktor risiko terjadinya gangguan perdarahan seperti rendahnya faktor
IX karena hati yang imatur dan defisiensi vitamin K.11
Bila hasil yang didapatkan normal tidak sepenuhnya menyingkirkan diagnosis
gangguan perdarahan dan tidak semua anak yang memberikan hasil abnormal akan
mengalami gangguan koagulasi saat operasi. Tes ini akan berarti bila terdapat riwayat
gangguan perdarahan sebelumnya.11
Indikasi untuk pemberianFresh Frozen Plasma(FFP) adalah untuk kadar PT atau
aPTT yang 1,5 kali lebih dari normal. Pemberian FFP dengan dosis 10-15 mL/kg akan
menaikan konsentrasi faktor plasma 30%. FFP dapat pula diberikan pada untuk pasien
dengan defisiensi koagulopati atau pasien dengan purpura trombositopenia.9
Indikasi diberikan transfusi kryopresipitat adalah saat diketahui kadar fibrinogen
fibrinogen sampai 50 mg/dL. The ASA Task Force mempunyai 3 rekomendasi untuk
diberikan kryopresipitat yaitu profilaksis pada nonbleeding perioperative atau pasien
peripartum dengan defisiensi kongenital fibrinogen atau penyakit Von Willenbrand yang
tidak responsif terhadapdesmopressin acetate, pasien yang mengalami perdarahan dengan
penyakit Von Willebrand, koreksi perdarahan mikrovaskuler pada pasien yang mengalami
perdarahan masif dengan kadar fibrinogen kurang dari 80-100 mg/dL, atau saat kadar
fibrinogen tidak dapat diperiksa.9
Pemeriksaan Elektrolit
Kelainan elektrolit sangat jarang terjadi pada anak sehat. Skrining perioperatif untuk
kelainan ini umumnya tidak berguna dan tidak mengubah penatalaksanaan anestesi.
Bahkan bagi pasien rawat inap yang mungkin diduga memiliki insidensi kelainan elektrolit
lebih tinggi daripada pasien rawat jalan sehat, pemeriksaan sebelum operasi rutin tidak
diindikasikan.7,8
Terapi Albumin
Pemberian terapi albumin masih merupakan hal yang kontroversial sebelum dilakukannya
operasi. Hal ini dipertimbangkan karena pada beberapa obat yang digunakan bersamaan
dengan albumin dapat menimbulkan efek toksisitas. Obat yang sering dilaporkan adalah
penggunaan fenitoin sebelum operasi. Albumin dapat mempengruhi faktor koagulasi.
Albumin dapat menurunkan agregasi trombosit dan menimbulkan efek heparin-like
activity sehingga mempengaruhi antitrombin. Albumin mempengaruhi mikrosirkulasi
karena perubahan permeabilitas kapiler.9
Tes fungsi paru
Tes fungsi paru sering digunakan untuk menilai respon terhadap terapi bronkodilator pada
pasien dengan bronkospasme yang reversibel. Meskipun jarang diperlukan pada pasien
dengan asma tanpa komplikasi, tes ini mungkin berguna untuk memprediksi apakah anak
dengan kelainan bentuk toraks atau paru seperti skoliosis mengalami peningkatan resiko
komplikasi anestesi dan insufisiensi pernafasan paska operasi. Pemeriksaan yang sering
dilakukan oksimetri denyut nadi oksimetri, kapasitas vital paksa (FVC) dan FEV1. Nilai
mutlak dan rasio dari 2 pengukuran (FEV1/ FVC) merupakan prediktor yang berguna
untuk mengetahui perlunya ventilasi mekanis paska operasi pada pasien yang beresiko
pasien, sehingga memperoleh hasil yang dapat dipercaya pada anak-anak kurang dari 6
tahun biasanya tidak mungkin.3-5,7,8
Pemeriksaan Penunjang Lain
Pemeriksan penunjang lain hanya dilakukan atau indikasi seperti dilakukannya tes fungsi
ginjal, tes fungsi hati, tes urin rutin, rontgen, EKG, ekokardiografi, USG, CT scan maupun
Magnetic Resonance Imaging (MRI).11
IV. Premedikasi
Premedikasi memiliki banyak pilihan pada pasien pediatrik. Sedatif umumnya dihindari
pada neonatus atau bayi yang sakit. Anak dengan kecemasan yang berlebihan dapat
diberikansedatif seperti midazolam (0.3–0.5 mg/kg, maksimal 15 mg). Pemberian oral
lebih disukai karena kurang traumatik dibandingkan IM walaupun efek baru timbul setelah
20-45 menit. Dosis kecil midazolam dapat digunakan dengan tambahan ketamine (4-6
mg/kg). Pasien yang tidak kooperatif membutuhkan midazolam IM (0.1-0.15 mg/kg,
maksimal 10 mg) dan/atau ketamine (2–3 mg/kg) dengan atropine (0.02 mg/kg).
Midazolam rektal (0.5–1 mg/kg, maksimum 20 mg) atau methohexital rektal (25–30
mg/kg larutan 10%) juga dapat diberikan.3-5
Sebagian ahli anestesi memberikan obat antikolinergik (atropine 0.02 mg/kg IM)
untuk menurunkan bradikardia selama induksi. Atropine menurunkan insidensi hipotensi
selama induksi pada bayi dan neonatus kurang dari 3 bulan selama induksi. Selain itu
atropine dapat mencegah akumulasi sekret yang dapat menyumbat jalan napas dan
endotracheal tube. Sekret yang berlebihan dapat menjadi masalah pada pasien saluran
nafas atas atau akibat pemberian ketamine. Atropine kadang diberikan secara oral (0.05
mg/kg), IM atau rektal. Banyak ahli anestesi memilih untuk memberikan atropine IV pada
saat atau sesaat setelah induksi.3-5
V. Persiapan Perioperatif Lain
Puasa Sebelum Operasi (Preoperative Fasting)
Pasien dengan volume asam lambung yang banyak beresiko untuk mengalami aspirasi
paru dan akan meningkatkan morbiditas dan mortalitas. Resiko aspirasi paru pada anak
yang sehat kurang dari 0,05%, praktek NPO setelah tengah malam telah ditinggalkan.The
Anak didorong untuk minum air (clear liquids) dengan tujuan meminimalkan
kecemasan, hipovolemia dan kemungkinan hipoglikemia yang dapat disebabkan oleh
puasa yang berkepanjangan sebelum operasi. Obat dengan durasi kerja jangka panjang
diminum bersama dengan air pada pagi hari sebelum operasi. Anak yang sehat
diperbolehkan untuk minum air sampai 2 jam sebelum operasi, bayi dapat disusui sampai 4
jam sebelum operasi, susu formula dapat diberikan sampai 6 jam sebelum operasi.
Walaupun puasa 6 jam sebelum operasi berlaku untuk makanan ringan, kebanyakan
makanan padat memiliki kandungan lemak tinggi yang menunda pengosongan lambung.
Karena faktor ini, banyak ahli anestesi pediatrik menganjurkan puasa 6 jam sebelum
operasi elektif. Mengunyah permen karet meningkatkan volume cairan lambung
sekurang-kurangnya 2 kali lipat sehingga umumnya dilarang dalam periode sebelum operasi.3-5,12-14
VI. Persiapan Perioperatif pada Anak dengan Keadaan Khusus
Jalan Napas dan Fungsi Paru
Anestesi umum mengubah fungsi pernafasan secara nyata di hampir setiap tingkat. Efek
awal eksitasi refleks jalan napas seperti laringospasme, peningkatan sekresi dan
bronkospasme selama induksi inhalasi anestesi umum dapat terjadi. Selain itu pada
anestesi terjadi penurunan kontraktilitas otot pernafasan, depresi fungsi silia, depresi
respon pusat pernapasan terhadap hipoksia dan hiperkapnia, penurunan volume paru-paru
dan peningkatanintrapulmonary shunting. Efek ini dapat mengakibatkan obstruksi saluran
pernapasan atas, hipoventilasi atau apnea, dan hipoksemia. Adanya kondisi yang
mendasari (prematuritas) atau penyakit pernapasan (asma, displasia bronkopulmonalis)
sangat beresiko bagi seorang anak. Oleh karena itu informasi rinci tentang penyakit
pernapasan yang sudah ada sebelumnya harus tersedia selengkap mungkin.15,16
Infeksi Saluran Pernafasan Akut (ISPA)
Insidensi kejadian gangguan pernafasan perioperatif meningkat 7 kali pada anak dengan
ISPA atas maupun bawah dan 11 kali jika anak diintubasi. Resiko komplikasi jalan napas
tetap tinggi hingga 6 minggu setelah ISPA, mungkin sebagai akibat dari perubahan
reaktivitas saluran napas. Anak dengan ISPA menjalani operasi jantung elektif memiliki 4
kali lipat peningkatan insidensi komplikasi jalan napas pada induksi anestesi, 2 kali lipat
peningkatan insidensi komplikasi pernapasan paska operasi, dan 5 kali lipat peningkatan
infeksi bakteri paska operasi, serta perpanjangan lama tinggal di unit perawatan intensif.
dilaporkan. Namun, gangguan jalan napas bertanggung jawab untuk hampir 30% dari
semua kematian anestesi pediatrik dalam data henti jantung perioperatif pediatrik.
Peristiwa yang paling umum terjadi adalah laringospasme, obstruksi jalan napas,
oksigenasi yang tidak memadai, ekstubasi yang kurang hati-hati, intubasi sulit dan
bronkospasme.15-16
Anak dengan ISPA bawah dengan disertai adanyasekret mukopurulen, batuk
produktif, demam lebih dari 38 oC, letargis atau dicurigai adanya suatu keterlibatan paru harus menunda operasi minimal 4 minggu tetapi bagaimanapun pertimbangan keuntungan
dan kerugian operasi harus tetap dipertimbangkan. Pada hal ini pertimbangan penundaan
operasi termasuk gejala klinis yang terjadi, kondisi komorbid, jenis operasi yang akan
dilakukan dan frekuensi ISPA setiap tahunnya.Pada anak dengan terjadinya ISPA bawah
lebih dari 6 kali per tahun, sangat sulit menentukan kapan waktu operasi yang tepat.11
Asma
Asma merupakan salah satu penyakit yang umum terjadi dan dapat membahayakan pasien
yang menjalani anestesi umum. Insidensi penyakit jalan napas reaktif meningkat tajam
dalam populasi pediatrik umum dan sekarang sekitar 25% dari populasi bedah pediatrik.
Banyak prosedur yang dilakukan secara rutin selama anestesi, terutama laringoskopi dan
intubasi, yang dapat menyebabkan bronkospasme pada anak asma. Bronkospasme
intraoperatif dapat membahayakan. Ventilasi sulit, jika bukan tidak mungkin, dan dapat
menyebabkan hiperkapnia, asidosis, hipoksia, kolaps kardiovaskular dan kematian.17-20 Secara umum, terapi medis asma perioperatif harus ditingkatkan bahkan pada pasien
asimtomatik atau pasien dengan asma terkontrol baik untuk membatasi atau mencegah
bronkospasme intraoperatif. Kortikosteroid jangka pendek sangat efektif dalam mencegah
mengi perioperatif, bahkan pada pasien asma berat. Anak dengan terapi asma harus sudah
mulai menggunakan beta-agonis atau obat-obatan oral 3 sampai 5 hari perioperatif. Pada
anak yang menggunakan obat jangka panjang (oral atau inhalasi) harus diberikan steroid
dalam dosis untuk eksaserbasi akut. Anak dengan asma yang sedang meminum
bronkodilator dan steroid secara teratur membutuhkan intensifikasi frekuensi nebuliser,
penambahan bronkodilator, peningkatan steroid, atau kadang-kadang diperlukan semua
tindakan-tindakan di atas. Terapi tidak boleh dihentikan sebelum operasi.17-20
Terapi teofilin untuk penyakit saluran napas reaktif kurang begitu umum dilakukan.
Anak dengan pengobatan teofilin harus menjalani pemeriksaan kadar obat tersebut di
aritmia. Walaupun puasa, semua obat yang diberikan harus diminum dengan 1-2 sendok
air pagi hari sebelum operasi.17-20
Hemofilia
Pengobatan suportif untuk penderita hemofilia adalah transfusi faktor VIII atau
kryopresipitat. Kryopresipitat yang diperlukan adalah 0,5xkgBBxkadar yang diinginkan
(%). Satu kantung kryopresipitat mengandung 100-150 unit faktor VIII. Pemberian
kryopresipitat tergantung dari keadaan klinis pasien. Hemarthrosis ringan atau hematoma
membutuhkan faktor VIII 15-20%, hemarthrosis berat atau dengan hematom luas
membutuhkan faktor VIII 20-40%, pasien dengan operasi berat membutuhkan faktor VIII
80-100%.21
Lama pemberian termasuk derajat beratnya perdarahan, misalnya untuk lamanya
pencabutan gigi dan epistaksis 2-5 hari, untuk operasi atau luka laserasi luas 7-14 hari.
Bila tidak tersedia kryopresipitat dapat diberikan plasma segar 10-15 ml/kgBB dan bila
terjadi perdarahan massif dapat diberikan darah segar 10-20 ml/kgBB disusul oleh
pemberian kryopresipitat. Bila terjadi hemarthrosis berat harus dilakukan sinovektomi
untuk mencegah terjadinya kontraktur akibat fibrosis. Bila tersedia preparat faktor VIII
komersial (Koate) dapat diberikan dengan dosis 25 ml/kgBB.21
Terdapat prosedural pemberian kryopresipitat sebelum dilakukannya operasi bedah
minor yaitu diberikan dosis kryopresipitat 50 mg/kgbb, kadar plasma dipertahankan diatas
60% selama 4 hari dan kadar plasma dipertahankan 20% pada 4 hari sebelumnya
sedangkan kebijakan pada bedah mayor hampir sama tetapi kadar dalam plasma yang
harus dipertahankan pada 4 hari berikutnya adalah 40%.21
Pada prosedur orthopaedi dosis yang diberikan sampai kadar dalam plasma
mencapai 100% 1 jam sebelum prosedur dilakukan (50 unit/kgBB). Kadar plasma
dipertahankan diatas 80% selama 4 hari (40 unit/kgBB 2 kali sehari). Bila penderita digips
pengobatan dihentikan tetapi bila tidak di gips kadar plasma dipertahankan 20% selama
ambulasi. Selama rehabilitasi kadar plasma dipertahankan diatas 10% selama 3 minggu.
Pada prosedur gigi diberikan faktor pembekuan sampai kadar dalam plasma mencapai
100% 1 jam sebelum prosedur.21
Tuberkulosis
Terapi tuberkulosis sebelum operasi yang umumnya dilakukan selama 2 minggu bertujuan
dapat mulai terlihat dalam waktu 2 minggu. Diharapkan setelah pemakaian 2 minggu maka
bakteri M. tuberkulosis dapat menjadi dormant dalam tubuh. Tuberkulosis paru yang
disertai dengan komplikasi post operasi seperti sepsis akan mengakibatkan bakteri
tuberkulosis berkembang dengan cepat menjadi tuberkulosis berat seperti tuberkulosis
milier.
Penyakit Jantung
Semua obat anestesi dapat mempengaruhi sistem kardiovaskular. AktifitasSA node, sistem
konduksi dan kontraktilitas miokard dapat ditekan dengan anestesi umum. Selain itu, obat
ini mengubah baik preload maupunafterload dengan merelaksasikan otot polos vaskular.
Anestesi umum juga menyebabkan hipoksia paru akibat vasokonstriksi sehingga merusak
keseimbangan ventilasi dan perfusi. Kombinasi vasodilatasi dan gangguan kontraktilitas
miokard sering menyebabkan hipotensi, terutama pada anak yang relatif hipovolemia
berkepanjangan karena kehilangan cairan secara cepat atau berlebihan (diare, muntah,
pendarahan). Adanya penyakit jantung akan meningkatkan resiko anestesi sehingga
evaluasi preanestesi jantung harus mampu mengidentifikasi apakah terdapat disfungsi
jantung, penyakit jantung struktural, atau hipertensi dan apakah profilaksis endokarditis
subakut bakteri (SBE) diperlukan.22
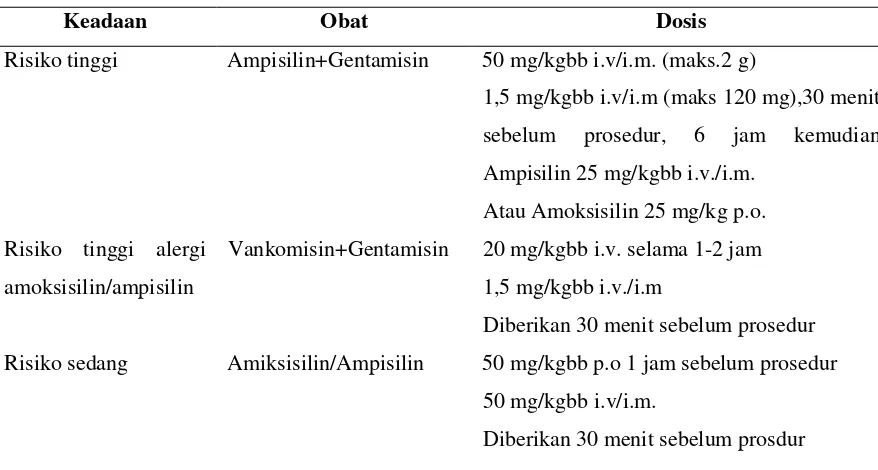
Dibawah ini terdapat beberapa tabel yang merupakan terapi profilaksis antibiotika
sebelum dilakukannya operasi.23
Tabel 1. Pemberian Antibiotika pada Prosedur Saluran Urogenital dan Cerna
Keadaan Obat Dosis
Risiko tinggi Ampisilin+Gentamisin 50 mg/kgbb i.v/i.m. (maks.2 g)
1,5 mg/kgbb i.v/i.m (maks 120 mg),30 menit
sebelum prosedur, 6 jam kemudian
Ampisilin 25 mg/kgbb i.v./i.m.
Atau Amoksisilin 25 mg/kg p.o.
Risiko tinggi alergi
amoksisilin/ampisilin
Vankomisin+Gentamisin 20 mg/kgbb i.v. selama 1-2 jam
1,5 mg/kgbb i.v./i.m
Diberikan 30 menit sebelum prosedur
Risiko sedang Amiksisilin/Ampisilin 50 mg/kgbb p.o 1 jam sebelum prosedur
50 mg/kgbb i.v/i.m.
Risiko sedang yang
alergi
amoksisilin/ampisilin
Vankomisin 20 mg/kgbb i.v. selama 1-2 jam
Diberikan 30 menit sebelum prosedur
Tabel 2. Pemberian Antibiotika pada Tindakan Gigi, Mulut, Saluran Nafas Atas atau
Prosedur Esofagus
Keadaan Obat Dosis
Profilaksis standar Amoksisilin 50 mg/kgbb p.o 1 jam sebelum tindakan
Tidak dapat minum obat
Ampisilin 50 mg/kgbb i.v/i.m 30 menit
sebelum tindakan
Alergi penisilin Klindamisin atau
Sefaleksin/Sefadroksil atau Azitromisin/Klaritromisin
20 mg/kgbb i.v. selama 1-2 jam 50 mg/kgbb p.o 1 jam sebelum tindakan
15 mg/kgbb p.o 1 jam sebelum tindakan
Alergi penisilin dan tidak dapat minum obat
Klindamisin dan Sefazolin 25 mg/kgbb i.v./i.m 30 menit sebelum tindakan
VII.Kesimpulan
Evaluasi dan persiapan perioperatif bertujuan meminimalkan resiko anestesi dan
pembedahan dengan mempersiapkan anak dalam kondisi sesehat mungkin sebelum
operasi.Anak-anak sangat berbeda dengan orang dewasa dalam hal anatomi dan fisiologi.
Tahapan yang perlu dilakukan sebelum operasi yaitu anamnesis, pemeriksaan fisis dan
pemeriksaan penunjang. Pengetahuan ini memungkinkan seorang anak dipersiapkan
seoptimal mungkin dalam menghadapi pembedahan dan meminimalkan tingkat morbiditas
dan mortalitas serendah mungkin. Hubungan yang baik antara dokter, anak dan orang tua
anak mempermudah usaha tenaga medis dalam memberikan persiapan perioperatif yang
DAFTAR PUSTAKA
1. Hughes JM. Parents' experiences of caring for their child following day case surgery:
a diary study. J Child Health Care. 2004;8:47-58.
2. Chen LE, Minkes RK. Evaluation of the Pediatric Surgical Patient.
http//emedicine.medscape.com/article/936148-print. Diakses tgl 9 Februari 2010
3. Gutsche JT, Duetschman CS. Anesthesia for Children. Dalam: Longnecker DE,
Brown DL, Newman MF, Zapol WM, penyunting. Anesthesiology. Edisi ke-1. USA:
McGraw-Hill; 2008:1521-40.
4. Cravero JP, Kain ZN. Pediatric AnesthesiaA. Dalam: Barash PG, Cullen BF,
Stoelting RK, penyunting. Clinical Anesthesia. Edisi ke-5. Philadelphia: Lippincott
Williams & Wilkins; 2006:1205-18.
5. Morgan GE, Mikhail MS, Murray MJ. Clinical Anesthesiology. Edisi ke-4. USA:
McGraw-Hill. 2006:922-50.
6. Sastroasmoro S, Sampurno SI. Anamnesis dan pemeriksaan fisik. Dalam:
Sastroasmoro S, Madiyono B, penyunting.Kardiologi Anak.1994. Jakarta: Ikatan
Dokter Anak Indonesia.h. 24
7. O'Connor ME, Drasner K. Preoperative laboratory testing of children undergoing
elective surgery. Anesth Analg. 1990;70:176-180.
8. Hackmann T, Steward DJ, Sheps SB. Anemia in pediatric day-surgery patients:
prevalence and detection. Anesthesiology. 1991;75:27-31
9. Mackenzie CF. Transfusion of red cells and blood components in stressed, trauma
and critical care patients.Dalam: Hahn RG, Prough DS, Svensen CH, penyunting.
Perioperative fluid therapy. 2007. Newyork: Informa healthcare.h.303-14.
10. Lanzkowsky P. Manual of pediatric hematology and oncology. Edisi ke-2.
Newyork:Churchill Livingstone. h. 159-63
11. Salvo I, Camporesi A. Preoperative Evaluation. Dalam: Gullo A, Astuto M, Salvo I,
penyunting. Anesthesia, Intensive Care and Pain in Neonates and Children.2009.
Milan: Springer-Verlag.h. 80-6.
12. Litman RS. The difficult pediatric airway. Dalam: Litman RS,penyunting. Pediatric
Anesthesia: The Requisites in Anesthesiology. Philadelphia, PA: Elsevier Mosby;
2004.
13. Coté CJ: NPO after midnight for children – a reappraisal. Anesthesiology.
14. Warner MA, Caplan RA, Epstein BS. Practice guidelines for preoperative fasting and
the use of pharmacologic agents to reduce the risk of pulmonary aspiration:
application to healthy patients undergoing elective procedures: a report by the
American Society of Anesthesiologists Task Force on Preoperative Fasting.
Anesthesiology. 1999;90:896-905.
15. Tait AR, Malviya S. Anesthesia for the child with an upper respiratory tract
infection: still a dilemma? Anesth Analg. 2005;100(1):59-65.
16. Tait AR, Malviya S, Voepel-Lewis T. Risk factors for perioperative adverse
respiratory events in children with upper respiratory tract infections. Anesthesiology.
2001;95:299-306.
17. Malviya S, Voepel-Lewis T, Siewert M. Risk factors for adverse postoperative
outcomes in children presenting for cardiac surgery with upper respiratory tract
infections. Anesthesiology. 2003;98:628-32.
18. Coté CJ. The upper respiratory tract infection dilemma: fear of a complication or
litigation. Anesthesiology. 2001;95:283-5.
19. Toelle BG, Ng K, Belousova E. Prevalence of asthma and allergy in schoolchildren
in Belmont, Australia: three cross sectional surveys over 20 years. BMJ.
2004;328:386-7.
20. Doherty GM, Chisakuta A, Crean P. Anesthesia and the child with asthma. Pediatr
Anesth. 2005;15: 446-54.
21. Hemofilia. Pedoman terapi hematologi. Bandung: Ilmu Kesehatan Anak FKUP
Banduing.h.3
22. Wilson W, Taubert KA, Gewitz M. Prevention of infective endocarditis. Guidelines
from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki
Disease Committee, Council on Cardiovascular Disease in the Young, and the
Council on Clinical Cardiology, Council on Cardiovascular Surgery and Anesthesia,
and Quality of Care and Outcomes Research Interdisciplinary Working Group.
Circulation. 2007;116:1736-54.
23. Madiono B, Rahayuningsih SE, Sukardi R. Penanganan penyakit jantung pada bayi