BAB II
TINJAUAN PUSTAKA
2.1. Biomarker pada Pneumonia
Pneumonia merupakan kumpulan gejala (demam, nyeri pleuritik, sesak nafas) dan tanda (infiltrat paru) yang berasal dari sistem pernapasan namun dapat mempengaruhi penderitanya secara sistemik (Lim WS, 2009). Sebagai penyakit infeksi, PK dapat menstimulasi proses inflamasi dimana terjadi pelepasan sitokin proinflamasi dan mediator lipid ke sistemik serta menyebabkan gangguan sistem hemostasis yang ditandai dengan keadaan hiperkoagulasi (Kaplan V dkk, 2003).
Selain masalah morbiditas dan mortalitas yang tinggi, seringkali pneumonia tidak memberi tanda klinik yang jelas. Hal ini menimbulkan hambatan diagnosis yang akhirnya menyebabkan keterlambatan terapi (Capelastegui A dkk,2006). Dalam suatu analisis receiving operating characteristic (ROC) yang bertujuan untuk menilai akurasi diagnostik dari PK, didapatkan kelemahan gambaran klinik (demam, batuk, produksi sputum, temuan auskultasi yang abnormal) dalam mendiagnosis PK dengan area under curve (AUC) sebesar 0,79 (Mira JP dkk, 2008).
Hingga saat ini, biomarker belum memiliki definisi yang universal. Akan tetapi, biomarker dipahami sebagai suatu biomolekul yang timbul akibat suatu proses fisiologik maupun patologik. Biomarker yang ideal adalah suatu biomarker yang tidak dapat dideteksi atau yang nilainya sangat rendah dalam keadaan non inflamasi dan akan meningkat dalam keadaan inflamasi yang selanjutnya akan mengalami penurunan saat proses inflamasi mereda (Capelastegui A dkk,2006).
Dalam hal membantu tegaknya diagnosis pneumonia, beberapa biomarker telah dikenal, seperti: CRP, leukosit total, immunoglobulin, PCT dan Triggering receptor expressed on myeloid cell-1 (TREM-1). Beberapa biomarker lain yang masih dalam tahap studi untuk penggunaannya pada pneumonia antara lain: copeptin, kortisol, endotoksin dan proadrenomedullin (Crain MC dkk, 2010; Chalmers JD dkk, 2009). Selain petanda inflamasi, sistem koagulasi juga
dikatakan memiliki potensi dalam menilai risiko kematian penderita PK. Salah satu biomarker koagulasi yang paling banyak diteliti adalah D-dimer (Rabello dkk, 2011).
Aktifasi sistem koagulasi dan aktifitas fibrinolisis merupakan gambaran yang dijumpai pada keadaan sepsis berat (Crain MC dkk, 2010; Milbrandt EB dkk, 2009). Hal ini didukung oleh studi yang dilakukan oleh Kollef dkk yang melaporkan bahwa adanya DD yang beredar dalam sirkulasi tidak hanya berkaitan dengan mortalitas tetapi juga insiden sepsis, ARDS (Acute Respiratory Distress Syndrome), MSOF (Multy system organ failure) dan trombosis vaskular (Shorr AF, 2002).
2.2. D dimer
D dimer dikenal sebagai produk degradasi cross linked yang merupakan hasil akhir dari pemecahan bekuan fibrin oleh plasmin dalam sistem fibrinolitik (Mikaeilli H, 2009; Shorr AF dkk, 2010).
Dalam proses pembentukan bekuan normal, bekuan fibrin terbentuk sebagai langkah akhir dari proses koagulasi yaitu dari hasil katalisis oleh trombin yang memecah fibrinogen menjadi fibrin monomer dengan melepaskan fibrinopeptida A dan fibrinopeptida B (FPA dan FPB). Fibrin monomer akan mengalami polimerisasi membentuk fibrin polimer yang selanjutnya oleh pengaruh faktor XIII akan terjadi ikatan silang, sehingga terbentuk cross-linked fibrin. Kemudian plasmin akan memecah cross-linked fibrin yang akan menghasilkan D Dimer. Dikenal 3 langkah perubahan fibrinogen menjadi fibrin yaitu langkah enzimatik, polimerisasi dan stabilisasi (Birhasani, 2010), yaitu :
D dimer (DD) menandakan adanya aktivasi sistem koagulasi. Kadar DD akan meningkat pada kelainan yang dapat memicu pembentukan fibrin dan katabolisasinya; kelainan ini antara lain adalah emboli paru, deep vein thrombosis (DVT), tumor solid, leukemia, infeksi berat, trauma atau post-operatif, disseminated intravascular coagulation (DIC), kehamilan, stroke akut, sickle-cell anemia, gagal jantung kongestif (Shorr AF dkk, 2010), (Arslan S dkk, 2010).
1. Langkah enzimatik, melalui peranan trombin yang merubah fibrinogen menjadi fibrin yang larut, selanjutnya dipecah menjadi 2 fibrinopeptida A dan 2 fibrinopeptida B.
2. Langkah polimerisasi yang pertama terjadi pelepasan fibrinopeptida A yang akan menyebabkan agregasi side to side kemudian dilepaskan fibrinopeptida B yang mengadakan kontak dengan unit-unit monomer dengan lebih kuat sehingga menghasilkan bekuan yang tidak stabil.
3. Langkah stabilisasi terjadi pembentukan fibrin tidak larut yang stabil yang membutuhkan trombin, faktor XIIIa dan ion kalsium (Ca2+).
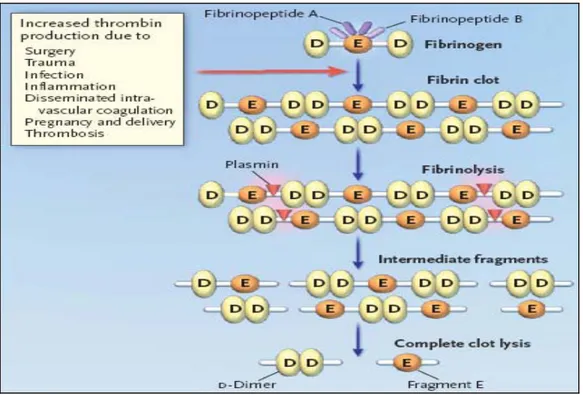
Trombin mengaktifkan faktor XIII yang kemudian berfungsi sebagai transaminidase sehingga ikatan silang (cross-linked) monomer fibrin yang berdekatan melalui pembentukan ikatan kovalen yang stabil (fibrin Mesh). Kedua rantai α dan γ terlibat dalam pembentukan bekuan fibrin yang stabil atau fibrin tidak larut. Fibrin cenderung menyerap plasminogen yang normal di jumpai dalam plasma. Sekali berada dalam fibrin, plasminogen berubah menjadi plasmin oleh adanya aktivator. Plasmin merupakan enzim fibrinolitik utama yang mampu memecah baik fibrinogen maupun fibrin untuk menghasilkan bermacam macam produk degenerasi fibrinogen / fibrin FDP. Bila plasmin melisis fibrin yang tidak larut, maka akan terbentuk produk fibrin stabil yang spesifik yaitu D dimer. Dengan kata lain adanya D dimer ini karena ikatan cross link tidak dapat dipecah oleh plasmin. Jadi kalau terbentuk D dimer berarti yang di pecah oleh plasmin adalah cross linked fibrin yang merupakan hasil kerja thrombin (Gambar 2.2.1) (Bockenstedt P, 2003; Birhasani, 2010).
Sumber: N Engl J Med, 2003
Gambar 2.2.1 Degradasi bekuan fibrin (Bockenstedt P, 2003).
Hasil pemeriksaan kadar D dimer secara kuantitatif dinyatakan dalam satuan μg/L. Nilai cut off D dimer dengan metode latex agglutination adalah 500 μg/L. Kadar D-dimer yang lebih dari nilai normal rujukan menunjukkan adanya produk degradasi fibrin dalam kadar yang tinggi; mempunyai arti adanya pembentukan dan pemecahan trombus dalam tubuh (Widjaja AC, 2010).
2.3. Hubungan D dimer (DD) dengan Pneumonia
Peningkatan kadar DD pada pneumonia komunitas (PK) disebabkan oleh aktivasi dari sistem fibrinolitik dan dari proses katabolisasi fibrin di alveoli. Selain itu, peningkatan DD juga terjadi akibat aktivasi sistem koagulasi darah yang disebabkan oleh endotoxin yang di hasilkan oleh bakteri Gram-negatif penyebab pneumonia (Arslan S dkk, 2010) dan juga oleh nekrosis yang disebabkan oleh kerusakan pembuluh darah pada pneumonia berat (Karalezli A dkk, 2009), (Guneysel dkk, 2004).
Shilon dkk, melaporkan bahwa pemeriksaan DD kuantitatif pada saat awal pasien masuk merupakan suatu marker derajat keparahan dan prognostik pada penderita PK. Kadar DD memiliki hubungan linier positif terhadap skor Acute
Physiology and Chronic Health Evaluation (APACHE) II dengan (r=0,44, p=0002), skor Pneumonia Patient Outcome Research Team (PORT) dengan (r=0,36, p=002), lamanya perawatan di rumah sakit dengan (r=0,24, p=0,046), hal ini menunjukkan bahwa kadar DD berhubungan dengan derajat keparahan dan outcome klinis pada penderita PK (Shilon Y dkk, 2003; Rabello dkk, 2011).
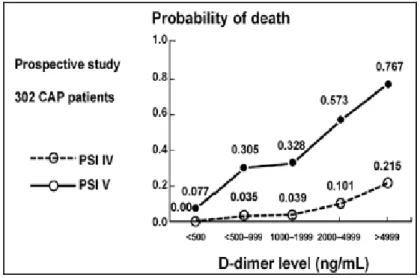
Ribelles dkk, mencoba menghubungkan kadar plasma D dimer terhadap mortalitas pada 302 pasien PK. Hasilnya adalah kematian lebih banyak terjadi pada pasien dengan D dimer yang tinggi (3.786 vs 1.609 ng/ml dengan p < 0,00001). Selain itu, didapatkan juga hubungan linier antara D dimer dengan skor PSI (Gambar 2.3.1) (Ribelles JMQ, 2004). Hasil ini membuka peluang untuk penelitian terhadap petanda koagulasi lainnya seperti prothrombin fragment 1.2 (PF1.2), thrombin-antithrombin complex dan fibrinogen dalam hubungannya terhadap PK (Mira JP dkk, 2008; Crain MC, dkk, 2010)
Gambar 2.3.1. Hubungan D dimer dengan PSI (Ribelles JMQ, 2004)
Sumber: Chest, 2004
Mikaelli dkk, melaporkan bahwa nilai DD lebih tinggi pada pasien yang memiliki derajat keparahan PK yang berat dengan nilai (p <0,001) (Mikaeilli H dkk, 2009).
Agapakis dkk, melaporkan bahwa DD sebagai biomarker koagulasi pada PK memiliki sensitivitas 90% dan spesifitas 78% untuk menentukan perlunya
perawatan di rumah sakit, dengan nilai cut-off point DD 600 ng/ml, sedangkan AT-III memiliki sensitivitas 80% dan spesifisitas 75% (Agapakis DI dkk, 2010).
Beberapa penelitian sebelumnya telah membuktikan hubungan antara nilai DD dengan perluasan kerusakan paru yang terjadi pada penderita PK. Pada penelitian Levi dkk melaporkan hubungan antara perluasan kerusakan paru, gambaran radiologi, dan peningkatan DD pada penderita pneumonia berat (Karalezli A dkk, 2009). Ribelles dkk, melaporkan bahwa nilai DD lebih tinggi pada penderita dengan pneumonia lobar atau multilobar dibandingkan dengan pneumonia segmental. Selain itu penelitian tersebut juga menemukan hubungan yang erat antara angka mortalitas dan nilai DD pada penderita PK. Nilai mean DD 3,786 ± 2,646 ng/ml pada pasien yang meninggal, dan 1,609 ± 1,808 ng/ml pada pasien yang hidup. Mereka juga berhasil menemukan bahwa pasien PK dengan PSI kategori IV dan V yang memiliki nilai DD yang tinggi lebih dari 2000 ng/ml memiliki resiko kematian yang lebih tinggi. Sedangkan nilai DD yang rendah pada pasien PK (< 500 ng/ml) pada saat awal masuk ke rumah sakit ternyata menurunkan resiko untuk mengalami kematian lebih awal atau morbiditas yang berat (Levi M dkk, 2003). Chalmer dkk, juga melaporkan bahwa nilai DD <500 ng/ml pada pasien PK yang diperiksa pada saat awal masuk rumah sakit memiliki nilai duga negatif (negative predictive value) yang tinggi untuk menyingkirkan terjadinya PK yang berat (Ribelles JMQ dkk, 2004).
2.4. Gangguan koagulasi dan fibrinolisis pada pneumonia
Dalam beberapa tahun terakhir, berbagai studi telah mencoba meneliti dalam respon host terhadap bakteri terutama terhadap aktivasi koagulasi. Respon terhadap infeksi yang memberikan dampak terhadap sistem koagulasi yang mungkin berperan dalam patogenesis disfungsi organ (Kaplan dkk, 2003).
Pneumonia yang awalnya infeksi lokal, mengakibatkan aktivasi koagulasi sistemik, ini disebabkan aktivasi lokal dari sistem koagulasi yang terjadi pada pneumonia dengan deposisi fibrin dalam kompartemen alveolar yang terinfeksi, meningkatkan permeabilitas pembuluh darah, merangsang sitokin proinflamasi dan meningkatkan akumulasi neutrofil (Milbrandt dkk, 2009). Aktivasi koagulasi lokal yang muncul akan didorong terutama oleh tissue factor (Rijneveld dkk, 2006; Van der Poll T, 2008). Biasanya, sangat sedikit tissue factor (TF) yang
keluar dari sirkulasi darah namun alveolar makrofag, neutrofil, dan sel endotel dapat mengeluarkan TF pada permukaan dimana membentuk thrombogenic tissue factor yang selanjutnya berkembang menjadi gangguan koagulasi sistemik selama infeksi paru (Abraham E dkk, 2000).
Aktivasi koagulasi yang dimediasi oleh TF-kompleks faktor VIIa yang berperan dalam pembentukan fibrin, serta perubahan fibronogen menjadi fibrin. Secara bersamaan juga terjadi gangguan jalur antikoagulan alamiah (misalnya antithrombin dan protein C. Penumpukan fibrin akan mensupresi aktivitas fibrinolitik yang disebabkan oleh tingginya kadar plasminogen activator inhibitor (PAI)-1 (Levi M, dkk 2003).
Respon prokoagulan bronchoalveolar selama infeksi berat dan inflamasi sistemik ini memiliki mekanisme yang sangat mirip, meskipun tidak identik. Dalam bronchoalveolar kompartemen, TF tampaknya memiliki penting peran dalam inisiasi koagulasi; disfungsi antikoagulan alamiah; serta penghambatan fibrinolisis selama sepsis atau endotoksemia (Gambar 2.4.1) (Levi M, dkk 2003).
Sumber : Crit Care Med.2003
Gambar 2.4.1. Patogenesis penumpukan fibrin intrapulmoner
Pembentukan thrombin broncoalveolar dapat terdeteksi melalui pemeriksaan prothrombin activation peptide fragment 1+2 atau thrombin-antithrombin complexes, kedua marker tersebut kadarnya dapat meningkat tiga kali lipat pada cairan broncoalveolar lavage (BAL) selama terjadinya endotoksemia, serta pada pasien pneumonia juga terjadi peningkatan pembentukan thrombin pada cairan BAL (Levi M, dkk 2003).
Cairan bronchoalveolar mengandung faktor antikoagulan fisiologis yang mirip dengan yang hadir di sistem antikoagulan darah. Konsentrasi antitrombin yang rendah pada paru-paru ini dapat dengan cepat digunakan bahkan pada kasus prohemostatik ringan, misalnya, endotoksemia dosis rendah. Tidak jelas apakah elastase neutrofil yang teraktivasi mampu mendegradasi antithrombin, sehingga menyebabkan tidak terdeteksinya antitrombin pada acute lung injury (ALI). Pentingnya antitrombin dalam patogenesis endotoksin diinduksi cedera paru telah dibuktikan studi eksperimental. Hasil studi pada tikus endotoksemik, menunjukkan bahwa pemberian dosis tinggi antitrombin konsentrat dapat mencegah penumpukan fibrin di paru-paru (Levi M, dkk 2003).
Sistem Protein C adalah regulator penting pada pembentukan trombin. Paru-paru hanya memiliki kapasitas terbatas untuk memproduksi protein C, namun activated protein C (APC) terdapat dalam cairan bronchoalveolar. Aktivasi protein C terdeteksi dalam paru-paru manusia dan mengalami penurunan selama inflamasi. Gangguan aktivasi protein C kemungkinan disebabkan oleh downregulation dari thrombomodulin, karena pada pemberian rekombinan thrombomodulin dapat mencegah cedera pembuluh darah paru pada tikus endotoksemik. APC mencegah cedera paru-paru pada studi eksperimental dan bakteremia endotoksemia pada berbagai hewan (Levi M, dkk 2003).
Sitokin berperan penting dalam menghubungkan inflamasi dan perubahan yang terjadi pada sistem koagulasi dan fibrinolisis bronkoalveolar. Sitokin yang dilepaskan sebagai respon terhadap adanya endotoksin memberikan efek yang berbeda. Interleukin (IL)-6 berperan dalam aktivasi koagulasi; tumor necrosis factor (TNF)-α berperan menghambat aktivitas fibrinolisis. Makrofag alveolar adalah sumber sitokin proinflamasi di paru-paru. Aktivasi makrofag alveolar dapat secara langsung menstimulasi terbentuknya TF (Levi M, dkk 2003).
2.5. Skor Klinis Pneumonia
Meskipun sistem untuk memeriksa keparahan penyakit dan resiko kematian pada PK telah ada dan dipakai secara luas seperti PSI, PORT sistem CURB 65, namun sistem tersebut terlalu rumit untuk digunakan dalam praktek sehari-hari sehingga diperlukan biomarker yang potensial dapat memberikan
informasi mengenai prognosis yang setara dengan sistem skoring yang telah ada (Mikaeilli H dkk, 2009), (Crain MC dkk, 2010).
Penilaian derajat keparahan pneumonia merupakan komponen penting dalam tatalaksana PK. Hal ini membuat munculnya berbagai sistem skoring PSI, CURB-65, modified ATS (m-ATS) dsb. Beberapa studi di Amerika Serikat dan Inggris telah mengeksplorasi berbagai faktor yang dapat memprediksi kematian pada pasien rawat inap dengan PK, skor CURB-65 dan PSI adalah sistem penilaian yang paling umum digunakan untuk memprediksi mortalitas (Mandell LA dkk, 2007).
2.6. Skor CURB-65
CURB-65, juga dikenal sebagai CURB kriteria, merupakan aturan prediksi klinis yang telah divalidasi untuk memprediksi kematian pada pneumonia komunitas (Lim WS dkk,2009). Skor CURB-65 (Tabel 2.6.1.) diperkenal oleh British Thoracic Society (BTS) pada tahun 2003 yang melibatkan 12.000 penderita pneumonia, terdiri atas 5 kategori yang dihubungkan dengan risiko kematian dalam 30 hari. Skor 0-1 masuk dalam kategori skor kematian rendah dimana skor 0= 0,7% dan skor 1= 3,2%. Skor 2= 13% masuk kategori risiko kematian sedang dan skor >3 masuk dalam skor kematian tinggi (3= 17%, 4= 41,5% dan 5= 57%). Kemampuan prediksi dari skor ini hampir sama dengan PSI yaitu dengan AUC: 0,73 -0,83. Keunggulan CURB-65 terletak pada variabel yang digunakan lebih praktis dan mudah diingat. ATS dalam guideline PK yang terbaru menyadari kompleksitas dari skor PSI dan merekomendasikan penggunaan CURB-65 (Singanayagam A dkk, 2009), (Mandell LA dkk, 2007).
Tabel 2.6.1. Skor CURB-65
Clinical Factor Points
C Confusion 1
U Blood urea nitrogen > or = 20 mg/dl 1
R Respiratory rate > or = 30 breaths/ min 1
B Systolic BP < 90 mm Hg or Diastolic < or = 60 mm Hg 1
Total Score
Mortality %
Risk Level Suggested Site-of-Care
0 0,6% Low Outpatient
1 2,7% Low Outpatient
2 6,8% Moderate Short inpatient / supervised outpatient
3 14,0% Moderate to High Inpatient
4 or 5 27,8% High Inpatient / ICU
Dikutip dari : QJ Med, 2009; 102:379-388.
Baik skor PSI maupun CURB-65 sama-sama memiliki kelemahan yang sama, yaitu masih bergantung pada hasil pemeriksaan laboratorium. Keadaan ini melahirkan skor CRB-65 yang menghilangkan unsur ureum. Manfaat dari skor CRB-65 ini adalah dapat digunakan oleh dokter umum di tingkat layanan primer. Skor ini dikatakan memiliki peforma yang sama dengan PSI dan CURB-65 dengan AUC: 0,69 – 0,78. Sayangnya, penggunaan skor ini belum teruji dengan jumlah sampel yang besar seperti pendahulunya sehingga validasinya masih perlu diuji (Singanayagam A dkk, 2009), (Bont J dkk, 2008).
2.7. Sepsis Akibat Pneumonia Komunitas
Di Amerika Serikat, lebih dari 1 juta penderita PK setiap tahunnya dan 10% dari penderita harus dirawat di ICU (intensive care unit). Pada PK yang dirawat jalan mortalitas sebesar diperkirakan < 5%, jika penderita PK dirawat inap maka mortalitas meningkat hingga 12% dan akan semakin meningkat menjadi 22% jika pasien dipindahkan ke ICU. Keadaan ini disebabkan perjalanan PK menjadi sepsis berat (PK berat) yang ditandai dengan adanya disfungsi organ (Nayak SB dkk, 2010).
Sepsis merupakan suatu respon inflamasi sistemik terhadap infeksi, dimana lipolisakarida atau toksin dilepaskan ke dalam sirkulasi darah sehingga terjadi aktivasi proses inflamasi. Sepsis ditandai dengan perubahan suhu tubuh, perubahan jumlah leukosit, tachycardia dan tachypnea. Sedangkan sepsis berat adalah sepsis yang ditandai dengan hipotensi atau disfungsi organ atau hipoperfusi organ. (Purba DB, 2010).
Pada tahun 1992, menurut The American College of Chest Physician (ACCP) and The Society for Critical Care Medicine (SCCM) Consensus
Conference on Standardized Definitions of Sepsis, telah mempublikasikan suatu konsensus dengan definisi baru dan kriteria diagnosis untuk sepsis dan keadaan-keadaan yang berkaitan dan menetapkan kriteria Systemic Inflammatory Response Syndrome (SIRS), sepsis berat dan syok sepsis dibawah ini:
- Bakteremia : adanya bakteri dalam darah, yang dibuktikan dengan kultur darah positif.
- SIRS : respon tubuh terhadap inflamasi sistemik, ditandai dua atau lebih keadaan berikut :
1. Suhu > 38ºC atau < 36ºC
2. Takikardia (HR > 90 kali/menit)
3. Takipneu (RR > 20 kali/menit) atau PaCO2 < 32 mmHg 4. Lekosit darah > 12.000/µL, < 4.000/µL atau netrofil batang > 10%
- Sepsis : SIRS yang dibuktikan atau diduga penyebabnya kuman.
- Sepsis berat : Sepsis yang disertai dengan disfungsi organ, hipoperfusi atau hipotensi termasuk asidosis laktat, oliguria dan penurunan kesadaran.
- Syok sepsis : Sepsis dengan hipotensi meskipun telah diberikan resusitasi cairan secara adekuat, bersama dengan disfungsi organ.
- Hipotensi : tekanan darah sistolik < 90 mmHg atau berkurang 40 mmHg dari tekanan darah normal pasien.
- Multiple Organ Dysfunction Syndrome: Disfungsi dari satu organ atau lebih,
memerlukan intervensi untuk mempertahankan homeostasis (Purba, 2010; Carol dkk, 2003).
Dremsizov, dkk melakukan studi untuk menilai kemampuan SIRS dalam memprediksi terjadinya sepsis, sepsis berat dan kematian pada pasien PK. Hasil yang didapat antara lain bahwa 50 % dari penderita PK yang dirawat akan jatuh ke sepsis. Selain itu, jika dibanding dengan PSI, kriteria SIRS tidak lebih baik dalam memprediksi perburukan sepsis pada PK. Implikasi klinis dari studi ini adalah dapat digunakannya PSI bukan hanya untuk skor prognosis tetapi juga sebagai petunjuk adanya disfungsi organ (Rosner MH dkk, 2009).
2.8. Gangguan koagulasi pada Sepsis
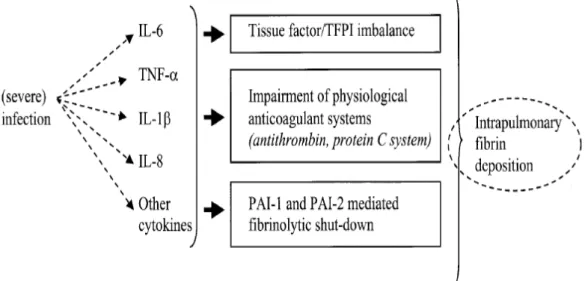
Perkembangan terbaru menunjukkan bahwa sistem koagulasi berperan penting dalam patofisiologi sepsis (Suharto, 2011). Gangguan koagulasi pada sepsis terjadi melalui tiga mekanisme (Gambar 2.8.1) (Faranita T dkk, 2011).
1. Pembentukan trombin yang diperantarai Tissue Factor (TF)
Tranfer factor diekspresikan pada permukaan sel endotel, monosit, dan platelet ketika sel-sel ini distimulasi oleh toksin, sitokin atau mediator lain. Adanya endotoksin menyebabkan peningkatan beberapa sitokin proinflamasi seperti tumor necrosis factor (TNF)-α dan interleukin (IL)-6. Sitokin IL-6 merupakan sitokin proinflamasi yang paling berhubungan dengan klinis sepsis dan komplikasi. Pembentukan trombin yang diperantarai oleh TF merupakan tahap penting dari patogenesis sepsis. Secara fisiologis pembentukan ini segera dihambat oleh antitrombin, namun dengan pembentukan trombin yang sangat cepat jalur inhibisi ini bisa fatigue sehingga terjadi trombinemia. Setelah trombin terbentuk maka fibrinogen dipolimerasi sehingga terbentuk bekuan fibrin dan terdeposisi di mikrosirkulasi. Deposisi fibrin ini dapat menyebabkan disfungsi organ. 2. Gangguan mekanisme antikoagulan
Terdapat tiga mekanisme antikoagulan yang terganggu pada sepsis, yakni: a. Sistem antitrombin
Secara teori antitrombin memiliki peran penting dalam kekacauan koagulasi pada sepsis, dibuktikan dengan jumlah antitrombin rendah pada sepsis. Jumlah antitrombin berkurang disebabkan karena antitrombin digunakan untuk menghambat formasi trombin, didegradasi oleh elastase yang dilepaskan sel neutrofil serta gangguan sintesis antitrombin akibat gagal hati pada sepsis.
b. Sistem protein C
Protein C disintesis di hati dan diaktivasi menjadi activated protein (APC) yang berfungsi dalam menghambat FVIII dan FV. Pada sepsis, terjadi depresi sistem protein C yang disebabkan oleh penggunaan yang berlebihan, gangguan hati, perembesan vascular, dan aktivasi TNF-α.
Tissue factor pathway inhibitor disekresi oleh sel endotel dan berfungsi untuk menghambat aktivasi FX oleh kompleks TF-FVIIa. Penurunan TFPI dapat dijumpai pada sepsis.
3. Penghentian sistem fibrinolisis
Pada kondisi bakteremia dan endotoksemia dijumpai peningkatan aktivitas fibrinolisis yang mungkin disebabkan oleh pelepasan plasminogen activator oleh sel endotel. Keadaan tersebut diikuti dengan supresi aktivitas fibrinolisis secara cepat oleh PAI-1. Jumlah PAI-1 yang tinggi dipertahankan sehingga menghentikan kemampuan fibrinolisis yang mengakibatkan penumpukan bekuan fibrin pada mikrosirkulasi.
Sumber : Thrombosis Journal, 2006
Gambar 2.8.1. Patofisiologi sepsis
Gambaran klinis koagulopati pada sepsis ialah (Faranita T dkk, 2011): 1. Aktivasi koagulasi sistemik fisiologis
Pada kondisi awal tidak tampak klinis koagulopati, namun proses koagulasi mulai teraktivasi dan terdeteksi melalui pengukuran marker
molekular yang sensitif seperti D-dimer, protrombin fragmen 1+2, atau kompleks trombin-antitrombin.
2. Non-overt disseminated intravascular coagulation
Sedangkan tahap selanjutnya ditandai dengan pembentukan fibrin intravaskular yang menyebabkan gangguan pada mikrosirkulasi. Hasil laboratorium menunjukkan peningkatan marker aktivasi namun pemeriksaan lain masih normal.
3. Transient consumption coagulopathy
Jika rangsangan prokoagulasi tetap terjadi maka akan terjadi ketidakseimbangan antara penggunaan plasma protein koagulasi dan sintesis di hati. Apabila rangsangan dihentikan dengan menghilangkan penyebabnya maka gangguan tersebut dapat teratasi dalam beberapa jam hingga beberapa hari. Hasil laboratorium menunjukkan peningkatan prothrombine time (PT), trombosit menurun, jumlah protein C menurun, fibrinogen dapat normal maupun menurun.
4. Overt DIC
Proses berkelanjutan sampai koagulopati konsumtif berat jarang dijumpai. Gangguan tersebut ditandai dengan penghentian mekanisme inhibisi sehingga hemostasis tidak terkontrol dan menyebabkan perdarahan berat. Manifestasi klinis DIC yang paling sering adalah perdarahan, trombosis atau keduanya yang dapat menyebabkan disfungsi organ. Pada pemeriksaan laboratorium dapat dijumpai peningkatan waktu pembekuan darah, peningkatan fibrin degradation product (FDP), D-dimer, penurunan trombosit dan kadar fibrinogen, penurunan kadar faktor koagulasi (seperti faktor V dan VIII), dan penurunan penghambat koagulasi (antitrombin dan protein C). Pemeriksaan koagulasi serial akan lebih baik dalam mendiagnosis DIC.
2.9. Kultur Sputum
Dalam Infectious Disease Society of American (IDSA) dan American Thoracic Society Guidlines (ATS, 2007) menunjukkan bahwa penyebab PK terbanyak disebabkan bakteri Gram positif oleh kuman Streptococcus
pneumoniae. Sedangkan kuman patogen penyebab PK lainnya mencakup Hemophilus influenza, Mycoplasma pneumoniae, Chlamydia pneumoniae, Staphylococcus aureus, Streptococcus pyogenes, Neisseria meningitides, Moraxella catarrhalis, Klebsiella pneumoniae, Legionella sp dan batang gram negatif lainnya.
Menurut British Thoracic Society Guidlines (BTS, 2009) menyatakan bahwa kuman patogen penyebab PK yang banyak ditemukan, yaitu Streptococcus pneumoniae dan diikuti kuman patogen lainnya Mycoplasma pneumoniae, Chlamydia Pneumoniae dan kuman gram negatif lainnya. Di Asia Tenggara, Streptococcus Pneumonia juga paling sering ditemukan kemudian diikuti Chlamydia Pneumoniae dan bakteri gram negatif (Wattanathum dkk, 2003).
Di Cina kuman patogen Streptococcus pneumoniae paling banyak ditemukan lalu kuman-kuman lainnya seperti Mycoplasma pneumoniae dan H Influenza (Huang HH dkk, 2006). Begitu juga di Jepang, Streptococcus pneumoniae paling umum ditemukan dan diikuti oleh H Influenza (Saito A dkk, 2006). Penelitian PK rawat inap di Asia misalnya Indonesia atau Malaysia mendapatkan patogen yang bukan Streptococcus pneumoniae sebagai penyebab tersering PK, antara lain Klebsiella pneumoniae (Dahlan Z, 2009).
2.10 Kultur Darah
Kultur darah dianjurkan untuk semua pasien pada PK sedang dan berat, sebaiknya dilakukan pemeriksaan sebelum pemberian terapi antibiotik dimulai. Jika diagnosis PK telah pasti dikonfirmasi dan pasien dengan keparahan PK ringan tanpa komorbiditas penyakit, kultur darah boleh tidak dianjurkan. Kultur darah dapat membantu untuk mengidentifikasi bakteremia dan patogen resisten, dimana kuman Streptococcus pneumoniae menjadi patogen yang paling umum yang diidentifikasi (BTS, 2009).
ATS dan IDSA merekomendasikan indikasi kuat untuk kultur darah pada PK berat. Pasien dengan PK berat lebih mungkin terinfeksi dengan kuman patogen selain Streptococcus pneumoniae, termasuk Staphylococcus aureus, Pseudomonas aeruginosa, dan gram-negatif lainnya. Kultur darah yang positif
pada pneumonia hanya pada 5-16% kasus. Dimana kuman patogen yang paling umum ditemukan adalah Streptococcus pneumoniae (ATS, 2007).
Christ-Crain M dkk (2006) mendapatkan bahwa adanya bakteri patogen di dalam darah (bloodstream infection/ BSI) erat kaitannya terhadap tingginya mortalitas pasien sepsis. Keadaan ini disebabkan terlambatnya pemberian antibiotik yang seharusnya sudah dapat dimulai saat awal pasien masuk. Umumnya antibiotik diberikan pada pasien dengan gejala infeksi yang nyata (demam dan leukositosis), yang sensitifitas dan spesifisitasnya rendah dan jika harus menunggu hasil kultur akan memperpanjang masa penundaan pemberian antibiotik (Christ-Crain M dkk, 2006).