TUGAS KELOMPOK
Mata Kuliah : Epidemiologi Lingkungan
Dosen :Prof. Dr. Anwar Daud, SKM, M.Kes
PEDOMAN PENILAIAN RISIKO PENYAKIT MENULAR
YANG DITULARKAN DI PESAWAT
KELOMPOK 2 :
M. WAHIDIN
P1804214002
YULINAR FITRIA
P1804214003
ZHANAZ TASYA
P1804214014
ITMA ANNAH
P1804214028
MULIATI
P1804214035
RESKI AMALIAH
P1804214038
KONSENTRASI EPIDEMIOLOGI
PROGRAM STUDI ILMU KESEHATAN MASYARAKAT
PROGRAM PASCASARJANA
UNIVERSITAS HASANUDDIN
MAKASSAR
1 Pendahuluan
Rekomendasi yang diberikan dalam dokumen ini didasarkan pada bukti-bukti dari tiga sumber:
pencarian sistematis literatur, pendapat ahli, dan mendirikan parameter penyakit spesifik
(misalnya masa inkubasi, periode shedding, dll). Untuk beberapa penyakit, bukti masih sedikit
atau benar-benar kurang, karena tidak ada atau hanya beberapa publikasi yang tersedia mengenai
penyakit tersebut. Dalam beberapa kasus (untuk berada di posisi yang aman), kita sering memilih
untuk pendekatan yang komprehensif, yaitu pelacakan kontak / Contact Tracing (CT). Kami
menyadari bahwa pelacakan kontak tidak selalu layak dan dapat menyerap sumber daya manusia
dan keuangan dalam jumlah besar. Oleh karena itu, ahli kesehatan masyarakat yang bertanggung
jawab atas pelacakan kontak harus mempertimbangkan algoritma dalam dokumen ini hanya
sebagai acuan dan bukan sebagai rekomendasi yang mengikat. Sebelum membuat keputusan
untuk memulai pelacakan kontak, dokter atau ahli epidemiologi harus memperhitungkan bahwa
algoritma yang diberikan dalam dokumen ini tidak dapat mencakup setiap aspek atau faktor,
misalnya situasi epidemiologi di negara asal, tujuan dari sebuah penerbangan, kerentanan
penumpang yang terkena dampak, cakupan vaksin, jenis / subtipe patogen, dan resistensi
antibiotik. Lembar pertanyaan dan jawaban (Q & A) untuk pelacakan kontak (lihat Lampiran 1)
diberikan dalam dokumen ini dimaksudkan untuk membantu para ahli kesehatan masyarakat
dengan proses pengambilan keputusan.
Dokumen ini memfokuskan secara eksklusif pada penularan penyakit menular di pesawat.
Namun, penilaian risiko yang lebih komprehensif juga harus memeriksa transmisi kemungkinan
penyakit di bandara dan transfer selama berada di bandara.
1.1
Latar Belakang Informasi
Selama beberapa terakhir, perjalanan udara komersil nasional dan internasional telah melihat
adanya peningkatan yang stabil dalam jumlah penumpang. Perkiraan penumpang oleh
International Air Transport Association (IATA) memprediksi peningkatan global komersial lalu
lintas udara + 3,0% untuk tahun 2009 [1]. Bandara internasional kolektif menyambut jutaan
penumpang setiap hari : pada tahun 2006; 4,4 miliar orang tiba dan berangkat dari bandara
seluruh dunia. Perkiraan traffic jangka panjang memprediksi bahwa pada tahun 2025 jumlah ini
Penumpang yang bepergian dengan pesawat terbang yang lingkungan kabinnya tertutup dapat
mengakibatkan terkena penyakit menular sesama penumpang. Pelacakan kontak dari penumpang
yang terpapar selama penerbangan semakin menjadi hal yang menantang para ahli kesehatan
masyarakat di seluruh dunia.
Munculnya SARS mengilustrasikan potensi penyakit baru yang tiba-tiba muncul dan menyebar,
mengancam kesehatan, kesejahteraan ekonomi dan kehidupan sosial orang banyak, termasuk
warga negara Uni Eropa. Pengenalan gejala awal penyakit dan penilaian risiko yang tepat
penting dalam rangka untuk memulai respon kesehatan masyarakat yang paling tepat ketika
penumpang dan / atau awak menjadi terpapar penyakit menular atau potensi penyakit menular
selama penerbangan.
1.2
Kualitas ventilasi dan udara kabin pesawat
Sistem pengendalian lingkungan di pesawat penumpang modern yaitu mengontrol tekanan udara,
tingkat oksigen, kelembaban dan filtrasi udara di kabin penumpang. Selama penerbangan, kabin
merupakan lingkungan tertutup yang menghadapkan penumpang dengan kondisi lingkungan
yang berbeda dari orang-orang di lapangan : hipoksia hypobaric, kelembaban relatif rendah dan
relatif dekat dengan sesama penumpang upeti yang dibayarkan kepada penerbangan kebutuhan
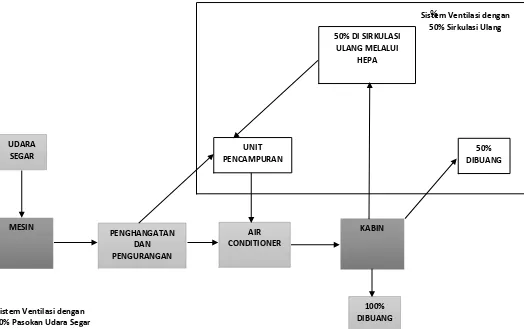
teknis dan ekonomis. Selama penerbangan, udara segar biasanya dipasok ke kabin dari luar
melalui asupan udara oleh mesin pesawat. Udara luar di ketinggian saat terbang dapat dianggap
steril, karena mengandung hampir tidak ada mikroorganisme dan dipanaskan oleh mesin pesawat
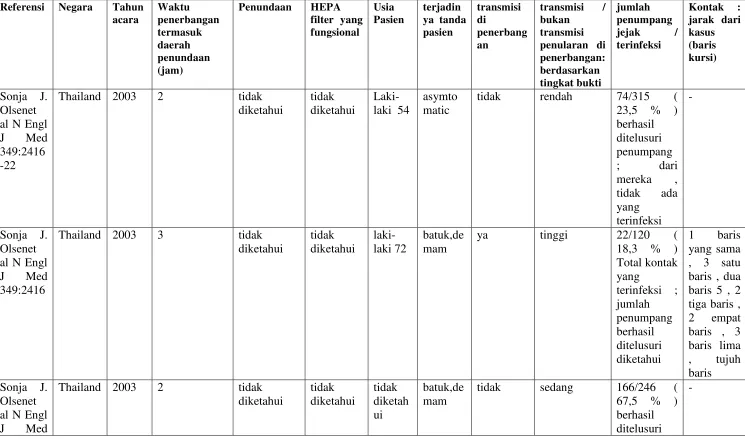
ke lebih dari 250 derajat Celcius [3]. Mayoritas pesawat penumpang modern mensirkulasi ulang
sekitar 50% udara kabin kembali ke kabin (lihat Gambar 1). 85% dari armada pesawat
penumpang Amerika saat ini yang membawa lebih dari 100 penumpang melakukan sirkulasi
udara kembali [4]. Re-sirkulasi udara biasanya disaring melalui high-efficiency particulate filter
system (HEPA) sebelum kembali memasuki kabin [5]. Secara umum, ventilasi yang tepat bagi
ruang terbatas seperti kabin akan mengurangi beban patogen, dan satu pertukaran udara
menghilangkan sekitar 63% dari organisme udara [6,7]. Biasanya, pertukaran udara kabin 15-20
perubahan udara / jam, sementara pesawat buatan Eropa memiliki nilai tukar yang lebih rendah
sekitar 10 perubahan udara / jam. Sebagai perbandingan, kantor dan rumah-rumah pribadi
masing-masing memiliki tingkat pertukaran 12 perubahan udara / jam dan lima perubahan udara
/ jam. [3] Pesawat yang dibangun sebelum tahun 1980 dan pesawat dengan tempat duduk yang
Sementara mesin dimatikan, misalnya selama ground-delay atau saat boarding, ada beberapa
cara untuk menyuplai udara ke kabin. Sebuah unit AC dapat dihubungkan ke sistem ventilasi
pesawat dan memasok udara dari sumber udara prekondisi. Atau, sumber pneumatik daerah
menyediakan udara, yang kemudian dikondisikan dan didistribusikan melalui sistem kontrol
lingkungan pesawat. Metode ketiga untuk menyediakan udara ke kabin adalah dengan
mengoperasikan sistem ventilasi pesawat dengan energi yang diberikan oleh unit daya tambahan.
Metode yang paling tidak menguntungkan adalah untuk melakukan ventilasi silang melalui pintu
pesawat terbuka [8,9]. Ini akan mendistribusikan polusi udara yang mungkin berbahaya seperti
patogen ke seluruh kabin.
Seberapa penting sistem ventilasi ditunjukkan oleh satu insiden di mana penumpang tetap di
pesawat selama ground-delay empat jam, dengan pintu tertutup dan tidak ada sistem ventilasi
operasi. Hal ini memberikan kontribusi terhadap wabah influenza di antara penumpang [10].
Oleh karena itu WHO menyarankan agar penumpang tidak boleh tinggal lebih dari 30 menit di
dalam pesawat terbang tanpa ventilasi yang tepat [11].
%
UDARA SEGAR
MESIN
PENGHANGATAN DAN PENGURANGAN VOLUME UDARA
AIR CONDITIONER
KABIN
100% DIBUANG UNIT
PENCAMPURAN
50% DI SIRKULASI ULANG MELALUI
HEPA
50% DIBUANG Sistem Ventilasi dengan
50% Sirkulasi Ulang
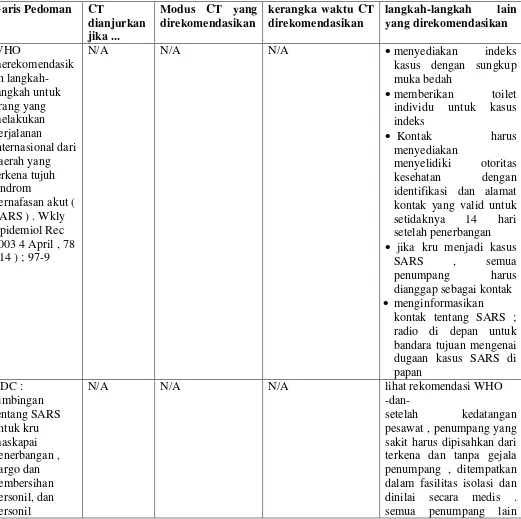
Udara yang tersedia untuk kabin memasuki kabin dari atas melalui outlet di seluruh kabin,
kemudian mengalir ke bawah menuju katup keluar dekat dengan lantai, seperti yang ditunjukkan
pada Gambar 2 [8,12].
Ini membagi pesawat ke zona ventilasi di mana gerakan udara kebanyakan melintang. Sistem
distribusi membatasi jumlah tempat duduk baris berbagi udara yang sama sebelum dievakuasi
atau diresirkulasi [13].
Memahami sistem ventilasi sangat penting, tidak hanya untuk penilaian risiko yang lebih baik,
tetapi juga karena pedoman WHO mendefinisikan ‘close contact’ pada zona yang diciptakan
oleh pola ventilasi. WHO menganjurkan menelusuri penumpang yang duduk +/- 2 baris dari
kasus indeks.
Figure 2. Aliran Udara Cabin
RUANG MUATAN
1.3
Masalah peraturan dan hukum
Kebutuhan untuk penilaian risiko menurut waktu insiden penyakit menular dengan dampak
kesehatan masyarakat yang mungkin terjadi telah dibahas melalui beberapa peraturan hukum
internasional.
Keputusan Uni Eropa 2119
Menurut keputusan Uni Eropa ini, Negara Anggota '... harus memberikan informasi tentang
penyakit menular melalui struktur dan / atau pihak yang berwenang yang ditunjuk, sesuai dengan
Pasal 4 Keputusan No 2119/98 / EC dari Parlemen Eropa dan Dewan 24 September 1998
menyiapkan jaringan untuk surveilans epidemiologi dan pengendalian penyakit menular di
Masyarakat (3), yang memerlukan analisis ilmiah menurut waktu agar aksi komunitas yang
efektif dapat dilakukan '.
Peraturan Kesehatan Internasional
/
International Health Regulations (IHR
2005)
Pada tanggal 15 Juni 2007, Peraturan Kesehatan Internasional (2005) (IHR 2005) mulai
diberlakukan. Perjanjian yang mengikat secara hukum ini memberikan kerangka kerja baru untuk
koordinasi dan pengelolaan peristiwa yang dapat menimbulkan keadaan darurat kesehatan
masyarakat yang menjadi perhatian internasional. Hal ini dimaksudkan untuk meningkatkan
kapasitas semua negara untuk mendeteksi, menilai, memberitahukan dan menanggapi ancaman
kesehatan masyarakat.
Di bawah IHR (2005), semua negara anggota WHO diharapkan untuk memperkuat kapasitas
kesehatan publik mereka di bandara yang ditunjuk, pelabuhan dan penyeberangan darat, baik
dalam keadaan rutin dan ketika menanggapi peristiwa yang dapat menimbulkan keadaan darurat
kesehatan masyarakat yang menjadi perhatian internasional / public health emergency of
international concern (PHEIC).
Pasal 18 dan 23 dari IHR 2005 membahas mengenai tindakan kesehatan tentang perjalanan udara
internasional, termasuk kebutuhan untuk penelusuran jejak kontrak (CT) pada kedatangan atau
keberangkatan wisatawan internasional. Dalam pasal 45, mengatur laporan data pribadi dalam
Pasal 18. Rekomendasi yang berhubungan dengan orang, bagasi, kargo, peti
kemas, alat angkut, barang dan paket pos
1. Rekomendasi yang dikeluarkan oleh WHO
untuk Negara yang terlibat sehubungan dengan orang-orang menyarankan hal-hal berikut: • tidak ada langkah-langkah kesehatan tertentu yang disarankan;
• review riwayat perjalanan di daerah yang terkena;
• tinjauan bukti pemeriksaan medis dan setiap analisis laboratorium; • memerlukan pemeriksaan medis;
• tinjauan bukti vaksinasi atau profilaksis lainnya; • membutuhkan vaksinasi atau profilaksis lainnya;
• tempat orang tersangka di bawah pengawasan kesehatan masyarakat;
• menerapkan karantina atau tindakan kesehatan lainnya bagi orang-orang yang dicurigai; • menerapkan isolasi dan pengobatan bila perlu bagi orang yang terkena dampak;
• melaksanakan pelacakan kontak dari tersangka atau orang yang terkena; • menolak masuknya tersangka dan orang-orang yang terkena dampak; • menolak masuknya orang belum terpengaruh ke daerah yang terkena; dan
• menerapkan skrining keluar dan / atau pembatasan orang dari daerah yang terkena. "
Pasal 23. Mengukur kesehatan pada saat kedatangan dan keberangkatan
1. Sesuai dengan perjanjian internasional
yang berlaku dan artikel yang relevan dari IHR, negara yang terlibat mewajibkan
kegiatan kesehatan masyarakat, pada saat kedatangan atau keberangkatan:
a. berkaitan dengan wisatawan:
1) informasi mengenai tujuan wisatawan
sehingga wisatawan dapat dihubungi;
2) informasi mengenai jadwal wisatawan
untuk memastikan apakah ada perjalanan di atau dekat sebuah daerah yang
terkena atau kontak lainnya dengan infeksi atau kontaminasi sebelum kedatangan,
serta review dokumen kesehatan traveler jika hal itu diwajibkan di bawah
3) pemeriksaan kesehatan non-invasif yang
merupakan pemeriksaan paling tidak mengganggu yang akan mencapai tujuan
kesehatan masyarakat;
b. pemeriksaan bagasi, kargo, petikemas, alat
angkut, barang, paket pos dan jenazah.
2. Atas dasar bukti risiko kesehatan
masyarakat yang diperoleh melalui langkah-langkah yang diberikan dalam ayat 1 pasal
ini, atau melalui cara lain, Negara yang terlibat dapat menerapkan langkah-langkah
kesehatan tambahan, sesuai dengan Peraturan ini, khususnya, berkaitan dengan tersangka
atau dipengaruhi wisatawan, pada kasus-per kasus, pemeriksaan kesehatan paling
mengganggu dan invasif yang akan mencapai tujuan kesehatan masyarakat untuk
mencegah penyebaran penyakit secara internasional.
3. Tidak ada pemeriksaan kesehatan,
vaksinasi, profilaksis atau mengukur kesehatan di bawah Peraturan ini yang dilakukan
pada wisatawan tanpa adanya ijin dan persetujuan sebelumnya pada orang tua atau
pengasuhnya, kecuali ditentukan dalam ayat 2 Pasal 31, dan sesuai dengan hukum dan
kewajiban internasional dari negara yang terlibat.
4. Wisatawan yang divaksinasi atau
ditawarkan profilaksis sesuai dengan Peraturan ini, orang tua atau pengasuhnya harus
diberitahu risiko yang berkaitan dengan vaksinasi atau dengan non-vaksinasi dan dengan
penggunaan atau non-penggunaan profilaksis sesuai dengan hukum dan kewajiban
internasional Negara yang terlibat. Negara yang terlibat wajib menginformasikan praktisi
medis persyaratan ini sesuai dengan hukum Negara tersebut.
5. Setiap pemeriksaan medis, prosedur medis,
vaksinasi atau profilaksis lain yang melibatkan risiko penularan penyakit hanya dapat
dilakukan pada, atau diberikan kepada wisatawan sesuai dengan yang ditetapkan
pedoman keselamatan nasional atau internasional dan standar sehingga dapat
meminimalkan resiko .
1. Informasi kesehatan yang dikumpulkan
atau diterima oleh suatu Negara yang terlibat sesuai dengan IHR dari Negara lain atau dari
WHO yang mengacu pada orang yang diidentifikasi atau yang dapat diidentifikasi harus
dijaga kerahasiaannya dan diproses secara anonim seperti yang dipersyaratkan oleh hukum
nasional.
2. Meskipun ayat 1, Negara Pihak dapat
mengungkapkan data pribadi dan proses di mana penting untuk tujuan menilai dan mengelola
risiko kesehatan masyarakat, tetapi Negara-negara yang terlibat, sesuai dengan hukum
nasional, dan WHO harus memastikan bahwa data pribadi:
(A) diproses secara adil dan sah, dan tidak
diproses lebih lanjut dengan cara yang tidak sesuai dengan tujuan itu;
(B) yang memadai, relevan dan tidak
berlebihan dalam kaitannya dengan tujuan tersebut;
(C) akurat dan, jika perlu, terus up to date;
setiap langkah yang wajar harus diambil untuk memastikan bahwa data yang tidak akurat
atau tidak lengkap akan terhapus atau diperbaiki; dan
(D) tidak disimpan lebih lama dari yang
diperlukan.
3. Atas permintaan, WHO akan sepraktis
mungkin menyediakan individu dengan data pribadi yang dimaksud dalam Pasal ini dalam
bentuk yang dapat dimengerti, tanpa penundaan atau beban dan, bila perlu, memungkinkan
untuk koreksi.
1.4
Tujuan pedoman RAGIDA
Tujuan dari panduan ini (RAGIDA : risk assessment guidelines for infectious disease transmitted
on aircraft / pedoman penilaian risiko untuk penyakit menular yang ditularkan pada pesawat) adalah untuk mengembangkan rekomendasi yang membantu negara-negara anggota Uni Eropa
dalam evaluasi risiko yang terkait dengan transmisi berbagai agen infeksi di pesawat dan nasihat
tentang kesehatan masyarakat yang sesuai langkah-langkah untuk pencegahan. Rekomendasi
dimaksudkan untuk membantu otoritas kesehatan publik nasional saat menentukan pemicu dan
membuat keputusan tentang apakah atau tidak untuk menghubungi jejak wisatawan udara dan
2
Metodologi
Tujuan kami adalah untuk mengumpulkan informasi sebanyak mungkin tentang kemungkinan
penyakit menular yang ditularkan selama perjalanan udara. Informasi ini sangat penting ketika
membantu negara-negara anggota dalam penilaian risiko case-to-case atau membuat
rekomendasi mengenai pemicu pelacakan kontak.
Kami memperoleh informasi melalui sumber-sumber berikut : • Kajian literatur sistematis terhadap peer-review literatur; • Permintaan sistematis dan mencari literatur abu-abu;
• Wawancara standar dengan ahli kesehatan masyarakat di lembaga kesehatan masyarakat Uni Eropa dan di penerbangan; dan
• Kompilasi patogen epidemiologi tertentu yang berhubungan dengan masa inkubasi, shedding, dll
Kami juga berkonsultasi dengan para ahli mengenai patogen dan mendiskusikan hasil-hasil dan
rekomendasi untuk pelacakan kontak dan penilaian risiko.
2.1
Seleksi Penyakit
Kami mengidentifikasi beberapa penyakit yang relevan untuk transmisi selama perjalanan udara,
dengan menggunakan kategori / kriteria sebagai berikut:
• Potensi penularan dalam konteks perjalanan udara (penyakit menular seksual dikeluarkan); • Penularan orang-ke-orang;
• Potensi wabah; • Patogenisitas;
• Kemungkinan awal siklus transmisi baru ketika diimpor ke Uni Eropa (jika baru diperkenalkan);
• Kemampuan dan justifikasi untuk pencegahan perluasan penyakit; dan
• Frekuensi disebutkan dalam literatur peer-review yang diperoleh melalui pencarian literatur awal.
Penyakit dipilih dengan menghitung skor akumulasi untuk semua tujuh kategori. Daftar penyakit
yang dihasilkan peringkat sesuai dengan prioritas, dengan penyakit prioritas tinggi di bagian atas
• TB, termasuk MDR dan TB-XDR • SARS
• Influenza, termasuk subtipe influenza baru • Campak
• Rubella
• Penyakit meningokokus • Difteri
• Ebola demam berdarah • Marburg demam berdarah • Demam Lassa
• Cacar • Anthrax
Selama pertemuan dengan Ahli ECDC pada bulan Februari 2007, kami sepakat untuk tidak
menyertakan penyakit dengan pathogen yang berasal dari makanan dan vektor.
2.2
Survei relevansi pelacakan kontak untuk penyakit yang dipilih
Menggunakan pendekatan 'quick-and-dirty', kami meminta ahli kesehatan masyarakat nasional
dari negara-negara anggota Uni Eropa mengenai pendapat pribadi mereka tentang perlunya
pelacakan kontak untuk dipilih patogen / penyakit (3.1-3.12) dan input mereka dianalisis secara
terpisah.
2.3
Pencarian event
Pencarian Literatur
Menurut definisi kita, suatu 'event' adalah 'sebuah insiden di mana transmisi penyakit menular
dari satu atau lebih kasus indeks melalui kontak orang selama perjalanan udara telah diduga,
terbukti atau dikesampingkan'. Informasi berbasis kasus untuk event diperoleh secara sistematis
dari:
• Pencarian literatur peer-review secara
sistematis; dan
• ProMED dan non peer-review literatur
Basis data literatur dicari untuk dipublikasikan secara internasional, publikasi peer-review
adalah Pubmed dan DIMDI (yang termasuk Medline, Global Health, Embase, Biosis Previews,
Embase Alert SciSearch, Cochrane CDSR, dan Cochrane CDTR)
Istilah yang digunakan untuk pencarian literatur peer-review adalah:
• (pesawat ATAU pesawat ATAU
penerbangan ATAU awak pesawat ATAU perjalanan udara ATAU maskapai ATAU
penumpang udara)
DAN
• (epidemiologi ATAU mikrobiologi ATAU
transmisi)
DAN
• (pesawat ATAU pesawat ATAU
penerbangan ATAU awak pesawat ATAU perjalanan udara ATAU maskapai ATAU
penumpang udara)
DAN
• (menular)
Pada tahap kedua, kami mengidentifikasi artikel yang relevan dengan peristiwa perjalanan udara
terkait yang memenuhi definisi event kami dengan menilai judul dan abstrak setiap artikel yang
dihasilkan oleh pencarian literatur.
Kami mencari grey literature berbasis ProMED untuk event terkait perjalanan udara dan secara
sistematis meminta epidemiolog suatu negara untuk mengirimkan literature non peer review atau
catatan yang tidak diterbitkan berkaitan dengan peristiwa yang sesuai dengan definisi kasus
kami. Untuk pencarian ProMED, istilah yang digunakan adalah 'maskapai' Atau 'perjalanan
udara' Atau 'penumpang udara'.
Selain itu, kami secara sistematis mendekati ahli kesehatan masyarakat di negara-negara Uni
Eropa, Jepang, Hong Kong, Amerika Serikat, Kanada dan ahli medis di maskapai aviasi
internasional dalam rangka memperoleh grey literature atau catatan peristiwa yang melibatkan
orang yang tertular di dalam pesawat penumpang.
Interview kesehatan masyarakat dan pakar penerbangan sipil
Kami merancang kuesioner standar dimana termasuk lebih dari 50 variabel untuk menilai secara
untuk mewawancarai pakar nasional dan internasional yang secara teratur melakukan pelacakan
kontak (CT) atau terlibat dalam CT, penilaian risiko, atau pengembangan pedoman. Kami juga
melakukan wawancara telepon dengan para ahli yang setuju untuk berpartisipasi.
Artikel analisis event
Kami secara sistematis menganalisis artikel tentang peristiwa yang diperoleh dari literatur
peer-review, grey literature, interview para ahli, menggunakan kategori yang ditegakkan sesuai
dengan kuesioner terstandar (lihat Lampiran 1). Akibatnya, setiap artikel event ditinjau untuk
informasi dengan memperhitungkan lebih dari 50 variabel (Lampiran 1 dan 2)
Pertanyaan kunci berikut telah diambil dari kuesioner kami. Anotasi ditambahkan untuk
penjelasan lebih lanjut. Daftar lengkap pertanyaan diberikan dalam Lampiran 1.
Pertanyaan Utama Didalam Pelacakan Kontak
1. Rincian penerbangan dan informasi kunci dari event Tahun Pertama event:
Tahun ini digunakan untuk mengidentifikasi acara dalam analisis kami, tapi Iso memberikan
informasi tentang fakta-fakta sejarah, seperti jangka waktu antara kejadian dan pelaksanaan
pedoman, atau standar teknis pesawat. Jika tersedia, tanggal pasti acara harus diperhatikan juga.
Penyakit / patogen yang ditemukan:
Informasi ini sangat penting. Transmissibility, keparahan, ancaman kesehatan masyarakat, dan
kebutuhan untuk tindakan yang semua sepenuhnya tergantung pada informasi penyakit / patogen
Asal dan tujuan penerbangan:
Asal usul penerbangan dapat memberikan informasi tentang epidemiologi penyakit yang diduga
dan dapat digunakan untuk mendapatkan informasi mengenai kemungkinan wabah di negara
asal.
Negara dari mana pesawat itu berasal harus diberitahu tentang ancaman kesehatan masyarakat
mungkin jika pasien indeks tertular penyakit itu di negara atau sudah menular sebelum
penerbangan.
Tujuan penerbangan adalah penting untuk mengingatkan otoritas kesehatan masyarakat dari
kemungkinan ancaman kesehatan masyarakat dan memungkinkan pihak berwenang untuk
mengambil tindakan lebih lanjut. Untuk analisis kami, kedua variabel memberikan kita dengan
Total jumlah kontak / kontak berhasil ditelusuri / awak:
Kami mengidentifikasi penerbangan dan penumpang informasi berikut sebagai diperlukan:
a. Jumlah total penumpang dan awak kapal;
b. jumlah kasus index (penumpang / awak);
c. rincian tempat duduk (seat lokasi kontak dalam kaitannya dengan kasus indeks);
d. jumlah kontak ditelusuri (penumpang / awak); dan
e. jumlah kontak berhasil ditelusuri (penumpang / awak).
Bukti untuk transmisi di papan tergantung pada jumlah penumpang berhasil ditelusuri. Semakin
komprehensif pelacakan kontak, yang kurang lebih kemungkinan hilang kontak terinfeksi. Hal
yang sama berlaku untuk bukti tidak infeksi: kemungkinan hilang kontak terinfeksi menurun
dengan proporsi penumpang berhasil ditelusuri.
Durasi penerbangan:
Waktu penerbangan adalah setara dengan waktu eksposur untuk sesama penumpang dan ada
kedepan penting untuk memperkirakan risiko transmisi papan. TotaI durasi penerbangan
didefinisikan sebagai kombinasi dari periode setelah menumpang (termasuk keterlambatan
tanah), waktu penerbangan yang sebenarnya, dan keterlambatan tanah setelah mendarat. Ketika
menilai kebutuhan untuk pelacakan kontak, beberapa pedoman menentukan nilai terendah durasi
penerbangan. WHO pedoman tentang penularan TBC selama perjalanan udara
merekomendasikan pelacakan kontak penerbangan yang delapan jam atau lebih.
Penundaan penerbangan utama (jam)
Penundaan tanah memperpanjang waktu selama penumpang terkena orang yang terinfeksi.
Karena kondisi ventilasi mungkin diubah selama tanah (saat mesin umumnya off), risiko
penularan penyakit dapat berkembang biak.
Sistem efisiensi tinggi partikulat udara (HEPA) sistem yang berfungsi penuh selama waktu
penerbangan:
Pesawat penumpang modern yang biasanya dilengkapi dengan sistem HEPA fiIter yang fiIter
diresirkulasi udara kabin selama mesin atau sumber daya tambahan yang berjalan. Sekitar
99,97% dari partikel> 0,3 im, termasuk sebagian besar microbiologicaI patogen, dikeluarkan dari
kabin udara oleh sistem ini. Bahkan virus lebih kecil dari 0,3 im yang cenderung mematuhi
partikel atau bentuk gumpalan dieliminasi. Secara teori, sistem HEPA fiIter non fungsional atau
Prosedur Pertanyaan mengenai pelacakan kontak (CT)
Sebagian besar pertanyaan berikut ini relevan untuk mengumpulkan informasi tentang inisiasi,
proses, dan hasil pelacakan kontak (CT) dilakukan dalam pengaturan yang berbeda dan
melibatkan patogen yang berbeda.
Negara memulai CT :
Berapa banyak baris kursi sebelum / sesudah pasien indeks dianggap untuk CT :
CT komprehensif (daftar penumpang seluruh ditelusuri) :
Anggota awak kabin dihubungi :
Apakah kategori CT kontak digunakan? Jika demikian, kategori yang mana? Kedekatan kontak
dengan kasus-kasus indeks:
Kedekatan fisik penumpang pada kasus indeks penting ketika menilai risiko. Jika kategori
(seperti 'kontak dekat ") didirikan, mereka dapat dikombinasikan dengan tingkat prioritas tertentu
ketika menelusuri penumpang. Untuk tujuan ilmiah, membedakan antara kontak yang
dikukuhkan sebagai terinfeksi (tapi tanpa gejala) dan kontak yang dikukuhkan sebagai terinfeksi
dan gejala dapat berguna.
Metode CT:
• Penumpang dengan nyata mengunakan untuk CT? • Kartu Locator Penumpang digunakan untuk CT? • Deklarasi bea digunakan untuk CT?
Metode menghubungi penumpang: • Kuesioner yang digunakan untuk CT?
• menghubungi telepon yang digunakan untuk CT?
• Metode lain yang digunakan untuk CT? (silahkan tentukan!) 2. Pertanyaan mengenai indeks pasien
Usia dan jenis kelamin:
Karena penyakit tertentu mengambil tentu saja yang lebih parah pada kelompok usia yang
berbeda atau jenis kelamin, usia dan jenis kelamin merupakan parameter epidemiologi penting
untuk penilaian risiko. Faktor penting lainnya (seperti penyebaran patogen melalui batuk) dapat
dipengaruhi oleh usia.
Kebangsaan sangat penting untuk menginformasikan otoritas kesehatan negara asal, untuk
melakukan pelacakan kontak jika diperlukan, dan untuk menginformasikan keluarga. Terlebih
lagi, negara tempat tinggal dapat memberikan petunjuk berharga tentang prevalensi penyakit atau
frekuensi vaksinasi.
Gejala pasien indeks:
Informasi tentang adanya gejala sangat penting untuk memperkirakan menular pasien indeks
selama penerbangan. Selain itu, jumlah kontak dapat bervariasi, e. g. diare dapat menyebabkan
menghubungi penelusuran setiap penumpang yang digunakan, atau memiliki akses ke, WC
(misalnya penumpang, kru atau membersihkan personil).
Tingkat penularan dari kasus indeks selama penerbangan:
Tingkat kasus indeks menular harus dievaluasi berdasarkan semua informasi yang tersedia:
tanda-tanda dan gejala kasus indeks, tahap penyakit, potensi penumpahan, dan cara
penularannya.
3. Informasi tentang tindakan yang dilakukan
Tindakan dapat mencakup:
• Wawancara telepon terstruktur dengan kontak;
• Profilaksis pasca pajanan (PEP) (direkomendasikan untuk semua kontak person?); dan • Jika PEP diberikan, informasi yang tepat pada berapa banyak kontak person benar-benar
menerima PEP.
Penilaian peristiwa, artikel acara, dan entri dalam database
Kami menilai artikel event yang diperoleh dari wawancara pencarian literatur dan ahli sesuai
dengan yang ditetapkan sebelumnya kriteria penilaian / definisi yang telah ditetapkan untuk
secara sistematis memanfaatkan informasi.
Dalam konteks studi ini, kriteria penilaian yang didefinisikan sebagai berikut:
Kasus Indeks
Orang atau orang yang diidentifikasi sebagai kasus awal yang dilaporkan dalam acha di infeksi,
atau kasus singIe dengan tidak ada kasus sekunder diketahui. Menurut definisi kita, kasus indeks
merupakan titik awal untuk proses pelacakan kontak dan mungkin atau tidak mungkin telah
terinfeksi orang lain (kontak).
Orang yang terpapar dengan suatu penyakit atau potensial kasus indeks penyakit menular.
Hubungan paparan ini dinilai dan dijelaskan dengan mengacu pada event faktor tertentu seperti
patogen, penularan dari kasus indeks, periode menular, ketersediaan dan validitas informasi
tentang pemaparan kapal, eksposur alternatif yang mungkin, faktor risiko untuk infeksi, status
vaksinasi, dan kerentanan kontak.
Kontak berhasil ditelusuri
Kata “kontak berhasil ditelusuri” digunakan untuk kontak dengan bukti yang jelas mengenai penyakit infeksi atau non infeksi contohnya bukti laboratoium atau diagnosis klinik. Jika tes
laboratorium tidak mampu memanfaatkan, tidak adanya gejala setelah dua periode inkubasi
dianggap sebagai bukti non infeksi.
Informasi teknis pelacakan kontak
Pelacakan kontak (CT) adalah investigasi prosedur imedat memperoleh informasi kontak untuk
mendekati kontak yang berpotensi terkena patogen. CT dapat lengkap (semua menghubungi
penumpang dan awak) atau mengikuti pendekatan yang lebih terkendali: penumpang hanya akan
dihubungi ketika mereka memenuhi kriteria tertentu sebagaimana dipublikasikan dalam
pedoman yang ada, misalnya kategori kontak didefinisikan (dekat kontak = +/- 2 baris di depan /
belakang kasus indeks, yang sangat terkena kontak = batuk atau bersin di).
Event
Sebuah kejadian selama transmisi suatu penyakit menular dari satu atau lebih kasus index ke
kontak dengan orang selama perjalanan udara telah diduga, terbukti atau dikesampingkan.
Jumlah kejadian: umunya, masing-masing bertarung dihitung sebagai salah satu acara. Dalam
kumpulan data acara, penerbangan dihitung secara terpisah ketika jumlah semua kontak
ditelusuri dan kontak lainnya dilaporkan per penerbangan (dan tidak kumulatif untuk seluruh
penerbangan). Dalam semua kasus lain, jumlah tahapan dari beberapa ditelusuri penerbangan
Haruskah dianggap sebagai salah satu acara tunggal.
Pada dataset event, penerbangan dianggap sebagai event terpisah ketika semua nomor pelacakan
kontak dan kontak lain dilaporkan setiap penerbangan (dan tidak bertahap untuk semua
penerbangan). Jika jumlah totaI kontak dihitung secara bertahap (dan bukan setiap penerbangan),
kami menganggap mereka sebagai salah satu cara penerbangan.
Kami mendefinisikan total durasi penerbangan sebagai jumlah waktu terbang yang sebenarnya
(total waktu yang dihabiskan di udara), dari waktu boarding dan keterlambatan sebelum dan
setelah penerbangan. Jika tidak ada informasi spesifik pada waktu penerbangan adalah jika
tersedia tetapi penerbangan asal / tujuan menunjukkan (non stop) penerbangan jarak minimal
delapan jam, waktu penerbangan diatur ke delapan jam. Ketika jumlah semua kontak ditelusuri
dan kontak lainnya yang diberikan setiap penerbangan (dan tidak bertahap), setiap penerbangan
sendiri dianggap secara terpisah untuk analisis. Dalam kasus nomortahapan diberikan untuk
beberapa penerbangan durasi yang tidak sama, waktu penerbangan individu tidak dapat
dipertimbangkan.
Konversi TST (tuberkulosis saja)
Kami mendefinisikan konversi TST sebagai tes kulit tuberkulin negatif awal (TST) yang menjadi
positif setelah tes kedua. Sebuah awalnya TST contact person negatif (baik sebagai yang sesuai
dari catatan medik sebelumnya atau TST diterapkan dengan di tiga minggu pertama setelah
udara traveI - reIated paparan selama penerbangan) yang menjadi TST positif dalam minggu 4¬8
setelah udara traveI - terkait selama paparan penerbangan dianggap telah terinfeksi oleh kasus
indeks. Negatif TST pada 3 minggu awal setelah terpapar harus dilakukan TST kedua pada saat
diatas 8 minggu setelah paparan pertama. Jika TST kedua adalah negatif, tidak ada investigasi
lebih lanjut diperlukan, karena tidak ada bukti infeksi selama bertarung. Sebuah TST positif
dengan dalam tiga minggu setelah terpapar adalah kemungkinan akibat paparan sebelumnya atau
vaksinasi, dan tidak lebih TST ditunjukkan.
Untuk setiap event kami menilai apakah transmisi on-board terjadi atau tidak. Dalam kasus
konfirmasi penularan, kami menilai bukti penularan sesuai dengan kriteria bukti yang
dikembangkan (lihat Kotak 1). Selain itu, kami memasukkanya ke kriteria penyakit spesifik
akun, misalnya validitas tes diagnostik, validitas informasi untuk (alternatif) eksposur, dan
kerentanan kontak.
Dalam banyak kejadian, hanya hasil TST tunggal positif yang tersedia. Dalam peristiwa ini,
kami menilai bukti-bukti sesuai dengan validitas informasi yang dapat diperbaiki atas
kerentanan atau eksposur alternatif.
Kami menganggapnya sebagai bukti yang tinggi untuk transmisi onboard, jika A)
Indeks pasien dan kasus TB cocok dalam diagnosis molekuler dan informasi yang diperoleh
bahwa kontak tidak memiliki eksposur sebelumnya adalah masuk akal;
ATAU
kontak memiliki konversi TST terbukti setelah terpapar dalam penerbangan dan informasi yang
diperoleh bahwa kontak tidak terpapar sebelumnya adalah masuk akal.
Kami menganggapnya sebagai bukti media untuk transmisi onboard, jika B)
Indeks pasien dan kasus TB cocok dalam diagnosis molekuler dan informasi yang diperoleh
bahwa kontak tidak memiliki eksposur sebelumnya adalah masuk akal, tapi kurang lengkap
daripada A) (Informasi tentang kerentanan kurang meyakinkan dibandingkan A);
ATAU
kontak memiliki konversi TST terbukti setelah terpapar dalam penerbangan dan informasi yang
diperoleh bahwa kontak tidak pernah terpajan kurang masuk akal, tapi kurang lengkap daripada
A) (Informasi tentang kerentanan kurang meyakinkan daripada di A);
ATAU
kontak memiliki TST positif tunggal setelah terpapar dalam penerbangan dan informasi yang
diperoleh bahwa kontak tidak memiliki eksposur sebelumnya adalah masuk akal.
Kami menganggapnya sebagai tingkat rendah onboard transmission jika C)
contact person memiliki TST positif tunggal setelah paparan, tapi informasi tentang kerentanan
sebelum dan selama penerbangan itu baik tidak tersedia atau tidak meyakinkan.
Kami menyimpulkan kemungkinan untuk transmisi on-board dalam acara ditetapkan dalam
kategori A, B, C tinggi, kemungkinan dan kemungkinan berturut-turut.
Ketika tidak ada bukti penularan, kami menilai tingkat bukti non-transmisi dengan
menghubungkan kontak berhasil ditelusuri dari kasus indeks jumlah semua kontak yang
dikenal selama penerbangan. Kami kemudian menghitung persentase kontak yang berhasil
Dengan demikian, kami memperhitungkan apa yang disebut beta error (kesalahan jenis
kedua). Banyak artikel melaporkan pencarian komprehensif sesama penumpang, yaitu semua
penumpang pada penerbangan - dengan pengecualian dari kasus indeks - adalah kontak
dipertimbangkan. Jika pelacakan kontak dibatasi untuk menutup kontak atau baris tertentu di
sekitar kasus indeks, kita mendefinisikan dan menelusuri kontak sesuai dengan spesifikasi
tersebut, karena tidak ada informasi layak lain yang tersedia.
Kami mendefinisikan hubungan antara tingkat tingkat bukti dan persentase kontak berhasil
ditelusuri (dari semua kontak dihubungi dari kasus indeks) sebagai berikut:
Tingkat bukti rendah untuk non-transmisi: kurang dari 35% dari kontak berhasil ditelusuri;
Tingkat bukti media non-transmisi: antara 35% dan 75% dari kontak berhasil ditelusuri;
dan
Tingkat tinggi bukti non-transmisi: 75% atau lebih kontak berhasil ditelusuri.
'Bukti level Medium' menandakan bahwa bukti untuk transmisi infeksi kurang menarik
dibandingkan pada tingkat bukti yang tinggi.
Untuk setiap artikel jurnal yang menjelaskan suatu peristiwa, tiga anggota staf ilmiah
menyelesaikan kuesioner dan artikel dinilai, menggunakan kriteria bukti kami (lihat Kotak
1). Hasil itu dimasukkan ke dalam database event (Microsoft Access 2002). Kemudian,
perbedaan diidentifikasi dan dibahas dalam rapat. Sebuah versi akhir dari setiap peristiwa
yang diputuskan dan kemudian ditambahkan ke database. Proses pengambilan keputusan
didokumentasikan.
Kami mengumpulkan dataset event final dengan menggabungkan data dari penilaian literature
dengan data dari wawancara kami dengan para ahli eksternal. Sebuah analisis deskriptif
dataset event dilakukan setelahnya.
Kami menganalisis dataset di SPSS untuk Windows, Versi 15.0.
2.4 Pedoman
Kami secara sistematis mereview sumber yang berkaitan dengan penumpang perjalanan udara,
seperti pedoman tentang penilaian risiko atau manajemen penyakit menular dari penerbangan
internasional, e. g. dari Bandara Internasional Council (ACI), InternationaI Asosiasi Transportasi
nasional dan lembaga internationai public health seperti WHO, CDC, ECDC, HPA, HeaIth
Kanada, dan Robert Koch Institute yang berbasis secara sistematis dicari.
2.5 Atribut Patogen Tertentu
Kami mengumpulkan peer-reviewed literatur penyakit parameter epidemiologi tertentu seperti
R0, masa inkubasi, periode penumpahan, durasi penumpahan, periode maksimum dan minimum
menular, tanda-tanda dan gejala yang menunjukkan peningkatan sifat mengantar (transmisi),
dan kekebalan awal vaksinasi untuk mempertimbangkan mereka agar kami rekomendasi.
2.6 Menurut pendapat ahli
Kami mempresentasikan hasil pencarian literatur kami, wawancara pakar, patogen atribut
tertentu, dan pencarian pedoman para ahli di masing-masing patogen di Robert Koch Institute
(RKI) dan membahas penyakit rekomendasi spesifik.
2.7 Penyampaian Produk
Bukti yang diperoleh melalui pencarian literatur kami, pencarian pedoman, pertemuan pakar, dan
pencarian literature untuk patogen atribut tertentu dimasukkan ke dalam proposal untuk
lembaran fakta untuk setiap patogen, yang berjudul 'Pertanyaan dan jawaban untuk pelacakan
kontak'.
Setiap kali diperlukan, kami merancang sebuah algoritma yang untuk setiap penyakit dan
berdasarkan informasi yang dikumpulkan termasuk pemicu, prosedur dan rekomendasi untuk
pelacakan kontak. Para hasil analisis kami semua sumber yang tersedia disajikan dalam Bagian
3 Penyakit- Hasil Spesifik
Bagian ini menyajikan hasil dari ulasan literatur sistematik kami dan wawancara ahli kami.
Sebagai tambahan, bagian ini mengulas pedoman yang telah ada dan merangkum diskusi kami
dengan para ahli di Robert Koch Institude di Berlin.
Dalam kolaborasi dengan ECDC dan berdasarkan peringkat penyakit yang kami buat di bagian
2.1, kami memilih penyakit-penyakit berikut ini sebagai analisis selanjutnya yaitu: tuberculosis,
influenza, SARS, penyakit infeksi meningococcal, measles, rubella, diphtheria, demam berdarah
Ebola, demam berdarah Marburg, demam Lassa, smallpox, dan anthrax.
Pencarian sistematik dari ulasan litreratur menghasilkan 3711 judul pilihan. Beberapa diantaranya, 421 menyarankan koneksi ke sebuah link “pedoman analisis risiko untuk penularan penyakit menular di dalam pesawat terbang” dalam judul mereka. Kami mengecualikan 377
artikel yang tidak sesuai dengan definisi kami mengenai “kejadian” melalui analisis abstrak dan/
atau keseluruhan artikel. Akhirnya kami mengidentifikasi 44 artikel yang sesuai untuk
penelusuran kontak. Kemudian 14 artikel dihilangkan karena hanya berhubungan dengan
penyakit akibat makanan. Lima ulasan artikel tambahan diambil melalui referensi silang. Secara
keseluruhan, terdapat 35 ulasan artikel yang ditemukan.
Sebelas literature yang meliputi kejadian ditemukan melalui referensi silang dan pencarian
ProMed. Kami mengontrak 73 orang ahli dari 38 negara. Beberapa diantaranya, 22 orang
berkontribusi melalui wawancara telefon (14) dan/atau berpartisipasi dalam survei kami dalam
hal kebutuhan pelacakan kontak (11).
3.1 Tuberculosis (TB)
Hasil Survei
Ketika ditanya mengenai perlunya pelacakan kontak untuk kejadian terkait TB , 1 1 ahli dari Uni
Eropa, Jepang, dan Swiss yang menjadi responden survei kami, menganggap melacak kontak
diperlukan jika ada yang dicurigai atau dikonfirmasi sebagai kasus penyakit menular di dalam
pesawat terbang. Seluruhnya secara bersama-sama, 12 negara Uni Eropa dan Swiss telah
melacak kontak sehubungan dengan lebih dari 80 kejadian antara tahun 2001 dan 2007. Sebagian
besar peristiwa ini bukanlah kejadian terbaru, dan tidak satupun dari mereka yang menutupi baik
Hasil dari Menelusuran Artikel dan Analisis Artikel Kejadian
Secara keseluruhan, kami mengidentifikasi 28 kejadian terkait TB antara tahun 1991-2008.
Penelusuran literatur telah mengidentifikasi 18 kejadian dalam 11 ulasan artikel yang
menunjukkan indeks kasus tuberculosis yang menyebar melalui perjalanan pesawat terbang.
Sebagai tambahan bagi ulasan literature, kami mengidentifikasi 4 kejadian lain dalam 4 artikel
dalam literature. Keempat kejadian tersebut memperhatikan indeks kasus kejadian resistensi
multi obat (MDR) TB. Selanjutnya, kami menemukan 6 kejadian lain dengan 6 ulasan para ahli.
Kami menganalisis informasi dengan alasan /motivasi untuk melacak kontak, dimana hanya
dapat dilakukan melalui 6 wawancara telefon. Kriteria terpenting dalam memulai pelacakan
kontak yaitu:
Kasus harus sesuai dengan kriteria pedoman pelacakan TB nasional atau internasional
Terjadinya resistensi multi obat (2/6 wawancara)
Terdapatnya indeks pasien yang asimpomatik (5/6 wawancara)
Terjadinya periode perpanjangan inkubasi TB memberikan kesempatan untuk dilakukannya
intervensi (5/6 wawancara)
Waktu paruh antara permulaan pelacakan terjadinya kontak dan waktu kejadian yaitu 51 hari
(antara 25-77 hari).
Pelacakan kontak secara menyeluruh (berdasarkan kontak penumpang pesawat) diambil dalam
15 kejadian. Kru pesawat mengalami kontak dalam 18 kejadian dan kategori kontak terjadi
dalam 6 kejadian, dengan informasi pelacakan kontak yang mendetail. Definisi WHO tentang “kategori kontak” untuk penumpang pesawat merupakan definisi yang paling sering digunakan (penumpang duduk diantara 2 baris indeks kasus).
Detail Penerbangan
Waktu terbang bagi kejadian TB yaitu 2-14 jam. Untuk kejadian yang sama, waktu penerbangan “setidaknya 6 jam”, sehingga waktu paruh yang tepat bagi kejadian TB tidak dapat dihitung. Kami menemukan satu kejadian dengan waktu (paruh) paparan untuk penerbangan pribadi hanya
4 jam selama kemungkinan terjadinya penularan (level bukti ilmiahs medium). Mayoritas
terjadinya penularan sebenarnya. Waktu terbang terjadinya penularan antara 4-14 jam. Mayoritas (5/6
kejadian) terjadi pada waktu terbang lebih dari 6 jam.
Delay di darat dilaporkan hanya 1 kejadian. Di sini, penerbangan termasuk waktu delay di darat
yaitu 9 jam, dan penularan kemungkinan telah terjadi disaat itu (level bukti ilmiah medium).
Informasi mengenai fungsi dari system filter HEPA diperoleh melalui 9 kejadian; system filter
HEPA telah digunakan dalam 8 kejadian. Pada kejadian lain, pilot yang terinfeksi TB telah
melakukan penerbangan dengan patnernya menggunakan tipe pesawat yang tidak memiliki filter
HEPA: tidak terjadi penularan (level bukti ilmiah tinggi).
Detail hasil kejadian terdapat pada tabel 2 dan lampiran 3.
Penularan infeksi dalam pesawat
Kontak terlacak dalam 28 kejadian. Dalam 6 kejadian, kemungkinan penularan dalam pesawat
berasal dari sputum positif, indeks kasus yaitu 18 kontak yang dilaporkan. Dari jumlah itu, 5
orang duduk pada posisi 2 baris di belakang indeks kasus (baris 12,13, 15, 23, 29), dan 2 lainnya
terekspos sangat dekat dengan indeks kasus selama penerbangan. Dalam suatu kejadian dengan
waktu terbang (median) 4 jam (antara 3-6 jam, waktu penerbangan kumulatif) telah terjadi
penularan. Level bukti ilmiahsnya berada pada peringkat medium (kurang meyakinkan). Dalam
kejadian tertentu, 71 penumpang dengan ferkuensi terbang yang tinggi telah tereksposur dengan
sputum culture positif yang berasal dari awak pesawat dengan lesi kavitas. Waktu paruh
eksposur untuk penumpang adalah 4 jam, dan 4/71 penumpang menunjukkan konversi TST.
Detailnya dapat terlihat pada table 2 dan lampiran 3.
Penularan TB berdasarkan kriteria bukti ilmiah kami ditemukan 2/28 kejadian dengan level bukti
ilmiah yang tinggi (7 kontak yang terlibat dalam 2 kejadian). Pada kejadian lainnya 3/2,
penularan terjadi dengan level bukti ilmiah medium (10 kontak yang terlibat dalam 3 kejadian
infeksi dalam pesawat, dengan level bukti ilmiahs medium- kurang meyakinkan). Dalam suatu
kejadian, ditemukan 1 penumpang dengan kemungkinan atau probabilitas rendah terinfeksi
dalam pesawat.
Terdeteksi tidak terjadi penularan dalam 16 kejadian; dari jumlah tersebut 10 teridentifikasi
melalui penelusuran literature dalam ulasan artikel, 3 melalui pendapat ahli, dan 3 lainnya
diperoleh melalui literature. Penemuan kejadian diperoleh melalui tinjauan kumpulan literature,
level bukti ilmiah untuk tidak terjadinya penularan yaitu 1/10 untuk level tinggi, 2/10 untuk level
Pada 6/28 kejadian lainnya yang berasal dari sumber lain (telaah kumpulan literature, pustaka
kelabu, dan wawancara melalui telefon), informasi mengenai penularan dalam pesawat sangatlah
kurang.
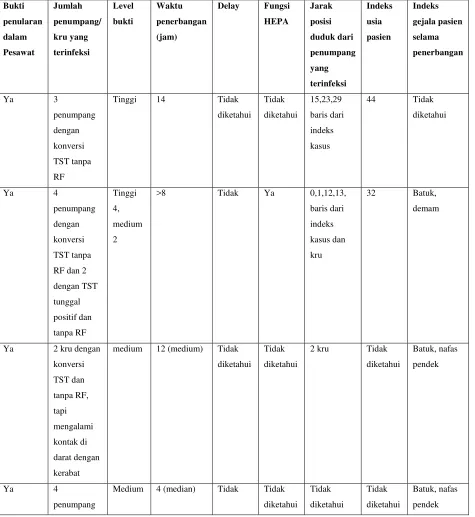
Tabel berikut merangkum ciri-ciri kejadian penularan TB dalam pesawat
Tabel 1: Ciri-ciri kejadian dengan kemungkinan penularan tinggi (level kejadian tinggi) atau kemungkinan penularan (level kejadian medium)
dengan TST
Dalm 20/28 kejadian, indeks kasus secara nasional dapat diketahui. Indeks kasus berasal dari 9
negara berbeda, 4 diantaranya dari negara dengan prevalensi tinggi: Rusia (3 indeks kasus),
Afrika selatan (2 indeks kasus), Thailand (2 indeks kasus), dan Korea (3 indeks kasus). Indeks
kasus lainnya berasal dari Amerika (3 indeks kasus), Taiwan (3 indeks kasus), Denmark (1
indeks kasus), Firlandia (1 indeks kasus), dan New Zeland (2 indeks kasus).
Kombinasi gejala batuk dengan sesak nafas ditemukan pada tiga kejadian di mana indeks kasus
telah terinfeksi dari sesama penumpang (bukti medium, lihat kotak 1).
Kontak
Scara keseluruhan, paling sedikit 3677 kontak dalam pesawat telah teridentifikasi dari ulasan
kejadian dalam kumpulan artilkel. Jumlah sesungguhnya nampaknya akan jauh lebih besar, sejak
beberapa artikel tidak menyebutkan total jumlah terjadinya kontak. Dari 3677 kontak di dalam
pesawat, 2699 (73,4%) merupakan penumpang dan 374 (10,2%) merupakan kru pesawat. Hanya
1779/3677 kontak (48,4%, teridentifikasi dalam 18 kejadian) yang berhasil dilacak. Hanya
kasus-kasus tersebut yang memungkinkan untuk menampilkan kejadian penularan.
Dari seluruh kejadian yang memiliki informasi mengenai status terjadinya kontak infeksi, hanya
kami telah mengurutkan 11 dari 18 kontak dengan level bukti medium (kurang dipercaya) bagi
terjadinya penularan dalam pesawat.
Keempat kejadian ditemukan dalam pustaka kelabu yang menyertakan indeks kasus dengan
MDR TB danterjadi pada tahun 2007. Secara keseluruhan, kami mengidentifikasi 1085 kontak
dalam artikel pustaka kelabu dan 93 kontak lainnya melalui wawancara telefon yang kami
lakukan. Informasi mengenai kontak yang berhasil dilacak tidak tersedia di organisasi structural,
organisasi yang mengawali penelusuran kontak tidak selalu menerima umpan balik informasi
dari institusi yang melaksanakan pelacakan kontak.
Dalam artikel pustaka kelabu, jam terbang dalam 3 kejadian sangat jelas lebih dari 8 jam. Tidak
terdapat informasi mengenai fungsi system penyaringan HEPA dalam pesawat terbang atau
selama terjadinya delay. Tidak terdapat satupun bukti yang nyata mengenai terjadinya penularan
dalam pesawat dari keempat kejadian dalam pustaka kelabu. Secara keseluruhan 512 kontak
berhasil ditelusuri, namun jumlah keseluruhan kontak yang ditelusuri tidak diberikan. Oleh
karena itu, kami tidak dapat memberikan level bukti untuk kejadian dalam pustaka kelabu.
Tabel 2. Ulasan tentang kejadian yang melibatkan kasus TB yang diperoleh melalui ulasan kumpulan literature, pustaka kelabu, dan pendapat ahli
Referensi Negara Tahun
and flight crew to
diketahui diketahui diketahui diketahui
C C E
and flight crew to
norato I M , Ca stro
KG . T
resistant
Mycobacterium
tuberculosis during a
long a i rpla ne fl ig ht.
N E ngl J M ed
1996;334(15) :933-8.
Kenyo n TA, Va lwa y
SE, I h le WW, O
norato I M , Ca stro
KG . T
resistant
Mycobacterium
tuberculosis during a
long a i rpla ne fl ig ht.
N E ngl J M ed
1996;334(15) :933-8.
USA 1994 2 Ya Tidak Perempua
n, Korea
32 Tidak
diketahui
Tidak Tidak
diketahui
X X
Kenyo n TA, Va lwa y
SE, I h le WW, O
norato I M , Ca stro
KG . T
resistant
Mycobacterium
tuberculosis during a
long a i rpla ne fl ig ht.
N E ngl J M ed
1996;334(15) :933-8.
USA 1994 2 Ya Tidak Perempua
n, Korea
32 Tidak
diketahui
Tidak Tidak
diketahui
X X
SE, I h le WW, O
transmission on two s
hort fl ig hts. Av iat Spa
Tidak Laki-laki Tidak
diketahui
tuberculosis on a long
distance flight: the
difficulties of the i nv
tu bercu l i n testing of
diketahui n, Taiwan diketahui dengan
kompersi TST
case during an air flight
riwayat
TB dari
Hasil dari pedoman pelacakan
Kami mengumpulkan informasi yang sesuai untuk pelacakan kontak pada kasus TB dari
beberapa organisasi berikut : WHO, CDC, HPA, Inggris, dan Komite Pusat Penanggulanan
Tuberkulosis Jerman. Pedoman terbaru dan lengkap untuk TB dan penerbangan udara adalah
pedoman WHO untuk pencegahan dan pengontrolan (8). WHO menyarankan bahwa dalam
pelacakan kontak seharusnya dibatasi pada penerbangan 3 bulan terakhir diutamakan bagi
pemegang kebijakan kesehatan. Berdasarkan WHO, durasi keterpaparan minimal (lamanya jam
terbang ) yang digunakan untuk pelacakan kontak adalah 8 jam. Pelacakan kontak hanya
direkomendasikan jika seseorang dicurigai telah terinfeksi selama penerbangan. Untuk orang
yang tidak terinfeksi, pelacakan kontak tidak direkomendasikan. Kru pesawat terbang biasanya
sangat dekat dengan kontak dari indeks kasus. Jika sumber infeksi atau kasus yang berpotensi
untuk menginfeksi diketahui sebelum penerbangan orang tersebut seharusnya dibatalkan ikut
dalam penerbangan. Jika sumber infeksi atau kasus yang berpotensi untuk menginfeksi diketahui
selama penerbangan, maka seluruh penumpang harus diberikan masker untuk mencegah
penyebaran infeksi melalui droplet. Jika masker tidak tersedia atau masker tidak dapat digunakan
maka penumpang harus diberikan tissue atau handuk dan diinstruksikan untuk menutup
mulutnya, setidaknya pada saat berbicara, batuk atau bersin. Badan kesehatan yang pertama
dihubungi seharusnya adalah badan kesehatan dimana kasus ditemukan, badan kesehatan
seharusnya juga menyediakan catatan indeks kasus penerbangan udara.
Tujuan dari prosedur tindak lanjut adalah untuk mencari kemungkinan terjadinya penularan TB
dari sumber infeksi selama penerbangan termasuk melalui uji kulit tuberkulosis (TST), tanpa
memperhatikan riwayat vakksinasi TB sebelumnya. TST harus dilakukan secepat mungkin
setelah penerbangan. Sebagai dasar penilaian, TST harus dilakukan lagi 3 minggu setelah
penerbangan. Hasil TST yang positif dalam 3 minggu seharusnya dianggap sebagai paparan (
atau vaksinasi ) yang terjadi selama penerbangan, dan tidak dibutuhkan TST selanjutnya. Hasil
test yang positif setelah 3 minggu mungkin membutuhkan vaksinasi, boster atau paparan terbaru.
Orang yang hasil TST yang negatif namun menjadi positif setelah test kedua dianggap terkena
infeksi pada saat penerbangan ( 8 ).
Dalam pedoman umum bagi penyelidikan kontak dari orang yang terinfeksi TB, CDC
merekomendasikan bahwa pelacakan kontak untuk indeks kasus TB paru atau TB laring harus
melalui mikroskop, maka penyelidikan masih tetap direkomendasikan jika foto ronsen thorax
mengindikasikan terjadinya kavitas paru-paru. Walaupun gambaran tersebut tidak nampak,
pelacakan kontak harus tetap dilakukan, untuk melengkapi hasil foto toraks yang dicurigai
mengalami TB paru. Orang dengan hasil hapusan AFB positif TB merupakan orang yang
diporitaskan untuk dilacak untuk menentukan waktu terjadinya penularan (indeks kaus), CDC,
mengikuti pedoman WHO, bahwa periode infeksi hingga 3 bulan kedepan didiagnosis sebagai
TB, CDC merekomendasikan bahwa penetapan data minimal berdasarkan indeks kasus harus
tersedia untuk melalukan penilaian risiko yang mencukupi (tabel 4).
Dalam pedoman klinis no. 33 (Diagnosis Klinis dan Tata Laksana Tuberkulosis, dan Penilaian
untuk Tindakan Pencegahan dan Pengontrolan), The National Institute for Health and Clinical
Excellence (Inggris) secara rutin tidak menganjurkan untuk melakukan pelacakan kontak setelah
diketahui terdapat seorang penumpang pesawat terbang sebagai sumber infeksi, tetapi selalu
menganjurkan bahwa petugas pengendalian penyakit untuk selalu menandai adanya:
Jika kurang dari 3 bulan tejadi kekambuhan, sejak penerbangan dan lama penerbangan yaitu
lebih darin8 jam; dan
Jika indeks kasus hapusan sputum positif dan juga positif terinfeksi MDR TB atau sering batuk-batuk selama penerbangan
Jika indeks kasus merupakan kru pesawat terbang, pelacakan kontak seharusnya tidak dilakukan
secara rutin terhadap penumpang namun harus dilakukan pada kru/ staf penerbangan yang lain.
(26)
Komite Pusat Penanggulanag Tuberkulosis Jerman (DZK) merekomendasikan bahwa pelacakan
kontak harus dilakukan jika AFB ditemukan dalam indeks kasus sputum atau sekresi pernafasan.
Selanjutnya, pelacakan kontak disarankan jika kultur dari uji molecular ( metode amplifikasi
molecular) dari indeks kasus sputum atau sekresi pernafasan hasilnya positif atau jika hasil
ronsen thorax menunjukkan adanya lesi kavitas (27).
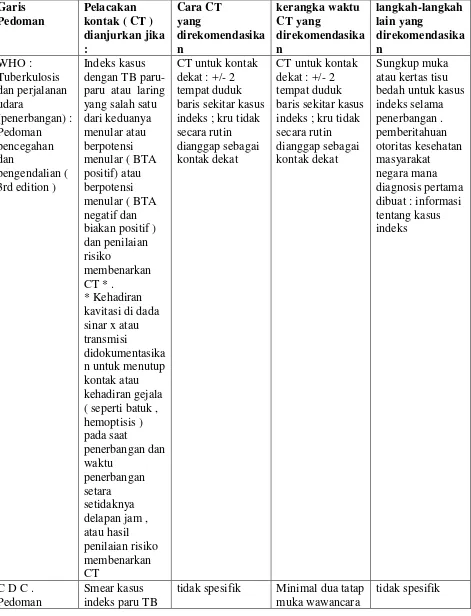
Tabel 3 : Informasi yang relevan untuk memperoleh pelacakan kontak dari pedoman
tidak spesifik Minimal dua tatap muka wawancara
penyelidikan tidak lebih dari < = 3 hari kerja
tidak spesifik Kurang dari tiga bulan telah
molekul ) dari dahak kasus indeks atau sekresi pernapasan kembali hasil positif , atau jika dada x - ray menunjukkan lesi gua
Pendapat Ahli
Melalui pencarian literatur kami, kami menemukan bukti level tinggi terhadap penularan TB di
pesawat pada dua penumpang yang duduk lebih dari dua baris tempat duduk dari indeks kasus
yang dilaporkan paparan khusus untuk kasus indeks selama penerbangan. Ketika
mempertimbangkan pelacakan kontak, salah satu kebutuhan untuk diingat bahwa penumpang
duduk lebih dari dua baris dari kasus juga bisa terkena. Oleh karena itu, selain rekomendasi
WHO mempertimbangkan penumpang yang duduk di tempat duduk/baris yang sama atau +/- 2
baris jarak dari kasus indeks (WHO 's' 'definisi kontak dekat), penumpang dengan eksposur
khusus juga harus dipertimbangkan untuk pelacakan kontak. Paparan khusus termasuk yang
batuk atau bersin oleh kasus atau memiliki interaksi sosial yang erat dengan kasus setiap saat
selama penerbangan.
Risiko kesehatan masyarakat yang serius juga diajukan oleh penumpang dengan infeksi saluran
pernapasan MDR / XDR TB atau penumpang menular yang menunjukkan gejala atau
menampilkan perilaku yang meningkatkan kemampuan menularkan selama penerbangan,
misalnya sering batuk atau bersin, atau kontak sosial yang dekat. Kriteria ini - bahkan jika waktu
penerbangan kurang dari delapan jam – hal tersebut menyebabkan risiko kesehatan masyarakat
perlu ditingkatkan dan harus ditimbang dengan hati-hati ketika mempertimbangkan inisiasi
pelacakan kontak.
Akibatnya, dalam kasus penumpang yang dikonfirmasi menderita MDR pernapasan menular
atau XDR TB, pelacakan kontak harus selalu dipertimbangkan, terlepas dari waktu penerbangan
3.2 Influenza
Hasil Survei
Ketika ditanya mengenai perlunya pelacakan kontak untuk perjalanan udara kejadian influenza
-terkait , 10 / 11 EU ahli menanggapi bahwa survei pelacakan kontak diperlukan jika ada yang
dicurigai sebagai kasus penyakit menular di dalam pesawat terbang . Dari 10 rekan menanggapi
, 10/08 berpendapat bahwa pelacakan kontak diperlukan pada saat influenza musiman dan
pandemi . Dua diantara ahli menyimpulkan bahwa pelacakan tidak diperlukan untuk influenza
musiman melainkan pada pandemic saja.
Hasil dari pencarian literatur dan acara analisis artikel
Dalam literatur peer-review [ 10,28-30 ] , kita bisa mengidentifikasi lima peristiwa terkait
influenza antara tahun 1977 dan 1999 . Peristiwa tersebut dilaporkan dari Amerika Serikat ( 4 )
dan Australia ( 1 ) . Waktu tunda untuk memulai pelacakan kontak berkisar antara dua dan tujuh
hari. Alasan pelacakan kontak tidak disebutkan . Metode yang paling sering dilakukan pada
pelacakan kontak influenza adalah penemuan aktif melalui wawancara telepon ( 3/5 peristiwa ) .
Rincian penerbangan
Informasi mengenai daerah penundaan durasi penerbangan yang tersedia untuk 3/5 peristiwa .
semua penerbangan berlangsung kurang dari delapan jam ( 3 , 3 dan 4 jam , masing-masing) .
dilaporkan bahwa Dalam satu peristiwa , daerah penundaan dan sistem HEPA non –functional ;
penularan terjadi pada 38 penumpang . Di sisa data empat peristiwa pada fungsi sistem filter
HEPA dan daerah penundaan tidak diberi .
Penularan penyakit di penerbangan
Penularan Influenza di pesawat terjadi pada 4/5 peristiwa, sehingga berdasarkan kasus tersebut
terdapat 81 orang kontak yang terinfeksi. Bukti transmisi di pesawat ditemukan tinggi dalam satu
peristiwa [10] dan menengah dalam tiga peristiwa lain [28-30]. kontak orang per orang yang
terinfeksi yakni duduk di baris yang sama bahkan hingga sepuluh baris dari kasus.
Kasus indeks
Semua kasus yang tertular menderita batuk dan demam selama penerbangan. ¾ kasus juga
melaporkan sakit kepala, satu kasus melaporkan menggigil. Satu kasus dari sebuah kejadian di
kelamin laki-laki berusia 21 tahun,. dari 3/5 kejadian dua diantaranya berkebangsaan Amerika
Serikat, satu lagi Australia.
Kontak
84 kontak orang dari 181 kontak semuanya secara bersamaan berhasil ditelusuri (46,4%)
terinfeksi.
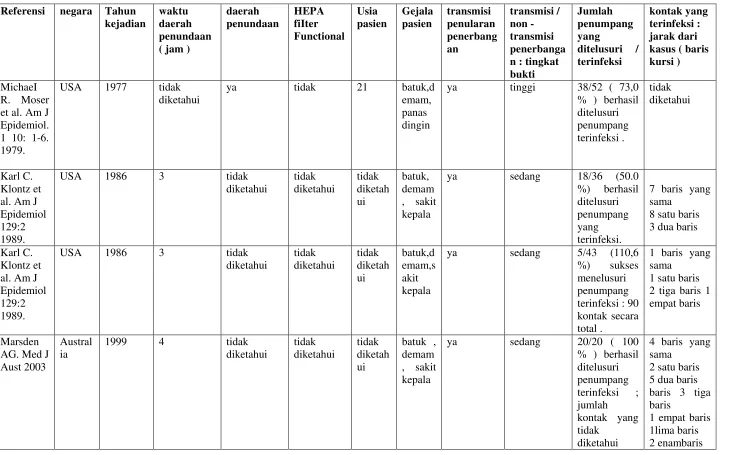
Gambaran kejadian influenza dilihat pada Tabel 4.
Hasil dari pencarian garis panduan
Kami menemukan ada panduan khusus yang membahas pelacakan kontak pada kasus-kasus
influenza di pesawat. Namun, beberapa panduan memberikan saran generik tentang bagaimana
menangani penumpang yang sakit selama penerbangan. Pedoman WHO pada investigasi kasus
flu burung pada manusia A (H5N 1) memberikan beberapa saran umum untuk pelacakan kontak
dari tersangka kasus flu burung pada manusia, tapi tanpa merujuk menghubungi pelacakan dalam
peristiwa-peristiwa yang berhubungan dengan perjalanan udara [3 1]. Dalam 'pedoman Interim
untuk kru maskapai penerbangan dan orang-orang yang bertemu penumpang yang tiba dari area
dengan flu burung' nya, CDC merekomendasikan bahwa masker bedah harus dipakai oleh kasus
yang dicurigai influenza di atas pesawat.
Selain itu, dugaan kasus influenza harus dipisahkan dari penumpang lain (3-6 kaki). jika masker
wajah tidak tersedia, masker bedah kertas atau kain kasa harus digunakan untuk mengurangi
jumlah tetesan batuk ke udara.
Petugas harus mengenakan sarung tangan sekali pakai ketika kontak langsung dengan darah atau
cairan tubuh dari setiap penumpang [32],
rekomendasi umum untuk mengurangi penularan influenza manusia, ECDC merekomendasikan
-mencuci tangan, kebersihan pernapasan yang baik, memakai masker dalam pengaturan kesehatan
(oleh orang-orang dengan gejala infeksi pernapasan demam akut), isolasi awal (biasanya di
rumah) orang merasa tidak enak badan, demam atau menunjukkan gejala-gejala lain dari
influenza [33],
Influenza biasanya ditularkan oleh tetesan, memiliki sejumlah reproduksi dasar antara 1,5 dan
2,5 dan
Indeks manifestasi sekitar 40% [34-36]. Pencarian literatur kami menghasilkan bukti untuk
penularan di penerbangan <8 jam dan untuk transmisi ke kontak yang duduk hingga baris ke 10
dari kasus [10,28-30]. Sejauh gejala kasus yang ada, intensitas gejala umumnya bertepatan
dengan kurva penumpahan [35], karena itu, dalam sebagian besar kejadian, pelacakan kontak
dianjurkan hanya jika kasus merupakan gejala selama penerbangan. Dalam keadaan tertentu,
misalnya munculnya subtipe baru influenza menular dari manusia ke manusia, pelacakan kontak
dapat dipertimbangkan bahkan jika kasus telah asimtomatik.
Hal ini juga penting untuk menilai atribut dan mengevaluasi regangan spesifik dari virus yang
ditemukan pada kerentanan kasus sesama penumpang. pada umumnya yang sangat muda dan
sangat tua memiliki peningkatan risiko rawat inap jika sakit dengan influenza, dan sangat tua
memiliki peningkatan risiko kematian jika jatuh sakit [37].
Temuan ini perlu diambil ke account jika - karena kurangnya personil atau waktu kompromi
harus dilakukan selama pelacakan kontak. Pada kasus influenza, sangat sulit untuk
menggeneralisasi dan merancang algoritma pelacakan kontak tunggal. Karena masa inkubasi
yang singkat hampir tidak mungkin memberikan kontak dengan PEP yang memadai dalam
waktu 48 jam setelah timbulnya gejala. Namun pemutuskan rantai infeksi mungkin menjadi
alasan yang cukup kuat untuk memulai pelacakan kontak.
Keputusan untuk memulai pelacakan kontak pada kejadian Influenza harus didasarkan pada
penilaian risiko melalui Kriteria yang meliputi gejala kasus sementara di penerbangan, situasi
epidemiologi global (WHO pandemi level), kerentanan, status vaksinasi, dan kelompok rentan
yang dikenal untuk penyakit atau kematian, tetapi juga tujuan khusus pelacakan kontak
(gangguan rantai infeksi / penelitian ilmiah). Secara umum, pelacakan kontak pada kasus-kasus
influenza musiman adalah tidak layak dan tidak dianjurkan, namun dapat diindikasikan setelah
penilaian risiko individu pada beberapa kesempatan langka seperti varian terpencil
penyimpangan musiman.
pelacakan kontak langsung ditunjukkan pada kasus flu burung pada manusia yang diduga
berpotensi menularkan dari manusia ke manusia. juga selama fase awal pandemi influenza,
kontak kurang berguna. Ketika intervensi non-farmakologis seperti penutupan sekolah atau
larangan dari pertemuan massa yang diluncurkan, dalam hal ini disarankan untuk menghentikan
pelacakan kontak. Cauchemez et al. advi se non intervensi -pharmacological saat kejadian
Tabel 4 : Gambaran Kejadian Influenza Yang Diperoleh Dari Peer Review Literatur
1 delapan baris
1 sepuluh baris
J oseph F. Perz et al. Int J infect Dis. 2001
USA 1999 tidak diketahui
tidak diketahui
tidak diketahui
tidak diketah ui
batuk, demam
ya sedang hanya 3/30 ( 10 0% ) penumpang berhasil dilacak ; dari mereka , tidak ada yang
terinfeksi ; jumlah kontak yang tidak
diketahui