BAB II
TINJAUAN PUSTAKA A. Sectio caesarea
1. Pengertian
Sectio caesarea adalah suatu cara melahirkan janin dengan cara
membuat sayatan pada dinding uterus melalui dinding depan perut /
vagina ( amru sofian, 2012).
Sectio caesarea adalah pembedahan untuk melahirkan janin dengan
membuka dinding perut dan dinding rahim ( Mansjoer , 2001).
2. Jenis – jenis sectio caesarea a. Sectio caesarea abdomen
Sectio caesarea transperitonealis.
b. Sectio caesarea vaginalis
Menurut arah sayatan pada rahim, sectio caesarea dapat
dilakukan sebagai berikut :
- Sayatan memenjang ( longitudinal) menurut kronig
- Sayatan melintang ( transversal) menurut kerr
- Sayatan huruf T ( T – incision) c. Sectio caesarea klasik
Dilakukan dengan membuat sayatan memanjang pada korpus
uteri kira – kira sepanjang 10 cm. Tetapi saat ini teknik ini jarang
persai berulang yang memiliki banyak perlengketan organ cara ini
dapat dipertimbangkan.
d. Sectio caesarea ismika
Dilakukan dengan membuat sayatan melintang konkaf pada
segmen bawah rahim kira – kira sepanjang 10 cm.
3. Etiologi sectio caesarea
1. Etiologi yang bersal dari ibu
Yaitu pada primigravida dengan kelainan letak, primiparatua
disertai kelainan letak ada : disproporsi sefalo pelvik, ada sejarah
kehamilan dan persalinan yang buruk, terdapat kesempitan
panggul, plasenta previa terutama pada primigravida, solutsio
plasenta tingkat I – II., komplikasi kehamilan yaitu preeklamsia-
eklampsia, atas permintaan, kehamilan yang disertai penyakit
( jantung , DM), gangguan perjalanan persalinan ( kista, ovarium,
mioma uteri dan sebagainya).
2. Etiologi yang berasal dari janin
Fetal distres / gawat janin, mal presentasi dan mal posisi
kedudukan janin, plolapsus tali pusat dengan pembukaan kecil,
kegagalan persalinan vakum atau forseps ektraksi.
3. Etiologi yang berasal dari kontra
a. Infeksi intrauterine.
b. Janin mati.
4. Konsep Sectio caesarea
1. Indikasi dilakukan sectio caesarea
Menurut mansjoer (2001), indikasi dilakukan sectio caesarea
antara lain :
a) Desporposi Cepalo Pelvik.
b) Gawat janin.
c) Plasenta previa.
d) Pernah dilakukan tindakan sectio caesarea sebelumnya.
e) Kelainan letak.
f) Incoordinate uterine action.
g) Eklamsi.
h) Hipertensi.
2. Sedangkan menurut Mochtar ( 1998) , indikasi dilakukan sectio
caesarea antara lain :
a) Plesenta previa sentralis dan lateralis.
b) Panggul sempit.
c) Disporposi Cepalo Pelvik.
d) Ruptur uteri mangancam.
e) Partus lama.
f) Partus tak maju.
g) Distosia serviks.
h) Pre eklamsia dan hipertensi.
5. Anatomi Genetalia Interna 1. Uterus dan serviks
Uterus merupakan organ fibromuskuler yang terletak antara
vesika urinaria dan rektum. Bentuk dan ukuran uterus bervariasi,
tergantung pada paritas dan stimulasi estrogen. Pada wanita
dewasa yang tidak hamil, berat uterus kira –kira 30 – 40 gram
dengan panjang kira – kira 7 cm dan lebar 5 cm.
Bagian –bagian uterus yaitu :
a. Fundus uteri, merupakan bagian uterus yang cembung dan
terletak di sebelah ventrokranial dari tempat masuknya tuba ke
dalam uterus.
b. Korpus uteri, merupakan bagian utama uterus yang makin ke
arah dorsokaudal makin mengecil dan berakhir pada isthmus.
c. Ishtmus uteri, merupakan bagian uterus yang sempit dan terletak
diantara korpus dan serviks. Pada wanita hamil, isthmus ini
menghilang dan menjadi satu dengan korpus yang disebut
sebagai segmen bawah rahim.
d. Serviks uteri, dimulai dari bagian bawah isthmus uteri
sepanjang kira –kira 2 cm. Dindingnya sebagian besar tersusun
dari jaringan ikat dan sisanya berupa otot polos. Penyatuan
dinding vagina dengan serviks dibagi menjadi porsio
Parametrium yang dibentuk oleh perineum, merupakan
lapisan terluar yang melekat pada fundus dan korpus uteri, serta
di bagian dorsal serviks.
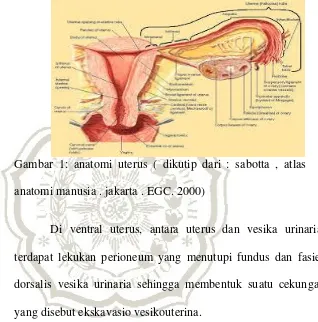
Gambar 1: anatomi uterus ( dikutip dari : sabotta , atlas
anatomi manusia . jakarta . EGC. 2000)
Di ventral uterus, antara uterus dan vesika urinaria,
terdapat lekukan perioneum yang menutupi fundus dan fasies
dorsalis vesika urinaria sehingga membentuk suatu cekungan
yang disebut ekskavasio vesikouterina.
Di dorsal uterus, antar uterus dan rektum, terdapat suatu
cekungan yang disebut ekskavasio rektouterina.
2. Vaskularisasi uterus
a. Arteri uterina, berjalan dari dinding pelvis ke arah medial
menuju serviks. Setelah mencapai serviks, arteri ini bercabang ke
diantara kedua lapisan ligamen latum sepanjang margo lateralis
uteri sambil memberikan cabang – cabang untuk korpus uteri.
b. Arteri ovarika
3. Tuba falopi
Merupakan organ berbentuk tubular dengan panjang kira –
kira 8 cm. Tuba falopi terdiri dari beberapa bagian yaitu :
a) Pars uterina, yaitu bagian tuba yang berjalan di dalam dinding
uterus.
b) Isthmus, yaitu bagian tuba yang menyempit
c) Ampula, yaitu bagian dari tuba yang paling lebar
d) Infundibulum, yaitu bagian ujung dari tuba yang bentuknya
seperti terompet dan mempunyai lubang yang disebut ostium
abdominalis, yang marupakan jalan masuk ovum ke dalam tuba.
Lubang ini menyebabkan adanya hubungan antara kavum
peritoneum dan udara luar. Diameter ostium abdominalis ini
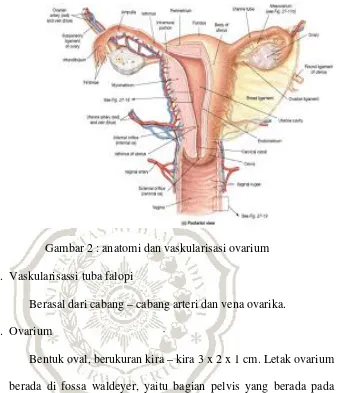
Gambar 2 : anatomi dan vaskularisasi ovarium
4. Vaskularisassi tuba falopi
Berasal dari cabang – cabang arteri dan vena ovarika.
5. Ovarium
Bentuk oval, berukuran kira – kira 3 x 2 x 1 cm. Letak ovarium
berada di fossa waldeyer, yaitu bagian pelvis yang berada pada
sudut antara vena iliaka eksterna dan ureter.
6. Vaskularisasi orium
a. Arteri ovarika
Yang berawal dari permukaan anterior aorta abdominalis di
bawah arteri renalis.
b. Cabang ovarium dari arteri uterina
c. Vena ovarika
Menuju daerah retroperitoneum mengikuti perjalanan arteri
B. Chepalo Pelvik Disproporsi 1. Pengertian
Chepalo Pelvik Disproporsi adalah keadaan yang
menggambarkan ketidaksesuaian antara kepala janin dan panggul ibu
sehingga janin tidak dapat keluar melalui vagina (Prawirohardjo, 2010)
Chepalo Pelvik Disproporsi adalah ketidakmampuan janin untuk
melewati panggul. Disproporsi dapat absolut atau relatif. Absolut
apabila janin sama sekali tidak akan dengan selamat dapat melewati
jalan lahir. Disproporsi relatif terjadi apabila faktor – faktor lain ikut
berpengaruh. (Oxorn Harry, 2010)
2. Etiologi
Sebab-sebab yang dapat menimbulkan kelainan panggul dapat
dibagi sebagai berikut :
a. Kelainan karena gangguan pertumbuhan
1) Panggul sempit seluruh : semua ukuran kecil
2) Panggul picak : ukuran muka belakang sempit, ukuran melintang
biasa
3) Panggul sempit picak : semua ukuran kecil tapi terlebih ukuran
muka belakang
4) Panggul corong : pintu atas panggul biasa, pintu bawah panggul
sempit.
b. Kelainan karena penyakit tulang panggul atau sendi-sendinya
1) Panggul rachitis : panggul picak, panggul sempit, seluruh panggul
sempit picak dan lain-lain
2) Panggul osteomalacci : panggul sempit melintang
3) Radang articulatio sacroilliaca : panggul sempit miring
c. Kelainan panggul disebabkan kelainan tulang belakang
1) Kyphose didaerah tulang pinggang menyebabkan panggul corong
2) Sciliose didaerah tulang panggung menyebabkan panggul sempit
miring.
d. Kelainan panggul disebabkan kelainan aggota bawah
Coxitis, luxatio, atrofia. Salah satu anggota menyebabkan panggul
sempit miring.
3. Klasifikasi Chepalo Pelvic Disproporsi
Menurut Prawirohardjo (2010) ada beberapa kemungkinan :
1) Imbang Chepalopelvic baik, partus dapat direncanakan pervaginam,
namun demikian his,posisi kepala dan keadaan serviks harus
diperhatikan selama partus.
2) Chepalo Pelvik Disproporsi, artinya bahwa janin tidak dapat
dilahirkan secara normal pervaginam, bila anak hidup lakukan seksio
sesaria (SC).
3) Kemungkinan Disproporsi, mengandung arti yaitu imbang baik atau
untuk mendapatkan kepastian maka harus dilakukan pemeriksaan
radiologi dan atau partus cobaan.
4. Anatomi panggul
Meskipun persoalannya adalah hubungan antara panggul dengan
janin tertentu, pada beberapa kasus panggul sedemikian sempitnya
sehingga janin normal tidak akan dapat lewat. Ukuran yang sempit dapat
berada pada setiap bidang : Pintu Atasn Panggul, Pintu Tengah Panggul,
atau Pintu Bawah Panggul. Kadang – kadang seluruh bidangnya sempit
panggul sempit menyeluruh. Panggul yang dikenal penting adalah panggul
kecil ( pelvis minor) yang merupakan wadah alat kandungan dan
menentukan bentuk jalan lahir. Sedangkan panggul besar (pelvis mayor)
berfungsi untuk mendukung isi perut dan bisa menggambarkan keadaan
panggul kecil.
a. Tulang – tulang panggul
Tulang – tulang panggul terdiri atas 3 buah tulang yaitu (1) os
koksa ( disebut juga tulang innominata) 2 buah kiri dan kanan, (2)
os sakrum, dan (3) os koksigis, Os koksis merupakan fusi dari os
ilium, os iskium, dan os pubis
Tulang – tulang ini satu dengan yang lain saling berhubungan
dalam suatu persendian panggul. Di depan terdapat hubungan
antara os pubis kanan dan kiri, disebut simfisis. Simfisis terdiri atas
jaringan fibrokartilago dan ligamentum pubikum superior di bagian
dimasukan ke dalam vagina seorang perempuan hamil dan
perempuan ini di minta berjalan, maka akan teraba tulang pubis
dan terasa naik turun.
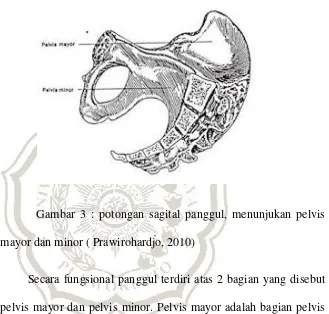
Gambar 3 : potongan sagital panggul, menunjukan pelvis
mayor dan minor ( Prawirohardjo, 2010)
Secara fungsional panggul terdiri atas 2 bagian yang disebut
pelvis mayor dan pelvis minor. Pelvis mayor adalah bagian pelvis
yang terletak di atas linea terminalis disebut pula false pelvis.
Bagian yang terletak dibawah linea terminalis disebut pelvis minor
atau true pelvis. Bagian akhir ini adalah bagian yang mempunyai
peranan penting dalam obstetri dan harus dapat di kenal dan di nilai
sebaik- baiknya untuk dapat meramalkan dapat tidaknya bayi
melewatinya.
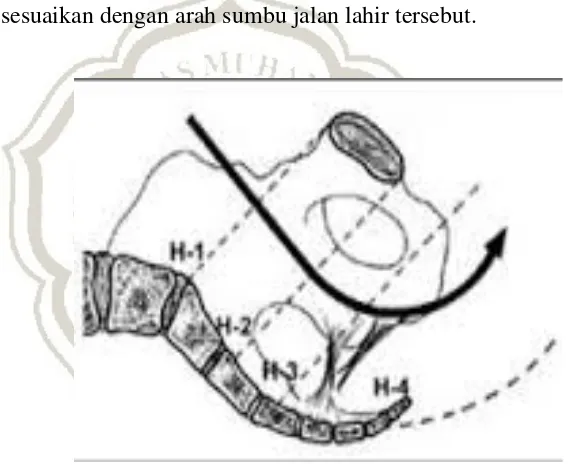
Bentuk pelvis minor ini menyerupai suat saluran yang
ini secara klasik adalah garis yang menghubungkan titik
persekutuan antara diameter transferta dan konjugata vera pada
pintu atas panggul dengan titik – titik sejenis di Hodge II, III, dan
IV. Sampai dekat Hodge sumbu itu lurus, sejajar dengan sakrum,
untuk seterusnya melengkung ke depan, sesuai dengan lengkungan
sakrum. Hal ini penting untuk di ketahui bila kelak mengakhiri
persalinan dengan cunam agar arah penarikan cunam ini di
sesuaikan dengan arah sumbu jalan lahir tersebut.
Gambar 4 : sumbu panggul
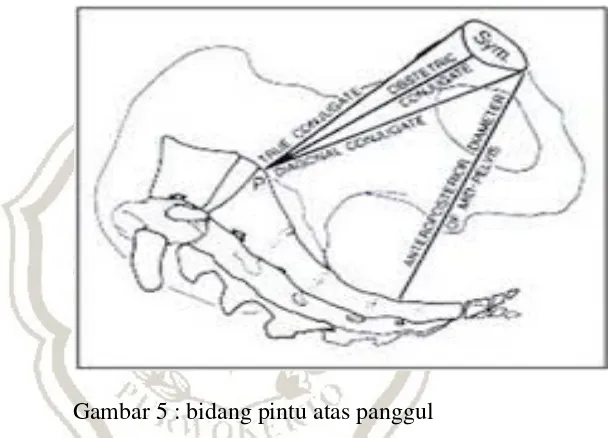
b. Pintu Atas panggul
Pintu atas panggul merupakan suatu bidang yang dibentuk
oleh promontorium korpus verteba sakral 1 , linea innominata
( terminalis), dan pinggir atas simfisis. Terdapat diameter pada
pintu atas panggul, yaitu diameter anteroposterior, diameter
Panjang jarak dari pinggir atas simfisis ke promontorium
lebih kurang 11 cm, disebut konjungata vera. Jarak terjauh garis
melintang pada pintu atas panggul lebih kurang 12,5 – 13 cm.
Disebut diameter transversa. Bila di tarik daris dari artikulasio
sakro – iliaka linea innominata, di temukan diameter yang disebut
diameter oblikus sepanjang lebih kurang 13 cm.
Gambar 5 : bidang pintu atas panggul
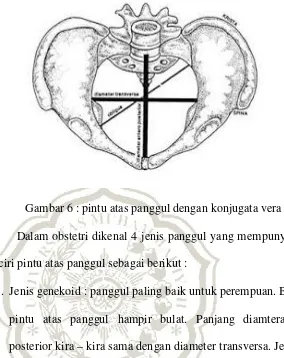
Konjugata vera yaitu jarak dari pinggir atas simfisis ke
promontorium yang dihitung dengan mengurangi konjugata
diagonalis 1,5 cm, panjangnya lebih kurang 11 cm. Konjugata
obstetrika merupakan konjugata yang paling penting yaitu jarak
antara bagian tengah dalam simfisis dengan promontorium, selisih
Gambar 6 : pintu atas panggul dengan konjugata vera
Dalam obstetri dikenal 4 jenis panggul yang mempunyai ciri
– ciri pintu atas panggul sebagai berikut :
1. Jenis genekoid : panggul paling baik untuk perempuan. Bentuk
pintu atas panggul hampir bulat. Panjang diamterantero-
posterior kira – kira sama dengan diameter transversa. Jenis ini
ditemukan pada 45% perempuan.
2. Jenis android : bentuk pintu atas panggul hampir segitiga.
Umumnya pria mempunyai jenis seperti ini. Panjang diameter
anteroposterior hampir sama dengan diameter transversa, akan
tetapi yang terakhir ini jauh lebih mendekati sakrum. Dengan
demikian, bagian belakangnya pendek dan gepeng, sedangkan
bagian depannya menyempit ke depan. Jenis ini ditemukan
pada 15 % perempuan.
3. Jenis antropoid : bentuk pintu atas panggul agak lonjong,
daripada diameter transversa. Jenis ini ditemukan pada 35 %
perempuan.
4. Jenis platipelloid : sebenarnya jens ini adalah jenis ginekoid
yang menyempit pada arah muka belakang. Ukuran melintang
jauh lebih besar daripada ukuran muka belakang. Jenis ini
ditemukan pada 5 % perempuan.
c. Panggul Tengah (Pelvic Cavity)
Ruang panggul ini memiliki ukuran yang paling luas.
Pengukuran klinis panggul tengah tidak dapat diperoleh secara
langsung. Terdapat penyempitan setinggi spina isciadika, sehingga
bermakna penting pada distosia setelah kepala engagement. Jarak
antara kedua spina ini yang biasa disebut distansia interspinarum
merupakan jarak panggul terkecil.
d. Pintu bawah panggul
Seperti telah dijelaskan, pintu bawah panggul tidak
merupakan suatu bidang datar , tetapi tersusun atas 2 bidang datar
yang masing – masing berbentuk segitiga, yaitu bidang yang
dibentuk oleh garis antara kedua buah tuber os iskii dengan ujung
os sakrum dan segitiga lainnya yang alasnya juga garis antara
kedua tober os iski dengan bagian bawah simfisis. Pinggir bawah
simfisis berbentuk lengkung ke bawah dan merupakan sudut
kepala janin akan lebih sulit dilahirkan karena memelurkan tempat
lebih banyak ke dorsal. Dalam hal ini perlu diperhatikan apakah
ujung os sakrum/ os koksigis tidak menonjol ke depan, sehingga
kepala janin tidak dapat dilahirkan.
e. Ukuran panggul
Meskipun persoalannya adalah hubungan antara panggul
dengan janin tertentu, pada beberapa kasus panggul sedemikian
sempitnya sehingga janin normal tidak akan dapat lewat. Ukuran
yang sempit dapat berada pada setiap bidang : Pintu Atas Panggul,
Pintu Tengah Panggul, atau Pintu Bawah Panggul. Kadang –
kadang seluruh bidangnya sempit panggul sempit menyeluruh.
C. Konsep Dasar Nifas 1. Pengertian
Nifas adalah masa pulih kembali dari persalinan selesai sampai
alat-alat kandungan kembali seperti pre hamil selama 6 minggu
(Mochtar, 1998). Sedangkan menurut Farrer (2000) nifas adalah periode
waktu atau masa dimana organ reproduksi kembali kepada keadaan
tidak hamil dibutuhkan waktu selama 6 minggu. Periode nifas terdiri
dari nifas dini, nifas intermedial, nifas remote. Nifas dini merupakan
kepulihan ibu dimana ibu telah diperbolehkan berdiri dan berjalan.
Nifas intermedial yaitu kepulihan menyeluruh alat-alat genitalia yang
pulih dan sehat sempurna, terutama bila selama hamil dan saat
persediaan mengalami gangguan (Mochtar, 1998).
2. Perubahan Fisiologi
Menurut Mochtar (1998), Wiknjosastro (2005) dan Bobak (2000)
perubahan fisiologis pada masa nifas antara lain : sistem reproduksi
terdiri dari vulva dan vagina, uterus, lochea, serviks, perinium.
Sistem reproduksi yang terdiri dari vulva dan vagina, uterus,
lochea, serviks, perinium. Vulva dan vagina mengalami penekanan
serta peregangan yang sangat besar selama proses melahirkan bayi.
Dan dalam beberapa hari pertama sesudah proses tersebut kedua organ
ini tetap berada dalam keadaan kendor setelah 3 minggu vulva dan
vagina kembali kepada keadaan tidak hamil. Semua alat reproduksi
berangsur-angsur akan kembali semula dari yang tadinya kendor.
Uterus, pada akhir kala III persalinan, fundus uteri setinggi umbilikus
atau berada pada garis tengah kira-kira sama dengan umur kehamilan
10 minggu (kira-kira sama dengan buah jeruk). Uterus mempunyai
panjang kira 14 cm, lebar 12 cm dan tebal 10 cm, serta berat
kira-kira 1000 gram setelah 12 jam persalinan fundus berada kurang lebih
1 cm di atas umbilikus dan simfisis pubis setelah 9 hari post partum
uterus sudah tidak berada lagi di abdomen. Lochea merupakan cairan
sekret yang berasal dari cavum uteri dan vagina dalam masa nifas.
Jenis-jenis lochea yaitu : lochea rubra, berisi darah segar dan sisa-sisa
berwarna merah kuning berisi darah dan lendir, hari ke 3-7 post
partum. Lochea serosa, berwarna kuning cairan tidak berdarah lagi,
hari ke 7-14 post partum. Lochea alba, cairan putih selama 2 minggu.
Lochea purulenta, bila terjadi infeksi keluar cairan seperti nanah dan
berbau busuk. Lochea statis, lochea tidak lancar. Serviks, setelah
persalinan bentuk serviks agak menganga seperti corong berwarna
merah kehitaman, konsistensinya lunak kadang-kadang terdapat
perlukaan kecil setelah melahirkan, tangan masih bisa masuk karena
rahim setelah 2 jam dapat dilalui oleh 2-3 jari dan setelah 7 hari dapat
dilalui 1 jari. Perinium, segera setelah melahirkan perinium kembali
menjadi kendor karena sebelum teregang oleh tekanan kepala bayi
yang bergerak maju.
Payudara dan laktasi yaitu payudara mencapai maturitas yang
penuh selama masa nifas terkecuali jika laktasi disupresi payudara
akan menjadi lebih besar lebih kencang dan mula-mula lebih nyeri
tekan sebagai reaksi terhadap perubahan status hormonal serta
dimulainya laktasi. Traktus urinarius merupakan buang air kecil sulit
selama 24 jam pertama, kemungkinan terjadi spasme spinger edeme
leher buli-buli sesudah bagian ini mengalami kompresi antara kepala
janin dan tulang pubis selama persalinan. Sistem gastointestinal, kerap
kali diperlukan waktu 3-4 hari sebelum faal usus kembali normal.
Meskipun kadar progesteron menurun setelah melahirkan namun
Gerak tubuh berkurang dan unsur bagian bawah sering kosong jika
sebelum melahirkan diberikan enema. Sistem kardiovaskuler, setelah
terjadi yang mencolok akibat penurunan kadar estrogen oedem, darah
kembali kepada keadaan tidak hamil, jumlah sel darah merendah
kadar HB kembali pada hari ke 3. After pain, after pain atau mules
sesudah melahirkan akibat reaksi usus kadang-kadang sangat
mengganggu selama 3-4 hari post partum. Perasaan saat itu timbul
bila masih terdapat sisa selaput ketuban sisa-sisa plasenta atau
gumpalan darah dalam cavum urteri.
3. Perubahan Psikologis
Perubahan patologis yang sering terjadi adalah depresi post partum
dimana hal ini dipengaruhi oleh faktor emosi ibu. Dengan penurunan
emosi ibu yang drastis terjadi penurunan estrogen dan progesteron
dalam tubuh sering kali ibu merasa keletihan post partum, nyeri
perinium, pembengkakan payudara, after pain dan tekanan-tekanan
yang lain.
Untuk menunjang keberhasilan situasi psikologis, perlu ditegaskan
juga hubungan interaksi antara orang tua dan bayi atau yang disebut
dengan proses bonding (Hamilton. 1998). Ini perlu ditegakkan sejak di
ruang persalinan, dengan cara ayah dan ibu berusaha menerima dan
mengenali bayi barunya dan berusaha melakukan komunikasi.
Tahap ketergantungan (taking in), hari ke 1 dan 2 setelah
pelayanan ibu memfokuskan energinya pada bayinya yang baru.
Tahap ketergantungan (taking hold), hari ke 3 sampai minggu ke 4
dan ke 5 dimana ibu siap menerima peran barunya dan belajar tentang
semua hal-hal baru dan tubuh mengalami perubahan yang signifikan.
Tahap saling ketergantungan (letting go), minggu ke 5 sampai 6
setelah kelahiran dimana keluarga secara sistem sudah menyesuaikan
diri dengan anggotanya yang baru.
D. Konsep Dasar Nyeri 1. Pengertian
Nyeri adalah pengalaman sensori dan emosional yang tidak
menyenangkan akibat kerusakan jaringan yang aktual atau potensial
( Brunner dan Suddarth, 2001 ).
Nyeri adalah suatu mekanisme proktektif bagi tubuh, nyeri timbul
ketika jaringan rusak, menyebabkan individu bereaksi untuk
menghilangkan rasa nyeri ( Chaerudin, 2007).
Nyeri adalah pengalaman sensori dan emosi yang tidak
menyenangkan akibat kerusakan jaringan aktual potensial, atau
digambarkan dengan istilah seperti ( internatioanal assotiation for the
study of pain):awitan yang tiba – tiba atau perlahan dengan intensitas
ringan sampai berat dengan akhir yang dapat diantisipasi atau dapat
2. Fisiologi nyeri
Reseptor nyeri yang ada dalam tubuh manusia adalah berupa ujung
syaraf bebas yang terdapat dalam kulit yang berespon hanya terhadap
stimulus kuat yang secara potensial dapat merusak. Reseptor nyeri disebut
juga nosireceptor, secara anatomis reseptor nyeri ada yang bermielien ada
juga yang tidak bermielien ( Ramali, 2000).
Reseptor jaringan kulit terbagi dalam dua golongan yaitu :
a. Reseptor A delta
Merupakan serabut komponen cepat ( kecepatan transmisi 6-30
m/detik) yang memungkinkan timbulnya nyeri tajam yang cepat
hilang apabila penyebab nyeri dihilangkan.
b. Serabut C
Merupakan serabut komponen lambat ( kecepatan transmisi 0,5
m/detik) yang terdapat pada daerah yang lebih dalam, nyeri biasanya
bersifat tumpul dan sulit dilokalisasi.
3. Karakteristik nyeri
Menurut Tamsuri (2007), klasifikasi nyeri dibedakan menjadi 4 yaitu :
a. Klasifikasi nyeri
Berdasarkan waktu kejadian, nyeri dapat dikelompokan sebagai
nyeri akut dan nyeri kronis.
1) Nyeri akut
Nyeri akut adalah nyeri yang terjadi dalam waktu kurang
atau pembedahan. Dapat hilang dengan sendirinya dengan atau
tanpa tindakan setelah kerusakan jaringan sembuh.
2) Nyeri kronis
Nyeri kronis adalah nyeri yang terjadi dalam waktu lebih
dari enam bulan. Umunya timbul tidak teratur, intermiten, atau
bahkan persisten. Nyeri kronis dapat menyebabkan putus asa dan
frustasi, nyeri ini dapat menimbulkan kelelahan mental dan fisik.
b. Klasifikasi nyeri berdasarkan lokasi
Berdasarkan lokasi nyeri , nyeri dibedakan menjadi 6 yaitu :
1) Nyerisuperfisial
Biasanya timbul akibat stimulasi terhadap kulit seperti pada
laserasi, luka bakar, dan sebagainya. Memiliki durasi pendek,
terlokalisir, dan memiliki sensasi yang tajam.
2) Nyeri somatik
Nyeri yang terjadi pada otot dan tulang serta struktur penyokong,
umumnya bersifat tumpul dan stimulasi dengan adanya peregangan
dan iskemia.
3) Nyeri viseral
Nyeri yang disebabkan kerusakan organ internal, durasinya cukup
lama, dan sensasi yang timbul biasanya tumpul.
4) Nyeri sebar ( radiasi )
Nyeri sebar ( radiasi) adalah sensasi nyeri yang meluas dari daerah
5) Nyeri fantom
Nyeri fantom adalah khusus yang dirasakan oleh klien yang
mengalami amputasi.
6) Nyeri alih
Nyeri alih adalah nyeri yang timbul akibat adanya nyeri viresal
yang menjulur ke organ lain, sehingga dirasakan nyeri pada beberapa
tempat atau lokasi.
c. Deskripsi verbal tentang nyeri
Individu merupakan penilai terbaik dari nyeri yang dialaminya dan
karenanya harus diminta untuk menggambarkan dan membuat tingkatnya.
Informasi yang diperlukan harus menggambarkan nyeri individual dalam
beberapa cara yang berikut :
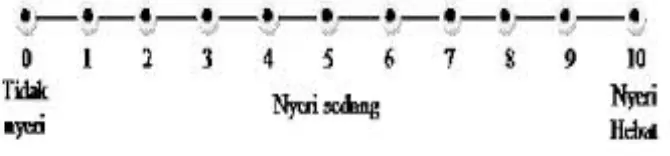
1) Intensitas nyeri : individu dapat meminta untuk membuat tingkatan
nyeri pada skala verbal ( misalnya ; tidak nyeri, sedikit nyeri, nyeri
hebat, atau sangat hebat, atau 0 sampai 10 : 0 = tidak ada nyeri, 10 =
nyeri sangat hebat ).
2) Karakteristik nyeri :termasuk letak, durasi ( menit, jam, jam,hari,
bulan), irama ( terus- menerus, hilang timbul, periode bertambah dan
berkurang intensitas atau keberadaan dari nyeri ) kualitas ( nyeri
seperti tertusuk – tusuk, seperti terbakar, sakit, nyeri seperti
3) Faktor - faktor yang meredakan nyeri ( gerakan, kurang bergerak,
pengerahan tenaga , istirahat, obat – obat bebas dan sebagainya).
Dan apa yang dipercaya pasien dapat membantu mengatasi nyeri.
4) Efek nyeri terhadap aktivitas kehidupan sehari – hari ( tidur, napsu
makan, konsentrasi, interaksi dengan orang lain, gerakan fisik,
bekerja dan aktivitas – aktivitas santai.
5) Kekhawatiran individu tentang nyeri. Dapat meliputi berbagai
masalah yang luas, seperti beban ekonomi, prognosis, pengaruh
terhadap peran dan perubahan citra diri.
Respon perilaku terhadap nyeri. Respon perilaku terhadap
nyeri dapat mencakup pernyataan verbal, perilaku vokal, ekspresi
wajah, gerakan tubuh, kontak fisik dengan orang lain, atau
perubahan respons terhadap lingkungan . Individu yang
mengalami nyeri akut dapat menangis , merintih, merengut, tidak
menggerakan bagian tubuh, mengepal, atau menarik diri. Orang
dapat menjadi marah dan mudah tersinggung dan meminta maaf
saat nyerinya hilang.
Individu yang mengalami nyeri dengan awitan mendadak
dapat bereaksi sangat berbeda terhadap nyeri yang berlangsung
selama beberapa menit atau menjadi kronis. Nyeri dapat
menyebabkan keletihan dan membuat individu terlalu letih untuk
merintih atau menangis jika perilaku demikian merupakan respon
4. Penilaian rentang skala nyeri
a. face Pain rating Scale
Menurut Wong dan baker ( 1998) pengukuran skala nyeri untuk
anak usia pra sekolah dan sekolah, pengukuran skala nyeri
menggunakan face Pain Rating Scale yaitu terdiri dari 6 wajah
kartun mulai dari wajah tersenyum untuk “ tidak ada nyeri “ hungga
wajah yang menangis untuk “ nyeri hebat”.
Gambar 7 : visual Face Rating Scale ( Wong & Baker, 1998)
b.Word Grapic Rating Scale
Menggunakan deskripsi kata untuk menggambarkan intensitas nyeri,
biasanya untuk anak 4 – 17 tahun.
0 1 2 3 4 5
Tidak nyeri ringan sedang cukup sangat nyeri nyeri hebat
c.Skala intensitas nyeri numerik
Gambar 9 : skala intensitas nyeri numerik ( Wong & Whaleys, 1996)
d. Skala nyeri menurut bourbanis
Gambar 10 : Skala nyeri menurut bourbanis ( Wong & Whaleys, 1996).
Perawat dapat menanyakan kepada individu tentang nilai nyerinya
dengan enggunakan skala 0 sampai 10 atau skala yang serupa lainya yang
membantu menerangkan bagaimana intensitas nyerinya. Nyeri yang
ditanyakan pada skala tersebut adalah sebelum dan sesudah dilakukan
intervensi nyeri untuk mengevaluasi keefektifannya .
E. Patofisiologi
Sectio Caesarea merupakan tindakan untuk melahirkan bayi dengan
berat di atas 500gr dengan sayatan pada dinding uterus yang masih utuh.
Indikasi dilakukan tindakan ini yaitu distorsi kepala panggul, disfungsi
Sedangkan untuk janin adalah gawat janin. Janin besar dan letak lintang
setelah dilakukan Sectio Caesarea ibu akan mengalami adapatasi post
partum baik dari aspek kognitif berupa kurang pengetahuan. Nyeri adalah
salah utama karena insisi yang mengakibatkan gangguan rasa nyaman.
Biasanya terdapat keluhan janin besar dan pelvis terlalu kecil maka akan
terjadi cephaloevit disproportion, persalinan macet, persalinan kala lama,
dan percobaan persalinan. Jika tidak ada peningkatan dilatasi servik
setelah lebih dari 4 jam maka dilakukan sectio caesarea dengan dilakukan
sayatan dinding abdomen dan dinding uterus. Disertai atau tanpa disertai
rasa nyeri akibat sayatan. Perlu juga di cari fakror masalah yang muncul
seperti syok akibat perdarahan dan resiko infeksi
D. Pemeriksaan penunjang
Pemeriksaan darah lengkap rutin : hemoglobin , leukosit, golongan
darah , hematrokrit, dan pemeriksaan darah sesuai indikasi.
E. Komplikasi 1. Syok
2. Hemorhagi
3. Retensio urine
4. Infeksi jalan kencing
5. Distensi perut
F.Diagnosa
- Nyeri (akut) berhubungan dengan agen cedera fisik (luka bekas insisi)
- Defisit perawatan diri berhubungan dengan kelemahan fisik
- Resiko infeksi berhubungan dengan prosedur invasif (sectio caesar)
G. Penatalaksanaan
1. Penatalaksanaan Umum
Penatalaksanan umum pre-operasi yaitu puasa, percukuran pada
pubis dan perineal dari garis nipple sampai pubis, pemasangan kateter
untuk drainase independent, penandatanganan izin operasi,
pemasangan infus, perawatan bayi, penghangat dan perlengkapan.
Sedangkan penatalaksanaan post-operasi menurut (Mochtar, 1998)
yaitu perawatan luka insisi : luka insisi dibersihkan dengan larutan cuci
hama (larutan betadin) lalu tutup dengan kassa, luka dibersihkan dan
pembalut luka diganti secara periodik, pemberian cairan : selama 24
jam pertama penderita puasa pasca operasi sehingga pemberian infus
harus banyak yang mengandung elektrolit, biasanya D 5%-10% dan
RL secara bergantian, diit : cairan infus dihentikan setelah penderita
Flatus, berikan makanan peroral secara bertahap mulai dari bubur
halus, bubur kasar, makanan biasa.Untuk tahap selanjutnya mobilisasi
dilakukan secara bertahap mulai dari miring kanan, kiri setelah
penderita sadar, hari kedua didudukan selama 5 menit dan bernafas
dalam lalu menghembuskannya disertai batuk-batuk kecil untuk
berjalan dan kemudian berjalan sendiri pada hari ke tiga sampai ke
lima pasca bedah, katerisasi : kandung kemih yang menimbulkan rasa
tidak enak pada penderita dianjurkan pemasangan kateter selama 24 –
48 jam atau lebih menurut keadaan normal, pemberian obat-obatan :
obat-obatan anti biotik dan anti inflamasi, obat-obatan pencegah perut
kembung untuk memperlancar kerja saluran pencernaan, obat-obatan
2. Penatalaksanaan keperawatan a. pathways keperawatan
Janin terlalu besar Pelvis terlalu kecil
Cephaloelvic disproportion
Persalinan macet
Persalinan lama
Percobaan persalinan
- Tidak ada peningkatan dilatasi servic setelah lebih dari 4 jam
- Timbul gawat janin
- Dilatasi servic lengkap tidak tercapai setelah 12 jam
persalinan
Sectio caesarea
Dilakukan sayatan dinding abdomen dan dinding uterus
Pembuluh darah Jaringan saraf Diskontinuitas
prosedur
terputus jaringan terstimulus
post de entri kuman
Perdarahan saat OP Nyeri abdomen
Syok pk : perdarahan MK : Nyeri akut Resiko infeksi
Resiko kekurangan Gangguan pola tidur
b. Fokus intervensi ( Nanda NIC NOC 2013)
1) Nyeri akut berhubungan dengan agen cedera/ injuri fisik
Intervensi :
Pain Managemen
− Lakukan pengkajian nyeri secara komprehensif
− Observasi reaksi non verbal dan ketidaknyamanan
− Tingkatkan istirahat
− Ajarkan tentang teknik non farmakologi
− Berikan analgetik untuk mengurangi nyeri
Analgesic administration
− Tentukan lokasi , karakteristik, kualitas, dan derajat nyeri
sebelum pemberian obat
− Monitor vital sign sebelum dan sesudah pemberian analgesik
pertama kali
− Berikan analgesik tepat waktu terutama saat nyeri hebat
− Cek riwayat alergi
2) Resiko kekurangan volume cairan berhubungan dengan intake output
berlebih
Intervensi :
Fluid Management
- Pertahankan catatan intake dan output yang akurat
- Monitor vital sign
- Monitor masukan makanan / cairan dan hitung intake
kalori harian
- Monitor status dehidrasi
- Dorong pasien untuk menambah intake oral
3) Resiko infeksi berhubungan dengan prosedur invansif
Intervensi :
Infection Control ( kontrol infeksi)
- Bersihkan lingkungan setelah dipakai pasien lain
- Pertahankan teknik isolasi
- Monitor tanda dan gejala infeksi siskemik dan lokal
- Tingkatkan intake nutrisi
- Batasi pengunjung
- Ajarkan pasien dan keluarga tanda dan gejala infeksi
- Dorong istirahat
4) Gangguan pola tidur berhubungan dengan kurang kontrol tidur
Intervensi :
Slepp Enchancement
- Determinasi efek – efek medikasi terhadap pola tidur
- Jelaskan pentingnya tidur yang adekuat
- Fasilitas untuk mempertahankan nyeri
- Monitor / catat kebutuhan tidur pasien setiap hari
- Kolaborasi pemberian obat tidur