BAB II
TINJAUAN PUSTAKA
2.1 Pusat Kesehatan Masyarakat (Puskesmas)
Dalam peraturan Menteri Kesehatan Republik Indonesia No 75 tahun 2014
tentang pusat kesehatan masyarakat bahwa pusat kesehatan masyarakat yang
menyelenggarakan upaya kesehatan masyarakat dan upaya kesehatan perorangan
tingkat pertama dengan lebih mengutamakan upaya promotif dan preventif, untuk
mencapai kesehatan yang setinggi-tingginya di wilayah kerjanya. Puskesmas
merupakan organisasi kesehatan fungsional dimana berperan sebagai
pengembangan kesehatan masyarakat yang juga membina peran kepada
masyarakat di wilayah kerjanya dalam bentuk kegiatan pokok (Permenkes, 2014).
2.1.1 Upaya Penyelenggaraan Puskesmas
Puskesmas menyelenggarakan upaya kesehatan masyarakat tingkat
pertama dan upaya kesehatan perseorangan tingkat pertama. Upaya kesehatan
dilaksanakan secara terintegrasi dan berkesinambungan. Upaya kesehatan
masyarakat tingkat pertama sebagaimana dimaksud meliputi upaya kesehatan
masyarakat esensial dan upaya kesehatan masyarakat pengembangan.
Upaya kesehatan masyarakat esensial sebagaimana dimaksud meliputi:
1. Pelayanan promosi kesehatan
2. Pelayanan kesehatan lingkungan
3. Pelayanan kesehatan ibu, anak, dan keluarga berencana
4. Pelayanan gizidan
Upaya kesehatan masyarakat esensial harus diselenggarakan oleh setiap
puskesmas untuk mendukung pencapaian standar pelayanan minimal
kabupaten/kota bidang kesehatan. Upaya kesehatan masyarakat pengembangan
yang dimaksud merupakan upaya kesehatan masyarakat yang kegiatannya
memerlukan upaya yang sifatnya inovatif dan/atau bersifat ekstensifikasi dan
intensifikasi pelayanan, disesuaikan dengan prioritas masalah kesehatan,
kekhususan wilayah kerja dan potensi sumber daya yang tersedia di
masing-masing Puskesmas.
Upaya kesehatan masyarakat tingkat pertama yang dapat dilakukan oleh
puskesmas yang tercantum dalam lampiran yang merupakan bagian tidak
terpisahkan dari Peraturan Menteri ini. Upaya kesehatan perseorangan tingkat
pertama yang dilaksanakan dalam bentuk: rawat jalan, pelayanan gawat darurat,
pelayanan satu hari (one day care), home care dan/atau rawat inap berdasarkan
pertimbangan kebutuhan pelayanan kesehatan. Upaya kesehatan perseorangan
tingkat pertama yang dilaksanakan sesuai dengan standar prosedur operasional
dan standar pelayanan (Permenkes RI, 2014).
Upaya kesehatan esensial puskesmas adalah upaya yang ditetapkan
berdasarkan komitmen nasional, regional dan global serta mempunyai daya ungkit
tinggi untuk meningkatkan derajat kesehatan masyarakat. Upaya kesehatan
esensial ini harus diselenggarakan oleh setiap puskesmas yang ada di wilayah
Indonesia. Upaya kesehatan esensial yang harus diselenggarakan oleh setiap
puskesmas ini adalah:
b. Upaya Kesehatan Lingkungan
c. Kesehatan Ibu Dan Anak (KIA)
d. Upaya peningkatan gizi
e. Pelayanan pencengahan dan pengendalian penyakit.
Penyakit menular adalah penyakit yang disebabkan oleh agent infeksi
atau toksinnya, yang berasal dari sumber penularan atau reservoir, yang
ditularkan/ditansmisikan kepada pejamu (host) yang rentan. Program pencegahan
dan pemberantasan penyakit menular meliputi kuratif, pemutusan rantai
penularan, promosi kesehatan dan serveilans (Efendi, 2009).
2.2 Pengertian ISPA dan Pneumonia 2.2.1 Pengertian ISPA
ISPA atau Infeksi Saluran Pernafasan Akut adalah suatu kelompok
penyakit yang menyerang saluran pernapasan. Secara anatomis, ISPA dibagi
dalam dua bagian yaitu ISPA atas adalah radang saluran tenggorokan atau
pharingitis yang disebabkan kumantertentu (streptococcus hemolyticus) dan
radang telinga tengah atau otitis dan ISPA bawah adalah salah satu yang
berbahaya yaitu pneumonia (Maryunani,2010).
Infeksi Saluran Pernapasan Akut (ISPA) adalah infeksi akut yang
menyerang salah satu bagian/lebih dari saluran napas mulai hidung sampai alveoli
termasuk adneksanya seperti sinus, rongga telinga tengah, pleura (Kemenkes RI,
2011). Infeksi Saluran Pernapasan Akut (ISPA) merupakan penyakit yang sering
terjadi pada anak. ISPA juga merupakan salah satu penyebab utama kunjungan
Dasar (Riskesdes) tahun 2013 ISPA disebabkan oleh virus dan bakteri yang
diawali dengan panas disertai salah satu atau gejala lebih (tenggorokan sakit, nyeri
telan, pilek, batuk kering atau berdahak) (Kemenkes RI, 2013).
2.2.2 Pengertian Pneumonia
Pneumonia adalah penyakit yang menyerang paru-paru dan ditandai
dengan batuk dan kesukaran bernafas. Balita yang diserang pneumonia dan tidak
segera diobati dengan tepat akan mudah meninggal. Pneumonia suatu inflamasi
pada perynchema paru, pada umumnya pada masa anak digambarkan sebagai
broncho pneumonia (Maryunani, 2010).
Pneumonia adalah suatu proses peradangan yang mengenai parenkim paru,
distal dari bronkiolus terminalis, yang mencakup bronkiolus respiratorius dan
alveoli serta menimbulkan konsolidasi jaringan paru dan gangguan pertukaran gas
setempat dan darah dialirkan ke sekitar alveoli yang tidak berfungsi (Septiari,
2012). Pneumonia disebut sebagai “pandemi yang terlupakan” atau “the forgotten
pandemic”. Namun, tidak banyak perhatian terhadap penyakit ini, sehingga
pneumonia disebut juga pembunuh balita yang terlupakan atau “the forgotten
killerof children” (Kemenkes RI, 2011).
2.2.3 Faktor – Faktor Risiko Pneumonia
Beberapa faktor resiko yang meningkatkan insidens pneumonia antara lain
umur kurang dari 2 tahun, laki-laki, gizi kurang, berat badan lahir rendah, tidak
mendapatkan ASI memadai, polusi udara, kepadatan tempat tinggal, imunisasi
yang tidak memadai, membendong anak (menyelimuti berlebihan) dan defisiensi
Sedangkan faktor resiko yang meningkatkan angka kematian pneumonia
antara lain umur kurang dari 2 tahun, tingkat sosial ekonomi rendah, gizi kurang,
berat badan lahir rendah, tingkat pendidikan ibu yang rendah, tingkat jangkauan
pelayanan kesehatan yang rendah, kepadatan tempat tinggal, imunisasi yang tidak
memadai dan menderita penyakit kronis (Maryunani, 2010).
Menurut Maryunani, (2010), faktor-faktor yang berhubungan dengan
kejadian pneumonia di bagi menjadi 3 faktor, yaitu faktor lingkungan, faktor
individu anak dan faktor perilaku sebagai berikut:
a. Faktor Lingkungan 1. Pencemaran dalam Rumah
Asap rokok atau asap hasil pembakaran bahan bakar untuk memasak
dengan konsentasi tinggi dapat merusak mekanisme pertahan paru sehingga akan
memudahkan timbulnya ISPA/pneumonia. Sunyataningkamto(2004), menjelaskan
bahwa asap rokok akan mengurangi fungsi silia, menghancurkan sel epitel bersilia
yang akan diubah menjadi sel skuamosa dan menurunkan humoral/imunitas
seluler baik local maupun sistemik. Kebiasaan merokok juga dapat menambah
pengeluaran rumah tangga yang tidak memiliki pengaruh penting terhadap
peningkatan status kesehatan keluarga.
2. Ventilasi Rumah
Ventilasi yaitu proses penyediaan udara atau pengerahan udara ke atau
dari ruangan baik secara alami maupun secara mekanis. Fungsi dari ventilasi
dapat dijabarkan sebagai berikut : Mensuplai udara bersih adalah udara yang
ruangan dari bau-bauan, asap ataupun debu dan zat-zat pencemar lain dengan cara
pengecaran udara, mengeluarkan kelebihan udara panas yang disebabkan oleh
radiasi tubuh dan kondisi, mendisfungsikan suhu udara secara merata, mensuplai
panas agar hilangnya panas badan seimbangan.
3. Kepadatan Penghuni Rumah
Kepadatan hunian dalam rumah menurut keputusan menteri kesehataan
nomor 829 / MENKES / SK / VII / 1999 tentang persyaratan kesehatan rumah,
satu orang minimal menempati luas rumah 8m². Dengan kriteria tersebut
diharapkan dapat mencegah penularan penyakit dan melancarkan aktivitas.
Keadaan tempat tinggal yang padat dapat meningkatkan faktor polusi dalam
rumah yang sudah ada (Maryunani, 2010).
b. Faktor Anak 1. Umur Anak
Sejumlah studi yang besar menunjukkan bahwa insiden penyakit
pernapasan oleh virus melonjak pada balita dan usia dini anak-anak dan tetap
menurun terhadap usia. Insiden ISPA tertinggi pada umur 6-12 bulan. Menurut
Daulaire (1991), risiko untuk terkena pneumonia lebih besar pada anak berumur
dibawah 2 tahun dibandingkan yang lebih tua, hal ini dikarenakan status
kerentanan anak dibawah 2 tahun belum sempurna dan lumen saluran nafas yang
masih sempit.
2. Berat Badan Lahir
Berat badan lahir menetukan pertumbuhan dan perkembangan fisik dan
resiko kematian yang lebih besar dibandingkan berat badan lahir normal, terutama
pada bulan-bulan pertama kelahiran karena pembentukan zat anti kekebalan
kurang sempurna sehingga lebih mudah terkena infeksi, terutama
ISPA/pneumonia. Menurut Maryunani (2010), penelitian menunjukkan bahwa
berat bayi kurang dari 2500 gram dihubungkan dengan meningkatnya kematian
akibat infeksi saluran pernapasan ini terjadi karena status pekerjaan, pendapatan,
dan pendidikan. Data ini mengigatkan bahwa anak-anak dengan BBLR tidak
mengalami rate paling tinggi terhadap penyakit saluran pernapasan, tetapi
mengalami lebih berat infeksinya.
3. Status Gizi Balita
Keadaan gizi yang buruk muncul sebagai faktor resiko yang penting untuk
terjadinya ISPA. Balita dengan gizi yang kurang akan lebih mudah terserang
ISPA dibandingkan balita dengan gizi normal karena faktor daya tahan tubuh
yang kurang. Penyakit infeksi akan menyebabkan balita tidak mempunyai nafsu
makan dan mengakibatkan kekurangan gizi. Pada keadaan gizi kurang, balita
lebih mudah terserang “ISPA berat” bahkan serangannya lebih lama (Maryunani,
2010). Beberapa studi melaporkan kekurangan gizi akan menurunkan kapasitas
kekebalan untuk merespon infeksi pneumonia termasuk gangguan fungsi
granulosit, penurunan fungsi komplemen dan menyebabkan kekurangan
mikronutrien (Sunyataningkamto, 2004). Sjenileila Boer (2008) menjelaskan
bahwa status gizi mempunyai hubungan yang bermakna dengan kejadian
4. Vitamin A
Sejak tahun 1985 setiap 6 bulan posyandu memberikan kapsul 200.000 IU
vitamin A pada balita dari umur satu sampai dengan 4 bulan.Balita yang
mendapatkaan vitamin A lebih dari 6 bulan sebelum sakit maupun yang tidak
pernah mendapatkan adalah sebagi resiko terjadinya suatu penyakit sebesar 96,6%
pada kelompok kasus dan mudah terkena penyakit ISPA.Pemberian vitamin A
yang dilakukan bersamaan dengan imunisasi akan meningkatkan antibodi yang
spesifik. Karena itu pemberian vitamin A dan imunisasi secara berkala seharusnya
tidak dilihat sebagai dua kegiatan yang terpisah. Keduanya harus diberikan secara
bersamaan karena akan meningkatkan daya tahan tubuh dan perlindunganterhadap
anak sehingga mereka dapat tumbuh, berkembang dalam keadaan sebaik-baiknya
(Maryunani, 2010).
Pemberian kapsul vitamin A diberikan setahun dua kali pada bulan
Februari dan Agustus, sejak anak berusia enam bulan.Kapsul merah (dosis
100.000 IU) diberikan untuk bayi umur 6-11 bulan dan kapsul biru (dosis 200.000
IU) untuk anak umur 12-59 bulan.Pemberian vitamin A berperan sebagai protektif
melawan infeksi dengan memelihara integritas epitel/fungsi barier, kekebalan
tubuh dan mengatur pengembangan dan fungsi paru (Klemm, 2008).
5. Status Imunisasi
Sebagian besar Kematian ISPA berasal dari jenis ISPA yang berkembang
dari penyakit yang dapat dicegah dengan imunisasi sebagai difteri,
pertusis,campak maka peningkatan cakupan imunisasi akan berperan besar dalam
imunisasi lengkap. Balita yang mempunyai status imunisasi lengkap bila
menderita ISPA dapat diharapkan perkembangan dan penyakitnya tidak akan
menjadi berat, sudah terbukti dengan imunisasi campak dan pertusis ( DPT ) 11 %
kematian ISPA balita dapat dicegah.
c. Faktor Perilaku
Faktor perilaku dalam pencegahan dan penanggulanan penyakit ISPA pada
balita dalam hal ini adalah praktek penanganan ISPA di keluarga baik yang
dilakukan oleh ibu ataupun anggota keluarga lainnya. Keluarga merupakan unit
terkecil dari masyarakat yang tinggal dalam satu rumah saling bergantung dan
berinteraksi. Bila salah satu atau beberapa anggota keluarga mempunyai masalah
kesehatan,maka akan berpengaruh terhadap anggota keluarganya lainnya.
Peran aktif keluarga/masyarakat dalam menangani ISPA sangat penting
karena penyakit ISPA merupakan penyakit yang sehari-hari didalam masyarakat
dan keluarga. Hal ini perlu mendapat perhatian serius oleh kita semua penyakit ini
banyak menyerang balita,sehingga keluarga mengetahui dan terampil dalam
menangani penyakit ISPA ini ketika anaknya sakit dan mengamati tanda keluhan
dini ISPA dan kapan mencari pertolongan dan rujukan sistem pelayanan
kesehatan agar penyakit anak balita tidak menjadi lebih berat (Maryunani, 2010).
d. Faktor Pelayanan Kesehatan 1. Upaya promotif
Upaya promotif adalah upaya promosi kesehatan yang ditujukan untuk
meningkatkan status atau derajat kesehatan yang optimal. Sasarannya adalah
kesehatan individu, keluarga, kelompok dan masyarakat, dengan cara
memberikan: Penyuluhan kesehatan masyarakat, peningkatan gizi, pemeliharaan
kesehatan perorangan, pemeliharaan kesehatan lingkungan, olahraga secara
teratur, rekreasi dan pendidikan seks (Efendi, 2009)
2. Upaya preventif
Upaya preventif adalah sebuah usaha yang dilakukan individu dalam
mencegah terjadinya sesuatu yang tidak diinginkan. Preventif secara etimologi
berasal dari bahasa latin, prevenire yang artinya datang sebelum atau antisipasi
atau mencegah untuk tidak terjadi sesuatu. Dalam pengertian yang sangat luas,
prevensi diartikan sebagai upaya secara sengaja yang dilakukan untuk mencegah
terjadinya gangguan, kerusakan, atau kerugian bagi seseorang atau masyarakat.
Upaya preventif ditujukan untuk mencegah terjadinya penyakit dan gangguan
kesehatan terhadap individu, keluarga, kelompok dan masyarakat (Efendi, 2009).
Beberapa hal yang perlu dilakukan oleh seorang ibu untuk mengatasi anak
yang menderita infeksi saluran pernapasan akut (ISPA) adalah sebagai berikut :
1. Mengatasi Panas (Demam)
Untuk anak berusia 2 bulan samapi 5 tahun, demam diatasi dengan
memberikan parasetamol atau dengan kompres. Bayi yang berusia dibawah dua
bulan dengan demam harus segera dirujuk kedokter atau rumah sakit. Parasetamol
diberikan sebanyak 4 kali setiap 6 jam untuk waktu 2 hari. Cara Pemberiannya
membuat kompres dengan menggunakan kain bersih atau mencelupkan pada air
(tidak perlu air es).
2. Mengatasi Batuk
Untuk mengatasi batuk dianjurkan memberikan obat batuk yang aman,
yaitu dengan ramuan tradisional. Cara membuat ramuan tradisional tersebut
adalah mencampurkan ½ sendok teh perasan air jeruk nipis dengan ½ sendok teh
kecap atau madu. Ramuan ini diberikan sebanyak tiga kali sehari.
3. Pemberian Makanan
Berikan makanan yang cukup bergizi dan berikan makanan dengan
sedikit-sedikit tapi berulang-ulang. Berikan makanan lebih sering dari biasanya,
terutama jika anak sedang muntah. Pemberian ASI pada bayi yang masih
menyusui tetap diteruskan.
4. Pemberian Minuman
Usahakan pemberian cairan (air putih atau air buah) lebih banyak dari
biasanya. Hal ini membantu mengencerkan dahak, sedangkan kekurangan cairan
akan menambah parah sakit yang diderita (Shaleh, 2008).
2.2.4 Penyebab dan Diagnosis Pneumonia 1. Penyebab Pneumonia
Disebabkan oleh lebih dari 300 jenis kuman,baik berupa bakteri dan virus.
Pneumonia pada balita di negara berkembang adalah bakteri yaitu Streptococcus
Pnemoniae dan Haemophylus Influenzae. Pneumonia adalah penyakit yang
menyerang paru-paru dan ditandai dengan batuk dan kesukaran bernapas
Streptococcus Pnemoniae bakteri ini yang sering berbentuk lanset dan
tersusun dalam bentuk rantai, mempunyai simpai polisakarida yang
mempermudah penentuan tipe dengan antiserum spesifik. Organisme ini adalah
penghuni normal pada saluran pernapasan bagian atas manusia dan dapat
menyebabkan pneumonia, sinusitis, bronchitis dan meningitis. Sedangkan
Haemophylus Influenzae ditemukan pada selaput mukosa saluran napas bagian
atas pada manusia. Bakteri ini merupakan penyebab meningitis yang penting pada
anak dan kadang-kadang menyebabkan infeksi saluran napas pada
anak-anak dan orang dewasa (Brooks, G.F, dkk, 1996).
2. Diagnosis Pneumonia
Dalam pola tatalaksana penderita pneumonia yang dipakai program P2
ISPA, diagnosis pneumonia pada balita didasarkan pada adanya batuk atau
kesukaran bernapas disertai dengan peningkatan frekuensi nafas (nafas cepat
sesuai umur).
Panduan WHO dalam menentukan seorang anak menderita nafas cepat
dapat dilihat pada tabel 2.2 sebagai berikut (Rizanda, 2006):
Tabel 2.1 Kriteria Napas Cepat Menurut Frekuensi Pernapasan Menurut Umur Anak
Umur anak Napas Cepat Bila Frekuensi Napas Lebih Dari
Kurang dari 2 bulan 2 bulan sampai 12 bulan 12 bulan sampai 5 tahun
60 kali per menit 50 kali permenit 40 kali permenit
Menurut Misnadiarly (2008), tanda penyakit pneumonia pada balita antara
otot bantu nafas, demam, cyanosis (kebiru-biruan), Thorax Photo menunjukkan
infiltrasi melebar, sakit kepala, kekakuan dan nyeri otot, sesak nafas, menggigil,
berkeringat, lelah, terkadang kulit menjadi lembab, mual dan muntah.
2.2.5 Gejala dan TandaPneumonia 1. Gejala Pneumonia
Gejala yang sering dijumpai dalam penderita ISPA adalah batuk, pilek dan
kesukaran bernapas, serangan batuk pada anak khususnya balita adalah 6 sampai 8
kali pertahun dan adanya peningkatan frekuensi napas (napas cepat) sesuai
golongan umur (Maryunani, 2010).
2. Tanda Pneumonia
Menurut Maryunani, (2010) : Suhu meningkatkan mendadak 39-40 ͦC,
kadang-kadang disertai kejang karena demam yang tinggi, pernapasan cepat
seperti jika frekuensi nafas 40 kali per menit atau lebih pada anak usia 1-5 tahun,
50 kali per menit atau lebih pada anak usia 2 bulan sampai kurang 1 tahun dan 60
kali per menit atau lebih pada anak kurang 2 bulan, batuk setelah beberapa hari
sakit, mula-mula batuk kering kemudian batuk produktif, anak lebih sering tiduran
pada sebelah dada yang terinfeksi, pada auskultasi terdengar ronchi basah nyaring
halus dan sedang.
Tanda-tanda pneumonia menurut Somantri (2008), sebagai berikut :
1. Sindroma tipikal : mendadak dingin , mengigil dan demam (39-40 ͦC), nyeri
dada pleuritis, batuk produktif, sputum hijau, mengandung bercak darah serta
2. Sindrom atipikal : batuk kering, nyeri kepala, malaise nyeri tenggorokan dan
nyeri dada karena batuk.
3. Aspirasi : demam rendah dan batuk, produksi sputum/bau busuk, infeksi gram
negatif/positif, gambaran klinik mungkin sama dengan pneumonia klasik dan
distress respirasi mendadak.
4. Hematogen : gejala pulmonal dan batuk non produktif serta nyeri pleuritik
sama dengan yang terjadi pada emboli paru-paru.
Tanda-tanda vital pada pneumonia adalah demam, menggigil, batuk,
kesukaran bernapas atau pernapasan yang cepat, nyeri waktu inspirasi, malaise,
takipnea (tanda klinis yang sangat sensitif), tetapi mungkin dihubungkan dengan
gangguan lainnya (misalnya diabetik ketoasidosis, benda asing bronkiolitis dan
asma), sering ditemukan suara pernapasan yang abnormal (rales) tetapi mungkin
juga tidak ditemukan tergantung pada jenis proses pneumonia, nafas yang dangkal
atau terputus-putus karena nyeri pada pleura, penurunan suara nafas setempat
perkusi yang pekak (Rosenstein dan Fosarelli, 1997).
2.2.6 PencegahanPneumonia
Karena banyaknya faktor yang mempengaruhi terjadinya pneumonia,
maka ini terus dilakukan penelitian cara pencegahan pneumonia yang efektif dan
spesifik. Cara yang terbukti efektif saat ini adalah dengan pemberian imunisasi
campak dan pertusis (DPT). Dengan imunisasi campak yang efektif, sekitar 11 %
kematian ISPA/Pneumonia balita dapat dicegah dan dengan imunisasi pertusis
Secara umum dapat dikatakan bahwa cara pencegahan ISPA/pneumonia
adalah dengan hidup sehat, cukup gizi, menghindari polusi udara dan pemberian
imunisasi lengkap. Peningkatan pemerataan cakupan kualitas pelayanan kesehatan
juga akan menekan morbilitas dan mortalitas ISPA/Pneumonia. Dengan adanya
Rumah Sakit, Puskesmas, Pustu (Puskesmas Pembantu) akan menurunkan angka
kematian dan kesakitan terjadinya ISPA (Maryunani,2010).
Menurut WHO (2010), WHO dan UNICEF pada tahun 2009 membuat
rencana aksi global Global Action Plan For The Prevention (GAPP) untuk
pencegahan dan pengendalian pneumonia. Tujuannya adalah untuk mempercepat
kontrol pneumonia dengan kombinasi intervensi untuk melindungi, mencegah dan
mengobati pneumonia pada anak dengan tindakan yang meliputi :
1. Melindungi anak dari pneumonia termasuk mempromosikan pemberian ASI
Eksklusif dan mencuci tangan, mengurangi polusi udara didalam rumah.
2. Mencegah pneumonia dengan pemberian vaksinasi
3. Mengobati pneumonia difokuskan pada upaya bahwa setiap anak sakit
memiliki akses ke perawatan yang tepat baik dari petugas kesehatan berbasis
masyarakat atau di fasilitas kesehatan jika penyakitnya bertambah berat dan
mendapatkan antibiotik serta oksigen yang mereka butuhkan untuk
kesembuhan.
2.2.7 Penemuan dan Tatalaksanaan Pneumonia Balita 1. Penemuan penderita pneumonia
Penemuan dan tatalaksana Pneumonia merupakan kegiatan inti dalam
a. Penemuan penderita secara pasif
Dalam hal ini penderita yang datang ke fasilitas pelayanan
kesehatanseperti Puskesmas, Puskesmas Pembantu, dan Rumah Sakit.
b. Penemuan penderita secara aktif
Petugas kesehatan bersama kader secara aktif menemukan penderita baru
dan penderita pneumonia yang seharusnya datang untuk kunjungan ulang 2
harisetelah berobat. Penemuan penderita pasif dan aktif melalui proses sebagai
berikut:
a. Menanyakan Balita yang batuk dan kesukaran bernapas.
b. Melakukan pemeriksaan dengan melihat tarikan dinding dada bagian bawah ke
dalam (TDDK) dan hitung napas.
c. Melakukan penentuan tanda bahaya sesuai golongan umur <2 bulan dan 2
bulan - <5 tahun.
d. Melakukan klasifikasi Balita batuk dan atau kesukaran bernapas : Pneumonia
berat, pneumonia dan batuk bukan pneumonia.
2. Tatalaksana pneumonia Balita
Pola tatalaksana penderita yang dipakai dalam pelaksanaan Pengendalian
ISPA untuk penanggulangan pneumonia pada Balita didasarkan pada pola
tatalaksana penderita ISPA yang diterbitkan WHO tahun 1988 yang telah
Tabel 2.2. Tatalaksana penderita batuk dan kesukaran bernapas umur < 2 Bulan
Sumber : Kementrian kesehatan RI, 2011
Setelah penderita pneumonia balita ditemukan dilakukan tatalaksana
sebagaiberikut:
a. Dengan menggunakan antibiotik: kotrimoksazol, amoksisilin selama 3 hari
dan obat simptomatis yang diperlukan seperti parasetamol, salbutamol (dosis
dapat dilihat pada bagan terlampir).
b. Tindak lanjut bagi penderita yang kunjungan ulang yaitu penderita 2 hari
setelah mendapat antibiotik di fasilitas pelayanan kesehatan.
c. Rujukan bagi penderita pneumonia berat atau penyakit sangat berat.
Umur < 2 Bulan Tanda Tarikan dinding dada bagian
kedalam yang kuat (TDDK)
Adanya nafas cepat 60x permenit
Tidak ada TDDK kuat dan
Tidak nafas cepat, frekuensi nafas kurang dari 60x per menit,
Klasifikasi Penumonia Berat Batuk Bukan Pneumonia Tindakan Rujuk segera ke Rumah Sakit
Berikan 1 dosis antibiotik
Obati demam,jika ada
Obati wheezing, jika ada
Anjurkan ibu untuk tetap memberikan ASI
Nasehati ibu untuk tindakan perawatan dirumah/menjaga bayi agar tetap hangat
Memberikan ASI lebih sering, anjurkan ibu untuk kembali kontrol jika:
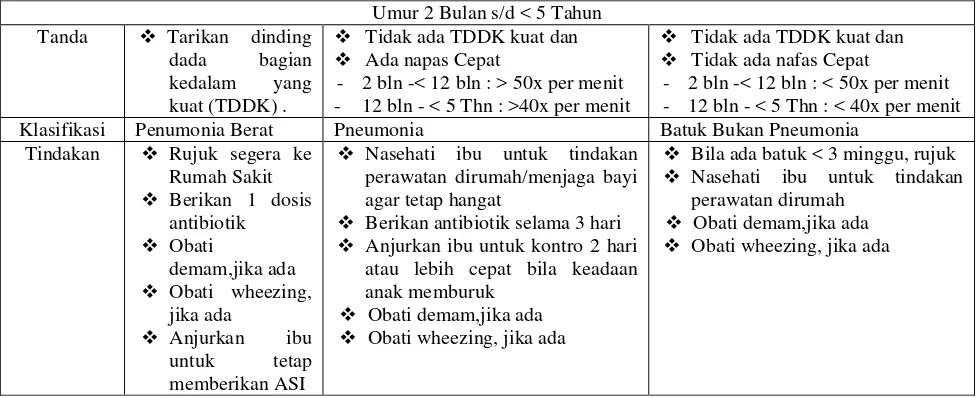
Tabel 2.3 Tatalaksana penderita batuk dan atau kesukaran bernapas umur 2 Bulan s/d < 5 Tahun
Sumber : Kementrian kesehatan RI, 2011
2.3 Manajemen Terpadu Balita Sakit (MTBS)
Manajemen Terpadu Balita Sakit (MTBS) dalam bahasa Inggris yaitu
Integrated Management of Childhood Illness (IMCI) adalah suatu manajemen
melalui pendekatan terintegrasi/terpadu dalam tatalaksana balita sakit yang datang
di pelayanan kesehatan, baik mengenai beberapa klasifikasi penyakit, status gizi,
status imunisasi maupun penanganan balita sakit tersebut dan konseling yang
diberikan (Depkes RI, 2008).
MTBS bukan merupakan suatu program kesehatan tetapi suatu
pendekatan/cara menatalaksana balita sakit. World Health Organization (WHO)
telah mengakui bahwa pendekatan MTBS sangat cocok diterapkan negara-negara
berkembang dalam upaya menurunkan kematian, kesakitan dan kecacatan pada
bayi dan balita (Prasetyawati, 2012).
Umur 2 Bulan s/d < 5 Tahun
Tidak ada nafas Cepat
- 2 bln -< 12 bln : < 50x per menit - 12 bln - < 5 Thn : < 40x per menit Klasifikasi Penumonia Berat Pneumonia Batuk Bukan Pneumonia
Tindakan Rujuk segera ke perawatan dirumah/menjaga bayi agar tetap hangat
Berikan antibiotik selama 3 hari
Anjurkan ibu untuk kontro 2 hari atau lebih cepat bila keadaan anak memburuk
Obati demam,jika ada
Obati wheezing, jika ada
Bila ada batuk < 3 minggu, rujuk
Nasehati ibu untuk tindakan perawatan dirumah
Obati demam,jika ada
2.3.1 Sejarah MTBS di Indonesia
Di Indonesia merupakan negara pertama di Asia Tenggara yang
menerapkan MTBS sejak tahun 1997. Sejak itu penerapan MTBS di Indonesia
berkembang secara bertahap dan up-date buku bagan MTBS dilakukan secara
berkala sesuai perkembangan program kesehatan di Departemen Kesehatan dan
Ilmu Kesehatan Anak melalui IDAI (Dirjen Bina Kesehatan Anak, 2012).
Hingga akhit tahun 2009, penerapan MTBS telah mencakup 33 provinsi,
namun belum seluruh puskesmas mampu menerapkan karena berbagai sebab,
diantaranya belum adanya tenaga kesehatan yang sudah terlatih MTBS dan sarana
prasarana untuk pelaksanaan kegiatan (Depkes RI, 2008).
2.3.2 Tujuan dan Sasaran MTBS 1. Tujuan
Kegiatan MTBS merupakan upaya yang ditujukan untuk menurunkan
angka kesakitan dan kematian sekaligus meningkatkan kualitas pelayanan
kesehatan di unit rawat jalan kesehatan dasar di Puskesmas.
2. Sasaran
Sasaran MTBS adalah anak umur 0-5 tahun dan dibagi menjadi dua
kelompok sasaran yaitu :
a. Kelompok usia 1 hari sampai 2 bulan (usia < 2 bulan).
b. Kelompok usia 2 bulan sampai 5 tahun.
2.3.3 Manfaat MTBS
MTBS telah digunakan oleh lebih dari 100 negara dan terbukti dapat :
b. Memperbaiki status gizi
c. Meningkatkan pemanfaatan pelayanan kesehatan
d. Memperbaiki kinerja tenaga kesehatan
e. Memperbaiki kualitas pelayanan dengan biaya lebih murah
Selain itu, kegiatan MTBS memiliki tiga komponen yang khas yang
menguntungkan, yaitu :
1. Meningkatkan keterampilan tenaga kesehatan dalam tatalaksana kasus balita
sakit (selain dokter, tenaga kesehatan non dokter dapat pula memeriksa dan
manangani pasien apabila sudah di latih).
2. Memperbaiki sistem kesehatan (perwujudtan terintegrasinya banyak program
kesehatan dalam satu kali pemeriksaan MTBS).
3. Memperbaiki praktek keluarga dan masyarakat dalam perawatan dirumah dan
upaya pencarian pertolongan kasus balita sakit (meningkatkan pemberdayaan
masyarakat dalam pelayanan kesehatan).
2.3.4 Materi MTBS
Materi MTBS terdiri atas langkah :
1. Penilaian
Bagan penilaian anak sakit terdiri dari petunjuk langkah untuk mencari
riwayat penyakit dan pemeriksaan fisik. Penyakit yang dilakukan dalam penilaian
oleh MTBS adalah :
a. Penilaian dan klasifikasi batuk atau sukar bernapas
c. Penilaian dan klasifikasi demam (demam untuk malaria, demam untuk DBD,
demam untuk campak)
d. Penilaian dan klasifikasi masalah telinga
e. Memeriksa status gizi
f. Memeriksa status anemia
g. Memeriksa pemberian vitamin A
h. Menilai masalah dan keluhan lain (Depkes RI, 2008)
2. Klasifikasi Penyakit
Klasifikasi dalam MTBS merupakan suatu keputusan penilaian untuk
menggolongkan tingkat keparahan penyakit. Klasifikasi bukan merupakan
diagnosis penyakit yang spesifik. Setiap klasifikasi penyakit mempunyai nilai
suatu tindakan sesuai dengan klasifikasi tersebut dan mempunyai warna dasar,
yaitu :
a. Merah : penanganan segera atau perlu dirujuk
b. Kuning : pengobatan spesifik di pelayanan kesehatan
c. Hijau : perawatan dirumah
3. Identifikasi Tindakan
Dari klasifikasi baru bisa di tentukan tindakan apa yang akan di lakukan.
4. Konseling
Alur konseling merupakan nasehat perawatan termaksuk pemberian makan
dan cairan di rumah dan nasehat kapan harus kembali segera maupun kembali
untuk tindak lanjut.
2.3.5 Komponen MTBS
Dalam rencana aksi MTBS 2009-2014 Kementrian RI menetapkan ada
tiga komponen dalam penerapan strategi MTBS, yaitu:
1. Komponen I
Improving case management skills of first level workers through training
and follow up yaitu, meningkatkan keterampilan tenaga kesehatan dalam
tatalaksana kasus balita sakit menggunakan pedoman MTBS yang telah diadaptasi
(dokter, perawat,bidan dan tenaga kesehatan).
2. Komponen II
Ensuring that health facility supports regired to provide effective IMCI
care are in place yaitu memperbaiki sistem kesehatan agar penanganan penyakit
pada balita lebih efektif.
3. Komponen III
Household and community component, yaitu meningkatkan praktek/peran
keluarga dan masyarakat dalam perawatan di rumah dan upaya pencarian
pertolongan kasus balita sakit (meningkatkan pemberdayaan keluarga dan
masyarakat yang dikenal sebagai “Manajemen Terpadu Balita Sakit berbasis
masyarakat) (Prasetyawati, 2012).
2.4 Manajemen Terpadu Balita Sakit (MTBS) di Puskemas 2.4.1 Persiapan MTBS di Puskesmas
Puskesmas yang akan menerapkan MTBS dalam pelayanan kepada balita
1. Diseminasi Informasi MTBS kepada Seluruh Tenaga Puskesmas
Kegiatan diseminasi informasi MTBS seluruh tenaga puskesmas
dilaksanakan dalam satu pertemuan dan dihadiri oleh perawat, bidan, tenaga gizi,
tenaga imunsasi, tenaga obat, pengelola Simpus, Pengelola Program P2M, tenaga
loket dan lain-lain. Apabila dibutuhkan dapat dihadiri oleh supervisor dari Dinas
Kesehatan Kota/Kabupaten. Informasi yang harus disampaikan : konsep umum
MTBS, peran dan tanggungjawab tenaga puskesmas dalam penerapan MTBS.
Kegiatan yang dilakukan adalah mendiskusikan rencana penerapan MTBS di
Puskesmas yang meliputi persiapan logistik, penyesuaian alur pelayanan,
penerapan MTBS di Puskesmas dan pencatatan dan pelaporan hasil pelayanan
MTBS (Depkes RI, 2008).
2. Rencana Persiapan Logistik
Persiapan sebelum menerapkan MTBS adalah:
1. Persiapan Obat dan Alat
a. Obat
Obat-obat yang digunakan dalam MTBS adalah obat yang sudah ada,
kecuali beberapa obat yang belum tersedia di Puskesmas. Obat yang digunakan
termasuk dalam Daftar Obat Esensial (DOEN) dan Laporan Pemakaian dan
Lembar Permintaan Obat (LPLPO) yang digunakan di Puskesmas (Depkes RI,
2008).
b. Peralatan
Peralatan yang dapat di gunakan dalam penerapan MTBS adalah:
2. Tensimeter dan manset anak
3. Infus set dengan wing needlesno 23 dan 25
4. Gelas, sendok dan teko tempat air matang dan bersih (digunakan di pojok
oralit)
5. Semprit dan jarum suntik : 1 ml ; 2,5 ml ; 5 ml ; 10 ml
6. Timbangan bayi
7. Kapas dan kasa
8. Termometer
9. Alat penumbuk obat
10. Alat penghisap lendir
11. Pipa lambung (nasogestire tube (NGT)
12. Kalau mungkin mikroskop untuk pemeriksaan malaria
2. Persiapan Formulir MTBS dan Kartu Nasihat Ibu (KNI)
Formulir rawat jalan MTBS merupakan logistik pencatatan yang belum
ada di Puskesmas. Langkah-langkah dalam persiapan formulir MTBS dan KNI :
a. Hitung jumlah kunjungan balita sakit per hari dan hitung kunjungan per
bulan. Jumlah keseluruhan balita sakit merupakan perkiraan kebutuhan
formulir MTBS selama satu bulan. Formulir di gunakan untuk anak umur 2
bulan sampai 5 tahun, sedangkan kebutuhan formulir pencatatan untuk bayi
muda, didasarkan pada perkiraan jumlah bayi baru lahir di wilayah kerja
Puskesmas, karena sasaran ini akan dikunjungi oleh bidan desa melalui
b. Untuk pencetakan jumlah KNI sesuai jumlah kunjungan baru balita sakit
dalam sebulan ditambah perkiraan jumlah bayi baru lahir dalam sebulan.
c. Selama tahap awal penerapan MTBS, cetak formulir pencatatan dan KNI
untuk memenuhi kebutuhan 3 bulan pertama.
3. Penyesuaian alur pelayanan
Salah satu konsekuensi penerapan MTBS di puskesmas adalah waktu
pelayanan menjadi lebih lama. Untuk mengurangi waktu tunggu bagi balita sakit,
perlu dilakukan penyesuaian alur pelayanan untuk memperlancar pelayanan.
Penyesuaian alur pelayanan balita sakit harus disepakati oleh seluruh tenaga
kesehatan yang ada di puskesmas, pembahasan dilakukan pada saat diseminasi
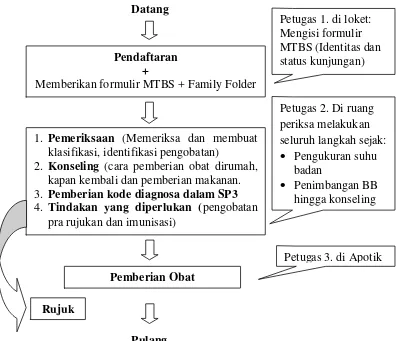
informasi. Penyesuaian alur pelayanan MTBS disusun menggunakan metode ban
berjalan yaitu balita sakit menjalani langkah-langkah pelayanan yang diberikan
oleh tenaga kesehatan yang berbeda. Adapun alur pelayanan yang diterima oleh
balita sakit:
a. Pendaftaran
b. Pemeriksaan dan konseling
c. Pemberian tindakan yang diperlukan
d. Pemberian obat
Datang
Pulang
Gambar 2.1 Alur Pelayanan Penatalaksanaan penyakit dengan MTBS yang Diberikan Oleh 3 Orang Tenaga Kesehatan
2.4.2 Penerapan MTBS di Puskesmas
Seluruh balita sakit yang datang ke puskesmas diharapkan ditangani
dengan pendekatan MTBS, bila jumlah kunjungannya tidak banyak (kurang dari
10 kasus per hari). Akan tetapi bila perbandingan jumlah tenaga kesehatan yang
telah dilatih MTBS dan jumlah kunjungan balita sakit per hari cukup besar maka
penerapan MTBS di puskesmas dilakukan secara bertahap, hal ini tergantung
kepada apakah tenaga tersebut juga dibebani untuk menangani pasien yang bukan
balita, kegiatan ke posyandu dan lain-lain (Depkes RI, 2008).
Sebagai acuan dalam pentahapan penerapan adalah sebagai berikut: Pendaftaran
+
Memberikan formulir MTBS + Family Folder
1. Pemeriksaan (Memeriksa dan membuat klasifikasi, identifikasi pengobatan)
2. Konseling (cara pemberian obat dirumah, kapan kembali dan pemberian makanan. 3. Pemberian kode diagnosa dalam SP3 4. Tindakan yang diperlukan (pengobatan
a. Puskesmas yang memiliki kunjungan balita sakit 10 orang per hari pelayanan
MTBS dapat diberikan langsung kepada seluruh balita.
b. Puskesmas yang memiliki kunjungan balita sakit 11-20 orang per hari,
memberikan pelayanan kepada 50% kunjungan balita sakit pada tahap awal
dan setelah bulan pertama diharapkan telah seluruh balita sakit mendapat
pelayanan MTBS.
c. Puskesmas yang memiliki kunjungan balita sakit 21-50 orang per hari,
memberikan pelayanan MTBS kepada 25% kunjungan balit sakit pada tahap
awal dan setelah 6 bulan pertama diharapkan seluruh balita sakit mendapat
pelayanan MTBS (Depkes RI, 2008).
2.4.3 Pencatatan dan Pelaporan Hasil Pelayanan
Pencatatan dan pelaporan di puskesmas yang menerapkan MTBS sama
dengan puskesmas yang lain yaitu menggunakan Sistem Pencatatan dan Pelaporan
Puskesmas (Simpus). Dengan demikian semua pencatatan dan pelaporan yang
digunakan tidak perlu mangalami perubahan. Perubahan yang perlu dilakukan
adalah konvensi klasifikasi MTBS ke dalam kode diagnosis dalam Simpus
sebelum masuk ke dalam sistem pelaporan.
1. Pencatatan Hasil Pelayanan
Pencatatan seluruh hasil pelayanan, yaitu kunjungan, hasil pemeriksaan
hingga penggunaan obat tidak memerlukan pencatatan khusus. Pencatatan yang
telah ada di puskesmas digunakan sebagai alat pencatatan. Alat pencatatan yang
dapat digunakan adalah:
b. Register rawat jalan
c. Register kohort bayi
d. Register kohort balita
e. Register imunisasi
f. Register malaria, demam berdarah dengue, diare, ISPA, gizi, dll
g. Register obat
2. Pelaporan Hasil Pelayanan
Pelaporan hasil pelayanan adalah :
a. Laporan bulanan 1/ Laporan bulanan data kesakitan (LB1)
b. Laporan pemeriksaan dan lembar permintaan obat (LPLPO)
c. Laporan bulanan gizi, KIA, imunisasi dan P2M (LB3)
d. Laporan minggu diare
e. Laporan kejadian luar biasa
Diperlukan konvensi dari klasifikasi ke dalam bentuk diagnosa dan
menggunakan penomoran kode LB1 (Depkes RI, 2008).
2.5 Penatalaksanaan Pneumonia dengan Manajemen Terpadu Balita Sakit 2.5.1 Penilaian dan Klasifikasi Anak Sakit
1. Menanyakan kepada ibu mengenai masalah anaknya
Bagan MTBS tidak digunakan bagi anak sehat yang dibawa untuk
imunisasi atau bagi anak dengan keracunan, kecelakan atau luka bakar. Tentukan
2. Memeriksa tanda bahaya umum
Periksa tanda bahaya umum pada anak sakit. Anak dengan tanda bahaya
umum memiliki masalah kesalahan serius dan sebagian besar perlu segera dirujuk.
Tanda bahaya umum adalah :
a. Tidak bisa minum atau menyusui
b. Memuntahkan semuanya
c. Kejang
d. Letargis atau tidak sadar
3. Penilaian dan klasifikasi batuk atau sukar bernapas
Anak dengan batuk atau sukar bernapas mungkin menderita pneumonia
atau infeksi saluran pernapasan berat lainnya. Anak yang menderita pneumonia,
paru mereka menjadi kaku, sehingga tubuh bereaksi dengan bernapas cepat, agar
tidak terjadi hipoksia (kekurangan oksigen). Apabila pneumonia bertambah parah,
paru akan bertambah kaku dan timbul tarikan dinding dada ke dalam.
a. Menilai batuk atau sukar bernapas
Anak yang batuk atau sukar bernapas dinilai untuk : sudah berapa lama
anak batuk atau sukar bernapas, napas cepat, tarikan dinding dada ke dalam,
stridor (Depkes RI, 2008).
b. Klasifikasi batuk atau sukar bernapas
Pada umumnya klasifikasi mempunyai tiga lajur :
1. Klasifikasi pada lajur merah muda berarti anak memerlukan perhatian dan
2. Klasifikasi pada lajur kuning berarti anak memerlukan tindakan khusus,
misalnya pemberian antibiotik, antimalaria, cairan dengan pengawasan atau
pengobatan lainnya.
3. Klasifikasi pada lajur hijau berarti anak tidak memerlukan tindakan medis
medis khusus, tenaga kesehatan mengajari ibu cara merawat anak di rumah.
Ada tiga kemungkinan klasifikasi bagi anak dengan batuk atau kesukaran
bernapas.
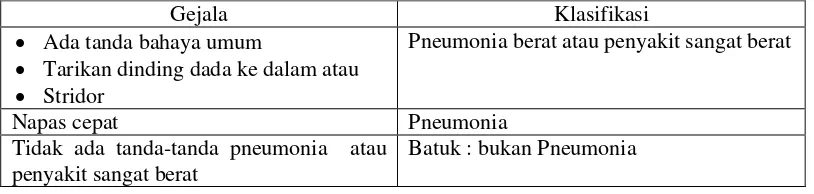
Tabel 2.4 Gejala dan Klasifikasi Pneumonia Pada Anak Umur 2 Bulan 5 Tahun
Gejala Klasifikasi
Ada tanda bahaya umum
Tarikan dinding dada ke dalam atau Stridor
Pneumonia berat atau penyakit sangat berat
Napas cepat Pneumonia
Tidak ada tanda-tanda pneumonia atau penyakit sangat berat
Batuk : bukan Pneumonia
4. Memeriksa status gizi
5. Memeriksa status vitamin A
6. Memeriksa status imunisasi anak (Depkes RI, 2008).
2.5.2 Tindak Lanjut
Setiap anak dengan pneumonia harus kembali ke tenaga kesehatan setelah
2 hari untuk kunjungan ulang dengan syarat:
a. Jika frekuensi napas cepat atau nafsu makan tidak membaik, beri antibiotik
pilihan kedua untuk pneumonia. Sebelumnya tenaga memastikan bahwa ibu
b. Jika anak harus melanjutkan pengobatan antibiotik hingga seluruhnya 3 hari,
pastikan ibu mengerti pentingnya menghabiskan obat tersebut walaupun
keadaan anak membaik (Depkes RI, 2008).
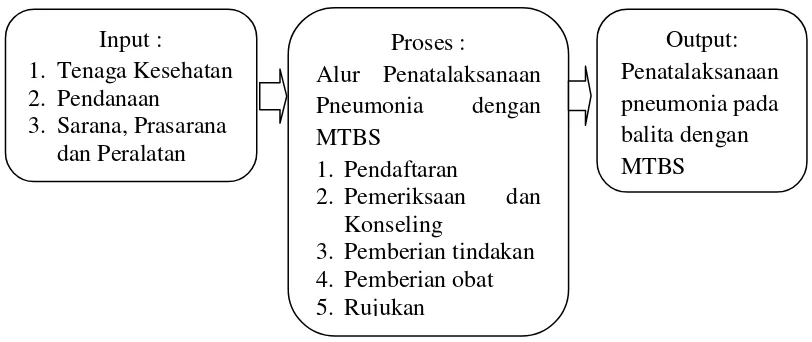
2.6 Fokus Penelitian
Pada prinsipnya keberhasilan penatalaksanaan pneumonia dengan
Manajemen Terpadu Balita Sakit (MTBS) dapat diukur melalui indikator
masukan (input), proses (process) dan keluaran (Output). Oleh karena itu fokus
penelitian dapat disusun sebagai berikut :
Gambar 2.2 Fokus Penelitian
Berdasarkan gambar di atas, dapat dirumuskan definisi fokus penelitian
sebagai berikut:
1. Masukan (Input) adalah segala sesuatu yang dibutuhkan dalam
penatalaksanaan pneumonia dengan MTBS agar dapat berjalan dengan baik
meliputi : Tenaga Kesehatan, Pendanaan, Prasarana dan Peralatan.
a. Tenaga Kesehatan adalah tenaga kesehatan yang telah mendapat pelatihan
MTBS dan menerapkan MTBS dalam penatalaksanaan balita yang menderita
b. Pendanaan adalah adanya materi dalam bentuk uang yang digunakan untuk
penatalaksanaan MTBS.
c. Sarana, Prasarana dan peralatan termaksud didalamnya yaitu : obat, peralatan
untuk pemeriksaan, formulir MTBS, Kartu Nasihat Ibu (KNI), dan ruangan
khusus untuk MTBS yang mendukung terlaksananya penatalaksanaan
pneumonia dengan MTBS.
2. Proses (Process) adalah langkah-langkah yang harus dilakukan untuk mencapai tujuan yang telah ditetapkan. Meliputi pendaftaran, pemeriksaan
(Memeriksa dan membuat klasifikasi, identifikasi pengobatan) dan konseling
(cara pemberian obat dirumah, kapan kembali dan pemberian makanan),
pemberian tindakan (pengobatan pra rujukan), pemberian obat dan rujukan.
3. Keluaran (Output) adalah hasil dari suatu penatalaksanaan pneumonia dengan Manajemen Terpadu Balita Sakit (MTBS) dan semua balita yang menderita