SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat
Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Ilmu Farmasi
Oleh :
Yuniar Handayani
NIM : 068114077
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA
YOGYAKARTA
ii
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat
Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Ilmu Farmasi
Oleh :
Yuniar Handayani
NIM : 068114077
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA
YOGYAKARTA
v
Kupersembahan karyaku ini untuk:
Tuhan Yesus Kristus dan Bunda Maria
Kedua orang tuaku
Kakak dan Adikku tercinta
viii
segala rahmat dan lindungan-Nya sehingga penulis dapat menyelesaikan skripsi
yang berjudul “Evaluasi
Drug Related Problems (DRPs)
pada Pasien Asma
Bronkial di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009” ini. Skripsi ini disusun untuk memenuhi salah satu syarat
memperoleh gelar Sarjana Farmasi di Universitas Sanata Dharma Yogyakarta.
Pada kesempatan kali ini, penulis hendak mengucapkan terimakasih kepada
pihak-pihak yang telah membantu penulis dalam menyelesaikan skripsi ini, antara
lain:
1.
Tuhan Yesus Kristus yang Maha Baik atas segala berkat dan semangat-Nya
dan Bunda Maria atas kebaikan, semangat, dan kekuatan yang diberikan
sehingga penulis dapat menyelesaikan skripsi ini.
2.
Dekan Fakultas Farmasi Universitas Sanata Dharma, Bapak Ipang Djunarko,
M.Sc.,
Apt.
atas
bimbingannya
selama
penulis
melakukan
proses
pembelajaran di Fakultas Farmasi Universitas Sanata Dharma.
3.
Rumah Sakit Panti Rini Yogyakarta yang telah memberikan izin untuk
penulis sehingga dapat melakukan penelitian ini.
4.
Ibu dr. Luciana Kuswibawati M.Kes. selaku dosen pembimbing atas
dukungan, arahan, serta semangat yang diberikan kepada penulis selama
ix
dukungan, arahan, kritik, dan masukan serta semangat yang diberikan kepada
penulis.
7.
Kepala beserta staf Bagian Pendidikan dan Penelitian (Diklit) dan Bagian
Rekam Medik Rumah Sakit Panti Rini Yogyakarta atas bantuan dan
dukungannya.
8.
Seluruh pasien asma bronkial di Rumah Sakit Panti Rini Yogyakarta yang
secara tidak langsung telah membantu penulis menyelesaikan skripsi ini.
9.
Segenap dosen pengajar, staf sekretariatan serta laboran Fakultas Farmasi
Universitas
Sanata
Dharma
atas
dukungan
dan
bantuannya
dalam
menyelesaikan skripsi ini.
10. Kedua orangtuaku Slamet Widodo, S. Pd. dan Khristina Wuryani yang
dengan tulus ikhlas memberikan dukungan berupa kasih sayang, nasehat
maupun materi dalam setiap langkah hidup penulis.
11. Kakak dan adikku, Febrina Widya Hesti dan Yustina Tyas Kurniawati, atas
dukungan dan suka duka yang dijalani bersama dalam setiap langkah hidup
penulis.
12. Alexander Arie, atas editannya, kasih sayang, dukungan dan semangat yang
sangat berharga untuk penulis.
13. Seluruh keluarga yang tidak bisa penulis sebutkan satu-persatu atas dukungan,
x
FKK A’06 pada khususnya atas kebersamaan yang telah dilalui bersama.
16. Serta pihak-pihak lain yang tidak dapat disebutkan satu-persatu oleh penulis.
Semoga Tuhan Yang Maha Baik memberikan berkat-Nya kepada semua
pihak yang telah membantu penulis dalam menyelesaikan skripsi ini. Penulis
menyadari bahwa skripsi ini jauh dari sempurna, untuk itu penulis sangat
mengharapkan saran dan kritik dari para pembaca skripsi ini. Semoga skripsi ini
bermanfaat bagi yang membaca.
Yogyakarta, 19 Agustus 2010
xi
penyebab kesakitan dan kematian di Indonesia. Pengobatan asma bronkial
cenderung bersifat mencegah, mengurangi gejala dan berlangsung dalam periode
yang cukup lama sehingga perlu adanya evaluasi terapi yang diharapkan dapat
membantu pasien untuk memperoleh pelayanan medis yang optimal sehingga
pasien dapat terhindar dari
Drug Related Problems
(DRPs).
Penelitian ini merupakan penelitian non eksperimental dengan rancangan
deskriptif evaluatif yang bersifat retrospektif. Pengumpulan data dilakukan
dengan cara mengumpulkan data-data rekam medis pasien asma bronkial yang
kemudian dianalisis dengan metode
subjective, objective, assessment, plan
(SOAP) dengan menggunakan pustaka MIMS Indonesia edisi 7 tahun 2007/2008,
Informasi Spesialite Obat Indonesia volume 43-2008, Informatorium Obat
Nasional Indonesia (IONI) 2000,
Drug Information Handbook
(DIH) edisi 14,
dan
Drug Interaction Facts
(DIF).
Kasus asma bronkial di Rumah Sakit Panti Rini Yogyakarta bulan
Januari-Desember 2009 sebanyak 32 kasus. Prosentase umur terbesar pada umur 12<n
≤
65
tahun yaitu 60%, dengan jenis kelamin perempuan yaitu 68,75%. Pada pola
pengobatan asma bronkial terdapat 9 kelas terapi dengan penggunaan obat
terbanyak yaitu obat sistem pernapasan sebesar 100% diikuti gizi dan darah
sebesar 96,9%. Hasil evaluasi menunjukkan kejadian DRPs
adverse drug reaction
(ADR) dan interaksi obat sebesar 31,25%.
xii
illness in Indonesia. The medical treatment of bronchial asthma is tend to restrain,
reduce the indication and it is for quite long duration thus need therapy evaluation
which expected can help patient to get optimal medical treatment to avoid
Drug
Related Problems
(DRPs).
This is non experimental study with descriptive evaluative plan which have
retrospective characteristic. The data collection done by collect the medical record
data of patient with bronchial asthma, and analyzed by
subjective, objective,
assessment, plan
(SOAP) using MIMS Indonesia 7
thedition (2007/2008),
Informasi Spesialite Obat Indonesia volume 43-2008, Informatorium Obat
Nasional Indonesia (IONI) 2000,
Drug Information Handbook
(DIH) 14
thedition,
and
Drug Interaction Facts
(DIF).
Bronchial asthma cases in Panti Rini Hospital during January-December
2009 were 32 cases. The biggest percentage age of 12<n
≤
65 is 60% with 68,75%
is woman. The medical treatment pattern of bronchial asthma has 9 therapy
classes, the highest was respiratory drugs (100%) and nutrition and blood
(96,9%). The evaluation result shows DRPs adverse drug reaction (ADR) and
drug interaction 31,25%.
xiii
HALAMAN PERSETUJUAN PEMBIMBING
iii
HALAMAN PENGESAHAN
iv
HALAMAN PERSEMBAHAN
v
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI
vi
PERNYATAAN KEASLIAN KARYA
vii
PRAKATA
viii
INTISARI
xi
ABSTRACT
xii
DAFTAR ISI
xiii
DAFTAR TABEL
xvii
DAFTAR GAMBAR
xviii
DAFTAR LAMPIRAN
xix
BAB I. PENGANTAR
1
A. Latar Belakang
1
1. Perumusan Masalah
3
2. Keaslian Penelitian
4
3. Manfaat Penelitian
4
a. Manfaat Teoritis
4
b. Manfaat Praktis
4
xiv
A.
Drug Related Problems
(DRPs)
6
B. Asma Bronkial (Asma)
7
1. Definisi
7
2. Etiologi
8
3. Patofisiologi
9
4. Gejala dan Tanda
12
5. Diagnosis
13
6. Pembagian Asma Secara Klinis
15
7. Penatalaksanaan Terapi Asma
16
a. Tujuan Terapi
16
b. Sasaran Terapi
17
c. Strategi Terapi
17
d. Penatalaksanaan Terapi Asma Pada Anak
24
8.
Keterangan Empiris
25
BAB III. METODOLOGI PENELITIAN
26
A. Jenis dan Rancangan Penelitian
26
B. Definisi Operasional
26
C. Subjek Penelitian
28
D. Bahan Penelitian
28
xv
3. Analisis data
29
4. Pembahasan kasus
29
G. Tata Cara Analisis Hasil
30
BAB IV. HASIL DAN PEMBAHASAN
33
A. Karakteristik Pasien
33
1. Distribusi Umur
33
2. Distribusi Jenis Kelamin
35
3. Diagnosis
36
B. Pola Pengobatan
36
1. Obat yang bekerja pada sistem saluran cerna
38
2. Obat untuk penyakit pada sistem kardiovaskuler
39
3. Obat yang bekerja pada sistem pernapasan
40
4. Obat yang digunakan untuk infeksi
43
5. Obat yang bekerja sebagai analgesik
44
6. Obat yang bekerja pada sistem saraf pusat
45
7. Obat-obat hormonal
46
8. Obat yang mempengaruhi gizi dan darah
47
9. Anestetik
48
C. Kajian
Drug Related Problem
(DRPs)
49
xvi
5. Pemilihan obat salah
52
6. Dosis terlalu rendah
52
D. Rangkuman Pembahasan
52
BAB V. PENUTUP
A. Kesimpulan
53
B. Saran
54
DAFTAR PUSTAKA
55
LAMPIRAN
58
xvii
Tabel II.
Karakteristik Pasien Asma Bronkial Berdasarkan Diagnosis di Rumah
Sakit Panti Rini Yogyakarta Bulan Januari-Desember 2009
36
Tabel III.
Distribusi Kelas Terapi Obat Kasus Pasien Asma Bronkial di Instalasi
Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
36
Tabel IV. Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Saluran
Cerna yang Digunakan pada Terapi Pasien Asma Bronkial di Instalasi
Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
38
Tabel V.
Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Saluran
Sistem Kardiovaskuler yang Digunakan pada Terapi Pasien Asma
Bronkial di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta
Bulan Januari-Desember 2009
39
Tabel VI. Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Sistem
Pernapasan yang Digunakan pada Terapi Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
40
Tabel VII. Golongan, Kelompok, dan Jenis Obat untuk Infeksi yang Digunakan
pada Terapi Pasien Asma Bronkial di Instalasi Rawat Inap Rumah
xviii
2009
44
Tabel IX.
Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Sistem
Saraf Pusat yang Digunakan pada Terapi Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
45
Tabel X.
Golongan, Kelompok, dan Jenis Obat –Obat Hormonal yang
Digunakan pada Terapi Pasien Asma Bronkial di Instalasi Rawat
Inap Rumah Sakit Panti Rini Yogyakarta Bulan Januari-Desember
2009
46
Tabel XI.
Golongan, Kelompok, dan Jenis Obat yang Mempengaruhi Gizi dan
Darah yang Digunakan pada Terapi Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
47
Tabel XII.
Golongan, Kelompok, dan Jenis Obat Anestetik yang Digunakan
pada Terapi Pasien Asma Bronkial di Instalasi Rawat Inap Rumah
Sakit Panti Rini Yogyakarta Bulan Januari-Desember 2009
48
Tabel XIII. Kejadian DRPs
Adverse Drug Reaction
dan Interaksi Obat pada
Pasien Asma Bronkial di Instalasi Rawat Inap RS Panti Rini
xix
Gambar 2 Mekanisme terjadinya asma
11
Gambar 3. Patofisiologi asma
12
Gambar 4. Kapasitas dan volume paru-paru
13
Gambar 5. Penatalaksanaan asma pada anak
24
Gambar 6. Diagram Prosentase Pasien Asma Bronkial Berdasarkan
Umur di Rumah Sakit Panti Rini Yogyakarta Bulan Januari-Desember
2009
33
Gambar 7. Diagram Prosentase Pasien Asma Bronkial Berdasarkan Jenis
Kelamin di Rumah Sakit Panti Rini Yogyakarta Bulan
xx
Inap Rumah Sakit Panti Rini Yogyakarta Bulan Januari-Desember
2009
60
1
A.
Latar Belakang
Asma didefinisikan sebagai gangguan inflamasi kronik jalan udara yang
melibatkan banyak sel dan komponennya (Kelly dan Sorkness, 2005). Asma
merupakan sepuluh besar penyebab sakit dan kematian di Indonesia, salah satunya
tergambar dari data studi Survei Kesehatan Rumah Tangga (SKRT) di berbagai
propinsi di Indonesia. Pada SKRT 1992, asma, bronkitis kronik dan emfisema
merupakan penyebab kematian ke-4 di Indonesia (5,6%). Prevalensi asma di
seluruh Indonesia pada tahun 1995 adalah sebesar 13/1000. Angka ini lebih besar
dibandingkan
bronkitis
kronik
(11/1000)
dan
obstruksi
paru
(2/1000).
Peningkatan penderita asma bronkial di Indonesia juga terlihat dari hasil
penelitian pada anak usia 13-14 tahun dengan menggunakan kuesioner
International Study on Asthma and Allergy in Children
(ISAAC) yang pada tahun
1995 menunjukkan prevalensi asma 2,1%, pada tahun 2003 menunjukkan angka
5,2% (Anonim, 2007).
Berdasarkan data di atas, sangat diperlukan suatu pengobatan efektif yang
dapat mengurangi gejala-gejala yang menyertai penyakit asma dan dapat
mencegah serangan asma. Peningkatan prevalensi serangan asma yang meningkat
dapat terlihat dari meningkatnya angka kejadian asma rawat inap dan angka
kematian. Penanganan yang tepat dan berhasil dapat memperkecil kematian
asma bronkial (Crockett, 1994).
Terkait dengan proses penanganan yang memerlukan obat, dimungkinkan
pula adanya
Drug Related Problems
(DRPs).
Drug Related Problems
(DRPs)
merupakan peristiwa yang tidak diinginkan yang dialami oleh pasien yang
melibatkan atau dicurigai melibatkan terapi obat yang benar-benar atau berpotensi
bertentangan dengan hasil yang diinginkan atau dapat diartikan sebagai
masalah-masalah yang berhubungan dengan obat (Cipolle, 1998).
Pada pengobatan penyakit asma bronkial, meskipun pengobatan efektif telah
dilakukan untuk menurunkan morbiditas karena asma, keefektifan hanya tercapai
jika penggunaan obat telah sesuai. Pada umumnya pengobatan asma bronkial
cenderung bersifat mencegah, mengurangi gejala dan berlangsung dalam periode
yang cukup lama sehingga perlu adanya evaluasi terapi yang diharapkan dapat
membantu pasien untuk memperoleh pelayanan medis yang optimal sehingga
pasien dapat terhindar dari DRPs.
Rumah sakit memiliki stratifikasi tersendiri, mulai dari rumah sakit yang
mempunyai fasilitas pelayanan medik lengkap sampai pada kemampuan medik
dasar. Rumah Sakit Umum Swasta Pratama adalah rumah sakit umum swasta
yang memberikan pelayanan medik bersifat umum setara dengan rumah sakit
pemerintah kelas D, yaitu rumah sakit umum yang mempunyai fasilitas dan
kemampuan pelayanan medik dasar dengan kapasitas tempat tidur kurang dari
100. Salah satu rumah sakit tipe pratama adalah Rumah Sakit Panti Rini. Rumah
Spesialis Penyakit Dalam, Kebidanan dan Kandungan, Bedah dan Penyakit anak.
1.
Perumusan Masalah
Berdasarkan uraian di atas, permasalahan yang diteliti dalam penelitian ini
adalah sebagai berikut ini.
a.
Bagaimanakah karakteristik pasien asma bronkial di Instalasi Rawat Inap
Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009?
b.
Bagaimanakah pola pengobatan pasien asma bronkial di Instalasi Rawat
Inap Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009?
c.
Apakah terdapat
Drug Related Problems
(DRPs) seperti butuh obat (
need
for additional drug therapy
), tidak butuh obat (
unnecessary drug therapy
),
obat salah (
wrong drug
), dosis kurang (
dosage too low
), dosis berlebih
(
dosage too high
), munculnya efek yang tidak diinginkan atau efek samping
obat (
adverse drug reaction
), dan adanya interaksi obat (
drug interaction
)
pada pasien asma di Rumah Sakit Panti Rini ?
2.
Keaslian penelitian
Berdasarkan penelusuran yang dilakukan oleh penulis, penelitian mengenai
Drug Related Problems
(DRPs) pasien asma bronkial di Instalasi Rawat Inap
Rumah Sakit Panti Rini Yogyakarta belum pernah dilakukan. Penelitian mengenai
asma bronkial yang sudah ada membahas tentang pola pengobatan dan kajian
profil peresepan.
Pasien Rawat Inap di Rumah Sakit Umum Daerah Wonosari Selama Tahun
1998”.
b. Kusuma (1998) mengenai “Kajian Pola Peresepan Obat Asma yang Diberikan
pada Pasien Asma Anak di Instalasi Rawat Inap Rumah Sakit Panti Rapih
Yogyakarta Tahun 2002”.
c. Nugraha (2002) mengenai “Pola Peresepan Obat Penyakit Asma Bronkial pada
Pasien Pediatri di Instalasi Rawat Jalan Rumah Sakit Panti Rapih Yogyakarta
Tahun 2006”.
d. Chinthia (2002) mengenai “Pola Pengobatan Penyakit Asma Bronkial pada
Pasien Rawat Inap Rumah Sakit Panti Rapih Yogyakarta Tahun 1999-2001”.
e. Gibson (2002) mengenai “Kajian Peresepan Pasien Dewasa Asma Bronkial
Non Komplikasi di Instalasi Rawat Inap di Rumah Sakit Panti Rapih
Yaogyakarta Tahun 2000”.
f. Wibowo (2003) mengenai “Kajian Profil Peresepan Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Umum Daerah Bangli-Bali Tahun 2005”.
3.
Manfaat Penelitian
a.
Manfaat teoritis
Penelitian ini diharapkan dapat digunakan menjadi sumber informasi dan
evaluasi pengobatan pada pasien asma bronkial.
informasi, dan referensi untuk bahan pertimbangan dalam meningkatkan
pelayanan kesehatan kepada masyarakat pada umumnya dan khususnya para
penderita asma bronkial di instalasi rawat inap.
B.
Tujuan Penelitian
1.
Tujuan Umum
Penelitian ini bertujuan untuk mengevaluasi terjadinya
Drug Related
Problems
(DRPs) pada pasien asma bronkial di Instalasi Rawat Inap Rumah Sakit
Panti Rini Yogyakarta bulan Januari-Desember 2009.
2.
Tujuan Khusus
Penelitian ini bertujuan untuk mengetahui:
a.
karakteristik pasien asma bronkial,
b.
pola pengobatan pasien asma bronkial,
c.
potensial kejadian
Drug Related Problems
yang mungkin terjadi pada
pasien asma bronkial yang meliputi:
1)
membutuhkan tambahan obat (
need for additional drug therapy
),
2)
obat yang tidak dibutuhkan (
unnecessary therapy
),
3)
pemilihan obat salah (
wrong drug
),
4)
dosis terlalu rendah (
dose too low
),
5)
efek obat merugikan (
adverse drug reaction
),
6)
dosis terlalu tinggi (
dose too high
),
6
A.
Drug Related Problems
(DRPs)
Asuhan kefarmasian membutuhkan kemampuan dari pelaku farmasi untuk
mengidentifikasi masalah DRPs guna peningkatan kualitas hidup pasien (Kelly
dan Sorkness, 2005). Masalah-masalah dalam kajian DRPs menurut Cipolle,
Strand dan Morley (1998) antara lain:
1. membutuhkan tambahan obat (
need for additional drug therapy
), jika kondisi
baru yang membutuhkan obat, kondisi kronis yang membutukan kelanjutan
terapi obat, kondisi yang membutuhkan kombinasi obat, dan kondisi yang
mempunyai risiko kejadian efek samping dan membutuhkan obat untuk
pencegahannya.
2. tidak butuh obat (
unnecessary drug therapy
), jika obat yang diberikan tidak
sesuai dengan indikasi pada saat itu, pemakaian obat kombinasi yang
seharusnya tidak diperlukan, dan meminum obat dengan tujuan untuk
mencegah efek samping obat lain yang seharusnya dapat dihindarkan.
3. obat salah (
wrong drug
), jika obat yang diberikan kepada pasien tidak efektif
(kurang sesuai dengan indikasinya), obat tersebut efektif tetapi ekonomis,
pasien mempunyai alergi terhadap obat tersebut, obat yang diberikan
mempunyai kontraindikasi dengan obat lain yang dibutuhkan, dan antibiotika
4. pasien mendapat yang tidak mencukupi atau kurang (
dosage too low
), jika
dosis obat tersebut terlalu rendah untuk memberikan efek, dan interval dosis
tidak cukup.
5. pasien mendapat dosis obat yang berlebih (
dosage too high
), jika dosis obat
terlalu tinggi untuk memberikan efek.
6. munculnya efek yang tidak diinginkan atau efek samping obat (
adverse drug
reaction
) dan adanya interaksi obat (
drug interaction
), jika ada alergi, ada
faktor risiko, ada interakis dengan obat lain, dan hasil laboratorium berubah
akibat penggunaan obat.
7. ketidaktaatan pasien pada penggunaan obat yang diresepkan (
uncompliance
),
jika pasien tidak menerima regimen obat yang tepat, terjadi
medication error
(peresepan, penyerahan obat dan monitoring pasien), ketidaktaatan pasien,
pasien tidak membeli obat yang disarankan karena mahal, pasien tidak
menggunakan obat karena ketidaktahuan cara pemakaian obat, pasien tidak
menggunakan obat karena ketidakpercayaan dengan produk obat yang
dianjurkan.
Dokumentasi mengenai pasien mutlak diperlukan dalam mendefinisikan tujuan
terapi dan menghindari terjadinya DRPs (Kelly dan Sorkness, 2005).
B. Asma Bronkial (Asma)
1. Definisi
melibatkan peran banyak sel dan komponennya, yaitu sel mast, eosinofil,
T-limfosit, makrofag, neutrofil, dan sel-sel epitel (Kelly dan Sorkness, 2005).
Gangguan ini menyebabkan penyempitan jalan napas yang menyebabkan
terjadinya kesulitan bernapas (Neal, 2002).
Pada individu yang rentan, inflamasi ditunjukkan dengan adanya mengi
,
kesulitan bernafas, dada terasa sesak, dan batuk yang biasanya terjadi pada malam
hari atau dini hari. Hal tersebut terkait dengan obstruksi jalan udara yang sering
terjadi reversibel baik secara spontan maupun sebagai hasil terapi (Kelly dan
Sorkness, 2005).
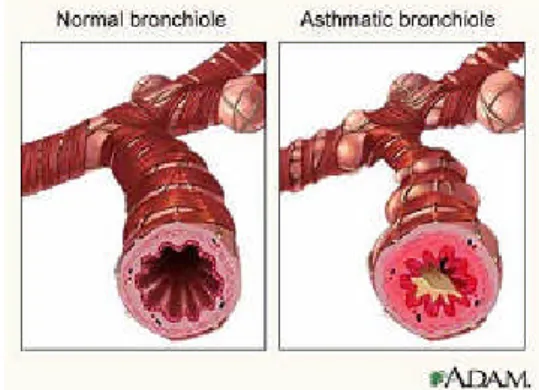
Gambar 1. Bronkus normal dan bronkus pada penderita asma (Adam, 2005)
2. Etiologi
Penyebab asma belum diketahui secara pasti. Asma merupakan penyakit
kompleks dengan faktor genetik dan faktor lingkungan yang ikut berperan di
dalam menyebabkan terjadinya asma. Faktor pemicu asma adalah:
a.
atopy
(hipersensitivitas),
b.
zat allergen, misalnya: asap, debu, bulu binatang, serbuk sari,
d.
infeksi bakteri dan virus pada saluran pernapasan,
e.
olahraga,
f.kelelahan dan stress,
g.
lingkungan : cuaca dingin,
h.
pekerjaan (Kelly dan Sorkness, 2005).
3.
Patofisiologi
Karakteristik utama asma adalah obstruksi jalan udara yang terkait dengan
bronkospasmus, edema, hipersekresi,
Bronchial Hiperresponsive
(BHR), dan
inflamasi jalan udara (Kelly dan Sorkness, 2005). Selama serangan pasien
mengalami mengi dan kesulitan bernapas akibat bronkospasme, edema mukosa
dan pembentukan mukus.
Bronchial Hiperresponsive
(BHR) disebabkan oleh:
a. kontraksi otot polos (bronkokonstriksi),
b. hipersekresi mukus,
c. edema mukosa (William and Self, 2002).
Munculnya inflamasi saluran napas pada penderita asma melibatkan sel-sel
inflamasi (sel mast, eosinofil, limfosit T, neutrofil), mediator kimia (histamin,
leukotrien,
platelet-activating factor
, bradikinin), dan faktor kemotaktik (sitokinin
dan kemotaxin). Inflamasi terjadi apabila timbul respons berlebihan pada saluran
napas penderita asma, sehingga cenderung terjadi penyempitan saluran napas
yang diakibatkan oleh respon alergi, iritan, infeksi virus dan beban fisik. Hal
tersebut juga mengakibatkan edema, peningkatan produksi mukus, keluarnya sel
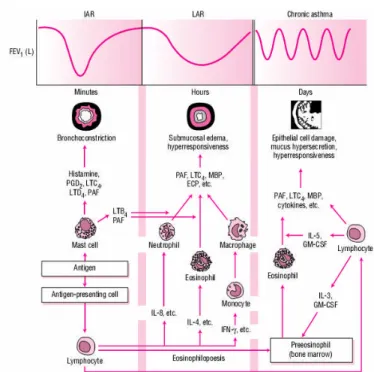
Gambar 2. Mekanisme terjadinya asma (Kelly dan Sorkness
,
2005)
Reaksi alergi fase awal dimulai dengan adanya alergen yang terhirup dan
menyebabkan aktivasi sel yang akan menghasilkan antibodi IgE yang spesifik
terhadap alergen. Aktivasi yang cepat dari sel mast dan makrofag pada saluran
napas akan membebaskan mediator proinflamasi seperti histamin dan eikosanoid
yang menginduksi kontraksi otot polos, sekresi mukus, vasodilatasi dan eksudasi
plasma pada saluran napas sehingga menyebabkan kebocoran plasma protein yang
kemudian menginduksi terjadinya penebalan dan pembengkakan saluran napas
serta penyempitan lumen yang disertai dengan sulitnya pengeluaran mukus (Kelly
dan Sorkness, 2005).
Reaksi inflamasi fase akhir pada penderita asma terjadi selama 6 sampai 9
jam setelah serangan alergen dan melibatkan aktivasi eosinofil, limfosit-T, basofil,
membebaskan mediator inflamasi berupa leukotrien dan protein granul, mediator
sitotoksik, dan sitokin. Adanya aktivasi limfosit-T menyebabkan pembebasan
sitokin dari sel T-helper tipe 2 (Th2) yang akan memperantarai inflamasi alergik
(IL-4, IL-5, IL-6, IL-9, dan IL-13). Sebaliknya sel T-helper tipe 1 (Th1)
menghasilkan IL-2 dan interferon gamma yang penting untuk mekanisme
pertahanan selular. Adanya inflamasi asmatik alergik dapat disebabkan oleh
ketidakseimbangan antara sel Th1 dan Th2 (Kelly dan Sorkness, 2005).
Degranulasi sel mast sebagai respon terhadap alergen mengakibatkan
pembebasan mediator seperti histamin, faktor kemotaksis, eosinofil dan neutrofil,
leukotrien C4, D4, dan E4, prostaglandin dan faktor pengaktivasi platelet (PAF).
Histamin mampu menginduksi konstriksi otot polos dan bronkospasme dan
berperan dalam edema mukosa dan sekresi mukus sedangkan makrofag alveolar
akan membebaskan sejumlah mediator inflamasi termasuk PAF, leukotrien B4,
C4, dan D4. Adanya produksi faktor kemotaktik neutrofil dan eosinofil dapat
memperkuat proses inflamasi (Sukandar, Andrajati, Sigit, Adnyana, Setiadi,
Kusnandar, 2008).
Jalur 5-lipooksigenase dari asam pemecahan asam arakhidonat berhubungan
dengan produksi leukotrien. Leukotrien C4, D4, dan E4 (sistenil leukotrien)
merupakan penyusun zat reaksi lambat anafilaksis (s
low-reacting substance of
anaphylaxis,
SRS-A). Leukotrien ini akan dibebaskan selama proses inflamasi di
paru-paru dan dapat menyebabkan bronkokonstriksi, sekresi mukus, permeabilitas
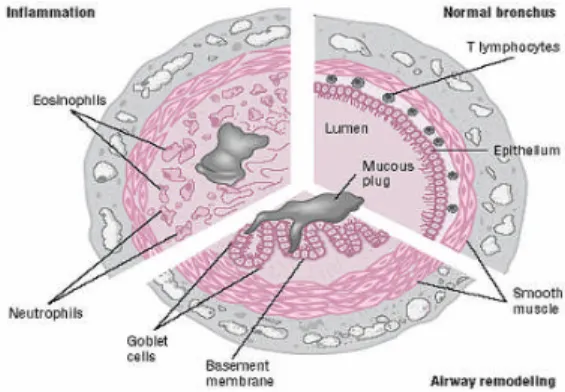
Proses inflamasi eksudatif dan pengikisan sel epitel ke dalam lumen saluran
napas dapat merusak transport mukosiliar sehingga kelenjar bronkus menjadi
berukuran besar dan sel goblet meningkat baik ukuran maupun jumlahnya dan
menunjukkan suatu peningkatan produksi mukus. Mukus yang dikeluarkan oleh
penderita asma cenderung mempunyai viskositas yang tinggi (Sukandar
dkk
,
2008).
Gambar 3. Patofisiologi asma (Kelly dan Sorkness, 2005)
4.
Gejala dan Tanda
Penanda utama untuk mendiagnosis adanya asma antara lain:
a.
mengi pada saat menghirup napas,
b.
riwayat batuk yang memburuk pada malam hari, dada sesak yang terjadi
berulang dan napas tersengal-sengal,
c.
hambatan pernapasan yang reversibel secara bervariasi selama siang hari,
d.
adanya peningkatan gejala pada saat olahraga, infeksi virus, eksposur
terhadap alergen dan perubahan musim, dan
5.
Diagnosis
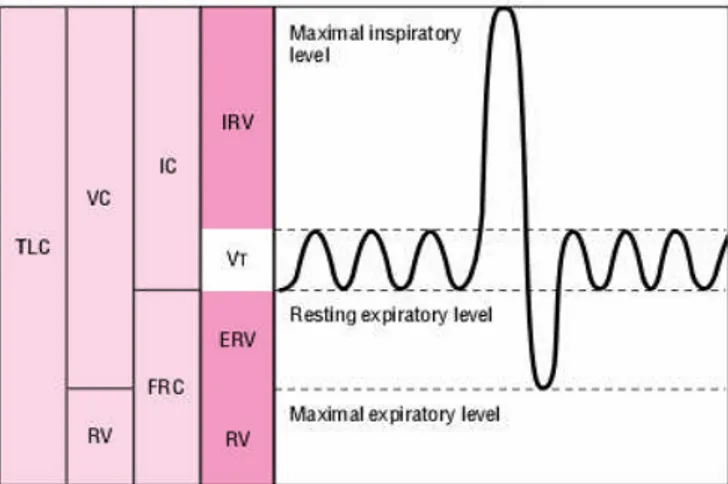
Udara yang berada di paru-paru dibagi menjadi empat kompartemen, yaitu
volume tidal, volume inspirasi cadangan, volume ekspirasi cadangan, dan volume
residu. Total dari keempat komponen biasanya disebut kapasitas total paru-paru.
Gambar 4. Kapasitas dan volume paru-paru (Kelly dan Sorkness, 2005)
Diagnosis asma biasanya didasarkan pada simptom pasien, riwayat
kesehatan, pemeriksaan fisik, dan tes laboratorium untuk mengukur fungsi paru.
Faktor-faktor yang memicu terjadinya simptom antara lain adanya kegiatan, udara
dingin, dan paparan terhadap alergen, dimana faktor-faktor tersebut tidak dapat
diidentifikasi secara lebih jelas (Anonim, 2009).
a.
Spirometri
Spirometri dapat mengukur kapasitas vital paksa (KVP) dan volume
ekspirasi paksa detik pertama (VEP1). Untuk mendapatkan nilai yang akurat,
diambil nilai tertinggi dari 2-3 nilai yang diperiksa. Sumbatan jalan napas
diketahui dari nilai VEP1 < 80% nilai prediksi atau rasio VEP1/KVP < 75%
Selain itu, spirometri dapat mengetahui reversibilitas asma, yaitu adanya
perbaikan VEP1 > 15% secara spontan, atau setelah inhalasi bronkodilator (uji
bronkodilator), atau setelah pemberian bronkodilator oral 10-14 hari, atau setelah
pemberian kortikosteroid (inhalasi/oral) 2 minggu (Anonim, 2007).
b.
Peak Expiratory Flow Meter
(PEF meter)
Peak Expiratory Flow Meter
(PEF meter) dapat mengukur fungsi paru yang
ditunjukkan dengan arus puncak ekspirasi (APE). Sumbatan jalan napas diketahui
dari nilai APE < 80% dari nilai prediksi. Selain itu juga dapat memeriksa
reversibilitas yang ditandai dengan perbaikan nilai APE > 15% setelah inhalasi
bronkodilator, atau setelah pemberian bronkodilator oral 10-14 hari, atau setelah
pemberian kortikosteroid (inhalasi/oral) 2 minggu. Variabilitas APE ini
tergantung pada siklus diurnal (pagi dan malam yang berbeda nilainya), dan nilai
normal variabilitas ini < 20% (Anonim, 2007).
c.
Provokasi bronkus
Provokasi bronkus disebut juga bronkoprovokasi yang digunakan untuk
mengidentifikasikan karakteristik hiperresponsif jalan udara pada pasien yang
melakukan inhalasi aerosol kimia, yang disebut agonis bronko-spastik, dimana zat
tersebut merupakan pemicu reaksi hiperresponsif. Zat kimia yang sering
d.
Tes Lain
Tes-tes ini mungkin dapat dilakukan untuk mengeksklusi penyakit lain dan
dapat digunakan untuk mengevaluasi kondisi yang lebih buruk dari kondisi
asmatik. Tes tersebut antara lain:
1)
foto dada: pemeriksaan ini dilakukan untuk menyingkirkan penyebab lain
obstruksi saluran nafas dan adanya kecurigaan terhadap proses patologis di
paru atau komplikasi asma seperti pneumotoraks, pneumomediastinum,
atelaktasis dan lain-lain;
2)
foto sinus paranalis diperlukan jika asma sulit terkontrol untuk melihat
adanya sinusitis;
3)
pemeriksaan eosinofil dalam darah, sekret hidung dan dahak dapat
menunjang diagnosis asma;
4)
pemeriksaan sputum: sputum eosinofil sangat karakteristik untuk asma,
sedangkan neutrofil sangat dominan pada bronkitis kronik. Selain itu,
pemeriksaan ini untuk melihat adanya eosinofil, kristal
Charcot-Leyden
dan
spiral Curschmann
;
5)
tes alergi, yaitu dengan tes kulit atau dengan pengukuran antibodi dalam
darah. Terkadang dapat dilakukan untuk menentukan diagnosis jika asma
disebabkan alergi, atau secara spesifik disebabkan oleh alergen (Anonim,
6.
Pembagian Asma Secara Klinis
Tabel I. Klasifikasi asma secara klinis
Classify Severity : Clinincal Features Before Treatment or Adequate Control
Medications Required to Maintain Long-Term Control
Symptoms/Day Symptoms/Night
PEF or FEV1
PEF Variability Daily Medications STEP 4 Severe Persistent Continual Frequent ≤60% >30%
Preferred treatment:
- High-dose inhaled corticosteroidsAND - Long-acting inhaledβ2-agonist,And, ifneeded
- Corticosteroid tablets or syrup long term (2 mg/kg/day, generally do not exceed 60 mg/day). (Make a repeat attempts to reduce systemic corticosteroids and maintain control with high-dose inhaled corticosteroids)
STEP 3 Moderate Persistent Daily >1 night/week >60%-<80% >30%
Preferred treatment:
- Low-to-medium inhaled corticosteroids and long-acting inhaledβ2-agonist
Alternative treatment (listed alphabetically)
- Increase inhaled corticosteroids within medium-dose range OR
- Low-to medium-dose inhaled cortiosteroids and either leukotriene modifier or theophylline
If needed (particullary in patient with recuring severe exacerbations):
Preferred treatment:
- Increase inhaled corticosteroids within medium-dose range and add long-acting inhaledβ2-agonist
Alternative treatment (listed alphabetically)
- Increase inhaled corticosteroids within medium-dose range and add either leukotriene modifier or theophylline
STEP 2 Mild Persistent
>2 week but < 1x/day >2 nights/month
≥80% 20-30%
Preferred treatment:
- Low dose inhaled corticosteroids
Alternative treatment (listed alphabetically): cromolyn, leukotriene modifier, nedocromil, OR sustained release theophylline to serum concentration of 5-15 mcg/mL
STEP 1 Mild Intermitten
≤2 days/week ≤2 nights/month
≥80% < 20%
No daily medication needed
Severe exacerbation may occur, separated by long periods or normal lung function and no symptom. A course of systemic corticosteroids is recommended
Quick Relief All Patient
Short-acting bronchodilator: 2-4 puffs short-acting inhaledβ2-agonist as needed for symptoms.
Intensity of treatment will depend on severity of exacerbation; up to 3 treatments at 20-minute intervals or a single nebulizer treatment as needed. Course of systemic corticosteroids may be needed.
Use of short-actingβ2-agonist > 2 times a week in intermittent asthma (daily, or increasing use in persistent
asthma) may indicate the need to initiate (increase) long-term-control therapy. ↓STEP DOWN
Review treatment every 1 to 6 months; a gradual stepwise reduction in treatment may be possible
↑STEP UP
If control is not maintained, consider step up. First, review patient medication technique, adherence, and environmental control.
Goals of Therapy: Asthma Control
Minimal or no chronic symptoms day or night
Minimal or no exacerbations
No limitations on activities; no school/work missed
Maintain (near) normal pulmonary function
Minimal use of short-acting inhaledβ2-agonist Minimal or no adverse effects from medications Note
The stepwise approach in meant to assist, no replace, the clinical decision making required to meet individual patient needs.
Classify severity: assign patient to most severe step in which any feature occurs (PEF is % of personal best; FEV1is %
predicted).
Gain control as quickly as possible (consider a short course of systemic corticosteroids); then step down to the least medication necessary to maintain control
Minimize use of short-acting inhaledβ2-agonist. Over reliance on short-acting inhaled β2-agonist (e.g., use of short-acting
inhaledβ2-agonist everyday, increasing use or lack of expected effect, or use of approximately one canister a month even if not
using it everyday) indicates inadequate control of asthma and the need to initiate or intensity long-term control therapy.
Provide education on self-management and controlling environmental factors that make asthma worse (e.g., allergens and irritant).
Refer to an asthma specialist if there are difficult controlling asthma or if step 4 care is required. Referral may be considered if step 3 care is required.
7.
Penatalaksanaan Terapi Asma
a.
Tujuan terapi
Tujuan
utama
penatalaksanaan
asma
adalah
meningkatkan
dan
mempertahankan kualitas hidup agar penderita asma dapat hidup normal tanpa
hambatan dalam melakukan aktivitas sehari-hari. Selain itu juga, dilakukan untuk
menghilangkan dan mengendalikan gejala asma, mencegah eksaserbasi akut,
meningkatkan dan mempertahankan fungsi paru seoptimal mungkin, menghindari
efek samping obat, mencegah terjadinya keterbatasan aliran udara irreversibel
serta mencegah kematian karena asma (Mangunnegoro, 2006).
b.
Sasaran Terapi
Sasaran dari penatalaksanaan asma meliputi gejala asma, bronkokonstriksi,
peradangan saluran napas, obstruksi jalan napas oleh mukus serta frekuensi dan
keparahannya (William and Self, 2002).
c.
Strategi Terapi
1)
Terapi Non Farmakologis
Edukasi
pasien
dan
menghindari
penyebab
asma
merupakan
manajemen strategi asma untuk setiap pasien. Edukasi pasien bertujuan
untuk meningkatkan pemahaman mengenai penyakit asma, meningkatkan
kemampuan dalam penatalaksanaan dan pengontrolan asma. Kunci topik
edukasi meliputi: pengetahuan dasar tentang asma (termasuk mengenali
simptom dan tindakan yang dilakukan jika simptom berkembang), aturan
pengobatan, cara penggunaan alat inhalasi yang tepat, saran untuk
melibatkan keluarga pasien dalam edukasi ini karena keluarga pasien juga
ikut berperan serta dalam proses terapi pasien tersebut (Anonim, 2009).
2)
Terapi Farmakologis
Secara garis besar, terapi yang digunakan untk mengobati asma
dibedakan menjadi 2 golongan, yaitu:
a)
Reliever
Obat golongan ini efektif untuk meringankan bronkokonstriksi akut
dan hanya untuk untuk mengobati asma akut. Obat ini tidak memiliki efek
dalam mencegah serangan akut atau mencegah inflamasi yang panjang.
Pengobatan ini hanya digunakan saat terjadi serangan asma, dan tidak dapat
digunakan secara terus-menerus (Wolf, 2004).
Obat golongan
reliever
bekerja sebagai bronkodilator dan mengurangi
simptom. Obat golongan ini terdiri dari inhalasi agonis
β
2kerja cepat,
antikolinergik, teofilin kerja singkat dan oral agonis
β
2kerja cepat (Anonim,
2006).
(1)
Inhalasi agonis
β
2kerja cepat
Inhalasi agonis
β
2kerja cepat merupakan obat pilihan untuk
menghilangkan bronkospasme selama serangan asma dan digunakan
sebelum melakukan latihan yang dapat menyebabkan bronkokonstriksi.
Mekanisme
kerja
obat
ini
adalah
menstimulasi
reseptor
β
2yang
menyebabkan bronkodilatasi, peningkatan klirens mukosiliari, stabilitas sel
mast, dan menstimulasi otot skelet. Contoh obat golongan ini: salbutamol,
Obat golongan ini hanya digunakan dalam dosis rendah dan sangat
dibutuhkan. Penambahan dosis, khususnya pada penggunaan setiap hari
menunjukkan keadaan asma tidak terkontrol dan memerlukan pengobatan
yang baru. Efek samping dari penggunaan obat ini seperti tremor dan
takikardi (Anonim, 2006). Perhatian penggunaan obat ini adalah toleransi
yang dapat terjadi pada penggunaan simpatomimetik yang diperlama tapi
penghentian sementara obat ini akan tetap mempertahankan efektifitas
awalnya, hipokalemia, dan hiperglisemia (Anonim, 2007).
(2)
Antikolinergik
Obat yang termasuk antikolinergik adalah bronkodilator, tetapi
kerjanya tidak seefektif agonis
β
2kerja singkat, onsetnya lama dan
dibutuhkan 30-60 menit untuk mencapai efek maksimum. Mekanisme
kerjanya memblok efek pelepasan asetilkolin dari saraf kolinergik pada
saluran napas. Dapat menimbulkan bronkodilatasi dengan menurunkan
tonus kolinergik vagal instrinsik, selain itu juga menghambat refleks
bronkokonstriksi yang disebabkan iritan. Contoh obat golongan ini adalah
ipratorium bromide dan tiotropium bromide (Mangunnegoro, 2006).
Untuk dapat mencapai efek bronkodilator maksimal maka disarankan
menggunakan kombinasi antikolinergik dan agonis
β
2kerja cepat sebagai
bronkodilator pada terapi awal serangan asma berat atau serangan asma
yang kurang memberikan respon dengan agonis
β
2kerja cepat saja. Efek
samping obat ini berupa rasa kering di mulut dan rasa pahit (Mangunnegoro,
kondisi berikut : glukoma sudut sempit, hiperplasia prostat, atau kerusakan
saluran urin (tiotropium dapat memperparah tanda dan gejala) (Anonim,
2007).
(3)
Teofilin kerja singkat
Teofilin kerja singkat dapat mengurangi simptom asma. Obat ini
potensial menimbulkan efek samping, meskipun secara umum dapat
dihindari dengan penyesuaian dosis dan monitoring (Anonim, 2006).
Mekanisme kerja obat ini adalah akan merelaksasi secara langsung otot
polos bronki dan pembuluh darah pulmonal, merangsang SSP, menginduksi
diuresis, meningkatkan sekresi asam lambung, menurunkan tekanan
sfinkter
esofageal
bawah dan menghambat kontraksi uterus. Obat ini mempunyai
perhatian untuk penyakit jantung, hipoksemia, penyakit hati, hipertensi,
gagal jantung kongestif, pecandu alkohol, pasien lanjut usia dan bayi
(Anonim, 2007).
(4)
Oral agonis
β
2kerja cepat
Oral agonis
β
2kerja cepat cocok digunakan untuk beberapa pasien
yang tidak dapat menggunakan inhalasi. Walaupun penggunaan obat ini
memiliki efek samping yang sangat besar (Anonim, 2006).
b)
Controller
Obat golongan ini mengurangi inflamasi bronkus dan memberikan
kontrol jangka panjang terhadap asma dengan menurunkan frekuensi
Controller
merupakan obat yang digunakan setiap hari yang
mempunyai efek lama untuk mengontrol asma, utamanya memberikan efek
antinflamasi.
Obat
golongan
ini
meliputi:
glukokortikosteroid,
antileukotrien, agonis
β
2kerja lama, kromolin (Anonim, 2006).
(1)
Glukokortikosteroid
(a) Glukokortikosteroid inhalasi
Glukokortikosteroid inhalasi merupakan antiinflamasi yang lebih
efektif dalam pengobatan asma persisten. Obat ini telah terbukti
manfaatnya dalam mengurangi simptom asma, meningkatkan kualitas
hidup, mengontrol inflamasi, mengurangi frekuensi dan keparahan dan
mengurangi kematian karena asma (Anonim, 2006). Mekanisme kerja
obat ini adalah menurunkan jumlah dan aktivitas dari sel yang
terinflamasi dan meningkatkan efek obat beta adrenergik dengan
memproduksi AMP siklik, inhibisi mekanisme bronkokonstriktor, atau
merelaksasi otot polos secara langsung (Anonim, 2007). Contoh obat
golongan ini adalah budenosid dan flutikason. Efek samping obat ini
termasuk
oropharyngeal candidiasis, dysphonia
, dan kadang-kadang
batuk karena iritasi saluran napas atas (Mangunnegoro, 2006).
Perhatian obat ini adalah selama penghentian steroid oral,
beberapa pasien mungkin mengalami gejala penghentian terapi aktif
dengan steroid sistemik (contoh : sakit sendi atau otot, lelah, depresi)
tanpa mempengaruhi efek fungsi pernapasan pada dosis pemeliharaan
dapat menimbulkan keparahan dan kekambuhan asma jika dosis
kortikosteroid sebelumnya melebihi dosis prednison 10 mg/hari atau
ekivalen, dan juga dapat terjadi supresi Hypothalamic-Pituitary-Adrenal
(HPA) (Anonim, 2007).
(b) Glukokortikosteroid sistemik
Merupakan antiinflamasi yang efektif mengobati asma. Cara
kerjanya dalam mengobati asma adalah meningkatkan jumlah reseptor
β
2adrenergik
dan
meningkatkan
stimulasi
respon
reseptor
β
2adrenergik, mengurangi produksi dan hipersekresi mukus, menurunkan
BHR serta mencegah terjadinya
airway remodeling
(Kelly dan
Sorkness, 2005). Contoh obat yang termasuk golongan ini adalah
deksametason dan prednisolon. Efek samping obat ini meliputi
osteoporosis,
arterial
hipertensi,
diabetes,
hipothalamicpituitary-adrenal axis suppression
, obesitas, katarak, glaukoma dan lemah otot
(Anonim, 2006).
(2) Antileukotrien
Mekanisme kerjanya menghambat 5-lipoksigenase sehingga memblok
sintesis semua leukotrien atau memblok semua reseptor-reseptor pada sel
target. Keuntungan obat ini adalah preparatnya dalam bentuk tablet (oral)
sehingga mudah diberikan (Kelly dan Sorkness, 2005).
Obat-obat golongan antagonis reseptor leukotrien adalah montelukast,
pranlukast dan zafirlukast sedangkan contoh inhibitor lipoksigenase adalah
gastrointestinal,
sakit
kepala,
demam,
mialgia,
reaksi
alergi
kulit,
meningkatnya enzim hati dan infeksi saluran napas atas (Anonim, 2003).
Perhatian penggunaan obat ini adalah hepatoksisitas (jarang terjadi)
yaitu peningkatan satu atau lebih enzim liver pada pasien yang
menggunakan zafirlukast. Hal ini umumnya terjadi pada penggunaan dosis 4
kali lebih besar dari dosis rekomendasi. Selain itu terjadinya
eosinofilia
,
ruam pembuluh darah, gejala pulmonari yang lebih parah, komplikasi
jantung, atau neuropati. Pada kasus yang lebih jarang, penggunaan
zafirlukast bisa menyebabkan eosinifil sistemik. Hal ini biasanya, tapi tidak
selalu, berhubungan dengan penurunan dosis kortikosteroid oral (Anonim,
2007).
(3)
Agonis
β
2kerja lama
Contoh obat golongan agonis
β
2kerja lama adalah salmeterol dan
formoterol yang mempunyai waktu kerja lama (>12 jam). Seperti lazimnya
agonis
β
2mempunyai efek relaksasi otot polos, meningkatkan pembersihan
mukosilier, menurunkan permeabilitas pembuluh darah dan memodulasi
pengelepasan mediator dari sel mast dan basofil (Mangunnegoro, 2006).
(4)
Kromolin
Mekanisme dari sodium kromoglikat dan nedokromil sodium belum
sepenuhnya dipahami, tetapi diketahui merupakan anti inflamasi nonsteroid
yang menghambat pelepasan mediator dari sel mast melalui reaksi yang
diperantarai Ig E yang bergantung kepada dosis dan seleksi supresi sel
Kalsium intrasel sangat diperlukan untuk degranulasi atau pelepasan
histamin dan mediator inflamasi lainnya dari sel mast. Terjadinya
penghambatan masuknya kalsium dalam sel dapat menstabilkan sel mast,
sehingga tidak melepaskan mediator inflamasi. Efek samping yang
ditimbulkan obat ini minimal, umumnya batuk (Mangunnegoro, 2006).
8.
Penatalaksanaan Terapi Asma pada Anak
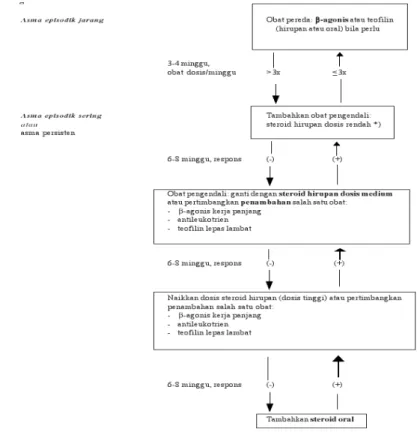
Penatalaksanaan asma bronkial pada anak yaitu pertama, perlu diberikan
edukasi antara lain tentang patogenesis asma, peranan terapi asma, jenis-jenis
terapi yang tersedia, serta faktor pencetus yang perlu dihindari. Selain itu, perlu
dipastikan pasien menggunakan alat untuk terapi inhalasi yang sesuai.
Secara umum terapi penatalaksanaan asma bronkial pada anak sama dengan
dewasa yaitu obat pengendali (
controller
) dan pereda (
reliever
). Obat pengendali
merupakan profilaksis serangan yang diberikan setiap hari, ada atau tidak ada
serangan atau gejala, sedangkan obat pereda adalah yang obat yang diberikan saat
terjadi serangan (Mansjoer, Suprohaita, Wardhani, Setiowulan, 2000). Berikut
adalah bagan penatalaksanaan terapi asma pada anak.
C. Keterangan Empiris
Penelitian ini dilakukan untuk mengetahui karakteristik pasien, pola
pengobatan, dan untuk mengevaluasi kejadian
Drug Related Problems
yang
mungkin terjadi pada pengobatan asma bronkial di Instalasi Rawat Inap Rumah
26
A. Jenis dan Rancangan Penelitian
Penelitian mengenai ”Evaluasi
Drug Related Problems
(DRPs) pada
Pasien Asma Bronkial di Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009” ini merupakan jenis penelitian non eksperimental dengan
rancangan deskriptif evaluatif yang bersifat retrospektif. Penelitian ini bersifat non
eksperimental karena tidak ada perlakuan pada subyek penelitian (Pratiknya,
2001) dengan rancangan penelitian deskriptif evaluatif karena hanya bertujuan
melakukan eksplorasi deskriptif terhadap fenomena kesehatan yang terjadi
kemudian mengevaluasi data dari rekam medik (Notoatmodjo, 2005).
Penelitian ini menggunakan data secara retrospektif dengan melakukan
penelusuran dokumen terdahulu, yaitu pada lembar rekam medis pasien asma
bronkial di Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009.
B. Definisi Operasional
1.
Asma Bronkial adalah penyakit saluran napas yang ditandai dengan
gejala-gejala seperti mengi (
wheezing),
sesak napas, dan batuk yang terjadi baik
malam hari maupun dini hari.
2.
Subjek penelitian adalah pasien yang terdiagnosis asma bronkial dan
menjalani perawatan di instalasi rawat inap Rumah Sakit Panti Rini
3.
Drug Related Problems
adalah masalah-masalah yang dapat timbul selama
pasien diberi terapi yang meliputi:
a. membutuhkan tambahan obat (
need for additional drug therapy
)
b. obat yang tidak dibutuhkan (
unnecessary therapy
)
c. pemilihan obat salah (
wrong drug
)
d. dosis terlalu rendah (
dose too low
)
e. efek obat merugikan (
adverse drug reaction
)
f. dosis terlalu tinggi (
dose too high
)
4.
Kajian
Drug Related Problems
adalah kajian mengenai adanya
masalah-masalah yang timbul dalam pengobatan pasien asma bronkial di instalasi
rawat inap Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009
dengan menggunakan metode
subjective, objective, assessment, plan
(SOAP)
yang dikhususkan pada terapi penggunaan obat asma bronkial.
5.
Kriteria pasien adalah pasien yang terdiagnosis asma bronkial dan mendapat
perawatan medis di Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta
bulan Januari-Desember 2009.
6.
Usia pasien dikelompokkan menjadi balita (0-5 tahun), anak-anak (5<n
≤
12
tahun), dewasa (12<n
≤
65 tahun), dan lanjut usia (>65 tahun).
7.
Lembar rekam medik merupakan lembar catatan medik dari pasien yang
berisi nomor rekam medik, umur, jenis kelamin, diagnosis masuk, diagnosis
keluar, diagnosis lain, lama perawatan, jenis obat yang digunakan, dosis,
frekuensi pemberian, interval pemberian, dan tes-tes penunjang seperti tes
8.
Profil Obat meliputi jumlah obat, golongan obat, jenis obat, dosis obat,
frekuensi pemberian, cara pemberian obat, dan bentuk sediaan obat.
C. Subjek Penelitian
Subjek penelitian yang digunakan adalah pasien asma bronkial di Instalasi
Rawat Inap Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009
yang berjumlah 34 kasus yang berasal dari data
printout
di Instalasi Catatan
Rekam Medik. Dari jumlah tersebut terdapat 2 kasus yang dieksklusi karena
catatan rekam medik pasien tidak ditemukan atau tidak memenuhi syarat untuk
diteliti.
D. Bahan Penelitian
Bahan penelitian yang digunakan di sini adalah lembar rekam medik
pasien rawat inap yang menderita asma bronkial di Rumah Sakit Panti Rini
Yogyakarta bulan Januari-Desember 2009.
E. Lokasi Penelitian
Penelitian ini dilakukan di Rumah Sakit Panti Rini Yogyakarta, Jalan Solo
Km 12,5 Kalasan, Yogyakarta.
F. Jalannya Penelitian
1. Persiapan
Dilakukan survei jumlah pasien asma bronkial yang menjalani rawat inap di
Rumah Sakit Panti Rini Yogyakarta bulan Januari-Desember 2009 di bagian
rekam medik. Diketahui dari
printout
di Instalasi Catatan Rekam Medik Rumah
Sakit Panti Rini bahwa jumlah pasien asma bronkial sebanyak 34 kasus.
2. Pengumpulan data
Tahap ini adalah tahap pengumpulan data dari subyek penelitian yaitu
pasien asma bronkial yang menjalani rawat inap di Rumah Sakit Panti Rini
Yogyakarta bulan Januari-Desember 2009. Adapun data yang dikumpulkan terdiri
atas: identitas pasien, diagnosis, riwayat penyakit, riwayat obat, riwayat penyakit
keluarga, pemeriksaan fisik, catatan perkembangan pasien serta terapi yang
diberikan.
3. Analisis data
Hasil penelitian yang telah diperoleh dianalisis secara deskriptif kemudian
data-data tersebut disajikan dalam bentuk diagram yang menggambarkan
karakteristik pasien asma bronkial berdasarkan umur, jenis kelamin, dan
diagnosis.
Selain
itu
data
juga
disajikan
dalam
bentuk
tabel
untuk
menggambarkan pola pengobatan yang digunakan pada pasien asma bronkial
berdasarkan kelas terapinya.
4. Pembahasan kasus
Setelah dilakukan analisis data kemudian dibahas dengan menggunakan
berdasarkan pustaka yang sesuai, kemudian dihitung jumlah kasus yang terjadi
DRPs
dan
dikelompokkan
berdasarkan
jenis
DRPs,
kemudian
dihitung
prosentasenya. Karena penelitian ini bersifat retrospektif maka ketidakpatuhan
pasien dalam menggunakan obat tidak dapat diamati.
Literatur yang digunakan dalam menentukan kelas terapi pada pengobatan
asma bronkial adalah MIMS Indonesia edisi 7 tahun 2007/2008, Informasi
Spesialite Obat Indonesia volume 43-2008, dan Informatorium Obat Nasional
Indonesia (IONI) 2000. Untuk pembahasan
Drug Related Problems
menggunakan
pustaka MIMS Indonesia edisi 7 tahun 2007/2008, Informasi Spesialite Obat
Indonesia volume 43-2008, Informatorium Obat Nasional Indonesia (IONI) 2000,
Drug Information Handbook
(DIH) edisi 14, dan
Drug Interaction Facts
(DIF).
G. Tata Cara Analisis Hasil
Hasil penelitian yang diperoleh dianalisis untuk melihat karakteristik pasien
berdasarkan umur, jenis kelamin, dan diagnosis. Untuk pola pengobatan asma
bronkial dibagi menjadi 10 kelas terapi yang kemudian akan dibagi berdasarkan
golongan obat, kelompok obat, dan jenis obat. Pembahasan
Drug Related
Problems
menggunakan metode
SOAP
pada masing-masing kasus, kemudian dari
pembahasan dirangkum dan data disajikan dalam bentuk tabel yang berisi nomor
kasus, jenis obat, penilaian, dan rekomendasi terhadap adanya
Drug Related
Problems
.
Tata cara analisis hasil yang dilakukan dapat diuraikan sebagai berikut ini.
a. Distribusi pasien berdasarkan kelompok umur dibagi menjadi 4 kelompok
yaitu kelompok balita (0-5 tahun), anak-anak (5<n
≤
12 tahun), dewasa
(12<n
≤
65 tahun), dan lanjut usia (>65 tahun) yang dihitung dengan cara
membagi jumlah kasus pada setiap kelompok umur dengan jumlah
keseluruhan kasus kemudian dikalikan 100%.
b. Distribusi pasien berdasrkan jenis kelamin dibagi menjadi 2 kelompok
yaitu yang berjenis kelamin laki-laki dan perempuan, dihitung dengan
cara membagi jumlah kasus setiap kelompok jenis kelamin dengan
jumlah keseluruhan kasus kemudian dikalikan 100%.
c. Distribusi pasien berdasarkan diagnosis dihitung dengan cara membagi
jumlah kasus pada setiap kelompok dengan jumlah keseluruhan kasus
kemudian dikalikan 100%.
2.
Persentase kelas terapi obat yang digunakan pada pengobatan asma bronkial
dikelompokkan menjadi 10 kelas terapi, dihitung dengan cara
membagi
jumlah kasus yang mendapat obat pada kelas terapi tertentu dengan jumlah
keseluruhan kasus kemudian dikalikan 100%.
3.
Persentase jenis obat yang digunakan pada masing-masing kelas terapi
dihitung dengan cara membagi jumlah kasus setiap jenis obat dalam kelas
terapi tertentu dengan jumlah keseluruhan kasus yang mendapatkan jenis obat
pada kelas terapi tersebu kemudian dikalikan 100%.
4.
Pembahasan
Drug Related Problems
dilakukan dengan menggunakan metode
diderita, keadaan umum, alergi obat, dan keadaan pulang pasien. Pada bagian
objective
disajikan dalam tabel mengenai data laboratorium, tanda vital, dan
penatalaksanaan terapi selama perawatan. Terjadinya
Drug Related Problems
(DRPs) dijabarkan pada bagian
assessment
, kemudian apabila ada kejadian
DRPs maka akan diberikan
plan
.
5.
Pembahasan
Drug Related Problems
kemudian dirangkum yaitu dengan
mengelompokkan kasus berdasarkan keenam parameter DRPs dan dihitung
persentase kejadian DRPs dengan cara membagi setiap jenis DRPs dengan
33
A. Karakteristik Pasien
1.
Distribusi Umur
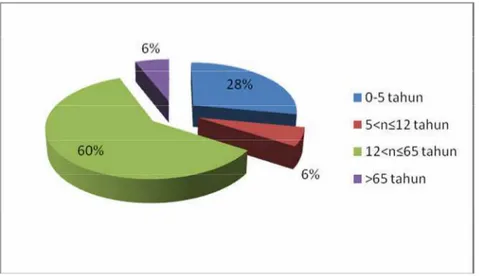
Pasien asma bronkial di Instalasi Rawat Inap Rumah Sakit Panti Rini
Yogyakarta bulan Januari-Desember 2009 dapat dibagi menjadi 4 kelompok umur
yaitu kelompok balita (0-5 tahun), anak-anak (5<n
≤
12 tahun), dewasa (12<n
≤
65
tahun), dan lanjut usia (>65 tahun) dari 32 pasien yang dievaluasi. Persentase
distribusi umur dapat digambarkan dalam diagram di bawah ini.
Gambar 6.
Prosentase Pasien Asma Bronkial Berdasarkan Umur di Rumah
Sakit Panti Rini Yogyakarta Bulan Januari-Desember 2009
Dari hasil penelitian ini dapat terlihat bahwa jumlah pasien asma bronkial
didominasi oleh pasien dewasa yaitu usia 12<n
≤
65 tahun (60%) dan pasien balita
yaitu usia 0-5 tahun (28%). Asma dapat terjadi setiap saat dan terutama terjadi
umur 5 tahun dan sampai 50% anak-anak mempunyai simptom pada umur 2
tahun. Antara 30-70% anak-anak dengan asma dapat membaik atau simptomnya
hilang pada awal usia dewasa sedangkan penyakit kronik terjadi pada 30-40%
pasien, dan secara umum 20% atau kurang berkembang menjadi penyakit kronis
yang parah (Kelly dan Sorkness, 2005).
Perkembangan paru-paru yang kurang baik dapat terjadi pada anak-anak
dengan keparahan asma yang tidak terkontrol. Fungsi paru-paru yang rendah dan
kenaikan hiperresponsif bronkus adalah faktor resiko yang tidak mempengaruhi
rendahnya fungsi paru-paru pada usia dewasa. Adanya faktor resiko pada awal
usia (< 3 tahun) berupa
wheezing
yang berulang berhubungan dengan adanya
infeksi virus termasuk berat badan lahir yang rendah, jenis kelamin laki-laki, dan
orang tua yang merokok. Pada usia anak-anak, penyebab penyakit asma adalah
saluran napas yang kecil, tetapi faktor resiko ini bukan faktor resiko asma di
kemudian hari (Kelly dan Sorkness, 2005). Pada usia dewasa biasanya pasien
sudah dapat mengenali faktor-faktor pencetus serangan asma, sehingga tindakan
pencegahan serangan asma dapat dilakukan.
Pasien asma mempunyai kepekaan terhadap adanya infeksi saluran napas
dan kebanyakan terjadi karena virus. Hal tersebut mengakibatkan peradangan
bronkus
yang
dapat
menimbulkan
serangan
asma.
Faktor
inilah
yang
menyebabkan terjadinya asma bronkial pada pasien lanjut usia (Tjay dan
2.
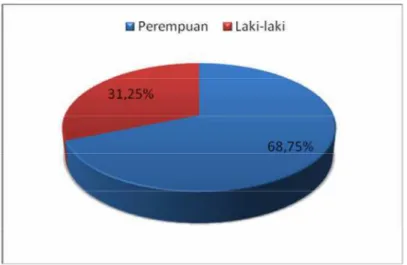
Distribusi Jenis Kelamin
Berdasarkan distribusi jenis kelamin dapat diketahui bahwa jumlah pasien
asma bronkial yang berjenis kelamin perempuan lebih banyak yaitu sebanyak 22
kasus (68,75%) sedangkan laki-laki hanya 10 kasus (31,25%) dari 32 kasus yang
dievaluasi. Selain itu dapat terlihat juga bahwa pada pasien balita dan anak-anak
lebih banyak yang berjenis kelamin laki-laki sedangkan pada usia dewasa jumlah
pasien asma bronkial lebih banyak berjenis kelamin perempuan dibandingkan
laki-laki. Hasil tersebut sesuai dengan kebanyakan penelitian dimana prevalensi
asma pada anak laki-laki dan perempuan adalah 1,5:1 dan 3,3:1, sedangkan pada
orang dewasa lebih kurang sama dan pada orang tua angka kejadiannya lebih
besar pada wanita (Baratawidjaja, 1990). Distribusi jenis kelamin pasien asma
bronkial tersaji dalam diagram di bawah ini.
3.
Diagnosis
Pada penelitian ini data yang diambil adalah pasien yang terdiagnosis asma
bronkial dan menjalani perawatan rawat inap di Rumah Sakit Panti Rini
Yogyakarta bulan Januari-Desember 2009. Dari data tersebut diketahui bahwa
pasien yang terdiagnosis asma bronkial sebanyak 29 kasus (90,6%) dan yang
terdiagnosis asma bronkial dengan komplikasi sebanyak 3 kasus (9,4%).
Komplikasi yang dialami pasien asma bronkial yaitu dislipidemia, infeksi paru,
dan
cor pulmonale chronicum
. Hasil tersebut secara persentase dapat dilihat pada
tabel II.
Tabel II. Karakteristik Pasien Asma Bronkial Berdasarkan Diagnosis di
Rumah Sakit Panti Rini Yogyakarta Bulan Januari-Desember 2009
Diagnosis Jumlah kasus Persentase
Asma bronkial 29 90,6%
Asma bronkial + komplikasi 3 9,4%
Jumlah 32 100%
B. Pola Pengobatan
Hasil penelitian pasien asma bronkial di Instalasi Rawat Inap Rumah Sakit
Panti Rini Yogyakarta bulan Januari-Desember 2009 juga akan menggambarkan
pola pengobatan yang digunakan dalam penatalaksanaan pasien asma bronkial.
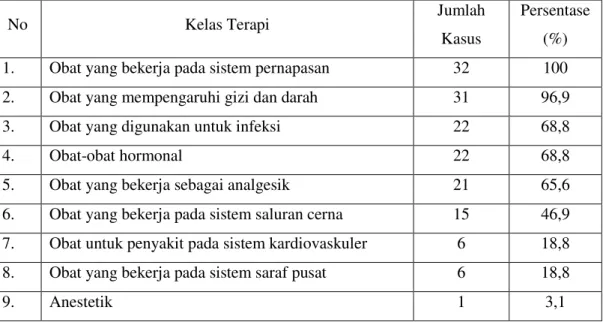
Obat-obat yang digunakan dibagi menjadi sembilan kelas terapi berdasarkan
Informatorium Obat Nasional Indonesia (IONI) 2000. Data tersebut tersaji pada
Tabel III. Distribusi Kelas Terapi Obat Kasus Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
No Kelas Terapi Jumlah
Kasus
Persentase
(%)
1. Obat yang bekerja pada sistem pernapasan 32 100
2. Obat yang mempengaruhi gizi dan darah 31 96,9
3. Obat yang digunakan untuk infeksi 22 68,8
4. Obat-obat hormonal 22 68,8
5. Obat yang bekerja sebagai analgesik 21 65,6
6. Obat yang bekerja pada sistem saluran cerna 15 46,9
7. Obat untuk penyakit pada sistem kardiovaskuler 6 18,8
8. Obat yang bekerja pada sistem saraf pusat 6 18,8
9. Anestetik 1 3,1
Berdasarkan tabel III dapat terlihat bahwa kelas terapi yang paling banyak
digunakan adalah obat-obat yang bekerja pada sistem pernapasan yaitu sebesar
100%. Semua pasien asma bronkial yang menjalani rawat inap di Rumah Sakit
Panti Rini Yogyakarta ini memperoleh terapi obat-obat sistem pernapasan dimana
obat-obat ini merupakan terapi utama yang digunakan dalam pengobatan pasien
asma bronkial. Obat-obatan ini mempunyai indikasi untuk menghilangkan dan
mengendalikan gejala-gejala asma.
Kelas terapi terbanyak kedua adalah gizi dan darah yaitu 96,9%. Pada kelas
terapi ini persentase terbesar adalah penggunaan cairan rehidrasi (infus). Infus
yang digunakan dalam pengobatan pasien asma bronkial yaitu infus RL, Dextrose
5%, natrium klorida (NS), KA-EN 1B, dan KA-EN 3A. Penggunaan infus pada
serangan asma berat disebabkan kurang adekuatnya asupan cairan, peningkatan
insensible water lost,
dan akibat efek diuretik teofilin.
1.
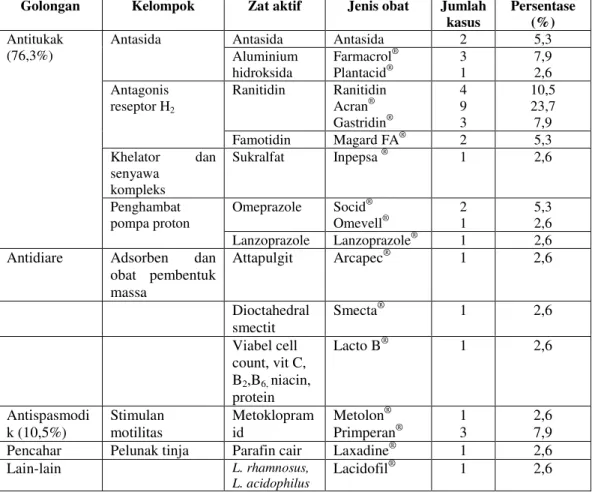
Obat yang bekerja pada sistem saluran cerna
Tabel IV. Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Saluran
Cerna yang Digunakan pada Terapi Pasien Asma Bronkial di
Instalasi Rawat Inap Rumah Sakit Panti Rini Yogyakarta Bulan
Januari-Desember 2009
Obat saluran cerna yang paling banyak digunakan adalah golongan
antitukak (76,3%) yaitu antagonis reseptor H
2dengan zat aktif ranitidin. Ranitidin
mempunyai indikasi untuk tukak lambung dan tukak duodenum, refluks
esofagitis, dispepsia episodik kronis, tukak akibat AINS, dan kondisi lain dimana
pengurangan asam lambung akan bermanfaat. Pada pasien asma bronkial, obat
Golongan Kelompok Zat aktif Jenis obat Jumlah kasus
Persentase (%)
Antasida Antasida 2 5,3
Antasida Aluminium hidroksida Farmacrol® Plantacid® 3 1 7,9 2,6 Ranitidin Ranitidin Acran® Gastridin® 4 9 3 10,5 23,7 7,9 Antagonis reseptor H2
Famotidin Magard FA® 2 5,3
Khelator dan senyawa
kompleks
Sukralfat Inpepsa® 1 2,6
Omeprazole Socid® Omevell® 2 1 5,3 2,6 Antitukak (76,3%) Penghambat pompa proton
Lanzoprazole Lanzoprazole® 1 2,6 Antidiare Adsorben dan
obat pembentuk massa
Attapulgit Arcapec® 1 2,6
Dioctahedral smectit
Smecta® 1 2,6
Viabel cell count, vit C, B2,B6,niacin, protein
Lacto B® 1 2,6
Antispasmodi k (10,5%) Stimulan motilitas Metoklopram id Metolon® Primperan® 1 3 2,6 7,9 Pencahar Pelunak tinja Parafin cair Laxadine® 1 2,6
Lain-lain L. rhamnosus,
L. acidophilus
saluran cerna diberikan kepada pasien yang mempunyai keluhan gangguan saluran
cerna.
2.
Obat untuk penyakit pada sistem kardiovaskuler
Tabel V. Golongan, Kelompok, dan Jenis Obat yang Bekerja pada Sa