BAB II
TINJAUAN PUSTAKA
2.1. Cacing Usus
Kecacingan merupakan salah satu penyakit berbasis lingkungan yang
masih menjadi masalah bagi kesehatan masyarakat di Indonesia hingga saat ini.
Hal ini disebabkan karena prevalensi kecacingan tersebut di Indonesia masih
tinggi terutama kecacingan yang disebabkan oleh sejumlah cacing usus yang
penularannya melalui tanah atau yang disebut Soil-Transmitted Helminthiasis (STH). Di antara Soil-Transmitted Helminthiasis yang terpenting adalah cacing gelang (Ascaris lumbricoides), cacing tambang (Ancylostoma duodenale dan
Necator americanus) dan cacing cambuk (Trichuris trichura) (Depkes RI, 2006a). Berdasarkan survei yang dilakukan ditemukan bahwa pada golongan usia
anak sekolah dasar prevalensi kecacingan cukup tinggi, yakni berkisar 60 – 80%
(Depkes RI, 2006a). Penyakit kecacingan yang ditularkan melalui tanah yang
sering dijumpai pada anak usia Sekolah Dasar yaitu Ascaris lumbricoides, Trichuris trichiura dan Hookworm (Elmi, Dkk, 2004). Tingginya angka kecacingan tersebut pada usia anak sekolah dikarenakan mereka sering bermain
atau kontak dengan tanah yang merupakan tempat tumbuh dan berkembangnya
cacing-cacing usus yang termasuk STH. Meskipun angka kecacingan masih
tergolong tinggi, namun pencegahan dan pemberantasan terhadap infeksi penyakit
tersebut belum juga dapat dilakukan secara maksimal. Hal ini disebabkan infeksi
cacing ini biasanya kurang mendapat perhatian yang cukup, terutama dari pihak
orang tua, karena akibat yang ditimbulkan infeksi cacing tersebut secara langsung
tidak dapat terlihat (Dachi, 2005).
Hasil survei kecacingan Sekolah Dasar di 27 Provinsi Indonesia menurut
jenis cacing tahun 2002 – 2006 didapatkan bahwa pada tahun 2002 prevalensi
tahun 2006 prevalensi Ascaris lumbricoides 17,8%, Trichuris trichiura 24,2% dan
Hookworm 1,0% (Depkes RI, 2006b).
Salah satu penyebab infeksi cacing usus adalah Ascaris lumbricoides atau lebih dikenal dengan cacing gelang yang penularannya dengan perantaraan tanah (“Soil-Transmited Helminthiasis”). Infeksi yang disebabkan oleh cacing ini disebut Ascariasis (Gandahusada, 2003).
2.1.1. Ascaris lumbricoides
Ascaris lumbricoides merupakan parasit yang kosmopolit yaitu tersebar di seluruh dunia, lebih banyak ditemukan di daerah beriklim panas dan lembab. Di
beberapa daerah tropis derajat infeksi dapat mencapai 100% dari penduduk. Pada
umumnya lebih banyak ditemukan pada anak-anak berusia 5 – 10 tahun sebagai
host (pejamu) yang juga menunjukkan beban cacing yang lebih tinggi (Haryanti,
2004).
Morfologi
Cacing dewasa mempunyai ukuran paling besar di antara Nematoda
intestinalis yang lain. Bentuknya silindris, ujung lancip. Bagian anterior dilengkapi oleh tiga bibir yang tumbuh dengan sempurna (Onggowaluyo, 2002).
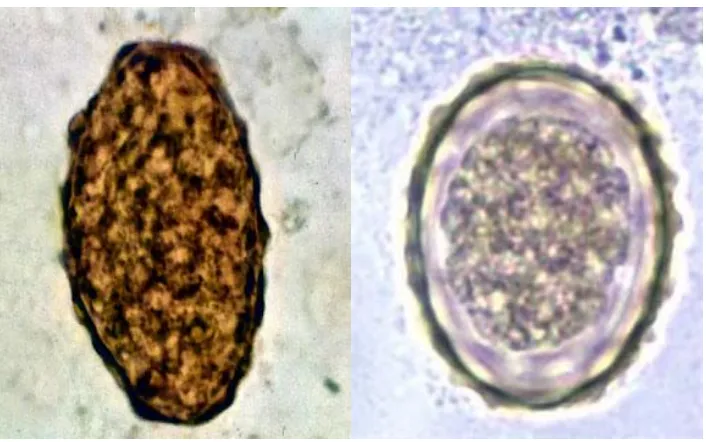
Telur Ascaris lumbricoides yang dibuahi (fertilized) berbentuk ovoid dengan ukuran 60 – 70 x 30 – 50 mikron. Bila baru dikeluarkan tidak infektif dan
berisi satu sel tunggal. Sel ini dikelilingi suatu membran vitelin yang tipis untuk
meningkatkan daya tahan telur cacing tersebut terhadap lingkungan sekitarnya,
sehingga dapat bertahan hidup sampai satu tahun. Di dalam rongga usus, telur
memperoleh warna kecoklatan dari pigmen empedu. Telur yang tidak dibuahi
(unfertilized) berada dalam tinja, bentuk telur lebih lonjong dan mempunyai
ukuran 88 – 94 x 40 – 44 mikron, memiliki dinding yang lebih tipis, berwarna
coklat dengan lapisan albuminoid yang kurang sempurna dan isinya ganul-granul
Gambar 2. Ascaris lumbricoides dewasa
Gambar 3. Telur Ascaris lumbricoides unfertilized dan fertilized
Siklus Hidup
Manusia merupakan hospes definitif Ascaris lumbricoides. Manusia dapat terinfeksi cacing ini karena mengkonsumsi makanan, minuman yang
terkontaminasi telur cacing yang telah berkembang. Telur yang telah berkembang
tadi menetas menjadi larva di dalam usus halus. Selanjutnya larva tadi akan
bergerak menembus pembuluh darah dan limfe di usus untuk kemudian mengikuti
Setelah sampai di jantung larva ini akan dipompakan ke paru-paru. Larva di dalam
paru-paru ini mencapai alveoli dan tinggal selama 10 hari untuk berkembang lebih
lanjut. Bila larva ini telah mencapai ukuran 1,5 mm, ia mulai bermigrasi ke
saluran nafas atas, ke epiglotis dan kemudian ke esofagus, lambung akhirnya kembali ke usus halus dan menjadi dewasa yang berukuran 15 – 35 cm (Sandjaja,
2007).
Seekor cacing betina mampu menghasilkan 200.000 – 250.000 telur
perhari. Telur yang telah dibuahi akan menjadi matang di tanah yang lembab
dalam waktu ±3 minggu dan dapat hidup lama serta tahan terhadap pengaruh
cuaca buruk. Keseluruhan siklus hidup ini berlangsung kurang lebih 2 – 3 bulan.
Cacing dewasa ini akan tahan hidup di dalam rongga usus halus hospes selama 9 –
12 bulan (Sandjaja, 2007).
Gambar 4. Siklus hidup cacing Ascaris lumbricoides
2.2. Imunoparasitologi
Infeksi cacing dapat berjalan kronis akibat lemahnya pertahanan alamiah
dan kemampuan mengelak dari pertahanan imun spesifik hospes definitif.
mengubah antigen permukaannya atau melapisi permukaannya dengan protein
hospes definitif, misalnya dengan glikoprotein molekul MHC (Major
Histocompatibility Complex) dan IgG sehingga dianggap sebagai self component (Kresno, 2001). Cara lain adalah mengubah struktur parasit setiap kali
menunjukkan determinan antigen yang baru atau cacing dapat mengubah susunan
biokimiawi permukaannya sehingga mencegah aktivasi komplemen (Hyde, 1990).
Cacing dapat juga mengekspresikan ectoenzyme yang dapat merombak antibodi sehingga mencegah terjadinya Antibody Dependent Cell Cytotoxicity (ADCC) (Tizard, 1995).
Gambaran reaksi imun terhadap infeksi cacing adalah peningkatan
eosinofil dan jumlah IgE. Rangsangan antigen spesifik untuk terbentuknya sel
mastoid yang dilapisi IgE menyebabkan terjadinya eksudasi serum protein dengan
konsentrasi antibodi protektif yang tinggi untuk semua kelas imunoglobulin dan
dilepaskannya faktor kemotaktik eosinofil (Roitt, 2002).
Eliminasi infeksi cacing usus merupakan pendekatan yang khusus berupa
gabungan reaksi seluler dan humoral untuk menghilangkan infeksi yang masuk
(Roitt, 2002). Pada parasit yang bertahan bertahun-tahun menghadapi reaksi
imunologik, interaksi dengan antigen asing sering menyebabkan kerusakan
jaringan. Reaksi hipersensitivitas lambat yang disebabkan adanya TNF-α yang
memungkinkan telur meloloskan diri dari kapiler intestinal ke dalam lumen usus
untuk meneruskan siklus hidup di luar pejamu (Roitt, 2002).
2.3. Atopi
Istilah atopi berasal dari bahasa Yunani yaitu “atopos” yang berarti “out of place” atau “di luar dari tempatnya”, dan ditujukan pada penderita dengan penyakit yang diperantarai oleh Imunoglobulin E (IgE) (MacKay & Rosen, 2001).
Atopi adalah predisposisi herediter terhadap alergi atau hipersensitivitas.
Kata atopi pertama kali diperkenalkan oleh Coca dan Cooke* pada tahun 1923
sebagai istilah yang digunakan untuk sekelompok penyakit, di antaranya adalah
asma, hay fever, urtikaria, yang terjadi secara spontan pada individu yang mempunyai riwayat kepekaan dalam keluarga. Wise & Sulzbergen* pada tahun
penyakit yang terjadi pada keadaan atopi yang dapat terjadi pada semua kelompok
umur (Paller and Mancini, 2006; *Grammer, 1997).
Etiologi atopi mencakup faktor genetik kompleks yang belum sepenuhnya
dipahami (Prescott & Tang, 2005). Beberapa penelitian epidemiologi menyatakan
adanya efek protektif agen infeksius tunggal atau multipel dan atau produk
mikroba terhadap berkembangnya sensitisasi alergi atau penyakit alergi. Hal ini
mencakup infeksi campak, malaria, infeksi saluran pencernaan seperti virus
hepatitis A dan Helicobacter pylori, dan flora normal usus. Endotoksin lingkungan, produk mikroba lain di lingkungan dan kecacingan juga disebutkan
memiliki efek protektif. Pola pemaparan terhadap faktor risiko dan faktor protektif
di lingkungan akan menentukan prevalensi penyakit alergi dan atopi pada
populasi (Cooper, 2004).
Kelainan atopi diperkirakan terjadi pada 10 – 30% populasi negara maju
(Terr, 2001). Prevalensi kelainan atopi juga dikatakan meningkat di negara
industri (Han et al, 2003).
Menurut Terr Al (2001) terjadi peningkatan insiden kelainan atopi pada
populasi di negara maju. Peningkatan ini dikaitkan dengan polusi udara dan
terjadinya deviasi respons imun karena berkurangnya penyakit infeksi pada anak. “Hygiene hypothesis” menyatakan bahwa berkurangnya paparan mikroba pada usia dini terutama pada mukosa usus menyebabkan kecenderungan pergeseran
profil respons sistem imun dari T helper tipe 1 (Th-1) kepada dominasi T helper tipe 2 (Th-2) yang lebih cenderung mencetuskan respons alergi (Wolf, 2004).
Immunoglobulin E (IgE) merupakan mediator kunci dari penyakit alergi (O‟Brien, 2002). Pembentukan IgE dimulai pada masa awal kehidupan di mana sensitisasi sering dapat terdeteksi sebelum gejala klinis timbul. Setelah
disekresikan oleh limfosit B, IgE mengikuti sirkulasi aliran darah hingga ia
berikatan dengan permukaan membran sel mast dan basofil yang terdapat di
permukaan epitel di seluruh tubuh, misalnya pada saluran nafas, saluran cerna dan
kulit. Pada paparan ulang, alergen akan bereaksi dengan membran yang terikat
dengan IgE spesifik tersebut dan mencetuskan pelepasan zat mediator inflamasi
seperti: histamin, leukotrin, prostaglandin, dan protease, sehingga menimbulkan
2.4. Hubungan Infeksi Cacing Terhadap Atopi
Apabila mikroorganisme termasuk parasit berhasil masuk ke dalam tubuh,
maka akan membangkitkan respon imun. Pada mulanya respon imun yang bersifat
nonspesifik dengan mekanisme seluler maupun humoral akan menghadapi
mikroorganisme dan parasit tersebut. Mekanisme seluler yang dilangsungkan oleh
fagosit mononuklear dan polinuklear, khusunya akan berusaha merusak atau
membunuh mikroorganisme dengan cara fagositosis. Sedangkan mekanisme
humoral akan melibatkan berbagai enzim termasuk sistem komplemen dalam
menghadapi serbuan mikroorganisme dan parasit tersebut (Subowo, 1993).
Pertahanan terhadap banyak infeksi cacing diperankan oleh aktivasi sel
Th2 yang menghasilkan IgE dan aktivasi eosinofil. IgE yang berikatan dengan
permukaan cacing diikat eosinofil. Selanjutnya eosinofil diaktifkan dan
mensekresi granul enzim yang menghancurkan parasit. Produksi IgE dan eosinofil
sering ditemukan pada infeksi cacing (Baratawijaya, 2004).
2.5. Uji Tusuk Kulit
Uji tusuk kulit adalah salah satu cara termudah untuk memeriksa kelainan
atopi dan sensitifitas terhadap alergi atas keberadaan antibodi IgE spesifik. Tes ini
merupakan metoda pendekatan diagnostik yang tepat untuk mendeteksi sensitisasi
IgE oleh alergen hirup, makanan, bisa hewan dan obat-obatan (Licardi et al,
2006). Uji tusuk kulit, selain murah juga menyediakan hasil yang cepat didapat
(Licardi et al, 2006), sebagai alat diagnostik pada kelainan alergi anak (Cantani &
Micera, 2000), uji ini biasanya direkomendasikan sebagai sarana uji diagnostik
lini pertama untuk mendeteksi adanya reaktivitas spesifik (Licardi et al, 2006).
Nilai prediktif uji tusuk kulit telah dipublikasikan dan di-nyatakan dapat
digunakan untuk memeriksa sensitisasi (Manjra et al, 2005). Uji tusuk kulit
dinyatakan positif jika terdapat rasa gatal dan eritema yang dikonfirmasi dengan
adanya urtika yang khas. Urtika yang khas tersebut dapat dilihat dan diraba
dengan diameter >3 mm yang muncul 15 – 20 menit sesudah aplikasi tusuk kulit
(Lachapelle & Maibach, 2003).
Nilai prediktif uji tusuk kulit juga telah dinyatakan dapat digunakan untuk
merupakan uji untuk memeriksa IgE spesifik yang paling sensitif dan spesifik, dan
telah dinyatakan lebih sensitif dibanding teknik radioallergo-sorbent test (RAST)
dalam mendeteksi reaktivitas IgE (O‟Brien, 2002).
Sampson (2000) telah menunjukkan bahwa uji tusuk kulit mempunyai nilai
positif terbesar dibanding uji food challenge dalam suatu studi plasebo-kontrol tersamar ganda (Cantani & Micera, 2000). Uji tusuk kulit terutama akan
membantu untuk mengeksklusikan alergen potensial yang dicurigai menimbulkan
gejala alergi, karena jarang mempunyai hasil negatif-palsu (O‟Brien, 2002), oleh
keberadaan nilai prediksi negatifnya yang sangat tinggi (95%) (Burks, 2003).
Hasil uji negatif akan menunjukkan tidak terdapatnya reaktivitas alergi
oleh mediasi IgE. Sebaliknya nilai prediksi positifnya biasanya hanya berkisar
sekitar 30% sampai 50%, sehingga hasil uji kulit positif saja belum dapat menjadi