Laporan Kasus
TUBERKULOSIS PARU
Oleh :
Puji Yunisyah Rahayu
NIM. 1608437723
Pembimbing :
dr. Zarfiardy Aksa Fauzi, Sp.P (K)
KEPANITERAAN KLINIK
PULMONOLOGI DAN KEDOKTERAN RESPIRASI
FAKULTAS KEDOKTERAN UNIVERSITAS RIAU
RSUD ARIFIN ACHMAD PROVINSI RIAU
BAB I
PENDAHULUAN
Tuberkulosis (TB) paru merupakan penyakit infeksi menular yang disebabkan oleh Mycobacterium tuberculosis dan paling sering bermanifestasi di paru.1 Mycobacterium ini ditransmisikan melalui droplet di udara dari seorang penderita tuberkulosis paru yang merupakan sumber penyebab penularan utama terhadap populasi di sekitarnya.1,2
Tuberkulosis merupakan penyakit menular yang masih menjadi permasalahan di dunia kesehatan hingga saat ini. Dalam laporan World Health Organization (WHO) tahun 2013, diperkirakan terdapat 8,6 juta kasus TB di dunia pada tahun 2011 dimana 1,1 juta (13%) diantaranya adalah pasien TB dengan HIV positif. Sekitar 75% dari pasien tersebut berada di Afrika.Pada tahun 2012, diperkirakan terdapat 450.000 menderita Tuberkulosis Multi Drug Resistant (TB MDR) dan 170.000 orang diantaranya meninggal dunia.Meskipun kasus dan kematian karena TB sebagian besar terjadi pada pria tetapi angka kesakitan dan kematian wanita akibat TB juga sangat tinggi. Diperkirakan terdapat 2,9 juta kasus TB pada tahun 2012 dengan jumlah kematian karena TB mencapai 410.000 kasus termasuk diantaranya adalah 160.000 orang wanita dengan HIV positif. Separuh dari orang dengan HIV positif yang meninggal karena TB pada tahun 2012 adalah wanita.2,3
pada tahun 2015 jumlah seluruh kasus TB semua tipe berjumlah 1.723 kasus, sementara jumlah kasus baru TB paru BTA+ berjumlah 1.180 kasus.5
Pengendalian TB paru saat ini dihadapkan kepada tantangan baru dengan tingkat kompleksitas yang tinggi seperti ko-infeksi TB dengan infeksi HIV, TB yang resisten obat dan tantangan lainnya seperti komorbid TB terhadap penyakit kronis seperti diabetes melitus (DM).1,3
BAB II
TINJAUAN PUSTAKA
2.1 Definisi
Tuberkulosis paru (TB) adalah suatu penyakit yang menyerang jaringan paru disebabkan infeksi basil Mycobacterium tuberculosis. Perhimpunan Dokter Paru Indonesia (PDPI) mendefinisikan TB Paru sebagai penyakit yang disebabkan oleh infeksi Mycobacterium tuberculosis complex.2,7
2.2 Etiologi
Mycobacterium tuberculosis berbentuk batang, berukuran panjang 1-4 mikron dan tebal 0,3-0,6 mikron, mempunyai sifat khusus yaitu tahan terhadap asam pada pewarnaan, oleh karena itu disebut sebagai Basil Tahan Asam (BTA). Kuman tuberculosis cepat mati dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam ditempat yang gelap dan lembab. Dalam jaringan tubuh, kuman ini dapat atau tertidur atau dormant lama dalam beberapa tahun7,8
2.3 Cara penularan
beberapa jam dalam keadaan yang gelap dan lembab. Orang lain dapat terinfeksi kala droplet tersebut terhirup ke dalam saluran pernapasan.2
2.4 Patogenesis
Perjalanan penyakit Tuberkulosis ini dibagi menjadi dua, yaitu tuberkulosis primer dan tuberkulosis pasca primer (tuberkulosis sekunder).4,7,9
a. Tuberkulosis Primer
Penularan tuberkulosis paru terjadi karena kuman dibatukkan atau dibersinkan keluar menjadi droplet nuclei dalam udara sekitar kita. Partikel infeksi dapat menetap dalam udara bebas selama 1-2 jam, tergantung pada ada atau tidaknya sinar ultraviolet, ventilasi yang buruk dan kelembapan. Dalam suasana lembap dan gelap kuman dapat bertahan berhari hari sampai berbulan bulan. Bila partikel infeksi ini terhisap oleh orang sehat, ia akan menempel pada saluran napas atau jaringan paru. Partikel dapat masuk ke alveolar apabila ukuran partikel <5 mikrometer. Kuman akan dihadapi pertama kali oleh neutrofil, kemudian baru oleh makrofag. Kebanyakan partikel ini akan mati atau akan dibersihkan oleh makrofag keluar dari percabangan trakeobronkial bersama gerakan silia dengan sekretnya.
Dari sarang primer akan timbul peradangan saluran getah bening menuju hilus (limfangitis lokal) dan juga diikuti pembesaran kelenjar getah bening hilus (limfadenitis regional). Sarang primer limfangitis lokal ditambah limfadenitis regional membentuk komplek primer (Ranke). Semua proses ini memakan waktu 3-8 minggu. Komplek primer ini selanjutnya dapat menjadi :4
- Sembuh sama sekali tanpa meninggalkan cacat. Ini yang banyak terjadi.
- Sembuh dengan meninggalkan sedikit bekas berupa garis garis fibrotik, kalsifikasi di hilus, keadaaan ini terdapat pada lesi pneumonia yang luasnya >5 mm dan ± 10% di antaranya dapat terjadi reaktivasi lagi karena kuman yang dormant.
- Berkomplikasi dan menyebar secara a) per kontinuitatum, yakni menyebar ke sekitarnya, b) secara bronkogen pada paru yang bersangkutan maupun paru di sebelahnya, kuman dapat juga tertelan bersama sputum dan ludah sehingga menyebar ke usus, c) secara limfogen, ke organ organ tubuh lainnya, d) secara hematogen, ke organ tubuh lainnya.
b. Tuberkulosis Pasca Primer (Tuberkulosis Sekunder)
- Direabsorbsi kembali dan sembuh tanpa meninggalkan cacat
- Sarang yang mula-mula meluas, tetapi segera menyembuh dengan serbukan jaringan fibrosis. Ada yang membungkus diri menjadi keras sehingga menimbulkan perkapuran. Sarang dini yang meluas sebagai granuloma berkembang menghancurkan jaringan ikat sekitarnya dan bagian tengahnya mengalami nekrosis, menjadi lembek membentuk jaringan keju. Bila jaringan keju dibatukkan keluar akan terjadi kavitas. Kavitas ini mula mula berdinding tipis, lama lama dindingnya menebal karena infiltrasi jaringan fibroblas dalam jumlah besar, sehingga menjadi kavitas sklerotik (kronik). Terjadinya perkejuan dan kavitas adalah karena hidrolisis protein lipid dan asam nukleat oleh enzim yang diproduksi oleh makrofag, dan proses yang berlebihan sitokin dengan TNF- nya.
2.5 Klasifikasi Tuberkulosis
Klasifikasi tuberkulosis adalah sebagai berikut:2,7,8
a. Berdasarkan letak anatomi penyakit
- Tuberkulosis paru adalah kasus TB yang mengenai parenkim
paru. Tuberkulosis milier diklasifikasikan sebagai TB paru karena letak lesinya yang terletak dalam paru. Pasien yang mengalami TB paru dan ekstra paru diklasifikasikan sebagai TB paru.
- Tuberkulosis ekstraparu adalah TB yang mengenai organ lainnya
selain paru seperti pleura, kelenjer getah bening (termasuk mediastinum dan atau hilus), abdomen, traktus genitourinarius, kulit, sendi tulang dan selaput otak. Kasus TB ekstra paru dapat ditegakkan secara klinis atau histologis setelah diupayakan semaksimal mungkin dengan konfrimasi bakteriologis.
1) Pasien baru TB: adalah pasien yang belum pernah mendapatkan pengobatan TB sebelumnya atau sudah pernah menelan OAT namun kurang dari 1 bulan (˂ dari 28 dosis).
2) Pasien yang pernah diobati TB: adalah pasien yang sebelumnya
pernah menelan OAT selama 1 bulan atau lebih (≥ dari 28 dosis). Pasien ini selanjutnya diklasifikasikan berdasarkan hasil pengobatan TB terakhir, yaitu:
• Pasien kambuh: adalah pasien TB yang pernah dinyatakan sembuh
atau pengobatan lengkap dan saat ini didiagnosis TB berdasarkan hasil pemeriksaan bakteriologis atau klinis (baik karena benar-benar kambuh atau karena reinfeksi).
• Pasien yang diobati kembali setelah gagal: adalah pasien TB yang pernah diobati dan dinyatakan gagal pada pengobatan terakhir. • Pasien yang diobati kembali setelah putus berobat (lost to
follow-up): adalah pasien yang pernah diobati dan dinyatakan lost to
follow up (klasifikasi ini sebelumnya dikenal sebagai pengobatan pasien setelah putus berobat /default).
• Lain-lain: adalah pasien TB yang pernah diobati namun hasil akhir
pengobatan sebelumnya tidak diketahui.
3) Pasien yang riwayat pengobatan sebelumnya tidak diketahui.
c. Berdasarkan hasil pemeriksaan uji kepekaan obat
Pengelompokan pasien disini be rdasarkan hasil uji kepekaan contoh uji dari Mycobacterium tuberculosis terhadap OAT dan dapat berupa :
• Mono resistan (TB MR): resistan terhadap salah satu jenis OAT lini
pertama saja.
• Poli resistan (TB PR): resistan terhadap lebih dari satu jenis OAT lini
• Multi drug resistan (TB MDR): resistan terhadap Isoniazid (H) dan Rifampisin (R) secara bersamaan
• Extensive drug resistan (TB XDR): adalah TB MDR yang sekaligus
juga resistan terhadap salah satu OAT golongan fluorokuinolon dan minimal salah satu dari OAT lini kedua jenis suntikan (Kanamisin, Kapreomisin dan Amikasin)
• Resistan Rifampisin (TB RR): resistan terhadap Rifampisin dengan atau tanpa resistensi terhadap OAT lain yang terdeteksi menggunakan metode genotip (tes cepat) atau metode fenotip (konvensional).
d. Berdasarkan status HIV
1) Pasien TB dengan HIV positif (pasien koinfeksi TB-HIV) :
adalah pasien TB dengan :
Hasil tes HIV positif sebelumnya atau sedang mendapatkan ART, atau
Hasil tes HIV positif saat diagnosis TB.
2) Pasien TB dengan HIV negatif : adalah pasien TB dengan :
Hasil tesh HIV negatif sebelumnya, atau Hasil tes HIV negatif saat diagnosis TB.
2.6 Gejala klinis
1. Gejala Respiratorik7,8
a. Batuk
sehingga dianggap batuk biasa. Apabila batuk telah berlangsung lebih dari 2 minggu, maka harus dipikirkan adanya TB.
b. Dahak
Dahak bersifat mukoid dan keluar dalam jumlah sedikit, kemudian berubah menjadi mukopurulen/kuning atau kuning hijau sampai purulen. Dahak berubah menjadi kental apabila sudah terjadi perlunakan.
c. Batuk darah (hemoptysis)
Darah yang dikeluarkan penderita mungkin berupa garis atau bercak-bercak darah, gumpalan-gumpalan darah atau darah segar dalam jumlah sangat banyak. Keadaan ini terjadi akibat pecahnya aneurisma (Rasmussen’s aneurysm) pada pembuluh darah yang berdilatasi di kavitas atau dari formasi aspergiloma pada kavitas lama. Berat ringannya batuk darah tergantung dari besar atau kecilnya pembuluh darah yang terkena.
d. Nyeri dada
Gejala ini agak jarang ditemukan. Nyeri dada timbul bila infiltrasi radang sudah sampai ke pleura sehingga menimbulkan pleuritis. Terjadi gesekan kedua pleura sewaktu pasien menarik/melepaskan napasnya.
e. Sesak napas
Pada penyakit yang ringan belum dirasakan sesak napas. Sesak napas akan ditemukan pada penyakit yang sudah lanjut, yang infiltrasinya sudah meliputi setengah bagian paru-paru.
2. Gejala Sistemik7,8
a. Demam
Biasanya subfebril menyerupai demam influenza. Tetapi kadang
kadang panas badan dapat mencapai 40-41oc. Serangan demam
Keadaan ini sangat dipengaruhi oleh daya tahan tubuh pasien dan
berat ringannya infeksi Tuberkulosis yang masuk.
b. Malaise dan nafsu makan berkurang
Tuberkulosis bersifat radang menahun sehingga dapat terjadi rasa tidak enak badan, pegal-pegal, nafsu makan berkurang, badan makin kurus, sakit kepala dan mudah lelah.
2.7 Diagnosis TB
Definisi pasien TB dapat dibagi berdasarkan hasil konfirmasi pemeriksaan Bakteriologis dan berdasarkan diagnosis klinis :2,7
1) Berdasarkan hasil konfirmasi pemeriksaan bakteriologis
Seorang pasien TB yang dikelompokkan berdasarkan hasil pemeriksaan contoh uji biologinya dengan pemeriksaan mikroskopis langsung, biakan atau tes diagnostik cepat yang direkomendasi oleh Kemenkes RI (misalnya: GeneXpert). Termasuk dalam kelompok pasien ini adalah:
a. Pasien TB paru BTA positif
b. Pasien TB paru hasil biakan M.tb positif c. Pasien TB paru hasil tes cepat M.tb positif
d. Pasien TB ekstraparu terkonfirmasi secara bakteriologis, baik dengan BTA, biakan maupun tes cepat dari contoh uji jaringan yang terkena.
e. TB anak yang terdiagnosis dengan pemeriksaan bakteriologis.
Semua pasien yang memenuhi definisi tersebut diatas harus dicatat tanpa memandang apakah pengobatan TB sudah dimulai ataukah belum.
2) Berdasarkan diagnosis klinis
Pasien yang tidak memenuhi kriteria terdiagnosis secara bakteriologis tetapi didiagnosis sebagai pasien TB aktif oleh dokter, dan diputuskan untuk diberikan pengobatan TB.
a. Pasien TB paru BTA negatif dengan hasil pemeriksaan foto toraks mendukung TB.
b. Pasien TB ekstraparu yang terdiagnosis secara klinis maupun laboratoris dan histopatologis tanpa konfirmasi bakteriologis.
c. TB anak yang terdiagnosis dengan sistem skoring.
Pasien TB yang terdiagnosis secara klinis dan kemudian terkonfirmasi bakteriologis positif (baik sebelum maupun setelah memulai pengobatan) harus diklasifikasi ulang sebagai pasien TB terkonfirmasi bakteriologis.
Diagnosis TB dapat ditegakkan berdasarkan anamnesis, pemeriksaan fisis, dan pemeriksaan penunjang.
Anamnesis
Gejala utama pasien TB paru adalah batuk berdahak selama 2 minggu atau lebih. Batuk dapat diikuti dengan gejala tambahan lain berupa dahak berca,put darah, batuk darah, sesak napas, badan lemas, nafsu makan menurun, berat badan menurun, malaise, berkeringat malam hari tanpa kegiatan fisis, demam meriang lebih dari satu bulan. Riwayat dengan keluhan yang sama sebelumnya perlu ditanyakan beserta dengan riwayat pengobatannya. Adanya keluarga atau tetangga yang memiliki keluhan yang sama dapat lebih mengarahkan diagnosis sebagai TB. Perlu juga ditanyakan mengenai pencahayaan dan sirkulasi udara dirumah (ventilasi).
Pemeriksaan Fisis
Pemeriksaan pertama terhadap keadaan umum pasien mungkin didapatkan konjungtiva mata atau kulit yang pucat karena anemia, demam, badan kurus dan berat badan turun.1
ini diliputi oleh penebalan pleura, suara napas menjadi vesikuler yang melemah. Bila terdapat kavitas yang cukup besar, perkusi memberikan suara hipersonor atau timpani dan auskultasi memberikan suara amforik.2,7
Pada pleuritis TB kelainan pemeriksaan fisis tergantung dari banyaknya cairan di rongga pleura. Pada perkusi ditemukan redup atau pekak, pada auskultasi suara napas yang melemah sampai tidak terdengar pada posisi yang terdapat cairan. Pada limfadenitis TB terlihat pembesaran kelenjar getah bening tersering didaerah leher kadang didaerah ketiak. Pembesaran tersebut dapat menjadi cold abscess.7
Pemeriksaan Laboratorium
Beberapa penunjang laboratorium bisa membantu dalam menegakkan diagnosis TB. Tetapi tidak semua pemeriksaan ini harus dilakukan, sesuaikan dengan keperluan penunjang saja.
a. Darah
Pada saat TB paru mulai aktif akan didapatkan jumlah leukosit yang sedikit meninggi, laju endap darah mulai meningkat. Hasil pemeriksaan darah lain juga didapatkan :
1. Anemia ringan dengan gambaran normokrom normositer.
2. Gama globulin meningkat
3. Kadar natrium darah meningkat. Pemeriksaan tersebut tidak spesifik.
b. Dahak / Sputum
Pemeriksaan bakteriologi dapat dilakukan dengan pemeriksaan sedian langsung dengan mikroskop biasa, mikroskop fluorensens atau biakan kuman.2
1. Pemeriksaan dahak mikroskopis langsung
Pemeriksaan dahak berfungsi untuk menegakkan diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan. Pemeriksaan dahak untuk penegakan diagnosis dilakukan dengan mengumpulkan 3 contoh uji dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan berupa dahak Sewaktu-Pagi-Sewaktu (SPS):2,7
• S (sewaktu): dahak ditampung pada saat terduga pasien TB datang berkunjung
pertama kali ke fasyankes. Pada saat pulang, terduga pasien membawa sebuah pot dahak untuk menampung dahak pagi pada hari kedua.
• P (Pagi): dahak ditampung di rumah pada pagi hari kedua, segera setelah bangun tidur. Pot dibawa dan diserahkan sendiri kepada petugas di fasyankes.
• S (sewaktu): dahak ditampung di fasyankes pada hari kedua, saat menyerahkan
dahak pagi.
2. Pemeriksaan biakan
Pemeriksaan biakan untuk identifikasi Mycobacterium tuberkulosis (M.tb) dimaksudkan untuk menegakkan diagnosis pasti TB pada pasien tertentu, seperti:2,7
• Pasien TB ekstra paru. • Pasien TB anak.
• Pasien TB dengan hasil pemeriksaan dahak mikroskopis langsung BTA negatif. Pemeriksaan tersebut dilakukan disarana laboratorium yang terpantau mutunya. Apabila dimungkinkan pemeriksaan dengan menggunakan tes cepat yang direkomendasikan WHO maka untuk memastikan diagnosis dianjurkan untuk memanfaatkan tes cepat tersebut.
mencurigakan TB dilakukan pengulangan pemeriksaan dahak SPS dengan kriteria
Dipakai untuk membantu menegakkan diagnosis tuberkulosis terutama pada anak anak (balita). Biasanya dipakai tes Mantoux yakni dengan menyuntikkan 0,1 cc tuberkulin P.D.D (Prurified Protein Derivative) intrakutan. Tes tuberkulin hanya menyatakan apakah seorang individu sedang atau pernah mengalami infeksi M. Tuberkulosis, M. Bovis, vaksinasi BCG dan mycobacteria patogen lainnya. Dasar tes tuberkulin adalah reaksi alergi tipe lambat. Setelah 48-72 jam tuberkulin disuntikkan akan timbul reaksi berupa indurasi kemerahan yang terdiri dari infiltrat limfosit yakni reaksi persenyawaan antara antibodi seluler dengan antigen tuberkulin.4,7
Pemeriksaan Radiologis
Sebagian besar TB paru didiagnosis dengan pemeriksaan dahak secara mikroskopis dan tidak memerlukan foto toraks. Namun pada kondisi tertentu pemeriksaan foto toraks perlu dilakukan sesui indikasi sebagai berikut:7
- Hanya 1 dari 3 spesimen dahak SPS hasilnya BTA positif. Pemeriksaan foto toraks pada kasus ini diperlukan untuk mendukung diagnosis TB paru BTA positif
- Ketiga spesimen dahak tetap negatif setelah pemeriksaan 3 spesimen dahak SPS sebelumnya dan tidak ada perbaikan setelah pemberian antibiotik non OAT
Pada pemeriksaan foto toraks tuberkulosis dapat memberikan gambaran berbagai macam bentuk ( multiform). Berikut merupakan gambaran radiologik yang dicurigai sebagai lesi TB aktif:
1. Bayangan berawan/nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah.
2. Kaviti, terutama lebih dari satu, dikelilingi bayangan opak berawan atau nodular.
3. Bayangan bercak milier
4. Efusi pleura unilateral (umumnya) atau bilateral (Jarang)
Gambaran radiologik yang dicurigai lesi TB inaktif adalah sebagai berikut: 1. Fibrotik pada segmen apikal dan atau posterior lobus atas
2. Kalsifikasi 3. Komplek ranke
4. Fibrotoraks/fibrosis parenkim paru dan atau penebalan pleura
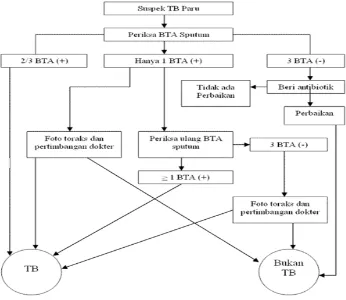
Gambar 2.1 Algoritma penegakan diagnosis tuberkulosis paru.6
International Standards for Tuberculosis Care merupakan program
dalam penanggulangan TB nasional yang awalnya direkomendasikan oleh WHO. ISTC dimaksudkan bukan untuk menggantikan berbagai pedoman (guideline)
manajemen TB yang telah disusun secara rinci oleh masing-masing organisasi profesi seperti Directly Observed Treatment Short-course (DOTS), tetapi
berperan sebagai rambu-rambu minimal untuk tenaga medis yang mengelola kasus TB. ISTC memuat hal-hal apa (what) yang seharusnya dilakukan dokter dalam mengelola pasien TB, sedangkan pedoman organisasi profesi berisi
panduan bagaimana mengelola pasien TB. ISTC berisi 21 standar yang terdiri dari 6 standar diagnosis, 7 standar terapi, dan 4 standar penanganan TB dengan infeksi
HIV dan kondisi komorbid lain serta 4 standar kesehatan masyarakat.
Standar diagnosis berdasarkan ISTC terdapat di standar 1 sampai 6, yaitu:6,10
1. Untuk menentukan diagnosis awal, petugas kesehatan harus memperhatikan faktor risiko TB pada individu dan kelompok serta
melakukan evaluasi klinik dan uji diagnostik yang sesuai dengan gejala dan temuan klinis lain sesuai TB.
2. Semua pasien, termasuk anak, yang mengalami batuk yang tidak dapat
dijelaskan dan berlangsung selama dua minggu atau lebih atau temuan klinis lain pada pemeriksaan foto toraks yang dicurigai TB harus
dievaluasi sebagai TB.
3. Semua pasien, termasuk anak, yang dicurigai memiliki TB paru dan mampu mengeluarkan dahak harus diambil setidaknya dua sediaan dahak
pemeriksaan Xpert MTB/RIF di laboratorium yang terjamin kualitasnya. Pasien dengan risiko tinggi resistens obat, yang berisiko memiliki HIV atau mereka yang sakit berat harus diperiksakan Xpert MTB/RIF sebagai
alat uji diagnostik awal. Pemeriksaan serologi dan interferon-gamma release assay (IGRA) tidak boleh digunakan untuk mendiagnosis TB aktif.
4. Semua pasien, termasuk anak, yang dicurigai memiliki TB ekstra paru, sediaan yang sesuai dengan lokasi yang dicurigai terinfeksi harus diambil untuk pemeriksaan mikrobiologi dan histologi. Xpert MTB/RIF
direkomendasikan pemeriksaan awal meningitis TB sebagai kebutuhan untuk diagnosis yang cepat.
5. Pasien yang dicurigai TB paru dengan sediaan BTA negatif, Xpert MTB/ RIF dan kultur harus dilakukan. Orang dengan pemeriksaan mikroskopik dan Xpert MTB/RIF negatif dan klinis sesuai TB, OAT harus dimulai
setelah pemeriksaan sediaan untuk dikultur.
6. Untuk anak yang dicurigai memiliki TB intratoraks (seperti paru, pleura,
mediastinum, atau kelenjar getah bening hilus), konfirmasi bakteriologis harus dilakukan melalui pemeriksaan sekret saluran napas (ekspetorasi dahak, induksi sputum, dan bilas lambung) untuk apusan mikroskopik,
Xpert MTB/RIF, dan/atau kultur.
2.9 Penatalaksanaan
a. Tahap awal (intensif)
Penderita mendapat obat setiap hari, awasi langsung. Pengobatan tahap awal dimaksudkan untuk menurunkan jumlah bakteri dan meminimalisir perngaruh dari sebagian bakteri yang mungkin sudah resisten sebelum pasien mendapat pengobatan. Diberikan pada semua pasien baru selama 2 bulan. Bila pengobatan tahap awal diberikan secara tepat, biasanya penderita menular menjadi tidak menular dalam 2 minggu. Sebagian besar penderita BTA positif akan menjadi negatif pada akhir pengobatan.
b. Tahap lanjutan
Merupakan tahap yang penting untuk membunuh sisa bekteri yang ada dalam tubuh khususnya kuman persisten sehingga pasien dapat sembuh dan mencegah kekambuhan.
Jenis obat yang digunakan diantaranya :6,7
1. Jenis obat utama (lini 1) yang digunakan adalah:
a. Isoniazid (INH) dosis 5 mg/kg BB, maksimal 300 mg, 10 mg/kgBB 3 x seminggu atau 15 mg/kgBB 2 x seminggu, bersifat bakterisid, dapat membunuh 90% populasi kuman dalam beberapa hari pertama pengobatan.
b. Rifampisin dosis 10 mg/ kg BB, maksimal 600 mg 2-3 x/minggu, Rifampisin, bersifat bakterisid, dapat membunuh kuman semi dorman yang tidak dapat dibunuh INH.
c. Pirazinamid fase intensif 25 mg/kg BB atau 35 mg/kgBB 3 x seminggu atau 50 mg/kgBB 2 x seminggu, bersifat bakterisid, dapat membunuh kuman yang berada dalam sel dengan suasana asam. d. Streptomisin 15mg/kgBB atau BB > 60 kg: 1000 mg, BB 40-60 kg:
750 mg, BB < 40 kg sesuai dosis, bersifat bakterisid.
e. Ethambutol fase intesif 15 mg /kg BB dan fase lanjutan 15 mg/kgBB atau 30mg/kgBB 3 x seminggu, bersifat bakteriostatik.
Kanamisin, Amikasin, Kuinolon, Obat lain masih dalam penelitian yaitu makrolid dan amoksilin + asam klavulanat.
Obat-obatan tersebut tersedia dalam kemasan obat tunggal dan obat kombinasi (Fixed Dose Combination/FDC). FDC direkomendasikan bila tidak dilakukan pengawasan menelan obat. Kombinasi dosis tetap ini terdiri dari:6
- 4 obat kombinasi dalam satu tablet yaitu rifampicin 150 mg, isoniazid 75 mg, pirazinamid 400 mg dan etambutol 275 mg.
- 2 obat kombinasi dalam satu tablet yaitu rifampicin 150 mg, isoniazid 75 mg.
Program Nasional Penanggulangan TB paru di Indonesia menggunakan paduan OAT:2
1. Kategori I (2HRZE/4H3R3)
Diberikan untuk penderita baru TB paru BTA positif, TB paru BTA negatif rontgen positif yang sakit berat dan penderita TB paru ekstra paru berat.
2. Kategori II (2HRZES/HRZE/5(HR)3E3)
Diberikan untuk penderita kambuh (relaps), penderita gagal (failure) dan penderita dengan pengobatan lalai (drop out).
3. Obat sisipan (HRZE)
Bila pada akhir tahap intensif pengobatan penderita baru BTA positif dengan kategori I atau penderita BTA positif pengobatan ulang dengan kategori II hasil pemeriksaan dahak masih BTA positif.
kepada penderita TB perlu diperhatikan keadaan klinisnya. Bila keadaan klinis baik dan tidak ada indikasi rawat, dapat rawat jalan. Selain OAT kadang perlu pengobatan tambahan atau suportif/simtomatik untuk meningkatkan daya tahan tubuh atau mengatasi gejala/keluhan.7
1. Penderita rawat jalan
a. Makan makanan yang bergizi, bila dianggap perlu dapat diberikan vitamin tambahan (pada prinsipnya tidak ada larangan makanan untuk penderita tuberkulosis, kecuali untuk penyakit komorbidnya)
b. Bila demam dapat diberikan obat penurun panas/demam
c. Bila perlu dapat diberikan obat untuk mengatasi gejala batuk, sesak napas atau keluhan lain.
Terapi pembedahan
Indikasi mutlak operasi pada pasien tuberkulosis adalah sebagai berikut :2,7 1. Semua penderita yang telah mendapat OAT adekuat tetapi dahak tetap
positif
2. Penderita batuk darah yang masif tidak dapat diatasi dengan cara konservatif
3. Penderita dengan fistula bronkopleura dan empiema yang tidak dapat diatasi secara konservatif
lndikasi relatif adalah sebagai berikut :
1. Penderita dengan dahak negatif dengan batuk darah berulang 2. Kerusakan satu paru atau lobus dengan keluhan
3. Sisa kaviti yang menetap
Evaluasi pengobatan
Evaluasi penderita meliputi evaluasi klinik, bakteriologik, radiologik, dan efek samping obat, serta evaluasi keteraturan berobat.7
a. Penderita dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan selanjutnya setiap 1 bulan
b. Respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya komplikasi penyakit
c. Evaluasi klinik meliputi keluhan, berat badan, pemeriksaan fisis 2. Evaluasi bakteriologik
Tujuan untuk mendeteksi ada tidaknya konversi dahak. Pemeriksaan & evaluasi pemeriksaan mikroskopik dilakukan sebelum pengobatan dimulai, setelah 2 bulan pengobatan (setelah fase intensif) dan pada akhir pengobatan.
3. Evaluasi radiologik
Pemeriksaan dan evaluasi foto toraks dilakukan pada: a. Sebelum pengobatan
b. Setelah 2 bulan pengobatan c. Pada akhir pengobatan
2.10 Tatalaksana Berdasarkan ISTC
International Standards for Tuberculosis Care (ISTC) adalah kumpulan
standar penanganan TB yang disepakati secara internasional dengan tujuan untuk menggambarkan tingkat penanganan yang dapat diterima secara luas yang harus
dilakukan oleh seluruh praktisi baik pemerintah maupun swasta dalam penanganan pasien TB atau diduga menderita TB. Penanganan yang dibawah standar akan berakibat kegagalan pengobatan, transmisi kuman TB yang
berkelanjutan kepada anggota keluarga dan anggota masyarakat lain serta menimbulkan Multi-Drugs Resistance (MDR). Alasan tersebut menyatakan
bahwa penanganan TB yang di bawah standar tidak dapat diterima. Diagnosis TB berdasarkan ISTC dimuat menggunakan standar – standar yaitu dimulai dari standar 7 sampai 13. Dalam standar - standar pengobatan TB berisikan tentang
tentang pemberian obat dan pengawas minum obat sehingga sudah mencakup secara keseluruhan. Standar –standar tersebut seperti berikut:6,7,10
1. Untuk memenuhi tanggung jawab kesehatan masyarakatnya, serta
tanggung jawab terhadap individu pasien, praktisi harus memberikan rejimen terapi yang tepat, memantau kepatuhan terhadap rejimen, dan bila
perlu, membantu mengatasi berbagai faktor yang menyebabkan putusnya atau terhentinya pengobatan. Untuk memenuhi tanggung jawab ini diperlukan koordinasi dengan dinas kesehatan setempat dan atau
organisasi lainnya.
2. Semua pasien yang belum pernah diobati sebelumya dan tidak memiliki
faktor pasien untuk resistensi obat harus mendapatkan pengobatan lini pertama yang diseujui oleh WHO dengan menggunakan obat yang terjamin kualitasnya. Fase inisial seharusnya terdiri dari dua bulan
isoniazid, rifampisin, pirazinamid, dan etambutol. Fase lanjutan seharusnya terdiri dari isoniazid dan rifampisin yang diberikan selama 4
bulan. Dosis pengobatan harus mengikuti rekomendasi WHO. Penggunaan Obat kombinasi dosis tetap dapat mempermudah pemberian obat.
*Etambutol dapat tidak digunakan pada anak dengan status HIV negatif dan memiliki TB tanpa kavitas.
3. Pada pengobatan semua pasien, perlu dibangun pendekatan yang berpusat kepada pasien, dalam rangka mendorong kepatuhan, meningkatkan kualitas hidup, dan meringankan penderitaan. Pendekatan ini dilakukan
dan penyedia layanan kesehatanRespons pengobatan pasien TB paru (termasuk pasien TB yang didiagnosis melalui pemeriksaan molekuler cepat) harus dievaluasi dengan pemeriksaan apusan mikroskopik pada
waktu akhir fase intensif (2 bulan). Jika pemeriksaan dahak positif pada akhir fase intensif, pemeriksaan mikroskopik dahak harus dilakukan lagi
pada tiga bulan, dan jika positif, pemeriksaan molekuler resistensi obat yang cepat (line probe assays atau Xpert MTB/RIF) atau kultur dengan uji resistensi obat harus dilakukan. Pasien dengan TB ekstraparu dan pasien
anak, respon pengobatan paling baik dinilai dengan temuan klinisnya. 4. Respons pengobatan pasien TB paru (termasuk pasien TB yang
didiagnosis melalui pemeriksaan molekuler cepat) harus dievaluasi dengan pemeriksaan apusan mikroskopik pada waktu akhir fase intensif (2 bulan). Jika pemeriksaan dahak positif pada akhir fase intensif, pemeriksaan
mikroskopik dahak harus dilakukan lagi pada tiga bulan, dan jika positif, pemeriksaan molekuler resistensi obat yang cepat (line probe assays atau
Xpert MTB/RIF) atau kultur dengan uji resistensi obat harus dilakukan.
Pasien dengan TB ekstraparu dan pasien anak, respon pengobatan paling baik dinilai dengan temuan klinisnya.
5. Penilaian kecenderungan resisten obat didasarkan atas riwayat terapi sebelumnya, pajanan terhadap sumber yang mungkin memiliki kuman
kebal obat dan prevalensi kebal obat (di masyarakat), harus diambil keterangannya dari semua pasien. Uji kepekaan obat harus dilakukan pada awal pengobatan semua pasien dengan risiko resisten obat. Pasien dengan
pengobatan, pasien gagal pengobatan, pasien lost to follow up atau kambuh setelah satu atau lebih pengobatan harus dianggap sebagai resistens obat. Pasien yang resisten OAT dipertimbangkan untuk
melakukan pemeriksaan Xpert MTB/RIF sebagai alat diagnostik awal. Jika resisten rifampisin terdeteksi, kultur dan uji kepekaan obat terhadap
isoniazid, fluoroquinolon, dan obat injeksi lini ke-2 harus dilakukan di awal pengobatan. Konseling dan edukasi pasien harus dilakukan segera setelah pemberian obat lini ke-2 untuk mengurangi penyebaran. Penilaian
kontrol infeksi harus dilakukan sesuai dengan lingkungan.
6. Pasien dengan atau dicurigai memiliki TB yang disebabkan oleh
organisme resisten obat (MDR/XDR) harus diterapi dengan obat lini ke-2 yang terjamin kualitasnya. Dosis OAT harus disesuaikan dengan rekomendasi WHO. Obat yang dipilih didasarkan pada uji kepekaan obat.
Setidaknya lima macam obat, pirazynamid dan empat macam obat untuk organisme yang masih sensitif, termasuk obat injeksi, harus diberikan 6–8
bulan pada saat fase intensif dan setidaknya tiga obat untuk organisme yang masih peka harus diberikan pada saat fase lanjutan. Pengobatan harus diberikan setidaknya 18–24 bulan setelah konversi kultur. Pemeriksaan
yang terpusat pada pasien, termasuk evaluasi pengobatan, diperlukan untuk menjamin kepatuhan. Konsultasi dengan spesialis untuk pasien
dengan MDRT TB harus dilakukan.
7. Untuk semua pasien perlu dibuat catatan yang mudah diakses dan disusun secara sistematis mengenai obat-obatan yang diberikan, respon
2.11 Komplikasi
Penyakit tuberkulosis paru bila tidak ditangani dengan benar akan menimbulkan komplikasi, yang dibagi atas:8
- Komplikasi dini: pleuritis, efusi pleura, empiema, dan laringitis.
- Komplikasi lanjut: obstruksi jalan napas (SOPT: Sindrom Obstruksi Paska Tuberkulosis), kerusakan parenkim berat, fibrosis paru, kor-pulmonal, sindrom gagal napas, yang sering terjadi pada TB milier dan kavitas TB. - Komplikasi sistemik : menigitis TB, tamponade jantung, kerusakan Ginjal
dan Hepar.
BAB III
LAPORAN KASUS
IDENTITAS PASIEN
Nama pasien : Tn. BN / 981394 Jenis kelamin : Laki-laki
Usia : 42 tahun
Pekerjaan : Tukang ojek
Alamat : Tenayan Raya, Pekanbaru
Tanggal masuk RS : 16 Maret 2018 Tanggal keluar RS : 20 Maret 2018
Keluhan utama:
Sesak napas yang memberat sejak 1 minggu sebelum masuk rumah sakit.
Riwayat penyakit sekarang:
- 1 minggu SMRS: Pasien merasakan sesak napas yang semakin memberat.
Sesak dirasakan tidak berkurang dengan istirahat dan tidak dipengaruhi oleh cuaca, debu atau makanan. Batuk berdahak (+) berwarna putih, namun tidak ada darah. Demam (+), keringat malam (+), badan terasa lemas, nafsu makan dirasakan menurun, berat badan turun dari 55 kg menjadi 40 kg dalam 2 bulan terakhir. Mual (+) muntah (+) setiap selesai makan. Atas keluhannya, pasien dibawa ke IGD RSUD AA.
- 2 bulan SMRS: Pasien sudah mengeluhkan batuk berdahak (+) berwarna
putih. Pasien juga merasakan nyeri dada (+) saat batuk, tidak menjalar ke lengan ataupun punggung, demam (+), hilang timbul disertai keringat malam (+), BAK dan BAB tidak ada keluhan. Kemudian pasien dibawa ke klinik dokter 24 jam, dokter menyarankan pasien untuk dilakukan pemeriksaan dahak. Tetapi pasien menolak dan hanya minum obat yang diberikan oleh dokter tersebut.
Riwayat penyakit dahulu :
- Riwayat OAT (-) - Riwayat asma (-)
- Riwayat diabetes melitus (-)
- Riwayat hipertensi (-)
Riwayat penyakit keluarga :
- Riwayat TB (-)
- Riwayat asma (-)
- Riwayat hipertensi (-)
- Riwayat diabetes melitus (-)
Riwayat sosial ekonomi:
- Pasien merupakan seorang supir ojek, saat ini aktivitas terbatas di rumah.
- Kebiasaan merokok (+) sejak 20 tahun yang lalu, 24 batang / hari, IB= 504 (sedang), kebiasaan minum alkohol (-).
- Tetangga tidak ada yang mempunyai keluhan serupa.
PEMERIKSAAN FISIS
- Status generalisata
Keadaan umum : tampak sakit sedang Kesadaran : komposmentis
- Mata : konjungtiva pucat (-/-) , sklera ikterik (-/-), napas cuping hidung (-)
- Leher : pembesaran KGB (-)
Pemeriksaan Toraks: Paru:
Inspeksi : Normochest, pergerakan dinding dada simetris kiri dan kanan, retraksi (-), otot pernapasan tambahan (-)
Palpasi : Vokal fremitus kiri dan kanan meningkat
Perkusi : Sonor di kedua lapangan paru
Auskultasi : Vesikuler (+/+), Suara tambahan: ronkhi(-/-), wheezing (-/-)
Jantung:
Inspeksi : iktus kordis tidak terlihat
Palpasi : iktus kordis teraba di SIK V linea midclavicularis sinistra Perkusi : Batas jantung kanan : Linea parasternal dekstra
Auskultasi : Bunyi jantung: S1 dan S2 reguler, Bunyi jantung tambahan: gallop (-), murmur (-)
Abdomen:
Inspeksi : Bentuk datar, distensi (-), venektasi (-)
Palpasi : Supel, nyeri tekan (+), hepar dan lien tidak teraba Perkusi : Timpani pada seluruh lapang abdomen.
Auskultasi : Bising usus (+) 8x/menit.
Ekstremitas:
Akral hangat CRT ≤ 2 detik Edema (-)
PEMERIKSAAN PENUNJANG Darah Rutin (16/03/2018)
HGB : 12,7 gr/dl
HCT : 39,5 %
RBC : 4,48x 106 /uL WBC : 7.600 /ul PLT : 403.000 /ul
Kimia Darah (16/03/2018)
GDS : 93 g/dL
Ureum : 9 mg/dL Kreatinin : 0,66 mg/Dl SGOT/SGPT : 25 U/L / 27 U/L
Elektrolit (16/03/2018)
Na+ : 135 mmol/L
K+ : 3,3 mmol/L
Interpretasi :
Identitas sesuai
Marker R
Foto thorak posisi PA
Foto simetris
Kekerasan cukup
Tulang dan jaringan lunak baik
Kedua sudut kostofrenikus lancip
Trakea di midline
Cor : CTR <50%
Pulmo : Tampak gambaran infiltrat di seluruh lapang paru kanan dan
kiri
RESUME:
Tn BN, 42 tahun masuk via IGD dengan keluhan sesak napas yang memberat 1 minggu SMRS. Sesak dirasakan terus menerus, tidak berkurang dengan istirahat dan tidak dipengaruhi oleh cuaca, debu atau makanan. Terdapat batuk yang sudah dirasakan dalam 2 bulan terakhir. Batuk berdahak, warna putih. Riwayat batuk berdarah (-).Terdapat nyeri dada (+).Terdapat demam yang hilang timbul sejak 2 bulan disertai keringat pada malam hari. Pasien juga merasakan penurunan nafsu makan, penurunan berat badan 15 kg dalam 2 bulan terakhir. Pasien merasakan badan terasa semakin lemas. Mual (+) muntah (+) setiap selesai makan. Dari pemeriksaan fisis didapatkan frekuensi napas 28x/menit, suhu tubuh 37,8oC, IMT= 16,1 Kg/m2 (underweight). Pada pemeriksaan fisis paru ditemukan vokal fremitus kanan dan kiri meningkat, Pada pemeriksaan fisis abdomen didapatkan nyeri tekan (+). Pemeriksaan penunjang pada pemeriksaan elektrolit didapatkan hipokalemia. Pada foto toraks didapatkan adanya gambaran infiltrat di seluruh lapang paru kanan dan kiri, kesan TB paru.
- Anjuran pasien untuk menutup mulut jika batuk dan tidak
Pem. Toraks paru : Simetris, penggunaan otot bantu pernapasan (-) VF kanan kiri meningkat, sonor kedua lapangan paru Vesikuler (+/+), ronkhi (-/-), wheezing (-/-)
A : Tb paru BTA ? kasus baru status HIV (?)
P : O2 3L/mnt nasal canul IVFD NaCl 0,9 % 500 cc/ 8 jam
S : Sesak napas (+) sudah berkurang, batuk berdahak (+), nyeri dada (-), demam (-)
HR : 92x/mnt T : 36,6 C
Pem. Toraks paru : Simetris, penggunaan otot bantu pernapasan (-) VF kanan kiri meningkat, sonor kedua lapangan paru Vesikuler (+/+), ronkhi (-/-), wheezing (-/-)
A : Tb paru BTA ? kasus baru status HIV (?)
P : O2 3L/mnt nasal canul IVFD NaCl 0,9 % 500 cc/ 8 jam
Pem. Toraks paru : Simetris, penggunaan otot bantu pernapasan (-) VF kanan kiri meningkat, sonor kedua lapangan paru
S : Sesak napas (-), batuk berdahak (+) sudah berkurang, nyeri dada (-),demam (-)
O : TD : 110/90 mmHg RR : 20 x/mnt sat O2: 97% HR : 86x/mnt T : 36,5 C
Pem. Toraks paru : Simetris, penggunaan otot bantu pernapasan (-) VF kanan kiri meningkat, ronkhi (-/-), wheezing (-/-)
A : Tb paru bakteriologis kasus baru status HIV ? on OAT kategori I fase intensif
IVFD NaCl 0,9 % 500 cc/ 8 jam OAT 4FDC 1x3 tab
Ambroxol syr 3x2 cth Ranitidine inj 2x50 mg Curcuma tab 3x200 mg
Pemeriksaan sputum BTA II(+) PASIEN PULANG
Edukasi :
- Pasien perlu dijelaskan tentang pengobatan TB paru yang berlangsung selama 6 bulan. Obat harus diminum secara teratur dan tidak boleh putus obat.
- Kontrol ke poli paru RSUD AA ±2 minggu kemudian.
PEMBAHASAN
Tuberkulosis (TB) paru ditegakkan berdasarkan anamnesis, pemeriksaan fisis, dan pemeriksaan penunjang. Berdasarkan teori, pasien TB paru memiliki gejala klinis berupa gejala respiratorik dan gejala sistemik. Gejala respiratorik dapat berupa batuk >3 minggu, batuk berdarah, sesak napas dan nyeri dada. Gejala respiratorik ini bervariasi mulai dari tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Gejala sistemik dapat berupa demam, malaise, keringat malam, anoreksia, berat badan menurun. Dari anamnesis pada pasien ini dapat ditemukan batuk berdahak, sesak napas, nyeri dada, malaise, keringat malam, dan anoreksia.1,7
Untuk diagnosis pasti TB yaitu ditemukan kuman tuberkulosis dengan cara pemeriksaan BTA sputum, Cara pengambilan dahak 3 kali, setiap pagi 3 hari berturut-turut atau dengan cara sewaktu/spot (dahak sewaktu saat kunjungan), dahak pagi ( keesokan harinya ), sewaktu/spot ( pada saat mengantarkan dahak pagi). lnterpretasi hasil pemeriksaan mikroskopik dari 3 kali pemeriksaan adalah bila 2 kali positif, 1 kali negatif berarti mikroskopik positif, jika 1 kali positif, 2 kali negatif periksa ulang BTA 3 kali , kemudian bila 1 kali positif, 2 kali negatif berarti mikroskopik positif bila 3 kali negatif mikroskopik negatif. Bila gambaran radiologik menunjukkan tuberkulosis aktif, maka hasil pemeriksaan dahak 1 kali positif, 2 kali negatif tidak perlu diulang dan itu sudah dapat ditegakkan diagnosis Tuberkulosis.2,7 Pada pasien ini telah dilakukan pemeriksaan sputum BTA I dan II dengan hasil (+). Pemeriksaan radiologis menunjukkan gambaran tuberkulosis paru dikarenakan terdapat gambaran infiltrat di seluruh lapang paru. Dikarenakan pemeriksaan BTA sputum (+) pada dua kali pemeriksaan, didukung dari pemeriksaan klinis dan hasil rontgen mendukung ke arah TB, maka pada pasien ditegakkan diagnosis tuberkulosis paru bakteriologis.
Pemberian FDC (Fixed Drugs Combination) bertujuan agar memudahkan pasien dalam minum OAT, sehingga kepatuhan pasien dalam minum obat dapat ditingkatkan dibandingkan pemberian OAT dalam tablet yang terpisah. Selain itu, dosis FDC disesuaikan dengan berat badan pasien dan jumlah komponen obat yang harus diminum pasien, sehingga dapat meminimalisasi efek samping OAT.2,7 Penatalaksanaan TB pada pasien ini berupa OAT kategori 1 yaitu 4FDC dengan dosis 1x3 tablet. Pemberian ambroxol bertujuan untuk mengencerkan dahak dan Paracetamol untuk menurunkan panas tubuh pasien.
DAFTAR PUSTAKA
1. Kementerian Kesehatan Republik Indonesia Direktorat Jendral Pengendalian Penyakit dan Penyehatan Lingkungan. Terobosan menuju akses universal strategi nasional pengendalian TB di Indonesia 2010-2014. Jakarta. 2011
2. Departemen Kesehatan Republik Indonesia Direktorat Jendral Pengendalian Penyakit dan Penyehatan Lingkungan. Pedoman Nasional Penanggulangan Tuberkulosis. Jakarta. 2014.
3. Pusat Data dan Informasi Kementerian Kesehatan RI. Tuberkulosis: temukan, obati sampai tuntas. 2016 [internet] Tersedia dari URL: file:///C:/ Users/User/Downloads/InfoDatin-2016-TB.pdf. Diakses pada tanggal 19 Maret 2018.
4. World Health Organization. Global Tuberculosis Report 2014 [internet]
Tersedia dari URL:
http://www.who.int/tb/publications/global_report/gtbr14_executive_summ ary.pdf. Diakses pada tanggal 19 Maret 2018.
5. Dinas Kesehatan Kota Pekanbaru .Profil Kesehatan Kota Pekanbaru tahun
2015. [internet] Tersedia dari URL:
http://www.depkes.go.id/resources/download/profil/PROFIL_KAB_KOT A_2015/1471_Riau_Kota_Pekanbaru_2015.pdf. Diakses pada tanggal 19 Maret 2018.
6. Departemen Kesehatan Republik Indonesia, Ikatan Dokter Indonesia. Panduan tatalaksana tuberkulosis sesuai ISTC dengan strategi DOTS untuk dokter praktik swasta. Jakarta: Depkes RI, IDI; 2010.
7. Perhimpunan Dokter Paru Indonesia. Tuberkulosis: Pedoman Diagnosis dan Penatalaksanaan di Indonesia. Jakarta: Perhimpunan Dokter Paru Indonesia. 2011.
8. Rasjid R. Patofisiologi dan Diagnostik Tuberkulosis Paru. Dalam: Yusuf A, Tjokronegoro A. Tuberkulosis Paru Pedoman Penataan Diagnostik dan Terapi. Jakarta.Balai penerbit FKUI;1985: 1-11.
10.Kementerian Kesehatan Republik Indonesia. Tata Laksana Tuberkulosis. Jakarta. 2013.