commit to user
BAB IITINJAUAN PUSTAKA
A. TEORI MEDIS
1. Nifas Normal
Masa nifas adalah suatu periode dalam minggu-minggu pertama
setelah kelahiran. Lamanya “periode” ini tidak pasti, sebagian besar
menganggapnya antara 4 sampai 6 minggu. Nifas ditandai oleh banyak
perubahan fisiologis (Cunningham, 2013).
Asuhan masa nifas diperlukan dalam periode ini karena merupakan
masa kritis ibu maupun bayinya. Diperkirakan bahwa 60% kematian ibu
akibat kehamilan terjadi setelah persalinan, dan 50% kematian masa nifas
terjadi dalam 24 jam pertama (Syaifudin, 2008).
Wanita pasca persalinan harus cukup istirahat. Delapan jam
pascapersalinan, ibu harus tidur telentang untuk mencegah perdarahan.
Sesudah itu, ibu boleh miring ke kiri atau ke kanan untuk mencegah
thrombosis, ibu dan bayi ditempatkan pada satu kamar. Pada hari kedua,
bila perlu dilakukan latihan senam. Pada hari ketiga umumnya sudah dapat
duduk, hari keempat sudah bisa untuk berjalan, dan hari kelima dapat
dipulangkan. Makanan yang diberikan harus bermutu tinggi dan cukup
kalori, cukup protein, serta banyak buah (Mansjoer, 2007). Hal tersebut
adalah tahapan untuk wanita yang mengalami masa nifas, selain itu ada
Preeklamsia merupakan salah satu komplikasi yang dapat mengarah ke
komplikasi serius sehingga penting untuk diketahui dan dipelajari dalam
ilmu kebidanan (Cunningham, 2013).
2. Preeklamsia
a. Pengertian
Preeklampsia adalah penyebab utama mortalitas dan morbiditas
ibu dan janin. Preeklampsia adalah sindrom yang ditandai dengan
hipertensi dan proteinuria yang baru muncul di trimester kedua
kehamilan yang selalu pulih di periode postnatal (Robson, 2011).
Preeklamsia-eklamsia ditandai oleh hipertensi, edemageneralisata, dan
proteinuria tanpa penyakit vaskular atau renal. Tanda dan gejala muncul
sejak ke-20 kehamilan sampai minggu ke-6 setelah melahirkan
(Benson, 2009).
b. Klasifikasi
Preeklamsia di klasifikasikan sebagai Preeklamsia Ringan dan
Preeklamsia Berat. Tidak ada kategori sedang dalam preeklamsia
(Norwitz, 2008). Hal yang menjadi indikator dalam pengklasifikasian
preeklamsia ringan atau berat antara lain tekanan darah, kandungan
protein urin dalam gram per liter, output urin dalam cc per jam,
kemampuan serebral, visus, nyeri dan keadaan paru serta nafas (Sofian,
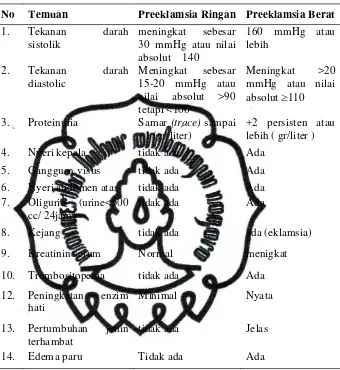
Tabel 2.1.DiferensialDiagnosis Preeklamsia Ringan dan Berat
No Temuan Preeklamsia Ringan Preeklamsia Berat
1. Tekanan darah
3. Proteinuria Samar (trace) sampai
+1 (gr/liter)
+2 persisten atau lebih ( gr/liter )
4. Nyeri kepala tidak ada Ada
5. Gangguan visus tidak ada Ada
6. Nyeri abdomen atas tidak ada Ada
7. Oliguria (urine<500 cc/ 24jam)
tidak ada Ada
8. Kejang tidak ada ada (eklamsia)
9. Kreatinin serum Normal menigkat
10. Trombositopenia tidak ada Ada
14. Edema paru Tidak ada Ada
Sumber: Cunningham (2013)
3. Nifas dengan Pre Eklampsia Berat
a. Pengertian
Preeklamsia berat adalah keadaan dengan tekanan darah sistolik
160 mmHg atau lebih atau tekanan darah diastolic meningkat >20
mmHg atau nilai absolut 110 dengan proteinuria +2 persisten atau
abdomen atas, oliguria, trombositopenia, edema paru, serta
peningkatan kreatinin dan enzim hati (Chunningham, 2013).
b. Etiologi
Etiologi penyakit ini sampai saat ini belum diketahui dengan
pasti. Banyak teori telah dikemukakan tentang terjadinya preeklamsia,
tetapi tidak ada satupun teori tersebut yang dianggap mutlak benar.
Menurut Prawirohardjo (2009). Teori tentang etiologi preeklamsia
yang sekarang banyak dianut adalah :
1) Teori kelainan vaskularisasi plasenta
Tidak terjadinya invasi sel-sel trofoblas pada lapisan otot arteri
spiralis dan jaringan matriks di sekitarnya.Lapisan otot arteri
spiralis menjadi tetap kaku dan keras, sehingga relatif mengalami
vasokonstriksi dan terjadi kegagalan remodeling arteri spiralis.
2) Teori iskemia plasenta, radikal bebas, disfungsi endotel
Terjadinya kegagalan remodeling arteri spiralis mengakibatkan
plasenta mengalami iskemia. Plasenta yang mengalami iskemia
dan hipoksia akan menghasilkan oksidan dan radikal bebas.
3) Teori intoleransi imunologik antara ibu dan janin
4) Teori adaptasi kardiovaskular genetik
Hilangnya daya refrakter terhadap bahan vasokonstriktor, dan
terjadinya peningkatan kepekaan terhadap bahan vasopresor.
Konsumsi cukup gizi, misalnya minyak ikan atau asam lemak tak
jenuh dan kalsium dapat menurunkan resiko terjadinya
preeklamsi.
6) Teori inflamasi
Terjadinya disfungsi endotel karena produksi debris trofoblas
berlebihan mengakibatkan aktivitas leukosit yang sangat tinggi.
c. Patofisiologi
Preeklamsia didefinisikan sebagai peningkatan tekanan darah
dan proteinuria, namun preeklamsia dapat mempengaruhi sitem tubuh
yang berbeda dan mengakibatkan gejala preeklamsia yang tidak sesuai
dengan definisi diatas. Perubahan yang terjadi pada preeklamsia
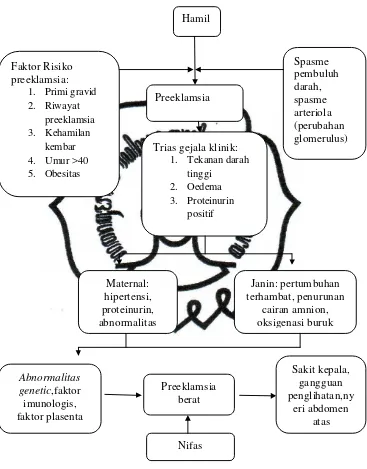
tampaknya disebabkan oleh gabungan kompleks antara abnormalitas
genetic, faktor imunologis dan faktor plasenta. Akibat plesentasi yang
buruk, terjadi disfungsi organ dan terjadi gambaran klasik preeklamsia
disertai dengan gejalanya seperti sakit kepala, gangguan penglihatan,
dan nyeri epigastrik (Bothamley, 2011).
Pada pre eklamsia terjadi spasme pembuluh darah disertai
dengan retensi garam dan air. Jika semua arteriola dalam tubuh
mengalami spasme, maka tekanan darah akan naik sebagai usaha
untuk mengatasi kenaikan tekanan perifer agar oksigenasi jaringan
dapat tercukupi. Proteinuria dapat disebabkan oleh spasme arteriola
Gambar 2.1.Bagan Patofisiologi Preeklamsia Berat
d. Predisposisi
1) Usia : primigravida dengan usia di bawah 20 tahun dan semua ibu
dengan usia di atas 35 tahun dianggap lebih rentan.
2) Paritas : primigravida memiliki insiden hipertensi hampir dua kali
lipat.
3) Status sosial ekonomi : preeklamsia dan eklamsia lebih umum ditemui
di kelompok sosial ekonomi rendah.
4) Komplikasi obstetrik : kehamilan kembar, kehamilan mola atau
hydrops fetalis.
5) Kondisi medis yang sudah ada sebelumnya : hipertensi kronis,
penyakit ginjal, diabetes mellitus, sindrom antifosfolipid antibodi
(Edwin, 2013). Riwayat preeklamsia atau eklamsia dalam keluarga
dan riwayat preeklamsia sebelumnya sangat berpengaruh besar
terhadap munculnya gejala preeklamsia, hal ini dapat terjadi pada
masa nifas (Varney, 2007).
e. Faktor Risiko
Beberapa faktor yang yang meningkatkan risiko terjadinya
preeklamsia dan eklamsia diantaranya adalah sebagai berikut:
1) Risiko yang berhubungan dengan partner laki-laki berupa
primigravida (risiko pada primigravida), umur yang ekstrim (terlalu
muda atau terlalu tua) untuk kehamilan, partner laki-laki yang pernah
menikahi wanita yang kemudian hamil dan mengalami preeklamsia,
2) Risiko yang berhubungan dengan riwayat penyakit dahulu dan riwayat
penyakit keluarga berupa riwayat pernah pre eklamsia, hipertensi
kronis penyakit ginjal, obesitas, diabetes gestasional.
3) Risiko yang berhubungan dengan kehamilan berupa mola hidaditosa
kehamilan multiple(Fauziyah, 2012).
Preeklamsia merupakan faktor risiko yang dibuat untuk hasil
yang merugikan janin. Wanita dengan preeklamsia juga ditandai
keterbatasan aliran udara inspirasi saat tidur, mengakibatkan jumlah
yang lebih tinggi desaturasi oksigen dan apnea-hypopnea index
meningkat (Poyares D, 2007).
Wanita yang kelebihan berat badan atau lebih memiliki
peningkatan risiko preeklamsia. Oleh karena itu, langkah-langkah
pencegahan yang efektif sangat diperlukan, terutama perempuan di
strata sosial ekonomi rendah yang kurang memiliki akses ke
perawatan medis yang tepat dan nutrisi yang cukup (Dantas, 2013).
f. Keluhan Subyektif
Biasanya ibu mengeluhkan sakit kepala yang keras karena
vasospasmus atau oedema otak, sakit di ulu hati karena regangan
selaput hati oleh haemorrhagia atau oedema, atau sakit karena
perubahan pada lambung. Gangguan penglihatan menjadi kabur
karena vasospasmus, oedema atau ablation retinae.
Perubahan-perubahan itu dapat dilihat dengan ophtalmoskop (alat untuk
Sedangkan menurut Sofian (2012), yaitu sakit, nyeri epigastrum,
penglihatan kabur, mual dan muntah, peningkatan berat badan karena
bengkak pada muka, tangan, dan kaki. Sakit kepala yang dirasakan
biasanya di daerah frontal, nyeri epigastrik karena kerusakan fungsi
hati, dan disertai mual ataupun muntah (Fraser, 2009).
g. Tanda Klinis/ Laboratoris
1) Gambaran klinik: pertambahan berat badan yang berlebihan,
edema, hipertensi, dan timbul proteinuria.
Gejala subyektif: sakit kepala didaerah frontal, nyeri
epigastrium, gangguan visus: pengliahatan kabur, skotoma,
diplopia, mual dan muntah. Gangguan serebral lainnya: reflex
meningkat, dan tidak tenang.
Pemeriksaan: tekanan darah tinggi, refleks meningkat, dan
proteinuria pada pemeriksaan laboratorium (Sofian, 2011).
Sedangkan dari sumber lain didapat pula tanda dan gejala
seperti:
a) Gangguan serebral atau visual
b) Nyeri epigastrik atau nyeri pada kuadran kanan atas
c) Pertumbuhan fetus terhambat
d) Kegagalan fungsi hepar
e) Oliguria < 500 pada urin 24 jam
f) Edema pulmonary
2)
Pemeriksaan penunjanga) Urin : protein, reduksi, bilirubin, sedimen urin
b) Darah : trombosit, ureum, kreatinin, SGOT, LDH, dan
bilirubin
c) USG (Mansjoer,2007)
h. Prognosis
Morbiditas dan mortalitas ibu dan bayi tinggi.
1) Kematian Maternal
Di Negara-negara maju kematian meternal lebih rendah, yaitu
sekitar 3-15%. Di Negara-negara berkembang angka ini lebih
tinggi yaitu sekitar 9,8-25,5%. Kematian maternal biasanya
disebabkan oleh: perdarahan otak (25%), kegagalan
jantung-paru (50%), kegagalan ginjal (10%), infeksi (5%), kegagalan
hepar (5%), dan lain-lain.
2) Kematian Perinatal
Kematian perinatal di negara maju lebih rendah dibandingkan
dengan negara-negara berkembang. Di negara berkembang
dilaporkan berkisar antara 42,2%-50%. Sebab kematian bayi
terutama adalah hipoksia intrauterine dan prematuritas (Sofian,
2011).
i. Penatalaksanaan
Penatalaksanaan preeklamsia berat yaitu:
Wanita penderita preeklamsia berat perlu dirawat di area
ketergantungan tinggi (high-dependency unit), karena eklamsia sering
terjadi pada periode ini. Pengawasan kondisi harus cermat bersamaan
dengan pemberian obat dan dukungan yang sesuai akan mengurangi
risiko jangka panjang (Bothamlay, 2011). Perawatan yang penting
pada preeklampsia ialah pengelolaan cairan karena penderita
preeklampsia dan eklampsia mempunyai resiko tinggi untuk
terjadinya edema paru dan oligouria. Oleh karena itu, monitoring
input cairan (melalui organ atau infus) dan output cairan (melalui urin)
menjadi sangat penting. Harus dilakukan pengukuran secara tepat
berapa jumlah cairan yang dimasukkan dan dikeluarkan melalui urin.
Bila terjadi tanda-tanda edema paru, segera dilakukan tindakan
koreksi. Selain melalui urine bisa melalui pengeluaran keringat
dengan menggunakan rumus 10-15cc/bbKg/hari, apabila demam
pengeluaran keringat akan memproduksi dalam jumlah yang lebih
banyak (Asmadi, 2009). Cairan yang diberikan dapat berupa (a) 5%
Ringer-dekstrose atau cairan garam faali jumlah tetesan < 125cc/jam
atau (b) Infus Dekstrose 5% yang tiap 1 liternya diselingi dengan infus
Ringer laktat (60-125 cc/jam) 500 cc.
Dipasang foley catheter untuk mengukur pengeluaran urin.
Oligouria terjadi bila produksi urin < 30 cc/jam dalam 2-3 jam atau <
500 cc/24 jam. Diberikan antasida untuk menetralisir asam lambung,
asam lambung yang sangat asam. Diet yang cukup protein, rendah
karbohidrat, lemak, dan garam (Saifudin, 2009).
Observasi penderita dilakukan di dalam kamar isolasi yang
tenang, dengan lampu redup ( tidak terang ), jauh dari kebisingan dan
rangsangan. Kemudian dibuat catatan setiap 30 menit berisi tensi,
nadi, respirasi, suhu badan, refleks, dan diuresis. Bila memungkinkan
dilakukan funduskopi (pemeriksaan mata bagian dalam atau bagian
fundus) sekali sehari. Pemberian cairan disesuaikan dengan jumlah
diuresis, pada umumnya 2 liter dalam 24 jam dan kadar protein urin
diperiksa dalam 24 jam kuantitatif (Sofian, 2012).
2) Pengelolaan Medisional
a) Obat Anti Hipertensi
Obat-obatan anti hipertensi menjaga agar perdarahan intra
kranial pada ibu tidak terjadi. Obat yang paling umum digunakan
adalah:
(1) Nifedipin
(a) M Blocker kanal kalsium, terutama efektif untuk periode
pasca persalinan
(b) 10-20 mg setiap 6 sampai 8 jam. Pemberian sublingual
tidak direkomendasikan karena efek vasodilator poten
yang dimilikinya
(c) Efek samping mencakup sakit kepala, aliran udara panas
(2) Labetalol atau Atenolol
(a) Antagonis campuran alfa dan beta : dosis 3-4 x 50 mg/ hari
(b) 10-20 mg bolus intravena yang dapat diulang setiap 10
menit hingga dosis maksimal 300 mg. alternative lain,
infuse labetalol tanpa berhenti pada kecepatan 1-2 mg/jam
dapat digunakan dan dititrasi sesuai dengan kebutuhan
(Edwin, 2013)
b) Obat Anti Kejang
Pasien nifas dengan komplikasi pre eklamsia berat dalam
penatalaksanaannya diberikan profilaksis kejang (Edwin, 2013).
Obat antikejang adalah:
MgSO4
Contoh obat-obat lain yang dipakai untuk antikejang:
(1) Diazepam
(2) Fenitoin
Cara pemberian magnesium sulfat
(1) Loding dose:initial dose
4 gram MgSO4 : intravena, (40% dalam 10 cc) selama 15
menit.
(2) Maintenance dose:
Diberikan infuse 6 gram dalam larutan Ringer/6 jam; atau
diberikan 4 atau 5 gram i.m. selanjutnya maintenance dose
Syarat- syarat pemberian MgSO4 :
(1) Harus tersedia antidotum MgSO4, apabila terjadi
intoksikasi yaitu kalsium glukonas 10% = 1 g (10%
dalam 100 cc) diberikan intravena 3 menit
(2) Refleks patella (+) kuat.
(3) Frekuensi pernapasan >16 kali/menit, tidak ada
tanda-tanda distress napas.
Magnesium sulfat dihentikan apabila:
(1) Ada tanda-tanda intoksikasi
(2) Setelah 24 jam pascapersalinan atau 24 jam setelah kejang
berakhir.
Pemberian Magnesium sulfat dapat menurunkan risiko
kematian ibu dan didapatkan 50% dari pemberiannya
menimbulkan efek flushes (rasa panas) (Saifuddin, 2009).
3) Penatalaksanaan oleh Bidan
Dalam keadaan darurat pasien preeklamsia segera masuk
rumah sakit, istirahat dengan tirah baring ke satu sisi dalam suasana
isolasi, pemberian obat-obatan antikejang, antihipertensi,
pemberian diuretik, pemberian infus dekstrosa 5% dan pemberian
antasida. Oleh karena itu bidan yang praktek mandiri tidak
berkewenangan dalam menangani kasus ini seperti yang tercantum
dan penyelenggaraan praktik bidan karena tidak tersedianya tenaga
kesehatan yang lebih berwenang.
Intervensi bidan dalam menghadapai preeklamsi berat dengan
memperkirakan bahwa kondisi pasien preeklamsi berat dapat
sewaktu-waktu memburuk, misalnya terjadi eklamsi (kejang)
adalah:
a) Merujuk ibu nifas dengan preeklamsia berat ke rumah sakit
yang mampu memberi perawatan yang lebih baik.
b) Dalam proses merujuk, ada kemungkinan timbul menjadi
eklamsia, sehingga sebaiknya dipersiapkan untuk menghindari
penyulitnya yaitu memasang infus untuk rehidrasi dan nutrisi
dengan glukosa 5% atau 10%. Dalam infus dapat diberikan
valium sekitar 30-40 mg (dosis maksimal valium sekitar
120mg), MgSO4 dapat diberikan secara intramuskular sekitar 4
gr (Manuaba, 2008).
B. Teori Manajemen Kebidanan
Berikut ini akan diuraikan proses manajemen kebidanan menurut 7
langkah Varney:
1. Langkah I. Pengumpulan Data Dasar (Pengkajian)
a. Anamnesa
1) Data Subyektif
Biodata yang diperlukan adalah nama dan usia (Sulistyawati,
2009). Semua ibu dengan usia di bawah 20 tahun dan usia di
atas 35 tahun dianggap lebih rentan mengalami preeklamsia
(Edwin, 2013).
b) Keluhan Utama
Menanyakan apakah pasien mengalami nyeri kepala hebat,
gangguan visus, muntah-muntah, nyeri epigastrium dan
kenaikan progresif tekanan darah (Saifuddin, 2009).
c) Riwayat Kesehatan
1) Riwayat kesehatan sekarang, apakah pasien mengalami
nyeri kepala hebat, gangguan visus, muntah-muntah, nyeri
epigastrium, dan kenaikan progresif tekanan darah
(Saifuddin, 2009).
2) Riwayat kesehatan yang lalu, apakah pasien pernah
mengalami preeklampsia berat selama kehamilan serta
apakah ibu pernah dirawat di rumah sakit sebelumnya
(Varney, et al, 2007).
3) Riwayat kesehatan keluarga, dalam kasus ini dikaji apakah
ada anggota keluarga yang mempunyai riwayat
preeklampsia (Varney, et al, 2007).
Telah terbukti bahwa pada ibu yang mengalami
preeklamsia pula, sedangkan hanya 8% anak menantu
mengalami preeklamsia (Prawirohardjo, 2008)
d) Riwayat kehamilan, persalinan, nifas dan KB yang lalu.
Data yang diperlukan adalah tentang berapa kali klien hamil
karena paritas merupakan predisposisi dari preeklamsia
(Edwin, 2013). Menanyakan komplikasi pada kehamilan,
persalinan, dan nifas yang lalu apakah ada riwayat preeklamsia
atau tidak yang merupakan faktor risiko dari preeklamsia
(Fauziah, 2012).
e) Biopsokososiokultural
1. Pola makan dan minum
Restriksi garam ternyata tidak terbukti dapat mencegah
terjadinya preeklamsia (Fadlun, 2011). Tetapi dengan
mengkonsumsi minyak ikan, termasuk minyak hati ikan
dapat mengurangi risiko preeklamsia (Prawirohardjo, 2008).
2. Pola istirahat dan aktivitas
Istirahat sangat diperlukan oleh ibu post partum
(Sulistyawati, 2009).
Cara paling sederhana untuk mencegah preeklamsia bagi
mereka yang mempunyai risiko tinggi yaitu dengan cara
b. Data Obyektif
Pemeriksaan yang membantu menegakkan diagnosa preeklampsia berat
adalah:
1. Tekanan darah sistolik >160 mmHg atau diastolik 110 mmHg
2.
protein total sebesar 2 gm/24 jam
3. Kadar kreatinin darah melebihi 1,2 mg/dl kecuali telah diketahui
meningkat sebelumnya
4. Sakit kepala yang terus bertahan atau gangguan serebral atau visual
lain
5. Nyeri epigastrik yang terus menerus
6. Enzim hati yang meningkat (SGOT, SGPT, LDH)
7. Trombosit <100.000/mm3(Edwin, 2013)
c. Pemeriksaan Khusus
1. Inspeksi
Data yang diperoleh dari teknik inspeksi: postur tubuh klien lordosis,
keadaan umum lemah, dan sklera ikterik.
2. Palpasi
Data yang didapatkan dari pemeriksaan melalui teknik palpasi pada
penderita preeklampsia berat adalah terdapat edema kaki, tangan,
atau muka (Manuaba, 2008). Selain itu ada pemeriksaan dinding
perut (TFU), puting susu sudah keluar ASI atau belum, dan kandung
3. Auskultasi atau Perkusi
Data yang diperoleh melalui teknik auskultasi adalah : suara paru
vesikuler, tidak ada ronchi.
Data yang diperoleh dari pemeriksaan secara perkusi diantaranya :
reflek patella positif (Maritalia, 2012).
d. Pada pasien dengan preeklampsia perlu dilakukan pemeriksaan
penunjang : pemeriksaan reagen urine untuk mengetahui protein urin
diikuti pemeriksaan urine 24 jam, hemoglobin, hematokrit, pada
preeklampsia hematokrit meningkat karena hipovolemia, hitung
trombosit, kadar menurun pada preeklampsia, tes fungsi hati, dilihat
dari nilai LDH, SGOT, SGPT yang meningkat, tes fungsi ginjal, dilihat
dari peningkatan kreatinin serum (Varney, 2007).
2) Langkah II. Interpretasi Data Dasar
Interpretasi data dasar dapat dilakukan bila pengkajian telah selesai
dilaksanakan dan data telah terkumpul dengan lengkap. Data dasar yang
telah dikumpulkan diinterpretasikan sehingga dapat merumuskan diagnosa
dan masalah yang spesifik.
a. Diagnosa yang dapat ditegakkan adalah ”Ny S umur 36 tahun, P3A0
post partum dengan pre eklampsia berat”.
b. Masalah
Masalah yang sering timbul pada ibu nifas dengan preeklampsia adalah
ibu cemas (tidak tenang) dengan keadaannya yaitu nyeri kepala
c. Kebutuhan. Kebutuhan pada ibu nifas dengan preeklamsia berat
menurut Varney (2007) antara lain :
1. Bedresttotal.
2. Mengobservasi tekanan darah ibu tiap 4 jam.
3. Motivasi untuk tetap tenang.
4. Memberikan informasi pada ibu tentang preeklampsia dan
penanganannya.
3) Langkah III. Identifikasi Diagnosa atau Masalah Potensial/Diagnosa
Potensial dan Antisipasi Penanganannya.
Pada langkah ini, bidan mengidentifikasikan masalah atau diagnosa
potensial lain berdasarkan pada rangkaian masalah dan diagnosa yang
sudah teridentifikasi. Diagnosa potensial dari preeklamsia berat adalah
terjadinya eklamsia (Maritalia, 2012).
Pembagian preeklamsia tidaklah berarti adanya dua perbedaan yang
jelas berbeda, sebab seringkali ditemukan penderita dengan preeklamsia
ringan dapat mendadak mengalami kejang dan jatuh koma (Saifuddin,
2009).
Tindakan antisipasi yang dilakukan bidan adalah observasi keadaan
umum dan mencegah kejang, pengawasan ketat tekanan darah, observasi
cairan yang masuk dan yang keluar (terutama urin), bedrest total
4) Langkah IV. Kebutuhan Terhadap Tindakan Segera
Tindakan segera yang dapat dilakukan oleh bidan pada ibu nifas
dengan preeklampsia berat dengan melakukan kolaborasi dengan dokter
SpOG untuk menentukan jenis tindakan atau terapi yang akan dilakukan
sesuai dengan kondisi atau keadaan pasien (Varney, 2007). Pemberian
antikonvulsan misalnya MgSO4.(Saifuddin, 2008).
5) Langkah V. Perencanaan Asuhan Yang Menyeluruh
Langkah ini merupakan kelanjutan manajemen terhadap masalah
atau diagnosa yang telah diidentifikasi atau diantisipasi (Maritalia, 2012).
a) Evaluasi secara terus menerus. Melakukan pengukuran vital sign,
pemeriksaan laboratorium, pengeluaran per vaginam, masalah pada
payudara, intake cairan dan makanan (Sulistyawati, 2009).
b) Berikan terapi medikamentosa (infus RL atau Dekstrosa 5%, MgSO4,
antihipertensi, analgesi dan diuretika) (Saifuddin, 2009).
c) Cegah infeksi dengan menutup luka yang berfungsi sebagai
penghalang dan pelindung terhadap infeksi selama proses
penyembuhan (Saifuddin, 2009).
d) Atasi cemas. Kaji penyebab cemas, libatkan keluarga dalam mengkaji
penyebab cemas dan alternatif penanganannya, serta berikan
dukungan mental dan spiritual pada pasien dan keluarga (Sulistyawati,
e) Berikan pendidikan kesehatan. Mengenai gizi, higienis, istirahat,
ambulasi, KB, tanda bahaya, hubungan seksual, dan perawatan bayi
(Sulistyawati, 2009).
6) Langkah VI. Pelaksanaan Langsung Asuhan Dengan Efisien Dan Aman.
Pada langkah keenam ini, rencana asuhan menyeluruh pada ibu
nifas dengan preeklampsia berat seperti yang telah diuraikan pada
langkah kelima dilaksanakan secara efisien dan aman (Maritalia, 2012).
7) Langkah VII. Evaluasi
Hasil asuhan dalam bentuk konkret dari perubahan kondisi pasien
dan keluarga. Asuhan dikatakan efektif jika ibu nifas dengan
preeklampsia berat kondisinya menjadi tekanan darah normal (120/80
mmHg) secara menetap dan teratasinya kepala pusing sehingga nifas
preeklampsia berat tidak berlanjut ke komplikasi yaitu eklampsia
(Varney, et al, 2007).
C. FOLLOW UP/DATA PERKEMBANGAN KONDISI KLIEN
7 langkah Varney disarikan menjadi 4 langkah yaitu : SOAP
(Subyektif, Obyektif, Assesment, dan Plan). SOAP disarikan dari proses
pemikiran penatalaksanaan kebidanan sebagai perkembangan catatan
kemajuan keadaan klien. SOAP menurut Kepmenkes RI No.
938/Menkes/SK/VII/2007 yaitu :
a. S = Subyektif
Menggambarkan pendokumentasian hasil pengumuman data klien melalui
preeklampsia berat, data subyektif yang muncul adalah sakit kepala di
daerah frontal, nyeri epigastrum, gangguan visus (penglihatan kabur,
skotoma, diplopia), dan mual muntah (Sofian,2011).
b. O = Obyektif
Menggambarkan pendokumentasian hasil pemeriksaan fisik klien, hasil
laboratorium dan tes diagnostik lain yang dirumuskan dalam data fokus
untuk mendukung asuhan sebagai langkah I Varney. Data objektif pada
kasus ibu nifas dengan preeklampsia berat diperoleh melalui pemeriksaan
umum dan fisik pasien.
c. A = Assesment
Menggambarkan pendokumentasian hasil analisa dan interpretasi data
subyektif dan obyektif dalam suatu identifikasi dan masalah kebidanan
serta kebutuhan. Sebagai langkah 2 Varney.
Diagnosa kebidanan yang dapat ditegakkan berdasakan data subyektif dan
objektif adalah Ny. S umur 36 tahun P3A0, post partum dengan pre
eklampsia berat. Masalah yang dapat terjadi pada ibu nifas dengan pre
eklampsia berat adalah ibu takut dan cemas dengan keadaannya.
d. P =Plan
Penatalaksanaan, mencatat seluruh perencanaan dan penatalaksanaan
yang sudah dilakukan seperti tindakan antisipatif, tindakan segera,
tindakan secara komprehensif, penyuluhan, dukungan, kolaborasi,
Beberapa hal yang perlu direncanakan, dilaksanakan, dan dievaluasi dalam
kasus ibu nifas dengan pre eklampsia berat antara lain seperti observasi
tanda-tanda vital, ukur keseimbangan cairan, perawatan luka bekas
perineum, pemberian antikonvulsan, pemberian antihipertensi, pantau
pengeluaran urin dan proteinuria (Saifuddin, 2009). Kemudian setelah
dilakukan penatalaksanaan tindakan sesuai rencana diharapkan pasien