BAB II
TINJAUAN PUSTAKA
2.1 Definisi
Suspek glaukoma diartikan sebagai suatu keadaan pada orang
dewasa yang mempunyai minimal 1 dari tanda-tanda berikut ini pada
mata:
• Defek nerve fiber layer atau nervus optikus diduga sebagai
glaukoma (pembesaran cup/disc ratio, rasio cup/disc asimetris,
penggaungan atau penyempitan neural retinal rim, perdarahan
diskus, atau abnormalitas lokal atau difus pada RNFL).
• Kelainan lapang pandangan sesuai dengan glaukoma.
• Peningkatan TIO ≥ 21 mmHg. (American Academy of
Ophthalmology, 2009-2010)
2.2 Patogenesis
Terdapat tiga faktor penting yang menentukan tekanan bola mata,
yaitu :
1. Jumlah produksi akuos oleh badan siliar.
2. Tahanan aliran akuos humor yang melalui sistem trabekular
meshwork-kanalis Schlem.
3.
Tekanan bola mata yang umum dianggap normal adalah 10-21
mmHg. Pada banyak kasus peningkatan tekanan bola mata dapat
disebabkan oleh peningkatan resistensi aliran akuos humor. Beberapa
faktor resiko dapat menyertai perkembangan suatu glaukoma termasuk
riwayat keluarga, umur, jenis kelamin, ras, genetik, variasi diurnal,
olahraga, obat-obatan.
Proses kerusakan papil saraf optik (cupping) akibat tekanan intra
okuli yang tinggi atau gangguan vaskular ini akan bertambah luas seiring
dengan terus berlangsungnya kerusakan jaringan sehingga skotoma pada
lapang pandangan makin bertambah luas. Pada akhirnya terjadi
penyempitan lapang pandangan dari yang ringan sampai berat. (American
Academy of Ophthalmology, 2009-2010).
Glaukomatous optik neuropati adalah tanda dari semua bentuk
glaukoma. Cupping glaukomatous awal terdiri dari hilangnya akson-akson,
pembuluh darah, dan sel glia. Perkembangan glaukomatous optik
neuropati merupakan hasil dari berbagai variasi faktor, baik intrinsik
maupun ekstrinsik. Kenaikan TIO memegang peranan utama terhadap
perkembangan glaukomatous optik neuropati.
Terdapat 2 hipotesa yang menjelaskan perkembangan
glaukomatous optik neuropati, teori mekanik dan iskemik. Teori mekanik
menekankan pentingnya kompresi langsung serat-serat akson dan
struktur pendukung nervus optikus anterior, dengan distorsi lempeng
kematian sel ganglion retina (RGCs). Teori iskemik fokus pada
perkembangan potensial iskemik intraneural akibat penurunan perfusi
nervus optikus. Penurunan perfusi ini bisa akibat dari penekanan TIO
pada pembuluh darah yang menutrisi nervus atau proses intrinsik pada
nervus optikus. Gangguan autoregulasi pembuluh darah mugkin
menurunkan perfusi dan mengakibatkan gangguan saraf. Pembuluh darah
nervus optik secara normal meningkat atau menurunkan tekanannya
untuk memelihara aliran darah konstan, tidak tergantung TIO dan variasi
tekanan darah..
Temuan tersering mengarahkan diagnosis ke OHT. Perkiraan
prevalensi OHT cukup bervariasi, namun dipercaya sebanyak 8 kali
hipertensi okuli pasti berkembang menjadi POAG. Dari analisis penelitian,
individu dengan IOP yang tinggi untuk periode waktu tertentu
menunjukkan bahwa semakin tinggi nilai IOP, semakin besar pula resiko
berkembang menjadi glaukoma.
Sangat sulit untuk mendiagnosis antara OHT dengan POAG pada
tahap dini. Klinisi harus melihat secara hati-hati tanda-tanda kerusakan
dini pada saraf optikus seperti focal notching, asymmetry of cupping,
splinter disc hemorrhage, nerve fiber layer dropout. Atau kerusakan
lapang pandangan yang ringan. Jika tanda-tanda kerusakan saraf optik
ditemukan, diagnosis POAG dini harus dipertimbangkan dan pengobatan
dimulai. (Kanski JJ, Mcalister, Salmon JF, 1996), (American Academy of
Klinisi harus mempertimbangkan semua data yang tersedia dalam
menilai risiko pasien untuk berkembang menjadi suatu glaukoma dan
memutuskan kapan untuk mengobati peningkatan IOP. Faktor – faktor
resiko berikut harus dipertimbangkan:
• Level dari IOP
• CCT (Corneal Central Thickness)
• cup-disc ratio
• Riwayat keluarga menderita glaukoma • Ras, khususnya ras kulit hitam
• Usia lebih dari 50 tahun
• Keterkaitan dengan penyakit sitemik (Diabetes Mellitus, Hipertensi,
dan penyakit kardiovaskular). (American Academy of
Ophtahlmology, 2009-2010)
2.3 Pemeriksaan
2.3.1 Anamnesis
Anamnesis sangat penting dalam evaluasi tanda hipertensi okuli
untuk mendeteksi glaukoma atau penyakit mata yang lain yang secara
sekunder menyebabkan peninggian TIO. Hal-hal yang harus diperhatikan
adalah :
1. Riwayat penyakit mata terdahulu : riwayat sakit pada mata atau
mata merah, halo yang berwarna-warni, sakit kepala, penyakit mata
pembuluh darah, riwayat operasi mata sebelumnya (fotokoagulasi
atau prosedur refractif), atau trauma pada mata atau kepala.
2. Riwayat pengobatan terdahulu : Tindakan bedah atau penyakit
vaskuler sistemik.
3. Riwayat obat-obatan, termasuk obat-obat antihipertensi (yang
mana secara langsung menyebabkan fluktuasi TIO) atau
kortikosteroid topikal/sistemik.
4. Faktor resiko untuk neuropati optik akibat glaukoma. Faktor resiko
yang juga memungkinkan yaitu : penyakit kardiovaskular sistemik,
diabetes melitus, migrain, sakit kepala, hipertensi, dan
vasospasme. (American Academy of Ophthalmology, 2009-2010),
(Vaughan D, Riordan Eva P, 1995)
2.3.2 Pemeriksaan Fisik
1. Visual acuity : bandingkan visual acuity sekarang dengan visual
acuity yang diketahui sebelumnya (jika berkurang, singkirkan
POAG atau penyebab penyebab sekunder kehilangan penglihatan,
seperti juga katarak, age-related macular degeneration, ocular
surface disorders (misalnya dry eye), atau efek merugikan yang
timbul dari pengobatan topikal (terutama jika menggunakan
miotics).
2. Pupil : ada/tidaknya defek afferen dari pupil (Marcus-Gunn).
a. Cornea : lihat tanda-tanda oedema microcystic (ditemukan
hanya dengan peninggian TIO yang tiba-tiba), keratic
precipitates, pigmen di endothelium (Krukenberg spindle),
dan kelainan kongenital.
b. Bilik mata depan : periksa apakah ada cell atau flare,
uveitis, hyphema, dan sudut tertutup.
c. Iris : defek transiluminasi, atrophy iris, synechiae, rubeosis,
ectropion uveae, iris bombe, perbedaan dalam pewarnaan
iris bilateral (misalnya Fuchs heterochromic iridocyclitis)
atau pseudoexfoliation (PXF ) mungkin diobservasi.
d. Lensa : periksa apakah ada perkembangan katarak
(misalnya phacomorphic glaucoma, PXF, phacolytic
glaucoma dengan katarak Morgagni).
e. Saraf optik/Lapisan serabut saraf : pemeriksaan
stereoskopik untuk buktikan tidak adanya kerusakan
glaukomatous termasuk ratio cup-todisc pada bidang
horizontal dan vertical, penampakan dari disc, pembesaran
cup yang progresif, bukti kerusakan lapisan serabut saraf
dengan filter red-free, notching atau penipisan dari disc rim
(terutama pada pole superior atau inferior), pallor, timbul
perdarahan (biasanya daerah inferotemporal), tidak
simetrisnya disc, atrophy parapapillary atau abnormalitas
f. Fundus : abnormalitas lain yang biasa dianggap sebagai
defek lapang pandangan nonglaukomatous atau
kehilangan penglihatan termasuk disc drusen, optic pits,
penyakit retina, perdarahan vitreous, atau retinopathy
proliferative.(American Academy of Ophthalmology,
2009-2011), (Kanski JJ, Mcalister, Salmon JF, 1996)
2.3.3 Tonometri
• TIO bervariasi dari jam ke jam pada setiap individu. Ritme circadian
dari TIO biasanya menyebabkan sebagian besar kenaikan di pagi
hari. TIO juga meningkat pada posisi tidur telentang.
• Catat pengukuran pada kedua mata. Metode yang digunakan
tonometer applanasi Goldmann merupakan kriteria standard
• Ulangi pembacaan tonometri
• Ulangi pengukuran sekurangnya 2-3 waktu pemeriksaan sebelum
memutuskan rencana therapy. Ambil pengukuran pada pagi hari
dan malam hari untuk memastikan variasi diurnal, jika
memungkinkan.(Pavan Debora Langston, 2008)
2.3.4 Gonioskopi
Gonioskopi harus dilakukan untuk menyingkirkan sudut tertutup
atau penyebab sekunder peninggian TIO, seperti penyempitan sudut,
Berdasarkan Shaffer, penilaian sudut terbagi atas:
Grade 4 : Sudut antara iris dan permukaan trabekular meshwork 45º
Grade 3 : Sudut antara iris dan permukaan trabekular meshwork >20º
tetapi <45º
Grade 2 : Sudut antara iris dan permukaan trabekular meshwork 20º
Grade 1 : Sudut antara iris dan permukaan trabekular meshwork 10º
kemungkinan sudut tertutup terjadi setiap waktu
Slit : Sudut antara iris dan permukaan trabekular meshwork 10º
kemungkinan sudut tertutup terjadi setiap waktu
Grade 0 : Sudut antara iris dan permukaan trabekular meshwork sudut
tertutup. (American Academy of Ophthalmology, 2009-2010).
2.3.5 Evaluasi Klinis Nervus Optikus
Nervus optikus mengandung jaringan neuroglial, matriks
ekstraseluler serta pembuluh darah. Nervus optik manusia mengandung
kira-kira 1,2-1,5 juta akson dari sel ganglion retina (retinal ganglion
cells/RGCs). Papil nervus optikus atau diskus optikus dibagi atas 4 lapisan
yaitu : lapisan nerve fiber, prelaminar, laminar dan retrolaminar. Lapisan
paling luar atau lapisan nerve fiber dapat dilihat langsung dengan
ophthalmoskop. Lapisan ini diperdarahi oleh arteri retina sentral. Lapisan
kedua atau prelaminar region secara klinis dapat dievaluasi adalah area
sentral papil optik. Daerah ini diperdarahi oleh arteri siliaris posterior. Pada
ophthalmoskop indirek atau slit lamp yang menggunakan posterior pole
lens.
Kepala nervus optikus atau diskus optik, biasanya bulat atau sedikit
oval dan mempunyai suatu cup sentral. Jaringan di antara cup dan pinggir
diskus disebut neural rim atau neuroretinal rim. Pada orang normal, rim ini
mempunyai kedalaman yang retalif seragam dan warna yang bervariasi
dari orange sampai merah muda. Ukuran cup fisiologis secara
perkembangannya ditetapkan dan bergantung ukuran diskus. Ukuran cup
dapat sedikit meningkat sesuai umur. Orang kulit hitam yang bukan
glaukoma rata-rata mempunyai diskus yang lebih lebar dan cup-disc
ratio/CDR lebih besar dibanding kulit putih. Rata-rata orang myopia
mempunyai mata dan disk rasio yang lebih besar dibanding emetropia dan
hiperopia. CDR saja tidak adekuat menentukan bahwa diskus optik
mengalami kerusakan glaukomatous. (American Academy of
Ophthalmology, 2009-2010)
Penting untuk menbandingkan mata yang satu dengan sebelahnya
karena asimetri diskus tidak biasa pada orang normal. CDR vertikal
secara normal antara 0,1-0,4, walaupun sekitar 5% individu normal
mempunyai rasio CDR yang lebih besar dari 0,6. Asimetri CDR lebih dari
0,2 terdapat pada kurang dari 1% orang normal.
Membedakan cup normal dari cup glaukomatous adalah sulit.
Perubahan awal dari glaukomatous optik neuropati adalah sangat halus
• Pembesaran umum cup
• Pembesaran cup secara fokal • Splinter haemorrhage
• Hilangnya nerve fiber layer
• Menipisnya neuroretinal rim • Pembuluh darah menyilang
• Perbedaan cup yang asimetris antara kedua mata. • Atrofi peripapil
Perubahan lain yang ditemukan pada glaukoma di klinik adalah
adanya penyempitan lapang pandangan dengan pemeriksaan perimetri.
Kerusakan serabut saraf oleh proses glaukoma akan menunjukkan bentuk
atau gambaran yang khas pada pemeriksaan perimetri, dapat berupa :
• Depresi umum • Paracentral scotoma
• Arcuarta atau Bjerrum scotoma • Nasal step
• Defek altitudinal
• Temporal wedge.(Pavan D-Langston, 2008), (American Academy
of Ophthalmology)
2.3.6 Pemeriksaan Lapang Pandangan
• Lakukan test threshold automatis ( misalnya Humprey 24-2 )
glaukomatous. Jika tidak tersedia test automatis, perimetri
Goldmann dapat juga dilakukan.
• Ingat hal-hal berikut dalam menganalisa lapang pandangan :
1. Hasil pemeriksaan harus diperhitungkan bahwa defek lapang
pandangan tidak kelihatan sampai lebih dari 40% kehilangan
lapisan serabut saraf muncul.
2. Catat ukuran pupil pada setiap bagian pemeriksaan,
konstriksi dapat mengurangi sensitivitas retina dan dapat
menyerupai kehilangan lapang pandangan yang
progresif.,(Vaughan D, 1995, American Academy of
Ophthalmology, 2009-2010)
2.4 Penatalaksanaan
Tidak ada pernyataan yang jelas mengenai apakah peninggian
tekanan intra okuli harus diobati tanpa adanya tanda-tanda kerusakan
awal. Resiko kerusakan meningkat seiring dengan peninggian tekanan
intra okuli. Menurut Ocular Hypertension Study, tidak ada bukti yang jelas
apabila tekanan yang meninggi diturunkan, dapat menghambat atau
mencegah terjadinya glaukoma. Sebagian besar ahli mata memulai
pengobatan jika tekanan intra okuli secara konsisten lebih tinggi daripada
30 mmHg disebabkan oleh resiko tinggi terjadinya kerusakan optic disc.
Tetapi sekarang ini sebagian ahli mengobati semua kasus peninggian
tekanan intra okuli yang lebih tinggi dari 21 mmHg dengan obat-obatan
tanpa pengobatan karena kebanyakan pasien hipertensi okuli beresiko
rendah terhadap kehilangan penglihatan (hanya lebih kurang 1%).
Beberapa ahli menyeleksi dan mengobati individu yang beresiko
besar menderita glukoma. Meskipun telah disebutkan sebelumnya bahwa
kerusakan serabut saraf diatas 40% dapat timbul sebelum adanya defek
lapang pandangan, jangan melakukan therapy hanya berdasarkan
pemeriksaan lapang pandangan saja. Tujuan pengobatan adalah
menurunkan tekanan sebelum terjadinya kehilangan penglihatan akibat
glaukoma.
Beberapa pertanyaan harus diajukan ketika mempertimbangkan
pengobatan :
1. Apakah kenaikan tekanan tersebut signifikan?
2. Apakah pasien akan kehilangan penglihatan jika tidak diterapi?
3. Apakah pengobatan memperburuk resiko efek yang timbul akibat
pengobatan? (Vaughan D, 1995), (Debora P-Langston, 2008)
Untuk alasan tersebut, di bawah ini adalah penuntun penatalaksanaan
menurut resiko terjadinya kerusakan akibat glaucoma:
1. Faktor-faktor Resiko Tinggi
a) Defek lapisan serabut saraf retina.
b) Perubahan-perubahan parapapillary.
c) TIO > 30 mmHg.
Apabila mengobati pasien dengan faktor-faktor resiko tinggi,
penurunan tekanan intra okuli sampai 20%. Untuk kelompok ini,obati
pasien dan kontrol 1 bulan kemudian untuk melihat apakah pengobatan
efektif dan tidak ada efek yang merugikan. Jika tujuan pengobatan
terpenuhi, follow-up setiap 3-4 bulan.
2. Faktor-faktor Resiko Sedang
a. Tekanan intra okuli 24-29 mmHg tanpa defek lapisan
serabut saraf.
b. Riwayat keluarga dengan glaukoma sudut terbuka primer.
c. Myopia tinggi.
d. cup-disc vertical ratio > 0,7.
Follow-up pemeriksaan secara lengkap dalam waktu 2-3 minggu
untuk cek ulang tekanan. Jika tekanan intra okuli masih tetap 3 mmHg
diatas batas, teruskan follow-up pemeriksaan setiap 3-4 minggu dengan
pemeriksaan lapang pandangan dan evaluasi saraf optik setidaknya sekali
setahun. (Vaughan D, 1995), (Debora P-Langston, 2008)
3. Faktor-faktor Resiko Rendah
Tekanan intra okuli 22-23 mmHg. Lakukan follow-up pemeriksaan
2-3 bulan kemudian untuk cek ulang tekanan pada waktu yang berbeda
dalam sehari ( misalnya jam 8 pagi, jam 11 pagi, jam 1 siang, jam 4 sore ).
(Vaughan D, 1995), (Debora P-Langston, 2008)
Penatalaksanaan terhadap pasien yang mendapat terapi obat anti
glaukoma :
2. Pilih obat terhadap individu :
- Quality of life
- Biaya
- Efek samping (Gondhowiharjo, TD, Simanjuntak GWS, 2006)
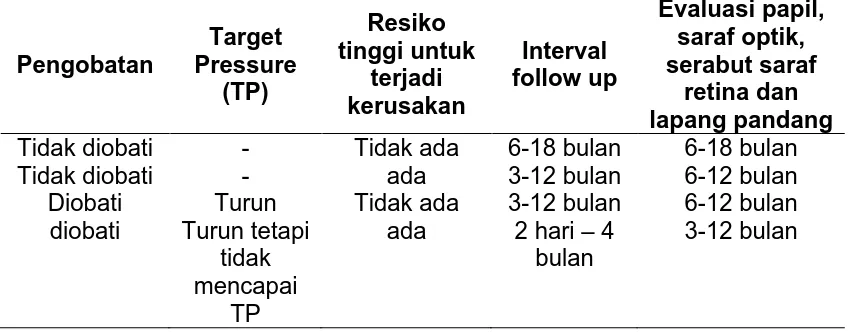
Tabel 2.1 Guideline untuk Follow up Suspek Glaukoma (Gondhowiharjo, TD, Simanjuntak GWS, 2006)
Pengobatan
diobati Turun tetapi tidak
Obat-obatan yang ideal untuk terapi hipertensi okuli harus memiliki
syarat syarat sebagai berikut :
• Sangat efektif dalam menurunkan tekanan intra okuli.
• Tidak ada efek yang merugikan atau eksaserbasi sistemik dari
penyakit.
• Tidak mahal untuk dosis 1 kali sehari.
Sekali pengobatan dimulai, lakukan follow-up yang ketat untuk
menangani efek samping dari obat-obatan. Lakukan follow-up pertama 3-4
Pertimbangkan therapy 1 mata ketika memulai pemberian obat-obatan,
karena tekanan intra okuli mata yang satu lagi dapat digunakan sebagai
kontrol untuk mengukur efek dari pengobatan. Perbedaan lebih dari 4
mmHg antara 2 mata setelah pengobatan menunjukkan adanya efek
klinis. Kategori obat-obatan :
1. Carbonic Anhydrase Inhibitors (CAIs )
Dengan memperlambat pembentukan ion-ion bicarbonate kemudian
mengurangi transport sodium dan cairan, dapat menghambat carbonic
anhydrase (CA) di processus ciliaris mata. Efek ini menurunkan sekresi
aqueous humor sehingga menurunkan tekanan intra okuli. Contoh :
Dorzolamide, Brinzolamide, Acetazolamide, Methazolamide.
2. Kombinasi beta blockers dan carbonic anhydrase inhibitors.
Mekanisme kerja anti hipertensive beta adrenergics blockers pada
mata masih belum jelas, tetapi dapat mengurangi produksi aqueous
humor. Contoh : Timolol/Dorzolamide (Cosopt ).
3. Adrenergics agonists.
Dalam kelompok ini alpha2-selective agonists lebih sering digunakan
untuk pengobatan hipertensi okuli. Alpha2-adrenergics agonists
bekerja dengan menurunkan produksi aqueous humor. Contoh :
Brimonidine.
4. Prostaglandin analog.
Golongan obat terbaru yang bekerja meningkatkan outflow
5. Obat-obatan terbaru yang diakui.
Unoprostone (Rescula), Bimatoprost (Lumigan), dan Travoprost
(Travatan) adalah contoh obat-obat terbaru yang diakui serupa dengan
prostaglandin yang dapat menurunkan tekanan intra okuli.
Unoprostone menunjukkan penurunan tekanan sekitar 10-15% dan
dapat bekerja sebagian melalui saluran-saluran outflowl. Bimatoprost
dapat menurunkan tekanan lebih besar tapi dapat menyebabkan
hiperemis konjungtiva. Begitu juga dengan Travaprost.
6. Beta-adrenergic blockers.
Menurunkan produksi aqueous, mungkin dengan memblok reseptor
beta adrenergic muncul di badan siliar. Sayangnya obat-obatan
non-selective pada kelompok ini juga berinteraksi dengan beta reseptor di
jantung dan paru-paru sehingga dapat menimbulkan efek-efek yang
merugikan. Contoh : Betaxolol 0,25%, Carteolol 1%, Timolol 0,25% &
0,5%, Levobunolol 0,25% & 0,5%, Metipranolol 0,3%.(Vaughan D,
1995), (Debora P-Langston, 2008), (American Academy of
Ophthalmology, 2009-2010).
2.6 Tindakan Operasi
• Secara umum, jika kontrol tidak dapat dicapai dengan 1-2 kali
pengobatan pertimbangkan diagnosa hipertensi okuli dengan
kemungkinan glaukoma sudut terbuka primer tahap awal.
• Laser trabeculoplasty jarang diindikasikan untuk mengobati pasien
persentase penurunan TIO setelah SLT secara signifikan lebih
besar di mata dengan kornea tipis (CCT <555 µm), menunjukkan
pasien dengan kornea tipis memiliki kontrol TIO yang lebih baik
setelah SLT. (Wills Eye Manual, 2004), (Gondowirdjo,TD,