MANAJEMEN OSTEOPOROSIS PADA LANSIA
Bistok Sihombing, Guntur Ginting
Divisi Geriatri – Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Sumatera Utara – RSUP H. Adam Malik
Pendahuluan
Osteoporosis berasal dari kata osteo (tulang) dan porous (berlubang-lubang/keropos). Osteoporosis merupakan suatu penyakit tulang sistemik yang kronik dan progresif dengan karakteristik menurunnya massa tulang, kerusakan mikroarsitektur, kerapuhan tulang yang selanjutnya meningkatkan resiko terjadinya fraktur.1 Definisi operasional osteoporosis menurut
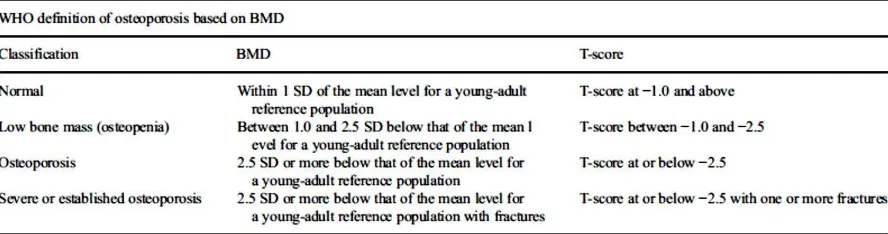
World Health Organization (WHO) adalah nilai kepadatan tulang dibawah 2,5 SD (standar deviasi) dari rerata orang dewasa yang sehat dengan jenis kelamin yang sama (nilai T-score < -2,5). Namun pada wanita paska menopause, nilai T < -1 telah dimasukkan dalam kategori densitas tulang rendah (osteopenia) dan dimasukkan dalam kelompok berisiko tinggi osteoporosis .2
Diperkirakan, osteoporosis menghabiskan biaya sekitar 3,9 milyar dolar per tahun di Kanada. Biaya ini mencakup penanganan kondisi akut, rehabilitasi, perawatan jangka panjang, biaya obat-obatan, hilangnya produktivitas, dan lain sebagainya. Kini osteoporosis tidak lagi dianggap hanya sekeda persoalan mengobati nilai massa kepadatan tulang saja, namun lebih kepada mencegah fraktur akibat kerapuhan tulang, mencegah sekuele jangka menengah dan jangka panjang. Telah diketahui saat ini bahwa selain dari persoalan nyeri, morbiditas, biaya akibat fraktur dan fragilitas, djumpai pula peningkatan risiko mortalitas akibat fraktur tersebut (infeksi paru, keganasan), dan saat ini terdapat terapi antiresorptif yang terbukti dapat mengurangi risiko ini.3,4,5,6,7
Pada tahun 2007, Basette dkk. melaporkan 81% fraktur yang dialami oleh wanita usia lebih dari 50 tahun merupakan fraktur fragilitas, dimana 79% di antaranya tidak pernah mendapatkan pengobatan ataupun skrining terhadap osteoporosis. Setiap fraktur yang terjadi terbukti meningkatkan risiko fraktur berikutnya sebesar 9,5 kali lipat. Kaitan yang paling kuat ditemukan pada hubungan kejadian fraktur vertebra sebelum, dan fraktur berikutnya, dimana risiko semakin meningkat sejalan dengan jumlah fraktur vertebra yang terjadi.8,9
Epidemiologi
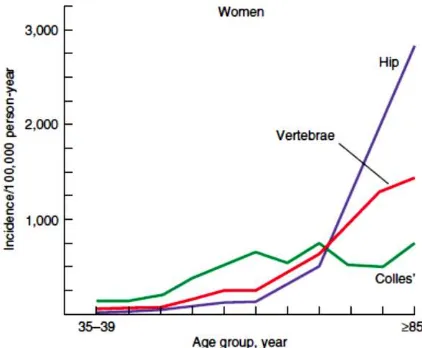
(NHANES), prevalensi osteoporosis berdasarkan penurunan densitas tulang pangkal paha sebesar 4% pada wanita usia 50-59 tahun hingga 44% pada usia 80 tahun keatas.13,14 Osteoporosis senilis paling sering dijumpai di usia > 70 tahun, sedangkan osteoporosis sekunder dapat dijumpai pada usia berapa saja. Frekuensi osteoporosis paska menopause paling sering dijumpai pada usia 50-70 tahun. Kondisi osteoporosis biasanya tidak disadari secara klinis oleh pasien hingga terjadinya fraktur.10 Fraktur pergelangan tangan (Colles fracture) paling sering terjadi di usia 50-69 tahun, sedangkan fraktur hip lebih sering dijumpai pada usia > 70 tahun (Gambar 1).2 Risiko osteopororis diketahui lebih tinggi pada wanita kulit putih (khususnya Eropa Utara) dan Asia. Pada abad selanjutnya, diperkirakan 50% fraktur hip akan terjadi di Asia.10 Wanita diketahui memiliki risiko terkena osteoporosis lebih tinggi secara signifikan dibanding pria. Setengah (50%) dari wanita paska menopause akan mengalami fraktur akibat osteoporosis selama sepanjang sisa hidupnya. 25% dari angka tersebut akan mengalami deformitas vertebra, dan 15% akan mengalami fraktur hip.10 Sementara itu pada pria >50 tahun, 21% nya akan mengalami fraktur terkait osteoporosis. Laki-laki memiliki prevalensi yang lebih tinggi terhadap kejadian osteoporosis sekunder, dimana 45-60% dari jumlah tersebut adalah akibat hipogonadisme, alkoholisme, ataupun kelebihan glukortikoid. Hanya 35-40% kejadian osteoporosis pada pria merupakan kasus primer. Secara umum perbandingan kejadian osteoporosis pada wanita dan pria adalah 4:1.10
Gambar 1 Epidemiologi fraktur vertebra, femur proksimal (hip fracture) dan metafisis distal radius/pergelangan tangan (colles fracture).2
Klasifikasi
termasuk dalam osteoporosis primer adalah osteoporosis juvenile dan osteoporosis idiopatik. Osteoporosis kemudian dapat dibagi lagi menjadi osteoporosis paska-menopause (osteoporosis tipe I) dan osteoporosis terkait usia atau osteoporosis senilis (osteoporosis tipe II). Karakteristik dari osteoporosis senilis ini antara lain : (1) dapat terjadi pada wanita dan pria dimana BMD (bone mass density) menurun secara gradual terhadap pertambahan usia ; (2) Hilangnya jaringan tulang terkait penuaan ; (3) Fraktur yang terjadi biasanya berlokasi di korteks dan trabekular tulang ; (4) Fraktur yang terjadi biasanya melibatkan tulang belakang (vertebra), pergelangan tangan (colles) dan tulang pangkal paha/pinggul (hip).10 Penyebab osteoporosis sekunder dapat dilihat dari tabel 1.
Tabel 1 Berbagai kondisi, penyakit dan obat-obatan yang berperan pada osteoporosis dan fraktur 1 Berbagai kondisi, penyakit dan obat-obatan yang berperan pada osteoporosis dan fraktur Faktor gaya hidup
Me kes’ steely hair sy dro e
Osteogenesis imperfekta Rw. orang tua dengan fraktur hip Porfiria
Diabetes melitus tipe 1 dan 2
Sindroma Cushing
Reumatoid artritis Penyakit reumatik dan autoimun
Amiloidosis atau yang ekuivalen selama > 3 bulan) Gonadotropin-releasing hormone
sedangkan putusnya trabekula pada wanita disebabkan karena peningkatan resorpsi yang berlebihan akibat penurunan kadar estrogen yang drastis pada waktu menopause.15
Dengan bertambahnya usia, kadar testosteron pada laki-laki akan menurun sedangkan kadar
sex hormone binding globulin (SHBG) akan meningkat. Peningkatan SHBG akan akan meningkatkan pengikatan estrogen dan testosteron membentuk kompleks yang inaktif. Laki-laki yang menderita kanker prostat dan diterapi dengan antagonis androgen atau agonis gonadotropin juga akan mengalami kehilangan massa tulang dan peningkatan risiko fraktur. Penurunan hormon pertumbuhan (GH) dan IGF-1 juga berperan terhadap peningkatan resorpsi tulang. Tetapi penurunan kadar androgen adrenal (DHEA dan DHEA-S) ternyata menunjukkan hasil yang kontroversial terhadap penurunan massa tulang pada orang tua.15
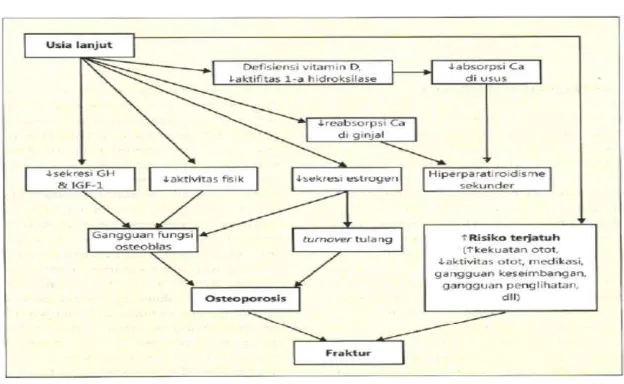
Faktor lain yang juga ikut berperan dalam terhadap kehilangan massa tulang pada orang tua adalah faktor genetik dan lingkungan (merokok, alkohol, obat-obatan, imobilisasi lama). Dengan bertambahnya umur, remodeling endokortikal dan intrakortikal akan meningkat, sehingga kehilangan tulang terutama terjadi pada tulang kortikal dan meningkatkan risiko fraktur tulang kortikal, misalnya pada femur proksimal. Total permukaan tulang untuk remodeling tidak berubah dengan bertambahnya umur, hanya saja berpindah dari tulang trabekular ke tulang kortikal. Pada laki-laki usia tua, peningkatan resorpsi endokortikal tulang panjang akan diikuti peningkatan formasi periosteal, sehingga diameter tulang panjang akan meningkat dan menurunkan risiko fraktur pada laki-laki usia tua (gambar 2).15
Gambar 2 Patogenesis osteporosis senilis (osteoporosis tipe II) dan fraktur
Risiko fraktur yang juga harus diperhatikan adalah risiko jatuh yang lebih tinggi pada lansia. Hal ini berhubungan dengan kekuatan otot, gangguan keseimbangan dan stabilitas postural, gangguan penglihatan, lantai licin atau tidak rata, dan lain sebagainya (tabel 2), pada umumnya risiko jatuh pada lansia tidak disebabkan oleh penyebab tunggal.15
Penilaian risiko jatuh a
Riwayat jatuh sebelumnya (mis, jumlah dan keadaan sekitar saat jatuh)
Riwayat penggunaan obat-obatan : hentikan obat-obat psikoaktif yang tidak tepat/tidak perlu termasuk antipsikotik, ansiolitik, hipnotik, antidepresan, relaksan otot, antikolinergik, narkotik, serta obat-obatan seperti diuretik dan beberapa antihipertensi yang diketahui dapat menyebabkan hipotensi postural
Catat konsumsi alkohol
Catat kondisi medis akut dan kronik
Catat tanda vital ortostatik (tekanan darah dan pols) Tes ketajaman penglihatan
Evaluasi cara berjalan, keseimbangan, dan kekuatan fisik (mis, Get Up and Go Test) b Status kognitif (mis, Mini-Mental State Exam)
Evaluasi keamanan personal dan rumah
a Evaluasi yang direkomendasikan untuk pasien dengan riwayat jatuh sebanyak dua kali atau lebih, atau riwayat jatuh satu kali dengan cedera dan setahun terakhir.
bGet Up and Go Test : pasien diminta untuk berdiri dari posisi duduk tanpa menggunakan tangan, berjalan 10 kaki, berputar, berjalan kembali ke kursi, lalu duduk kembali. Pasien yang memerlukan 30 detik untuk menyelesaikan tes ini berisiko tinggi untuk mengalami jatuh.
Penapisan Terhadap Osteoporosis
Prevalensi osteoporosis sebenarnya tinggi pada lansia, namun kebanyakan tidak menyadarinya. Berdasarkan data dari NHANES dari tahun 1988 hingga 1994, hanya 1,3% laki-laki usia 75-84 tahun dan 1,6% laki-laki usia >85 tahun, serta 12,1% perempuan usia 75-84 tahun dan 9,7% perempuan usia > 85 tahun yang melaporkan bahwa yang dirinya penderita osteoporosis, sementara kerita diperiksa, sesungguhnya prevalensinya secara berurutan mencapai 6,4% dan 13,7% untuk laki-laki (75-84 tahun dan >85 tahun), 32,5% dan 50,5% untuk perempuan (75-84 tahun dan >85 tahun). Pemeriksaan Bone mass density (BMD) dengan menggunakan central dual-energy x-ray absorptiometry (DXA) merupakan standar emas untuk mendiagnosis osteoporosis. BMD merupakan pemeriksaan dengan biaya yang paling efektif terhadap lansia yang berisiko tinggi menderita osteoporosis serta dapat mempengaruhi keputusan untuk memulai terapi farmakologi.19,20,21,22 Dalam laporan yang disampaikan oleh theUS Preventive Services Task Force, untuk dapat mencegah satu kasus fraktur tulang belakang dan tulang pangkal paha, diperkirakan hanya diperlukan penapisan terhadap 75 dan 143 orang perempuan berusia 70-79 tahun (selanjutnya diterapi jika perlu). Hal ini cukup kontras jika dibandingkan dengan kelompok usia 60-64 tahun yang harus melakukan penapisan terhadap 458 dan 1856 orang untuk mencegah satu kasus serupa. Dalam laporan ini disampaikan pula bahwa efektivitas biaya akan semakin meningkat sejalan dengan pertambahan usia terhadap upaya skrining densitas tulang secara menyeluruh yang dilakukan pada wanita usia > 65 tahun.21,23
rutin dilakukan pada populasi ini baik pria ataupun wanita.7 Namun the United States Preventive
Services Task Force and the United Kingdom—National Osteoporosis Guideline Group
merekomendasikan pemeriksaan kepadatan tulang dapat dilakukan secara rutin pada wanita usia > 65 tahun dan pria > 70 tahun.24,25
Tabel 3 Faktor risiko osteoporosis menurut The National Osteoporosis Foundation (NOF) 1 Faktor risiko yang tidak dapat diubah Faktor risiko yang dapat diubah Riwayat fraktur yang terjadi di usia dewasa
Riwayat fraktur pada saudara sekandung (1st-degree relative)
Ras kulit putih Usia lanjut Wanita Demensia
Tingkat kesehatan yang buruk / kerapuhan (fragilitas)
Riwayat merokok
Berat badan rendah (IMT <19 kg/m2) Defisiensi estrogen
Kurang asupan kalsium Alkoholisme (>3 unit per hari)
Gangguan penglihatan meski upaya koresi sudah adekuat Riwayat jatuh berulang
Kurangnya aktifitas fisik Kelemahan (Frailty)
Pemeriksaan Klinis
Osteoporosis dapat terjadi pada orang yang tidak memiliki/sedikit faktor risiko. Biasanya jika penderita osteoporosis belum mengalami fraktur, maka pasien tidak akan mengalami keluhan apapun, dan klinisi pun sering tidak menduganya. Oleh karena itu, penyakit ini disebut sebagai
pe curi dia -dia yang artinya tidak akan disadari hingga telah terjadi fraktur.10 Oleh karena itu upaya penapisan terhadap populasi dengan populasi berisiko perlu dilakukan, khususnya bagi mereka yang sudah diketahui memiliki kondisi/penyakit yang dapat menjadi etiologi bagi osteoporosis sekunder (tabel 1).10
Anamnesis memegang peranan penting pada populasi geriatri. Tujuannya adalah untuk faktor-faktor ya g e i gkatka risiko kepadata tula g re dah , risiko jatuh (tabel 2), dan akibat dari fraktur. Hal-hal diatas mencakup riwayat jatuh, jumlah jatuh dalam setahun terakhir, gait (gaya berjalan), kesulitan menjaga keseimbangan serta fraktur fragilitas. Faktor-faktor risiko lain yang telah disebutkan di atas juga perlu untuk ditanyakan termasuk obat-obatan seperti glukokortikoid ataupun non-glukokortikoid yang diketahui dapat menginduksi osteoporosis, lalu ditanyakan pula riwayat fraktur akibat trauma minimal, imobilisasi lama, penurunan tinggi badan pada orang tua, kurangnya paparan sinar matahari, asupan kalsium, fosfor dan vitamin D, kurangnya latihan yang teratur yang bersifat weight-bearing.7,26 Kadang-kadang keluhan utama dapat langsung mengarah pada diagnosis osteoporosis ataupun diagnosa banding alinnya, misalnya fraktur kolumna femoris yang mengarah pada osteoporosis, bowing leg pada penyakit riket, atau rasa kebas di sekitar mulut dan ujung jari pada hipokalsemia, dan lain-lain.26
Tinggi badan dan berat badan wajib diukur pada kasus osteoporosis. Demikian pula gaya berjalan, deformitas tulang, range of motion (ROM), ketidaksamaan panjang kaki, nyeri spinal (termasuk nyeri tekan pada vertebra), pemeriksaan neurologi secara menyeluruh, jaringan parut pada leher (bekas operasi tiroid), uji Get-Up-and-Go-Test (menilai kelemahan otot proksimal, gait dan risiko jatuh), skrining fraktur vertebra dengan ditemukannya : (1) berkurangnya tinggi badan >2 cm ; (2) jarak iga ke pelvis <2 jari ; (3) jarak-oksipital ke-diding >5 cm (evidence level A). Lokasi kemungkinan fraktur yang perlu diidentifikasi adalah vertebra, kolumna femur dan pergelangan tangan.7,10,26
Selain itu pemeriksaan fungsi kognitif juga penting dilakukan, karena hal ini terbukti berkaitan terhadap kejadian jatuh dalam rentang setahun. Kondisi hipokalsemia akan ditandai dengan adanya iritasi muskuloskletal yang berupa tetani,biasanya akan didapatkan aduksi jempol tangan, fleksi sendi MCP, dan ekstensi sendi-sendi IP. Pada keadaan laten, akan didapatkan tanda Cvostek dan Trosseau. Pada penderita hiperparatiroidisme primer akan didapatkan band keratoplasty akibat deposisi kalsium fosfat pada tepi limbik kornea. Penderita dengan osteoporosis sering menunjukkan kifosis dorsal atau gibbus (dowager hump), dan penurunan tinggi badan, selain itu juga didapatkan protuberansia abdomen, spasme otot para vertebral dan kulit yang tipis.7,26
Pemeriksaan Penunjang
Laboratorium
Untuk menilai turnover/formasi dan resorpsi tulang dapat diperiksa marker biokimia tulang. Pemeriksaan ini dapat memprediksi risiko fraktur dan memonitoring efektivitas terapi yang diberikan (tabel 4)
Tabel 4 Penanda Biokimia Tulang 10,26
Petanda formasi (turn over) – Produk Osteoblas Petanda Resorpsi – Produk Osteoklas Serum Bone-spesific alkaline phosphatase (BSAP)*
Osteocalcin (OC)*
Carboxyterminal propeptide if type I collagen (PICP) Aminoterminal propeptide of type I collagen (PINP)
Aminoterminol tetopeptide of type I collogen (NTx) Corboxyterminol tetopeptide of type I collogen (CTx) Cross-linked C-telopeptide of type I collagen (ICTP) Tartrate-resistant acid phosphatase
Urine Aminoterminol tetopeptide of type I collogen (NTx)*
Corboxyterminol tetopeptide of type I collogen (CTx)*
Hidroksiprolin
Piridinolin bebas dan total (Pyd) Deoksipiridinolin bebas dan total (Dpd) *Paling sering digunakan dalam praktik klinik
Selain pemeriksaan terhadap biokimia tulang perlu pula diperiksa parameter laboratorium lain yang dapat menjadi penyebab sekunder terjadinya osteoporosis jika dijumpai terdapat kelainan-kelainan tersebut secara klinis (tabel 5).
Tabel 5 Pemeriksaan laboratorium yang dianjurkan dalam rangka evaluasi penyebab sekunder osteoporosis pada 27 Pemeriksaan laboratorium Penyebab sekunder
Testosteron dan gonadotropin (pria usia muda) 25-hydroxy vitamin D Serum triptase dan N-metilhistamin urin Kortisol bebas urin & uji hipersekresi adrenal
Penyakit ginjal kronik Penyakit Paget ; Osteomalasia
Hipertiroidisme atau kelebihan suplementasi hormon tiroksin Defisiensi vitamin D ; Malabsorbsi
Pemeriksaan densitas massa tulang (bone mass densitometry, BMD). Densitas massa tulang berhubungan dengan kekuatan tulang dan risiko fraktur. Densitometri tulang merupakan pemeriksaan yang akurat dan tepat untuk menilai densitas massa tulang, sehingga dapat digunakan untuk menilai faktor prognosis, prediksi fraktur dan bahkan diagnosis osteoporosis. Berbagai metode lain yang digunakan untuk menilai densitas massa tulang adalah single-photon absorptiometry (SPA) dan single-energy-X-ray absorptiometry (SPX) lengan bawah dan tumit; dual-photon absorptiometry
(DPA) dan dual-energy-X-ray absorptiometry (DPX) lumbal dan proksimal femur; serta quantitative computed tomography (QCT). Untuk menilai hasil pemeriksaan densitometri tulang, digunakan kriteria kelompok kerja WHO (tabel 6).26 Adapun indikasi pemeriksaan densitometri antara lain :
Wanita usia > 65 tahun dan pria usia > 70 tahun (sebagian berpendapat wanita dan pria >
60 tahun) dengan atau tanpa risiko osteoporosis
Wanita paska-menopause dini, wanita pada masa transisi menopause, serta laki-laki usia
50-69 tahun dengan faktor risiko klinis terjadinya fraktur.
Orang dewasa yang mengalami fraktur setelah usia >50 tahun
Orang dewasa dengan kondisi-kondisi tertentu yang berkaitan dengan rendahnya massa
tulang atau hilangnya struktur tulang (mis, artritis reumatoid), atau sedang dalam pengobatan (mis, steroid dengan dosis harian setara prednison >5 mg selama >3 bulan). 2,7,28
Tabel 6 Definisi osteoporosis berdasarkan BMD menurut WHO
Penatalaksanaan
Penanganan osteoporosi mencakup 2 hal yakni : (1) Manajemen akut fraktur dan (2) penanganan penyakit dasar.2
Penatalaksanaan Fraktur pada Osteoporosis
rehabilitasi intensif, dalam upaya mengembalikan fungsi pasien pada kondisi pra-fraktur. Fraktur pergelangan tangan biasanya memerlukan fiksasi internal ataupun eksternal. Fraktur lainnya (vertebra, iga, pelvis) biasanya ditangani secara suportif tanpa prosedur ortopode spesifik. Nyeri yang muncul karena fraktur ditangani dengan pemberian analgesik OAINS dengan atau tanpa asetaminofen, kadang-kadang ditambah dengan obat golongan narkotik (kodein atau oksikodon). Injeksi perkutaneus semen artifisial (polimetilmetakrilat) ke dalam corpus vertebra (vertebroplasti atau kifoplasti) dapat dengan cepat meredakan nyeri yang hebat secara signifikan akibat fraktur vertebra akut maupun subakut. Tirah baring dalam waktu yang singkat perlu dilakukan untuk mengatasi nyeri, namun secara umum mobilisasi sesegera mungkin perlu dilakukan untuk mencegah fraktur berikutnya yang berkaitan dengan pengeroposan tulang akibat imobilisasi. Penggunaan korset yang lembut dapat digunakan untuk mempercepat mobilisasi. Spasme otot sering terjadi pada fraktur yang menyebabkan kompresi akut, hal ini dapat diatasi dengan pemberian relaksan otot dan terapi panas. Nyeri yang hebat biasanya akan sembuh dalam 6-10 minggu. Jika nyeri hebat berlangsung kronik maka dapat dipikirkan kemungkinan adanya mieloma multipel atau kondisi metastasis tumor. Sumber dari nyeri hebat yang kronik kemungkinan tidak berasal dari tulang, namun sebaliknya lebih disebabkan oleh peregangan abnormal ligamen, otot dan tendon. Fraktur yang terjadi pada osteoporosis khususnya pada vertebra, dapat menyebabkan perubahan bentuk tubuh (fraktur multipel), hal ini akan berdampak pada keseharian pasien, pasien akan kehilangan percaya diri, gangguan keseimbangan, takut terjatuh sehingga cenderung malas keluar rumah, mengalami depresi dan isolasi. Kondisi ini dapat diatasi dengan adanya dukungan dari keluarga dan atau psikoterapi serta obat-obatan anti depresan.2
Penatalaksanaan Penyakit Dasar
Algoritme tatalaksana osteoporosis dapat dilihat pada tabel 7.
Tabel 7 Algoritme tatalaksana osteoporosis 26
Presentasi klinik Pendekatan diagnostik Penatalaksanaan Fraktur karena trauma minimal Diagnosis osteoporosis tegak Edukasi dan pencegahan
Latihan dan rehabilitasi Terapi farmakologi Pembedahan atas indikasi
Dugaan fraktur vertebra (nyeri punggung/pinggang, hiperkifosis, tinggi badan turun)
Radiografi spinal untuk memastikan adanya fraktur vertebra
Edukasi dan pencegahan Latihan dan rehabilitasi Terapi farmakologi Pembedahan atas indikasi
Pasien usia >60 tahun Densitometri T-score < -2,5 tulang
T-score -1 s.d -2,5
T-score > -1 Edukasi dan pencegahan Latihan dan rehabilitasi
Faktor risiko osteoporosis atau fraktur lainnya :
Wanita paska menopause
Berat badan kurang
Asupan kalsium rendah
Aktivitas fisik kurang
Riwayat osteoporosis atau fraktur osteoporotik dalam keluarga
Secara umum, perlu disampaikan edukasi dan program pencegahan terhadap pasien-pasien osteoporosis antara lain :
1. Anjurkan penderita untuk melakukan aktivitas fisik yang teratur untuk memelihara kekuatan, kelenturan dan koordinasi sistem neuromuskular serta kebugaran, sehingga dapat mencegah risiko terjatuh. Berbagai latihan yang dapat dilakukan meliputi berjalan 30-60 menit/hari, bersepeda maupun berenang.
2. Jaga asupan kalsium 1000-1500 mg/hari, baik melalui makanan sehari-hari maupun suplementasi,
3. Hindari merokok dan minum alkohol.
4. Diagnosis dini dan terapi yang tepat terhadap defisiensi testosteron pada laki-laki dan menopause awal pada wanita.
5. Kenali berbagai penyakit dan obat-obatan yang dapat menimbulkan osteoporosis,
6. Hindari mengangkat barang-barang yang berat pada penderita yang sudah pasti osteoporosis
7. Hindari berbagai hal yang dapat menyebabkan penderita terjatuh, misalnya lantai yang licin, obat-obat sedatif dan obat anti hipertensi yang dapat menyebabkan hipotensi ortistatik.
harus diberikan. pada penderita dengan gagal ginjal, suplementasi 1,25(OH).D harus dipertimbangkan.
9. Hindari peningkatan ekskresi kalsium lewat ginjal dengan membatasi asupan Natrium sampai 3 gram/hari untuk meningkatkan reabsorpsi kalsium ditubulus ginjal. Bila ekskresi kalsium urin > 300 mg/hari, berikan diuretik tiazid dosis rendah (HCT 25 mg/hari).
10.Pada penderita yang memerlukan glukokortikoid dosis tinggi dan jangka panjang,
usahakan pemberian glukokortikoid pada dosis serendah mungkin dan sesingkat mungkin,
11.Pada penderita artritis reumatoid dan artritis inflamasi lainnya, sangat penting mengatasi aktivitas penyakitnya, karena hal ini akan mengurangi nyeri dan penurunan densitas massa tulang akibat artritis inflamatif yang aktif.26
Terapi Farmakologi
Bifosfonat, merupakan terapi pilihan utama pada tatalaksana osteoporosis khususnya bagi pasien dengan kontraindikasi terapi hormon, atau pada pasien laki-laki. Bifosfonat memiliki efek penghambat osteoklas. Yang perlu menjadi perhatian adalah bahwa absorbsi bifosfonat sangat buruk, oleh karena itu harus diberikan dalam keadaan perut kosong dengan dibarengi 2 gelas air putih dan setelah itu penderita harus dalam posisi tegak selama 30 menit. Efek samping bifosfonat adalah hipokalsemia dan refluks esofagitis. Jenis-jenis bifosfonat yang tersedia saat ini antara lain : Alendronat (oral; 10 mg/hari atau 70 mg/minggu), Risedronat (oral; 5 mg/hari atau 35 mg/minggu), Ibandronat (oral; 2,5 mg/hari atau 150 mg/bulan) dan zoledronat (merupakan bifosfonat terkuat dengan sediaan intravena, dosis 5 mg setahun sekali dan diberikan perlahan selama 15 menit).26
Raloksifen, merupakan salah satu dari golongan selective estrogen receptor modulators
(SERM). Obat ini disetujui oleh FDA sebagai terapi pencegahan dan pengobatan pada osteoporosis. Mekanisme kerja raloksifen hampir sama dengan estrogen dengan dosis 60 mg/hari. Raloksifen hanya diindikasikan pada wanita paska-menopause < 70 tahun.2,26
Terapi pengganti hormonal. (1) pada wanita paska menopause : estrogen terkonyugasi (0,3125 – 1,25 mg/hari) dikombinasi dengan medroksiprogesteron asetat 2,5-10 mg/hari, setiap hari secara kontiniu. (2) pada wanita pra-menopause : estrogen terkonyugasi diberikan dengan penyesuaian terhadap siklus haid. (3) pada laki-laki : Pada laki-laki yang jelas menderita defisiensi testosteron, dapat dipertimbangkan pemberian testosteron.26
Strontium Ranelat, merupakan obat osteoporosis yang memiliki efek ganda, yaitu meningkatkan kerja osteoblas dan menghambat kerja osteoklas. Akibatnya tulang endosteal terbentuk dan volume trabelar meningkat. Mekanisme kerja strontium ranelat belum jelas benar. Diduga efeknya berhubungan dengan perangsangan Calcium sensing receptor (CaSR) pada permukaan sel-sel tulang. Dosis strontium ranelat adalah 2 gram/hari yang dilarutkan di dalam air sebelum tidur atau 2 jam sebelum makanan atau 2 jam setelah makan. Sama seperti obat osteoporosis lainnya, pemberian obat ini harus dibarengi pemberian kalsium dan vitamin D, tetapi pemberiannya tidak boleh bersamaan dengan strontium ranelat.2,26
Vitamin D, berperan dalam meningkatkan absorbsi kalsium di usus. Lebih dari 90% vitamin D disintesis di dalam tubuh dari prekursornya di bawah kulit oleh paparan sinar ultraviolet. Pada orang tua, kemampuan untuk aktivasi vitamin D di bawah kulit berkurang. Sehingga pada orang tua sering terjadi defisiensi vitamin D. Kadar vitamin D di dalam darah diukur dengan cara mengukur kadar 25-OH vitamin D. Pada penelitian didaptkan suplementasi 500 IU kalsiferol dan 500 mg kalsium per-oral selama 18 bulan ternyata mampu menurunkan fraktur non-spinal sampai 50%. Vitamin D diindikasikan untuk orang tua yang tinggal di panti weda yang kurang terpapar sinar matahari. Tetapi tidak diindikasikan pada populasi Asia yang banyak terpapar sinar matahari.26
Kalsitriol, saat ini tidak diindikasikan sebagai pilihan pertama pengobatan osteoporosis paska-menopause. Kalsitriol diindikasikan bila terdapat hipokalsemia yang tidak menunjukkan perbaikan dengan pemberian kalsium peroral. Kalsitriol juga diindikasikan untuk mencegah hiperparatiroidisme sekunder, baik akibat hipokalsemia maupun akibat gagal ginjal terminal. Dosis kalsitriol untuk pengobatan osteoporosis adalah 0,25 µg, 1-2 kali per hari.26
Kalsium. Asupan kalsium pada penduduk Asia pada umumnya lebih rendah dari kebutuhan kalsium yang direkomendasikan oleh Institue of Medicine, National Academy of Science yaitu sebesar 1200 mg. Kalsium sebagai monoterapi ternyata tidak mencukupi untuk mencegah fraktur pada penderita osteoporosis. Preparat kalsium yang terbaik adalah kalsium karbonat (kalsium elemen 400 mg/gram, dalam bentuk serbuk dosis 2-3 x 500 mg) disusul kalsium fosfat (230 mg/gram), kalsium sitrat (211 mg/gram), kalsium laktat (130 mg/gram) serta kalsium glukonat (90 mg/gram).26
Monitoring Terapi
DAFTAR PUSTAKA
1. National Osteoporosis Foundation. Cli icia ’s Guide to Preve tio a d Treat e t of
Osteoporosis. Washington, DC: National Osteoporosis Foundation; 2014.
2. Lindsay R, Casman F. Osteoporosis. Dalam : Kasper DL, Hauser SL, Jameson JL, Fauci AS, Longo
DL, Loscalzo J editor . Harriso ’s Pri ciples of I ter al Medici e. Ed. 19. New York: McGraw-Hill, Medical Pub. Division. 2488-504
3. Tarride JE, Hopkins RB, Leslie WD, et al. The burden of illness of osteoporosis in Canada.
Osteoporos Int. 2012;23(11):2591–600.
4. Papaioannou A, Morin S, Cheung AM, et al. 2010 clinical practice guidelines for the diagnosis and management of osteoporosis in Canada: summary. CMAJ. 2010;182(17):1864–73.
5. Haentjiens P, Magaziner J, Colón-Emeric CS, et al. Metaanalysis: excess mortality after hip fracture among older women and men. Ann Intern Med. 2010;152(6):380–90.
6. Center JR, Bliuc D, Nguyen ND, et al. Osteoporosis medication and reduced mortality in elderly women and men. J ClinEndocrinol Metab. 2011;96(4):1006–14.
7. Liberman D, Cheung A. A practical approach to osteoporosis management in the geriatric population. Canadian Geriatrics Journal, Volume 18, Issue 1, March 2015.
8. Bessette L, Ste-Marie LG, Jean S, et al. The care gap in diagnosis and treatment of women with a fragility fracture. Osteoporos Int. 2008;19(1):79–86.
9. Posen J, Beaton DE, Sale J, et al. Bone mineral density testing after fragility fracture: Informative test results likely. Can FamPhysician. 2013;59(12):e564–71.
10. Bethel M. Osteoporosis. Medscape Refference. 2016. Diunduh dari : http://emedicine.medscape.com/article/330598
11. Inderjeeth CA, Foo AC, Lai MM, Glendenning P. Efficacy and safety of pharmacological agent in managing osteoporosis in the old old: review of the evidence. Bone 2009; 44: 744-51.
12. Kanis JA. Diagnosis of osteoporosis and assessment of fracture risk. Lancet. 2002;359(9321):1929–1936.\
13. National Health and Nutrition Examination Survey Osteoporosis Data Brief 12/02. Osteoporosis. Department of Health and Human Services. Centers for Disease Control and Prevention.National Center for Health Statistics. [Cited 2009 Jan 9.] Available from: http://www.cdc.gov/nchs/data/nhanes/databriefs/osteoporosis.pdf
14. Looker AC, Johnston CC Jr, Wahner HW, et al. Prevalence of low femoral bone density in older US women from NHANES III. J BoneMiner Res. 1995;10(5):796–802
15. Setiyohadi B. Peran estrogen pada patogenensis osteoporosis. Dalam : Sudoyo AW, Setiyohadi B, Alwi I, dkk (editor). Buku Ajar Ilmu Penyakit Dalam. Jakarta. Pusat Penerbitan Ilmu Penyakit dalam FK UI; 2015: 3440-7.
16. Guideline for the prevention of falls in older persons. American Geriatrics Society, British Geriatrics Society, and American Academy of Orthopaedic Surgeons Panel on Falls Prevention. J Am Geriatr Soc. 2001;49(5):664–672.
17. Chang JT, Ganz DA. Quality indicators for falls and mobility problemsin vulnerable elders. J Am Geriatr Soc. 2007;55 Suppl 2:S327–S334.
18. Moylan KC, Binder EF. Falls in older adults: risk assessment, management and prevention. Am J Med. 2007;120(6):493 e1–e6.
19. Perreault S, Dragomir A, Desgagne A, et al. Trends and determinants of antiresorptive drug use for osteoporosis among elderly women. Pharmacoepidemiol Drug Saf. 2005;14(10):685–695. 20. US Department of Health and Human Services. Bone health and osteoporosis: a report of the
Surgeon General In: Rockville, MD: US Department of Health and Human Services, Offi ce of the Surgeon General; 2004:1–436.
22. Schousboe JT, Taylor BC, Fink HA, et al. Cost-effectiveness of bone densitometry followed by treatment of osteoporosis in older men. JAMA. 2007;298(6):629–637.\
23. Nelson HD, Helfand M, Woolf SH, Allan JD. Screening for postmenopausal osteoporosis: a review of the evidence for the US Preventive Services Task Force. Ann Intern Med. 2002;137(6):529–541 24. US Preventive Services Task Force. Screening for osteoporosis: US Preventive Services Task Force
recommendation statement. Ann Intern Med. 2011;154(5):356–64.
25. Compston J, Cooper A, Cooper C, et al. Guidelines for the diagnosis and management of osteoporosis in postmenopausal women and men from the age of 50 years in the UK. Maturitas. 2009;62(2):105–08.
26. Setiyohadi B. Pendekatan diagnosis osteoporosis. Dalam : Sudoyo AW, Setiyohadi B, Alwi I, dkk (editor). Buku Ajar Ilmu Penyakit Dalam. Jakarta. Pusat Penerbitan Ilmu Penyakit dalam FK UI; 2015: 3454-7.
27. Vondracek SF, Linnebur SA. Diagnosis and management of osteoporosis in the older senior. Clinical Interventions in Aging 2009:4 121–136