BAB II
TINJAUAN PUSTAKA
2.1 Pneumonia 2.1.1 Definisi
Pneumonia adalah infeksi saluran pernafasan akut (ISPA) bagian bawah
yang mengenai parenkim paru (Mansjoer, dkk., 2000). Pneumonia adalah
peradangan pada parenkim paru yang dapat terjadi pada semua umur. Pneumonia
juga merupakan suatu keadaan klinis yang ditandai dengan gejala demam, batuk,
sesak napas, adanya ronki basah kasar, dan gambaran infiltrat pada foto polos
dada (Setyoningrum, dkk., 2006).
Saluran pernapasan bagian bawah terdiri dari cabang-cabang bronkus,
parenkim paru, dan pleura. Infeksi bakteri atau jamur atau virus yang menyerang
parenkim paru dapat menimbulkan infeksi sekunder pada saluran pernapasan
bagian bawah dimana seluruh persediaan darah harus melewati pembuluh darah
kapiler paru sehingga infeksi bakterti atau jamur atau virus dapat ikut bersama
aliran darah (Shulman, dkk., 1994).
Peneumonia pada pasien alkoholik akut atau kronis atau yang menderita
penyakit berat, infeksi mula-mula akan membentuk koloni pada saluran
pernapasan bagian atas dan melalui sistem saraf sentral yang berpengaruh
terhadap pengurangan refleks tersedak dan fungsi siliar trakeobronkus yang jelek,
maka sistem pertahanan saluran pernapasan bagian bawah akan terganggu
sehingga koloni infeksi tersebut dapat masuk ke dalam saluran pernapasan bagian
2.1.2 Etiologi
Kebanyakan kasus pneumonia disebabkan oleh mikroorgansime baik virus
maupun bakteri. Sebagian besar pneumonia disebabkan karena infeksi virus yang
kemudian mengalami komplikasi bakteri. Secara klinis, pada anak sulit dibedakan
pneumonia bakteri dengan pneumonia virus. Demikian pula pemeriksaan
radiologis dan laboratorium tidak menunjukkan perbedaan nyata (Tjay dan
Raharja, 2006). Selain itu pneumonia dapat juga disebabkan oleh bahan kimia
(Hidrokarbon, lipoid substance) ataupun benda asing yang teraspirasi
(Setyoningrum, dkk., 2006).
Beberapa kasus pasien pneumonia juga mengalami komplikasi seperti efusi
pleura, abses paru, dan sepsis. Bakteri penyebabnya pun berbeda. Berikut bakteri
penyebab pneumonia dengan komplikasi (DepKes RI, 2003):
i. Efusi pleura disebabkan oleh Streptococcus pneumonia, Haemophillus
influenza, Flora mulut, dan Staphylococcus aureus. Efusi pleura adalah akumulasi
cairan di dalam rongga pleura. Timbulnya efusi pleura didahului oleh peradangan
pleura atau pleuritis. Efusi pleura cukup banyak dijumpai. Penyebab terbanyak
adalah peradangan jaringan paru yang meluas ke pleura sekitarnya, misal
bronkopneumonia, dan tuberculosis paru (Alsagaff,2010).
ii. Abses paru disebabkan oleh Streptococcus pneumonia, Haemophillus
influenza, Staphylococcus aureus, dan Flora mulut. Abses paru adalah lesi paru
berupa suprasi dan nekrosis jaringan. Bila terjadi aspirasi, kuman Klebsiela
pneumonia sebagai kuman komensal di saluran atas ikut masuk ke dalam saluran
pernapasan bawah. Akibat aspirasi berulang, aspirat tidak dapat dikeluarkan dan
Proses peradangan dimulai dari bronkus atau bronkiolus, menyebar ke parenkim
paru yang kemudian dikelilingi jaringan granulasi. Perluasan pleura atau
hubungan dengan bronkus sering terjadi sehingga pus atau jaringan nekrotik dapat
dikeluarkan dan lama kelamaan menjadi abses akut menahun (Alsagaff, 2010).
iii. Sepsis disebabkan oleh Streptococcus pneumonia dan Staphylococcus
aureus. Sepsis adalah suatu infeksi di dalam aliran darah. Sepsis merupakan
akibat dari suatu infeksi bakteri di bagian tubuh manusia. Yang sering menjadi
sumber terjadinya sepsis adalah infeksi ginjal, hati atau kandung empedu, usus,
kulit (selulitis), dan paru-paru (pneumonia karena bakteri), gangguan sistem
kekebalan. Gejala yang timbul antara lain demam, hiperventilasi, menggigil, kulit
terasa hangat, takikardi, lingglung, penurunan produksi air kemih (Mahdiana,
2010).
Menurut Departemen Kesehatan RI, 2003, Pneumonia dapat dibagi menjadi 2,
sebagaimana akan dijelaskan di bawah ini:
i. Infectious pneumonia juga dibagi 2, yaitu pneumonia tipikal (karena
bakteri) dan pneumonia atipikal (karena virus dan Mycoplasma).
ii. Non-infectious pneumonia, dapat karena aspirasi makanan, hidrokarbon atau
reaksi hipersensitif.
Pneumonia dapat dibedakan berdasarkan klinis dan epidimiologis, antara
lain (Departemen Kesehatan RI, 2005):
i. Community Acquired Pneumonia (CAP)
Community Acquired Pneumonia (CAP) merupakan pneumonia yang
didapat di luar rumah sakit atau didapat di lingkungan masyarakat. Patogen umum
influenza, bakteri atipikal, virus influenza, Respiratory Synctial Virus (RSV).
Patogen yang dijumpai pada anak-anak, juga sama seperti patogen yang
menginfeksi pada pasien dewasa, tetapi pada anak-anak sering dijumpai
Mycoplasmapneumonia, Chlamydia pneumonia.
ii. Pneumonia Nosokomial atau Hospital Acquired Pneumonia (HAP)
Pneumonia nosokomial atau Hospital Acquired Pneumonia (HAP)
merupakan pneumonia yang didapat selama pasien di rawat di rumah sakit yang
perkembangannya lebih dari 48 jam setelah pasien memeriksakan diri ke rumah
sakit. Patogen yang umum menginfeksi adalah bakteri nosokomial yang resisten
terhadap antibiotika yang beredar di rumah sakit. Bakteri nosokomial yang
biasanya adalah bakteri enterik golongan gram negatif batang seperti Klebsiella
sp, Escherichia coli, Proteus sp, Staphylococcus aureus khususnya yang resisten
terhadap methicilin seringkali dijumpai pada pasien yang dirawat di Intensive
Care Unit (ICU).
iii. Pneumonia Aspirasi
Pneumonia aspirasi merupakan pneumonia yang diakibatkan aspirasi flora
arofaring dan cairan lambung. Pneumonia aspirasi biasa didapat pada pasien
dengan status mental yang buruk atau depresi, dan pasien dengan gangguan
refleks menelan. Patogen yang menginfeksi pada Community Acquired Aspiration
Pneumoniae adalah kombinasi dari flora mulut dan flora saluran napas atas, yaitu
Streptococci anaerob, sedangkan pada Nosocomial Aspiration Pneumoniae,
bakteri yang sering ditemukan adalah campuran antar gram negatif batang,
Kelompok pneumonia lain adalah pneumonia khusus yang dapat
disubklasifikasikan ke dalam kelompok yang normal (non-imunosupresi) dan
imunosupresi. Pneumonia pada pasien non-imunosupresi, diantaranya pneumonia
mikroplasma, pneumonia virus, dan pneumonia Legionnaires. Pasien yang
imunosupresi, misal pada pasien AIDS (Acquired Immuno DeficiencySyndrome)
adalah Pneumocystic cariini (Underwood, 1999).
Pneumonia juga dapat dibedakan berdasarkan penyebabnya sebagaimana
akan dijelaskan berikut ini (Underwood, 1999).
i. Pneumonia bakteri disebabkan oleh Streptococcus pneumonia,
Haemophillus influenza, Staphylococcus aureus.
ii. Pneumonia atipikal disebabkan oleh Clamydia pneumonia, Mycoplasma
pneumonia, aspirasi.
iii. Pneumonia virus disebabkan oleh Influenza virus, parainfluenza virus,
Rhinovirus, Respiratory synctial virus.
iv. Pneumonia jamur disebabkan oleh Candida, Aspergillus, Crytococcus.
2.1.3 Patofisiologi
Jalan pernapasan yang menghantarkan udara ke paru-paru adalah hidung,
faring, laring, trakea, bronkus dan bronkhiolus. Saluran pernapasan dari hidung
sampai bronkhiolus dilapisi oleh membran mukosa bersilia. Ketika udara masuk
melalui rongga hidung, maka udara disaring, dihangatkan dan dilembabkan
(Dahlan, 2000).
Dalam keadaan normal, saluran pernapasan bagian bawah mulai dari faring
sampai alveoli selalu dalam keadaan steril. Ada beberapa mekanisme pertahanan
refleks batuk, sistem pembersihan oleh lapisan mukosiliar, dan respon imun.
Apabila mekanisme pertahanan paru ini terganggu maka partikel asing atau
organisme dapat masuk atau menginfeksi saluran pernapasan bagian atas hingga
bawah dan kemungkinan besar terjadi pneumonia (Setyoningrum, dkk., 2006).
Rute yang dilalui oleh penyebab infeksi berbeda-beda untuk mencapai
paru-paru dan menyebabkan pneumonia. Penyebab infeksi ini paling sering masuk
ke paru-paru dengan cara terhirup. Penyebab tersering infeksi saluran pernapasan
adalah virus. Infeksi virus primer menyebabkan mukosa membengkak dan
menghasilkan banyak lendir sehingga bakteri dapat berkembang dengan mudah
dalam mukosa. Pneumonia biasanya dimulai pada lobus kanan bawah, kanan
tengah, atau kiri bawah, karena gaya gravitasi. Aktivitas gaya gravitasi pada
daerah tersebut dapat membawa sekresi saluran napas bagian atas yang diaspirasi
pada waktu tidur. Refleks batuk yang menjadi gejala klinik pneumonia dirangsang
oleh zat yang melalui barier-barier yaitu glotis dan laring yang berfungsi
melindungi saluran napas bagian bawah (Isselbacher, dkk., 2001).
Gambaran patologis foto toraks spesifik untuk setiap bakteri. Infeksi
Streptococcus pneumonia biasanya bermanisfestasi sebagai bercak-bercak
konsolidasi merata di seluruh lapangan paru (bronkopneumonia), dan pada remaja
dapat berupa konsolidasi pada satu lobus (pneumonia lobaris). Pneumotokel atau
abses - abses kecil sering disebabkan oleh Staphylococcus aureus pada neonatus,
karena Staphylococcus aureus menghasilkan berbagai toksin dan enzim seperti
hemolisin, lekosidin, stafilokinase, dan koagulase (Rahajoe, dkk., 2008).
Toksin dan enzim ini menyebabkan nekrosis, pendarahan, dan kavitasi.
mengkonversi fibrinogen menjadi fibrin, sehingga terjadi eksudat fibrinopurulen.
Produksi koagulase ditentukan oleh virulensi kuman. Staphylococcus aureus
yang tidak menghasilkan koagulase jarang menimbulkan penyakit yang serius.
Pneumotokel dapat menetap hingga berbulan-bulan, tetapi biasanya tidak
memerlukan terapi lebih lanjut (Rahajoe, dkk., 2008).
2.1.4 Gambaran Klinis
Berdasarkan pedoman diagnosis dan penatalaksanaan pneumonia komunitas
yang diterbitkan oleh Perhimpunan Dokter Paru Indonesia (PDPI) pada tahun
2003:
i. Anamnesis
Gambaran klinik biasanya ditandai dengan demam, menggigil, suhu tubuh
meningkat dan dapat melebihi 40°C, batuk dengan dahak mukoid atau purulen
kadang-kadang disertai darah, sesak napas dan nyeri dada.
ii. Pemeriksaan fisik
Temuan pemeriksaan fisik dada tergantung dari luas lesi di paru. Pada
infeksi dapat terlihat bagian yang sakit saat bernapas, pada palpasi fremitus dapat
mengeras, pada perkusi redup, pada auskultasi terdengar suara napas
bronkovesikuler sampai bronkial yang mungkin disertai ronki basah halus, yang
kemudian menjadi ronki basah kasar pada stadium resolusi.
Pemeriksaan Penunjang
Pemeriksaan fisik yang biasa dilakukan adalah (Departemen Kesehatan RI, 2005):
i. Gambaran radiologis
Foto toraks merupakan pemeriksaan penunjang utama untuk menegakkan
air broncogram (udara yang terdapat pada percabangan bronkus), penyebab
bronkogenik dan interstisial serta gambaran kaviti. Foto toraks saja tidak dapat
secara khas menentukan penyebab pneumonia, tetapi merupakan petunjuk ke arah
diagnosis etiologi. Misalnya gambaran pneumonia lobaris sering disebabkan oleh
Streptococcus pneumoniae, dan Pseudomonas aeruginosa. Pneumonia lobaris
sering memperlihatkan infiltrat bilateral atau gambaran bronkopneumonia,
sedangkan pneumonia yang disebabkan oleh Klebsilla pneumonia sering
menunjukkan konsolidasi yang terjadi pada lobus atas kanan meskipun dapat
mengenai beberapa lobus.
ii. Pemeriksaan labolatorium
Pada pemeriksaan labolatorium terdapat peningkatan jumlah leukosit,
biasanya lebih dari 10.000/mm3 hingga mencapai 30.000/mm3, dan terjadi
peningkatan laju endapan darah (LED). Untuk menentukan diagnosis etiologi
diperlukan pemeriksaan dahak, kultur darah dan serologi. Pemeriksaan kultur
darah menunjukkan hasil yang positif pada 20 - 25% penderita yang tidak
melakukan pengobatan sejak dini. Analisis gas darah menunjukkan hipoksemia
dan hikarbia, pada stadium lanjut dapat terjadi asidosis respiratorik.
2.2 Antibiotika
2.2.1 Defenisi antibiotika
Antibiotika adalah zat-zat kimia yang dihasilkan oleh fungi dan bakteri,
yang memiliki khasiat mematikan atau menghambat pertumbuhan kuman.
Pemberian antibiotika kepada pasien yang tidak membutuhkannya dapat
Faktor-faktor yang mendasari pemilihan antibiotika (Sanjoyo, 2008):
a. Penyebab infeksi
pemilihan antibiotika yang rasional adalah berdasarkan pemeriksaan
mikrobiologis dan uji kepekaan kuman. Pada infeksi berat seringkali harus segera
diberikan antibiotika sementara sebelum diperoleh hasil pemeriksaan
mikrobiologik. Pemilihan antibiotika harus didasarkan kepada pengobatan empiris
yang rasional berdasarkan etiologi yang paling mungkin serta antibiotika terbaik
untuk infeksi tersebut (Setiabudy dan Vincent, 2007).
b. Faktor pasien
Faktor pasien yang perlu diperhatikan dalam pemberian antibiotika adalah
fungsi organ tubuh pasien yaitu fungsi ginjal, fungsi hati, riwayat alergi, daya
tahan terhadap infeksi (status imunologis), daya tahan terhadap obat, beratnya
infeksi, usia, untuk wanita apakah sedang hamil atau menyusui.
2.2.2 Klasifikasi antibiotika
Antibiotika dapat digolongkan atas dasar mekanisme kerjanya sifatnya
apakah bakterisid atau bakteriostatis (Tjay dan Rahardja, 2006):
a. Bakterisid adalah zat yang pada dosis biasa berkhasiat mematikan kuman.
Contohnya penisilin, sefalosporin, aminoglikosida, polimiksin B, kolistin,
vankomisin, basitrasin, sikloserin, heksamin dan rifampisin.
b. Bakteriostatis adalah zat yang pada dosis biasa terutama berkhasiat
menghentikan pertumbuhan dan perbanyakan kuman. Pemusnahannya harus
dilakukan oleh sistem pertahan tubuh sendiri dengan jalan fagositosis
(dimakan oleh limfosit) seperti sulfonamid, kloramfenikol, tetrasiklin,
Penggolongan lain juga didasarkan spektrum aktivitasnya (Siswandono
dan Soekardjo 1995):
a. Antibiotika broad-spektrum (aktivitas luas) efektif terhadap kuman gram
positif dan kuman gram negatif. Antara lain turunan tetrasiklin,
kloramfenikol, rifampisin, beberapa turunan penisilin seperti ampisilin,
amoksisilin, karbenisilin dan sebagian besar turunan sefalosporin.
b. Antibiotika yang aktivitasnya lebih dominan terhadap Gram positif.
Misalnya penisilin G, penisilin V, eritromisin (lebih peka terhadap gram
positif dan larut dalam suasana basa), klindamisin, kanamisin dan asam
fusidat.
c. Antibiotika yang aktivitasnya lebih dominan terhadap Gram negatif.
contohnya streptomisin, gentamisin, polimiksin B dan asam nalidiksat.
d. Antibiotika yang aktivitasnya lebih dominan terhadap Mycobacteriae (anti
tuberkulosis). Contoh: streptomisin, kanamisin, rifampisin, sikloserin dan
viomisin.
e. Antibiotika yang aktif terhadap jamur (anti jamur). Contoh: griseofulvin dan
antibiotika polien seperti nistatin,amfoterisin B dan kandisidin.
Berdasarkan perbedaan morfologi dan fungsi biokimia sel-sel mikroba dan
sel-sel host, pada prinsipnya ditemukan lima jenis aktivitas yang dapat dihalang
oleh antibiotika. Berdasarkan sasaran tindakan antibiotika terhadap mikroba,
maka antibiotika dapat digolongkan ke dalam lima golongan (Setiabudy dan
a. Antibiotika penghambat sintesis dinding sel
Antibiotika yang menghambat sintesis dinding sel mikroba. Obat yang
termasuk dalam kelompok ini adalah penisilin, sefalosporin, basitrasin,
vankomisin dan sikloserin. Dinding sel bakteri, terdiri dari polipeptidoglikan yaitu
suatu kompleks polimer mukopeptida (glikopeptida). Sikloserin menghambat
reaksi yang paling dini dalam proses sintesis dinding sel, diikuti berturut-turut
oleh basitrasin, vankomisin dan diakhiri oleh pensilin serta sefalosporin, yang
menghambat reaksi terakhir (transpeptidasi) dalam rangkaian reaksi tersebut. Oleh
karena tekanan osmotik dalam sel kuman lebih tinggi daripada di luar sel maka
kerusakan dinding sel kuman akan menyebabkan dinding sel pecah atau lisis
(Setiabudy dan Vincent, 2007).
b. Antibiotika penghambat sintesis protein ribosom
Obat yang termasuk ke dalam kelompok menghambat sintesis protein
mikroba adalah aminoglikosid, makrolid, linkomisin, tetrasiklin dan
kloramfenikol. Untuk kehidupannya sel mikroba perlu mensintesis berbagai
protein. Sintesis protein berlangsung di ribosom. Ribosom pada bakteri terdiri dari
dua sub unit yaitu ribosom 30S dan 50S (Setiabudy dan Vincent, 2007). Untuk
berfungsi pada sintesis protein kedua komponen ini akan bersatu pada pangkal
rantai messenger-ribonuclic acid (mRNA) menjadi ribosom 70S. Streptomisin
mengikatkan diri pada komponen ribosom 30S menyebabkan kode pada mRNA
salah dibaca oleh transfer-RNA sehingga terbentuk protein abnormal dan tidak
berfungsi bagi sel mikroba, gentamisin, kanamisin dan neomisin memiliki
mekanisme kerja yang sama. Tetrasiklin mengikatkan diri pada ribosom 30S dan
sedangkan kloramfenikol mengikatkan diri pada ribosom 50S menghambat
pengikatan asam amino oleh enzim peptidil transferase (Nasution dan Ronald,
1988).
c. Antibiotika penghambat sintesis asam nukleat
Antimikroba yang menghambat sintesis asam nukleat sel mikroba, yang
termasuk ke dalam kelompok ini ialah rifampisin dan golongan kuinolon.
Rifampisin berikatan dengan enzim polimerase ribonuclic acid (RNA) sehingga
menghambat sintesis RNA dan deoxyribonucleic acid (DNA). Golongan kuinolon
menghambat enzim DNA girase pada kuman yang berfungsi menata kromosom
yang sangat panjang menjadi bentuk spiral hingga muat dalam sel kuman yang
kecil (Nasution dan Ronald, 1988).
d. Antibiotika pengganggu fungsi membran sel
Antibiotika yang menggangu keutuhan membran sel mikroba. Obat yang
termasuk dalam kelompok ini ialah polimiksin. Antibiotika seperti polimiksin
mengandung 5 buah gugus NH2 bebas dalam molekulnya sehingga bersifat basa.
Polimiksin ini akan merusak membran sel setelah bereaksi dengan fosfat pada
fosfolipid membran sel mikroba. Polimiksin tidak efektif terhadap bakteri gram
positif karena kadar fosfat bakteri ini sangat rendah sedangkan pada bakteri gram
negatif yang telah resisten terhadap antibiotika ini terhadap antibiotika ini ternyata
telah mempunyai kadar fosfat yang rendah pula pada membran selnya (Nasution
dan Ronald, 1988).
e. Antibiotika penghambat metabolisme energi mikroba (antimetabolit)
Antibiotika yang menghambat metabolisme sel mikroba. Antibiotika yang
salisilat (PAS) dan sulfon. Dengan mekanisme kerja ini diperoleh efek
bakteriostatik. Mikroba membutuhkan asam folat untuk kelangsungan hidupnya.
Kuman patogen harus mensintesis sendiri asam folat dari asam para amino
benzoat (PABA) untuk kebutuhan hidupnya. Apabila solfonamid atau sulfon
menang bersaing dengan PABA maka terbentuklah analog asam folat yang non
fungsional. Akibatnya kehidupan mikroba akan terganggu. Untuk dapat bekerja
dihidrofolat harus diubah menjadi asam tetrahidrofolat, Enzim dihidrofolat
reduktase yang berperan di sini dihambat oleh trimetropim (Setiabudy dan
Vincent, 2007).
2.3Farmakoekonomi
2.3.1 Pengertian farmakoekonomi
Farmakoekonomi adalah ilmu yang mengukur biaya dan hasil yang
diperoleh dihubungkan dengan penggunaan obat dalam perawatan kesehatan.
Analisis farmakoekonomi menggambarkan dan menganalisis biaya obat untuk
sistem perawatan kesehatan (Orion, 1997). Farmakoekonomi juga didefenisikan
sebagai deskripsi dan analisis biaya terapi dalam suatu sistem pelayanan
kesehatan, lebih spesifik sebagai penelitian tentang proses identifikasi,
pengukuran dan perbandingan biaya, risiko dan keuntungan dari suatu program,
pelayanan dan terapi serta determinasi suatu alternatif terbaik. Evaluasi
farmakoekonomi adalah memperkirakan harga dari suatu produk atau pelayanan
berdasarkan satu atau lebih sudut pandang (Vogenberg, 2001).
2.3.2 Manfaat farmakoekonomi
Tujuan farmakoekonomi adalah membandingkan intervensi yang berbeda
(treatment) yang berbeda untuk kondisi yang berbeda. Adapun prinsip
farmakoekonomi adalah:
a. menetapkan masalah
b. mengidentifikasi alternatif intervensi
c. menentukan hubungan antara income dan outcome sehingga dapat diambil
kesimpulan yang tepat
d. mengidentifikasi dan mengukur outcome dari alternatif intervensi
e. menilai biaya dan efektivitas
f. menginterprestasi dan pengambilan keputusan.
Farmakoekonomi diperlukan karena sumber daya terbatas, misalnya pada
rumah sakit pemerintah dengan dana terbatas, sehingga sangat penting bagaimana
memberikan obat yang efektif dengan dana yang tersedia dan pengalokasian
sumber daya yang tersedia secara efisien (Vogenberg, 2001). Hasil analisis
farmakoekonomi bisa dijadikan sebagai informasi yang dapat membantu para
pembuat kebijakan dalam menentukan pilihan atas alternatif-alternatif pengobatan
yang tersedia agar pelayanan kesehatan lebih efisien dan efektif. Informasi
farmakoekonomi pada saat ini sama pentingnya dengan informasi khasiat dan
keamanan obat dalam menentukan pilihan intervensi mana yang akan digunakan
(Trisna, 2010).
2.3.3 Metode farmakoekonomi
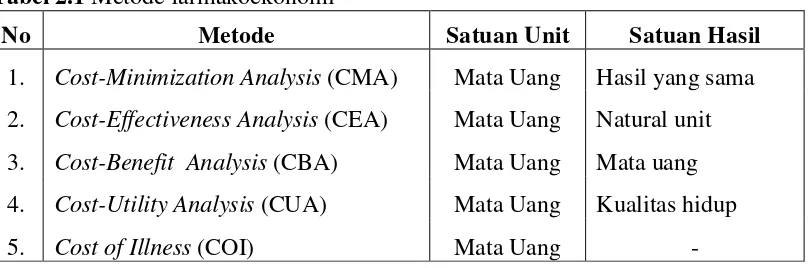
Ada lima jenis metode farmakoekonomi yang telah dikenal, yaitu:
a. Cost-Minimization Analysis (CMA)
b. Cost-Effectiveness Analysis (CEA)
d. Cost-Utility Analysis (CUA) dan
e. Cost of Illness (COI) .
Persamaan dan perbedaan dari kelima jenis farmakoekonomi tersebut dapat
dilihat pada Tabel 2.1
Tabel 2.1 Metode farmakoekonomi
No Metode Satuan Unit Satuan Hasil
1. Cost-Minimization Analysis (CMA) Mata Uang Hasil yang sama
2. Cost-Effectiveness Analysis (CEA) Mata Uang Natural unit
3. Cost-Benefit Analysis (CBA) Mata Uang Mata uang
4. Cost-Utility Analysis (CUA) Mata Uang Kualitas hidup
5. Cost of Illness (COI) Mata Uang -
a. Cost-Minimization Analysis (CMA)
Cost-Minimization Analysis (CMA) adalah analisis yang digunakan untuk
menguji biaya yang dihubungkan dengan intervensi terhadap program yang sama
dengan hasil yang sama (Orion, 1997). Misalnya, terapi dengan menggunakan
antibiotika generik dan antibiotika bermerek. Outcome klinik (efikasi dan efek
samping sama) maka pemilihan obat difokuskan pada obat yang biaya per harinya
lebih murah (Vogenberg, 2001).
Pada pola ini perlu studi epidemiologis sebelumnya, yang mungkin
menunjukkan bahwa dua intervensi atau lebih terhadap suatu kegiatan
menghasilkan suatu luaran (output) yang sama (Fatma, 2009).
b. Cost-Effectiveness Analysis (CEA)
Cost-Effectiveness Analysis (CEA) adalah tipe analisis yang
membandingkan biaya suatu intervensi dengan beberapa ukuran non-moneter,
beberapa program yang berbeda dengan tujuan yang sama tersedia untuk dipilih.
Kriteria penilaian program mana yang akan dipilih didasarkan pada discounted
unit cost dari masing-masing alternatif program sehingga program yang
mempunyai discounted unit cost terendahlah yang akan dipilih oleh para
analisis/pengambil keputusan (Tjiptoherianto dan Soesetyo, 2008).
Ketika menganalisis suatu penyakit, Analisis Cost-Effectiveness didasarkan
pada perbandingan antara biaya suatu program pemberantasan tertentu dan akibat
dari program tersebut dalam bentuk perkiraan dari kematian dan kasus yang bisa
dicegah. Aplikasi Analisis Cost-Effectiveness, misalnya dua obat atau lebih
digunakan untuk mengobati suatu indikasi yang sama tapi cost dan efikasi
berbeda. Analisis Cost-Effectiveness mengkonversi cost dan benefit (efikasi) ke
dalam rasio pada obat yang dibandingkan (Tjiptoherianto dan Soesetyo, 2008).
c. Cost-Benefit Analysis (CBA)
Cost-Benefit Analysis (CBA) merupakan tipe analisis yang mengukur biaya
dan manfaat suatu intervensi dengan ukuran moneter dan pengaruhnya terhadap
hasil perawatan kesehatan. Cost-Benefit Analysis (CBA) digunakan untuk
membandingkan perlakuan yang berbeda untuk kondisi yang berbeda (Vogenberg,
2001). Contoh, membandingkan program penggunaan vaksin dengan program
perawatan suatu penyakit. Pengukuran dapat dilakukan dengan menghitung
jumlah episode penyakit yang dapat dicegah, kemudian dibandingkan dengan
biaya kalau program perawatan penyakit dilakukan. Semakin tinggi benefit cost,
maka program makin menguntungkan (Trisna, 2010). Oleh karena CBA
membantu untuk menentukan apakah sesuatu program harus dilakukan, maka ada
i. hanya mengerjakan program/intervensi yang mempunyai manfaat lebih
besar dari biayanya.
ii. jangan memilih mengerjakan program/intervensi yang manfaatnya lebih
kecil dari biayanya. Kedua hal ini diukur dalam uang.
d. Cost-Utility Analysis (CUA)
Penetapan output pada cost-utility analysis adalah dalam bentuk outcome,
yaitu berupa peningkatan kualitas hidup. Seperti CEA, CUA membandingkan
biaya terhadap program kesehatan yang diterima dihubungkan dengan
peningkatan kesehatan yang diakibatkan perawatan kesehatan. Dalam CUA,
peningkatan kesehatan diukur dalam bentuk penyesuaian kualitas hidup (quality
adjusted life years/QALYs) dan hasilnya ditunjukkan dengan biaya per
penyesuaian kualitas hidup. Dalam kualitas dan kuantitas hidup dapat dikonversi
kedalam nilai QALYs. Keuntungan dari analisis ini dapat ditujukan untuk
mengetahui kualitas hidup, kelemahannya yaitu bergantung kepada penentuan
QALYs pada status tingkat kesehatan pasien (Orion, 1997).
e. Cost of Illness (COI)
COI mengidentifikasi dan memperkirakan biaya keseluruhan penyakit
tertentu dalam suatu populasi. Metode evaluasi ini sering disebut sebagai beban
penyakit. Dengan berhasil mengidentifikasi biaya langsung dan biaya tidak
langsung dari suatu penyakit maka dapat ditentukan nilai relatif dari pengobatan
atau strategi pencegahannya. Misalnya dengan menentukan biaya penyakit
tertentu kepada masyarakat, biaya dari pencegahan dapat dikurangkan dari biaya
yang harus dikeluarkan apabila sakit untuk menghasilkan keuntungan apabila
membandingkan alternatif pengobatan tetapi untuk memberikan estimasi beban
keuangan untuk mengobati penyakit tertentu. Jadi, nilai biaya pencegahan dan
pengobatan dapat diukur melalui COI (Eisenberg, dkk., 1994).
2.4 Biaya Pelayanan Kesehatan
Biaya pelayanan kesehatan dapat dikelompokkan menjadi enam kategori,
(Vogenberg, 2001) yaitu:
1. Biaya langsung medis (direct medical cost)
Biaya langsung medis adalah biaya yang dikeluarkan oleh pasien terkait
dengan jasa pelayanan medis, yang digunakan untuk mencegah atau mendeteksi
suatu penyakit seperti kunjungan pasien, obat-obat yang diresepkan, lama
perawatan.
2. Biaya langsung non-medis (direct non-medical cost)
Biaya langsung non-medis adalah biaya yang dikeluarkan pasien tidak
terkait langsung dengan pelayanan medis, seperti transportasi pasien ke rumah
sakit, makanan, jasa pelayanan lainnya yang diberikan pihak rumah sakit.
3. Biaya tidak langsung (indirect cost)
Biaya tidak langsung adalah biaya yang dapat mengurangi produktivitas
pasien, atau biaya yang hilang akibat waktu produktif yang hilang.
4. Biaya tak berwujud (Intangible cost)
Biaya tak berwujud merupakan biaya yang dikeluarkan bukan hasil tindakan
medis, tidak dapat diukur dalam mata uang. Biaya tak terwujud contohnya rasa
nyeri/cacat, kehilangan kebebasan, efek samping. Sifatnya psikologis, sukar
5. Opportunity Cost
Jenis biaya ini mewakili manfaat ekonomi bila menggunakan suatu terapi
pengganti dibandingkan dengan terapi terbaik berikutnya. Oleh karena itu, jika
sumber daya telah digunakan untuk membeli program atau alternatif pengobatan,
maka Opportunity Cost menunjukkan hilangnya kesempatan untuk
menggunakannya pada tujuan yang lain. Dengan kata lain, Opportunity Cost
adalah nilai yang dikorbankan. Misalnya, hilangnya kesempatan ataupun
dikorbankannya penghasilan/pendapatan.
6. Incremental Cost
Disebut juga biaya tambahan, merupakan biaya tambahan atas alternatif atau
perawatan kesehatan dibandingkan dengan pertambahan manfaat, efek ataupun
hasil (outcome) yang ditawarkan. Incremental Cost adalah biaya tambahan yang
diperlukan untuk mendapatkan efek tambahan dari suatu alternatif dan
menyediakan cara lain untuk menilai dampak farmakoekonomi dari layanan