49
BAB IV
PERMASALAHAN BAYI BARU LAHIR
A. Asfiksia Neonatorum
Laporan dari Organisasi Kesehatan Dunia (WHO) menyebutkan bahwa sejak tahun 2000 – 2003 asfiksia menempati urutan ke-6, yaitu sebanyak 8%, sebagai penyebab kematian anak diseluruh dunia setelah pneumonia, malaria, sepsis neonatorum dan kelahiran prematur.1,2 Diperkirakan 1 juta anak yang bertahan setelah mengalami asfiksia saat lahir, kini hidup dengan morbiditas jangka panjang seperti cerebral palsy, retardasi mental dan gangguan belajar.3 Data dari Riset Kesehatan Dasar Depkes tahun 2007 menyatakan bahwa kematian pada bayi baru lahir usia 0-6 hari 35,9% disebabkan oleh gangguan pernafasan.4 WHO mendefinisikan asfiksia neonatorum sebagai kegagalan bernapas secara spontan dan teratur segera setelah lahir.5
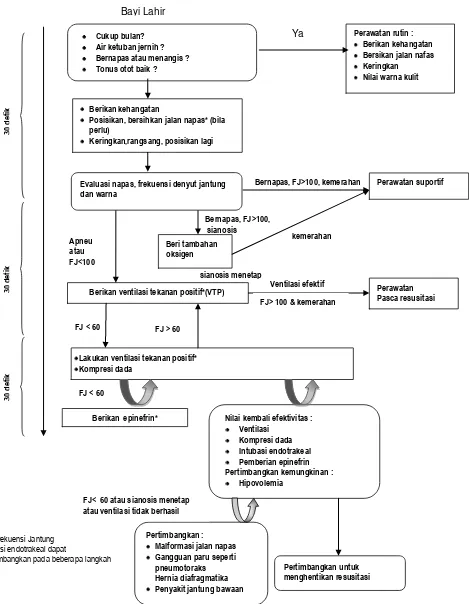
Dalam rangka menegakkan diagnosis, dilakukan anamnesis untuk mendapatkan faktor risiko terjadinya asfiksia neonatorum. Kemudian dilakukan pemeriksaan fisis sesuai dengan algoritma resusitasi neonatus, yaitu: 1) Bayi tidak bernafas atau menangis; 2) Denyut jantung kurang dari 100x/menit; 3) Tonus otot menurun; 4) Cairan ketuban ibu bercampur mekonium, atau sisa mekonium pada tubuh bayi; 5)BBLR.
Tabel 4. Faktor risiko asfiksia neonatorum
Faktor risiko antepartum
Penyakit kolagen dan pembuluh darah
Perdarahan antepartum3,7
Riwayat kematian neonatus sebelumnya7
50
FJ = Frekuensi Jantung*Intubasi endotrakeal dapat
dipertimbangkan pada beberapa langkah
Ventilasi efektif
Berikan ventilasi tekanan positif*(VTP) Beri tambahan
Evaluasi napas, frekuensi denyut jantung dan warna
Berikan kehangatan
Posisikan, bersihkan jalan napas* (bila perlu)
FJ< 60 atau sianosis menetap atau ventilasi tidak berhasil
51
Penatalaksanaan resusitasi dasar pada penanganan segera asfiksia neonatorum dilakukan sesuai dengan algoritma tatalaksana asfiksia neonatorum yang direkomendasikan American Heart Association (AHA)/American Academy of Pediatrics (AAP)6, dengan melakukan beberapa penyesuaian:1. Tim resusitasi
Di tingkat puskesmas, bidan harus dapat mengantisipasi, mengenali gejala asfiksia dan dapat memberikan resusitasi dasar dengan segera, bila diperlukan segera melakukan rujukan ke rumah sakit. Di tingkat pelayanan kesehatan yang lebih tinggi, tiap rumah sakit yang menolong persalinan harus memiliki tim resusitasi yang terdiri dari dokter dan paramedis yang telah mengikuti pelatihan resusitasi neonatus yang diselenggarakan oleh organisasi profesi.7
2. Alat resusitasi
Di tingkat puskesmas, harus tersedia minimal balon mengembang sendiri (self inflating bag/ ambu bag) bagi pelaksanaan ventilasi dalam resusitasi asfiksia neonatorum. Balon mengembang sendiri juga minimal harus ada sebagai cadangan dimanapun resusitasi dibutuhkan, bila sumber gas bertekanan gagal atau T-piece resusitator tidak berfungsi.8 Di tingkat pelayanan kesehatan yang lebih tinggi, rumah sakit harus dilengkapi dengan alat ventilasi yang lebih canggih. Neopuff harus ada ditingkat ini.
3. Penggunaan oksigen
Penelitian Saugstad dkk9,10 menyatakan bahwa penggunaan oksigen aliran bebas (21%) menurunkan risiko mortalitas dan hipoksik iskemik ensefalopati.11,12,13 Penelitian Tan dkk14 menyatakan bahwa saat ini belum cukup bukti yang bisa dijadikan dasar untuk merekomendasikan penggunaan oksigen aliran bebas sebagai ganti oksigen 100%, karena beberapa penelitian yang menggunakan oksigen aliran bebas tetap menggunakan oksigen 100% sebagai cadangan pada lebih dari ¼ objek penelitiannya. Karenanya bila oksigen aliran bebas (O2 21%) digunakan pada awal resusitasi bayi-bayi cukup bulan, oksigen 100% tetap harus tersedia sebagai cadangan bila resusitasi gagal.
4. Penggunaan oksimeter untuk monitoring dan panduan pemberian oksigen Alat ini dapat mendeteksi hipoksia pada bayi sebelum bayi terlihat sianosis secara klinis.15 Oksimeter tidak dapat digunakan pada kondisi hipovolemia dan vasokontriksi. Keakuratannya ada pada kisaran saturasi oksigen 70-100% (± 2%). Dibawah 70% alat ini kurang akurat. Pada pemakaian klinis, oksimeter dapat mendeteksi hipoksia secara cepat sehingga dapat dapat dijadikan alat monitoring dan panduan untuk pemberian oksigen secara lebih akurat.15,16
Resusitasi pada bayi kurang bulan memerlukan tambahan tenaga terampil, termasuk petugas yang terlatih dalam melakukan intubasi endotrakeal, dan
52
Bayi dibungkus plastik transparan dari ujung kaki sampai sebatas leher, kepala dikeringkan dan dibiarkan terbuka. Plastik yang digunakan adalah plastik transparan atau kantong pembungkus yang terbuat dari low density polyethylene (LDPE) atau linear low density polyethylene (LLDPE) atau polyvinylidene chloride (PVDC) atau plastik membran semi-permeabel seperti Opsite® atau Tegaderm®.18 Inkubator transpor juga diperlukan untuk memindahkan bayi ke ruang perawatan setelah resusitasi.Blender oksigen diperlukan untuk memberikan konsentrasi oksigen antara 21% sampai 100%. Selang bertekanan tinggi menghubungkan oksigen dan sumber udara ke blender mengatur gas dari 21% ke 100%. Pengatur aliran dapat dihubungkan ke blender dengan kecepatan aliran 0 sampai 20 L/menit untuk mendapatkan konsentrasi oksigen yang dapat diberikan langsung ke bayi atau melalui alat tekanan positif.
Secara garis besar hal-hal berikut harus diperhatikan pada resusitasi bayi kurang bulan :
a. Menjaga bayi tetap hangat
Bayi yang lahir kurang bulan hendaknya mendapatkan semua langkah untuk mengurangi kehilangan panas.
b. Pemberian oksigen
Saugstad dkk9,10 menyatakan bahwa penggunaan oksigen aliran bebas (21%) menurunkan risiko mortalitas dan hipoksik iskemik ensefalopati11,12,13 Sementara Tan dkk14 menyatakan bahwa saat ini belum cukup bukti untuk merekomendasikan penggunaan oksigen aliran bebas sebagai ganti oksigen 100%, karena beberapa penelitian yang menggunakan oksigen aliran bebas tetap menggunakan oksigen 100% sebagai cadangan pada lebih dari ¼ objek penelitiannya.19
Untuk menghindari pemberian oksigen yang berlebihan saat resusitasi pada bayi kurang bulan, digunakan blender oksigen dan oksimeter agar jumlah oksigen yang diberikan dapat diatur dan kadar oksigen yang diserap bayi dapat diketahui. Saturasi oksigen lebih dari 95% dalam waktu lama, terlalu tinggi bagi bayi kurang bulan dan berbahaya bagi jaringannya yang imatur.7
c. Ventilasi
Bayi kurang bulan mungkin sulit diventilasi dan juga mudah cedera dengan ventilasi tekanan positif yang intermiten. Hal-hal berikut perlu dipertimbangkan:7
i.Continuous Positive Airway Pressure (CPAP)
Jika bayi bernapas spontan dengan frekuensi jantung diatas 100 x/menit tapi tampak sulit bernapas dan sianosis pemberian CPAP mungkin bermanfaat. CPAP diberikan dengan memasang sungkup balon yang tidak mengembang sendiri atau T-piece resuscitator pada wajah bayi dan mengatur katup pengontrol aliran atau katup Tekanan Positif Akhir Ekspirasi (TPAE) sesuai dengan jumlah CPAP yang diinginkan. Pada umumnya TPAE sampai 6 cmH2O cukup. CPAP tidak dapat digunakan dengan balon mengembang sendiri.
53
iii.Pemberian surfaktan secara signifikanBayi sebaiknya mendapat resusitasi lengkap sebelum surfaktan diberikan. Penelitian menunjukkan bayi yang lahir kurang dari usia kehamilan 30 minggu mendapatkan keuntungan dengan pemberian surfaktan setelah resusitasi, sewaktu masih di kamar bersalin atau bahkan jika mereka belum mengalami distres pernapasan.
iv.Pencegahan terhadap kemungkinan cedera otak
Setelah resusitasi, perlu dilakukan pemantauan kadar gula darah, kejadian apnu dan bradikardi pada bayi, jumlah oksigen dan ventilasi yang tepat, pemberian minum yang dilakukan secara perlahan dan hati-hati sambil mempertahankan nutrisi melalui intravena dan pemantauan kecurigaan tehadap infeksi.
Pencegahan asfiksia neonatorum
Pencegahan, eliminasi dan antisipasi terhadap faktor-faktor risiko asfiksia neonatorum menjadi prioritas utama. Bila ibu memiliki faktor risiko yang memungkinkan bayi lahir dengan asfiksia, maka langkah-langkah antisipasi harus dilakukan. Pemeriksaan antenatal dilakukan minimal 4 kali selama kehamilan seperti anjuran WHO untuk mencari dan mengeliminasi faktor-faktor risiko.20, 21
Bila bayi berisiko lahir prematur yang kurang dari 34 minggu, pemberian kortikosteroid 24 jam sebelum lahir menjadi prosedur rutin yang dapat membantu maturasi paru-paru bayi dan mengurangi komplikasi sindroma distres pernapasan (respiratory distress syndrome).20
Pada saat persalinan, penggunaan partogram yang benar dapat membantu deteksi dini kemungkinan diperlukannya resusitasi neonatus. Penelitian Fahdhly dan Chongsuvivatwong22 terhadap penggunaan partogram oleh bidan di Medan menunjukkan bayi yang dilahirkan dengan skor apgar 1 menit < 7 berkurang secara signifikan dengan pemantauan partogram WHO.
54
REKOMENDASI HTA1.Asfiksia neonatorum merupakan masalah pada bayi baru lahir dengan angka morbiditas dan mortalitas yang tinggi. Dalam rangka menurunkan Angka Kematian Perinatal dan Angka Kematian Neonatal Dini, masalah ini perlu segera ditanggulangi dengan berbagai macam cara dan usaha mulai dari aspek promotif, kuratif dan rehabilitatif. [Rekomendasi B LoE IIb]
2.Secara umum definisi asfiksia neonatorum yang digunakan mengacu pada definisi WHO. Namun begitu, 3% bayi dengan asfiksia neonatorum yang mengalami komplikasi dan sesuai dengan 4 kriteria klinis asfiksia menurut AAP/ACOG perlu penanganan dan pemantauan dengan sarana yang lebih lengkap tingkat pelayanan kesehatan yang lebih tinggi. [Rekomendasi C LoE IV] 3.Dalam penatalaksanaan asfiksia neonatorum, direkomendasikan ketersediaan
alat-alat/bahan resusitasi di tingkat pelayanan dasar berupa oksigen, sungkup oksigen, balon mengembang sendiri, penghangat, pipa orogastrik, laringoskop, pipa endotrakeal, kateter penghisap, kateter umbilikal dan obat-obat resusitasi seperti cairan kristaloid dan epinefrin. [Rekomendasi C LoE IV]
4.Tenaga resusitasi di tingkat pelayanan dasar direkomendasikan dapat melakukan resusitasi dasar yang bersertifikasi terutama memberikan ventilasi yang adekuat. [Rekomendasi C LoE IV]
55
B.Perawatan Bayi Berat Lahir Rendah dengan Metode KanguruPerawatan metode kanguru (PMK) adalah perawatan untuk bayi baru lahir dengan melakukan kontak langsung antara kulit bayi dengan kulit ibu (skin-to-skin contact).23 Perawatan metode kanguru ini bermanfaat terutama untuk bayi kurang bulan. Terdapat dua tipe PMK:
1.PMK intermiten
PMK yang dapat dilakukan saat bayi belum stabil (masih mendapatkan sokongan medis)
Waktu: dilakukan saat ibu menjenguk bayinya, lama dikerjakan sebaiknya lebih dari 1 jam
Tempat: perawatan bayi (NICU/Special care nursery) 2.PMK kontinu
PMK yang dilakukan saat bayi sudah dalam keadaan stabil (tidak ada penyakit akut)
Waktu: ibu dan bayi bersama dalam 24 jam Tempat : ruangan rawat khusus PMK kontinu
Kriteria Pelaksanaan PMK PMK intermiten:
Bayi kurang bulan yang masih memerlukan pemantauan kardiopulmonal, oksimetri, pemberian oksigen terapi, cairan intravena, dan pemantauan lain, keadaan tersebut tidak mencegah pelaksanaan PMK.24,25
PMK kontinu:
Bayi yang memenuhi kriteria untuk dilakukan PMK adalah bayi prematur (kurang bulan), berat lahir ≤2000 gram, tidak ada kegawatan pernapasan dan sirkulasi, tidak ada kelainan kongenital yang berat, dan mampu bernapas sendiri. Ibu dapat memberikan nutisi (ASI dan formula secara oral maupun melalui pipa lambung) Meskipun demikian, pada sebagian besar kasus PMK dapat segera dilakukan setelah bayi lahir.23
Implementasi PMK Komponen PMK
Terdapat empat komponen PMK yaitu : 1. Kangaroo position (posisi)
2. Kangaroo nutrition (nutrisi) 3. Kangaroo support (dukungan)
4. Kangaroo discharge (pemulangan) dan pemantauan ketat
Kangaroo position (posisi)
56
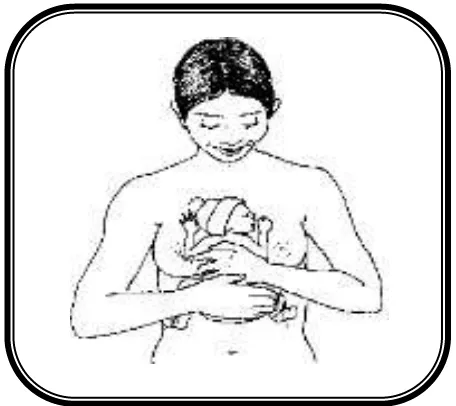
Gambar 28. Memposisikan bayi untuk PMK23
Sumber: World Health Organization. Kangaroo mother care.A practical guide. 1st ed. 2003.
Posisi bayi diamankan dengan kain panjang atau pengikat lainnya. Kepala bayi dipalingkan ke sisi kanan atau kiri, dengan posisi sedikit tengadah (ekstensi). Tepi pengikat tepat berada di bawah kuping bayi. Posisi kepala seperti ini bertujuan untuk menjaga agar saluran napas tetap terbuka dan memberi peluang agar terjadi kontak mata antara ibu dan bayi. Hindari posisi kepala terlalu fleksi atau ekstensi. Tungkai bayi haruslah dalam posisi ”kodok”; tangan harus dalam posisi fleksi. 23
Kain diikatkan dengan kuat setinggi dada bayi agar bayi tidak tergelincir saat ibu bangun dari duduk. Perut bayi sebaiknya berada di sekitar epigastrium ibu dan diperhatikan agar tidak tertekan. Dengan cara ini bayi dapat melakukan pernapasan perut dan napas ibu akan merangsang bayi. 23
Ibu dapat menggunakan baju berkancing depan. Bayi menggunakan popok dan topi. ibu tetap dapat melakukan pekerjaan ringan sehari-hari. Bila ibu ingin kekamar mandi atu melakukan aktivitas yang mengharuskan tidak dapat menggendong bayinya maka anggota keluarga lain dapat bergantian menggendong bayi tersebut. Ibu dapat tidur dengan kepala lebih tinggi menggunakan beberapa bantal dan tetap melaksanakan PMK.
Kangaroo nutrition (nutrisi)
Posisi kanguru sangat ideal bagi proses menyusui. PMK membuat proses menyusui menjadi lebih berhasil, proses menyusui menjadi lebih lama dan dapat meningkatkan volume ASI.23 Pemberian nutrisi pada saat melakukan PMK dapat ASI atau formula baik oral maupun melalui pipa lambung. Cara dan waktu pemberian nutrisi sesuai protokol untuk BBLR/neonatus kurang bulan.
Kangaroo support (dukungan)
57
melakukan PMK dengan berhasil. Wanita hamil sebaiknya sudah diberikan informasi dan edukasi tentang PMK sejak kunjungan antenatal pertama.Edukasi yang diberikan kepada ibu di antaranya harus mengandung informasi mengenai pemantauan terhadap tanda bahaya. Berikut ini beberapa tanda bahaya:
Kesulitan bernapas : dada tertarik ke dalam, merintih Bernapas sangat cepat atau sangat lambat
Serangan apnea sering dan lama
Bayi terasa dingin : suhu bayi di bawah normal walaupun telah dilakukan penghangatan
Bayi teraba panas
Sulit minum: bayi tidak lagi terbangun untuk minum, berhenti minum atau muntah
Kejang Diare
Kulit menjadi kuning
Kangaroo discharge(pemulangan) dan pemantauan
Pemulangan berarti ibu dan bayinya boleh pulang ke rumah dengan tetap menjalani PMK di rumahnya dan dapat dilakukan pemantauan oleh pusat pelayanan kesehatan terdekat dengan domisili keluarga. PMK dapat dipulangkan dari rumah sakit ketika telah memenuhi kriteria dibawah ini: 23
Ibu dan bayi :
Kesehatan bayi secara keseluruhan dalam kondisi baik dan tidak ada apnea atau infeksi
Bayi minum dengan baik
Berat bayi selalu bertambah (sekurang-kurangnya 15g/kg/hari atau 20-30 g/hari) untuk sekurang-kurangnya tiga hari berturut-turut
Ibu mampu merawat bayi dan dapat datang secara teratur untuk melakukan follow-up
Tujuan tindak lanjut dan monitoring (pemantauan):
1. Memberikan pelayanan pada bayi berat lahir rendah/ prematur pascarawat inap yang telah menjalani Perawatan Metode Kanguru
2. Pemantauan pertumbuhan dan perkembangan bayi yang menjalani PMK
3. Skrining gangguan pertumbuhan dan perkembangan bayi yang menjalani PMK di rumah
4. Memfasilitasi perawatan metode kanguru dari yang intermiten menjadi kontinu hingga bayi dapat dilepas dari PMK
5. Untuk mempromosikan pemberian ASI eksklusif 6. Mempromosikan dan melakukan imunisasi 7. Meningkatkan angka kesintasan BBLR
Waktu yang baik saat ibu melakukan pemantauan adalah:
58
REKOMENDASI HTA1.PMK terbukti dapat menstabilkan suhu bayi dengan menggunakan panas badan ibu dan sama efektif bahkan lebih baik dari inkubator. [Rekomendasi A LoE Ib] 2.PMK memberikan ibu kepercayaan diri dalam merawat bayi berat lahir rendah,
PMK kontinu di RS lebih efisien dalam hal maka keperluan tenaga kesehatan khususnya perawat. Bayi yang belum dapat dilakukan PMK kontinu, dianjurkan untuk melakukan PMK intermitten untuk membiasakan ibu merawat bayi dengan PMK. [Rekomendasi A LoE Ia]
3.Ibu yang melakukan PMK mempunyai kadar stress hormone (kortisol) yang lebih rendah sehingga diasumsikan ibu dan bayi lebih tenang/tidak stress. [Rekomendasi A LoE Ia]
4.PMK direkomendasikan untuk BBLR di Indonesia terutama apabila bayi tersebut stabil keadaan klinisnya dan hanya memerlukan inkubator untuk perawatannnya. Pusat pelayanan primer seperti PUSKESMAS dapat meneruskan perawatan BBLR yang telah di pulangkan dari pusat pelayanan sekunder atau tersier. Pusat pelayanan kesehatan sekunder dapat melakukan PMK kontinu untuk BBLR yang masih menggunakan alat kesehatan minimal. PMK dapat dilakukan disemua level pelayanan kesehatan di Indonesia sesuai dengan sarana dan prasarana yang tersedia. [Rekomendasi A LoE Ia]
5.Kriteria definitif pemulangan terdiri dari : [Rekomendasi C LoE IV] Bayi mencapai berat badan minimum yakni 1500 g.
Kesehatan bayi secara keseluruhan dalam kondisi baik dan tidak ada apnea atau infeksi
Bayi minum dengan baik
Berat bayi selalu bertambah (sekurang-kurangnya 15g/kg/hari) untuk sekurang-kurangnya tiga hari berturut-turut
Ibu mampu merawat bayi dan dapat datang secara teratur untuk melakukan follow-up
Bayi yang dipulangkan dengan berat badan < 1800 gram difollow-up setiap minggu dan dilakukan minimal di RS Umum Daerah, sedangkan dan bayi dengan berat badan >1800 gram dilakukan follow-up setiap dua minggu; boleh dilakukan di Puskesmas.
6.Rekomendasi waktu pemantauan: [Rekomendasi C LoE IV]
Dua kali kunjungan follow up perminggu sampai dengan 37 minggu usia pascamenstruasi.
59
C. Hiperbilirubinemia NeonatalDefinisi dan Epidemiologi
Jaundice/kuning terjadi pada sekitar 60% bayi baru lahir yang sehat dengan usia gestasi ≥ 35 minggu.27,28
Sebagian besar kuning adalah jinak, akan tetapi karena potensi toksik dari bilirubin, semua bayi lahir harus dipantau untuk mendeteksi kemungkinan menjadi hiperbilirubinemia berat. 27
Hiperbilirubunemia neonatal: adalah naiknya kadar bilirubin serum total (BST) melebihi normal, yaitu ≥ 5 mg/dL (86 mol/L). 28,29
Harvard School of Public Health: terdapat 42,7% (n=834) kasus hiperbilirubinemia pada bayi dengan berat lahir < 2.500 gram (RO=3,45 IK=3,01) dan 47,5% (n=777) kasus hiperbilirubinemia pada bayi kurang bulan (usia gestasi < 37 minggu) (RO=4,34 IK=3,77).30
Hiperbilirubinemia neonatal berhubungan dengan penyakit lain seperti anemia hemolitik, kelainan endokrin metabolik, kelainan anatomi organ hati, dan infeksi.28
Di Indonesia, dua etiologi terbanyak penyakit hemolitik yang menyebabkan kuning pada bayi baru lahir, yaitu inkompatibilitas ABO dan defisiensi enzim glukosa-6-fosfat-dehidrogenase (G6PD).31
Etiologi dan Faktor Risiko
Neonatus tanpa faktor risiko yang teridentifikasi, jarang mengalami peningkatan bilirubin serum > 12 mg/dL. Banyak faktor risiko yang dapat meningkatkan level bilirubin serum. Tabel 2 menampilkan berbagai faktor risiko hiperbilirubinemia neonatal.28,32
Tertundanya pelepasan mekonium (sumbatan mekonium, tertundanya asupan minum, dan hipotiroidisme) akan meningkatkan risiko hiperbilirubinemia.28,33 Bayi baru lahir dengan risiko tersebut perlu diobservasi ketat sepanjang minggu-minggu awal kelahirannya.28
Kernikterus: konsekuensi neurologis akibat deposisi bilirubin tidak terkonjugasi pada jaringan otak (ganglia basal otak). Pada neonatus yang mengalami kernikterus, akan didapatkan nilai bilirubin yang sangat tinggi – dapat mencapai > 20-25 mg/dL.28,34
Faktor risiko neurotoksisitas hiperbilirubinemia serta dampak kernikterus terdapat pada tabel 3 dan 4.28
Penyebab hiperbilirubinemia neonatal dapat diklasifikasikan ke dalam 3 kelompok berdasarkan mekanisme akumulasi bilirubin, yaitu peningkatan produksi bilirubin, penurunan konjugasi bilirubin dan terganggunya proses eksresi bilirubin (Tabel 5).28
Tabel 5. Faktor Risiko Hiperbilirubinemia neonatal.28,35
Faktor maternal Faktor neonatal
60
(chloromycetin)Obat-obatan : diazepam (Valium), Oksitosin (Pitosin) Penyakit autoimun atau hemolitik (contoh :
defisiensi G6PD**)
*TORCH = toxoplasmosis, other viruses, rubella, cytomegalovirus, herpes (simplex) viruses. **G6PD = glucose-6-phosphate dehydrogenase.
Tabel 6. Faktor Risiko Neurotoksisitas Hiperbilirubinemia35
Penyakit hemolitik autoimun
Tabel 7. Efek dari Toksisitas Bilirubin pada Neonatus28
Dini Lanjut Kronis
Letargi Iritabilitas Athetoid cerebral palsy
Asupan ASI yang buruk Opistotonus Kehilangan pendengaran
frekuensi tinggi Suara tangisan dengan nada
tinggi
Gagal nafas/apneu Paralisis terhadap lirikan ke
atas
Hipotonia Oculogyric crisis Displasia gigi
Hipertonia Retardasi mental ringan
Demam
Tabel 8. Klasifikasi Hiperbilirubinemia neonatal36
Peningkatan Produksi Bilirubin
Kausa hemolitik
Karakteristik : peningkatan kadar bilirubin indirek, >6% retikulosit, konsentrasi hemoglobin <13 g/dl (130 g/L)
Tes Coomb’s positif : inkompatibilitas faktor Rh, inkompatibilitas ABO, minor antigens
Tes Coomb’s negatif : defek selaput lendir sel darah merah (sferositosis, eliptositosis), defek enzim sel darah merah (defisiensi G6PD*, defisiensi piruvat kinase), obat (Pediazole, streptomisin, vitamik K), abnormalitas sel darah merah (hemoglobinopati), sepsis
Kausa nonhemolitik
Karakteristik : peningkatan kadar bilirubin indirek, persentase retikulosit normal Kelainan ekstravaskular : sefalhematoma, memar, perdarahan SSP, swallowed blood
Polisitemia : transfusi darah ibu-janin, transfusi darah antar janin kembar, keterlambatan penjepitan tali pusat
Gangguan sirkulasi enterohepatik : fibrosis kistik, atresia ileum, stenosis pilorus, penyakit Hirschprung’s, ikterus karena ASI
Penurunan Bilirubin Direk
61
Ikterus fisiologisSindroma Chrigler-Najjar tipe 1 dan 2 Sindroma Gillbert
Hipotiroidisme Ikterus karena ASI
Gangguan pada Eksresi Bilirubin
Karakteristik : peningkatan bilirubin direk dan indirek, tes Coomb’s negatif, nilai bilirubin direk > 2
mg/dl (34 mol/L) atau > 20% dari total bilirubin serum, bilirubin direk pada urin
Obstruksi bilier : atresia bilier, choledocal cyst, sklerosis kolangitis primer, batu empedu, keganasan,
sindroma Dubin-Johnson, sindroma Rotor’s
Infeksi : sepsis, infeksi saluran kemih, sifilis, toksoplasmosis, tuberkulosis, hepatitis, rubella, herpes
Kelainan metabolisme : defisiensi alfa1 antitripsin, fibrosis kistik, galaktosemia, glycogen storage disease,
penyakit Gaucher’s, hipotiroidisme, penyakit Wilson’s, penyakit Niemann-Pick
Abnormalitas kromosom : sindroma Turner’s, sindroma trisomi kromosom 18 dan 21
Obat-obatan : aspirin, asetaminofen, sulfa, alcohol, rifampisin (Rifadin), eritromisin, kortikosteroid, Tetrasiklin
*G6PD = glucose-6-phosphate dehydrogenase.
Diagnosis dan Manifestasi Klinis
Ikterus fisiologis pada bayi baru lahir mengikuti pola tertentu, yaitu kadar bilirubin serum tertinggi mencapai 5-6 mg/dL (86-103 mol/L) dan dicapai pada hari ke-3 sampai 4 kemudian menurun pada 1 minggu pertama pascakelahiran; disebabkan antara lain karena polisitemia relatif, pemendekan masa hidup eritrosit, imaturitas ambilan hepatik dan proses konjugasi, serta peningkatan sirkulasi enterohepatik.28,37
Pemberian ASI pada neonatus mungkin meningkatkan risiko terjadinya awitan dini ikterus fisiologis.28
Neonatus yang minum ASI memiliki kemungkinan 3-6 kali lebih besar untuk mengalami ikterus sedang (total bilirubin serum > 12 mg/dL) atau ikterus berat (total bilirubin serum > 15 mg/dL = 257 mol/L) daripada neonatus yang mendapat susu formula.28
Pada ikterus karena ASI awitan lambat, puncak peningkatan nilai bilirubin terjadi pada hari ke-6 sampai 14 pascakelahiran. Total bilirubin serum antara 12-20 mg/dL dan sifatnya nonpatologis. Penyebab ikterus karena ASI belum diketahui secara pasti, namun terdapat teori yang menyatakan suatu substansi dalam ASI yaitu β-glukoronidase dan asam lemak nonesterifikasi akan menghambat metabolisme bilirubin.37 Bilirubin serum akan menurun setelah 2 minggu pascakelahiran, namun mungkin bertahan tinggi dalam 1-3 bulan.28
Jika diagnosis ikterus karena ASI meragukan atau total bilirubin serum terus meningkat, maka pemberian ASI digantikan sementara dengan susu formula namun ibu tetap melanjutkan memerah ASI untuk mempertahankan kuantitas produksi ASI. Penggantian ASI dengan susu formula akan menurunkan bilirubin total dalam 48 jam (rata-rata 3 mg/dL/hari) – hal ini akan mengkonfirmasi diagnosis dan proses menyusui dihentikan.28 Meskipun menghentikan ASI akan menurunkan bilirubin dengan cepat dalam waktu 48 jam dan sekarang ini merupakan satu-satunya pemeriksaan diagnostik definitif, hal ini tidak selalu direkomendasikan.38
62
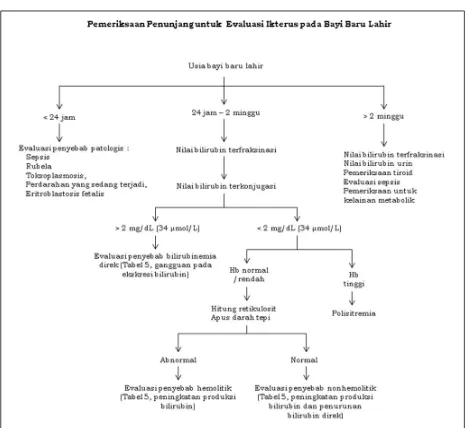
dipertimbangkan antara lain kejadian ikterus yang memanjang, riwayat penyakit (sepsis, rubela, toksoplasmosis, perdarahan masif, eritroblastosis fetalis), dan peningkatan bilirubin direk serum > 2 mg/dL atau > 20% dari total konsentrasi bilirubin.28Pemeriksaan fisis pada neonatus dengan ikterus dapat dilakukan dalam ruangan dengan pencahayaan yang baik dan pada kulitnya disinari cahaya putih (dapat pula dengan cahaya langsung dari jendela) untuk menilai warna kulit dan jaringan subkutan. Penyinaran dilakukan pada dahi, dada bagian tengah, lengan, tungkai, serta telapak tangan dan kaki. Ikterus biasanya dimulai dari bagian wajah kemudian turun ke batang tubuh sampai ekstremitas. Ikterus dapat hilang timbul menyerupai warna kulit. Ikterus tidak tampak jika total bilirubin serum < 4 mg/dL (68 mol/L).40
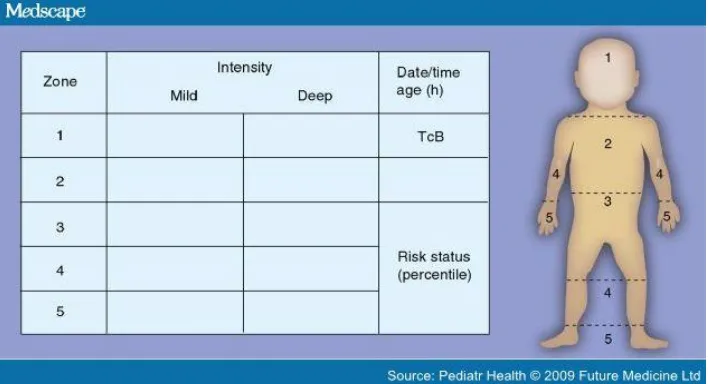
Gambar 3 menampilkan pelaporan penilaian ikterus secara visual. Penilaian dengan Skala Krammer berdasarkan zona batas pada kulit yang mengalami ikterus dan intensitas warna kulit (kuning atau oranye – kuning oranye=tidak terkonjugasi) – sesuai dengan pengukuran level bilirubin transkutaneus (TcB: transcutaneous bilirubin).40
Gambar 29. Skala Krammer dengan modifikasi41
Perkiraan total bilirubin serum dengan penilaian secara klinis yaitu mengenai wajah 5 mg/dL; dada bagian atas 10 mg/dL; abdomen 12 mg/dL; sedangkan jika meliputi sampai telapak tangan dan kaki > 15 mg/dL.28
Perkiraan yang konsisten dan dapat diandalkan untuk memperkirakan total bilirubin serum adalah ikterus terlihat di atas garis puting susu. Pada keadaan ini, nilai bilirubin akan bervariasi, namun < 12 mg/dL.40
Jika ikterus telah mencapai pertengahan dada ke bawah maka korelasi antara pengamatan visual dengan total bilirubin serum akan semakin tidak akurat. Hal ini disebabkan perbedaan warna kulit diantara etnis, lambatnya deposit pigmen pada kulit meski nilai bilirubin meningkat, perbedaan persepsi antarpengamat dan faktor lain yang menyulitkan prediksi secara tepat hanya melalui pengamatan visual.41
63
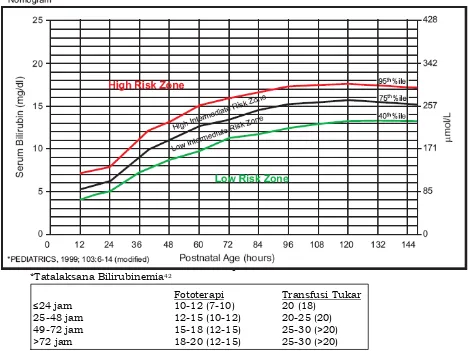
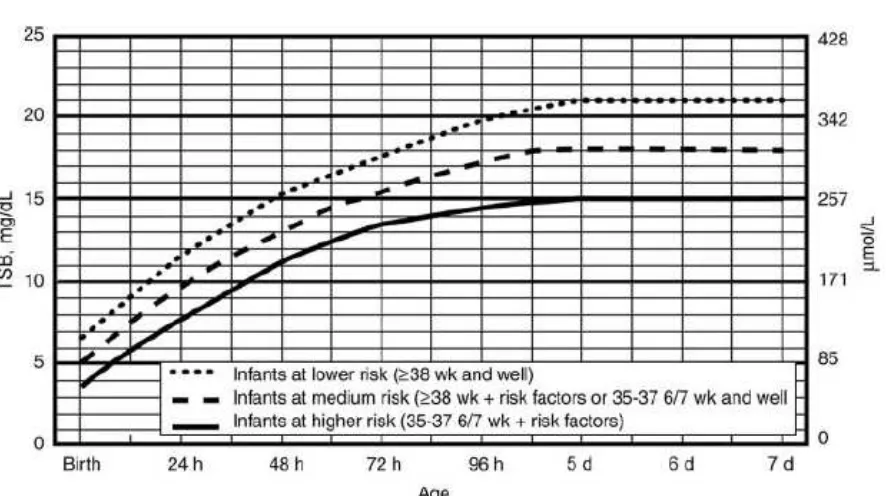
(karena anemia hemolitik atau infeksi), tanda sepsis neonatorum, mikrosefali (infeksi kongenital), kehilangan berat badan, dan tanda dehidrasi. Pemeriksaan harus pula menggali adakah riwayat kelahiran kurang bulan dan kecil masa kehamilan pada neonatus.28,38Gambar 4 menampilkan nomogram untuk menentukan risiko dari 2.840 bayi baru lahir dengan usia gestasi ≥ 36 minggu dan berat lahir ≥ 2.000 gram / usia gestasi ≥ 35 minggu dengan berat lahir ≥ 2.500 gram berdasarkan nilai spesifik serum bilirubin menurut jam.42
*Tatalaksana Bilirubinemia42
Fototerapi Transfusi Tukar
≤24 jam 10-12 (7-10) 20 (18) 25-48 jam 12-15 (10-12) 20-25 (20) 49-72 jam 15-18 (12-15) 25-30 (>20) >72 jam 18-20 (12-15) 25-30 (>20)
Keterangan :
nilai bilirubin dinyatakan dalam mg/dL – nilai tanda dalam kurung merupakan nilai bilirubin untuk neonatus dengan faktor risiko
Gambar 30. Nomogram42
Penatalaksanaan Hiperbilirubinemia a. Fototerapi
64
Subcommitte on Hyperbilirubinemia, American Academy of Pediatrics (Gambar 5).35
Gambar 31. Tatalaksana Fototerapi untuk neonatus dengan usia gestasi ≥ 35 minggu35
Keterangan Gambar 31 :
o Gunakan bilirubin total. Jangan dikurangi dengan bilirubin direk atau bilirubin
terkonjugasi.
o Faktor risiko : penyakit hemolitik isoimun, defisiensi G6PD, asfiksia, letargi signifikan,
instabilitas suhu, sepsis, asidosis, atau albumin < 3.0 g/dL (jika diukur).
o Untuk neonatus 35-37 minggu dengan kondisi sehat, intervensi dapat mengacu pada garis di sekitar risiko sedang.
o Terapi sinar konvensional/standar dapat dilakukan di RS atau di rumah jika kadar BST 2-3 mg/dl di bawah garis cut off point (35-50 mg/dl). Terapi sinar di rumah tidak dianjurkan pada bayi yang mempunyai faktor risiko.
o Fototerapi intensif digunakan bila nilai BST sudah melampaui cut off point untuk
fototerapi pada setiap kategori.
Fototerapi intensif: radiasi dalam spektrum biru-hijau (panjang gelombang antara 430-490 nm), setidaknya 30 μW/cm2 per nm (diukur pada kulit bayi secara langsung di bawah pertengahan unit fototerapi) dan diarahkan ke permukaan kulit bayi seluas-luasnya. Pengukuran harus dilakukan dengan radimeter spesifik dari manufaktur unit fototerapi tersebut.27
Belum ada standar pasti untuk menghentikan fototerapi, tetapi fototerapi dapat dihentikan bila kadar BST sudah berada di bawah cut off point dari setiap kategori.27
Untuk bayi yang dirawat di RS pertama kali setelah lahir (umumnya dengan BST ≥ 18 mg/dL atau 308 μmol/L) maka fototerapi dapat dihentikan bila kadar BST turun sampai di bawah 13-14 mg/dL (239 μmol/L).27
65
direkomendasikan untuk pemeriksaan ulang bilirubin 24 jam setelah dipulangkan.27Untuk bayi yang dirawat di RS untuk kedua kalinya dengan hiperbilirubinemia dan kemudian dipulangkan, jarang terjadi kekambuhan yang signifikan sehingga pemeriksaan ulang bilirubin dilakukan berdasarkan indikasi klinis.27 Pernah dibandingkan antara pemberian fototerapi secara intermiten dan kontinu dan hasilnya bervariasi. Tidak ada bukti ilmiah yang dapat dipercaya dalam penggunaan fototerapi kontinu.27
Fototerapi dapat diinterupsi/dihentikan sesaat pada saat pemberian minum atau pemeriksaan fisis singkat. Bila kadar bilirubin mencapai zona transfusi tukar, fototerapi harus diberikan secara kontinu sampai terjadi penurunan BST yang diharapkan atau sampai dilakukan trasfusi tukar.27
Meskipun sinar matahari memberikan radiasi yang cukup pada gelombang 425-475 nm sebagai fototerapi, tetapi keterpaparan sinar matahari secara langsung harus dihindari terutama pada kondisi bayi telanjang sebab dapat meningkatkan risiko kulit terbakar.27
b.Transfusi tukar
Transfusi tukar diindikasikan pada kernikterus, yang biasanya ditandai dengan nilai total bilirubin serum > 20 mg/dL karena adanya hemolisis.28
Transfusi tukar dipertimbangkan pada keadaan hiperbilirubinemia yang signifikan.28
Pada neonatus cukup bulan yang tidak mengalami hemolisis, cenderung toleran terhadap nilai total bilirubin serum yang tinggi, tatalaksana yang diutamakan adalah fototerapi.28
Transfusi tukar merupakan metode tercepat untuk menurunkan nilai total bilirubin serum. Prosedur ini jarang diperlukan jika fototerapi dilakukan dengan intensif. Pada kelainan hemolisis, anemia berat atau peningkatan total bilirubin serum yang tinggi (> 1 mg/dL perjam dalam < 6 jam), transfusi tukar merupakan tatalaksana yang direkomendasikan.28,33
Prosedur ini perlu dipertimbangkan pada ikterus nonhemolitik pada neonatus jika fototerapi gagal untuk menurunkan nilai bilirubin.28,33
Komplikasi transfusi tukar antara lain emboli udara, vasospasme, infark, infeksi dan bahkan kematian. Oleh karena itu, fototerapi intensif harus lebih dulu diupayakan sebelum beralih pada transfusi tukar.28,33
Rasio bilirubin total berbanding albumin dapat digunakan sebagai pedoman tambahan untuk menentukan apakah terdapat indikasi transfusi tukar (Tabel 6).27,35,43
Tabel 9. Indikasi transfusi tukar berdasarkan rasio bilirubin : albumin pada usia gestasi dan kelompok risiko tertentu27,35,43
Usia gestasi dan kelompok risiko Rasio bilirubin : albumin
38 minggu dan sehat 8.0
> 38 minggu + hemolisis atau 35 – 37 6/7 dan sehat
7.2
35 – 37 6/7 + hemolisis 6. 8
66
risiko hiperbilirubinemia neonatal dapat diklasifikasikan sebagai rendah, menengah, atau tinggi (lihat Gambar 31). Dengan asumsi bahwa nilai total bilirubin serum akan meningkat secara kontinu, maka dapat diprediksi nilai total bilirubin serum dan dapat dihitung dalam berapa hari lagi kemungkinan kejadian toksisitas akibat hiperbilirubin.28Bagan 1 menjelaskan pemeriksaan penunjang yang diperlukan untuk evaluasi ikterus pada neonatus, sementara bagan 2 menjelaskan algoritma manajemen dan kontrol sesuai rekomendasi American Academy of Pediatrics (2009).35
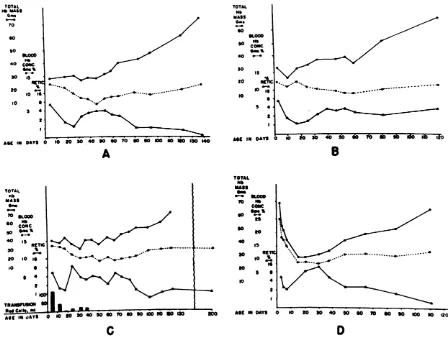
Gambar 32. Hubungan antara konsentrasi hemoglobin darah, massa hemoglobin total dan persentase retikulosit
Keterangan Gambar 32 :
Setiap tabel menunjukkan hasil pengamatan pada bayi yang diberikan perlakuan yang sama. Setiap poin mewakili rerata perminggu pengamatan hidup pada masing-masing kelompok
67
68
Usia gestasi 35-37 minggu + faktor risikohiperbilirubinemia lainnya
Pengukuran nilai TcB dan TSB sebelum keluar RS
Penilaian zona bilirubin (Gambar 4)
Evaluasi fototerapi (lihat Gambar 5) Pengukuran TSB dalam 4-8 jam
Jika keluar RS dalam < 72 jam, kontrol dalam 2 hari
Pertimbangkan pengukuran TcB/TSB saat kontrol
Jika keluar RS dalam < 72 jam, kontrol dalam 2 hari
Risiko tinggi Risiko menengah tinggi Risiko menengah rendah Risiko rendah
Evaluasi fototerapi (lihat Gambar 5) Pengukuran TSB/TcB dalam 4- 24jam
A
B
Usia gestasi 35-37 minggu, tanpa risiko hiperbilirubinemia atauUsia gestasi ≥ 38 minggu + faktor risiko hiperbilirubinemia lainnya
Pengukuran nilai TcB dan TSB sebelum keluar RS
Penilaian zona bilirubin (Gambar 4)
Evaluasi fototerapi (lihat Gambar 5) Pengukuran TSB dalam 4-24 jam
Jika keluar RS dalam < 72 jam, kontrol dalam 2 hari
Jika keluar RS dalam < 72 jam, kontrol dalam 2-3 hari
Risiko tinggi Risiko menengah tinggi Risiko menengah rendah Risiko rendah
69
Gambar 34. Algoritma Manajemen dan Kontrol Hiperbilirubinemia Neonatal (Modifikasi dari Maisles et al35)
Keterangan Bagan 2 :
Evaluasi terhadap laktasi dan dukung ibu untuk menyusui bayinya.
Pengulangan pengukuran TSB tergantung pada usia saat pengukuran dan perbandingan nilai TSB terhadap persentil 95 (lihat gambar 1). Semakin dini pengukuran TSB dan semakin tinggi nilainya, maka pengukuran ulang harus segera dilakukan.
Pada saat kontrol, dokter akan melakukan pemeriksaan klinis sesuai standar.
Tatalaksana Hiperbilirubinemia pada Bayi Kurang Bulan
Sekitar 80% bayi kurang bulan mengalami kuning pada minggu pertama kehidupan. Hal ini disebabkan makin muda usia gestasi, usia eritrosit lebih singkat serta kemampuan hepar untuk ambilan dan konjugasi bilirubin belum optimal.44
Kejadian kuning pada bayi kurang bulan memiliki awitan yang lebih dini, mencapai puncak lebih lambat, kadar puncak lebih tinggi dan memerlukan lebih banyak waktu untuk menghilang (sampai dengan 2 minggu).44
Di bawah ini adalah tabel indikasi tatalaksana fototerapi dan transfusi tukar pada bayi kurang bulan.
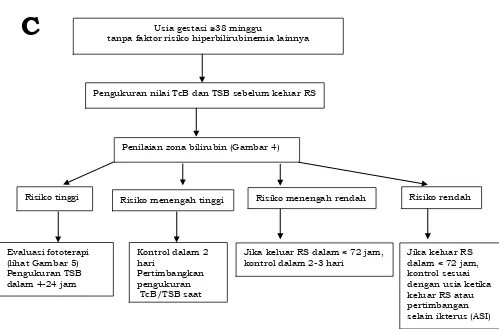
C
Usia gestasi ≥38 minggutanpa faktor risiko hiperbilirubinemia lainnya
Pengukuran nilai TcB dan TSB sebelum keluar RS
Penilaian zona bilirubin (Gambar 4)
Evaluasi fototerapi (lihat Gambar 5) Pengukuran TSB dalam 4-24 jam
Jika keluar RS dalam < 72 jam, kontrol dalam 2-3 hari
Jika keluar RS dalam < 72 jam, kontrol sesuai dengan usia ketika keluar RS atau pertimbangan selain ikterus (ASI) Kontrol dalam 2
hari
Pertimbangkan pengukuran TcB/TSB saat
70
Tabel 10. Indikasi Tatalaksana Fototerapi pada Bayi Kurang Bulan45
Usia Berat <1.500 g
Tabel 11. Indikasi Tatalaksana Transfusi Tukar pada Bayi Kurang Bulan45
Usia Berat <1.500 g 24-48 jam >170-255 >255 >270-310 49-72 jam >170-255 >270 >290-320
>72 jam >255 >290 >310-340
D. Sepsis neonatorum
Dalam laporan WHO yang dikutip dari State of the world’s mother 2007 (data tahun 2000-2003) dikemukakan bahwa 36% dari kematian neonatus disebabkan oleh penyakit infeksi, diantaranya (1) sepsis, (2) pneumonia, (3) tetanus, dan (4) diare.46
Sepsis awitan dini (SAD) merupakan infeksi perinatal yang terjadi segera dalam periode pascanatal (kurang dari 72 jam) dan biasanya diperoleh pada saat proses kelahiran atau in utero. Di negara berkembang termasuk Indonesia, mikroorganisme penyebabnya adalah batang Gram negatif.47,48 Sepsis neonatorum awitan dini memiliki kekerapan 3,5 kasus per 1.000 kelahiran hidup dengan angka mortalitas sebesar 15-50%.49
71
Gambar 32. Patogen pada neonatus50
Gambar 35. Perubahan spektrum patogen pada sepsis neonatorum50
Sepsis awitan lambat (SAL) merupakan infeksi pascanatal (lebih dari 72 jam) yang diperoleh dari lingkungan sekitar atau rumah sakit (health care-associated infection).51,52 Proses infeksi pasien semacam ini disebut juga infeksi dengan transmisi horizontal.53
72
Angka mortalitas SAL lebih rendah daripada SAD yaitu kira-kira 10-20%. Di negara berkembang didominasi oleh mikroorganisme batang Gram negatif (E. coli, Klebsiella, dan Pseudomonas aeruginosa).53Faktor predisposisi HAI yang mencetuskan SAL antara lain BBLR, prematuritas, perawatan di NICU, penggunaan ventilator mekanis, prosedur invasif, dan pemberian cairan parenteral; sedangkan faktor risiko dari komunitas yang mencetuskan SAL antara lain buruknya higienitas, perawatan tali pusat, dan minum susu botol.55
Definisi sepsis neonatorum ditegakkan bila terdapat systemic inflammatory response syndrome (SIRS) yang dipicu oleh infeksi, baik tersangka infeksi (suspected) maupun terbukti infeksi (proven).56 Definisi SIRS dipakai untuk menjelaskan sindroma klinis yang ditandai oleh 2 atau lebih dari kriteria ini: (a) demam atau hipotermia, (b) takikardia, (c) takipneu atau hiperventilasi, dan (d) jumlah leukosit abnormal atau meningkatnya morfologi leukosit abnormal.57 Jika sepsis disertai dengan disfungsi organ, hipoperfusi, atau hipotensi – sepsis dikategorikan sebagai sepsis berat. Syok septik terjadi jika terdapat hipotensi sebagai akibat tidak adekuatnya penggantian volume cairan tubuh.58
Tabel 12. Kriteria SIRS
Usia Neonatus Suhu Laju Nadi per menit
Usia 7-30 hari >38,5ºC atau <36ºC
>180 atau <100 >40 >19,5 atau <5
Catatan: Definisi SIRS pada neonatus ditegakkan bila ditemukan 2 dari 4 kriteria dalam tabel (salah satu di antaranya kelainan suhu atau leukosit)
Sumber: Goldstein B, Giroir B, Randolph A.Pediatr Crit Care Med 2005; 6(1): 2-8
Tabel 13. Kriteria infeksi, sepsis, sepsis berat, syok septik
Sumber: Goldstein B, Giroir B, Randolph A.Pediatr Crit Care Med 2005; 6(1): 2-8 Infeksi
Sepsis Sepsis berat
Syok septik
Terbukti infeksi (proven infection) bila ditemukan kuman penyebab atau Tersangka infeksi (suspected infection) bila terdapat sindrom klinis (gejala klinis dan pemeriksaan penunjang lain).
SIRS disertai infeksi yang terbukti atau tersangka.
Sepsis yang disertai disfungsi organ kardiovaskular atau disertai gangguan napas akut atau terdapat gangguan dua organ lain (seperti gangguan neurologi, hematologi, urogenital, dan hepatologi).
73
Dalam hal penegakan diagnosis sepsis neonatorum mengalami kendala karena gejala dan tanda klinis sepsis tidak spesifik, yaitu dapat menyerupai keadaan lain yang disebabkan oleh keadaan non-infeksi. Dilain pihak, penegakan diagnosis secara dini berperan sangat penting karena dapat membantu menurunkan tingkat mortalitas. Ada sarana kesehatan yang menggunakan pendekatan diagnosis berdasarkan faktor risiko dan mengelompokkan faktor risiko tersebut ke dalam risiko mayor dan risiko minor (Tabel 9).Bila terdapat satu faktor risiko mayor dan dua risiko minor maka pendekatan diagnosis dilakukan secara aktif dengan melakukan pemeriksaan penunjang (septic work-up) sesegera mungkin.59Tabel 14. Pengelompokan faktor risiko59
Risiko mayor Risiko minor
1. Ketuban pecah > 24 jam
2. Ibu demam; saat intrapartum suhu > 38 C
Pada tahun 2004, The International Sepsis Forum mengajukan usulan kriteria diagnosis sepsis pada neonatus berdasarkan perubahan klinis sesuai dengan perjalanan infeksi. Gambaran klinis sepsis neonatorum dikelompokkan menjadi 4 variabel, yaitu variabel klinis, variabel hemodinamik, variabel perfusi jaringan, dan variabel inflamasi.60
Pemeriksaan penunjang seperti biakan darah untuk kultur kuman penyebab merupakan standar baku emas dalam menegakkan diagnosis sepsis. Namun demikian, terdapat beberapa kendala yaitu kultur kuman penyebab seringkali menunjukkan hasil yang tidak memuaskan. Selain itu, hasil pemeriksaan baru dapat diketahui setelah 48-72 jam. Hal yang penting juga diperhatikan bahwa kuman penyebab infeksi tidak selalu sama, baik antar klinik, antar waktu, ataupun antar negara.
Tabel 15. Kriteria diagnosis sepsis pada neonatus Variabel Klinis
Suhu tubuh tidak stabil
Laju nadi > 180 kali/menit, < 100 kali/menit
Laju nafas > 60 kali/menit, dengan retraksi atau desaturasi oksigen Letargi
Intoleransi glukosa ( plasma glukosa > 10 mmol/L ) Intoleransi minum
Variabel Hemodinamik* (atau dapat digantikan dengan laju nadi, kualitas isi nadi dan pengisian kapiler)
74
TD sistolik < 50 mmHg ( bayi usia 1 hari )TD sistolik < 65 mmHg ( bayi usia < 1 bulan ) Variabel Perfusi Jaringan
Pengisian kembali kapiler > 3 detik Asam laktat plasma > 3 mmol/L* Variabel Inflamasi
Leukositosis ( > 34000x109/L )
Leukopenia ( < 5000 x 109/L )
Neutrofil muda > 10%
Neutrofil muda/total neutrofil ( I/T ratio ) > 0,2 Trombositopenia <100000 x 109/L
C Reactive Protein > 10 mg/dL atau > 2 SD dari nilai normal* Procalcitonin > 8,1 mg/dL atau > 2 SD dari nilai normal** IL-6 atau IL-8 >70 pg/mL**
16 S rRNA gene PCR : positif** *sangat dianjurkan apabila fasilitas tersedia ** di Negara maju dan dalam penelitian
Sumber : Haque KN.Pediatr Crit Care Med 2005; 6: S45-9
Pada dasarnya, pemeriksaan penunjang untuk penegakan diagnosis sepsis dapat dikelompokkan menjadi dua kelompok yaitu :
Kelompok pemeriksaan penunjang konvensional, yang meliputi pemeriksaan darah perifer lengkap, kultur darah dan CRP.
Kelompok pemeriksaan penunjang canggih : marker/petanda dan mediator.
Berikut ini 10 langkah perencanaan penggunaan antibiotik:
1. Kultur darah (dan mungkin cairan serebrospinal dan atau urin) harus dimulai sebelum memulai terapi antibiotik;
2. Gunakan sedapat mungkin antibiotik spektrum sempit, seperti penisilin (piperacillin-tazobactam) dan aminoglikosida (amikasin);
3. Jangan memulai terapi dengan sefalosporin generasi ke tiga (sefotaksim, seftazidim) atau karbapenem (imipenem, meropenem);
4. Kembangkan kebijakan antibiotik lokal dan nasional untuk membatasi pengguanaan antibiotik spektrum luas yang mahal seperti imipenem untuk pengobatan empirik;
5. Percaya hasil kultur dan laboratorium mikrobiologi; 6. Peningkatan CRP bukan berarti sepsis;
Franz AR (1999) menyatakan terdapatnya satu saja tanda klinis (yang menandakan infeksi) ditambah dengan CRP > 10 mg/L, maka dapat ditegakkan diagnosis septikemia neonatorum awitan dini atau lanjut pada neonatus usia berapapun yang dirawat di NICU.61,62
Philip dan Mills (2000) merekomendasikan neonatus (usia berapapun) dengan CRP ≥ 10 mg/L dan terdapatnya satu atau lebih tanda klinis dan atau satu atau lebih faktor risiko untuk infeksi; harus dipindahkan dari ruang rawat biasa ke NICU dan mendapatkan terapi antibiotik.63
7. Jika kultur darah steril dalam 2-3 hari, penghentian antibiotik hampir selalu aman dan tepat.
75
Kolonisasi merupakan presentasi mikroorganisme pada kulit, membran mukosa, luka terbuka, atau pada eksresi/sekresi tetapi tidak menyebabkan tambahan gejala atau tanda klinis.5410. Lakukan yang terbaik untuk pencegahan infeksi nosokomial dengan cara menggalakkan pengendalian infeksi, khususnya mencuci tangan.
Terdapat kesulitan untuk menilai tingkat keparahan penyakit pada neonatus. Kondisi hipoglikemi, kesulitan makan per oral, dan kejang – tidak dapat memberikan gambaran menyeluruh tentang kondisi kesehatan atau morbiditas pada neonatus. Sampai saat ini, berat lahir, usia gestasi, dan skor APGAR merupakan petanda morbiditas neonatus. Mulai dikembangkan pula sistem penilaian lain untuk mengukur tingkat keparahan penyakit neonatus, antara lain (a) Clinical Risk Index for Babies (CRIB); (b) Score for Neonatal Acute Physiology (SNAP); (c) Score for Neonatal Acute Physiology and SNAP Perinatal Extension (SNAP-II dan SNAPPE II).64,65,66
Tabel 16. Penilaian kondisi bayi dengan SNAP65
Parameter 1 poin 3 poin 5 poin
Indeks oksigenasi 0.07-0.20 0.21-0.40 > 0.40 Hematokrit, %
76
Glukosa (atau dengan strip reagen), mg/dLTinggi *FiO2 : fraction of inspired oxygen as a percent
Pencegahan dibagi atas pencegahan untuk sepsis awitan dini (SAD) dan sepsis awitan lambat (SAL).
Pencegahan untuk SAD : Dengan pemberian ampicillin 1 gram intravena yang diberikan pada awal persalinan dan tiap 6 jam selama persalinan, dapat menurunkan risiko terjadinya infeksi awitan dini (early-onset) sampai 56% pada bayi lahir prematur karena ketuban pecah dini, serta menurunkan resiko infeksi GBS sampai 36%. Pada wanita dengan korioamnionitis dapat diberikan ampicillin dan gentamicin, yang dapat menurunkan angka kejadian sepsis neonatorum sebesar 82% dan infeksi GBS sebesar 86%.67
Pencegahan untuk SAL : berhubungan dengan HAI antara lain :68 1. Pemantauan yang berkelanjutan
2. Surveilans angka infeksi, data kuman dan rasio jumlah tenaga medis dibandingkan jumlah pasien
3. Bentuk ruang perawatan
4. Sosialisasi insidens infeksi nosokomial kepada pegawai 5. Program untuk meningkatkan kepatuhan mencuci tangan
6. Perhatian terhadap penanganan dan perawatan kateter vena sentral 7. Pemakaian kateter vena sentral yang minimal
8. Pemakaian antibiotik yang rasional
9. Program pendidikan : meningkatkan kepatuhan pegawai berdasarkan hasil program kontrol.
77
Gambar 36. Indikasi Intrapartum Antimicrobial Prophylaxis
78
Gambar 37. Algoritma Intrapartum Antimicrobial Prophylaxis
79
Gambar 38. Protokol Sepsis
80
REKOMENDASI HTA1. Sepsis neonatorum merupakan masalah pada bayi baru lahir dengan angka mortalitas yang cukup tinggi. Dalam rangka menurunkan Angka Kematian Perinatal dan Angka Kematian Neonatal Dini, masalah ini perlu segera ditanggulangi dengan berbagai macam cara dan usaha mulai dari aspek promotif, kuratif dan rehabilitatif. [Rekomendasi B LoE IIb]
2. Penegakan diagnosis :
Penegakan diagnosis Sepsis neonatorum dipilih dengan pendekatan standar klinis yang menggunakan faktor risiko dan mengelompokkan faktor risiko tersebut dalam risiko mayor dan risiko minor.
Penegakkan diagnosis dilakukan secara klinis dengan disertai pemeriksaan penunjang.
Selain itu penegakan diagnosis juga dapat mengacu pada usulan kriteria diagnosis menurut The International Sepsis Forum. Kriteria diagnosis sepsis didasarkan pada perubahan klinis sesuai dengan perjalanan infeksi. Gambaran klinis sepsis neonatorum dikelompokkan menjadi 4 variabel, yaitu variabel klinik, variabel hemodinamik, variabel perfusi jaringan, dan variabel inflamasi.
Penajaman tentang pemeriksaan klinis untuk menentukan diagnosis sepsis atau dugaan sepsis sangat penting.
Pemeriksaan penunjang sangat tergantung dari ketersediaan fasilitas di tempat pelayanan kesehatan:
Di sarana yang memiliki fasilitas untuk pemeriksaan penunjang konvensional dianjurkan untuk melakukan :
Skrining Infeksi maternal
Pemeriksaan untuk bayi meliputi pemeriksaan darah perifer lengkap, pemeriksaan kultur/biakan, CRP dan IT ratio.
81
3. PenatalaksanaanPada kasus tersangka sepsis, pemberian antibiotik diberikan tanpa harus menunggu hasil kultur darah. Sebaiknya diberikan kombinasi dua antibiotik:
Dapat mencakup sebagian besar penyebab sepsis.
Efek sinergis antibiotik (penisilin dan aminoglikosida untuk GBS).
Beberapa mikro-organisme penyebab infeksi dapat berkembang menjadi mutan resisten selama terapi (Pseudomonas sp).
Aktivitas bakterisidal serum yang lebih tinggi dibandingkan hanya menggunakan antibiotik tunggal (Enterococci, Listeria). Pada kasus sepsis neonatorum berat, selain pemberian antibiotik juga diberikan terapi suportif. Beberapa terapi suportif yang terbukti memberikan dampak positif antara lain : Pemberian intravenous immunoglobulin (IVIG), granulocyte-macrophage colony stimulating factor (G-CSF dan GM-CSF), transfusi tukar (TT), pemberian fresh frozen plasma, pemberian pentoxifilin. [Rekomendasi A LoE Ia]
4. Adapun kebijakan terapi antibiotik empirik akan berpengaruh pada pola resistensi kuman. Pemilihan jenis antibiotik empirik harus berdasarkan hal-hal berikut: 1. Usia saat awitan penyakit
2. Spesies bakteri yang paling sering menyebabkan infeksi. 3. Pola resistensi antibiotik pada masing-masing rumah sakit. 4. Farmakokinetik antibiotik.
5. Pencegahan
Pencegahan secara umum :
Melakukan pemeriksaan antenatal yang baik dan teratur.
Skrining infeksi maternal kemudian mengobatinya, misalnya infeksi TORCH, infeksi saluran kemih, dll.
Mencegah persalinan prematur atau kurang bulan.
Meningkatkan status gizi ibu agar tidak mengalami kurang gizi dan anemia.
Memberikan terapi kortikosteroid antenatal untuk ibu dengan ancaman persalinan kurang bulan.
Konseling ibu tentang risiko kehamilan ganda.
Melakukan Perawatan Neonatal Esensial yang terdiri dari : Persalinan yang bersih dan aman
Stabilisasi suhu
Inisiasi pernapasan spontan dengan melakukan resusitasi yang baik dan
benar sesuai dengan kompetensi penolong Pemberian ASI dini dan eksklusif
Pencegahan infeksi dan pemberian imunisasi
82
Pencegahan untuk SAD : dapat dilakukan dengan pemberian antibiotik. Dengan pemberian ampicillin 1 gram intravena yang diberikan pada awal persalinan dan tiap 6 jam selama persalinan, dapat menurunkan risiko terjadinya infeksi awitan dini (early-onset) sampai 56% pada bayi lahir prematur karena ketuban pecah dini, serta menurunkan resiko infeksi GBS sampai 36%. Pada wanita dengan korioamnionitis dapat diberikan ampicillin dan gentamicin, yang dapat menurunkan angka kejadian sepsis neonatorum sebesar 82% dan infeksi GBS sebesar 86%. [Rekomendasi B LoE IIa]Pencegahan untuk SAL : berhubungan dengan infeksi nosokomial antara lain: Pemantauan yang berkelanjutan
Surveilans angka infeksi, data kuman dan rasio jumlah tenaga medis dibandingkan jumlah pasien
Bentuk ruang perawatan
Sosialisasi insidens infeksi nosokomial kepada pegawai Program untuk meningkatkan kepatuhan mencuci tangan
Perhatian terhadap penanganan dan perawatan kateter vena sentral Pemakaian kateter vena sentral yang minimal
Pemakaian antibiotik yang rasional Program pendidikan
83
DAFTAR PUSTAKA
1 Lawn JE, Cousens S, Zupan J; Lancet Neonatal Survival Steering Team. 4 million neonatal deaths: When? Where? Why? Lancet. 2005;365 (9462):891 –900.
2 London, Susan Mayor. Communicable disease and neonatal problems are still
major killers of children. BMJ 2005;330:748 (2 April),
doi:10.1136/bmj.330.7494.748-g
3 Lee, et.al. Risk Factors for Neonatal Mortality Due to Birth Asphyxia in Southern Nepal: A Prospective, Community-Based Cohort Study. PEDIATRICS Vol. 121 No. 5 May 2008, pp. e1381-e1390 (doi:10.1542/peds.2007-1966). (Level of evidence IIb) 4 Departemen Kesehatan Republik Indonesia. Riset Kesehatan Dasar tahun 2007.
2008
5 World Health Organization. Basic Newborn Resuscitation: A Practical Guide-Revision. Geneva, Switzerland: World Health Organization; 1999. Available at:
www.who.int/reproductive-health/publications/newborn_resus_citation/index.html. Accessed June 20, 2008. 6 American Heart Association & American Academy of Pediatrics. Buku Panduan
Resusitasi Neonatus Edisi ke-5. 2006.
7 American Academy of Pediatrics and American College of Obstetricians and Gynaecologists. Care of the neonate. Guidelines for perinatal care. Gilstrap LC, Oh W, editors. Elk Grove Village (IL): American Academy of Pediatrics; 2002.p. 196-7. 8 IDAI. Asfiksia Neonatorum.Standar Pelayanan Medis Kesehatan anak . 2004 :
272-276. (level of evidence IV)
9 Saugstad OD, et.al. Resuscitation of Newborn Infants with 21% or 100% Oxygen : An updated systematic review and meta-analysis. Neonatology 2008; 94(3):176-182 10 Saugstad OD, Ramji S., Vento M. Resuscitation of depressed newborn Infants with
ambient air or pure oxygen : a meta-analysis. Biol Neonate. 2005;87(1):27-34. 11 Zhu JJ, Wu MY. Which is better to resuscitate asphyxiated newborn infants : room
air or pure oxygen?. Zhonghua Er Ke Zha Zhi.2007 Sep;45(9):644-649.
12 Rabi Y, Rabi D, Yee W. Room air resuscitation of depressed newborn: a systematic review and meta-analysis. Resuscitation. 2007 Mar; 72(3):353-363.
13 Bajaj N, Udani RH, Nanavati RN. Room air vs 100 percent oxygen for neonatal resuscitation: a controlled clinical trial. J Trop Pediatr. 2005 Aug; 51(4):206-211. 14 Tan A, Schulze A, O'Donnell CPF, Davis PG. Resuscitation of Newborn infants with
100% oxygen or air : a systematic review and meta-analysis. The Lancet 2004; 364:1329-1333 (DOI : 10.1016/S0140-6736 (04)17189-4)
15 Fearnley SJ, Pulse Oximetry, Update in Anaesthesia, 1995: Issue 5.Dapat diakses pada www.nda.ox.ac.uk/wfsa/html/u05/u05_003.htm
16 Jubran A, Pulse oximetry, Crit Care. 1999; 3(2): R11–R17. Published online 1999 May 18. doi: 10.1186/cc341.
17 Vohra S, Roberts RS, Zhang B, Janes M, Schmidt B. Heat Loss Prevention (HeLP) in the delivery room: a randomized controlled trial of polyethylene occlusive skin wrapping in very preterm infants. J Pediatr. 2004;145 :750 –753.
84
19 McCall EM, Alderdice FA, Halliday HL, Jenkins JG, Vohra S. Interventions to prevent hypothermia at birth in preterm and/or low birthweight infants. Cochrane Database of Systematic Reviews 2008, Issue 1. Art. No.: CD004210. DOI:0.1002/14651858. CD004210.pub3. (Level of evidence Ia)
20 Meneguel JF, Guinsburg R, Miyoshi MH, Peres CA, Russo RH, Kopelman BI, Camano L. Antenatal treatment with corticosteroids for preterm neonates: impact on the incidence of respiratory distress syndrome and intra-hospital mortality. Sao Paulo Med J 2003; 121(2):45-52. (Level of evidence IIb)
21 Berglund S, Grunewald C, Pettersson H, Cnattingius S. Severe asphyxia due to delivery-related malpractice in Sweden 1990–2005. BJOG 2008;115:316–323. (Level of evidence IIIb)
22 Fahdhy M, Chongsuvivatwong V. Evaluation of World Health Organization partograph implementation by midwives for maternity home birth in Medan, Indonesia. Midwifery. 2005 Dec;21(4):301-10.Epub 2005 Aug 1.
23 Department of Reproductive Health and Research, World Health Organization. Kangaroo mother care.A practical guide. 1st ed. Geneva : WHO, 2003.
24 London, M., Ladewig, P., Ball, J., & Bindler, R. (2006). Maternal and child nursing care (2nd ed.). Upper Saddle River, NJ: Pearson Prentice Hall. (p. 573, 791 - 793) 25 Robles, M. (1995). Kangaroo care: The human incubator for the premature infant.
University of Manitoba, Women’s Hospital in the Health Sciences Centre: Winnipeg, MN.
26 Usman A, Irawaty S, Triyanti A, Alisjahbana A. Pencegahan Hipotermia pada Perawatan Bayi Berat Lahir Rendah (BBLR) di Rumah dengan Metoda Kanguru. Unit Penelitian FK Unpad/RSHS. Bandung 1996.
27 Subcommitte on Hyperbilirubinemia. Clinical practice guidelies : Management of hyperbilirubinemia in the newborn 35 or more weeks gestasion. Pediatrics 2004; 114: 297-316.
28 Porter ML. Dennis BL. Hyperbilirubinemia in the term of newborn. Am Fam Physician 2002;65:599–606,613–4.
29 Sarici SU. et al. An Early (Sixth-Hour) Serum bilirubin measurement is useful in predicting the development of significant hyperbilirubinemia and severe abo hemolytic disease in a selective high-risk population of newborns with abo incompatibility. American Academy of Pediatrics Journal. 2002;109(4);e53.
30 Linn S. et al. Epidemiology of neonatal hyperbilirubinemia. American Academy of Pediatrics Journal. 1985;75;770-774.
31 Suradi R, Monintja HE, Munthe BG, Suparno. Glucose-6-phosphate dehydrogenase deficiency in the dr. Ciptomangunkusumo general hospital. Pediatr Indones 1979: 19:30-40.
32 Jaundice and hyperbilirubinemia in the newborn. In: Behrman RE, Kliegman RM, Jenson HB, eds. Nelson Textbook of pediatrics. 16th ed. Philadelphia: Saunders, 2000:511-28. pediatrics. 16th ed. Philadelphia: Saunders, 2000:511-28.
33 Hiperbilirubinemia pada neonatus. Dalam :Pelayanan Obstetri dan Neonatal Emergensi Komprehensif (PONEK).2008;183-96.
34 Raunch D. Kernicterus. Diunduh dari
http://www.nlm.nih.gov/medlineplus/ency/article/007309.htm. Diakses tanggal 10 Desember 2009.
85
36 Siberry GK, Iannone R, eds. The Harriet Lane handbook: a manual for pediatric
house officers. 15th ed. St. Louis: Mosby, 2000:257-8.
37 Gartner LM, Herschel M. Jaundice and breastfeeding. Pediatr Clin North Am 2001;48:389-99.
38 WHO Indonesia. Masalah-masalah bayi baru lahir:Ikterus. Buku saku pelayanan kesehatan anak di rumah sakit rujukan tingkat pertama di kabupaten/kota. Jakarta: WHO.2009;p 68-9.
39 Melton K, Akinbi HT. Neonatal jaundice. Strategies to reduce bilirubin-induced complications. Postgrad Med 1999;106:167-8,171-4,177-8.
40 Bhutani VK, Johnson LH, Keren R: Diagnosis and management of hyperbilirubinemia in the term neonate: for a safer first week. Pediatr. Clin. North Am. 51, 843-861 (2004).
41 Bhutani VK. Screening for Severe Neonatal Hyperbilirubinemia: Tests. Diunduh dari http://www.medscape.com. Diakses tanggal 10 Desember 2009.
42 Bhutani VK, Johnson L, Sivieri EM. Predictive ability of a predischarge hour-spesific serum bilirubin for subsequent significant hyperbilirubinemia in a healthy term and near-term newborns. Pediatrics. 1999;103:6-14
43 Treatment of Hyperbilirubinemia. Diunduh dari www.yalepediatrics.org. Diakses Mei 2007.
44 Ikatan Dokter Anak Indonesia (IDAI). Paket Pelatihan Pelayanan Obstetri dan Neonatal (PONEK): Asuhan Neonatal Esensial. 2008.
45 The Royal Women’s Hospital Neonatal Services: Clinician’s Handbook. February 2009.
http://www.nichd.nih.gov/cochrane/Gordon/GORDON.HTM [Tingkat Pembuktian Ia]
48 Yurdakok M. Antibiotic use in neonatal sepsis. Turk J Pediatr 1994; 40(1): 17-33. [Tingkat Pembuktian IV]
49 Schuchat A, Zywicki SS, Dinsmoor MJ, Mercer B, Romaguera J, O’Sullivan MJ, et al. Risk Factors and Opportunities for Prevention of Early-onset Neonatal Sepsis: A Multicenter Case-Control Study. Pediatrics 2000; 105: 21-26. [Tingkat Pembuktian IIb]
50 Department of Child and Adolescent Health and Development World Health Organization. Explore simplified antimicrobial regimens for the treatment of
neonatal sepsis. Meeting to explore simplified antimicrobial regimens for the
treatment of neonatal sepsis (2002).
51 Mupanemunda RH, Watkinson M. Infection-Neonatal. In: Harvey DR, Mupanemunda RH, Watkinson M, penyunting. Key topics in Neonatology. Washington DC: Bios Scientific Publisher Limited; 1999. h. 143-6.
52 Mupanemunda RH, Watkinson M. Infection-Neonatal. In: Harvey DR, Mupanemunda RH, Watkinson M, penyunting. Key topics in Neonatology. Washington DC: Bios Scientific Publisher Limited; 1999. h. 147-150.
86
54 Horan TC, Andrus M dan Dudeck MA. CDC/NHSN surveillance definition of health care–associated infection and criteria for specific types of infections in the acute care setting. Am J Infect Control 2008;36:309-32. doi:10.1016/j.ajic.2008.03.002. 55 Sankar JM, Agarwal R, Deorari AK, Paul VK. Sepsis in the Newborn. AIIMS- NICU
protocols (2008).
56 Opal SM. Concept of PIRO as a new conceptual framework to understand sepsis. Pediatr Crit Care Med 2005; 6(3): Suppl: S55-60.
57 Angus DC, Wax RS. Epidemiology of sepsis: an update. Crit Care Med 2001; 29 (Suppl): S109-16.
58 Levy MM, Fink MP, Marshall JC, Abraham E, Angus D, Cook D, et al. 2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference. Crit Care Med 2003;31:1250-6.
59 Pusponegoro HD, Hadinegoro SRS, Firmanda D, Tridjaja B, et al. Sepsis neonatorum. Dalam : Standard Pelayanan Medik IDAI.2004. h 286-90
60 Haque KN. Definitions of Bloodstream Infection in the Newborn.Pediatr Crit Care Med 2005; 6: S45-9.
61 Franz AR, Kron M, Pohlandt F, Steinbach G. Comparison of procalcitonin with interleukin-8, C-reactive protein and differential white blood cell count for the early diagnosis of bacterial infections in newborn infants. Pediatr Infect Dis J 1999;18:666-71.
62 Franz AR, Steinbach G, Kron M, Pohlandt F. Reduction of unnecessary antibiotics therapy in newborn infants using interleukin-8 and C-reactive as markers of bacterial infections. Pediatrics 1999;104:447-53.
63 Phillip AGS, Mills PC. Use of C-reactive protein in minimizing antibiotic exposure; experience with infants initially admitted to a well-baby nursery. Pediatrics 2000;106:e4.
64 G. Parry et al. CRIB II : an update of the Clinical Risk Index for Babies score. Lancet 2003;361(9371):1789-91.
65 Ricardson DK et al. Score for Neonatal Acute Physiology : a physiology severity index for neonatal intensive care. Pediatrics 1993;91:617-23.
66 Richardson DK et al. SNAP-II and SNAPPE-II : Simplified newborn illness severity and mortality risk scores. Pediatr 2001; 138:92-100.
67 Benitz WE, Gould JB, Druzin ML. Antimicrobial Prevention of Early-onset Group B Streptococcal Sepsis: Estimates of Risk Reduction Based on a Critical Literature Review. Pediatrics 1999; 103; 78. [Tingkat Pembuktian IIa].
68 Clark R. Power R, White R, bloom B, Sanchez P, Benjamin DK. Prevention and treatment of nosocomial sepsis in the NICU. Journal of perinatology 2004; 24: 446-53. [Tingkat Pembuktian Ia].