BAB 2
TINJAUAN PUSTAKA
2.1 Imunisasi
2.1.1 Definisi Imunisasi
Menurut Peraturan Menteri Kesehatan (PMK) No. 42 tentang Penyelenggaraan Imunisasi, imunisasi adalah suatu upaya untuk menimbulkan/meningkatkan kekebalan seseorang secara aktif terhadap suatu penyakit, sehingga bila suatu saat terpajan dengan penyakit tersebut tidak akan sakit atau hanya mengalami sakit ringan.
2.1.2 Tujuan Imunisasi
Tujuan dari imunisasi dasar adalah tercapainya kekebalan Penyakit yang dapat Dicegah Dengan Imunisasi (PD3I) pada masyarakat (Depkes RI, 2009). Penyakit tersebut antara lain Hepatitis B, campak, pertusis (batuk rejan), difteri, tetanus, tuberkulosis, serta poliomielitis.
2.1.3 Klasifikasi Imunisasi
Berdasarkan mekanisme kerjanya, imunisasi terbagi atas dua jenis, yaitu :
1. Imunisasi aktif
Imunisasi aktif terdiri dari induksi tubuh untuk mengembangkan pertahanan terhadap penyakit dengan merangsang sistem imun untuk menghasilkan antibodi dan respon imun seluler yang memberi perlindungan terhadap agen infeksi. Disini tubuh secara aktif memproduksi sendiri antibodinya (Behrman, 2012).
Pendekatan utama imunisasi aktif adalah penggunaan agen infeksi hidup, biasanya dilemahkan (vaksin) dan penggunaan agen yang diinaktifkan atau didetoksifikasi (toksoid) atau ekstraknya atau produk-produk rekombinasi spesifik seperti pada hepatitis B. Kedua pendekatan telah digunakan untuk banyak penyakit misalnya influenza dan poliomielitis (Behrman, 2012).
Vaksin hidup yang dilemahkan, diduga menginduksi respons imunologis yang lebih menyerupai respons yang ditimbulkan oleh infeksi alamiah daripada vaksin mati. Vaksin yang tidak diaktifkan atau vaksin mati terdiri atas seluruh
organisme yang diinaktifkan (misal pertusis), eksotoksin yang didetoksifikasi saja (misal toksoid tetanus) atau endotoksin terikat pada protein pembawa,bahan kapsul yang dapat larut (misal polisakarida penumokokus) atau bahan kapsul gabungan (misal vaksin gabungan Haemophilus influenza B), atau ekstrak beberapa komponen organisme (misal subunit influenza) (Behrman, 2012).
Karena organisme pada vaksin hidup memperbanyak diri dalam resipien, produksi antigen bertambah sampai organisme ini dikurangi oleh mulainya respon imun yang dimaksudkan untuk diinduksi. Pada resipien yang mengembangkan respons, virus hidup yang dilemahkan (misal campak, rubella, parotitis epidemika) diduga memberi proteksi seumur hidup dengan satu dosis. Sebaliknya vaksin mati, kecuali antigen polisakarida yang dimurnikan, tidak menginduksi imunitas permanen dengan satu dosis. Vaksinasi yang diulang dan booster diperlukan untuk mengembangkan dan mempertahankan kadar tinggi antibodi seperti IgG, IgM, dan IgA. Rangsangan antigenik yang didapatkan melalui pemberian vaksin hidup jauh lebih besar dibandingkan dengan pemberian vaksin yang diinaktifkan, meskipun jumlah antigen yang terdapat pada inactivated
vaccine lebih banyak dibandingkan vaksin hidup. Hal ini dikarenakan pada vaksin
hidup virusnya masih mampu bermultiplikasi pada organisme hospes (Behrman, 2012).
2. Imunisasi pasif
Imunisasi pasif terjadi bila seseorang menerima antibodi atau produk sel dari orang lain yang telah mendapat imunisasi aktif (Baratawidjaja, 2012). Imunisasi pasif terdiri dari pemberian proteksi sementara melalui pemberian antibodi yang dihasilkan secara eksogen. Imunisasi pasif bisa terjadi melalui pemindahan antibodi transplasenta pada janin, yang memberi proteksi terhadap penyakit selama 3-6 bulan pertama kehidupan, dan injeksi imunoglobulin untuk tujuan pencegahan infeksi. Agen imunisasi yang digunakan adalah imunoglobulin dan antitoksin (Behrman, 2012).
2.1.4 Proses Imun dalam Vaksinasi
Prinsip dasar dalam vaksinasi adalah proses imunisasi aktif, dimana agen penyakit yang dimasukkan ke dalam tubuh, baik yang hidup maupun yang sudah
diinaktifkan, akan merangsang sistem imun untuk memulai proses imunitas. Respon imun diawali dengan adanya proses inisiasi terhadap antigen yang masuk ke dalam tubuh. Antigen yang masuk akan dikenali sebagai benda asing melalui suatu “sinyal bahaya” yang pada akhirnya akan merangsang reseptor tertentu. Proses inisiasi ini biasanya terjadi di jaringan non-limfoid dan sel yang berperan pada proses ini adalah makrofag jaringan dan sel dendrit. Sel dendrit berfungsi sebagai APC (Antigen Presenting Cell) yang berperan pada awal pengenalan protein asing, mengawali respon imunitas seluler dan humoral yang mengaktifkan sel T naif, Th(T helper), CTL (Cytotoxic T Lymphocyte), dan sel B. Sel dendrit merupakan APC yang paling efektif karena letaknya yang strategis di tempat-tempat mikroba dan antigen masuk serta di tempat-tempat yang mungkin dikolonisasi oleh mikroba, seperti di kulit, epitel hampir semua organ, kelenjar limfoid, dan sinus marginal limfatik aferen (Baratawidjaja, 2012) .
Antigen yang terikat di reseptor sel dendrit kemudian masuk ke dalam sel secara endositosis, dan dihancurkan oleh vesikel lisosom yang mengandung enzim hidrolitik multipel, sehingga menjadi bentuk peptida. Peptida yang terbentuk kemudian akan berikatan dengan MHC-II yang disintesis oleh retikulum endoplasma, dan ditransport ke permukaan sel. Proses ini dinamakan Exogenous
Antigen Processing. Sementara bila antigen bersifat intraselular, maka enzim
protease yang ada di sitosol akan langsung menghancurkan antigen menjadi peptida dan ditransport ke retikulum endoplasma kasar yang sudah berisi MHC-I, dan kemudian ditransport ke permukaan sel. Proses ini dinamakan Endogenous
Antigen Processing (Beverley, 2014). Sel dendrit kemudian mempresentasikan
peptida ke sel T CD4+ melalui MHC-II atau ke sel T CD8+ melalui MHC-I, sehingga dapat mengaktifkan sel CD4+ dan CD8+ secara langsung (Baratawidjaja, 2012).
Pada saat yang sama, melalui kontrol kemokin dan reseptornya, sel bermigrasi dari jaringan ke aliran nodus limfe. Jaringan akan mengeluarkan reseptor kemokinnya melalui perangsangan oleh sinyal bahaya yang dimiliki oleh antigen dan oleh sinyal yang berasal dari sitokin inflamasi seperti Tumor
sinyal kemokin yang berasal dari nodus limfe. Selama proses migrasi dan entri sel dendrit ke dalam nodus, sel dendrit juga mengalami maturasi sel (Beverley, 2014). Imunitas yang terbentuk pada respon imun terbagi dua, yaitu imunitas selular dan imunitas humoral. Aktivasi sel CD4+ dan CD8+ merupakan respon imun spesifik selular. CD4+ yang teraktivasi nantinya akan mengaktifkan makrofag yang memproduksi IFN gamma dan CD8+ yang akan membunuh mikroba serta melisis sel terinfeksi (Baratawidjaja, 2012).
Respon imun humoral terdiri atas pembentukan antibodi dan sel memori. Sel T naif yang sudah berdiferensiasi menjadi T helper kemudian akan merangsang proliferasi dan diferensiasi klon sel B spesifik menjadi sel B efektor dan sel B memori. Sel B efektor kemudian akan berdiferensiasi lagi menjadi sel plasma. Sel plasma inilah yang kemudian akan mensekresikan berbagai jenis imunoglobulin (Ig) yang terdiri atas IgM, IgG, IgE, IgA, dan IgD. Masing – masing imunoglobulin ini memiliki dampak imunologis yang berbeda-beda tergantung proses infeksinya. Sel memori berperan pada invasi oleh agen infeksi yang sudah dikenali oleh tubuh. Ketika tubuh diserang oleh antigen yang sama, tubuh akan langsung merespon dengan mensekresikan imunoglobulin spesifik lebih cepat dan lebih banyak dibandingkan proses infeksi pertama kali. Hal inilah yang dimanfaatkan pada proses vaksinasi, sehingga seseorang yang sudah memiliki kekebalan terhadap penyakit tertentu tidak akan sakit atau hanya mengalami sakit ringan saat infeksi yang berikutnya (Baratawidjaja, 2012).
2.1.5 Sasaran Imunisasi
Sasaran imunisasi berdasarkan Keputusan Menteri Kesehatan (KMK) No. 1611 tentang Pedoman Penyelenggaraan Imunisasi adalah:
1. Bayi (sebelum 1 tahun) 2. Anak usia sekolah dasar
3. Wanita usia subur (15-39 tahun) dan ibu hamil serta calon pengantin.
2.1.6 Lima Imunisasi Dasar Lengkap
Pemerintah menyusun program pemberian lima imunisasi dasar lengkap pada bayi sebelum 1 tahun yang terdiri dari imunisasi Hepatitis B, BCG, DPT,
Polio dan Campak. Penyakit tersebut dapat menyebabkan derita fisik dan mental berkepanjangan bagi anak, kecacatan, bahkan kematian (Depkes RI, 2009).
Berikut adalah jenis imunisasi dasar lengkap (Ranuh, 2008) : Tabel 2.1. Lima Imunisasi Dasar Lengkap
Jenis vaksin Dosis dan cara pakai Kontraindikasi Efek samping Polio 2 tetes (0,1 ml) oral
untuk Oral Polio Vaccine (OPV). 0,5 ml secara subkutan untuk Inactivated Poliomyelitis Vaccine (IPV). Diberikan 4 kali berturut-turut dengan jarak 2 bulan. Anak dengan imunosupresi kontraindikasi terhadap OPV dan harus diberi IPV sebagai gantinya.
Sebagian kecil mengalami gejala pusing, diare ringan, dan nyeri otot. Kejadian
poliomielitis terkait vaksin sangat jarang terjadi.
BCG 0,10 ml untuk anak. 0,05 ml untuk bayi baru lahir.
Diberikan secara intradermal pada umur <2 bulan.
Reaksi uji tuberkulin > 5mm, menderita atau berisiko HIV, imunokompromais, menderita gizi buruk, demam tinggi, infeksi kulit yang luas, pernah sakit tuberkulosis, dan kehamilan.
Ulkus lokal yang superfisial 3 minggu setelah penyuntikan dan akan sembuh dalam 2-3 bulan serta meninggalkan luka parut.
Campak 0,5 ml secara subkutan pada umur 9 bulan.
Kehamilan, anak dengan imunodefisiensi primer, pasien TB yang tidak diobati, dan pasien imunokompromais.
Demam lebih dari 39,5°C dan ruam pada kulit. Gangguan fungsi sistem saraf pusat sangat jarang terjadi.
DTP 0,5 ml secara
intramuskular sebanyak 3 kali dengan jarak pemberian 2 bulan.
Riwayat anafilaksis pada pemberian vaksin sebelumnya, ensefalopati sesudah pemberian vaksin pertusis sebelumnya. Reaksi lokal kemerahan, bengkak dan nyeri pada lokasi injeksi, demam ringan hingga kejang demam, anak menangis dan gelisah selama beberapa jam pasca penyuntikan, reaksi anafilaksis terkait pemberian vaksin pertusis. Hepatitis B 0,5 ml secara intramuskular sebanyak 3 kali.
Sampai saat ini tidak ada kontra indikasi absolut untuk pemberian vaksin VHB.
Reaksi lokal yang ringan dan bersifat sementara, kadang-kadang dapat
menimbulkan demam ringan untuk 1-2 hari.
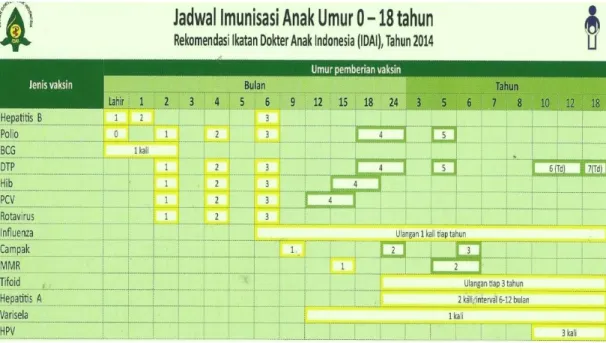
2.1.7 Jadwal Pemberian Imunisasi
Gambar 2.1. Jadwal Imunisasi
Sumber : http://idai.or.id/public-articles/klinik/imunisasi/jadwal-imunisasi-anak-idai.html
2.1.8 Kejadian Ikutan Pasca Imunisasi (KIPI)
Reaksi lokal maupun sistemik yng tidak diinginkan dapat terjadi pasca imunisasi. Sebagian besar hanya ringan dan bisa hilang sendiri. Reaksi yang berat dan tidak terduga bisa terjadi meskipun jarang. Umumnya reaksi terjadi segera setelah dilakukan vaksinasi (dalam 48 jam), namun bisa juga reaksi tersebut muncul kemudian (hari-bulan) (Hadinegoro, 2000). Pasien dan keluarga harus diberi informasi mengenai risiko dan keuntungan vaksinasi dan tentunya tentang penyakit yang akan dicegah (Ranuh, 2008).
KIPI yang paling sering terjadi dibagi atas 5 penyebab utama, yaitu: 1. Kesalahan Program/Teknik Pelaksanaan
Sebagian besar kasus KIPI berhubungan dengan masalah program dan teknik pelaksanaan imunisasi yang meliputi kesalahan program penyimpanan, pengelolaan, dan tatalaksana pemberian vaksin, misalnya dosis antigen (terlalu banyak), lokasi dan cara menyuntik, sterilisasi semprit dan jarum suntik, Tindakan asepsis dan antiseptik, kontaminasi vaksin dan peralatan suntik, penyimpanan
vaksin, pemakaian sisa vaksin, jenis dan jumlah pelarut vaksin, dan tidak memperhatikan petunjuk produsen (petunjuk pemakaian, indikasi kontra) (Ranuh, 2008).
Kecurigaan terhadap kesalahan tata laksana perlu diperhatikan apabila terdapat kecenderungan kasus KIPI berulang pada petugas yang sama. Kecenderungan lain adalah apabila suatu kelompok populasi mendapat vaksin dengan batch yang sama tetapi tidak terdapat masalah, atau apabila sebagian populasi setempat dengan karakteristik serupa yang tidak diimunisasi tetapi justru menunjukkan masalah tersebut (Ranuh, 2008)
2. Reaksi Suntikan
Semua gejala klinis yang terjadi akibat trauma tusuk jarum suntik baik langsung maupun tidak langsung harus dicatat sebagai reaksi KIPI. Reaksi suntikan langsung misalnya rasa sakit, bengkak dan kemerahan pada tempat suntikan, sedangkan reaksi suntikan tidak langsung misalnya rasa takut, pusing, mual, sampai sinkope. Hal ini adalah peristiwa yang normal dialami oleh tubuh ketika jaringan mengalami cedera, yang dalam hal ini diakibatkan penggunaan jarum suntik. Peristiwa ini disebut dengan reaksi radang akut yang memiliki 5 tanda khas, yaitu rubor (kemerahan), kalor (panas), dolor (nyeri), tumor (pembengkakan), dan fungsio laesa (perubahan fungsi) (Price, 2006). Namun munculnya tanda-tanda tersebut setelah pemberian imunisasi membuat ibu takut dan menganggap anaknya berada dalam bahaya, sehingga ibu menjadi enggan untuk memberikan imunisasi.
3. Reaksi Vaksin
Gejala KIPI yang disebabkan induksi vaksin umumnya sudah dapat diprediksi terlebih dahulu karena merupakan reaksi simpang vaksin dan secara klinis biasanya ringan. Walaupun demikian dapat saja terjadi gejala klinis hebat seperti reaksi anafilaksis sistemik dan risiko kematian. Reaksi simpang ini sudah teridentifikasi dengan baik dan tercantum dalam petunjuk pemakaian tertulis oleh produsen sebagai indikasi kontra, indikasi khusus, perhatian khusus, atau berbagai tindakan dan perhatian spesifik lainnya termasuk kemungkinan interaksi dengan obat atau vaksin lain (Ranuh, 2008).
4. Koinsiden
Seperti telah disebutkan maka kejadian yang timbul ini terjadi secara kebetulan saja setelah imunisasi. Indikator faktor kebetulan ditandai dengan ditemukannya kejadian yang sama di saat bersamaan pada kelompok populasi setempat dengan karakteristik serupa tetapi tidak mendapat imunisasi (Ranuh, 2008).
5. Sebab tidak diketahui.
Bila kejadian atau masalah yang dilaporkan belum dapat dikelompokkan ke dalam salah satu penyebab maka untuk sementara dimasukkan ke dalam kelompok ini sambil menunggu informasi lebih lanjut. Biasanya dengan kelengkapan informasi tersebut akan dapat ditentukan kelompok penyebab KIPI (Ranuh, 2008).
2.1.9 Kontraindikasi Pemberian Imunisasi
Imunisasi dikontraindikasikan pada anak yang berisiko tinggi untuk mendapatkan infeksi (Ranuh, 2008). Anak yang berisiko tinggi terhadap infeksi ini juga harus dikenali dari awal untuk mengurangi angka Kejadian Ikutan Pasca Imunisasi (KIPI) (Hadinegoro, 2000). Kondisi-kondisi tersebut diantaranya berupa:
1. Pasien Imunokompromais
Imunokompromais adalah kondisi dimana sistem imun seseorang tertekan, berkurang atau kehilangan kemampuan melakukan fungsi utamanya untuk melawan infeksi (Okafor, 2012). Kondisi ini dapat terjadi pada penyakit defisiensi imun kongenital dan defisiensi imun didapat seperti pada leukemia, limfoma, pasien dengan pengobatan alkylating agents, antimetabolik, kortikosteroid sistemik dosis tinggi dan lama (Ranuh, 2008).
Pemberian kortikosteroid, alkylating agents, maupun radioterapi dan kemoterapi dapat menekan sistem imun seseorang, sehingga tidak boleh diberikan vaksin hidup karena akan berakibat fatal disebabkan vaksin akan bereplikasi dengan hebat karena tubuh tidak mengontrolnya (Ranuh, 2008). Begitu pula pada pasien dengan HIV/AIDS yang mana terjadi penekanan pada sistem imun yang ditandai dengan penurunan kadar Limfosit T (CD4+ dan CD8+), menyebabkan
anak tidak mampu memberikan respon imun seperti pada anak normal lainnya (Setiawan, 2009).
Anak sering sakit atau rentan infeksi merupakan salah satu penanda adanya masalah pada imunitas seorang anak (Okafor, 2012) meskipun bisa juga disebabkan oleh kondisi malnutrisi. Kondisi malnutrisi sendiri pada akhirnya akan menyebabkan berkurangnya kadar protein yang merupakan bahan baku utama pada proses pembentukan antibodi, sistem komplemen dan respon imun seluler (Brooks, 2008). Hal ini yang menyebabkan ibu dari anak yang sering sakit cenderung tidak memberikan imunisasi untuk anaknya secara lengkap. Ibu takut apabila anaknya diberi imunisasi, maka anaknya justru akan jatuh sakit akibat sistem imun yang tidak adekuat (Prayoga, 2009).
Penelitian yang dilakukan oleh Favin (2012) menyebutkan bahwa seringkali anak tidak mendapatkan imunisasi akibat salah persepsi mengenai kontraindikasi imunisasi. Misalnya bahwa anak yang sakit tidak boleh diimunisasi, anak tidak seharusnya mendapat multipel vaksinasi pada saat yang sama, anak usia >12 bulan terlalu “tua” untuk imunisasi campak, dan anak dengan berat badan kurang tidak boleh mendapat imunisasi.
2. Pernah mendapat KIPI pada imunisasi terdahulu
Pada anak yang pernah menderita reaksi efek samping yang serius setelah imunisasi, harus diberikan imunisasi berikutnya dengan pengawasan dokter (Ranuh, 2008).
3. Pasien transplantasi sumsum tulang
Resipien transplantasi sumsum tulang alogenik akan menjadi defisiensi imun akibat pengobatan imunosupresi terhadap penyakit primer, kemoterapi dan radioterapi yang diberikan pada pejamu, reaktivitas imunologi antara organ implan terhadap pejamu, serta pengobatan imunosupresi yang diberikan setelah transplantasi diberikan (Ranuh, 2008).
4. Bayi prematur
Pada bayi prematur, respons imun kurang (belum matang) bila dibandingkan bayi cukup bulan, sehingga dikhawatirkan bila diberikan vaksin
maka tubuh bayi prematur tidak mampu memberikan respon sebagaimana mestinya (Ranuh, 2008).
2.2 Pelaksanaan Imunisasi di Indonesia 2.2.1 Program Imunisasi di Indonesia
Kegiatan imunisasi di Indonesia diselenggarakan sejak tahun 1956. Mulai tahun 1977 kegiatan imunisasi diperluas menjadi Program Pengembangan Imunisasi (PPI) dalam rangka pencegahan penularan terhadap beberapa penyakit yang dapat dicegah dengan imunisasi (PD3I) yaitu Tuberkulosis, Difteri, Pertusis, Campak, Polio, Tetanus serta Hepatitis B.
Untuk pelaksanaan Program Pengembangan Imunisasi ini, pemerintah membuat beberapa strategi, diantaranya :
1. Pelaksanaan Gerakan Akselerasi Imunisasi Nasional (GAIN) UCI, yang meliputi:
a. Penguatan Pemantauan Wilayah Setempat (PWS) dengan memetakan wilayah berdasarkan cakupan dan analisa masalah untuk menyusun kegiatan dalam rangka mengatasi permasalahan setempat.
b. Menyiapkan sumber daya yang dibutuhkan termasuk tenaga, logistik (vaksin, alat suntik dan safety box), biaya dan sarana pelayanan.
c. Pemberdayaan masyarakat melalui tanaman obat keluaga, TOMA, aparat desa dan kader.
d. Pemerataan jangkauan terhadap semua desa/kelurahan yang sulit atau tidak terjangkau pelayanan.
2. Membangun kemitraan dengan lintas sektor, lintas program dalam meningkatkan cakupan dan jangkauan, misalnya dengan program malaria, gizi dan KIA.
3. Advokasi, sosialisasi dan pembinaan terhadap kader-kader imunisasi di tiap tingkatan administrasi.
Pelayanan imunisasi bisa dilakukan di beberapa tempat seperti puskesmas, puskesmas pembantu, rumah sakit, klinik, bidan praktik, dokter
praktik (di dalam gedung/komponen statis) atau di luar gedung (komponen dinamis) seperti posyandu, di sekolah, atau melalui kunjungan rumah.
Pelayanan imunisasi dilaksanakan oleh dokter dan dokter spesialis. Selain dokter dan dokter spesialis, bidan, perawat, serta tenaga terlatih dapat melaksanaan pelayanan imunisasi wajib sesuai dengan ketentuan peraturan perundang-undangan (PMK No. 42 tentang Penyelenggaraan Imunisasi).
2.2.2 Evaluasi Program Imunisasi
Tujuan dari evaluasi adalah untuk mengetahui hasil ataupun proses kegiatan bila dibandingkan dengan target atau yang diharapkan. Beberapa macam kegiatan evaluasi dilakukan secara berkala dalam imunisasi. Salah satunya adalah dengan melakukan survei cakupan imunisasi. Cakupan imunisasi yang diharapkan adalah minimal 80% secara merata baik di desa/kelurahan, kabupaten/kota, dan provinsi. Tujuan utama survei ini adalah untuk mengetahui tingkat cakupan imunisasi dan tujuan lainnya adalah untuk memperoleh informasi tentang distribusi umur saat diimunisasi, mutu pencatatan dan pelaporan, sebab kegagalan imunisasi dan tempat memperoleh imunisasi.
Cakupan imunisasi harus dipertahankan tinggi dan merata di seluruh wilayah. Hal ini bertujuan untuk menghindarkan terjadinya daerah kantong yang akan mempermudah terjadinya kejadian luar biasa (KLB). Cakupan imunisasi dicatat di setiap tingkatan administrasi yaitu desa/kelurahan, kabupaten/kota, dan provinsi. Cakupan imunisasi di tingkat desa/kelurahan dan kabupaten/kota akan mempengaruhi cakupan imunisasi provinsi dimana desa atau kota tersebut berada (PMK No. 42 tentang Penyelenggaraan Imunisasi).
2.3 Faktor yang Mempengaruhi Pemberian Imunisasi Dasar Lengkap
Menurut Green dan Kreuter (1999) dalam Dwiastuti (2013) tingkat kesehatan manusia dipengaruhi oleh 2 faktor, yaitu faktor perilaku (behavior
causes) dan faktor non perilaku (non behavior causes), yang dibentuk oleh 3
2.3.1 Faktor Predisposisi
Faktor predisposisi adalah faktor risiko internal yang akan mempengaruhi tindakan pemberian imunisasi dasar lengkap. Adapun yang termasuk dalam faktor predisposisi adalah:
1. Pengetahuan
Pengetahuan merupakan faktor penting dalam menentukan perilaku seseorang karena pengetahuan dapat menimbulkan perubahan persepsi dan kebiasaan masyarakat. Pengetahuan yang meningkat dapat mengubah persepsi masyarakat tentang penyakit. Meningkatnya pengetahuan juga dapat mengubah kebiasaan masyarakat dari yang positif menjadi lebih positif, selain itu pengetahuan juga membentuk kepercayaan.
a. Pengertian pengetahuan
Pengetahuan (knowledge) merupakan hasil dari tahu yang terjadi setelah seseorang melakukan penginderaan terhadap suatu objek tertentu. Penginderaan terjadi melalui panca indra manusia, yakni indra penglihatan, pendengaran, penciuman, rasa dan raba (Notoatmodjo, 2003).
b. Tingkat pengetahuan
Menurut Notoatmodjo (2003) pengetahuan yang tercakup dalam domain kognitif mempunyai 6 tingkatan, yaitu:
1. Tahu 2. Memahami 3. Aplikasi 4. Analisis 5. Sintesis 6. Evaluasi
c. Faktor yang mempengaruhi pengetahuan
Faktor – faktor yang mempengaruhi tingkat pengetahuan diantaranya adalah : umur, minat, pendidikan, pekerjaan, informasi, kebudayaan, lingkungan dan pengalaman (Notoatmodjo, 2007).
2. Pendidikan
Pendidikan merupakan proses belajar yang bisa dilakukan secara individual maupun kelompok. Hasil dari proses ini adalah terbentuknya seperangkat perilaku atau aktivitas, serta bertambahnya pengetahuan. Pengetahuan mengenai manfaat tindakan kesehatan yang dimiliki oleh individu, akan memberikan motivasi bagi individu tersebut untuk melakukan tindakan kesehatan yang dimaksud, sehingga status kesehatannya akan meningkat. Pendidikan yang tinggi terutama ibu diharapkan akan memberikan gambaran akan pentingnya menjaga kesehatan terutama bagi bayinya (Notoadmodjo, 2007).
3. Usia
Menurut Soetjiningsih (1995) dalam Prayoga dkk (2009), ibu yang berusia kurang dari 20 tahun kurang memiliki kesiapan secara psikologis dalam pengasuhan anak, termasuk pemberian imunisasi. Penelitian yang dilakukan oleh Danis (2010) menyebutkan anak yang lahir dari ibu yang berusia kurang dari 20 tahun cenderung kurang mendapatkan layanan kesehatan, termasuk layanan kesehatan yang bersifat preventif seperti pemberian imunisasi. Anak yang imunisasinya lengkap justru lahir dari ibu yang usianya di atas 25 tahun.
4. Kondisi ekonomi
Sosial ekonomi dalam hal ini diukur melalui pengeluaran, merupakan faktor yang dapat mempengaruhi tingkah laku seseorang. Keluarga dengan kondisi ekonomi yang baik (sejahtera) diharapkan mampu mencukupi dan menyediakan fasilitas serta kebutuhan untuk keluarga, sehingga seseorang dengan tingkat sosial ekonomi tinggi akan berbeda sikap dan tingkah lakunya dengan tingkat sosial ekonomi rendah. Keluarga dengan tingkat sosial ekonomi yang tinggi akan mengusahakan terpenuhinya imunisasi yang lengkap bagi bayi (mengalokasikan dana untuk pengeluaran kesehatan) (Budioro, 2002; Notoatmodjo, 2007).
5. Jumlah anak
Penelitian yang dilakukan oleh Prayoga (2009) menunjukkan bahwa secara statistik ada hubungan antara urutan anak dengan kelengkapan imunisasi dasar. Pemberian imunisasi dasar anak pertama lebih baik dibandingkan dengan
kelengkapan imunisasi dasar anak bukan urutan pertama, sehingga dapat disimpulkan semakin banyak jumlah anak dalam keluarga akan menyebabkan imunisasi dasar anak tidak lengkap. Hal ini dikaitkan dengan kebiasaan dimana anak pertama selalu menjadi pusat perhatian orangtua. Selain itu, semakin banyak jumlah anak berimplikasi terhadap kemampuan orangtua dalam mengasuh anaknya secara tepat. Waktu dan kemampuan (fasilitas dan dana) yang dimiliki orangtua menjadi semakin terbatas sementara anak yang harus diasuh semakin banyak, sehingga cenderung menyebabkan kurangnya pelayanan kesehatan yang didapatkan oleh orangtua bagi anaknya (Danis, 2010; Konstantyner, 2011)
2.3.2 Faktor Pemungkin atau Enabling Factor
Faktor pemungkin adalah faktor eksternal yang mencakup berbagai keterampilan dan sumber daya yang perlu untuk melakukan perilaku kesehatan. Contohnya adalah jarak antara rumah dengan tempat layanan kesehatan, biaya, waktu dan ketersediaan sarana prasarana kesehatan (Mubarak, 2007).
2.3.3 Faktor Penguat atau Reinforcing Factor
Faktor penguat adalah faktor eksternal yang menentukan apakah suatu tindakan kesehatan memperoleh dukungan atau tidak. Sumbernya bisa berasal dari petugas kesehatan ataupun tokoh setempat. Sikap petugas terhadap ibu dari bayi yang mendapatkan imunisasi, kemampuan petugas dalam memberikan penyuluhan mengenai imunisasi dan himbauan dari tokoh agama, tokoh adat, ataupun pejabat setempat, dapat mempengaruhi keputusan ibu dalam mengimunisasikan bayinya (Mubarak, 2007).