SKRIPSI
PENGARUH SENAM KAKI DIABETES TERHADAP
NEUROPATI PERIFER SENSORI PADA PASIEN DIABETES
MELLITUS TIPE 2
Studi Dilakukan di Puskesmas III Denpasar Utara
Untuk Memenuhi Persyaratan
Memperoleh Gelar Sarjana Keperawatan
OLEH :
KADEK SRI ROSIANI
1102105013
PROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA
DENPASAR
ii
PERNYATAAN KEASLIAN PENELITIAN
Saya yang bertanda tangan di bawah ini: Nama : Kadek Sri Rosiani NIM : 1102105013 Fakultas : Kedokteran Program Studi : Ilmu Keperawatan
Menyatakan dengan sebenarnya bahwa Tugas Akhir yang saya tulis ini benar-benar hasil karya saya sendiri, bukan merupakan pengambilalihan tulisan atau pikiran orang lain yang saya akui sebagai tulisan atau pikiran saya sendiri. Apabila dikemudian hari dapat dibuktikan bahwa Tugas Akhir ini adalah hasil jiplakan, maka saya bersedia menerima sanksi atas perbuatan tersebut.
Denpasar, Februari 2015 Yang membuat pernyataan
LEMBAR PERSETUJUAN
SKRIPSI
PENGARUH SENAM KAKI DIABETES TERHADAP
NEUROPATI PERIFER SENSORI PADA PASIEN DIABETES
MELLITUS TIPE 2
Studi Dilakukan di Puskesmas III Denpasar Utara
Untuk Memenuhi Persyaratan Memperoleh Gelar Sarjana Keperawatan
OLEH :
KADEK SRI ROSIANI 1102105013
TELAH MENDAPATKAN PERSETUJUAN UNTUK DIUJI
Pembimbing Utama Pembimbing Pendamping
iv
HALAMAN PENGESAHAN
SKRIPSI
PENGARUH SENAM KAKI DIABETES TERHADAP
NEUROPATI PERIFER SENSORI PADA PASIEN DIABETES
MELLITUS TIPE 2
STUDI DILAKUKAN DI PUSKESMAS III DENPASAR UTARA
OLEH :
KADEK SRI ROSIANI 1102105013
TELAH DIUJIKAN DI HADAPAN TIM PENGUJI PADA HARI : RABU
TANGGAL : 24 JUNI 2015
TIM PENGUJI
1. Ns. Desak Md. Widyanthari, M.Kep, Sp.Kep.MB (Ketua) ___________ 2. I Wayan Surasta, S.Kp., M.Fis.,AIFO (Sekretaris) ___________ 3. Ns. Made Oka Ari Kamayani, M.Kep (Pembahas) ___________
MENGETAHUI:
DEKAN KETUA
FK UNIVERSITAS UDAYANA PSIK FK UNIVERSITAS UDAYANA
KATA PENGANTAR
Puji dan syukur penulis panjatkan kepada Tuhan Yang Maha Esa atas berkat dan karuniaNya sehingga penulis dapat menyelesaikan skripsi berjudul “Pengaruh Senam Kaki Diabetes terhadap Neuropati Perifer Sensori pada
Pasien Diabetes Mellitus Tipe 2. Studi Dilakukan di Puskesmas III Denpasar Utara”.
Penulis mengucapkan terima kasih kepada semua pihak yang telah membantu menyelesaikan skripsi ini. Ucapan terima kasih penulis berikan kepada:
1. Prof. Dr. dr. Putu Astawa, Sp.OT (K), M.Kes, sebagai Dekan Fakultas Kedokteran Universitas Udayana yang telah memberikan saya kesempatan menuntut ilmu di PSIK Fakultas Kedokteran Universitas Udayana Denpasar. 2. Prof. dr. Ketut Tirtayasa, MS, AIF., sebagai ketua PSIK Fakultas Kedokteran
Universitas Udayana yang memberikan pengarahan dalam proses pendidikan. 3. Ns. Desak Made Widyantari, M.Kep, Sp.KMB sebagai pembimbing utama
yang telah memberikan bantuan sehingga dapat menyelesaikan skripsi ini tepat waktu.
4. I Wayan Surasta, SKp., M.Fis. sebagai pembimbing pendamping yang telah memberikan bantuan sehingga dapat menyelesaikan skripsi ini tepat waktu. 5. Seluruh pihak yang telah membantu dalam menyelesaikan skripsi ini.
vi
yang membangun. Akhirnya, semoga skripsi ini dapat bermanfaat bagi pihak-pihak yang membutuhkan.
Denpasar, April 2015
ABSTRAK
Rosiani, Kadek Sri. 2015. Pengaruh Senam Kaki Diabetes terhadap Neuropati Perifer Sensori pada Pasien Diabetes Mellitus Tipe 2 di Wilayah Kerja Puskesmas III Denpasar Utara. Skripsi, Program Studi Ilmu Keperawatan, Fakultas Kedokteran, Universitas Udayana Denpasar. Pembimbing (1) Ns. Desak Md. Widyanthari, M.Kep, Sp.Kep.MB; (2) I Wayan Surasta, S.Kp., M.Fis.,AIFO
Neuropati perifer sensori (NPS) merupakan komplikasi jangka panjang mikrovaskuler dari diabetes mellitus (DM) tipe 2. Komplikasi ini dapat dicegah salah satunya dengan senam kaki diabetes. Penelitian ini bertujuan untuk mengetahui pengaruh senam kaki diabetes terhadap NPS pada pasien DM tipe 2 di Puskesmas III Denpasar Utara. Penelitian ini merupakan quasi experimental dengan desain pretest-posttest control group. Sampel terdiri dari 20 orang yang dipilih dengan teknik sampling jenuh dan dibagi menjadi kelompok kontrol dan perlakuan. Pengumpulan data dilakukan dengan pemeriksaan NPS di delapan titik uji pada kedua kaki menggunakan Semmes Weinstein Monofilament 10g. Dari hasil penelitian didapatkan bahwa terjadi perubahan derajat NPS pretest dan posttest yaitu 70% NPS sedang menjadi 70% NPS ringan pada kelompok perlakuan dan 20% NPS berat menjadi 40% NPS berat pada kelompok kontrol. Berdasarkan hasil uji Mann-Whitney didapatkan nilai p<α (p=0,000; α=0,05), sehingga Ha diterima yang berarti ada pengaruh signifikan antara senam kaki diabetes terhadap NPS pada pasien DM tipe 2 di Puskesmas III Denpasar Utara. Berdasarkan hasil penelitian ini, diharapkan perawat untuk merekomendasikan senam kaki diabetes sebagai terapi tambahan kepada diabetesi untuk pencegahan primer maupun sekunder perkembangan NPS.
viii
ABSTRACT
Rosiani, Kadek Sri. 2015. The Effect of Diabetic Foot Exercise to Sensory Peripheral Neuropathy in Type 2 Diabetes Mellitus Patient in Puskesmas III Denpasar Utara. Undergraduate Thesis, Nursing Department, Medical Faculty, Udayana University. Advisor (1) Ns. Desak Md. Widyanthari, M.Kep, Sp.Kep.MB; (2) I Wayan Surasta, S.Kp., M.Fis.,AIFO
Sensory peripheral neuropathy (NPS) is long term microvascular complication of type 2 diabetes mellitus (DM) that mostly lead to amputation. A prevention that can be used is diabetic foot exercise. This study aims to determine the effect of diabetic foot exercise to NPS in type 2 DM patient in Puskesmas III Denpasar Utara. This study was quasy experimental with pretest-posttest control group design. Sample was 20 respondents which chosen by saturated sampling technique and divided into intervention and control group. Data collected by NPS examination with Semmes Weinstein Monofilament 10g in eight test sites in both feet. This study found there were change level of NPS which 70% moderate NPS to 70% mild NPS in intervention group, while the level change was 20% to 40% severe NPS in control. The result of Mann-Whitney test found that p<α (p=0,000; α=0,05), which meant Ha accepted and could be concluded that there was significant effect of diabetic foot exercise to NPS in type 2 DM patient in Puskesmas III Denpasar Utara. Based on this study, it is recommended to health care practitioner to promote diabetic foot exercise as adjuvant therapy as primary and secondary prevention of NPS.
DAFTAR ISI
Halaman
HALAMAN JUDUL ... i
PERNYATAAN KEASLIAN PENELITIAN ... ii
LEMBAR PERSETUJUAN... iii 2.1Konsep Diabetes Mellitus (DM) Tipe 2 2.1.1Definisi ... 11
2.1.2Kriteria Diagnostik ... 11
2.1.3Patofisiologi ... 12
2.1.4Komplikasi ... 14
2.1.5Penatalaksanaan ... 16
2.1.6Konsep Neuropati Perifer Sensorik (NPS) pada DM tipe 2 ... 17
x 2.2Senam Kaki Diabetes
2.2.1Pengertian Senam Kaki Diabetes ... 34
2.2.2Pengaruh Senam Kaki Diabetes Terhadap Fisiologi Tubuh ... 35
2.2.3Kontraindikasi Senam Kaki Diabetes ... 36
2.2.4Prosedur Pelaksanaan Senam Kaki Diabetes ... 37
BAB III KERANGKA KONSEP 3.1Kerangka Konsep ... 39
3.2Variabel Penelitian dan Definisi Operasional ... 42
3.3Hipotesis Penelitian ... 44
BAB IV METODE PENELITIAN 4.1Jenis Penelitian ... 45
4.2Kerangka Kerja ... 47
4.3Tempat dan Waktu Penelitian ... 48
4.4Populasi, Sampel dan Teknik Sampling Penelitian... 48
4.5Jenis dan Cara Pengumpulan Data ... 51
4.6Etika Penelitian ... 55
4.7Pengolahan dan Analisa Data... 56
BAB V HASIL PENELITIAN DAN PEMBAHASAN 5.1 Hasil Penelitian ... 60
5.2 Pembahasan Hasil Penelitian ... 67
5.3 Keterbatasan Penelitian ... 76
BAB VI SIMPULAN DAN SARAN 6.1 Simpulan ... 77
6.2 Saran ... 78
DAFTAR TABEL
Halaman
Tabel 2.1 Etiologi Neuropoti Perifer ... 18
Tabel 3.1 Definisi Operasional Variabel Penelitian ... 43
Tabel 4.1 Coding dalam Penelitian ... 58
Tabel 4.2 Hasil Uji Normalitas Skor NPS Pretest dan Posttest ... 59
Tabel 4.3 Hasil Uji Normalitas Selisih Skor NPS Pretest-Posttest ... 59
Tabel 5.1 Distribusi Responden Berdasarkan Usia, Jenis Kelamin, dan Lama Menderita DM ... 62
Tabel 5.2 Distribusi Responden Kelompok Perlakuan dan Kontrol Pasien DM Tipe 2 Berdasarkan Derajat NPS di Wilayah Kerja Puskesmas III Denpasar Utara Tahun 2015 ... 63
Tabel 5.3 Distribusi Responden Kelompok Perlakuan dan Kontrol Pasien DM Tipe 2 Berdasarkan Skor NPS di Wilayah Kerja Puskesmas III Denpasar Utara Tahun 2015 ... 63
Tabel 5.4 Hasil Uji Paired Sample T-test Skor Neuropati Perifer Sensori Pretest dan Posttest Kelompok Perlakuan ... 64
Tabel 5.5 Hasil Uji Paired Sample T-test Skor Neuropati Perifer Sensori Pretest dan Posttest Kelompok Kontrol ... 65
xii
DAFTAR GAMBAR
Halaman
Gambar 2.1 Rumus Perhitungan Menentukan Peringkat atau Kategori ... 33
Gambar 3.1 Kerangka Konsep Penelitian... 41
Gambar 4.1 Rancangan Penelitian ... 45
DAFTAR LAMPIRAN
Lampiran 1 : Jadwal Kegiatan Penelitian
Lampiran 2 : Realisasi Anggaran Biaya Penelitian
Lampiran 3 : Penjelasan Penelitian
Lampiran 4 : Surat Persetujuan Menjadi Responden
Lampiran 5 : Lembar Identitas Responden
Lampiran 6 : Instrument Pengumpulan Data
Lampiran 7 : Form Penilaian Neuropati Perifer Sensori
Lampiran 8 : Prosedur Senam Kaki Diabetes
Lampiran 9 : Master Tabel Penelitian
Lampiran 10 : Hasil Analisis Distribusi Responden Berdasarkan Usia, Jenis Kelamin, dan Lama Menderita DM
Lampiran 11 : Hasil Analisis Univariat Neuropati Perifer Sensori pada Kelompok Perlakuan
Lampiran 12 : Hasil Analisis Univariat Neuropati Perifer Sensori pada Kelompok Kontrol
Lampiran 13 : Hasil Uji Normalitas Data dengan Shapiro-Wilk
Lampiran 14 : Hasil Uji Paired T-Test Skor NPS Pretest-Posttest Kelompok Perlakuan
Lampiran 15 : Nilai t Tabel dalam Uji Paired T-Test
Lampiran 16 : Hasil Uji Paired T-Test Skor NPS Pretest-Posttest Kelompok
xiv
Lampiran 17 : Hasil Uji Mann-Whitney Selisih Skor NPS Posttest-Pretest Kelompok Perlakuan dan Kontrol
DAFTAR SINGKATAN
AACE : American Association of Clinical Endocrinologists AAN : American Academy of Neurology
ADA : American Diabetes Association AFT : Autonomic Function Testing
AGEs : Advanced Glycosylated End Product AIHW : Australian Institute of Health and Welfare ATP : Adenosin trifosfat
CDA : Canadian Diabetes Association
CDC : Centers for Disease Control and Prevention
CIDP : Chronic Inflammatory Demyelination Polyneuropathy DCCT : Diabetes Control and Complications Trial
Dinkes : Dinas Kesehatan DM : Diabetes mellitus
DPN : Diabetic Peripheral Neuropathy EDX : Electrodiagnostic Study
HbA1c : Hemoglobin A1c
HDL : High-Density Lipoprotein
IDF : International Diabetes Federation
IFG : Impaired Fasting Glucose
IGT : Impaired Glucose Tolerance
xvi
Mi : Mean ideal
NADPH : Nicotinamide Adenine Dinucleotide Phosphate NDIC : National Diabetes Information Clearinghouse
NINDS : National Institute of Neurological Disorders and Stroke
NO : Nitric Oxide
NPS : Neuropati Perifer Sensori NPV : Negative Predictive Value OGTT : Oral Glucose Tolerance Test
PERGEMI : Persatuan Gerontologi Medik Indonesia
PP : Post Prandial
PROLANIS : program lanjut usia PTM : Penyakit Tidak Menular QST : Quantitative Sensory Testing SD : standar deviasi
SDi : Standar Deviasi ideal
SLE : Systemic Lupus Erythematosus SOP : Standar Operasional Pelaksanaan SWM 10g : Semmes Weinstein monofilament 10 g TGF-β : Transforming Growth Factor-β
TNF-α : Tumor Necrosis Factor α VLDL : Very Low Density Lipoprotein WHO : World Health Organization
BAB I
PENDAHULUAN
Pada bab ini akan membahas mengenai latar belakang, rumusan masalah, tujuan, dan manfaat penelitian.
1.1Latar Belakang
Diabetes mellitus (DM) merupakan penyakit metabolik kronis akibat tidak adekuatnya sekresi insulin endogen oleh pankreas, penurunan efek insulin akibat resistensi insulin, atau keduanya yang kemudian menyebabkan hiperglikemia (McPhee & Ganong, 2010). Kondisi hiperglikemia ini menyebabkan gangguan metabolik pada tingkat jaringan maupun sel. Gangguan metabolik ini sering tidak disadari oleh diabetesi sebelum terjadi komplikasi.
Jumlah penderita DM terus meningkat setiap tahun, baik di dunia maupun di Indonesia. WHO memperkirakan 347 juta orang di seluruh dunia menderita DM dan pada tahun 2012 menyebabkan kematian 1,5 juta orang (WHO, 2014). Jumlah ini diperkirakan meningkat menjadi lebih dari 592 juta penderita DM dewasa dalam kurun waktu kurang dari 25 tahun (International Diabetes Federation [IDF], 2013). Pada tahun 2013, Indonesia merupakan negara ketujuh di dunia dengan jumlah diabetesi terbanyak yaitu 8,5 juta penduduk Indonesia usia 20-79 tahun menderita DM dan diperkirakan meningkat sebanyak 66% pada tahun 2035 (IDF, 2013).
2
Bali adalah 5.9% dari jumlah penduduk dan prediabetes mellitus 10% (Persatuan Gerontologi Medik Indonesia [PERGEMI] dalam Sanjiwani, 2014). Berdasarkan data Dinas Kesehatan (Dinkes) Provinsi Bali, DM termasuk 10 besar penyakit di Kota Denpasar dengan jumlah penderita 8.543 di tahun 2012. Puskesmas III Denpasar Utara tercatat sebagai puskesmas dengan jumlah kasus baru DM tertinggi setiap bulan yaitu sebanyak 115 orang/bulan sejak Januari 2013 hingga Agustus 2014 (Dinkes Kota Denpasar, 2014).
Peningkatan jumlah diabetesi dapat menyebabkan peningkatan angka kecacatan akibat komplikasi yang timbul dalam perjalanan penyakitnya. Komplikasi yang paling ditakutkan adalah ulkus kaki diabetik yang mengarah pada amputasi dan mortalitas (Kruse & Edelman, 2006; American Diabetes Association [ADA], 2013). Menurut Khanolkar, Bain, & Stephens (2008), diabetesi 30 kali lebih berisiko mengalami amputasi dibandingkan populasi umum.
Sebagian besar ulkus kaki diabetik dimulai dengan neuropati perifer sensori (NPS) (McNeely et al. dalam Kruse & Edelman, 2006). NPS merupakan neuropati yang paling sering terjadi akibat kondisi DM (NDIC, 2013; National Institute of Neurological Disorders and Stroke [NINDS], 2014). Menurut National Diabetes Information Clearinghouse (NDIC) (2013), 60-70% diabetesi mengalami neuropati. Risiko mengalami neuropati pada diabetesi meningkat seiring dengan lamanya seseorang menderita DM dan usia diabetesi tersebut (NDIC, 2013).
3
Insufisiensi insulin menyebabkan hiperglikemia, hipertrigliseridemia, dan kecenderungan hipertensi. Kondisi hiperglikemia pada penderita diabetes menyebabkan peningkatan induksi stres oksidatif yang menyebabkan kerusakan pada neuron dan menurunkan efektifitas mekanisme perbaikan neuron tersebut (Feldman 2003; Head, 2006). Stres oksidatif bersama-sama dengan hipertrigliseridemia dan hipertensi menyebabkan perubahan anatomi pembuluh darah yang mengakibatkan penurunan aliran darah ke neuron (Head, 2006; McPhee & Ganong, 2010). Gejala yang ditimbulkan akibat kerusakan yang terjadi pada neuron dapat berupa eksitasi nyeri berlebihan maupun penurunan sensasi terhadap suhu dan nyeri akibat kerusakan jaringan (luka) (NINDS, 2014).
Pencegahan primer maupun sekunder terhadap perkembangan NPS diperlukan untuk menurunkan angka kejadian ulkus kaki pada diabetesi. Penatalaksanaan NPS akibat kondisi DM terutama adalah kontrol glikemia, penanganan gejala (manajemen nyeri dan/atau gastroparesis), serta perawatan kaki (foot care) (Quan, 2014). Perawatan kaki mencakup follow-up teratur, pemberian pendidikan kesehatan (penkes) kepada pasien, dan latihan fisik (Quan, 2014).
4
Salah satu latihan fisik yang dapat dilakukan adalah senam kaki diabetes. Senam kaki diabetes terdiri dari gerakan-gerakan yang melibatkan sendi-sendi kaki yang dimulai dari menggerakkan sendi jari-jari kaki kemudian pergelangan kaki dan lutut (RSI Sultan Agung, 2010; Setiawan, 2013). Gerakan senam kaki diabetes lebih mudah dilakukan dibandingkan senam diabetik serta tidak membutuhkan ruangan dan peralatan khusus sehingga dapat dilakukan di berbagai tempat dan waktu.
Berdasarkan beberapa penelitian, senam kaki diabetes memberikan pengaruh positif terhadap gejala neuropati diabetik. Berdasarkan penelitian oleh Suwandewi (2012) yang dilakukan pada 15 orang didapatkan bahwa skor neuropati diabetik perifer setelah melakukan senam kaki diabetes menurun secara signifikan (p=0,00; α<0,05). Penelitian mengenai pengaruh senam kaki diabetes juga dilakukan oleh Priyanto (2012) yang dilakukan pada 125 lansia DM didapatkan perbedaan yang signifikan dari hasil pengukuran sensitivitas kaki kelompok intervensi sebelum dan sesudah dilakukan senam kaki diabetes dengan p=0,00 dibandingkan dengan kelompok kontrol dengan p=0,083 (α<0,05).
5
III Denpasar Utara, didapatkan bahwa dari 12 kaki diabetesi yang telah dilakukan pemeriksaan NPS dengan monofilamen Semmes-Weinstein 10 g (SWM 10g), 67% mengalami NPS kategori berat dan 33% mengalami NPS kategori sedang.
Berdasarkan uraian di atas, peneliti tertarik untuk mengetahui adanya pengaruh senam kaki diabetes terhadap PN sensorik pada pasien diabetes mellitus tipe 2 di Puskesmas III Denpasar Utara.
1.2Rumusan Masalah
Bagaimanakah pengaruh senam kaki diabetes terhadap neuropati perifer sensorik pada pasien dengan diabetes mellitus tipe 2 di Puskesmas III Denpasar Utara?
1.3Tujuan
A. Tujuan Umum
Untuk mengetahui pengaruh senam kaki diabetes terhadap neuropati perifer sensorik pada pasien diabetes mellitus tipe 2 di Puskesmas III Denpasar Utara.
B. Tujuan Khusus
a. Mengidentifikasi karakteristik pasien DM tipe 2 di Puskesmas III Denpasar Utara yang terdiri dari usia, jenis kelamin, dan lamanya menderita DM.
b. Mengidentifikasi neuropati perifer sensori pretest dan posttet kelompok perlakuandan kelompok kontrol.
6
d. Menganalisis perbedaan neuropati perifer sensorik pada kaki pasien DM tipe 2 kelompok kontrol pretest dan posttest.
e. Menganalisis perbedaan selisih skor neuropati perifer sensorik pretest-posttest pada kaki pasien DM tipe 2 kelompok perlakuan dan kontrol.
1.4Manfaat
1.4.1 Manfaat Praktis
Manfaat praktis yang dapat disumbangkan melalui penelitian ini adalah sebagai berikut:
a. Hasil penelitian ini diharapkan dapat bermanfaat dalam Keperawatan Klinik khususnya dalam penanganan NPS akibat DM. Sebagai sumber informasi bagi petugas kesehatan dalam mencegah NPS pada diabetesi baik dalam pencegahan primer bagi diabetesi tanpa neuropati maupun sekunder bagi diabetesi dengan neuropati.
b. Hasil penelitian ini dapat menjadi saran bagi institusi pemberi layanan kesehatan pada umumnya dan Puskesmas III Denpasar Utara pada khususnya dalam pembuatan SOP senam kaki diabetes.
1.4.2 Manfaat Teoritis
7
1.5Keaslian Penelitian
Penelitian sebelumnya yang berhubungan dengan penelitian yang akan dilakukan oleh peneliti, antara lain:
1. Nasution (2010) dalam penelitiannya yang berjudul “Pengaruh Senam Kaki Terhadap Peningkatan Sirkulasi Darah Kaki pada Pasien Diabetes Melitus di RSUP Haji Adam Malik Medan”. Desain penelitian yang digunakan adalah quasy experiment. Analisa data menggunakan uji paired t-test yaitu t-dependent dan t-independent. Sampel penelitian berjumlah 10 orang yang terbagi menjadi 5 orang sebagai kelompok kontrol dan 5 orang sebagai kelompok intervensi. Hasil penelitian menunjukkan terdapat perbaikan sirkulasi darah sebelum dan sesudah dilakukan senam kaki dengan nilai p=0,001 (p<0,05) dan pada kelompok intervensi dengan kelompok kontrol diperoleh p=0,002 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat.
8
kelompok intervensi dengan nilai p=0,001 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat.
3. Putri (2013) dalam penelitiannya yang berjudul “Pengaruh Senam Kaki Diabetik terhadap Intensitas Nyeri Neuropati Diabetik pada Penderita Diabetes Melitus Tipe 2”. Desain penelitian yang digunakan adalah one group pre-post test. Sampel penelitian berjumlah 16 orang. Analisa data menggunakan Wilcoxon Match Pairs. Hasil penelitian menunjukkan perbedaan pada intensitas nyeri neuropati diabetik sebelum dan sesudah dilakukan senam kaki dengan nilai p=0,001 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat dan rancangan penelitian.
4. Andriani (2014) dalam penelitiannya yang berjudul “Pengaruh Senam Kaki terhadap Perubahan Kadar Gula Darah Puasa pada Klien Diabetes Melitus di Kelurahan Batipuh Kabupaten Tanah Datar”. Rancangan penelitian yang digunakan adalah one group pre-post test. Sampel penelitian berjumlah 14 orang dengan teknik consecutive sampling dan analisa data menggunakan Wilcoxon. Hasil penelitian menunjukkan perubahan signifikan pada kadar gula darah puasa sebelum dan sesudah dilakukan senam kaki dengan nilai p=0,001 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat dan rancangan penelitian.
9
penelitian berjumlah 24 orang dengan teknik quota sampling dan analisa data menggunakan Wilcoxon. Hasil penelitian menunjukkan perbedaan tekanan gula darah sistolik dan diastolik sebelum dan sesudah dilakukan senam kaki dengan nilai p=0,000 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat dan rancangan penelitian.
6. Harefa & Sari (2011) dalam penelitian yang berjudul “Pengaruh Senam Kaki terhadap Sirkulasi Darah Kaki pada Pasien Diabetes Melitus di Ruang Penyakit Dalam RSU DR. Pirgandi Medan”. Desain penelitian yang digunakan adalah quasy experiment. Sampel penelitian berjumlah 29 orang dengan teknik purposive sampling dan analisa data menggunakan paired t-test. Hasil penelitian menunjukkan perbedaan aliran darah kaki sebelum dan sesudah dilakukan senam kaki dengan nilai p=0,000 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat.
10
variabel memiliki nilai p=0,000 (p<0,05). Perbedaan dengan penelitian ini terletak pada variabel terikat.
BAB II
TINJAUAN PUSTAKA
Pada bab ini akan membahas hal-hal mengenai konsep DM, neuropati sensori pada DM tipe 2, dan konsep senam kaki diabetes.
2.1Konsep Diabetes Mellitus (DM) Tipe 2
Pada subbab ini akan membahas hal-hal mengenai konsep DM tipe 2 yang terdiri dari definisi, kriteria diagnostik, patofisiologi, komplikasi, penatalaksanaan, serta pembahasan konsep neuropati perifer sensori pada DM tipe 2.
2.1.1 Definisi
Diabetes mellitus (DM) tipe 2 merupakan penyakit metabolik kronis yang ditandai dengan kondisi hiperglikemia akibat penurunan efisiensi kerja insulin yang dihasilkan oleh sel beta pankreas (Kishore, 2014). Penurunan efisiensi kerja insulin yang dialami oleh penderita DM tipe 2 ini merupakan kombinasi dari resistensi insulin, penurunan sekresi insulin, dan peningkatan sekresi glukagon (Khardori, 2014).
2.1.2 Kriteria Diagnostik
Kriteria diagnostik DM tipe 2 yaitu memenuhi salah satu dari tiga kondisi
berikut: 1) kadar glukosa plasma saat puasa ≥126 mg/dL (7.0 mmol/L); 2) kadar
glukosa plasma 2 jam setelah makan (post prandial [PP]) ≥200 mg/dL (11.1
12
≥200 mg/dL (11.1 mmol/L) dengan gejala klasik hiperglikemia atau krisis
hiperglikemik. Menjadikan kadar hemoglobin A1c (HbA1c) ≥6,5% sebagai
kriteria diagnostik primer atau opsional masih menjadi kontroversi. Jika hiperglikemia tegas tidak ada, pemeriksaan sebaiknya diulang dan diagnosis DM ditetapkan jika seseorang memenuhi dua dari tiga kriteria diagnostik di atas. Pada kasus dimana dua hasil tidak koheren satu sama lain, pengulangan uji pada hasil abnormal diperlukan dan jika hasil dari uji tersebut tetap memenuhi kriteria maka diagnosis DM dapat ditegakkan (McPhee & Ganong, 2010; WHO, 2006; ADA, 2014).
Batas normal dari kadar glukosa plasma saat puasa adalah <100 mg/dL, kadar glukosa plasma 2 jam PP saat OGTT adalah <140 mg/dL, dan HbA1c adalah <5,7%. Seseorang dengan hasil uji di atas batas normal namun belum memenuhi kriteria diagnostik DM disebut sebagai kondisi prediabetes. Prediabetes dapat disebut gangguan toleransi glukosa (Impaired Glucose Tolerance, IGT) atau gangguan toleransi glukosa puasa (Impaired Fasting Glucose, IFG) sesuai dengan hasil abnormal dari uji yang dilakukan. IGT jika kadar glukosa plasma 2 jam PP saat OGTT 140-199 mg/dL, dan IFG jika kadar glukosa plasma puasa 100-125 mg/dL (McPhee & Ganong, 2010; WHO, 2006; ADA, 2014).
2.1.3 Patofisiologi
13
kebutuhan dan ketersediaan insulin dapat diakibatkan oleh resistensi insulin atau defek sel beta pankreas. Resistensi terhadap insulin oleh jaringan peka-insulin (terutama hati, otot, dan lemak) menyebabkan gangguan penggunaan dan penyimpanan glukosa sehingga sel beta harus meningkatkan sekresi insulin. Efek toksik akibat penumpukan protein di retikulum endoplasma menyebabkan penurunan kerja sel beta sehingga tidak mampu mengkompensasi peningkatan kebutuhan insulin lebih lanjut atau disebut dengan kondisi kelelahan sel beta. Sedangkan pada kondisi dimana proses awal dimulai dari defek sel beta pankreas, hiperinsulinemia terjadi lebih dulu dan menginduksi timbulnya resistensi insulin. Peningkatan kadar insulin plasma menekan reseptor insulin hingga menyebabkan resistensi terhadap insulin. Hal ini kemudian menyebabkan kondisi kelelahan sel beta (McPhee & Ganong, 2010; Guyton, 2007: 1024-1025).
14
2.1.4 Komplikasi
Komplikasi DM tipe 2 diakibatkan oleh hiperglikemia dengan kontrol yang kurang adekuat. Kondisi hiperglikemia ini menyebabkan komplikasi jangka pendek dan jangka panjang. Komplikasi jangka pendek mencakup hipoglikemia, ketoasidosis diabetik, dan sindrom hiperosmolar hiperglikemia nonketotik yang dapat mengarah pada koma hiperosmolar. Sedangkan komplikasi jangka panjang dapat berupa komplikasi makrovaskular dan mikrovaskular (McPhee & Ganong, 2010). Komplikasi makrovaskular mencakup angina pektoris, infark miokard, stroke, dan penyakit arterial perifer. Sedangkan komplikasi mikrovaskular yang paling umum terjadi adalah retinopati, nefropati, dan neuropati (Kishore, 2014).
Komplikasi makrovaskular terjadi dimulai dari aterosklerosis pembuluh darah besar. Terdapat beberapa faktor risiko penyakit kardiovaskular berkaitan dengan kondisi DM, yaitu: 1) hipertensi; 2) perubahan konsentrasi lipoprotein yang mencakup hipertrigliseridemia; 3) perubahan komposisi lipoprotein yang berkontribusi pada resistensi insulin dan interaksi abnormal dengan makrofag; 4) protein glikosilasi salah satunya pada antitrombin III yang menyebabkan gangguan inhibisi kaskade koagulasi; 5) albuminuria; 6) gangguan fungsi endotel; dan 7) trombosis (Resnick, Lindsay, & Howard, 2004).
15
natrium di ginjal serta meningkatkan kadar kalsium dan sebaliknya menurunkan kadar magnesium interseluler (Resnick, Lindsay, & Howard, 2004).
Hipertrigliseridemia juga disebabkan oleh insufisiensi insulin. Insulin menyebabkan peningkatan pembentukan very low densed lipoprotein (VLDL) yang berperan dalam transportasi trigliserida ke sel adiposa. Proses ini dibalikkan oleh efek glukagon yang merangsang lipolisis. Sekresi basal insulin (0,25-1 unit/jam) dapat mencegah lipolisis berlebihan, namun pada kondisi kelelahan sel beta dan sekresi insulin sangat rendah, insulin tidak mampu menekan kerja glukagon sehingga terjadi penurunan transportasi trigliserida ke sel adiposa dan peningkatan lipolisis. Peningkatan trigliserida dan asam lemak bebas pada plasma meningkatkan pembentukan low density lipoprotein (LDL) melalui alur katabolisme VLDL serta penurunan produksi high-density lipoprotein (HDL) yang berperan dalam pembersihan VLDL dan trigliserida sehingga meningkatkan risiko pembentukan aterosklerosis (McPhee & Ganong, 2010).
16
peningkatan tekanan intrakapiler yang pada akhirnya menyebabkan peningkatan permeabilitas pembuluh darah. Hilangnya endotel pada mikrovaskuler baik akibat siklus sel (apoptosis) maupun kondisi di atas (nekrosis) kemudian menginduksi produksi matriks ekstraseluler berlebih oleh faktor-faktor pertumbuhan seperti Transforming Growth Factor-β (TGF-β) serta pengendapan protein plasma yang bocor menyebabkan oklusi pembuluh darah. Hiperglikemia juga menurunkan faktor-faktor tropik seperti neurotropik yang berperan dalam regenerasi sel. Seluruh kondisi di atas mengarah pada edema, iskemia, dan hipoksia-diinduksi neurovaskularisasi pada retina; glumerulosklerosis pada ginjal; dan degenerasi aksonal multifokal pada saraf perifer (Hofmann & Brownlee, 2004).
2.1.5 Penatalaksanaan
17
2.1.6 Konsep Neuropati Perifer Sensori (NPS) pada DM Tipe 2
Pada subbab ini akan membahas hal-hal mengenai konsep NPS pada DM tipe 2 yang meliputi definisi, etiologi, faktor-faktor risiko, patofisiologi, gejala, penatalaksanaan, komplikasi, dan penilaian NPS.
a. Definisi
Neuropati perifer sensori adalah gangguan pada saraf perifer yang terjadi pada sensori (The Neuropathy Association, 2014). Berdasarkan International Consensus Meeting, disepakati bahwa batasan definisi dari neuropati perifer pada diabetisi adalah “adanya gejala dan/atau tanda disfungsi saraf perifer pada orang
dengan diabetes setelah mengeksklusi penyebab lainnya” (Boulton, 2005).
Neuropati perifer pada DM tipe 2 dapat mengenai saraf sensori, motorik, dan/atau otonom. Neuropati perifer dapat mengenai ketiga saraf tersebut atau hanya satu atau dua saraf (NINDS, 2014; Quan, 2014).
Neuropati perifer sensori disebabkan oleh kerusakan pada akson (degenerasi aksonal), kerusakan pada selubung mielin (demielinasi), atau kombinasi keduanya yang terjadi pada saraf sensori. Gangguan pada saraf sensori ini menyebabkan pasien mengalami penurunan sensasi sentuhan, nyeri, atau perubahan suhu atau sebaliknya merasakan sensasi nyeri secara berlebihan pada stimulus yang normalnya tidak mencetuskan nyeri (alodinia) (NINDS, 2014).
18
kemudian meluas ke proksimal dan salah satunya mengenai tangan (distribusi sarung tangan) (McPhee & Ganong, 2010: 583).
b. Etiologi
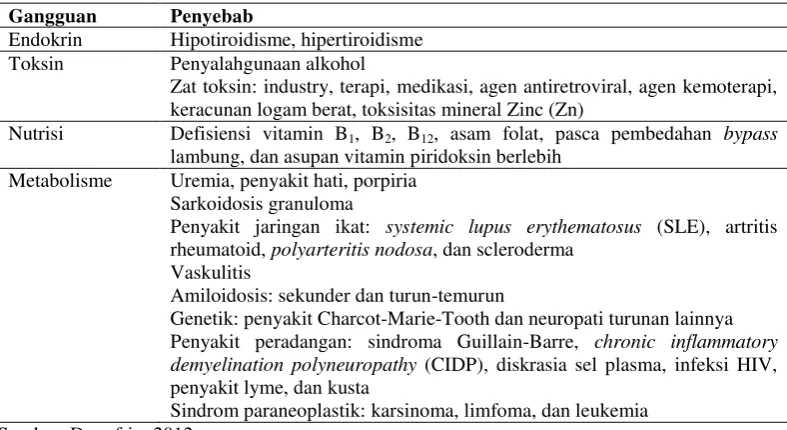
Sebagian besar NPS disebabkan oleh DM, namun menurut Rochester Diabetic Neuropathy Study, 10% NPS pada diabetesi berpeluang disebabkan oleh penyebab nondiabetik (Boulton, 2005). Etiologi neuropati perifer secara umum terbagi menjadi beberapa kategori patofisiologi. Kategori tersebut meliputi: gangguan endokrin, toksin, nutrisi, dan gangguan metabolisme (Donofrio, 2012).
Tabel 2.1 Etiologi lain neuropati perifer
Gangguan Penyebab
Endokrin Hipotiroidisme, hipertiroidisme
Toksin Penyalahgunaan alkohol
Zat toksin: industry, terapi, medikasi, agen antiretroviral, agen kemoterapi, keracunan logam berat, toksisitas mineral Zinc (Zn)
Nutrisi Defisiensi vitamin B1, B2, B12, asam folat, pasca pembedahan bypass lambung, dan asupan vitamin piridoksin berlebih
Metabolisme Uremia, penyakit hati, porpiria Sarkoidosis granuloma
Penyakit jaringan ikat: systemic lupus erythematosus (SLE), artritis rheumatoid, polyarteritis nodosa, dan scleroderma
Vaskulitis
Amiloidosis: sekunder dan turun-temurun
Genetik: penyakit Charcot-Marie-Tooth dan neuropati turunan lainnya Penyakit peradangan: sindroma Guillain-Barre, chronic inflammatory demyelination polyneuropathy (CIDP), diskrasia sel plasma, infeksi HIV, penyakit lyme, dan kusta
Sindrom paraneoplastik: karsinoma, limfoma, dan leukemia Sumber: Donofrio, 2012
c. Faktor risiko
19
terdiagnosis, status sosial ekonomi yang rendah, dan gagal ginjal (Cornblath, 2004). Faktor risiko yang dapat dimodifikasi mencakup kadar trigliserida dan indeks massa tubuh yang tinggi, serta hipertensi (Gregory, 2008). Beberapa penelitian menunjukkan bahwa usia, tinggi badan, etnis, mikroalbuminuria, dan hipoalbuminuria meningkatkan risiko diabetesi mengalami neuropati namun masih perlu dilakukan penelitian lebih lanjut mengenai validitas faktor-faktor ini (Tapp & Shaw, 2009).
Salah satu faktor risiko terbesar diabetesi mengalami neuropati adalah lamanya seseorang menderita DM. Berdasarkan dua penelitian dengan menggunakan uji konduksi saraf, neuropati ditemukan pada 10%-18% diabetesi saat diagnosis DM ditegakkan (Lehtinen et al. & Cohen et al. dalam Zilliox & Russell, 2011). Prevalensi NPS pada diabetesi dengan durasi > 6 bulan mendekati empat kali lipat lebih tinggi dibandingkan dengan durasi ≤ 6 bulan (Bansal et al., 2014). Selain itu, berdasarkan penelitian pada 60 diabetesi yang terbagi menjadi kelompok durasi DM < 5 tahun, 5-10 tahun, dan >10 tahun, didapatkan bahwa insiden NPS meningkat masing-masing dua kali lipat pada setiap kelompok (Inceu & Veresiu, 2014) . Hal ini menunjukkan bahwa risiko mengalami NPS meningkat sejajar dengan durasi seseorang menderita DM. Hal ini berhubungan dengan lamanya tubuh terpapar dengan kondisi hiperglikemia.
20
hiperglikemia, semakin tinggi risiko mengalami NPS. Kondisi hiperglikemia berkelanjutan juga akan menyebabkan peningkatan derajat NPS.
Usia merupakan salah satu faktor risiko seseorang mengalami NPS dan tidak dapat dimodifikasi. Berdasarkan beberapa penelitian, terdapat peningkatan persentase tanda-tanda gangguan saraf yang mengarah pada neuropati seiring dengan peningkatan usia seseorang. Hal ini berhubungan dengan proses penuaan. Hasil penelitian menunjukkan bahwa setelah usia 70 tahun terjadi penurunan signifikan pada refleks lutut enam kali dibandingkan ketika berusia 50 tahun ke atas (Dyck et al. dalam Mohamed & Freimer, 2006: 889). Selain itu, amplitudo potensial aksi saraf sensori menurun 50% pada usia 70 tahun ke atas dibandingkan ketika berusia 20 tahun (Buchtal et al. dalam Mohamed & Freimer, 2006: 889). Kondisi ini berhubungan dengan berbagai kausa termasuk trauma atau iskemia saraf perifer dan perubahan struktur mielin, akson, atau reseptor perifer (Mohamed & Freimer, 2006:889).
Jenis kelamin sebagai faktor risiko yang dapat mempengaruhi diabetesi mengalami NPS masih kontroversi. Pengaruh signifikan jenis kelamin terhadap perkembangan NPS masih belum dapat dipastikan (Shamma, Khudhair, & Al-Aridie, 2011). Selain itu, jenis kelamin dengan risiko lebih tinggi terhadap perkembangan NPS juga belum dapat dipastikan (Wheeler, Singh, & Boyko, 2007; Herrera-Rangel et.al, 2014; Katulanda et.al, 2012).
21
dalam Maiya & Messing, 2014: 513). Hal ini disebabkan oleh kerusakan neuron langsung oleh toksin alkohol maupun kecenderungan malnutrisi (terutama thiamin) pada alkoholik kronis (Chopra & Tiwari, 2012; Ramachandran, 2015).
Kebiasaan lain yang juga meningkatkan risiko diabetesi mengalami NPS adalah merokok (Cornblath, 2004; CDC, 2010). Jumlah waktu dan konsumsi rokok mempengaruhi kecepatan seseorang mengalami NPS. Berdasarkan hasil penelitian oleh Garg, Loyal, dan Biswas (2014) pada pasien dengan COPD, derajat penurunan kecepatan konduksi saraf pada ekstremitas atas sebanding dengan peningkatan jumlah total konsumsi rokok dan lamanya seseorang memiliki riwayat kebiasaan merokok. Selain itu, merokok juga memperburuk gejala NPS akibat konstriksi pembuluh darah yang menyebabkan penurunan transportasi nutrisi, oksigen, dan metabolit ke dan dari neuron (NINDS, 2015).
d. Patofisiologi
22
Sel saraf termasuk salah satu jenis sel khusus yang tidak memerlukan insulin dalam transportasi glukosa ke intrasel. Pada kondisi hiperglikemia terjadi peningkatan produk-produk glikasi (advanced glycosylated end product, AGEs) plasma dan intrasel neuron serta memicu aktivasi alur poliol intrasel neuron. AGE berperan dalam induksi stres oksidatif dan demielinasi. Alur poliol merubah glukosa menjadi poliol, salah satunya sorbitol, segera setelah di dalam sel. Poliol tidak dapat dengan bebas berdifusi ke luar sel sehingga terjadi penumpukan poliol. Akumulasi poliol ini menimbulkan gradient osmotik yang menyebabkan difusi natrium dan air berlebih ke intrasel (Head, 2006).
23
Dalam alur poliol, fruktosa dihasilkan sebagai produk sampingan oleh enzim sorbitol dehidrogenase. Peningkatan kadar fruktosa menyebabkan peningkatan ketersediaan prekursor AGEs. Pada gilirannya, AGEs akan menyebabkan penurunan glutathione serta peningkatan nuclear factor kappa B dan tumor necrosis factor α (TNF-α) yang menyebabkan kerusakan sel saraf oleh stres oksidatif dan sitokin proinflamatori. Selain itu, pada sel-sel saraf diabetesi ditemukan marked AGEs immunoreactivity serta peningkatan ketebalan perineurial, penyempitan lumen pembuluh darah mikro, dan penurunan akson dalam kondisi fungsional. AGEs menyebabkan kerusakan mikrovaskular yang mengarah pada iskemia serta berdampak langsung pada enzim-enzim intraselular dan transportasi aksonal (Tracy & Dyck, 2012).
e. Gejala
Gejala merupakan bukti atau indikasi subjektif dari penyakit atau kondisi pasien yang dipersepsikan oleh pasien sendiri. Gejala NPS dapat diabaikan oleh diabetesi karena kerusakan sebagian besar saraf terjadi setelah beberapa tahun. Gejala berkembang seiring dengan durasi seseorang telah menderita DM dan usia diabetesi.
24
ringan, sedangkan neuropati diabetik yang hanya melibatkan serat saraf kecil menyebabkan gangguan pada persepsi nyeri dan suhu yang mengarah pada parestesia, disestesia, dan/atau nyeri neuropati (Edwards, Vincent, Cheng, & Feldman, 2008).
f. Penatalaksanaan
Penatalaksanaan NPS akibat kondisi DM terutama adalah kontrol glikemia, penanganan gejala (manajemen nyeri dan/atau gastroparesis), serta perawatan kaki (Quan, 2014).
1) Kontrol glikemia
25
2) Penatalaksanaan gejala
Terapi farmakologi umumnya digunakan untuk mengatasi atau mengontrol gejala. Antidepresan tricyclic, carbamazepine, gabapentin, mexiletene, pregabalin dan cymbalta merupakan beberapa medikasi yang umumnya digunakan untuk mengontrol nyeri neuropati diabetik. Venlafaxine, duloxetine, amitriptyline, valproate, opioid (morphine sulfate, tramadol, dan oxycodone dengan pelepasan terkontrol), serta capsaicin dapat dipertimbangkan untuk penatalaksanaan nyeri neuropati diabetik. Namun masih sedikit penelitian yang memberikan informasi memadai mengenai pengaruh terapi farmakalogi di atas terhadap fungsi dan kualitas hidup serta berbagai efek samping yang ditimbulkan sehingga penggunaan terapi farmakologi masih terbatas (Head, 2006; Pasnoor, Dimachkie, Kluding, & Barohn, 2013).
3) Perawatan kaki
26
Latihan fisik merupakan salah satu tindakan pencegahan yang dapat dilakukan. Latihan fisik telah terbukti dapat mempengaruhi kesehatan seseorang secara holistik. Latihan fisik mempertahankan dan meningkatkan fungsi fisiologis tubuh, membantu koping stres, memberikan pengaruh positif terhadap depresi dan aspek sosial seseorang.
Latihan fisik memberikan pengaruh jangka pendek dan jangka panjang terhadap kondisi DM. Pengaruh jangka pendek meliputi peningkatan penggunaan glukosa oleh otot yang diseimbangkan oleh glikolisis hati, menurunkan kadar glukosa darah puasa, dan memperbaiki kerja insulin yang bertahan selama dua hingga 72 jam. Sedangkan pengaruh jangka panjang meliputi perbaikan kontrol glikemia, kerja insulin, serta oksidasi dan penyimpanan lemak pada otot; meningkatkan massa otot rangka; menurunkan kadar LDL, kolesterol, tekanan darah sistolik, dan risiko mengalami penyakit kardiovaskular; serta menurunkan gejala depresi dan meningkatkan kualitas hidup (Colberg et al., 2010).
27
g. Komplikasi
Komplikasi NPS yang ditakuti adalah ulkus kaki dan artropati neuropati. Ulkus kaki dapat terjadi pada pasien dengan neuropati pada serabut saraf besar maupun kecil. Ulkus kaki disebabkan oleh penurunan kemampuan diabetesi merasakan sensasi nyeri, gangguan proprioseptif, atrofi otot-otot kaki, maldistribusi beban, gangguan sekresi keringat, gangguan vaskularisasi (iskemia pada makro dan mikrovaskular) akibat neuropati otonom, dan edema noninflamatorik. Ulkus kaki umumnya terjadi pada bagian metatarsal. Sedangkan artropti neuropati (sendi Charcot atau osteoartropati diabetik) lebih jarang terjadi. Komplikasi ini merupakan kombinasi gangguan sensasi nyeri, proprioseptif, dan neuropati otonom dan terjadi dimulai dari sendi metatarsophalangeal dan metatarsal-tarsal. Selain itu, trauma dan pembedahan pada kaki dapat menjadi faktor presipitasi terjadinya neuropati artropati (Kahn, 2005; Said, 2015).
h. Penilaian
28
pemeriksaan refleks, pemeriksaan nyeri superfisial, persepsi sentuhan ringan, pemeriksaan vibrasi, respon kulit simpatetik, studi konduksi saraf, dan QST (Cornblath, 2004; Boulton et al., 2008).
1) Pemeriksaan refleks
Pemeriksaan refleks yang umumnya dilakukan untuk mengkaji neuropati diabetik adalah refleks lutut yang dilakukan pada kedua kaki. Pemeriksaan dilakukan ketika pasien duduk atau berlutut, pemeriksa memposisikan kaki dorsofleksi dan dengan lembut memukul tendon Achilles menggunakan refleks hammer (Cornblath, 2004). Namun probabilitas terjadinya ulkus kaki kurang dapat diprediksi dari hasil pemeriksaan menggunakan metode ini (Cornblath, 2004; Aring, Jones, & Falko, 2005; Said, 2007; Swenson, 2008). 2) Pemeriksaan nyeri superfisial
Pemeriksaan nyeri superfisial dilakukan dengan jarum steril. Pemeriksaan dilakukan pada dorsal ibu jari kaki atau bagian plantar dari distal ibu jari, jari tengah dan kelingking masing-masing kaki. Umumnya rangsangan diberikan satu kali dan pasien diminta untuk mengidentifikasi adanya rangsangan dan karakteristik rangsangan (tajam atau tumpul). Namun hasil pemeriksaan dengan alat ukur ini memiliki subjektivitas yang tinggi dan tingkat reprodusibilitas yang rendah (Cornblath, 2004; Barker, 2006)
3) Quantitative sensory testing (QST)
29
atau besar serta membedakan neuropati perifer dengan mononeuropati. QST dilakukan dengan dua jenis alat yaitu alat yang memberikan rangsangan getar atau termal spesifik serta alat yang memberikan rangsangan berupa impuls listrik dengan frekuensi tertentu (Cornblath, 2004).
Subcommittee on Therapeutics and Technology Assessment of the American
Academy of Neurology menyatakan bahwa QST merupakan alat ukur yang efektif untuk mendeteksi abnormalitas pada pasien dengan neuropati diabetik. Namun belum terdapat bukti prospektif bahwa abnormalitas ini akan berkembang menjadi neuropati klinis (Shy et al., 2003).
4) Uji vibrasi
30
5) Respon kulit simpatetik
Respon kulit simpatetik merupakan refleks sebagai respon terhadap perubahan potensial listrik pada kulit. Refleks ini bersifat sementara dan dapat dihasilkan oleh berbagai rangsangan. Pengukuran respon ini memerlukan peralatan khusus yang jarang terdapat pada sebagian besar pelayanan kesehatan (Cornblath, 2004).
6) Studi konduksi saraf
Studi konduksi saraf merupakan alat ukur yang sering digunakan untuk mengkaji keberadaan dan derajat keparahan gangguan saraf perifer pada diabetesi. Alat ukur ini sensitif, spesifik, reprodusibel, dan mudah distandarisasi. Pemeriksaan dapat dilakukan dengan menempelkan elektroda pada permukaan kulit atau dengan elektroda jarum. Pemeriksaan dengan elektroda pada permukaan kulit lebih mudah dan nyaman dilakukan serta hasil lebih mudah diukur sehingga lebih umum digunakan.
Abnormalitas hasil elektrodiagnostik menandakan perubahan metabolik yang tidak berhubungan dengan manifestasi gejala dan sebaliknya tanda dan gejala tidak secara langsung berhubungan dengan perubahan elektrodiagnostik. Akibat hal tersebut, studi konduksi saraf tidak selalu berhubungan dengan tanda dan gejala neuropati diabetik (Cornblath, 2004).
7) Persepsi sentuhan ringan
31
terdiri dari sebuah filamen nilon yang terkait dengan sebuah pegangan plastik. Reliabilitas dan validitas penggunaan SWM 10g dalam mendeteksi NPS dan potensi perkembangan ulkus telah teruji (Shaffer, Harrison, Brown, & Brennan, 2005; Dros, Wewerinke, Bindels, & Weert, 2009). Berdasarkan dua studi awal pada pasien dengan DM dan Hansen’s disease, rangsangan dengan SWM 10 g tidak dapat dirasakan oleh seluruh pasien dengan neuropati (Cornblath, 2004). Alat ukur ini murah, mudah dibawa dan digunakan, serta nilai prediktif negatif (negative predictive value, NPV) yang tinggi. Semakin tinggi NPV suatu alat ukur menandakan bahwa alat ukur tersebut semakin mendekati gold standard dari suatu penyakit (Parikh, Mathai, Parikh, Sekhar, & Thomas, 2008). Penggunaan berulang monofilament ini akan mengurangi keakuratannya. Setelah 10 kali penggunaan dalam sekali pemakaian, monofilament membutuhkan waktu “pemulihan” selama 24 jam sebelum digunakan kembali. Namun perbedaan bahan dasar dan faktor-faktor lingkungan juga dapat merubah karakteristik monofilament (Lavery & Armstrong, 2012).
Terdapat beberapa jenis SWM dan SWM 10 g merupakan monofilamen dengan gauge sebesar 5,07. Angka 5.07 merupakan nilai turunan dari logaritma aplikasi gaya dalam miligram. Monofilamen 5.07 memberikan gaya tekuk sebesar 10g. Nilai gaya ini merupakan besarnya gaya yang dirasakan oleh pasien saat pemeriksaan (Feng, Schlӧsser, & Sumpio, 2009).
32
Feng, Schlӧsser, & Sumpio (2009) pada 30 artikel penelitian, sensitivitas
skrining NPS dengan SWM 10g berbanding lurus dengan banyaknya daerah uji. Namun pengujian pada tiga daerah uji (bagian plantar dari ibu jari, jari tengah, dan kelingking) memiliki sensitivitas yang sebanding dengan menguji pada delapan hingga sepuluh daerah uji pada masing-masing kaki. Hasil tinjauan sistematis ini juga merekomendasikan NPS sebaiknya ditegakkan jika hasil pemeriksaan negatif pada minimal satu daerah uji. Hal ini mempertimbangkan bahwa SWM 10g menilai integritas serabut saraf besar sehingga hasil negatif pada daerah uji harus dinilai sebagai daerah dengan risiko NPS.
Clinical Practice Guidelines of the Canadian Diabetes Association
merekomendasikan skrining neuropati tahunan menggunakan SWM 10 g atau garpu tala 128 Hz. Pada pasien dengan DM tipe 2, skrining sebaiknya dimulai saat diagnosis ditegakkan dan diulangi setiap tahun, sedangkan pada DM tipe 1, skrining sebaiknya dilakukan setelah 5 tahun pada durasi penyakit dan diabetesi telah melewati masa pubertas (Bril, Perkins, & Toth, 2013; Fowler, 2008: 81).
33
dievaluasi lebih teratur. Individu dengan neuropati sebaiknya dilakukan inspeksi kaki setiap kali kunjungan (Armstrong, 2004; ADA, 2015).
Tabel konversi diperlukan untuk menentukan peringkat atau kategori dari skor NPS. Penentuan tabel konversi dilakukan dengan perhitungan Mi (Mean ideal) dan SDi (Standar Deviasi ideal).
Mi = ½ x (skor minimal ideal + skor minimal ideal) SDi = 1/6 x (skor maksimal ideal – skor minimal ideal)
Gambar 2.1 Rumus Perhitungan Menentukan Peringkat atau Kategori (Koyan, 2007 dalam Widastra, 2010)
Berdasarkan perhitungan tersebut, didapatkan konversi klasifikasi skor negatif atau (-) sebagai berikut:
- Skor (-) 0 termasuk kategori baik
- Skor (-) 1-2 termasuk kategori NPS ringan - Skor (-) 3-5 termasuk kategori NPS sedang - Skor (-) 6-8 termasuk kategori NPS berat
2.2Senam Kaki Diabetes
34
2.2.1 Pengertian Senam Kaki Diabetes
Senam merupakan serangkaian latihan fisik yang tersusun dengan sistematis, melibatkan gerakan-gerakan terpilih, dan terencana untuk mempertahankan dan meningkatkan daya tahan, kekuatan, kelenturan, dan koordinasi gerak tubuh (Muhajir, 2007). Berdasarkan pengertian tersebut, senam termasuk olahraga isotonik aerobik yang menyebabkan kontraksi isotonik. Dalam kontraksi isotonik, otot berkontraksi dan panjang otot berubah (Potter & Perry, 2009).
Latihan fisik merupakan salah satu penatalaksanaan NPS yang dapat dilakukan diabetesi. Latihan fisik merupakan salah satu bentuk pencegahan primer dan sekunder bagi diabetesi dengan NPS. Pencegahan primer merupakan tindakan untuk menurunkan timbulnya penyakit dengan cara menghilangkan penyebab penyakit atau mencegah kerusakan yang dapat ditimbulkannya. Pencegahan sekunder merupakan tindakan deteksi dan koreksi awal terhadap efek penyakit sebelum bermanifestasi menjadi gejala dan tanda klinis (Jeyaratnam & Koh, 2009:351). Diabetesi dianjurkan untuk melakukan latihan fisik intensitas sedang dengan total waktu 150 menit dalam seminggu (IDF, 2005; Colberg et al., 2010).
35
2.2.2 Pengaruh Senam Kaki Diabetes Terhadap NPS
Senam kaki diabetes memberikan pengaruh positif terhadap neuropati diabetik. Secara fisiologis, senam kaki diabetes menyebabkan peningkatan penggunaan glukosa, mempertahankan fungsi dan struktur endotel, serta meningkatkan aliran darah dari dan ke kaki. Hal ini membantu mempertahankan homeostasis jaringan saraf sehingga mencegah terjadinya neuropati dan menurunkan progresivitas neuropati pada diabetesi.
Gerakan-gerakan kaki pada senam kaki diabetes membantu meningkatkan metabolisme otot kaki. Peningkatan metabolisme ini menyebabkan peningkatan penggunaan glukosa yang membantu kontrol glikemia pada kaki dan menyebabkan penurunan kadar bahan-bahan aterogenik, laju alur poliol, dan kadar AGE. Selain itu, peningkatan penggunaan glukosa juga menurunkan kadar pemaparan endotel oleh hiperglikemia sehingga membantu mempertahankan aktivitas vasodilator dan vasokonstriksi endotel dan mencegah nekrosis sel-sel endotel.
36
perubahan struktur endotel melalui kaskade sinyal sebagai bentuk adaptasi terhadap kontraksi dan metabolisme otot (Levine & Levine, 2013).
Kontraksi otot juga menyebabkan peningkatan tekanan darah. Kontraksi otot memaksa lebih banyak darah melalui pembuluh darah. Gaya ini menyebabkan vasokonstriksi sementara. Hal ini menyebabkan vasodilatasi arteriol, penurunan tekanan vaskular, dan membantu aliran balik vena (Guyton & Hall, 2007). Aliran balik vena mentransportasi metabolit-metabolit sisa dari jaringan pada kaki. Hal ini mempertahankan fungsi dan struktur jaringan pada kaki.
Kelebihan senam kaki diabetes adalah salah satu jenis latihan fisik yang dapat dilakukan oleh diabetesi dengan ulkus kaki. Diabetesi dengan ulkus kaki atau sedang dalam periode penyembuhan ulkus kaki tidak diperkenankan melakukan latihan fisik yang menumpukan berat badan pada kaki (Kauffman, Barr, & Moran, 2007:312; Bowker & Pfeifer, 2008:570). Senam kaki diabetes merupakan jenis latihan fisik tanpa penumpuan berat badan pada kaki. Senam ini dilakukan pada posisi duduk tegak dengan kaki menyentuh lantai.
2.2.3 Kontraindikasi Senam Kaki Diabetes
Kontraindikasi senam kaki diabetes bagi diabetesi menurut Kushariyadi & Setyoadi (2011, hal. 119) berhubungan dengan kenyamanan dan keselamatan pasien, yaitu sebagai berikut:
a. Pasien dengan masalah fisiologis yang menghambat dan mengganggu pergerakan pasien seperti nyeri dan dispneu.
37
2.2.4 Prosedur Pelaksanaan Senam Kaki Diabetes
Latihan fisik memiliki lima komponen utama yaitu frekuensi, durasi, intensitas, jenis latihan fisik dan progresivitas (Skinner, 2005). Frekuensi latihan fisik isotonik bagi diabetesi yang direkomendasikan adalah minimal tiga kali seminggu dengan tidak ada dua hari berturut-turut tanpa latihan fisik. Durasi yang direkomendasikan adalah total 150 menit selama seminggu dengan anjuran dibagi dengan rata setiap harinya. Melakukan latihan fisik dapat dimulai selama 10 menit dengan frekuensi tiga kali dan jeda waktu diantara pengulangan dalam satu hari dan ditingkatkan sesuai toleransi pasien. Intensitas latihan fisik yang dianjurkan adalah intensitas sedang (Skinner, 2005; NHS, 2011; CDA, 2014). Latihan fisik intensitas sedang didefinisikan sebagai latihan fisik dengan intensitas dalam kapasitas yang dapat dipertahankan seseorang dengan nyaman dalam waktu lama dengan total waktu latihan dalam satu hari adalah minimal selama 45 menit (Henriques, 2015).
Senam kaki diabetes merupakan salah satu jenis latihan fisik isotonik yang dianjurkan sebagai latihan fisik bagi diabetesi. Senam kaki diabetes mudah dilakukan serta tidak membutuhkan ruangan dan peralatan khusus sehingga dapat dilakukan pada berbagai ruang dan waktu. Prosedur pelaksanaan senam kaki diabetes disajikan pada Lampiran 8. Namun, terdapat beberapa hal yang perlu diperhatikan sebelum dan selama melaksanakan senam kaki diabetes, yaitu (Lumenta, dkk, 2006; Sutedjo, 2014; Grimm, 2012):
38
3. Sediakan asupan air dan karbohidrat dalam jumlah cukup, dan latihan sebaiknya dilakukan 1-3 jam setelah makan.
4. Latihan senam dapat dilakukan setiap hari secara teratur dalam kondisi santai dan ketika kaki terasa dingin.
5. Latihan tidak dilakukan jika mengalami hiperglikemia dengan kadar glukosa darah sewaktu > 250 mg/dl