Naskah Publikasi
Minat Utama Magister Manajemen Rumah Sakit Program Studi Ilmu Kesehatan Masyarakat
Jurusan Ilmu-Ilmu Kesehatan
Diajukan oleh :
IRMA RISDIANA
16563/PS/IKM/05Kepada
PROGRAM PASCA SARJANA
UNIVERSITAS GADJAHMADA YOGYAKARTA
2008
Identifikasi Indikator Medication Error di Rumah Sakit PKU Muhammadiyah Yogyakarta
INTISARI
Latar belakang: Keselamatan pasien merupakan isu penting dalam
pelayanan kesehatan, khususnya di rumah sakit. Isu ini berkembang menjadi sebuah gerakan sistematik, baik untuk menekan angka kejadian error maupun mencegah timbulnya error. RS PKU Muhammadiyah merespon gerakan tersebut dengan membentuk Tim Keselamatan pasien Rumah Sakit (KPRS). Meski Tim KPRS telah bekerja optimal namun banyak kejadian error belum sepenuhnya dapat dilaporkan dan ditanggulangi. Salah satunya adalah kejadian medication error yang meski sering terjadi namun masih bersifat under report. Sehingga diperlukan identifikasi dan penyusunan indikator medication error sebagai upaya mengoptimalkan sistem pelaporan dan meningkatkan upaya pencegahan kejadian medication error.
Tujuan: Mengidentifikasi berbagai indikator yang sesuai digunakan untuk
mengukur tingkat kejadian medication error di RS PKU Muhammadiyah Yogyakarta.
Metode: Penelitian ini menggunakan metode kualitatif dengan rancangan
action research. Rancangan dipilih untuk lebih melibatkan secara aktif subyek penelitian dalam proses identifikasi indikator medication error. Data primer diperoleh melalui observasi, kelompok diskusi terarah, group interview, dan uji Delphi.
Hasil penelitian: Kejadian medication error sebenarnya telah sering terjadi
di RS PKU Muhammadiyah Yogyakarta berdasarkan hasil tahap diagnosing. Namun sistem pencegahan dan pelaporan yang baik belum dilakukan. Selanjutnya berdasarkan kesepakatan para manajer rumah sakit yang terkait, dipilih medication use system dengan modifikasi sebagai kerangka kerja indikator. Kerangka kerja ini menuntun pada pemilihan indikator berdasar literatur. Sejumlah 23 calon indikator diusulkan kepada para pakar melalui uji Delphi dan disetujui 18 indikator. Pada tahap taking action dilakukan pengukuran dan menghasilkan 16 indikator yang secara teknis dapat diukur. Sejumlah 16 indikator juga dinyatakan layak digunakan setelah melewati tahap evaluasi kualitas indikator.
Kesimpulan: berdasarkan penelitian ini sejumlah 16 indikator dinyatakan
layak dan sesuai digunakan untuk mengukur kejadian medication error di RS PKU Muhammadiyah Yogyakarta.
Identification of Medication Error Indicators in PKU Muhammadiyah Hospital Of Yogyakarta
ABSTRACT
Background: Patient safety is an important issue in health care, especially in
hospital. This issue develops into a systematic movement, either to limit error incident rate or prevent error occurrence. PKU Muhammadiyah Hospital gives response to that movement by creating Patient Safety Committee (KPRS). Although the team worked optimally, there are still many error incidents that can not be reported and prevented. One of them is medication error incident that even though happens frequently, but it is under reported. So identification and arrangement of medication error indicators are needed as an effort to optimize reporting system and increase preventing effort of medication error incident.
Objective: Identifying various indicators which are properly used to measure
the rate of medication error incident in PKU Muhammadiyah Hospital.
Method: This research uses qualitative method with action research as
research design. The research design is chosen in order to actively involve research subject in the process of identifying medication error indicators. The prime data are obtained by observation, focus group discussion, group interview, and Delphi method.
Result: Medication errors are factually and frequently incidents which were
happened in PKU Muhammadiyah Hospital according to the result of diagnosing step. However, a good preventing and reporting system has not been done well. Then according to the agreement of the related hospital managers, medication use system with modification is chosen as indicator framework. This framework leads to the choosing of some indicators based on literature. Twenty-three indicators are proposed to the experts by Delphi method and bear sixteen indicators which can be measured technically. Those sixteen indicators are also declared proper to be used after passing two steps of evaluation.
Conclusion: Based on this research, sixteen indicators are acknowledged
proper and appropriate to be used in measuring medication error incident in PKU Muhammadiyah Hospital, Yogyakarta.
PENDAHULUAN
Keselamatan pasien telah menjadi problem global yang membutuhkan solusi global. Kejadian medical error telah banyak terjadi di berbagai pelayanan kesehatan terutama dalam pelayanan rumah sakit. Medical error menjadi sebuah agenda yang penting dalam pelayanan rumah sakit sejak laporan Institute of Medicine (IOM) bertajuk “To Err is Human : Building A Safer Health System”. Setidaknya 44.000-98.000 orang meninggal di rumah sakit di Amerika setiap tahunnya diakibatkan oleh medical error yang seharusnya dapat dicegah. Kejadian kematian akibat medical error bahkan lebih tinggi dibandingkan dengan kematian akibat kecelakaan kendaraan bermotor, kanker payudara dan AIDS1.
Salah satu tipe dalam medical error yang cukup sering terjadi di rumah sakit adalah medication error dengan tingkat kejadian berkisar antara 1-2% di rumah sakit Amerika2. Dari angka tersebut, 39% kejadian error yang cukup serius terjadi pada tahap prescribing, 50% terjadi pada proses transkripsi dan administrasi/pemberian obat, dan 11% terjadi pada tahap dispensing3. Sedangkan di Inggris diperkirakan terjadi prescribing error pada 134 resep per minggu dimana 34 resep dari jumlah tersebut berpotensi menimbulkan kejadian yang serius4. Salah satu aspek yang khas dalam kejadian medication error adalah tingkat kejadiannya yang cukup sering namun masih bersifat under report yang diakibatkan oleh sistem pelaporan yang belum baik5.
Berbagai solusi yang dituangkan menjadi 6 wilayah strategi dalam World Allience on Patient Safety yang dikawal oleh WHO dimana salah satunya adalah pengembangan riset atau penelitian di bidang keselamatan pasien6. Salah satu jenis penelitian yang penting untuk dikembangkan dalam kontek patient safety adalah pengembangan indikator keselamatan pasien7. Hal ini disebabkan karena pengukuran yang akurat, pemantauan rutin dan benchmarking adalah aktivitas kunci untuk menilai kemajuan program
keselamatan pasien. Sejalan dengan aktivitas kunci tersebut maka riset untuk pengembangan indikator harus dapat menetapkan reliabilitas, validitas, dan sensivitas terhadap perubahan dari indikator yang dikembangkan menjadi penekanan tersendiri.
RS PKU Muhammadiyah adalah rumah sakit tipe C dengan jumlah tempat tidur sebanyak 207. Rumah sakit ini telah merespon gerakan patient safety dengan membentuk Tim Keselamatan Pasien Rumah Sakit (KPRS). Berdasarkan Laporan Insiden Kejadian Tak Diharapkan (KTD) ditemukan bahwa selama bulan Oktober 2007 sampai Mei 2008 dilaporkan sejumlah 30 KTD8. Bentuk KTD meliputi: kesalahan komunikasi, salah memasukkan data, pasien jatuh, salah identitas, kesalahan assessment, tabung oksigen jatuh dan luka bakar. Sedangkan unit yang menjadi penyebab munculnya insiden keselamatan pasien seabgian besar adalah rawat inap kemudian disusul oleh laboratorium, farmasi, kamar operasi dan unit-unit lainnya.
Pada level pelayanan farmasi, Laporan KTD yang diambil berdasarkan laporan kegiatan harian di Instalasi Farmasi ditemukan data bahwa selama Juli-Desember 2006 dilaporkan sejumlah 13 kasus medication error dan selama tahun 2007 terjadi sejumlah 13 laporan KTD di unit pelayanan farmasi. Sebagian besar KTD merupakan kejadian adverse drug reaction akibat alergi, polifarmasi dan kesalahan selama proses dispensing seperti kesalahan pengetiketan, kekeliruan pemberian dan kesalahan transkripsi resep9.
Berdasarkan uraian diatas, menyangkut pentingnya pencegahan medication error serta pentingnya penerapan indikator sesuai dengan kondisi dan setting pelayanan kesehatan serta cukup tingginya pelayanan resep (berkisar 500-600 resep per hari) di Rumah Sakit PKU Muhammadiyah Yogyakarta maka penulis tertarik untuk meneliti berbagai indikator medication error yang dapat diterapkan di rumah sakit tersebut.
TUJUAN PENELITIAN
Mengidentifikasi berbagai indikator yang sesuai digunakan untuk mengukur tingkat medication error
METODE PENELITIAN
Jenis penelitian tentang pengembangan indikator medication error adalah penelitian kualitatif dengan rancangan penelitian action research. Rancangan dipilih untuk lebih melibatkan secara aktif subyek penelitian dalam proses identifikasi indikator medication error di RS PKU Muhammadiyah Yogyakarta. Dalam rancangan action research ini peneliti lebih berfungsi sebagai fasilitator bagi para pihak yang terlibat aktif dalam penyusunan indikator.
Pengumpulan data dilakukan dengan berbagai metode, diantaranya adalah dengan observasi, Kelompok Diskusi Terarah (KDT), Group Interview dan Uji Delphi. Setiap tahap dalam penelitian ini dapat menggunakan lebih dari satu metode pengumpulan data. Penelusuran literatur juga menjadi salah satu metode dalam pengumpulan data dan informasi.
Adapun jalannya penelitian terbagi atas empat tahap yang meliputi: tahap ”diagnosing”, tahap ”planning action”, tahap ”taking action”, dan tahap “evaluating action”. Setiap tahap menggunakan lebih dari satu metode pengumpulan data.
Tahap ”diagnosing” bertujuan untuk menggali potensi maupun kejadian medication error yang telah terjadi dalam penggunaan obat di RS PKU Muhammadiyah. Pengumpulan data dilakukan melalui kajian drug related problem pada resep rawat jalan, KDT dengan petugas farmasi dan perawat.
Tahap ”planning action” bertujuan menyiapkan kerangka kerja, identifikasi calon indikator hingga disepakati menjadi indikator terpilih dan penyiapan pedoman pengukuran. Pengumpulan data dilakukan melalui group interview, uji delphi dan penelusuran literatur dan observasi.
Pengukuran indikator dilakukan pada tahap ”taking action”. Selain mengukur tingkat kejadian berdasarkan indikator terpilih, pada tahap ini juga dilakukan kajian tentang berbagai hal teknis yang perlu diperhatikan saat pengukuran termasuk di dalamnya menguji kelayakan teknis tiap indikator.
Pada tahap ”evaluating action”, indikator yang secara teknis telah diukur pada tahap sebelumnya dievaluasi dengan menggunakan serangkaian syarat untuk menilai kualitas indikator dan melalui group interview dengan petugas pengumpul data. Instrumen untuk evaluasi berupa kuesioner semi terbuka yang dikembangkan dari OECD The Health Care Quality Indicator10,11.
HASIL PENELITIAN
1. Tahap ”Diagnosing”
Potensi kejadian medication error pada aspek prescribing diteliti dengan melakukan kajian DRP pada sejumlah 7706 lembar resep rawat jalan. Resep dianalisis dengan menggunakan analisis Drug Related Problem12,13 dan ditemukan sejumlah 435 (5,64%) drug related problem.
Kejadian medication error juga telah terjadi dalam praktek pemberian obat pada pasien yang dikuatkan dengan data hasil KDT (Kelompok Diskusi Terarah) dengan petugas farmasi dan perawat. Hampir seluruh peserta KDT pernah melakukan ataupun mengamati kejadian medication error yang berupa: salah ambil obat, salah penyerahan/pemberian obat ke pasien,salah penghitungan dosis, salah jumlah dan durasi pemberian obat, salah melarutkan obat, salah dosis pemberian, tidak melakukan skin test sehingga timbul efek samping obat dan kejadian lainnya. Di samping itu, hasil KDT juga menunjukkan bahwa secara umum belum ada suatu prosedur baku untuk penanganan kesalahan yang diterbitkan oleh rumah sakit dan perlunya disusun sistem pencegahan.
2. Tahap ” Planning Action”
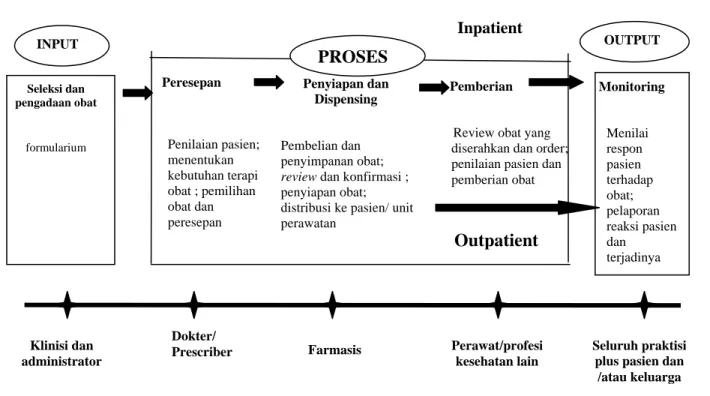
Penetapan indikator dimulai dengan penentuan kerangka kerja indikator melalui group interview dengan wakil dari manajemen yang terkait kebijakan penggunaan obat di rumah sakit. Alur medication use system3 dengan modifikasi disepakati sebagai kerangka kerja indikator.
Seleksi dan pengadaan obat formularium Peresepan Penilaian pasien; menentukan kebutuhan terapi obat ; pemilihan obat dan peresepan Penyiapan dan Dispensing Pembelian dan penyimpanan obat; review dan konfirmasi ; penyiapan obat; distribusi ke pasien/ unit perawatan
Pemberian
Review obat yang diserahkan dan order; penilaian pasien dan pemberian obat Monitoring Menilai respon pasien terhadap obat; pelaporan reaksi pasien dan terjadinya Inpatient Outpatient OUTPUT PROSES INPUT Dokter/
Prescriber Farmasis Perawat/profesi kesehatan lain
Seluruh praktisi plus pasien dan /atau keluarga Klinisi dan
administrator
Gambar 1. Kerangka kerja indikator medication error3 Gambar 1. Kerangka kerja indikator medication error3
Calon indikator tersebut dinilai dengan uji Delphi sebanyak 2 tahap dengan melibatkan 13 pakar. Komposis dari responden pakar meliputi: dokter dan clinical pharmacologist (1), clinical pharmacologist (1), dokter dan manajer keselamatan pasien (1), clinical pharmacist (3) manajer farmasi (5), dan perawat profesional (2).
Calon indikator tersebut dinilai dengan uji Delphi sebanyak 2 tahap dengan melibatkan 13 pakar. Komposis dari responden pakar meliputi: dokter dan clinical pharmacologist (1), clinical pharmacologist (1), dokter dan manajer keselamatan pasien (1), clinical pharmacist (3) manajer farmasi (5), dan perawat profesional (2).
Uji Delphi tahap I dilakukan melalui penyebaran kuesioner mendapatkan respon dari 11 pakar (84,6%) dan disetujui 19 indikator dari 23 calon indikator Uji Delphi tahap I dilakukan melalui penyebaran kuesioner mendapatkan respon dari 11 pakar (84,6%) dan disetujui 19 indikator dari 23 calon indikator
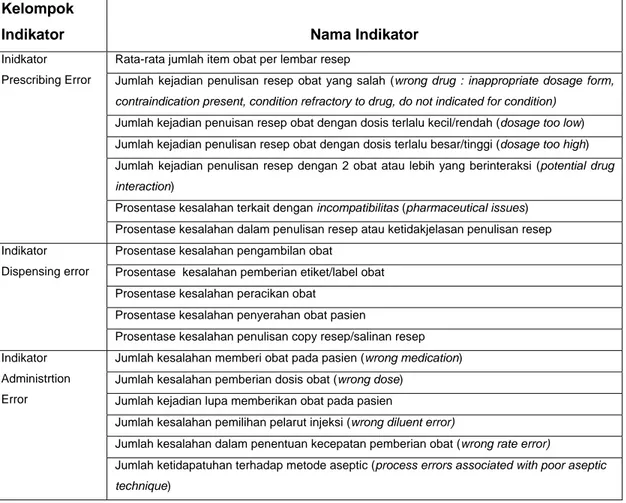
yang diusulkan. Inidkator yang disetujui terdiri dari 8 indikator prescribing error, 5 indikator dispensing error dan 6 indikator administration error.
Uji Delphi tahap II mendapat respon dari 10 pakar (76,92%) . Tingkat partisipasi responden pakar pada uji Delphi tahap II menunjukkan penurunan dibandingkan uji Delphi tahap I. Sejumlah 18 inidkator disepakati untuk masuk tahap selanjutnya, yang terdiri dari 7 indikator prescribing error, 5 indikator dispensing error dan 6 indIkator administration error.
Tabel 1. Daftar Indikator Terpilih Tahap ”Planning Action” Kelompok
Indikator Nama Indikator
Inidkator Prescribing Error
Rata-rata jumlah item obat per lembar resep
Jumlah kejadian penulisan resep obat yang salah (wrong drug : inappropriate dosage form, contraindication present, condition refractory to drug, do not indicated for condition)
Jumlah kejadian penuisan resep obat dengan dosis terlalu kecil/rendah (dosage too low) Jumlah kejadian penulisan resep obat dengan dosis terlalu besar/tinggi (dosage too high) Jumlah kejadian penulisan resep dengan 2 obat atau lebih yang berinteraksi (potential drug interaction)
Prosentase kesalahan terkait dengan incompatibilitas (pharmaceutical issues) Prosentase kesalahan dalam penulisan resep atau ketidakjelasan penulisan resep Indikator
Dispensing error
Prosentase kesalahan pengambilan obat
Prosentase kesalahan pemberian etiket/label obat Prosentase kesalahan peracikan obat
Prosentase kesalahan penyerahan obat pasien
Prosentase kesalahan penulisan copy resep/salinan resep Indikator
Administrtion Error
Jumlah kesalahan memberi obat pada pasien (wrong medication) Jumlah kesalahan pemberian dosis obat (wrong dose)
Jumlah kejadian lupa memberikan obat pada pasien
Jumlah kesalahan pemilihan pelarut injeksi (wrong diluent error)
Jumlah kesalahan dalam penentuan kecepatan pemberian obat (wrong rate error)
Jumlah ketidapatuhan terhadap metode aseptic (process errors associated with poor aseptic technique)
Selanjutnya dilakukan penyusunan manual untuk pedoman pengukuran indikator berdasarkan format manual indikator yang dikembangkan The Australian Council of Healthcare Standards14 dengan beberapa modifikasi. Format ini dipilih karena dianggap lebih mudah diterapkan secara teknis. Pedoman pengukuran memuat informasi tentang: nama indikator, dimensi
mutu, rationale, tujuan indikator, definisi operasional dan terminologi yang digunakan, numerator, denominator, dan sumber data.
Isi dari pedoman pengukuran disusun berdasarkan literatur yang dirujuk dimana sumber indikator didapatkan. Observasi di lapangan juga diperlukan dalam penyusunan pedoman untuk yang aspek yang terkait teknis praktek penyiapan dan pemberian obat serta aspek teknis pengukuran lapangan, termasuk sumber data.
3. Tahap ”Taking Action”
Sejumlah 18 indikator sesuai tercantum pada tabel 1 diukur pada tahap ”taking action” dengan melibatkan 6 petugas yang terdiri dari petugas di unit farmasi dan perawat. Setelah dilakukan pengukuran didapati bahwa 16 indikator saja yang secara teknis layak dan spesifik untuk diukur. Dua indikator gagal pada tahap ”taking action yakni indikator persentase kesalahan terkait dengan incompatibilitas (pharmaceutical issues) dan indikator persentase kesalahan penulisan copy resep/salinan resep . Selanjutnya hasil pengukuran dan berbagai hal teknis terkait pengukuran disajikan dan dijelaskan sesuai dengan kelompok indikator.
Sejumlah 6862 lembar resep rawat jalan diambil untuk pengukuran data indikator prescribing error. Adapun hasil pengukuran dapat dilihat pada Tabel 2.
Tabel 2. Hasil Pengukuran Indikator Kesalahan peresepan Prescribing Error
Indikator Prescribing Error Hasil
Rata-rata item obat per lembar resep 9.61 item/lembar
Persentase peresepan wrong drug 5,75% Persentase peresepan dengan dosis lebih tinggi 2,83%
Persentase peresepan dengan dosis lebih rendah 5.07% Peresepan dua atau lebih obat potensial interaksi 4,08%
Peresepan salah atau tidak jelas 4 kejadian
Hasil pengukuran menunjukkan angka yang cukup tinggi. Jumlah item dalam satu lembar resep dengan jumlah item banyak ditemui pada resep racikan dan resep yang menggunakan obat kombinasi dalam satu kemasan
obat jadi. Pada resep pasien dengan penyakit kronis seperti gagal ginjal juga didapatkan jumlah item yang banyak. Resep dari Poliklinik Anak dan Unit Hemodialisa cukup menonjol dalam menyumbang jumlah item obat yang banyak.
Indikator persentase kesalahan dalam penulisan resep atau ketidakjelasan penulisan resep. Jumlah kejadian untuk indikator ini cukup sering ditemui, akan tetapi dalam pengukuran sangat sulit dilakukan. Kendala utama dalam pengukuran indikator ini adalah kedisplinan pencatatan oleh petugas.
Indikator persentase kesalahan terkait dengan incompatibility (pharmaceutical issues) dalam pengukuran ini kurang spesifik untuk diukur, sulit dalam pencatatan kejadian,kurang signifikan dengan peresepan dokter sehingga dinyatakan gagal pada tahap pengukuran.
Adapun hasil pengukuran indikator dalam kelompok indikator dispensing error disajikan dalam beberapa tabel berikut ini.
Tabel 3. Hasil Pengukuran indikator dispensing error
Nama Indikator Jumlah kejadian
Jumlah kejadian kesalahan pengambilan obat 7 Jumlah kesalahan pemberian etiket/label obat 4 Jumlah kesalahan penyerahan obat pasien 4
Tabel 4. Hasil Pengukuran Indikator Persentase Kesalahan Peracikan Obat
Jenis Obat Racikan % kesalahan peracikan
Obat Racikan Puyer 76,6%
Obat Racikan Kapsul 80,0%
Obat Racikan Salep 16,7%
Pada pengukuran indikator kesalahan penulisan salinan resep, selama waktu pengukuran tidak ditemukan laporan kejadian karena secara teknis indikator ini sulit untuk diukur. Pelibatan pasien untuk melaporkan kejadian error yang disebabkan kesalahan penulisan salinan resep juga sulit
dilakukan. Sehingga indikator ini tidak dapat dimasukkan sebagai indikator dispensing error.
Secara ringkas, hasil pengukuran beberapa indikator administration error disajikan dalam tabel berikut ini.
Tabel 5. Hasil Pengukuran Indikator Administration Error
Indikator Jumlah
kejadian
Kurun waktu pengukuran
Lokasi
Wrong medication 8 3 bulan Seluruh bangsal
Kesalahan pemberian dosis obat
1 3 bulan Bangsal anak dan bayi
Lupa memberikan obat 29 14 hari Bangsal putri Kelas 3 Kesalahan pemilihan
pelarut injeksi
0% ( 30) 7 hari Bangsal Kelas 3, kelas 2 dan Kamar Bayi
Wrong rate error 83,3% (25/30) 7 hari Bangsal Kelas 3, kelas 2 dan Kamar Bayi
Indikator administration error yang diukur melalui observasi menggunakan checklist adalah tentang tingkat kepatuhan terhadap metode aseptik dalam penyiapan dan pemberian obat pasien rawat inap. Hasil pengukuran seperti tercantum dalam tabel 6 berikut ini.
Tabel 6. Hasil Pengukuran Indikator Ketidakpatuhan Terhadap Metode Aseptik
Jenis tindakan keperawatan % ketidakpatuhan prosedur
Pemasangan infus 63,4%
Pemberian obat intravena bolus 90,9% Pemberian obat intravena melalui selang infus 76,6% Pemberian obat intra muscular 100.0%
4. Tahap ”Evaluating Action”
Evaluasi tahap I dilakukan dengan kuesiner yang diisi oleh Wadir Penunjang Medis/Ketua PFT, Ketua Tim KPRS, Sekretaris PFT, Kepala IFRS, Kepala Bidang Keperawatan dan Ketua Komite Keperawatan.
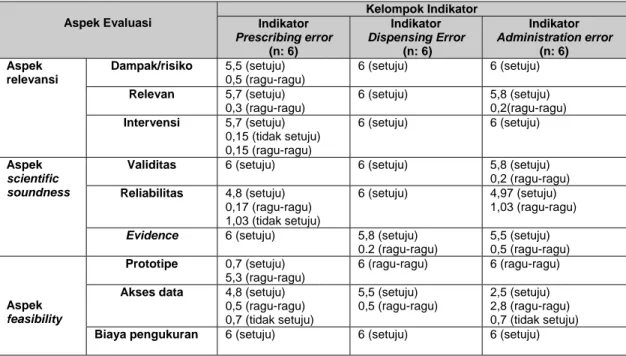
Persyaratan pertama dari indikator yang berkualitas adalah aspek pentingnya indikator diukur atau disebut juga aspek relevansi yang terdiri dari dampak pengukuran indikator, relevansi dengan kebijakan dan kemungkinan intervensi mendapatkan rata-rata skor yang cukup baik.
Evaluasi dari aspek scientific soundness meliputi validitas, reliabilitas dan adanya bukti yang akurat dari data yang diukur. Pada aspek ini skor evaluasi juga cukup baik. Aspek evaluasi terakhir menyangkut kelayakan indikator untuk diukur yang dinilai dari keberadaan prototipe, kemudahan akses data dan besarnya biaya pengukuran. Pada aspek ini skor tidak dibutuhkan tinggi tetapi juga tidak boleh juga terlalu rendah. Hasil menunjukkan bahwa rata-rata responden ragu-ragu (skor cukup) apakah telah ada prototipe pada setiap indikator tersebut.
Tabel 7. Hasil Evaluasi Indikator
Aspek Evaluasi Kelompok Indikator Indikator Prescribing error (n: 6) Indikator Dispensing Error (n: 6) Indikator Administration error (n: 6) Aspek relevansi Dampak/risiko 5,5 (setuju) 0,5 (ragu-ragu) 6 (setuju) 6 (setuju) Relevan 5,7 (setuju) 0,3 (ragu-ragu) 6 (setuju) 5,8 (setuju) 0,2(ragu-ragu) Intervensi 5,7 (setuju) 0,15 (tidak setuju) 0,15 (ragu-ragu) 6 (setuju) 6 (setuju) Aspek scientific soundness
Validitas 6 (setuju) 6 (setuju) 5,8 (setuju) 0,2 (ragu-ragu) Reliabilitas 4,8 (setuju) 0,17 (ragu-ragu) 1,03 (tidak setuju) 6 (setuju) 4,97 (setuju) 1,03 (ragu-ragu)
Evidence 6 (setuju) 5,8 (setuju)
0.2 (ragu-ragu) 5,5 (setuju) 0,5 (ragu-ragu) Aspek feasibility Prototipe 0,7 (setuju) 5,3 (ragu-ragu) 6 (ragu-ragu) 6 (ragu-ragu)
Akses data 4,8 (setuju) 0,5 (ragu-ragu) 0,7 (tidak setuju) 5,5 (setuju) 0,5 (ragu-ragu) 2,5 (setuju) 2,8 (ragu-ragu) 0,7 (tidak setuju)
Biaya pengukuran 6 (setuju) 6 (setuju) 6 (setuju)
Keterangan : nilai rerata dari hasil tiap-tiap jenis indikator
Evaluasi tahap II dilakukan dengan para petugas pengumpul data yang secara umum tidak menemui kesulitan berarti selama pengukuran. Hasil group interview dapat disampaikan pada rangkuman berikut ini :
a. Indikator yang paling mudah diukur adalah indikator yang menggunakan pengamatan berbasis checklist seperti pada indikator kesalahan peracikan dan indikator ketidakpatuhan terhadap metode aseptis.
b. Indikator yang membutuhkan kedisiplinan dalam pencatatan kejadian serta penelusuran dokumentasi dianggap sedikit sulit untuk diukur.
c. Indikator yang paling sulit diukur adalah kelompok indikator prescribing error karena untuk mengukur indikator tersebut membutuhkan waktu yang cukup lama dan membutuhkan kemampuan analisis dengan dasar literatur yang mutakhir.
PEMBAHASAN
Penelitian dimulai dengan tahap diagnosing yang disebut sebagai tahap untuk memahami perspektif dari para stakeholder15. Di samping itu, tahap ini bermanfaat untuk melihat baseline situation.
Hasil kajian drug related problem menyatakan 5,4% resep berpotensi menimbulkan masalah. Angka ini lebih tinggi dari temuan dalam penelitian di Amerika13 yang menunjukkan angka 3%. Sedangkan berbagai penelitian tentang problem terkait penggunaan obat oleh pasien di rumah sakit di Australia16 sepanjang periode 1988-2001 menunjukkan angka kejadian berkisar 0,5% hingga 7,8%. Dengan demikian, merujuk pada penelitian yang lain maka kejadian drug related problem di RS PKU dapat dikatakan cukup tinggi.
Tahap diagnosing juga dikuatkan dengan KDT dengan perawat dan petugas farmasi. Seluruh peserta yang diambil dari berbagai unit kerja di keperawatan dan farmasi dengan pengalaman kerja yang beragam menunjukkan pernah melakukan kesalahan yang berpotensi menimbulkan bahaya bagi keselamatan pasien. Hal ini seolah memperkuat pendapat
bahwa lama bekerja perawat tidak berhubungan dengan kejadian medication error17.
Dalam perspektif kejadian dispensing error, pengalaman empiris peserta focus group discussion menunjukkan tingkat kefatalan tinggi terjadi pada saat salah pengambilan dan pemberian obat injeksi dan aspek-aspek terkait dengan volume pelayanan dan kondisi atau situasi kerja berpengaruh terhadap timbulnya dispensing error. Pendapat ini seolah menguatkan bahwa pengorganisasian kerja menjadi penyebab tetapi terdapat hasil yang lain kontradiktif yang menyatakan tidak ada hubungan antara volume pelayanan dengan timbulnya insiden18.
Pada tahap ”planning action” disepakati bahwa medication use system3 sesuai digunakan sebagai kerangka kerja indikator. Beberapa penelitian juga menggunakan alur tersebut sebagai kerangka kerja indikator19.
Untuk uji Delphi, respon yang didapatkan dalam penelitian ini telah melebihi batas ambang yang ditetapkan yakni sebesar lebih dari 45-50% dalam uji Delphi untuk pakar dengan latar belakang yang homogen20. Penelitian serupa mendapatkan respon lebih tinggi dari para pakar dibanding penelitian ini21. Selanjutnya dari uji Delphi dalam dua tahap disepakati 18 inidkator terpilih dan akan diukur di tahap berikutnya setelah disusun manual pengukurannya.
Sedangkan pada tahap ”taking action” didapatkan bahwa secara umum hasil pengukuran indikator menunjukkan angka kejadian yang lebih tinggi daripada beberapa penelitian sejenis yang telah dilakukan. Kejadian prescribing error dalam penelitian ini masih dalam rentang kejadian di Amerika12 dan masih dalam taraf toleransi kejadian di Australia15.
Untuk kejadian dispensing error dan administration error maka dalam penelitian ini menunjukkan angka yang lebih tinggi dibandingkan penelitian yang sama yang dilakukan di tempat lain22,23.
KESIMPULAN
Berdasarkan hasil penelitian dapat disimpulkan bahwa kejadian medication error baik yang potensial maupun faktual telah terjadi di RS PKU Muhammadiyah Yogyakarta. Selanjutnya medication use system3 dengan modifikasi dapat diterapkan sebagai kerangka kerja indikator dan terpilih 16 indikator yang terdiri dari 6 indikator prescribing error, 4 indikator dispensing error dan 6 indikator administration error.
Hasil evaluasi indikator menunjukkan bahwa pada ketiga aspek yang dievaluasi dari tiap indikator menunjukkan hasil yang baik pada aspek relevansi dan scientific soundness, sedangkan aspek feasibility hanya mendapatkan penilaian cukup. Hasil evaluasi ini menunjukkan bahwa indikator terpilih telah memenuhi syarat yang ditentukan10,11.
SARAN
Hasil penelitian agar dapat diterapkan dalam implementasi sistem manajemen mutu untuk pengembangan mutu pelayanan klinik di rumah sakit.
DAFTAR PUSTAKA
1. Kohn, L.T, Corrigan, J.M., Donaldson, M.S., To Err is Human: Building A Safer Health System, National Academy Press, Washington D.C, 1999.
2. Barber,N., Rawlins, M., Franklin, B.D, Reducing Prescribing Error : Competence, Control, and Culture, Qual. Saf. Health Care, 2003, vol 12: p 29-32
3. Joint Commision on Accreditation of Healthcare Organization, Preventing Medication Errors: Strategies for Pharmacist, Joint Commission Resources, Oakbrook Terrace, 2001.
4. Dean, B., Schachter, M.,Vincent, C., Barber, N., Prescribing Errors in Hospital Inpatient : Their Incidence and Clinical Significance, Qual. Saf. Health Care, 2002, 11:340-344
5. McLoughlin, V., Millar, J., Mattke, S., Franca, M., Jonsson, P.M., Somekh, D., Bates, D., Selecting Indicator for Patient Safety at the Health System Level in OECD Countries, Int. Journal for Quality Health Care, 2006, vol 11 Suplement 1, p 14-20
6. Pittet, D; Donaldson, L, Chalenging The World: Patient Safety And Health Care-Associated Infection, Int. Journal for Quality Health Care, 2006, vol 18, p 30-36
7. Perneger, T.V., A Research Agenda for Patient Safety, Int. Journal for Quality Health Care, 2006, vol 18, p 3-7
8. Anonim, Laporan Insiden Keselamatan Pasien RS PKU Muhammadiyah Yogyakarta Periode Oktober 2007-Mei 2008, Tim Keselamatan RS PKU Muhammadiyah Yogyakarta, unpublished, Yogyakarta, 2008.
9. Anonim, Laporan Kejadian Tak Diinginkan Unit Farmasi RS PKU Muhammadiyah Yogyakarta Tahun 2004-2005, Tim Keselamatan Pasien RS PKU Muhammadiyah Yogyakarta, unpublished, Yogyakarta, 2007.
10. Kelley, E., Hurst, J., Health Care Quality Indicators Project: Conceptual Framework Paper, OECD, 2006, available at www.oecd.org/LongAbstract/0.2546.en_201185_36262371_119684_ 1_6_1.00.html
11. Matkee, S; Epstein, A.M; Leatherman, S, The OECD Health Care Quality Indicator Project: History and Background, Int. Journal for Quality Health Care, 2006, vol 11 Suplement 1, p 4-8
12. Cipolle,R.J; Strand,L.M; Morley, P.C, Pharmaceutical Care Practice, The McGraw Hill Companies, New York, 2000.
13. Rovers, J.P; Currie, J.D; Hagel, H.P; MecDonough, R.P; Sobotka, J.L, A Practical Guide To Pharmaceutical Care, 2nd ed., American Pharmaceutical Association, Washington D.C, 2003,
14. Australian Council on Healthcare Standards, Clinical Indicator A User’s Manual, Hospital-Wide Medical Indicators, ACHS Care Evaluation Program,Victoria, 1998.
15. Campbell S.M, Brasbenning I, Hutchinson A, Marshall M, Research Methods Used in Developing and Applying Quality Indicators in Primary Care, Qual. Saf. Health Care, 2002, vol 11: 358-364
16. Lesar, T.S, Medication Prescribing Error Involving The Route of Administration, Hospital Pharmacy, 2006, vol 41 (11), p 1053-1066 17. Armutlu, M; Foley, M.L; Surette, J; Bezille,E; McCusker,J, Survei of
Nursing Perceptions of Medication Administration Practices, Perceived Sources of Errors and Reporting Behaviours, Healthcare Quarterly, vol 11, Special Issue, 2008, p 58-64
18. Anacleto, T.A; Perini, E; Rosa, M.B; Cesar, C.C, Drug Dispensing Errors in The Hospital Pharmacy,Journal of Clinical Sciences, 2007, 62(3), 243-50
19. Stolarz, S.A; Hartnell, N; MacKinnon, N.J, Approaches To improving The Safety Of Medication Use System, Healthcare Quarterly, 2005, Vol 8, Special Issue, p 59-64
20. Linstone, A.H., Turroff,M., ed, The Delphi Method : Technique and Applications, 2002,available at
www.is.njet.edu/pubs/delphibook/delphibook.pdf
21. Dean, B., Barber, N., Schachter, M., What is Prescribing Error?, Qual. Saf. Health Care, 2000, 9: 232-237
22. Antonow, J.A, Medication Error Reporting : A Survei of Nursing Staff, J Nurs Care Qual, 2000, 15(1): p42-48
23. Cousins, D.H., Sabatier, B., Begue, D., Schmitt, C., Hoppe-Tichy, T., Medication Errors in Intravenous Ddrug Preparation and Administration : A Multicentre Audit in the UK, Germany and France, Qual Saf. Health Care, 2005, vol. 14: p190-195