BAB 2
TINJAUAN KEPUSTAKAAN
2.1 Flora Normal Cavum Nasi
Flora normal adalah berbagai bakteri dan fungi yang secara
menetap menghuni bagian tubuh tertentu, terutama kulit, orofaring,
cavum nasi, kolon dan vagina. Virus dan parasit tidak dianggap sebagai
flora normal walaupun keduanya dapat berada secara asimtomatik.
Terdapat dua macam flora yaitu transient flora dan resident flora.
Transient flora terdiri atas patogen dan non potensial pathogen yang
mendiami kulit dan mukosa dalam waktu sesaat dan biasanya tidak
menyebabkan penyakit. Jenis yang kedua adalah resident flora,
merupakan berbagai tipe organisme yang selalu ditemukan pada area
tertentu. Perubahan pada resident flora biasanya disebabkan oleh
perubahan gizi, perubahan hormonal, sakit dan sebagainya. 14
Cavum nasi merupakan rongga traktus respiratorius yang pertama
sekali yang langsung berhubungan dengan udara luar. Membran mukosa
di dalam cavum nasi merupakan salah satu tempat kolonisasi bagi flora
normal maupun bakteri pathogen. Ada beberapa bakteri yang sering
Tabel 2.1. Daftar mikroorganisme yang sering ditemukan di hidung14
Mikroorganisme Rentangan
Insidens (%) Staphylococcus aureus 20-85
Staphylococcus epidermidis 90
Corynebacterium aerobic 50 – 80
Streptococcus pneumonia 0 – 17
Streptococcus pyogenes 0,1 – 10
Haemophylus influenza 12
Neisseria meningitidis 0 – 10
2.2 Infeksi Nosokomial
Infeksi nosokomial menurut WHO didefinisikan sebagai berikut:
1. Adanya infeksi yang didapat di rumah sakit oleh seorang pasien
yang diterima karena alasan selain infeksi. Infeksi yang terjadi lebih
dari 48 jam setelah pasien masuk rumah sakit biasanya disebut
nosokomial.
2. Infeksi yang terjadi pada seorang pasien dalam sebuah rumah
atau fasilitas pelayanan kesehatan lainnya, dimana infeksi tersebut
tidak tampak atau tidak sedang berada dalam masa inkubasi ketika
ini termasuk juga adanya tanda-tanda infeksi setelah pasien keluar
dari rumah sakit dan juga termasuk infeksi pada petugas yang
bekerja di fasilitas kesehatan.
Terlepas dari kemajuan dalam hal kesehatan masyarakat dan
pelayanan rumah sakit, masalah infeksi masih saja terus berkembang
pada pasien-pasien yang dirawat di rumah sakit, dan dapat juga
mempengaruhi petugas rumah sakit. Fasilitas kesehatan merupakan
sebuah lingkungan dimana orang-orang beresiko tinggi terhadap infeksi,
termasuk diantaranya adalah petugas kesehatan.1,2
2.3 Epidemiologi
Infeksi nosokomial terjadi diseluruh dunia, dengan kejadian
terbanyak di negara – negara berkembang maupun negara miskin. Suatu
penelitian yang dilakukan oleh WHO menunjukan bahwa sekitar 8.7% dari
55 rumah sakit dari 14 negara terdapat infeksi nosokomial dengan Asia
Tenggara sebesar 10 %.2 Menurut CDC, hasil survei di United State,
terjadi peningkatan angka prevalensi nosokomial dari 7,2% pada tahun
1975, menjadi 9,8 % pada tahun 1995.1 Data infeksi nosokomial di
Indonesia sendiri dapat dilihat dari data survailence yang dilakukan oleh
Depkes RI tahun 1997 di 10 RSU pendidikan, diperoleh angka yang cukup
tinggi yaitu 6-16% dengan rata-rata 9,8%.15
Data mengenai kolonisasi kuman pada petugas kesehatan
dan juga dapat tergantung pada lamanya bekerja dirumah sakit. Pada
penelitian yang dilakukan oleh Naem Akhtar di rumah sakit Rapalwindi
Pakistan, prevalensi tertinggi nasal carier tertinggi ditemukan pada
petugas yang bekerja sebagai bidan, yang diikuti oleh petugas
pemeliharaan dan perawat, sedangkan untuk pembagian berdasarkan
departemen ditemukan bahwa petugas ruangan pasca bedah merupakan
yang terbanyak ditemukan sebagai carier Staphylococcus aureus (
40%).11 Pada penelitian Mehrdad dilaporkan sekitar 31% dari petugas
kesehatan yang dilakukan skrining nasal swab ditemukan karier terhadap
Staphylococcus aureus dan 17,2 % diantaranya terdeteksi sebagai
MRSA. 12
2.4 Cara Penularan Infeksi Nosokomial
Penularan infeksi Nosokomial dapat melaui tiga cara yaitu : 2,3
a. Infeksi Silang (cross infection), yaitu infeksi yang disebabkan
oleh kuman yang didapat dari orang atau penderita lain di rumah
sakit secara langsung atau tidak langsung.
b. Infeksi sendiri (self infection), yaitu infeksi yang disebabkan oleh
kuman berpindah tempat dari satu jaringan ke jaringan lain.
c. Infeksi Lingkungan (enviromental innfection), yaitu infeksi yang
disebabkan oleh kuman yang berasal dari benda atau bahan
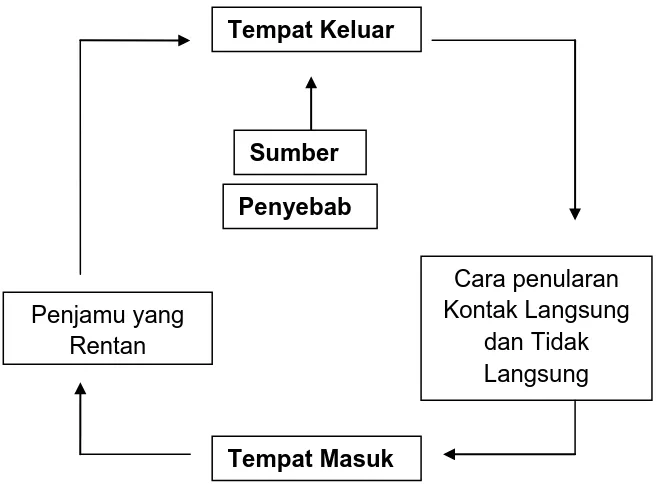
Gambar 2.1. Skema rantai penularan infeksi nosokomial
2.5 Jenis Infeksi Nosokomial
Infeksi nosokomial yang paling sering terjadi menurut “French
National Prevalence Survey” adalah infeksi saluran kemih ( UTI ) 35 %,
infeksi luka operasi / infeksi daerah operasi ( SSI ) 20 %, pneumonia
nosokomial 15 %, bakteremia nosokomial ( BSI ) 15 %, dan sisanya
infeksi nosokomial lainnya. 2
Infeksi saluran kemih ( UTI ), merupakan infeksi nosokomial yang
paling sering terjadi. Sekitar 80% infeksi saluran kemih ini berhubungan
dengan pemasangan kateter.2 Infeksi saluran kemih jarang menyebabkan
kematian dibandingkan infeksi nosokomial lainnya.15 Tetapi kadang - Sumber
Penyebab
Tempat Masuk
Cara penularan Kontak Langsung
dan Tidak Langsung Penjamu yang
Rentan
kadang dapat menyebabkan bakterimia dan kematian. Bakteri dapat
berasal dari flora normal saluran cerna , misalnya Escherichia coli
ataupun didapat dari rumah sakit, misalnya Klebsiella multiresisten.2
Untuk infeksi luka operasi / infeksi daerah operasi ( ILO / IDO ) insiden
bervariasi, dari 0,5 sampai 15 %, tergantung tipe operasi dan penyakit
yang mendasarinya. 16 Hal ini merupakan masalah yang signifikan,
karena memberikan dampak pada biaya rumah sakit yang semakin besar,
dan bertambah lamanya masa inap setelah operasi. Infeksi biasanya
didapat ketika operasi baik secara exogen ( dari udara, dari alat
kesehatan, dokter bedah dan petugas petugas lainnya ), maupun
endogen dari mikroorganisme pada kulit yang diinsisi. 2 Infeksi
mikroorganisme bervariasi, tergantung tipe dan lokasi dari operasi dan
antimikroba yang diterima pasien. 15
Infeksi nosokomial berupa pneumonia dapat terjadi pada beberapa
kelompok pasien yang berbeda-beda, terutama pada penggunaan
ventilator di ICU, dimana prevalensi terjadinya pneumonia sebesar 3%
perhari. Mikroorganisme berkolonisasi di saluran pernafasan bagian atas
dan bronchus dan menyebabkan infeksi pada paru ( pneumonia ). Sering
merupakan endogen, tetapi dapat juga secara exogen. 2,15 Jenis infeksi
nosokomial lainnya yang tersering adalah infeksi pada kulit dan jaringan
lunak, misalnya luka terbuka ( luka bakar dan luka akibat berbaring lama ),
gastroenteritis, sinusitis, , infeksi pada mata dan konjungtiva serta
2.6 Mekanisme Terjadinya Infeksi Nosokomial
Ada beberapa faktor yang dapat mempengaruhi perkembangan infeksi
nosokomial antara lain jenis mikroorganisme (infeksi endogen maupun
infeksi exogen),daya tahan pasien, faktor lingkungan serta resistensi
antimikroba. 2,3
1. Flora tetap atau sementara pada pasien ( endogen )
Bakteri yang merupakan flora normal dapat menyebabkan infeksi
oleh karena adanya perpindahan dari habitat alami ke luar,
misalnya pindah kesaluran kemih, atau adanya kerusakan jaringan
(luka), atau tidak adekuat pemberian antibiotik sehingga diikuti
adanya pertumbuhan kuman yang berlebihan (Clostridium difficile,
Yeast spp). 2
2. Flora dari pasien atau petugas rumah sakit ( exogen )
Bakteri dapat berpindah diantara pasien :
• Melalui kontak langsung diantara pasien ( tangan, air ludah atau
cairan tubuh lainnya )
• Melalui udara: melalui ludah atau debu yang sudah
terkontaminasi oleh bakteri pasien.
• Melalui petugas yang terkontaminasi melalui perawatan pasien,
kemudian menjadi carrier sementara atau permanen, yang
kemudian mentransmisikan bakteri kepasien lainnya melalui
kontak langsung ketika merawat. CDC memperkirakan sekitar
36% infeksi nosokomial infeksi dapat dicegah bila semua
petugas kesehatan diberikan pedoman khusus dalam
pengkontrolan infeksi ketika merawat pasien.
• Melalui objek –objek yang terkontaminasi oleh pasien, termasuk
peralatan, tangan petugas, tamu atau sumber lingkungan lain,
misalnya air, cairan lainnya, makanan. 2
3. Flora yang berasal dari lingkungan kesehatan.
Beberapa tipe organisme dapat bertahan dengan baik pada
lingkungan rumah sakit, misalnya didalam air, area yang lembab,
dan kadang – kadang pada produk yang steril atau desinfektan,
misalnya Pseudomonas, Acinobacter, mycobacterium. 2
2.6 Peran Flora Cavum Nasi pada Infeksi Nosokomial
Flora normal yang tersering didapat di kulit dan hidung adalah
Stapphylococus epidermidis. Apabila terdapat hasil S. epidermidis dari
kultur darah, biasanya merupakan kontaminasi dari kulit.14 Walaupun
virulensinya rendah, S.epidermidis sering merupakan penyebab dari
pemasangan katub jantung dan kateter, infeksi saluran kemih, infeksi luka
cerebrospinal fluid dan infeksi opthalmik. Resistensi obat – obatan
terhadap S. epidermidis lebih sering terjadi dibandingkan dengan S.
aureus.16 Sedangkan Staphylococcus aureus merupakan salah satu
bakteri pathogen pada manusia dan merupakan salah satu penyebab
utama terjadinya infeksi di rumah sakit. Sekitar 22 % dari individu yang
sehat, merupakan carrier terhadap Staphylococcus aureus. 18 Kolonisasi
dapat terjadi pada hampir semua bagian kulit, ditemukan juga pada
permukaan mukosa pada anterior nares , juga terdapat pada mukosa
vagina. 11 Perpindahan dapat terjadi melalui kontak langsung, misalnya
pada pegangan pintu, dimana pada putarannya menjadi sumber infeksi,
atau dalam makanan, sehingga dapat menyebabkan keracunan makanan.
Dalam keadaan- keadaan tertentu, Staphylococcus aureus dapat
menyebabkan berbagai proses, mulai dari infeksi kulit yang ringan sampai
penyakit sistemik yang dapat mengancam nyawa. Mulai dari folliculitis,
impetigo, furuncel dan carbuncel sampai ke Community – acquired
Staphylococcus bronchopneumonia yang di hubungkan oleh virus sebagai
faktor predisposisi. Toxin yang diproduksi oleh Staphylococcus aureus
merupakan penyebab pada Staphylococcal scalded skin syndrome dan
toxic shock syndrome. 16 Penicilline merupakan obat yang terpilih ( drug of
choice ) untuk pengobatan infeksi Staphylococcus aureus. Kedaruratan
resistensi terhadap penicillin disebabkan adanya “kemahiran” dari elemen
– elemen genetik plasmidborne yang mengkode produksi β – lactamase.
terhadap penisilin oleh karena adanya enzim β – lactamase hydrolitic
atau penicillinase dan disebut sebagai MRSA.5 Pasien, petugas
kesehatan dan keluarga pasien merupakan kelompok yang beresiko
mendapatkan infeksi nosokomial ini. MRSA sejak ditemukan pada tahun
1961 sampai sekarang menjadi masalah utama infeksi nosokomial di
rumah sakit. Secara asimtomatik , pasien dan petugas kesehatan dapat
menjadi carier terhadap MRSA di rumah sakit. 11,12 MRSA mewakili
tantangan yang sebenarnya dari semua institusi kesehatan, dan pedoman
pedoman sudah di buat untuk mengatur dan mengkontrol perluasan
MRSA pada institusi kesehatan. Beberapa rumah sakit telah mempunyai
institusi untuk melakukan kultur nasal secara rutin terhadap petugas –
petugas kesehatan untuk mendeteksi adanya carrier MRSA serta
memberikan terapi dengan tujuan untuk menurunkan jumlah terpaparnya
pasien, yang mana akan menurunkan insiden infeksi nosokomial di rumah
sakit. 12,18
Bakteri pada cavum nasi yang lain adalah Corynebacterium
diphteriae. C. diphthteriae merupakan penyebab klasik dari penyakit
diphtheri.17 Virulensi organisme ini sepenuhnya oleh karena produksi
toxin dari Clostridium diphtheriae. Namun nasal swab tidaklah
merupakan hal yang rutin sebagai bahan kultur untuk mendapatkan
Corynebacterium diphtheriae. Gabungan Rifampisin dan Erythromycin
telah digunakan untuk eradikasi carriege dari C. diphtheriae pada individu
untuk mempercepat eradikasi organisme ini dari saluran pernafasan
pasien.17 Pada hasil tes resistensi antimikroba menunjukkan strain C.
diphtheriae secara umum sensitif terhadap Penicilline, Ampicilline,
Cefuroxime, Erythromycin, Tetracycline, Ciprofloxacin, Gentamycine,
Trimethoprim dan Rifampisin.16
Haemophylus influenzae merupakan bagian flora normal pada
oropharynx dan nasopharynx pada orang dewasa. Diantara semua
hemophili, Haemophylus influenzae serotype b dikatakan yang dikatakan
paling pathogenik. 17 Adanya kolonisasi di nosopharinx pada pasien yang
rentan, dapat membuat H. influenza masuk ke aliran darah, dan
kemudian menuju meningens. Pada era sebelum vaksin terhadap H.
Influenza ada, organisme ini paling sering menyebabkan meningitis
bakcterial pada anak antara 1 bulan sampai 2 tahun. Penyakit lainnya
yang sering dihubungkan dengan H. influenza adalah epiglottitis, otitis
media, sinusitis, pneumonia, bakteremia, endocarditis, infeksi pada
perinatal, maternal, serta pada urogenital.14 Pada tahun 1974, beberapa
strain dari H. influenza menjadi resiten terhadap Ampicilin oleh karena
menghasilkan enzim β lactamase yang dimediasi oleh plasmid. Sekarang
ini Cephalosporin generasi ketiga direkomendasikan sebagai terapi
terhadap infeksi berat dari H. Influenza, oleh karena lebih unggul
aktivitasnya pada mikroorganisme ini baik secara in vitro maupun in vivo.17
Streptococcus pneumoniae merupakan penyebab utama dari
saluran nafas atas sampai 17 % pada orang dewasa. Hampir semua
infeksi serius dari S. pneumoniae terjadi pada anak – anak dibawah
umur 3 tahun, dan pada orang dewasa lebih dari 65 tahun. S.
pneumoniae dapat menyebabkan bacteremia dan sepsis pada anak –
anak dan dewasa. Pada anak, sekitar 25 % bacteremia dihubungkan
dengan otitis media Pneumococcal. Streptococcus pneumoniae juga
merupakan penyebab paling sering dari meningitis bacterial pada orang
dewasa. Streptococcus pneumoniae jarang menjadi penyebab dari
endocarditis, pericarditis, osteomyelitis, peritonitis, infeksi jaringan lunak,
dan infeksi neonatal. Streptococcus pneumonia merupakan
kedaruratan terhadap resistensi antimokroba, terutama penicilline.7 Isolat
Streptococcus pneumoniae juga menunjukkan penurunan sensitivitas
terhadap Penicillin dan Cephalosporin dari semua generasi ketiga. 17
2.8 Faktor – Faktor yang Mempengaruhi Infeksi Nosokomial
Faktor faktor yang mempengaruhi berkembangnya infeksi nosokomial
yaitu:
• Kerentanan pasien
Faktor – faktor yang berpengaruh pada keadaan ini adalah umur,
status imun, penyakit yang mendasarinya, serta intervensi dari
terapi. Pasien yang mengalami penyait kronik seperti tumor ganas,
leukemia, diabetes mellitus, gagal ginjal, atau AIDS, mempunyai
• Faktor lingkungan
Pasien dengan infeksi atau dengan carrier mikroorganisme
patogenik merupakan sumber potensial infeksi terhadap pasien
atau pekerja dirumah sakit. Adanya kondisi seperti ini di dalam
rumah sakit, sering mengakibatkan transmisi bakteri dari satu unit
ke unit lainnya. Mikrobial mungkin mengkontaminasi alat-alat atau
bahan-bahan yang kemudian kontak terhadap pasien . 2,3
• Antimikroba
Sebelum diperkenalkan pelatihan dasar mengenai kebersihan dan
pemberian antimikroba, hampir semua infeksi dirumah sakit berasal
dari sumber luar yang patogen ( misalnya penyakit yang ditularkan
melalui makanan atau udara, gangren, tetanus atau yang lainnya ),
atau disebabkan oleh mikroorganisme yang bukan flora normal dari
pasien ( misalnya tuberculosis ).3 Melalui seleksi dan adanya
perubahan elemen resistensi genetik, antibiotik menjadi emergensi
di mana banyak strain bakteri yang resisten terhadap berbagai
antimikroba. Resistensi strain bakteri menjadi menetap dan dapat
berkembang menjadi endemik di rumah sakit. Banyak strain
Pneumococci, Staphylococci, Enterococci dan Mycobacterium
tuberculosis resisten terhadap hampir semua antimikroba yang
2.9 Mekanisme Resistensi Terhadap Antimikroba
Mekanisme resistensi bakteri sangatlah komplek, bervariasi, dan
belum sepenuhnya dapat dimengerti. Gen untuk mekanisme resistensi
bakteri, mungkin terletak di kromosom atau pada elemen extrakromosom
yang disebut plasmid. Plasmid adalah potongan – potongan dari DNA
yang bergerak secara bebas dari kromosom. Perbedaan yang menonjol
adalah DNA kromosom relatif stabil, sementara Plasmid DNA dengan
gampangnya bergerak dari satu strain ke strain yang lain, atau dari satu
spesies ke spesies yang lain, bahkan dari satu genus ke genus yang lain.
Sebagai tambahan, gen resistensi bakteri pada plasmid mudah
ditransferkan, sehingga terjadi banyak organisme baru yang resisten
terhadap mikroba dan mutasi gen ini dapat terjadi sekitar 1 per 108
replikasi kromosom. Transfer resistensi antimikroba melewati barier
mayor, antara bakteri Gram positif dan Gram negatif. Ini sangat penting,
karena merupakan transfer horozontal dari resistensi terhadap
antimikroba untuk penyakit infeksi masa sekarang dan yang akan
datang.4,13
Ada beberapa mekannisme resistensi terhadap antimikroba yanng
penting untuk diketahui yaitu: 13
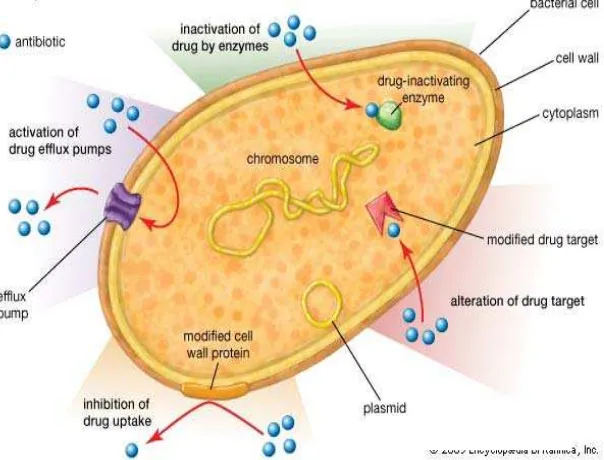
1. Inaktivasi obat: sebagai contoh, deaktivasi enzim terhadap penisilin
G pada beberapa bakteri resistent penisillin melalui produksi β
2. Perubahan pada target obat: sebagai contoh perubahan pada
PBP yang merupakan tempat terikatnya penisilin. Inin terjadi pada
MRSA dan bakteri resiten penisilin lainnya.
3. Pengurangan penumpukan obat: melalui pengurangan
permeabilitas terhadap obat atau meningkatkan kerja pompa
pengluaran obat melaui permukaan sel.
Gambar 2.2 Mekanisme resitensi antibiotik13
2.8. Pencegahan dan Pengendalian Resistensi Antibiotik
Peranan rumah sakit, khususnya petugas kesehatan dan
laboratorium mikrobiologi sangat diperlukan dalam pengelolaan masalah
dalam hal pengelolaan rumah sakit untuk mencegah terjadinya resistensi
bakteria, diantaranya : 19,20
• Mencegah terjadinya infeksi dengan cara meningkatkan higienitas
dalam melakukan prosedur medik.
• Memonitor dan pengawasi ketepatan penggunaan antibiotik.
• Melakukan pendataan secara berkala mengenai resistensi
antibiotik dan mendata berbagai faktor resiko yang dapat
meningkatkan resistensi antibiotik.
• Meningkatkan peran laboratorium mikrobiologi dalam hal
membantu diagnosis penyakit infeksi serta surveilen epidemiologi.
• Mengembangkan penelitian untuk mendapatkan antibiotik baru
2.9. KERANGKA KONSEP
BANGSAL NON BANGSAL
KONTAMINASI DI RUMAH SAKIT
KOLONISASI BAKTERI PADA PETUGAS
KESEHATAN
POLA KUMAN DAN SENSITIVITAS ANTIBIOTIKA