1
BAB I PENDAHULUAN
A. Latar Belakang Masalah
Lupus adalah penyakit autoimun yang melibatkan berbagai organ dengan
manifestasi klinis bervariasi dari yang ringan sampai berat (Mansjoer, 2001).
Penderita lupus biasa disebut Odapus (Orang dengan Lupus). Penyakit ini dapat
mengenai berbagai usia dan jenis kelamin, terutama pada perempuan usia
produktif (20-40 tahun) (Oktaria, 2010). Ikatan Reumatologi Indonesia (IRA)
tahun 2015 menyatakan bahwa prevalensi lupus mencapai 5 penderita tiap
100.000 penduduk Indonesia, sedangkan menurut Data Klinik Penyakit Dalam
dan Rematik Rumah Sakit Umum Pusat Sardjito Yogyakarta tahun 2015 jumlah
penderita penyakit Lupus yang terdeteksi di Provinsi Daerah Istimewa
Yogyakarta mencapai 2.000 orang.
Terapi SLE mencakup pemberian obat-obat anti radang nonsteroid
(NSAID), kortikosteroid, antimalaria, dan imunosupresan. Pemilihan obat yang
sesuai tergantung pada manifestasi klinis yang dialami oleh pasien. Obat-obat
NSAID digunakan untuk mengatasi artritis dan artralgia. Pemberian antimalaria
kadang-kadang dapat efektif apabila NSAID tidak dapat mengendalikan
gejala-gejala SLE. Pemberian imunosupresan (siklofosfamid atau azatioprin) dapat
dilakukan untuk menekan aktivitas autoimun SLE. Sedangkan, kortikosteroid oral
SLE merupakan penyakit yang dikategorikan kronis atau menahun.
Oleh sebab itu tentunya penggunaan obat untuk terapi lupus seringkali
menimbulkan efek samping yang tidak diinginkan bagi Odapus. Menurut
Australian Rheumatology Association, efek samping yang paling sering terjadi
karena penggunaan NSAID dalam jangka panjang ialah gastritis yang meliputi
penurunan nafsu makan, mual, muntah, diare, konstipasi, heartburn, serta rasa
sakit dan kram pada perut. Masih menurut Australian Rheumatology Association,
NSAID juga dapat memperburuk kondisi liver serta gagal ginjal, meningkatkan
tekanan darah, memicu terjadinya stroke, serta menyebabkan pendarahan.
Menurut Yayasan Lupus Indonesia penggunaan antimalaria pada Odapus
seringkali menimbulkan efek samping, antara lain rambut akan menjadi rontok,
kulit kering, keluhan di perut (perut kembung), hilang selera makan, kram, mual,
muntah, diare, sakit kepala, sakit otot dan berasa lemas. Sedangkan, penggunaan
imunosupresan dapat menyebabkan rasa mual dan muntah-muntah, rambut
rontok, komplikasi pada kandung kemih, anemia (jumlah darah sel putih rendah).
Yang lebih parahnya lagi, penggunaan imunosupresan cenderung meningkatkan
risiko bagi pasien terhadap berkembangnya kanker (Anonim, 2011).
Secara umum risiko penggunaan obat kortikosteroid dapat menyebabkan
perubahan pada penampilan fisik seperti kelebihan berat badan, pipi sembab
(moonface), kulit menipis, rambut rontok serta mudah terjadi pendarahan. Rasa
tidak nyaman di perut seperti dispepsia atau rasa terbakar sering terjadi dan dapat
dikurangi dengan meminum obat pada saat makan atau bersama-sama dengan
kortikosteroid (pasien secara psikologi) dapat mengalami perubahan suasana hati
(mood), berupa depresi ataupun emosi yang tidak stabil. Obat kortikosteroid ini
juga dapat menyebabkan diabetes, meningkatnya risiko infeksi dan kerusakan
pada tulang seperti sendi pinggul, lutut atau sendi lainnya. Penggunaan obat ini
dalam jangka waktu lama dapat menyebabkan katarak dan osteoporosis (Anonim,
2011).
Berdasarkan pemaparan di atas, tampak bahwa cukup banyak efek
samping yang dapat ditimbulkan dari pengobatan SLE dan belum adanya
penelitian tentang gambaran efek samping dari pengobatan SLE sehingga peneliti
tertarik untuk meneliti tentang gambaran efek samping pengobatan Lupus
Eritematosus Sistemik (SLE) pada odapus di RSUP Dr. SardjitoYogyakarta.
B. Perumusan Masalah
1. Bagaimana gambaran pengobatan Lupus Eritematosus Sistemik (SLE)
pada Odapus di RSUP Dr. Sardjito Yogyakarta?
2. Bagaimana gambaran efek samping dari pengobatan Lupus Eritematosus
Sistemik (SLE) pada Odapus di RSUP Dr. Sardjito Yogyakarta?
C. Tujuan Penelitian
1. Untuk mengetahui gambaran pengobatan Lupus Eritematosus Sistemik
2. Untuk mengetahui gambaran efek samping dari pengobatan Lupus
Eritematosus Sistemik (SLE) pada Odapus di RSUP Dr. Sardjito
Yogyakarta.
D. Manfaat Penelitian
Hasil penelitian ini diharapkan dapat bermanfaat :
1. Bagi RSUP Dr. Sardjito Yogyakarta : penelitian ini diharapkan dapat
memberikan gambaran mengenai efek samping yang terjadi pada Odapus
dan dapat menjadi pertimbangan dalam pemilihan obat maupun
penanganan efek samping dari penyakit Lupus Eritematosus Sistemik
(SLE) sehingga terapi menjadi lebih tepat dan dicapai outcome terapi
yang lebih baik
2. Bagi peneliti dan pembaca : hasil penelitian dapat memberi pengetahuan
dan wawasan mengenai gambaran efek samping pengobatan Lupus
E. Tinjauan Pustaka 1. Lupus Eritematosus Sistemik
a. Definisi Lupus Eritematosus Sistemik (SLE)
Lupus Eritematosus Sistemik (SLE) adalah penyakit reumatik
autoimun yang ditandai adanya inflamasi tersebar luas, yang mempengaruhi
setiap organ atau sistem dalam tubuh. Penyakit ini berhubungan dengan
deposisi autoantibodi dan kompleks imun sehingga mengakibatkan
kerusakan jaringan (Isbagio et al., 2009).
b. Epidemiologi Lupus Eritematosus Sistemik (SLE)
Penyakit ini menyerang wanita muda dengan insiden puncak usia
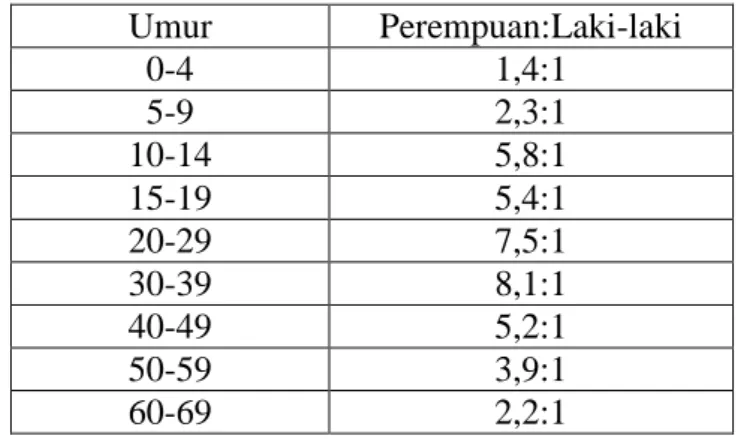
15-40 tahun selama masa reproduktif. Wallace (2007) merangkum
beberapa penelitian berkaitan dengan jenis kelamin dan kejadian SLE
sebagaimana berikut: Umur Perempuan:Laki-laki 0-4 1,4:1 5-9 2,3:1 10-14 5,8:1 15-19 5,4:1 20-29 7,5:1 30-39 8,1:1 40-49 5,2:1 50-59 3,9:1 60-69 2,2:1
Dalam 30 tahun terakhir, SLE telah menjadi salah satu penyakit
penyakit reumatik utama di dunia. Prevalensi SLE di berbagai Negara
sangat bervariasi antara 2,9/100.000 - 400/100.000. SLE lebih sering Tabel I. Perbandingan Jenis Kelamin Berdasar Usia Terjangkit SLE
ditemukan pada ras tertentu seperti bangsa Negro, Cina, dan mungkin saja
Filipina (Bartels et al., 2011).
c. Etiologi Lupus Eritematosus Sistemik (SLE)
SLE mungkin timbul akibat interaksi antara gen kerentanan dan
lingkungan. Interaksi ini menyebabkan respon imun abnormal disertai
hiperreaktivitas limfosit T dan B yang tidak terkendali oleh proses
imunoregulatorik yang lazim. Faktor lingkungan yang menyebabkan
timbulnya SLE umumnya tidak diketahui, kecuali sinar UV-B (dan
kadang-kadang UV-A). Faktor lain yang diduga berperan antara lain adalah
memakan wijen (alfalfa sprout) dan zat kimia, seperti hidrazin dan
pewarna rambut. Sekarang sedang dilakukan penelitian untuk mencari virus
atau retrovirus sebagai penginduksi tetapi hasilnya belum dapat
disimpulkan. Walaupun beberapa obat dapat menginduksi penyakit mirip
lupus, lupus spontan dan lupus akibat obat memiliki perbedaan klinis
maupun antibodi. Jenis kelamin perempuan jelas merupakan faktor
kerentanan, karena prevalensi pada perempuan berusia subur adalah tujuh
sampai sembilan kali lebih tinggi daripada laki-laki (Hahn et al., 1994).
d. Patofisiologi Lupus Eritematosus Sistemik (SLE)
SLE merepresentasikan gejala klinis yang unik dan berbeda dari
penyakit lainnya. SLE memiliki spektrum gejala yang luas dan mencakup
banyak sistem organ. Walaupun gejalanya tidak dapat dikenali secara
spesifik, namun yang paling sering terjadi pada SLE adalah diproduksinya
imun kompleks. Produksi autoantibodi yang berlebihan merupakan akibat
dari terjadinya hiperaktivitas pada limfosit B. Hiperaktivitas sel B ini dapat
dipicu oleh hilangnya immune self tolerance, tingginya kadar zat zat yang
bersifat antigenik baik yang bersumber dari lingkungan ataupun self antigen
yang dipresentasikan oleh sel B ke sel B lain melalui spesifik antigen
presenting cell, tejadinya perubahan sel T helper tipe 1 menjadi sel T helper
tipe 2 yang mendorong sel B untuk memproduksi antibodi, serta terjadinya
kerusakan pada supresor sel B. Selain itu, kerusakan yang terjadi pada
proses regulatori imun juga dapat menyebabkan SLE yang meliputi limfosit
T (suppressor T cells), sitokin (e.g., interleukins, interferon-γ tumor
necrosis factor-α, transforming growth factor-β), dan natural killer cells
(Dipiro et al., 2008).
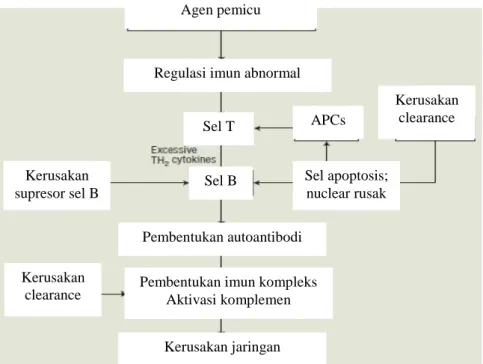
Secara lebih jelas patofisiologi SLE tersaji dalam bagan berikut ini:
Gambar 1. Patogenesis Lupus Eritematosus Sistemik (SLE)
Sel B Agen pemicu
Regulasi imun abnormal
Sel T APCs Kerusakan clearance Sel apoptosis; nuclear rusak Kerusakan supresor sel B Pembentukan autoantibodi Kerusakan
clearance Pembentukan imun kompleks Aktivasi komplemen
Faktor lingkungan, seperti mikroba yang bersifat infektif, obat, dan zat kimia, merupakan agen pemicu yang secara genetik dan hormonal dapat mempengaruhi disregulasi sistem imun seseorang. Respon imun yang abnormal ini diakibatkan oleh hiperaktivitas T helper tipe 2 dan fungsi sel B limfosit. Fungsi dari supresor T limfosit, produksi sitokin, mekanisme
clearance, serta mekanisme regulatori imun lainnya juga bersifat abnormal
sehingga gagal untuk menekan pembentukan autoantibodi yang disebabkan hiperaktivitas B limfosit. Autoantibodi yang terbentuk akibat disregulasi imun ini menimbulkan sifat patogenik, membentuk imun kompleks, dan mengaktivasi komplemen yang dapat menyebabkan kerusakan jaringan induk (APCs, antigen-presenting cells; TH2,T-helper type 2) (Dipiro et al., 2008).
e. Manifestasi Klinis Lupus Eritematosus Sistemik (SLE)
Manifestasi klinis penyakit ini sangat beragam tergantung organ
yang terlibat dimana dapat melibatkan banyak organ dalam tubuh manusia
dengan perjalanan klinis yang kompleks, sangat bervariasi, dapat ditandai
oleh serangan akut, periode aktif, kompleks, atau remisi dan seringkali pada
keadaan awal tidak dikenali sebagai SLE (Utomo, 2012).
Berikut merupakan tanda dan gejala yang sering terjadi pada
Odapus:
Tabel II. Manifestasi Klinis Lupus Eritematosus Sistemik (SLE) (Dipiro et al., 2008).
Tanda dan Gejala Insidensi (%)
1. Muskuloskeletal
a. Arthritis dan arthralgia 53-95
a. Kelelahan b. Demam
c. Penurunan berat badan
81 41-86 31-71 3. Mukokutan
a. Ruam kupu-kupu (butterfly atau malar rash)
b. Fotosensitivitas c. Fenomena Raynaud’s
d. SLE berbentuk cakram
(diskoid) 55-85 10-61 11-45 10-44 9-29
4. Sistem Syaraf Pusat a. Psikosis b. Kejang 13-59 5-37 6-26 5. Paru-paru a. Pleuritis b. Efusi Paru 31-57 12-40 6. Kardiovaskular a. Perikarditis b. Myokarditis c. Aritmia d. Hipertensi 2–45 3–40 1–44 23–46 7. Renal 13-65 8. Gastrointestinal a. Mual b. Nyeri abdominal
c. Perdarahan usus (vaskulitis)
7-53 8-34 1-6 9. Hematologi a. Anemia b. Leukopenia c. Thrombositopenia 30-78 35-66 7-30 10. Limpadenopati 10-59
f. Diagnosis Lupus Eritematosus Sistemik (SLE)
Batasan operasional diagnosis SLE diartikan sebagai terpenuhinya
minimum kriteria (definitif) atau banyak kriteria terpenuhi (klasik) yang
mengacu pada kriteria dari the American College of Rheumbatology (ACR)
revisi tahun 1997. Namun, mengingat dinamisnya keluhan dan tanda SLE
dan pada kondisi tertentu seperti lupus nefritis, neuropskiatrik lupus, maka
dapat saja kriteria tersebut belum terpenuhi (Kasjmir et al., 2011). Tabel II. Lanjutan Manifestasi Klinis Lupus Eritematosus Sistemik (SLE)
Terkait dengan dinamisnya perjalanan penyakit SLE, maka
diagnosis dini tidaklah mudah ditegakkan. SLE pada tahap awal, seringkali
bermanifestasi sebagai penyakit lain misalnya artritis reumatoid,
gelomerulonefritis, anemia, dermatitis dan sebagainya. Ketepatan diagnosis
dan pengenalan dini penyakit SLE menjadi penting (Kasjmir et al., 2011).
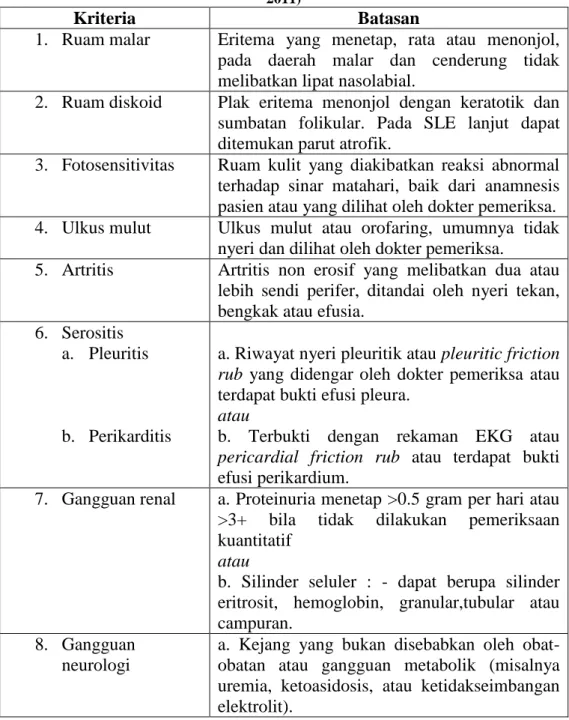
Tabel III. Kriteria Diagnosis Lupus Eritematosus Sistemik (SLE) (Kasjmir et al., 2011)
Kriteria Batasan
1. Ruam malar Eritema yang menetap, rata atau menonjol, pada daerah malar dan cenderung tidak melibatkan lipat nasolabial.
2. Ruam diskoid Plak eritema menonjol dengan keratotik dan sumbatan folikular. Pada SLE lanjut dapat ditemukan parut atrofik.
3. Fotosensitivitas Ruam kulit yang diakibatkan reaksi abnormal terhadap sinar matahari, baik dari anamnesis pasien atau yang dilihat oleh dokter pemeriksa. 4. Ulkus mulut Ulkus mulut atau orofaring, umumnya tidak
nyeri dan dilihat oleh dokter pemeriksa.
5. Artritis Artritis non erosif yang melibatkan dua atau lebih sendi perifer, ditandai oleh nyeri tekan, bengkak atau efusia.
6. Serositis a. Pleuritis
b. Perikarditis
a. Riwayat nyeri pleuritik atau pleuritic friction
rub yang didengar oleh dokter pemeriksa atau
terdapat bukti efusi pleura.
atau
b. Terbukti dengan rekaman EKG atau
pericardial friction rub atau terdapat bukti
efusi perikardium.
7. Gangguan renal a. Proteinuria menetap >0.5 gram per hari atau >3+ bila tidak dilakukan pemeriksaan kuantitatif
atau
b. Silinder seluler : - dapat berupa silinder eritrosit, hemoglobin, granular,tubular atau campuran.
8. Gangguan neurologi
a. Kejang yang bukan disebabkan oleh obat-obatan atau gangguan metabolik (misalnya uremia, ketoasidosis, atau ketidakseimbangan elektrolit).
atau
b. Psikosis yang bukan disebabkan oleh obat-obatan atau gangguan metabolik (misalnya uremia, ketoasidosis, atau ketidakseimbangan elektrolit).
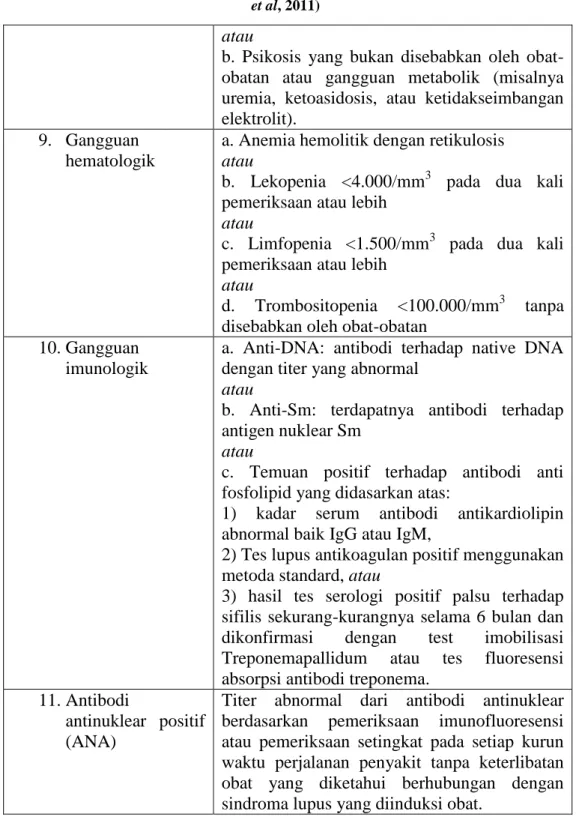
9. Gangguan hematologik
a. Anemia hemolitik dengan retikulosis
atau
b. Lekopenia <4.000/mm3 pada dua kali pemeriksaan atau lebih
atau
c. Limfopenia <1.500/mm3 pada dua kali pemeriksaan atau lebih
atau
d. Trombositopenia <100.000/mm3 tanpa disebabkan oleh obat-obatan
10. Gangguan imunologik
a. Anti-DNA: antibodi terhadap native DNA dengan titer yang abnormal
atau
b. Anti-Sm: terdapatnya antibodi terhadap antigen nuklear Sm
atau
c. Temuan positif terhadap antibodi anti fosfolipid yang didasarkan atas:
1) kadar serum antibodi antikardiolipin abnormal baik IgG atau IgM,
2) Tes lupus antikoagulan positif menggunakan metoda standard, atau
3) hasil tes serologi positif palsu terhadap sifilis sekurang-kurangnya selama 6 bulan dan dikonfirmasi dengan test imobilisasi Treponemapallidum atau tes fluoresensi absorpsi antibodi treponema.
11. Antibodi
antinuklear positif (ANA)
Titer abnormal dari antibodi antinuklear berdasarkan pemeriksaan imunofluoresensi atau pemeriksaan setingkat pada setiap kurun waktu perjalanan penyakit tanpa keterlibatan obat yang diketahui berhubungan dengan sindroma lupus yang diinduksi obat.
Bila dijumpai 4 atau lebih kriteria diatas, diagnosis SLE memiliki
sensitifitas 85% dan spesifisitas 95%. Sedangkan bila hanya 3 kriteria dan
salah satunya ANA positif, maka sangat mungkin SLE dan diagnosis Tabel III. Lanjutan Kriteria Diagnosis Lupus Eritematosus Sistemik (SLE) (Kasjmir
bergantung pada pengamatan klinis. Bila hasil tes ANA negatif, maka
kemungkinan bukan SLE. Apabila hanya tes ANA positif dan manifestasi
klinis lain tidak ada, maka belum tentu SLE, dan observasi jangka panjang
diperlukan (Kasjmir et al., 2011).
g. Prognosis Lupus Eritematosus Sistemik (SLE)
Hari ini, sebagai hasil dari pengobatan dan teknik diagnosa yang
lebih maju, tingkat keberlangsungan hidup 5 tahun melebihi 96%, dan
tingkat keberlangsungan hidup 20 tahun mendekati 70%. Keparahan
penyakit SLE juga berubah drastis bukan hanya karena terapi yang telah
lebih baik namun juga peningkatan kemampuan untuk merawat pasien
dengan penyakit ginjal (misal, dialisis), infeksi, dan CAD (coronary artery
disease) (Delafuente et al., 2008).
2. Penatalaksanaan Terapi Lupus Eritematosus Sistemik (SLE)
Menurut Rekomendasi Diagnosis dan Pengelolaan Lupus
Eritematosus Sistemik yang disusun oleh Perhimpunan Reumatologi
Indonesia pada tahun 2011, tujuan khusus pengobatan SLE antara lain:
1. Mendapatkan masa remisi yang panjang,
2. menurunkan aktivitas penyakit seringan mungkin,
3. mengurangi rasa nyeri dan memelihara fungsi organ agar aktivitas
hidup keseharian tetap baik guna mencapai kualitas hidup yang optimal.
Ada tiga pilar pengobatan menurut rekomendasi tersebut yang
seyogyanya dilakukan secara bersamaan dan berkesinambungan agar tujuan
a. Edukasi dan Konseling
Pada dasarnya pasien SLE memerlukan informasi yang benar dan
dukungan dari sekitarnya dengan maksud agar dapat hidup mandiri.
Perlu dijelaskan akan perjalanan penyakit dan kompleksitasnya. Pasien
memerlukan pengetahuan akan masalah aktivitas fisik, mengurangi atau
mencegah kekambuhan antara lain melindungi kulit dari paparan sinar
matahari (ultraviolet) dengan memakai tabir surya, payung atau topi;
melakukan latihan secara teratur. Pasien harus memperhatikan bila
mengalami infeksi. Perlu pengaturan diet agar tidak kelebihan berat
badan, osteoporosis atau terjadi dislipidemia. Diperlukan informasi akan
pengawasan berbagai fungsi organ, baik berkaitan dengan aktivitas
penyakit ataupun akibat pemakaian obat-obatan.
b. Program rehabilitasi
Secara garis besar, maka tujuan, indikasi dan teknis pelaksanaan
program rehabilitasi yang melibatkan beberapa maksud di bawah ini,
yaitu:
a. Istirahat
b. Terapi fisik
c. Terapi dengan modalitas
d. Ortotik
c. Program medikamentosa
Pasien dengan SLE diobati menggunakan obat-obat antiinflamasi
nonsteroid, agen antimalaria, kortikosteroid, dan obat-obat
imunosupresan, termasuk siklofosfamid, azatioprine, metroteksat, dan
mofetil mikofenolat. Pilihan obat ditentukan oleh derajat keparahan
penyakit dan fungsi-fungsi organ yang terlibat (Tsokos dan George,
2011).
1) Obat antiinflamasi nonsteroid (NSAID)
NSAID memiliki sifat analgetik, antiinflamasi, dan antipiretik.
NSAID merupakan inhibitor enzim siklo-oksigenase, sehingga
secara langsung menghambat biosintesis prostaglandin dan
tromboksan dari asam arakidonat. Terdapat 2 bentuk
siklo-oksigenase (COX), COX-1, yang merupakan bentuk konstitutif
enzim, dan COX-2, merupakan bentuk yang dipengaruhi oleh suatu
keadaan inflamasi. Penghambatan COX-2 memberikan efek
analgesik, antiinflamasi, dan antipiretik dari NSAID sementara
penghambatan COX-1 diperkirakan menimbulkan beberapa efek
toksik, terutama pada saluran gastrointestinal. Kebanyakan NSAID
tersedia untuk penggunaan klinis menghambat baik COX-1 dan
COX-2, meskipun inhibitor COX-2 yang selektif seperti selekoksib
telah tersedia sekarang (Sweetman, 2009).
Tanda dan gejala seperti demam, artritis, dan serositis sering
suatu obat antiinflamasi merupakan pilihan yang logis. Pilihan
NSAID yang digunakan bersifat empiris (Delafuente et al., 2008).
2) Obat antimalaria
Obat-obat antimalaria seperti klorokuin dan hidroksiklorokuin
telah sukses digunakan dalam penanganan lupus diskoid dan SLE.
Secara luas, manifestasi SLE yang ditangani dengan obat antimalaria
adalah manifestasi pada kulit, arthralgia, pleuritis, inflamasi
perikardial ringan, kelelahan, dan leukopenia. Obat-obat golongan
ini paling baik digunakan dalam terapi pemeliharaan jangka panjang
karena efeknya tidak langsung tampak. Hidroklorokuin
kemungkinan lebih aman dibandingkan klorokuin dan dianggap
sebagai antimalaria pilihan pertama.
Mekanisme aksi obat-obat antimalaria masih belum pasti.
Mekanisme yang telah diajukan adalah obat antimalaria menghambat
aktivasi limfosit sel T. Efek lain obat antimalaria yang bermanfaat
bagi pasien SLE adalah penghambatan sitokin, penurunan
sensitivitas terhadap sinar ultraviolet, aktivitas antiinflamasi, efek
antiplatelet, dan aktivitas antihiperlipidemik (Delafuente et al.,
2008).
3) Kortikosteroid
Kortikosteroid (KS) digunakan sebagai pengobatan utama pada
pasien dengan SLE. Meski dihubungkan dengan munculnya banyak
dipakai sebagai antiinflamasi dan imunosupresi (Kasjmir et al.,
2011). Tujuan terapi dengan kortikosteroid pada SLE adalah untuk
menekan dan mempertahankan supresi terhadap penyakit yang aktif
dengan dosis yang serendah-rendahnya (Delafuente et al., 2008).
Pasien dengan diagnosa SLE tidak langsung membutuhkan terapi
kortikosteroid. Penyakit derajat ringan dengan manifestasi seperti
demam, artralgia, pleuritis, atau manifestasi pada kulit dapat
memberikan respon yang cukup dengan NSAID atau agen
antimalaria, namun pasien dengan manifestasi yang lebih serius atau
tidak berespon terhadap obat lain biasanya membutuhkan
kortikosteroid (Delafuente et al., 2008).
Pembagian dosis KS membantu kita dalam menatalaksana kasus
rematik. Dosis rendah sampai sedang digunakan pada SLE yang
relatif tenang. Dosis sedang sampai tinggi berguna untuk SLE yang
aktif. Dosis sangat tinggi dan terapi pulse diberikan untuk krisis
akut yang berat seperti pada vaskulitis luas, lupus nefritis, lupus
serebral (Kasjmir et al., 2011).
4) Obat Sitostatika
Obat sitostatika biasanya dikombinasi dengan kortikosteroid
sebagai terapi penekan sistem imun tubuh (imunosupresan) pada
pasien SLE. Meskipun kedua golongan obat ini diketahui dapat
menekan dan menstabilkan aktivitas penyakit di luar ginjal,
nefritis, salah satu faktor terbesar penyebab morbiditas dan
mortalitas SLE (Delafuente et al., 2008).
Menurut Rekomendasi Diagnosis dan Pengelolaan Lupus
Eritematosus Sistemik yang disusun oleh Perhimpunan Reumatologi
Indonesia pada tahun 2011, pengobatan SLE berdasarkan aktivitas
penyakitnya, yaitu:
1) Pengobatan SLE ringan
Pilar pengobatan pada SLE ringan dijalankan secara bersamaan
dan berkesinambungan serta ditekankan pada beberapa hal yang penting
agar tujuan di atas tercapai, yaitu:
a) Obat-obatan
(1) Penghilang nyeri seperti paracetamol 3x500 mg, bila diperlukan.
(2) Obat anti inflamasi non steroidal (NSAID), sesuai panduan
diagnosis dan pengelolaan nyeri dan inflamasi.
(3) Glukokortikoid topikal untuk mengatasi ruam (gunakan preparat
dengan potensi ringan).
(4) Klorokuin basa 3,5-4,0 mg/kg BB/hari (150-300 mg/hari) (1
tablet klorokuin 250 mg mengandung 150 mg klorokuin basa).
Catatan periksa mata pada saat awal akan pemberian dan
dilanjutkan setiap 3 bulan, sementara hidroksiklorokuin dosis
5-6,5 mg/kg BB/hari (200-400 mg/hari) dan periksa mata setiap
(5) Kortikosteroid dosis rendah seperti prednison < 10 mg/hari atau
yang setara.
b) Tabir surya
Gunakan tabir surya topikal dengan sun protection factor
sekurang-kurangnya 15 (SPF 15).
2) Pengobatan SLE sedang
Pilar penatalaksanaan SLE sedang sama seperti pada SLE ringan
kecuali pada pengobatan. Pada SLE sedang diperlukan beberapa
regimen obat-obatan tertentu serta mengikuti protokol pengobatan yang
telah ada. Misal pada serositis yang refrakter: 20 mg/hari prednison atau
yang setara.
3) Pengobatan SLE berat atau mengancam nyawa
Pilar pengobatan sama seperti pada SLE ringan kecuali pada
penggunaan obat-obatannya. Pada SLE berat atau yang mengancam
nyawa diperlukan obat-obatan sebagaimana tercantum dibawah ini:
a) Glukokortikoid Dosis Tinggi
Lupus nefritis, serebritis atau trombositopenia: 40-60 mg/hari
(1 mg/kgBB) prednison atau yang setara selama 4-6 minggu yang
kemudian diturunkan secara bertahap, dengan didahului pemberian
metilprednisolon intravena 500 mg sampai 1 g/hari selama 3 hari
TR
RP
RS TR
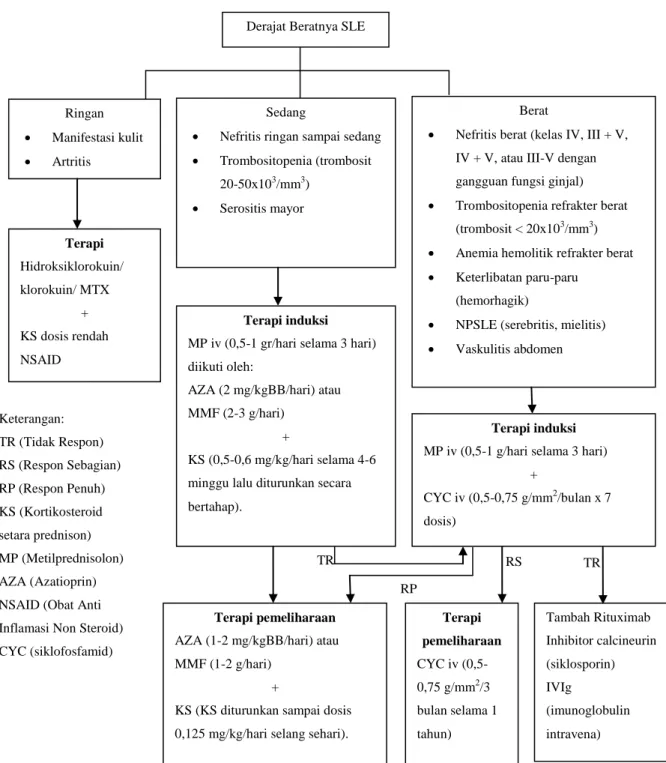
Derajat Beratnya SLE
Ringan Manifestasi kulit Artritis
Sedang
Nefritis ringan sampai sedang Trombositopenia (trombosit
20-50x103/mm3) Serositis mayor
Berat
Nefritis berat (kelas IV, III + V, IV + V, atau III-V dengan gangguan fungsi ginjal) Trombositopenia refrakter berat
(trombosit < 20x103/mm3) Anemia hemolitik refrakter berat Keterlibatan paru-paru
(hemorhagik)
NPSLE (serebritis, mielitis) Vaskulitis abdomen Terapi Hidroksiklorokuin/ klorokuin/ MTX + KS dosis rendah NSAID Terapi induksi MP iv (0,5-1 gr/hari selama 3 hari) diikuti oleh:
AZA (2 mg/kgBB/hari) atau MMF (2-3 g/hari)
+
KS (0,5-0,6 mg/kg/hari selama 4-6 minggu lalu diturunkan secara bertahap).
Terapi induksi MP iv (0,5-1 g/hari selama 3 hari)
+
CYC iv (0,5-0,75 g/mm2/bulan x 7 dosis)
Terapi pemeliharaan AZA (1-2 mg/kgBB/hari) atau MMF (1-2 g/hari)
+
KS (KS diturunkan sampai dosis 0,125 mg/kg/hari selang sehari).
Terapi pemeliharaan CYC iv (0,5-0,75 g/mm2/3 bulan selama 1 tahun) Tambah Rituximab Inhibitor calcineurin (siklosporin) IVIg (imunoglobulin intravena)
Gambar 2. Algoritma Penatalaksanaan Lupus Eritematosus Sistemik (SLE) (Kasjmir et al., 2011) Keterangan: TR (Tidak Respon) RS (Respon Sebagian) RP (Respon Penuh) KS (Kortikosteroid setara prednison) MP (Metilprednisolon) AZA (Azatioprin) NSAID (Obat Anti Inflamasi Non Steroid) CYC (siklofosfamid)
b) Obat Imunosupresan atau Sitotoksik
Terdapat beberapa obat kelompok imunosupresan/sitotoksik
yang biasa digunakan pada SLE, yaitu azatioprin, siklofosfamid,
metotreksat, siklosporin, mikofenolat mofetil. Pada keadaan
tertentu seperti lupus nefritis, lupus serebritis, perdarahan paru
atau sitopenia, seringkali diberikan gabungan antara kortikosteroid
dan imunosupresan/sitotoksik karena memberikan hasil pengobatan
yang lebih baik. Algoritma penatalaksanaan SLE dapat dilihat pada
Gambar 2.
3. Efek Samping Terapi Lupus Eritematosus Sistemik (SLE)
Terapi dengan menggunakan obat terutama ditujukan untuk
meningkatkan kualitas atau mempertahankan hidup pasien. Hal ini biasanya
dilakukan dengan cara mengobati pasien, mengurangi atau meniadakan
gejala sakit, menghentikan atau memperlambat proses penyakit serta
mencegah penyakit atau gejalanya, tetapi ada hal-hal yang tidak dapat
diprediksikan dalam pemberian obat, yaitu kemungkinan terjadinya
masalah terkait dengan obat yang tidak diharapkan, salah satunya adalah
efek samping dari pemberian suatu obat (Kurniawan, 2014).
Setiap obat mempunyai kemungkinan untuk menyebabkan efek
samping obat (ESO), karena seperti halnya efek farmakologi, efek samping
obat juga merupakan hasil interaksi antara molekul obat dengan sistem
biologik tubuh. Risiko efek samping obat tidak dapat dihilangkan, tetapi
yang mendorong terjadinya efek samping, mengetahui sifat obat, serta
mengetahui cara pemakaian yang tepat (Kurniawan, 2014).
Faktor risiko yang mendorong terjadinya efek samping dapat berasal
dari individu pasien, misalnya fisiologik (umur, konstitusi tubuh, jenis
kelamin, faktor patologi, faktor alergik, faktor genetik). Faktor risiko juga
dapat berasal dari obat, misalnya obat, formulasi, kemurnian, dosis, dan
frekuensi pemberian. Di samping itu faktor risiko juga dapat berasal dari
obat, misalnya pemakaian obat kombinasi. Banyak diketahui bahwa
semakin banyak pemakaian obat, semakin sering frekuensi timbulnya efek
samping obat (Suryawati, 1995).
Masalah efek samping obat dalam klinik tidak dikesampingkan begitu
saja oleh karena kemungkinan dampak negatif yang terjadi, misalnya:
1) Kegagalan pengobatan.
2) Timbulnya keluhan penderitaan atau penyakit baru karena obat
(drug induced disease), yang semula tidak diderita oleh pasien.
3) Pembiayaan yang harus ditanggung sehubungan dengan kegagalan
terapi, memberatnya penyakit atau timbulnya penyakit yang baru
(dampak ekonomi).
4) Efek psikologi terhadap penderita yang akan mempengaruhi
keberhasilan terapi lebih lanjut misalnya menurunnya kepatuhan
Sayangnya tidak semua efek samping dapat dideteksi secara mudah
dalam tahap awal, kecuali kalau yang terjadi adalah bentuk-bentuk yang
berat, spesifik dan jelas sekali secara klinis (Kurniawan, 2014).
Efek samping dalam pengobatan SLE, antara lain:
1. NSAID (Obat Antiinflamasi Non Steroid)
Obat Antiinflamasi Non Steroid (NSAID), obat ini dapat
digunakan untuk mengatasi nyeri dan pembengkakan pada sendi
dan otot. Biasanya hanya digunakan pada lupus ringan dan organ
vital tidak mengalami gangguan. Perlu kehati-hatian dalam
penggunaannya karena dapat menyebabkan gangguan pada
lambung, sakit kepala, penimbunan cairan di dalam tubuh,
gangguan pada hati, darah, dan ginjal. Obat ini juga dihindari
penggunaannya pada wanita hamil setelah tiga bulan pertama
kehamilan. Demikian juga perlu kehati-hatian pada wanita
menyusui (Akil, 2012).
2. Antimalaria
Obat antimalaria, obat ini digunakan untuk pencegahan dan
pengobatan malaria, tetapi juga mempunyai efek yang baik dalam
mengatasi gejala lupus. Efektivitas obat ini terlihat baik pada lupus
dengan keterlibatan kulit dan muskuloskeletal, juga baik untuk
mengatasi gejala kelelahan dan inflamasi pada paru. Ada dua obat
yang sering digunakan yaitu klorokuin dan hidroksiklorokuin.
gangguan pada penglihatan. Sebelum penggunaan obat antimalaria
penderita disarankan untuk memeriksakan matanya ke dokter mata
(Akil, 2012).
3. Kortikosteroid
Kortikosteroid atau steroid, obat ini digunakan untuk
mengatasi pembengkakan dan nyeri pada berbagai organ tubuh.
Pada dosis besar, obat ini dapat menekan kerja sistem imun. Gejala
lupus memberi respon perbaikan yang cepat dengan pemberian obat
ini. Begitu gejala membaik, maka dosis obat ini perlu diturunkan
perlahan-lahan sampai dengan dosis yang paling kecil yang masih
dapat mengontrol aktivitas penyakit. Selain efeknya yang kuat
dalam mengatasi gejala lupus, obat ini juga mempunyai banyak
efek samping yang harus menjadi bahan pertimbangan di dalam
penggunaannya. Efek samping jangka pendek meliputi bengkak
pada muka (moonface), timbul jerawat, nyeri ulu hati (heartburn),
nafsu makan meningkat, berat badan bertambah, dan perubahan
suasana hati. Efek samping ini biasanya menghilang setelah obat
dihentikan. Efek samping jangka panjang meliputi mudah
mengalami memar, kulit dan rambut menipis, tulang keropos,
peningkatan tekanan darah, peningkatan gula darah, kelemahan
pada otot, infeksi, dan katarak. Beberapa penderita mungkin
menderita luka, depresi, ataupun gagal jantung. Kortikosteroid
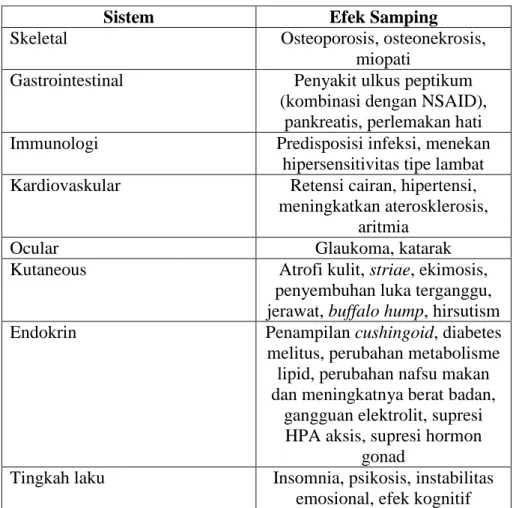
Secara lebih lengkap efek samping dari penggunaan
kortikosteroid disajikan dalam tabel berikut:
Sistem Efek Samping
Skeletal Osteoporosis, osteonekrosis,
miopati
Gastrointestinal Penyakit ulkus peptikum
(kombinasi dengan NSAID), pankreatis, perlemakan hati
Immunologi Predisposisi infeksi, menekan
hipersensitivitas tipe lambat
Kardiovaskular Retensi cairan, hipertensi,
meningkatkan aterosklerosis, aritmia
Ocular Glaukoma, katarak
Kutaneous Atrofi kulit, striae, ekimosis,
penyembuhan luka terganggu, jerawat, buffalo hump, hirsutism
Endokrin Penampilan cushingoid, diabetes
melitus, perubahan metabolisme lipid, perubahan nafsu makan dan meningkatnya berat badan,
gangguan elektrolit, supresi HPA aksis, supresi hormon
gonad
Tingkah laku Insomnia, psikosis, instabilitas
emosional, efek kognitif
4. Sitotoksik/imunosupresan
Obat imunosupresan, obat ini bertujuan menekan sistem
imun pada penderita lupus, terutama digunakan pada lupus yang
berat. Obat-obatannya antara lain azatioprin, siklofosfamid, mofetil
mikofenolat, dan metotreksat. Efek samping yang dapat terjadi
dengan penggunaan obat ini, antara lain, mual, muntah, rambut Tabel IV. Efek samping yang sering ditemui pada pemakaian
rontok, gangguan pada kandung kemih, penurunan kesuburan,
kanker, dan infeksi (Akil, 2012).
F. Keterangan Empiris
Lupus Eritematosus Sistemik merupakan penyakit autoimun yang angka
kejadiannya semakin meningkat dari tahun ke tahun. Masa terapi Lupus
Eritematosus Sistemik yang memakan waktu lama diketahui meningkatkan
kemungkinan terjadinya efek samping obat. Adanya penelitian ini diharapkan
dapat memberikan gambaran efek samping pengobatan Lupus Eritematosus
Sistemik (SLE) pada pengobatan Odapus di Instalasi Rawat Jalan Bagian Penyakit