BAB 2
TINJAUAN PUSTAKA
Tuberkulosis merupakan penyakit infeksi sistemik yang dapat terjadi di seluruh
dunia dengan beberapa manifestasi klinis.13-14,16 Walaupun standar hidup telah
mengalami kemajuan dalam mengatasi epidemiologi, pencegahan dan perawatan
penyakit, masih sering menyerang masyarakat dengan standar hidup yang buruk.
Tuberkulosis merupakan masalah kesehatan masyarakat yang utama dan penyakit ini
paling sering menyebabkan kematian pada negara tropis serta negara berkembang. 14-16
2.1 TUBERKULOSIS 2.1.1 Definisi
Tuberkulosis adalah penyakit infeksi basil tuberkel terutama mengenai
paru-paru, tetapi juga dapat melibatkan kelenjar getah bening (scrofula), meningen (TB meningeal), ginjal (TB ginjal), tulang atau tulang belakang (penyakit Pott), dan kulit
(lupus), dan TB oral. Ini juga dapat membentuk infeksi umum (TB miliary), yang
melibatkan satu atau beberapa organ. Namun demikian, hal ini dapat terjadi hanya
bronkitis sederhana. Setengah individu dengan sedikit resistensi, kadang-kadang hanya
suatu penyakit fulminating, dengan banyak kerusakan organ yang terkena14 2.1.2 Etiopatogenesis
Tuberkulosis disebabkan oleh Mycobacterium Tuberculosis. Mikobaterium tuberkulosis pertama sekali digambarkan oleh Robert Koch pada tahun 1882 sebagai
organisme penyebab TB.20 Organisme penyebab adalah batang gram-positif baik bersifat asam maupun alkohol, yang merangsang respon patologi tertentu dari sel epiteliod, giant
sel serta nekrose jaringan. Basil Mikobaterium Tuberkulosis anaerob tidak bereaksi
terhadap pewarnaan gram tetapi bereaksi terhadap pewarnaan Ziehl-Nielsen.1
Tuberkulosis yang disebabkan oleh basil Mikobaterium Tuberkulosis tahan asam dan
alkohol. Ini biasanya organisme dibawa oleh partikel yang disebut dengan droplet udara
dan tumbuh pada alveoli paru dan dimakan oleh makrofag. Replikasi bakteri terjadi
dalam makrofag alveoli dan terjadi penyebaran infeksi limfa node regional secara lokal.
Pada kebanyakan kasus, sel T-helper(CD4) mengaktifkan makrofag dan infeksi, melalui
sekresi dari sitokin dan gamma interferon dimana infeksi ditekan secara permanen atau
dapat tetap laten untuk aktif kembali berbulan atau bertahun kemudian. Bila respons
imun adalah kompromis dan tidak dapat mencegah replikasi bakteri, penyakit aktif
dimulai. Lima hingga sepuluh persen dari pasien yang terpapar akan menjadi berkembang
menjadi TB aktif selama hidupnya. Dengan infeksi aktif sering terjadi simtom berikut ini
yaitu batuk kronik, demam sedang, berkeringat malam, mudah lelah, kurangnya nafsu
makan, dan kehilangan berat badan. Kadang-kadang TB dapat meluas kebagian lain
tubuh oleh sistem limfa dan darah. TB miliary (infeksi melalui darah) dan meningeal adalah bentuk yang paling serius dari penyakit ini dengan tingkat mortalitas yang tinggi.9
2.1.3 Cara penularan
Cara penularan yang disebabkan oleh kuman TB (Mycobacterium Tuberculosis) adalah melalui udara disebut dengan droplet alveoli yang dapat bertahan beberapa jam di
udara. Tuberkulosis menular melalui udara bila penderita batuk, bersin dan berbicara.
Penularan terjadi bila seseorang menghirup udara yang mengandung kuman TB. Selama
kuman TB masuk kedalam tubuh manusia melalui pernapasan, kuman TB tersebut dapat
menyebar dari paru kebagian tubuh lainnya, melalui sistem peredaran darah, sistem
saluran limfe, saluran napas, atau penyebaran langsung kebagian-bagian tubuh
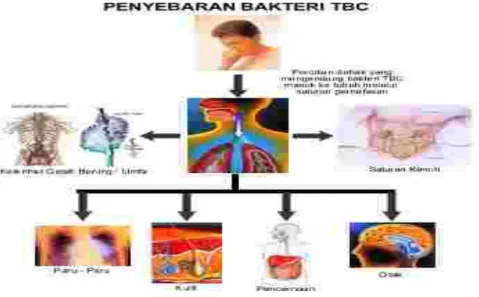
lainnya.(Dilihat pada gambar 2.2) Karena itu TB dapat menyerang siapa saja, tanpa
mengenal batasan usia, gender maupun status sosial ekonomi.4-5
Gambar 2.2: Penyebaran bakteri TB
Selain itu TB lebih mudah menular pada orang yang kondisi tubuhnya lemah, seperti
kelelahan, kurang gizi, terserang penyakit atau karena pengaruh obat-obatan tertentu.4-5 Daya penularan dari seorang penderita ditentukan oleh banyaknya kuman yang
dapat menularkan penderita tersebut. Bila hasil pemeriksaan dahak negatif (tidak terlihat
kuman), maka penderita tersebut dianggap tidak menularkan.19
2.1.4 Tanda dan Gejala Umum
Gejala utama penyakit TB, adanya batuk berdahak selama tiga minggu atau lebih,
dan kadang dahaknya bercampur darah. Pasien yang mengalami reaktivasi TB secara
khas memperlihatkan gejala konstitusi yaitu kelelahan, kehilangan berat
badan,anoreksia,demam ringan dan berkeringat malam. Gejala pulmonal meliputi batuk,
yang mula- mula kering namun kemudian produktif berupa sputum purulen dan sering
disertai darah.12
2.1.5 Diagnosa
Diagnosa penyakit TB dapat dilakukan melalui riwayat klinis, pemeriksaan fisik,
tes tuberkulin kulit, pemeriksaan radiologis dan tes mantoux. Pada anak, uji tuberkulin
merupakan pemeriksaan paling bermanfaat untuk menunjukkan sedang/pernah terinfeksi
Mycobacterium Tuberculosis dan sering digunakan dalam "Screening TB". Efektifitas dalam menemukan infeksi TB dengan uji tuberkulin lebih dari 90%. 20
Ada beberapa cara melakukan uji tuberkulin, namun sampai sekarang cara mantoux
lebih sering digunakan. Lokasi penyuntikan uji mantoux umumnya pada ½ bagian atas
lengan bawah kiri bagian depan, disuntikkan intrakutan (ke dalam kulit). Penilaian uji tuberkulin dilakukan 48–72 jam setelah penyuntikan dan diukur diameter dari
pembengkakan (indurasi) yang terjadi(Dilihat pada gambar 2.3). Pemeriksaan radiologis dapat memperkuat diagnosis, karena lebih dari 95% infeksi primer terjadi di paru-paru
Tuberculosis dari kultur merupakan diagnostik TB yang positif, namun tidak mudah
untuk menemukannya.20
Gambar 2.3: Cara tes mantoux dilakukan.20
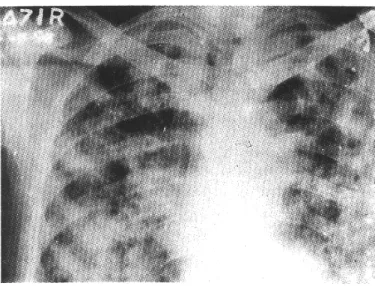
Gambar 2.4: Pemeriksaan radiografi pada dada yang menunjukkan bilateral exentensive tuberculosis.24
Selain itu, pemeriksaan laboratorium dibutuhkan untuk memperkuat diagnosa. Kultur
organisme adalah bukti yang kukuh dari penyakit ini. Materi yang digunakan untuk
kultur tergantung pada tempat infeksi.12 Diagnosa TB mulut membutuhkan identifikasi basil tuberkel dari biopsi spesimen jaringan. Kadang-kadang biopsi tunggal tidak dapat
memperkuat diagnosa penyakit ini. Diagnosa dari lesi mukosa sulit bila tidak dijumpai
2.1.6 Perawatan
2.1.6.1 Perawatan TB secara umum.
Pengobatan TB harus dilakukan secara tepat, efektif dan efisien untuk menekan
terjadinya resistensi basillus agar tidak terjadi rileps.
a. Rawat Inap
Biasanya tidak diperlukan pada penanganan awal TB,namun perlu dipertimbangkan pada pasien yang tidak mampu merawat diri sendiri atau yang memiliki kemungkinan
menularkan penyakitnya ke orang lain yang rentan TB. Rawat inap pada pasien dengan
TB aktif memerlukan ruang khusus dengan ventilasi yang baik sampai pasien terbukti
negatif apusan sputumnya.12
b. Terapi Obat
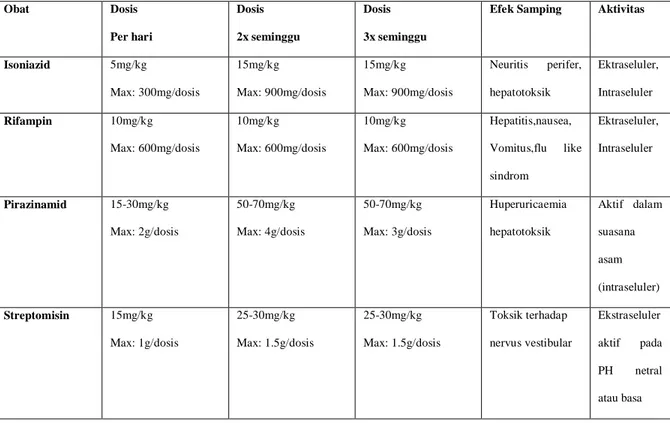
Tabel 1.1 Obat- obatan anti tuberkulosis, dosis, aktivitas, efek samping.12
Obat Dosis Per hari Dosis 2x seminggu Dosis 3x seminggu
Efek Samping Aktivitas
Isoniazid 5mg/kg Max: 300mg/dosis 15mg/kg Max: 900mg/dosis 15mg/kg Max: 900mg/dosis Neuritis perifer, hepatotoksik Ektraseluler, Intraseluler Rifampin 10mg/kg Max: 600mg/dosis 10mg/kg Max: 600mg/dosis 10mg/kg Max: 600mg/dosis Hepatitis,nausea, Vomitus,flu like sindrom Ektraseluler, Intraseluler Pirazinamid 15-30mg/kg Max: 2g/dosis 50-70mg/kg Max: 4g/dosis 50-70mg/kg Max: 3g/dosis Huperuricaemia hepatotoksik Aktif dalam suasana asam (intraseluler) Streptomisin 15mg/kg Max: 1g/dosis 25-30mg/kg Max: 1.5g/dosis 25-30mg/kg Max: 1.5g/dosis Toksik terhadap nervus vestibular Ekstraseluler aktif pada PH netral atau basa
Rekomendasi pengobatan dari CDC (Centers for Disease Control and Prevention) untuk pengobatan awal tuberkulosis dapat dilihat pada tabel 1. Untuk pasien tanpa infeksi HIV,
ada tiga pilihan yang dianjurkan oleh CDC: 12
1) Pilihan pertama adalah regimen empat obat yang terdiri atas isoniazid, rifampin,
pirazinamid, dan etambutol atau streptomisin. Terapi dapat diberikan tiap hari
atau dua – tiga kali per minggu jika diawasi secara langsung.
2) Pilihan kedua adalah kombinasi isoniazid, rifampin, pirazinamid dan
streptomisin atau etambutol setiap hari selama 2 minggu, kemudian diobservasi
langsung dua kali per minggu dengan pemberian obat yang sama selama 6
minggu,diikuti dengan pengawasan langsung dua kali per minggu dengan
pemberian isoniazid dan rifampin selama 16 minggu bila diketahui adanya
kepekaan terhadap obat ini.
3) Pilihan ketiga adalah pengawasan langsung tiga kali per minggu dengan
pemberian isoniazid, rifampin, pirazinamid dan etambutol atau streptomisin
selama 6 bulan.
c. Terapi preventif (Kemoprofilaksi)
Pasien yang terinfeksi Mycobacterium Tuberkulosis tanpa tanda penyakit aktif, mempunyai organisme dalam jumlah kecil di tubuhnya. Isoniazid profilaksi (300mg/hari
untuk dewasa selama 12 bulan) pada pasien ini dapat menurunkan insidensi reaktivasi TB
sebanyak 93%. Terapi preventif isoniazid biasanya diberikan selama 12 bulan, walaupun
6 bulan kelihatannya cukup efektif. Pengobatan 12 bulan penuh diperlukan oleh pasien
yang terinfeksi HIV. Orang yang menjalani terapi preventif harus ditanyai tiap bulan
Kegagalan untuk menghentikan pengobatan dapat menyebabkan nekrosis hepar yang
progresif.12
d. Vaksin
Sejumlah vaksin hidup TB tersedia dan dikenal secara umum sebagai BCG
(Bacillus Calmette-Guerin)sesuai nama strain original bakteri yang digunakan dalam vaksin. Vaksinasi BCG diindikasikan bila kemoprofilaksi isoniazid tidak dapat
digunakan.7 Rekomendasi terkini adalah vaksinasi BCG dipertimbangkan bagi orang
dengan tuberkulin negatif yang berulangkali terpapar dengan orang yang terinfeksi TB
tanpa diobati atau diobati secara tidak adekuat. Vaksinasi juga dipertimbangkan bagi
komunitas atau kelompok yang memiliki angka infeksi baru yang tinggi walaupun telah
mendapatkan pengobatan yang agresif. Vaksinasi BCG tampak efektif dalam
menurunkan resiko TB dalam populasi tertentu.12
2.2 Evaluasi dan penanggulangan gigi dan mulut.
Evaluasi dental ditujukan pada pasien dengan penyakit aktif terutama yang telah
melibatkan mulut. Riwayat medis harus termasuk pertanyaan mengenai anggota keluarga
yang terinfeksi TB seperti kemungkinan lain yang terpapar dengan penyakit ini. Skin tes tuberkulin sebelumnya harus dicatat. Pasien yang diketahui menderita TB harus
ditanyakan tentang tingkat keterlibatan penyakit ini, tipe dan durasi terapi yang diterima
dan status terbaru keaktifan penyakit. Dokter dari pasien harus dikonsultasi untuk
memperkuat status pasien.16
Pada penanggulangan dental harus dilakukan pencegahan unutk mengurangi infeksi.
infeksi adalah melalui droplet aerosol. Harus dilakukan perhatian yang untuk teknik
sterilisasi. Jika menggunakan handpiece yang tidak dapat disterilisasi dengan autoclave,
dilakukan dengan sterilisasi gas. Berdasarkan riwayat yang detail dan konsultasi, pasien
dapat digolongkan pada tiga kategori resiko yaitu: 16
Pasien dengan risiko tinggi
• Pasien yang diketahui menderita TB menunjukkan simtom penyakit aktif
(demam, menggigil, berkeringat pada malam hari, mengeluarkan dahak
dan kehilangan berat badan).
• Pasien dengan manifestasi TB di mulut.
Pasien dengan penyakit aktif, terutama pasien dengan keterlibatan oral, sangat
menularkan. Prosedur dental harus ditunda dan pasien dikirim ke dokter umum untuk
evaluasi dan perawatan selanjutnya. Bila terdapat lesi oral TB yang terlihat pada waktu
pemeriksaan, prosedur dental harus dihentikan dan pasien di kirim untuk evaluasi dan
perawatan selanjutnya. Bila dibutuhkan penanganan atau perawatan dental emergensi,
diharuskan menggunakan gaun, masker, dan sarung tangan double dan peningkatan
teknik aseptik. Handpiece yang tidak dapat disterilisasi dengan autoclave harus dilakukan sterilisasi gas.
Pasien dengan risiko sedang
• Pasien dengan tes tuberkulin kulit positif tetapi tidak ada tanda-tanda
penyakit aktif.
• Pasien yang ada tanda pada pemeriksaan x-ray dada yang diduga telah
• Pasien yang telah dirawat TB tetapi tidak adekuat dan tidak ada tanda penyakit aktif.
Pasien ini mempunyai infeksi TB dan penyakitnya dapat aktif kembali. Tidak ada
tanda-tanda infeksi aktif, namun secara teori dikatakan tidak infeksius (menularkan).
Prosedur dental dapat dilakukan dengan menggunakan pencegahan yang sesuai. Harus
menggunakan masker dan sarung tangan. Handpiece yang tidak dapat disterilisasi dengan
autoclave harus disterilisasi dengan gas.
Pasien dengan risiko rendah
• Pasien yang diketahui menderita TB yang telah mendapat perawatan yang
adekuat tanpa adanya tanda-tanda penyakit aktif.
• Pasien dengan riwayat keterpaparan TB tetapi tes kulit negatif dan adanya tanda menderita penyakit
Prosedur dental dapat dilakukan dengan menggunakan secara prosedur normal.
2.3 Patogenesis keterlibatan rongga mulut pada penyakit TB.
Penyebaran organisme ke mulut melalui saliva yang terinfeksi, dapat
mengakibatkan infeksi mulut.18 Pembentukan infeksi TB oral disebabkan oleh beberapa faktor sistemik dan faktor lokal. Faktor-faktor sistemik yang mendukung kemungkinan
terjadinya infeksi TB meliputi resistensi host yang menurun dan meningkatnya virulensi
organism.15 Faktor predisposisi lokal, oral hygiene yang jelek, trauma lokal, adanya lesi seperti leukoplakia, granuloma periapikal, kista gigi,abses gigi dan periodontitis.15,21,31 Terdapat 2 jenis infeksi TB oral pada jaringan mukosa yaitu yang dikenal sebagai
jaringan mukosa seseorang yang belum pernah terinfeksi penyakit TB dan juga pada
seseorang yang belum pernah mendapat imunisasi TB. Meskipun infeksi primer jarang
terjadi tetapi sering mempengaruhi gingiva, soket bekas pencabutan dan lipatan bukal
(buccal folds).15,31 Kenyataannya, area yang bisa terus terinokulasi langsung oleh basil ini
mempunyai potensi terjadinya infeksi tuberkulosis primer.15 Organisme dibawa oleh
sputum dan memasuki jaringan mukosa melalui permukaan yang luka.17 Menurut laporan
kasus oleh Heilmann, terdapat seorang dokter gigi yang terinfeksi TB di nasolabial
setelah melakukan perawatan mouth to mouth ( resuscitation) pada seorang pasien
penderita TB. Manakala laporan kasus Smith, melaporkan bahwa satu kasus keterlibatan
TB pada soket gigi setelah pencabutan gigi dari seorang anak oleh dokter gigi yang
menderita TB. Ini mengindikasikan lesi primer oral pada pasien dapat terjadi karena
inokulasi basil yang langsung pada jaringan mukosa.15 Infeksi sekunder pada jaringan mukosa terjadi karena hematogenous, penyebaran limfatik atau autoinokulasi oleh infeksi
sputum. Hematogenous atau penyebaran limfatik yang infeksi ke jaringan mukosa sering
terjadi pada kasus ekstrapulmonari tuberkulosis. Penyebaran lesi TB yang terjadi
langsung pada rongga mulut oleh lesi TB lain yang berdekatan seperti faring
kemungkinan dapat menjadi sumber tuberkulosis oral sekunder.15 Penyebab
hematogenous, basil TB menumpuk di submukosa dan selanjutnya berpoliferasi dan
menyebabkan ulser pada mukosa diatasnya.17 Walaupun efek dapat terjadi dimana saja, tetapi yang sering terlibat misalnya lidah, palatum, bibir, mukosa alveolar, dan rahang.15
2.4 Gambaran Klinis penyakit TB di rongga mulut.
Lesi TB dapat terjadi dimana saja di rongga mulut, palatum, bibir, mukosa bukal,
gingiva dan frenulum. Biasanya lesi tuberkulosis berupa ulser yang tidak teratur,
superfisial atau dalam, sakit dan cenderung bertambah besar secara perlahan - lahan. Lesi
ini sering ditemukan pada daerah trauma dan sering disalahartikan secara klinis dengan
ulser traumatik sederhana atau karsinoma. Kadang – kadang lesi mukosa menunjukkan
pembengkakan atau fisur yang tidak mengalami ulserasi. Bentuk yang jarang dari TB
adalah tuberkulosis gingivitis yang terlihat berupa poliferasi yang difus, hiperemi nodular
atau papula pada jaringan gingiva, tetapi tidak terlihat adanya ulserasi secara klinis.15 Selain itu kelenjar saliva dapat terinfeksi oleh TB. Terdapat dua jenis infeksi yaitu,
pertama berkembang lebih lambat dalam beberapa tahun dan membentuk kapsul secara
kronis dan kedua secara akut, inflamasi berkembang dalam beberapa hari sampai
beberapa minggu. Secara klinis, infeksi ini pertama kali muncul dengan pembengkakan
kecil yang dapat digerakkan. Kelenjar parotis sering terkena, sedangkan kelenjar
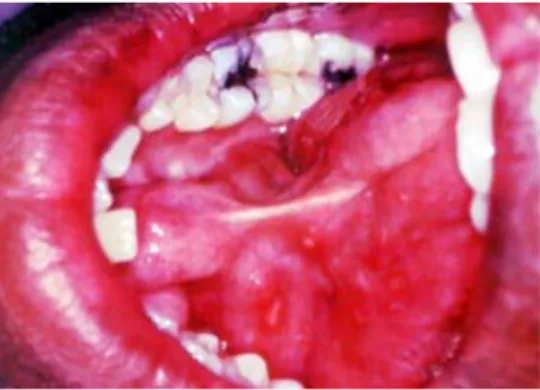
sublingual jarang terkena.1 Lesi pada lidah biasanya berbentuk ulser. Berbagai laporan menunjukkan bahwa batas lateral, ujung, dorsum anterior dan dasar lidah merupakan
daerah yang paling sering terlibat tuberkulosis.15 (Dilihat pada gambar 2.5-2.7)
Tuberkulosis lebih sering melibatkan palatum keras daripada palatum lunak dan
keterlibatan palatum biasanya karena sekunder dari tuberkulosis paru-paru. Lesi palatum
biasanya berukuran kecil.15 Lesi gingiva biasanya berasal dari infeksi primer. Lesi primer pada gingiva sering berupa lesi granulasi meskipun dilaporkan adanya ulser atau erosi
mukosa.21 Lesi ini dapat terlihat secara bersamaan dengan periodontitis marginalis. Lesi
maksila dan mandibula biasanya infeksi pada tulang (osteomyelitis). Infeksi tulang rahang biasanya pada TB sekunder meskipun terdapat laporan mengatakan TB primer
juga dapat terjadi. Dipercaya bahwa keterlibatan tulang rahang biasanya berkaitan
perluasan atau penyebaran yang dalam di lesi gingiva, infeksi soket post ekstraksi,
tuberkulosa granuloma pada apeks gigi atau penyebaran infeksi hematogenus. Infeksi
tulang rahang disebabkan karena penyebaran hematogenus yang dalam bentuk difus
osteomielitis dan biasanya lebih serius dari infeksi periapikal.15
Gambar 2.5: Ulser pada dasar mulut dan permukaan Gambar 2.6:Ulser pada permukaan lingual lidah23
lingual lidah23