BAB II
TINJAUAN PUSTAKA
2.1. Intubasi Endotrakeal
Perlengkapan jalan nafas yang ditempatkan ke dalam trakea sudah diperkenalkan sejak abad ke‐19 ketika dipergunakan untuk resusitasi pada kasus orang tenggelam. Keterampilan prosedur ini sudah mulai sempurna sejak kira‐kira 100 tahun yang lalu oleh Chevalier Jackson seorang spesialis otorinolaringologi. Laryngoskop Jackson telah didesain tetapi secara cepat dimodifikasi oleh ahli anestesiologi untuk keperluan intubasi endotrakeal. Arthur E. Guedel, Ralph M. Waters, dan Ivan Macintosh telah secara cepat memanfaatkan pipa trakeal, dipergunakan untuk menjaga jalan nafas pasien, memberikan ventilasi positif ke dalam paru‐paru, dan akses yang tepat untuk lapangan operasi pada pembedahan kepala dan leher.15
Salah satu usaha yang mutlak harus dilakukan oleh seorang dokter anestesi adalah menjaga berjalannya fungsi organ tubuh pasien secara normal,tanpa pengaruh yang berarti akibat proses pembedahan tersebut. Pengelolaan jalan nafas menjadi salah satu bagian yang terpenting dalam suatu tindakan anestesi. Karena beberapa efek dari obat‐obatan yang dipergunakan dalam anestesi dapat mempengaruhi keadaan jalan nafas berjalan dengan baik. Salah satu usaha untuk menjaga jalan nafas pasien adalah dengan melakukan tindakan intubasi endotrakeal, yakni dengan memasukkan suatu pipa kedalam saluran pernapasan bagian atas. Karena syarat utama yang harus diperhatikan dalam anestesi umum adalah menjaga agar jalan nafas selalu bebas dan nafas dapat berjalan dengan lancar serta teratur.16
2.1.1 Tujuan Intubasi Endotrakeal
Tujuan dilakukannya intubasi endotrakeal adalah untuk membersihkan saluran trakeobronkial, mempertahankan jalan nafas agar tetap paten, mencegah aspirasi serta mempermudah pemberian ventilasi dan oksigenasi bagi pasien operasi. Pada dasarnya, tujuan intubasi endotrakeal adalah :
a. Mempermudah pemberian anesthesia.
b. Mempertahankan jalan nafas agar tetap bebas serta mempertahankan kelancaran pernapasan.
c. Mencegah kemungkinan terjadinya aspirasi lambung ( pada keadaan tidak sadar, lambung penuh dan tidak ada reflex batuk ). d. Mempermudah pengisapan sekret trakeobronkial. e. Pemakaian ventilasi mekanis yang lama. f. Mengatasi obstruksi laring akut.17 2.1.2 Indikasi dan Kontraindikasi
Indikasi bagi pelaksanaan intubasi endotrakeal menurut Gisele tahun 2002 antara lain :
a. Keadaan oksigenasi yang tidak adekuat yang tidak dapat dikoreksi dengan pemberian suplai oksigen melalui masker nasal.
b. Keadaan ventilasi yang tidak adekuat karena meningkatnya tekanan karbondioksida di arteri.
c. Kebutuhan untuk mengontrol dan mengeluarkan sekret pulmonal atau sebagai bronchial toilet.
d. Menyelenggarakan proteksi terhadap pasien dengan keadaan yang gawat atau pasien dengan refleks akibat sumbatan yang terjadi. e. Pada pasien yang mudah timbul laringospasme. f. Trakeostomi. g. Pada pasien dengan fiksasi vocal cord.17 2.1.3 Posisi Pasien untuk Tindakan Intubasi
Gambaran klasik yang benar adalah leher dalam keadaan fleksi ringan, sedangkan kepala dalam keadaan ekstensi. Ini disebut sebagai Sniffing in the air position. Kesalahan yang umum adalah mengekstensikan kepala dan leher.16,17
Gambar 1. Sniffing Position18
2.1.4 Persiapan intubasi endotrakeal
Persiapan untuk intubasi termasuk mempersiapkan alat‐alat dan memposisikan pasien. ETT sebaiknya dipilih yang sesuai. Pengisian cuff ETT sebaiknya di tes terlebih dahulu dengan spuit 10 milliliter. Jika menggunakan stylet sebaiknya dimasukkan ke ETT.
Berhasilnya intubasi sangat tergantung dari posisi pasien, kepala pasien harus setentang dengan pinggang anestesiologis atau lebih tinggi untuk mencegah ketegangan pinggang selama laringoskopi. Persiapan untuk induksi dan intubasi juga melibatkan preoksigenasi rutin. Preoksigenasi dengan nafas yang dalam dengan oksigen 100 %.18 Persiapan untuk intubasi antara lain : a) Jalur intravena yang adekuat b) Obat‐obatan yang tepat untuk induksi dan relaksasi otot c) Pastikan alat suction tersedia dan berfungsi d) Peralatan yang tepat untuk laringoskopi termasuk laryngoskop dengan blade yang tepat, ETT dengan ukuran yang diinginkan, jelly, dan stylet
e) Pastikan lampu laringoskop hidup dan berfungsi serta cuff ETT berfungsi
f) Sumber oksigen, sungkup dengan ukuran yang tepat, ambu bag dan sirkuit anestesi yang berfungsi
g) Monitor pasien termasuk elektrokardiografi, pulse oksimeter dan tekanan darah noninvasive
h) Tempatkan pasien pada posisi Sniffing Position selama tidak ada kontraindikasi
i) Alat‐alat untuk ventilasi
j) Alat monitoring karbon dioksida untuk memastikan ETT dalam posisi yang tepat.19
Gambar 2. Alat‐alat Intubasi Endotrakeal 19
2.1.5 Cara Intubasi Endotrakeal
Mulut pasien dibuka dengan tangan kanan dan gagang laringoskop dipegang dengan tangan kiri. Daun laringoskop dimasukkan dari sudut kanan dan lapangan pandang akan terbuka. Daun laringoskop didorong ke dalam rongga mulut. Gagang diangkat ke atas dengan lengan kiri dan akan terlihat uvula, faring serta epiglotis. Ekstensi kepala dipertahankan dengan tangan kanan. Epiglotis diangkat sehingga
tampak aritenoid dan pita suara yang tampak keputihan berbentuk huruf V. Jeratan bibir antara gigi dan blade laringoskop sebaiknya dicegah. Tracheal tube diambil dengan tangan kanan dan ujungnya dimasukkan melewati pita suara sampai balon pipa tepat melewati pita suara. Bila perlu, sebelum memasukkan pipa asisten diminta untuk menekan laring ke posterior sehingga pita suara akan dapat tampak dengan jelas. Bila mengganggu, stylet dapat dicabut. Ventilasi atau oksigenasi diberikan dengan tangan kanan memompa balon dan tangan kiri memfiksasi. Balon pipa dikembangkan dan daun laringoskop dikeluarkan selanjutnya pipa difiksasi dengan plester.
Dada dipastikan mengembang saat diberikan ventilasi. Sewaktu ventilasi, dilakukan auskultasi dada dengan steteskop, diharapkan suara nafas kanan dan kiri sama. Bila dada ditekan terasa ada aliran udara di pipa endotrakeal. Bila terjadi intubasi endotrakeal yang terlalu dalam akan terdapat tanda‐tanda berupa suara nafas kanan berbeda dengan suara nafas kiri, kadang‐kadang timbul suara wheezing, sekret lebih banyak dan tahanan jalan nafas terasa lebih berat. Jika ada ventilasi ke satu sisi seperti ini, pipa ditarik sedikit sampai ventilasi kedua paru sama. Sedangkan bila terjadi intubasi ke daerah esofagus maka daerah epigastrium atau gaster akan mengembang, terdengar suara saat ventilasi (dengan stetoskop), kadang‐kadang keluar cairan lambung, dan makin lama pasien akan nampak semakin membiru. Untuk hal tersebut pipa dicabut dan intubasi dilakukan kembali setelah diberikan oksigenasi yang cukup.16,18
2.2. Pipa Endotrakeal.
Gambar 3. Murphy tracheal tube.18
Pipa endotrakeal digunakan untuk menghantarkan gas anestesi langsung ke trakea dan memfasilitasi ventilasi dan oksigenasi. Pipa endotrakeal biasanya terbuat dari plastik Polyvinyl Chlorida yang merupakan cetakan dari bentuk jalan napas setelah dilembutkan karena terpapar dengan temperature tubuh. Bahan dari ETT juga harus bersifat radiopaq untuk mengetahui posisi ujung distal ke karina dan transparan agar dapat dilihat sekresi atau aliran udara yang dibuktikan oleh adanya pengembunan uap air pada lumen pipa selama ekshalasi. Bentuk dan rigiditas ETT dapat diubah dengan penggunaan stylet. Ujung dari pipa dapat dimiringkan untuk membantu penglihatan dan masuknya melewati pita suara. Pipa Murphy memiliki lubang ( Murphy Eye ) untuk menurunkan resiko oklusi bagian bawah pipa yang berbatas langsung dengan carina atau trakea. Resistensi aliran udara terutama tergantung dari diameter pipa, tetapi juga dipengaruhi oleh panjang dan lekukan pipa. Ukuran ETT biasanya didesain dalam millimeter dari diameter internal, atau kadang kadang dalam skala French ( diameter eksternal dalam millimeter dikalikan 3 ). Pemilihan diameter pipa selalu berdasarkan antara aliran maksimal dengan ukuran besar dan trauma jalan napas yang minimal.15,18
Usia Diameter Dalam (mm) Panjang (cm)
Bayi 3,5 12
Anak 4 + usia/4 14 + umur/2
Dewasa
Perempuan 7,0‐7,5 24
Laki Laki 7,5‐9,0 24
Keterangan : mm= millimeter cm= sentimeter
2.2.1. Cuff Sistem Pada Pipa Endotrakeal
Kebanyakan ETT untuk dewasa memiliki system inflasi cuff yang terdiri dari valve, pilot balloon, inflating tube dan cuff. Valve mencegah udara keluar setelah pengisian cuff. Pilot balloon menyediakan udara untuk pengisian cuff dan berfungsi sebagai panduan. Inflating tube berfungsi untuk menghubungkan valve dengan cuff dan menyatukan dengan dinding pipa. Dengan menutupi trakea, cuff ETT memberikan tekanan positif dan dapat mengurangi aspirasi. TT tanpa cuff biasanya digunakan pada anak‐ anak untuk meminimalisasi resiko trauma akibat tekanan dan batuk setelah intubasi. Ada dua tipe utama dari cuff ETT yaitu high pressure low volume dan low pressure high volume. Cuff yang high pressure memiliki hubungan dengan iskemik dan kerusakan mukosa trakea sehingga kurang cocok untuk intubasi yang lama. Cuff low pressure kemungkinan dapat meningkatkan nyeri tenggorokan, aspirasi, ekstubasi spontan, dan kesulitan insersi. Karena cuff low pressure kurang menyebabkan kerusakan mukosa, maka cuff tipe ini lebih dianjurkan dalam pemakaiannya. Tekanan cuff tergantung dari beberapa faktor antara lain inflasi volum, diameter cuff dan hubungannya dengan trakea, regangan cuff dan trakea dan tekanan intra torakal. Tekanan cuff mungkin meningkat selama anestesi umum yang disebabkan oleh diffus N2O dari mukosa trakea ke dalam cuff ETT.18
Cuff high volume low pressure dikatakan memiliki efek minimal terhadap gangguan mukosa trakea dari pada cuff high pressure low volume. Cuff low pressure kadang kadang dengan mudah menjadi over inflasi sehingga menghasilkan tekanan yang akan melewati tekanan perfusi kapiler.
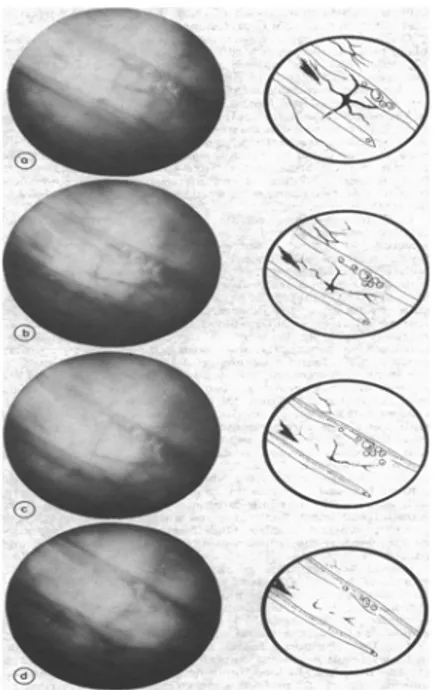
Gambar 4. Anatomi aliran darah pada sub mukosa Trakea.23
R D Seegobin dalam tulisannya menilai tracheal mucosal blood flow dalam hubungannya dengan tekanan cuff yang berbeda. Pada tekanan 25 cmH2O mukosa anterior dan posterior tampak seragam dan ukuran pembuluh darah yang normal. Pada tekanan 30 cmH2O mukosa anterior diatas cincin trakea lebih merah dibandingkan daerah intercartilage. Pada tekanan 40 cmH2O mukosa anterior di atas cincin cartilage sangat pucat. Mukosa posterior juga pucat. Pada tekanan 50 cmH2O mukosa anterior diatas cincin trakea menjadi lebih pucat dan tidak tampak aliran darah pada sub mukosa. Pada tekanan 60‐100 cmH2O tidak ada aliran darah pada sub mukosa.23
Gambar 5. Efek tekanan cuff pada aliran darah mokosa ke mukosa trakea anterior a. 30 cmH2O. b. 40 cmH2O. c. 50 cmH2O. d. 100 cmH2O.23
Gambar 6. Efek tekanan cuff pada arteriol submukosa posterior. a. 30 cmH2O. b. 40 cmH2O. c. 80 cmH2O. d. 100 cmH2O.23
Tekanan cuff ETT dihantarkan ke mukosa dan dinding trakea, ketika tekanannya tinggi dapat menyebabkan iskemik pembuluh darah dan perubahan‐ perubahan mukosa lainnya seperti, kehilangan siliar, ulkus, perdarahan, subglotis stenosis, trakeal oesophageal fistel dan granuloma. Belum ada konsensus yang menyatakan tekanan cuff maksimum untuk mencegah trakeal injury. Noordin dalam penelitiannya menganjurkan tidak lebih dari 30 cmHg. Pada percobaan manusia juga dianjurkan tidak lebih dari 30 cmHg. Emanuel Celice Castilho menyatakan dalam kesimpulan penelitiannya, pada percobaan terhadap hewan percobaan, TT dengan high volume low pressure diisi dengan udara yang cukup membuat tekanan
25 cmH2O atau tekanan minimal untuk mencegah kebocoran selama ventilasi menghasilkan minor injury pada mukosa trakea yang kontak dengan cuff, dan tidak ada perbedaan antara kedua tekanan.23,24 Gambar 7. Alat ukur tekanan cuff ETT, Endotest ® ( RUSCH ) Kadang kadang komplikasi dapat terjadi akibat dari kurangnya pengisian cuff TT tersebut. Lazimnya high volume low pressure tidak dapat mencegah mikroaspirasi walaupun tekanan cuff sampai 60 cmH2O, walaupun beberapa penelitian menyarankan 25 cmH2O sudah cukup. Tanpa adanya suatu Guideline, banyak clinician mempertimbangkan 20 cmH2O dapat dibuat menjadi batas bawah untuk tekanan cuff dewasa. Lamholt dkk merekomendasikan tekanan cuff 25 cmH2O sebagai tekanan minimum untuk mencegah aspirasi dan kebocoran melalui cuff. Seegobin dan Hasselt menyimpulkan dalam penelitiannya merekomendasikan tekanan cuff tidak lebih dari 30 cmH2O, jadi tekanan cuff harus dipertahankan
antara 20 – 30 cmH2O. Papiya Sengupta dkk dalam akhir penelitiannya menganjurkan bahwa tekanan cuff harus diukur dengan manometer dan, bila perlu dikoreksi. Pada penelitian sebelumya menyatakan bahwa tekanan cuff selalu diluar dugaan bila diukur dengan palpasi manual. Braz dkk menemukan tekanan cuff sampai 40 cmHg pada 91 % pasien di PACU setelah anestesi dengan N2O, 55 % pada pasien ICU (Intensive Care Unit) dan 45 % pada pasien PACU (Post Anesthesia Care Unit) dengan anestesi tanpa N2O. Jose Reinaldo dkk dalam artikelnya menyimpulkan bahwa tekanan cuff TT di ICU dan PACU secara rutin sangat tinggi dan sangat signifikan tinggi dengan penggunaan N2O. tekanan cuff ETT harus rutin diukur untuk meminimalisasi trauma pada trakea.25,26
2.3. Nyeri Tenggorokan pasca general anestesi intubasi endotrakeal
Nyeri tenggorokan adalah rasa tidak nyaman, sakit, atau rasa gatal di tenggorok dan menyebabkan rasa sakit pada saat menelan. Nyeri tenggorokan setelah operasi merupakan nyeri inflamasi yang terjadi pada 90 % pasien dengan intubasi endotrakeal. Faktor faktor yang menyebabkan termasuk ukuran ETT dan jenis cuff yang digunakan menunjukkan faktor penting sebagai penyebab. Penyebab utama adalah iritasi oleh pengisian cuff pipa endotrakeal pada mukosa trakea. Hal tersebut sering terjadi pada bagian posterior pita suara, daerah medial aritenoid dan posterior dari krikoid serta bagian anterior dari trakea. Cuff pipa endotrakeal diimplikasikan sebagai penyebab dari kerusakan yang serius pada mukosa trakea akibat intubasi yang lama. Penggunaan tekanan tinggi pada mukosa trakea juga dapat menyebabkan nyeri tenggorokan. Intubasi endotrakeal rutin pada pembedahan elektif dapat menyebabkan perubahan patologis, trauma dan kerusakan syaraf dimana pada akhirnya menyebabkan nyeri tenggorokan.
Sebuah penelitian terhadap aliran darah mukosa trakea pada kelinci menunjukkan cuff dengan high pressure low volume dengan tekanan sampai >30
mmHg (39 cmH20) menyebabkan mukosa trakea menjadi iskemik. Penggunaan tekanan yang tinggi pada mukosa trakea sangat berperan terhadap terjadinya nyeri tenggorokan setelah operasi. Ketika cuff dengan dinding tipis, low pressure diperkenalkan, aliran darah tidak terganggu dalam tekanan 80‐120 mmHg, walaupun demikian tekanan cuff yang direkomendasikan harus dipertahankan pada tekanan <20 mmHg (26 cmH2O). Tekanan Cuff yang lebih dari 30 cmH2O dalam waktu 15 menit cukup untuk menyebabkan perubahan histology pada mukosa trakea dengan low pressure high volume dapat menyebabkan tekanan yang tinggi pada mukosa trakea pada penggunaan N2O disebabkan oleh N2O yang dapat berdiffusi kedalam cuff ETT. Walaupun tergolong dalam komplikasi minor nyeri tenggorokan setelah operasi dapat menyebabkan rasa yang sangat tidak aman pada pasien. Nyeri ini sangat sulit untuk dikontrol walaupun nyeri setelah operasi dapat ditangani dengan analgetik sistemik.27,28,43,50
Ada berbagai faktor yang dapat menyebabkan terjadinya nyeri tenggorok paska intubasi, yaitu faktor pasien dan faktor peralatan dan persiapan. Faktor‐faktor yang berhubungan dengan pasien adalah usia, jenis kelamin, kesulitan intubasi dan pasien dengan penyakit kronis. Pada pasien dengan usia lebih muda ukuran laring dan trakea lebih kecil sehingga lebih rentan untuk terjadi edema pada mukosa. Nyeri tenggorok lebih sering terjadi pada perempuan. Hal ini disebabkan karena mukosa pada perempuan lebih tipis sehingga mudah terjadi edema. Pada penyakit kronis lebih mudah mengalami trauma jaringan selama intubasi trakea yang lama. Pada penyakit kronis berhubungan dengan penurunan perfusi jaringan sehingga lebih mudah terjadi nekrosis jaringan dan ulserasi. Lama pembedahan berhubungan langsung dengan terjadinya nyeri tenggorokan. Faktor lain adalah adanya riwayat merokok. Pasien dengan riwayat merokok mempunyai kemungkinan lebih besar untuk terjadinya komplikasi jalan napas bagian atas. Pasien dengan riwayat
merokok lebih dari 20 batang/hari mempunyai angka kejadian komplikasi jalan napas atas pasca anesthesia 6 kali lebih banyak dibandingkan dengan pasien yang tidak merokok. Walaupun nyeri tenggorokan setelah operasi dapat hilang dengan spontan tanpa pengobatan, penanganan pencegahan dapat meningkatkan kwalitas perawatan pasien setelah operasi.44,49 2.4. KORTIKOSTEROID Gambar 8. Struktur kimia Dexamethason34
Fisiologi dan manfaat klinis kelenjar adrenal pertama sekali diperkenalkan oleh Thomas Addison kira kira 150 tahun yang lalu. Medula adrenal bertanggung jawab untuk sintesis dan sekresi noradrenalin dan adrenalin, dan mempunyai peranan penting pada respon simpatis pada saat bahaya atau respon stress. Korteks adrenal menghasilkan dua hormone, yaitu mineralokortikoid dan glukokortikoid dengan struktur kimia dasar pada inti steroid dimana mempunyai efek fisiologi yang berbeda. Hormon mineralokortikoid disekresi oleh sel bagian luar dari korteks adrenal ( zona glomerulosa ) dan efeknya dominan terhadap keseimbangan cairan
dan elektrolit. Hormone glukokortikoid hidrokortison dan kortikosteron disintesis oleh bagian dalam korteks adrenal ( zona fasikulata dan zona retikularis ) dan mempunyai efek kompleks pada metabolisme karbohidrat dan protein. Selama 50 tahun terakhir, berbagai campuran sintetis dengan properti yang sama dengan hidrokortison disintesis dan beberapa diantaranya telah digunakan pada dunia kedokteran.30 Tabel 2. Jenis‐jenis kortikosteroid, potensi dan masa kerja34 Obat Potensi Anti Inflamasi Masa Kerja Kortisol Kortison Fludrokortison Prednison Prednisolon 6α‐Metylprednisolon Triamkinolon Betamethason Dexamethason 1 0,8 10 4 4 5 5 25 25 Pendek Pendek Sedang Sedang Sedang Sedang Sedang Panjang Panjang
Keterangan : Pendek : 8‐12 jam ; Sedang ; 12‐36 jam ; Panjang : 36‐72 jam
2.4.1 Farmakodinamik Tabel 3. Efek glukokortikoid terhadap berbagai sistem.33 Fungsi Terhadap Tubuh Deskripsi Aktifitas
Anti Inflamasi Stabilisasi membran lisosom dan mencegah pelepasan enzim proteolitik selama proses inflamasi.
Regulasi
Tekanan Darah
Berpotensiasi dengan Norepineprin untuk vasokonstriksi. Tanpa Glukokortikoid aksi vasokonstriksi menurun dan tekanan darah turun.
Metabolisme Karbohidrat dan Protein
Menurunkan protein di otot, meningkatkan asam amino plasma, meningkatkan aktifitas enzim yang diperlukan untuk glukogenesis, dapat menyebabkan diabetes, dan menyebabkan resistensi insulin.
Metabolisme Lemak
Menyebabkan penggunaan lemak sebagai energy ( efek positif ), dan menyebabkan akumulasi cadangan lemak di tubuh, menyebabkan buffalo humb dan moon face.
Gangguan
Respone Immune
Menurunkan produksi limfosit dan Eosinofil dengan cara menyebabkan atrofi kelenjar timus, mencegah pelepasan sitokin, menurunkan aktifitas sel B dan T pada respone immune.
Stress Sebagai mekanisme proteksi, kortikosteroid dilepaskan selama priode stress. Pelepasan adrenalin atau noradrenalin oleh medulla adrenal selama stress. Gangguan Sistem Syaraf Pusat Menyebabkan eksitasi neuron atau otak, menyebabkan euporia, kecemasan, depresi, psikosis, dan meningkatkan aktifitas motor pada sebagian individu.
2.4.1.1. Efek Anti Inflamasi dan Immunosuppressif
Glukokortikoid secara dramatis menurunkan manifestasi dari inflamasi. Hal ini disebabkan oleh efeknya yang besar pada konsentrasi, distribusi dan fungsi leukosit perifer dan efek supresinya pada sitokin inflamasi dan kemositokin dan mediator‐ mediator inflamasi. Karakteristik dari inflamasi adalah ekstravasasi dan infiltrasi leukosit ke dalam jaringan. Proses ini diperantarai oleh interaksi molekul white cell dengan endothelial cell dan dihambat oleh glukokortikoid.31
Kortikosteroid memiliki efek anti inflamasi yang luas dengan menghambat semua fase respon inflamasi termasuk pembengkakan, kemerahan dan sakit serta proliferasi pada inflamasi kronik. Inflamasi ditekan dengan mekanisme yang luas. Pada sirkulasi immunokompeten sel dan makropag menurun dan formasi mediator
proinflamatory termasuk prostaglandin,leukotriens dan faktor aktivasi trombosit dihambat. Steroid menghasilkan efek tersebut dengan menstimulasi sintesis leukosit protein ( lipocortin ) yang menghambat phospolipase A2. Enzim ini
ditempatkan pada membrane sel, menghancurkan sel dan bertanggung jawab pada formasi asam arachidonat, pendahulu sebagian besar mediator inflamasi. Kortikosteroid juga mensuppresi reseptor encoding gen phospolipase A2, COX‐2 dan
IL‐2.
Glukokortikoid mendepresi fungsi monosit/makrofag dan menurunkan sirkulasi limfosit ( sel T ) khususnya T‐helper. Pelepasan IL‐1 dan IL‐2 dihambat. Transportasi limfosit menuju antigen dan produksi antibodi dihambat.32
Semua respon inflamasi dihambat oleh glukokortikoid, kecuali pada penyebabnya. Pada inflamasi akut glukokortikoid menurunkan transudasi jaringan dan edema, menurunkan diapedesis neutrophil dan makropag dan mencegah jalur immunoglobulin ke jaringan inflamasi. Tepatnya, glukokotikoid menurunkan akumulasi dan aktivitas limfosit dan neutrophil pada jaringan inflamasi, terutama menurunkan sintesis dan pelepasan sitokin, interleukin dan faktor perlekatan sel.
Kebanyakan glukokortikoid memiliki potensi anti inflamasi yang berbeda‐ beda, kortisone dan hidrokortison rata‐rata 30 kali kurang kuat dari betamethason atau dexamethason.30
2.4.1.2. Efek Samping
Penggunaan jangka panjang atau jangka pendek dengan dosis tinggi dapat menimbulkan gejala dan tanda Cushing Syndrome yaitu penyakit yang disebabkan oleh produksi endogen yang berlebihan dari hormone glukokortikoid. Beberapa gejala dan tandanya termasuk punggung kerbau ( punggung belakang leher ), moon face, kulit berminyak dan jerawat, osteoporosis, garis‐garis merah pada perut dan panggul, kulit gelap dan kegemukan. Dua kategori dari efek toksik yang disebabkan oleh penggunaan terapi kortikosteroid yaitu, disebabkan dari withdrawal terapi steroid dan pemakaian dalam waktu lama. Efek samping dari kedua kategori tersebut sangat potensial mengancam nyawa dan sangat dianjurkan untuk penilaian hati‐hati terhadap resiko dan keuntungannya pada setiap pasien.33,34
2.4.2. Farmakokinetik
Semua glukokortikoid merupakan senyawa yang mudah larut dalam lemak dan mengalami absorbsi di usus kecil menuju ke protein plasma yang kemudian dimetabolisme di hati. Setelah absorbsi, lebih dari 90 % kortisol dalam plasma kembali ke protein dalam keadaan normal. Setelah penggunaan oral, secara fisiologi
steroid hidrokortison dan kortikosteron dibawa dengan ikatan kuat oleh globulin plasma ( transcortin ). Pada hal lain glukokortikoid alami dan sintetik di bawa oleh albumin. Dua protein plasma di perhitungkan untuk hampir semua ikatan steroid, kortikosteroid binding globulin ( CBG, transcortin ) dan albumin. CBG adalah α‐ globulin yang disekresi oleh hati yang memiliki ikatan kuat dengan steroid dimana albumin mempunyai ikatan yang rendah. Farmakokinetik dari glukokortikoid mungkin tidak menggambarkan masa kerjanya, beberapa metabolitnya merupakan derivate yang aktif. Beberapa steroid ( dexamethason dan betamethason ) mungkin berefek 48‐72 jam. Glukokortikoid juga di absorbsi ke sistemik dari tempat suntikan pada penggunaan lokal, seperti ruang sinovial, konjungtiva, kulit dan saluran nafas. 30,34 Tabel 4. Interaksi kortikosteroid dengan obat‐obat lain.33 Jenis Obat Objek Obat Deskripsi
Barbiturat Kortikosteroid Menurunkan efek farmakologi Kolestiramin Kontrasepsi Oral Hidrokortison Kortikosteroid Menurunkan efek hidrokortison
Konsentrasi kortikosteroid dapat meningkat dan menurunkan clereance
Estrogen Kortikosteroid Clereance kortikosteroid dapat menurun
Hidantoin Kortikosteroid Clereance kortikosteroid dapat meningkat, menghasilkan penurunan efek trapeutik.
Ketokonazol Kortikosteroid Clereance kortikosteroid dapat menurun.
Rifampisin Kortikosteroid Clereance kortikosteroid dapat meningkat, menghasilkan penurunan efek trapeutik.
Kortikosteroid Kortikosteroid Kortikosteroid Kortikosteroid Kortikosteroid Kortikosteroid Kortikosteroid Kolinesterase Anti Koagulan oral Digitalis Isoniazid Diuretic boros Kalium Salisilat Somatrem Teophilin berantagonis pada miastenia grafis
Membutuhkan pengurangan dosis anti koagulan. Kortikosteroid dapat menurunkan efek anti koagulan.
Pada saat penggunaan dapat menyebabkan toksisitas digitalis yang dihubungkan dengan hipokalemia Menurunkan konsentrasi serum isoniazid Dapat menyebabkan hipokalemia
Kortikosteroid akan menurunkan kadar salisilat pada serum dan mengurangi efektifitasnya.
Efek pertumbuhan Somatrem dapat dihambat
Peningkatan aktifitas farmakologi
2.4.3. Penggunaan Klinis
Glukokortikoid dapat digunakan secara oral maupun parenteral, atau sebagai terapi local pada kulit, persendian, saluran pernapasan, mata dan telinga. Steroid intravena sering digunakan pada keadaan darurat seperti shock anafilaksis dan status asmatikus. Dosis tinggi steroid dapat digunakan secara aman dengan resiko komplikasi yang tidak berarti pada pasien dengan terapi jangka pendek. Kerugiannya, steroid intravena tidak langsung bekerja dan membutuhkan waktu 3‐6 jam untuk memberikan efek maksimum.30
2.4.4. Kontraindikasi
Glucocorticoid kontraindikasi pada pasien dengan infeksi berat, termasuk tuberkulosa dan jamur. Penggunaan glukokotikoid harus berhati‐hati pada pasien dengan penyakit hati atau ginjal, hipotiroid, kolitis ulseratif, divertikulitis, ulkus
peptikum, inflammatory bowel desease, hipertensi, osteoporosis, riwayat kejang atau diabetes. Glukokortikoid termasuk dalam obat Pregnancy Category C sehingga harus hati‐hati bila digunakan pada wanita hamil dan menyusui.33
2.5. LIDOKAIN
Obat anestesi local sintetik pertama ditemukan adalah golongan ester, prokain diperkenalkan oleh Einhorn pada tahun 1905. Lidokain disintetik sebagai obat anestesi lokal golongan amida oleh Lofgren pada tahun 1943. Lidokain merupakan obat yang mula kerja cepat, kuat dan masa kerja lebih panjang dibandingkan prokain. Tidak seperti prokain, lidokain efektif sebagai obat topical dan memiliki efektifitas tinggi sebagai obat anti aritmia. Karena alasan ini, lidokain dijadikan obat standar terhadap obat anestesi lokal lainnya.
Obat anestesi lokal terdiri dari lipofilik dan hidrofilik secara terpisah dihubungkan oleh rantai hydrocarbon. Perbedaan penting antara golongan ester dan golongan amida adalah rantai penghubung antara lipofilik dan hidrofiliknya, ester ( ‐CO‐ ) dan amida ( ‐NHC‐ ), berhubungan dengan tempat metabolism dan potensial terhadap reaksi alergi.35 Lidokain terdiri dari gugus lipofilik ( biasanya merupakan suatu cincin aromatic ) yang dihubungkan suatu rantai perantara ( jenis amide ) dengan suatu gugus yang mudah mengion ( amine tersier ). Anestesi merupakan basa lemah. Dalam penerapan trapeutik, mereka umumnya disediakan dalam bentuk garam agar lebih mudah larut dan stabil.
Gambar 10. Struktur kimia Lidokain3 Tabel 5. Physicochemical obat anestesi lokal.3 Nama Obat pKa Mula Kerja
Potensi Toksisitas Ikatan Protein
Lama kerja
Bupivakain Tinggi Tinggi Lama
Levobupivakain 8,1
Tinggi Sedang Lama
Etidokain Tinggi Tinggi Lama
Lidokain Sedang Rendah Sedang
Mepivakain Sedang Rendah Sedang
Prilokain Sedang Rendah Sedang
Ropivakain Sedang Sedang Lama
Kokain Tinggi Lama
Amethokain Sedang Sedang Sedang
Prokain Rendah Rendah Pendek
2.5.1. Farmakokinetik
Lidokain efektif bila diberikan secara intra vena. Pada pemberian intra vena mula kerja 45‐90 detik. Kadar puncak plasma dicapai dalam waktu 1‐2 menit dan waktu paruh 30‐120 menit. Hampir semuanya lidokain dimetabolisme di hepar menjadi monoethylglcinexcylidide melalui oksidatif dealkylation, kemudian diikuti dengan hidrolisis menjadi xylidide. Monoethylglcinexcylidide mempunyai aktivitas sekitar 80 % dari lidokain sebagai antidisritmia sedangkan xylidide hanya mempunyai aktivitas antidisritmia 10 %. Xylidide diekskresi dalam urin sekitar 75 % dalam bentuk 4‐hydroxy‐2,6‐dimethylaliniline. Lidokain dalam plasma 50 % terikat oleh albumin. Pada penderita payah jantung dan penyakit hepar dosis harus dikurangi karena waktu paruh dan volum distribusinya akan memanjang.38
2.5.2. Mekanisme Kerja
Anestesi lokal memblok hantaran syaraf dengan menurunkan atau mencegah peningkatan permeabilitas membrane terhadap Na+ di mana secara normal dihasilkan oleh depolarisasi ringan membrane. Mekanisme ini disebabkan langsung oleh interaksi dengan voltase gerbang natrium chanel. Sebagai agen anestesi pada syaraf, ambang batas untuk rangsangan listrik meningkat secara gradual, aksi potensial menurun, hantaran impuls menjadi lambat dan hantaran syaraf gagal. Local anestesi dapat memblok chanel K+ dalam konsentrasi tinggi.34
Sebagai anestesi lokal, lidokain menstabilisasi membrane syaraf dengan cara mencegah depolarisasi pada membrane syaraf melalui penghambatan masuknya ion natrium. Obat anestesi lokal mencegah transmisi impuls syaraf ( blokade konduksi ) dengan menghambat perjalanan ion Natrium ( Na+ ) melalui saluran ion selektif Na+ dalam membrane syaraf ( butterworth dan stricharrtz 1990 ). Saluran Natrium sendiri merupakan reseptor spesifik untuk molekul anestesi lokal. Kemacetan pembukaan saluran Natrium oleh molekul anestesi lokal sedikit
memperbesar hambatan keseluruhan permeabilitas Na+. Kegagalan permeabilitas saluran ion terhadap ion Natrium, memperlambat peningkatan kecepatan depolarisasi sehingga ambang potensial tidak dicapai dan dengan demikian potensial aksi tidak disebarkan.
Saluran Na+ ada dalam keadaan diaktivasi‐terbuka, tidak diaktivasi tertutup dan istirahat‐tertutup selama berbagai fase aksi potensial. Pada membrane syaraf istirahat, saluran Na+ didistribusi dalam keseimbangan diantara keadaan istirahat‐ tertutup dan tidak diaktivasi‐tertutup. Dengan ikatan yang selektif terhadap saluran Na+ dalam keadaan tidak diaktivasi‐tertutup, molekul anestesi lokal menstabilisasi saluran dalam konfigurasi ini dan mencegah perubahan mereka menjadi dalam keadaan istirahat‐tertutup dan diaktivasi‐terbuka terhadap respon impuls syaraf. Saluran Na+ dalam keadaan tidak diaktivasi‐tertutup tidak permeabel terhadap Na+ sehingga konduksi impuls syaraf dalam bentuk penyebaran potensial aksi tidak dapat terjadi. Hal ini diartikan bahwa ikatan obat anestesi lokal pada sisi yang spesifik yang terletek pada bagian sebelah dalam saluran Na+ sebaik penghambatan saluran Na+ dekat pembukaan eksternalnya mempertahankan saluran ini dalam keadaan tidak diaktivasi‐tertutup.18 Gambar 11. Mekanisme Kerja Obat Analgetik
Bila konsentrasi yang meningkat dari suatu anestesi lokal diterapkan pada suatu serabut syaraf, maka nilai ambang eksitasi akan meningkat, konduksi impuls lambat, kecepatan potensial aksi menurun, amplitude potensial berkurang, dan akhirnya kemampuan untuk membangkitkan potensial aksi akan hilang. Efek progresif ini diakibatkan oleh adanya ikatan antara anestesi lokal dengan saluran ion Natrium yang semakin meningkat. Pada setiap saluran ion, ikatan menghasilkan penghambatan arus ion Natrium. Apabila arus ion Natrium dihambat sepanjang serabut syaraf maka impuls yang melewati daerah yang dihambat tidak terjadi. Pada dosis minimum yang diperlukan untuk menghambat impuls, potensial aksi tidak dipengaruhi secara berarti.35
Bila lidokain digunakan secara intravena, konsentrasi neurotransmitter acethylcholin meningkat pada cairan cerebrospinal, dimana akan menyebabkan penghambatan descending pain pathway yang menghasilkan analgesia kemungkinan pengikatan reseptor muskarinik, inhibisi reseptor glysin, dan pelepasan opioid endogen yang pada akhirnya menyebabkan analgesia. Di samping mekanisme ini, ketika lidokain sampai pada spinal cord langsung atau secara tidak langsung menurunkan post sinap depolarisasi diperantarai oleh N‐methyl‐D‐ aspartate. Lidokain intravena menurunkan respon inflamasi dari iskemik jaringan dan kerusakan jaringan.36
Preklinikal dan clinical study menunjukkan Natrium Chanel Blocker termasuk lidokain, diberikan sistemik atau intratekal, efektif menghambat pain. Efek analgesik ini dapat dicapai dengan dosis minimal lidokain, dimana tidak meningkatkan ambang batas nyeri nociceptif atau konduksi axon. Hal ini dilaporkan oleh Wallace et al. yang menyatakan bukan efek utama oleh sistemik lidokain infuse pada panas, dingin atau ambang batas mekanikal. Penemuan ini sesuai dengan Bach et al, yang menunjukkan lidokain intravena menurunkan neuropathic pain tanpa efek terhadap
system sensorik. Penggunaan bolus lidokain 2 mg/kg BB sama dengan yang dinyatakan Wallace et al.yang menunjukkan penurunan pain score dan bersamaan dengan pengurangan ukuran lapangan receptive dimana nyeri ditunjukkan. Mula kerja terhadap penghambatan aktivitas neuron pada dorsal horn spinal setelah intra vena lidokain terjadi dalam 5‐7 menit. Aksi anti hiperalgesia pada sistemik lidokain terutama pada spinal cord. Efek analgesik lidokain intra vena diperkuat tidak hanya menghambat Channel Natrium, tetapi juga memblok N‐methyl‐D‐aspartate dan reseptor neurokinin. Pada pemberian tunggal lidokain intra vena menghasilikan konsentrasi lidokain yang kuat dan cukup lama dalam CSF untuk beraksi pada dorsal horn. Oleh karena itu disarankan penggunaan lidokain intra vena untuk menekan impuls nociceptive.39
2.5.3. Efek terhadap jantung
Pada kardiovaskular lidokain menekan dan memperpendek periode refrakter dan lama potensial aksi dari sistem His‐Purkinje dan otot ventrikel secara bermakna, tetapi kurang berefek pada atrium. Lidokain menekan aktivitas listrik jaringan aritmogenik yang terdepolarisasi , sehingga lidokain sangat efektif untuk menekan aritmia yang berhubungan dengan depolarisasi, tetapi kurang efektif terhadap aritmia yang terjadi pada jaringan polarisasi normal ( fibrilasi atrium ). Efek toksisitas jantung akibat tingginya konsentrasi plasma dapat terjadi karena lidokain menghambat saluran Natrium jantung. Pada konsentrasi rendah obat anestesi lokal, efek pada saluran Natrium ini mungkin memperbesar sifat antidisritmia jantung. Tetapi jika konsentrasi plasma berlebihan, saluran Natrium jantung cukup dihambat sehingga konduksi dan automatisasi didepresi dan merugikan. Melambatnya impuls cardiak melalui jantung yang ditunjukkan dengan pemanjangan interval P‐R dan complek QRS pada elektrokardiografi. Toksisitas pada jantung dihubungkan terhadap efek langsung pada otot jantung yaitu kontraktilitas,
automatisasi, ritme dan konduktivitas jantung. Dosis intra vena 2‐4 mg/kg BB terhadap kontraktilitas jantung pada manusia minimal.18,38
2.5.4. Toksisitas Lidokain
Gelala awal dari komplikasi SSP adalah rasa tebal lidah, agitasi, disorientasi, euphoria, pandangan kabur dan mengantuk. Toksisitas lidokain terhadap CNS terjadi secara bifasik. Manifestasi awal adalah eksitasi SSP dengan masalah berupa kejang. Manifestasi yang berikutnya adalah depresi SSP dengan berhentinya kejang dan diikuti dengan hilangnya kesadaran, depresi nafas, hingga berhentinya nafas. Efek bifasik ini terjadi karena obat anestesi lokal memblok inhibitory pathway ( menghasilkan stimulasi ) dan kemudian dengan cepat memblok inhibitory dan excitatory pathway ( menghasilkan hambatan luas SSP). Konsentrasi tinggi dalam serum dari suatu anestesi lokal menyebabkan efek pada kardiovaskular. Lidokain memblok Channel Natrium melalui mekanisme fast‐in slow‐out. Pada jantung mekanisme ini mendepresi depolarisasi selama fase 0 potensial aksi jantung dan mungkin menyebabkan aritmia. Tambahannya konduksi yang melalui Sinoatrial Node dan Atrioventricular Node di tekan. Bila tidak diobati, toksisitas lidokain dapat menyebabkan kejang, depresi dan henti napas, hipotensi, henti jantung dan kematian.
Penyebab tersering dari keracunan lidokain adalah kesalahan dosis. Dosis maksimum yang direkomendasikan adalah 3‐5 mg/kgBB tanpa adrenalin dan sampai 7 mg/kgBB bila dengan adrenalin. Rasa tebal lidah, pandangan kabur dan mengantuk adalah gejala awal dengan konsentrasi plasma > 5 mcg/ml, hilangnya kesadaran pada konsentrasi > 10 mcg/ml, diikuti dengan kejang pada 12‐18 mcg/ml, dan akhirnya depresi napas dan jantung pada konsentrasi 20‐24 mcg/ml. CD100 ( convulsan dose ) pada manusia adalah 5‐7 mg/kgBB dengan bolus cepat intra vena.
CD50 adalah dengan 2‐4 mg/kgBB bolus cepat intra vena. Toksisitas lidokain tidak akan terjadi dengan konsentrasi plasma kurang dari 5 mcg/ml.
Saat ini dilaporkan dosis bervariasi antara 1‐1,5 mg/kgBB bolus intravena. Secara umum dosis ini menghasilkan konsentrasi plasma 1,3 – 3,7 mcg/ml. Pada dosis ini tidak ada peningkatan toksisitas lidokain.40,41
Tujuan utama dari pengobatan toksisitas lidokain adalah pertahankan jalan napas dan penanganan terhadap kejang. Penanganan toksisitas lidokain adalah hentikan segera pemberian obat dan persiapan untuk penanganan reaksi yang terjadi. Pastikan oksigenasi yang adekuat melalui facemask atau intubasi. Anticonvulsan seperti benzodiazepin dan barbiturat adalah obat pilihan untuk mengatasi kejang yang terjadi, phenytoin tidak efektif dan sebaiknya dicegah. Pada reaksi yang berat system kardiovaskular dimonitor dan terapi supportif berupa cairan intra vena dan vasopressor diperlukan. Asidosis metabolik dapat terjadi sehingga penggunaan natrium bikarbonat dapat dipertimbangkan.40
2.6. KERANGKA TEORI GENERAL ANESTESI INTUBASI ENDOTRAKEAL NYERI TENGGOROKAN DEXAMETHASON LIDOKAIN TEKANAN CUFF TRAUMA IRITASI TRAKEA INFLAMASI Iskemik Stabilisasi membran Analgetik Pelepasan Mediator Sitokin ,COX‐2,TNFα, PTG Aktifitas Neutropyl dan limfosit meningkat Eksitasi sensorik neuron Hambatan chanel Natrium Hambatan Descending Pathway medulla spinalis
2.7. KERANGKA KONSEP GENERAL ANESTESI INTUBASI ENDOTRAKEAL NYERI TENGGOROKAN LIDOKAIN DEXAMETHASON