1. Pengertian
Kanker paru adalah tumor ganas paru primer yang berasal dari saluran napas atau epitel bronkus. Terjadinya kanker ditandai dengan pertumbuhan sel yang tidak normal, tidak terbatas, dan merusak sel-sel jaringan yang normal. Proses keganasan pada epitel bronkus didahului oleh masa pra kanker. Perubahan pertama yang terjadi pada masa prakanker disebut metaplasia skuamosa yang ditandai dengan perubahan bentuk epitel dan menghilangnya silia (Robbin & Kumar, 2007)
Kanker paru-paru adalah pertumbuhan sel kanker yang tidak terkendali dalm jaringan paru-paru dapat disebabkan oleh sejumlah karsinogen, lingkungan, terutama asap rokok ( Suryo, 2010).
Kanker paru merupakan penyebab kematian tertinggi di dunia, dengan prognosis yang sering kali buruk (Somantri, 2012).
2. Stadium dan klasifikasi histologic
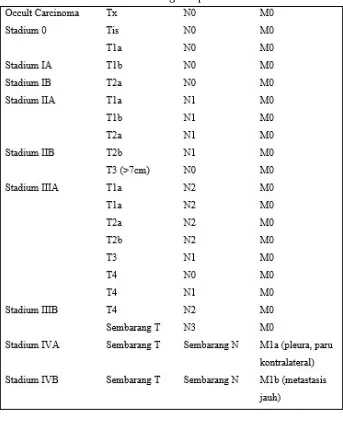
Penentuan stadium Karsinoma paru (ICD-10 C33-34), penentuan stadium penyakit berdasarkan sistem TNM dari American Joint Committee on Cancer (AJCC) versi 7 tahun 2010, sebagai berikut: Tumor Primer (T)
Tx: tumor primer tidak dapat ditentukan dengan hasil radiologi dan bronkoskopi tetapi sitologi sputum atau bilasan bronkus positif (ditemukan sel ganas)
T0: tidak tampak lesi atau tumor primer Tis Carcinoma in situ
T1: ukuran terbesar tumor primer ≤ 3 cm tanpa lesi invasi intra bronkus yang sampai ke proksimal bronkus lobaris
T1a: Ukuran tumor primer ≤ 2 cm
T2a: Ukuran tumor primer > 3cm tetapi ≤ 5 cm T2b: Ukuran tumor primer > 5cm tetapi ≤ 7 cm
T3: Ukuran tumor primer > 7 cm atau tumor menginvasi dinding dada termasuk sulkus superior, diafragma, nervus phrenikus, menempel pleura mediastinum, pericardium. Lesi intrabronkus ≤ 2 cm distal karina tanpa keterlibatan karina. Berhubungan dengan atelektasis atau pneumonitis obstruktif di paru. Lebih dari satu nodul dalam satu lobus yang sama dengan tumor primer.
T4: Ukuran tumor primer sembarang tetapi telah melibatkan atau invasi ke mediastinum, trakea, jantung, pembuluh darah besar, karina, nervus laring, esophagus, vertebral body. Lebih dari satu nodul berbeda lobus pada sisi yang sama dengan tumor (ipsilateral). Kelenjar Getah Bening (KGB) regional (N)
Nx: Metastasis ke KGB mediastinum sulit dinilai dari gambaran radiologi
N0: Tidak ditemukan metastasis ke KGB N1 Metastasis ke KGB peribronkus (#10), hilus (#10), intrapulmonary (#10) ipsilateral N2: Metastasis ke KGB mediastinum (#2) ipsilateral dan atau subkarina
(#7) N3 Metastasis ke KGB peribronkial, hilus, intrapulmoner, mediastinum kontralateral dan atau KGB supraklavikula
Metastasis (M)
Mx: Metastasis sulit dinilai dari gambaran radiologi M0: Tidak ditemukan metastasis
M1: Terdapat metastasis jauh
M1b: Metastasis jauh ke organ lain (otak, tulang, hepar, atau KGB leher, aksila, suprarenal, dll)
Tabel 2.1 Pengelompokkan Stadium
3. Etiologi
a. Merokok
Menurut Van Houtte, merokok merupakan faktor yang berperan paling penting, yaitu 85% dari seluruh kasus (Wilson, 2005). Rokok mengandung lebih dari 4000 bahan kimia, diantaranya telah diidentifikasi dapat menyebabkan kanker. Kejadian kanker paru pada perokok dipengaruhi oleh usia mulai merokok, jumlah batang rokok yang diisap setiap hari, lamanya kebiasaan merokok, dan lamanya berhenti merokok (Stoppler, 2010).
b. Perokok pasif
Semakin banyak orang yang tertarik dengan hubungan antara perokok pasif, atau mengisap asap rokok yang ditemukan oleh orang lain di dalam ruang tertutup, dengan risiko terjadinya kanker paru. Beberapa penelitian telah menunjukkan bahwa pada orang-orang yang tidak merokok, tetapi mengisap asap dari orang lain, risiko mendapat kanker paru meningkat dua kali (Wilson, 2005).
c. Polusi udara
d. Paparan zat karsinogen
Beberapa zat karsinogen seperti asbestos, uranium, radon, arsen, kromium, nikel, polisiklik hidrokarbon, dan vinil klorida dapat menyebabkan kanker paru (Amin, 2006). Risiko kanker paru di antara pekerja yang menangani asbes kira-kira sepuluh kali lebih besar daripada masyarakat umum. Risiko kanker paru baik akibat kontak dengan asbes maupun uranium meningkat kalau orang tersebut juga merokok.
e. Diet
Beberapa penelitian melaporkan bahwa rendahnya konsumsi terhadap betakarotene, selenium, dan vitamin A menyebabkan tingginya risiko terkena kanker paru (Amin, 2006).
f. Genetik
Terdapat bukti bahwa anggota keluarga pasien kanker paru berisiko lebih besar terkena penyakit ini. Penelitian sitogenik dan genetik molekuler memperlihatkan bahwa mutasi pada protoonkogen dan gen-gen penekan tumor memiliki arti penting dalam timbul dan berkembangnya kanker paru. Tujuan khususnya adalah pengaktifan onkogen (termasuk juga gen-gen K-ras dan myc), dan menonaktifkan gen-gen penekan tumor (termasuk gen rb, p53, dan CDKN2) (Wilson, 2005).
g. Penyakit paru
Penyakit paru seperti tuberkulosis dan penyakit paru obstruktif kronik juga dapat menjadi risiko kanker paru. Seseorang dengan penyakit paru obstruktif kronik berisiko empat sampai enam kali lebih besar terkena kanker paru ketika efek dari merokok dihilangkan (Stoppler, 2010).
2) Usia lebih dari 40 tahun
3) Pengguna tembakau (perokok putih, kretek atau cerutu)
4) Hidup atau kontal erat dengan lingkungan asap tembakau (perokok pasif)
5) Lingkungan industri tertentu 6) Zat kimia, seperti arsenic 7) Beberapa zat kimia organic
8) Radiasi dari pekerjaan, obat-obatan, lingkungan 9) Polusi udara
10) Kekurangan vitamin A dan C 4. Tanda dan gejala
Keluhan utama:
a. Batuk-batuk dengan/tanpa dahak (dahak putih, dapat juga purulen) lebih dari 3 minggu
b. Batuk darah c. Sesak napas d. Suara serak
e. Nyeri dada yang persisten f. Sulit/sakit menelan g. Benjolan di pangkal leher
Tidak jarang yang pertama terlihat adalah gejala atau keluhan akibat metastasis di luar paru, seperti kelainan yang timbul karena kompresi hebat di otak, pembesaran hepar atau patah tulang. Ada pula gejala dan keluhan tidak khas seperti:
a. Berat badan berkurang b. Nafsu makan hilang c. Demam hilang timbul
Pathway Ca Paru
5. Pemeriksaan Diagnostik
Pemeriksaan laboratorium Darah rutin: Hb, Leukosit, Trombosit, fungsi hati, fungsi ginjal.
a. Foto toraks AP/lateral merupakan pemeriksaan awal untuk menilai pasien dengan kecurigaan terkena kanker paru. Berdasarkan hasil pemeriksaan ini, lokasi lesi dan tindakan selanjutnya termasuk prosedur diagnosis penunjang dan penanganan dapat ditentukan. Jika pada foto toraks ditemukan lesi yang dicurigai sebagai keganasan, maka pemeriksaan CT scan toraks wajib dilakukan untuk mengevaluasi lesi tersebut.
b. CT scan toraks dengan kontras merupakan pemeriksaan yang penting untuk mendiagnosa dan menentukan stadium penyakit, dan menentukan segmen paru yang terlibat secara tepat. CT scan toraks dapat diperluas hingga kelenjar adrenal untuk menilai kemungkinan metastasis hingga regio tersebut.
c. CT scan kepala / MRI kepala dengan kontras diindikasikan bila penderita mengeluh nyeri kepala hebat untuk menilai kemungkinan adanya metastasis ke otak.
d. USG abdomen dilakukan kecuali pada stadium IV
e. Bone Scan dilakukan untuk mendeteksi metastasis ke tulang-tulang. Bone survey dilakukan jika fasilitas bone scan tidak ada.
f. PET-Scan dapat dilakukan untuk evaluasi hasil pengobatan.
Pemeriksaan khusus
adalah hipertensi pulmoner berat, instabilitas kardiovaskular, hipoksemia refrakter akibat pemberian oksigen tambahan, perdarahan yang tidak dapat berhenti, dan hiperkapnia akut. Komplikasi yang dapat terjadi adalah pneumotoraks dan perdarahan.
b. Endobrachial Ultrasound (EBUS) dapat dilakukan untuk membantu menilai kelenjar getah bening mediastinal, hilus, intrapulmoner juga untuk penilaian lesi perifer dan saluran pernapasan, serta mendapatkan jaringan sitologi dan histopatologi pada kelenjar getah bening yang terlihat pada CT-scan toraks maupun PET CTscan.
c. Biopsi Biopsi transtorakal (transthoracal biopsy-TTB), merupakan tindakan biopsi paru transtorakal, tanpa tuntunan radiologis (blinded TTB) maupun dengan tuntunan USG (USG-guided TTB) atau CT-scan toraks (CT-guided TTB), untuk mendapatkan sitologi atau histopatologi kanker paru.
d. Tindakan biopsi lain, seperti aspirasi jarum halus kelenjar untuk pembesaran kelenjar getah bening, maupun biopsi pleura dapat dilakukan bila diperlukan.
Pemeriksaan lainnya
a. Pleuroscopy dilakukan untuk melihat masalah intrapleura dan menghasilkan spesimen intrapleura untuk mendeteksi adanya sel ganas pada cairan pleura yang dapat merubah stadium dan tatalaksana pasien kanker paru. Jika hasil sitologi tidak menunjukkan adanya sel ganas, maka penilaian ulang atau CT scan toraks dianjurkan.
b. Mediastinoskopi dengan VATS kadang dilakukan untuk mendapatkan spesimen, terutama penilaian kelenjar getah bening mediastinal.
c. Torakotomi eksplorasi dilakukan sebagai modalitas terakhir, jika dengan semua modalitas lainnya tidak ditemukan sel ganas.
6. Penatalaksanaan / Terapi
(performance status) dan keuangan. Secara umum pilihan terapi untuk KPKBSK adalah combined modality therapy (multi-modality therapy), berupa bedah, radioterapi dan kemoterapi dan terapi lain.
a. Pengobatan Bedah
Hanya diindikasikan untuk KPKBSK stage I atau II atau untuk pengobatan paliatif yaitu pada kondisi mengancam nyawa misal batuk darah masif, distres pernapasan karena sindrom vena kava superior, nyeri hebat pada Pancoast tumor, nyeri hebat pada sindrom pleksus brakialis. Jika pada saat bedah didapat pembesaran KGB maka semua harus tumor meta dikepala adalah menggunakan cyber knife yang sudah dapat dilakukan beberapa senter di Indonesia.
Bedah adalah terapi lokal dan dapat terjadi stage pre-bedah (cTNM) berbeda dengan diagnosis pasca-bedah. Jika terjadi perbedaan maka stage yang digunakan adalah stage pasca-bedah (pTNM) dan pilihan terapi tergantung pada hasil akhir.
Di RS Persahabatan untuk KPKBSK stage IIIA jika memungkinkan diberikan neoadjuvan therapy yaitu memberikan kemoterapi 2-3 siklus dilakukan pemeriksaan ulang untuk re-staging jika terjadi down staging atau tetap maka bedah dilakukan.
b. Radioterapi
(terapi lokal) atau gabungan dengan kemoterapi. Radioterapi dapat diberikan jika sistem homeostatik (darah) baik yaitu
1) HB > 10 gr% 2) Leukosit > 4.000/dl 3) Trombosit > 100.000/dl
Dosis untuk kanker primer adalah 5.000 – 6.000 cGy dengan menggunakan COBALT atau LINAC dengan cara pemberian 200 cGy/x/hari, 5 hari dalam seminggu. Pemberian radiosensitiser dapat lebih meningkatkan respons irradiasi itu, misalnya dengan memberikan obat anti-kanker karboplatin, golongan taxan, gemsitabine, capecitabine dengan dosis sangat kecil sehingga tidak mempunyai efek sistemik. Radioterapi dapat diberikan sendiri (radiotherapy only) atau kombinasi dengan kemoterapi (konkuren, sekuensial atau alternating) meskipun sebagai konsekuensinya toksisiti menjadi lebih banyak dan sangat mengganggu.
Evaluasi toksisiti harus dilakukan setiap setelah pemberian 5x, jika ditemukan gangguan sistem hemostatik salah satu atau lebih :
1) HB <10 gr% 2) Leukosit < 3.000/dl 3) Trombosit < 100.000/dl
Evaluasi renspons irradiasi dilakukan setiap setelah pemberian 10x (1.000 cGy) dengan foto toraks.
1) Respons komplit : tumor menghilang 100%, iradiasi dapat dilanjutkan sampai selesai
2) Respons sebagian/parsial : tumor mengecil < 90% tapi > 50%, irradiasi dapat dilanjutkan dan nilai kembali setelah 10x pemberian berikutnya.
3) Tumor menetap/stabil : tumor mengecil < 50% atau membesar <25%, irradiasi dapat diteruskan dengan evalauasi lebih ketat. Jika respons subyektif memburuk atau bertambah irradiasi harus di hentikan.
4) Progresif : tumor bertambah besar > 25% atau tumbuh tumor baru maka irradiasi harus dihentikan.
c. Toksisiti kemoterapi
Evaluasi toksisiti non-hematologik segera setelah pemberian kemoterapi dimulai, toksisiti itu dinilai tingat keparahannya berdasarkan skala toksisiti WHO sedangkan toksisiti hematologik sebaiknya dilakukan setiap 1 minggu. Berat ringannya toksisiti akan mempengaruhi jadwal pemberian kemoterapi berikutnya. Toksisiti non-hematologik yang paling sering timbul
1) Mual dan muntah 2) Diare
3) Neuropati 4) Alopesia
dengan neutrofil < 1.000/dl. Jadwal kemoterapi akan tertunda jika ditemukan gangguan sistem hematopoitik
1) HB < 10 gr% 2) Leukosit < 3.000/dl 3) Trombosit < 100.000/dl
Jika setelah dilakukan koreksi nilai batas dapat dicapai maka kemoterapi dapat segera diberikan. Jadwal kemoterapi sebaiknya jangan tertunda > 2 minggu.
d. Rejimen kemoterapi
Kemoterapi untuk kanker paru minimal berupa rejimen yang terdiri dari lebih dari 1 obat anti-kanker dan diberikan dengan siklus 21 atau 28 hari setiap siklusnya.
Kemoterapi untuk KPKSK diberikan sampai 6 siklus dengan ”cisplatin based” rejimen yang diberikan :
1) Sisplatin + etoposid
2) Sisplatin + irinotekan (CPT-11)
3) Pada keadaan tertentu sisplatin dapat digantikan dengan karboplatin dan irinotekan digantikan dengan dosetaksel.
Kemoterapi untuk KPKBSK dapat 6 siklus (pada kasus tertentu diberikan sampai lebih dari 6 siklus) dengan ”platinum based” rejimen yang diberikan sebagai terapi lini pertama (first line) adalah :
4) Karboplatin/sisplatin + dosetaksel
7. MASALAH KEPERAWATAN
Masalah keperawatan Masalah Kolaborasi
1. Ketidakefektifan pola nafas berhubungan dengan penurunan ekspansi paru
a. Kolaborasi pemberian oksigen
Daftar Pustaka
Goldstraw P, et al. 2009. 7th edition of TNM for lung and pleural tumor. In: Staging manual in thoracic oncology. International Association for the Study of Lung Cancer: ed. Editorial Rx Press. Orange Park.
Jusuf A, dkk. 2015. Kanker paru jenis karsinoma bukan sel kecil. Pedoman diagnosis dan penatalaksanaan kanker paru jenis karsinoma bukan sel kecil di Indonesia. PDPI &POI: Jakarta.
Perhimpunan Dokter Spesialis Patologi Anatomi Indonesia. 2008. Pedoman penanganan bahan pemeriksaan untuk histopatologi. IAPI: Jakarta.
Suryo, Joko. 2010. Herbal Penyembuhan Gangguan Sistem Pernapasan. Yogyakarta: B First
Suyono, Slamet. 2001. Buku Ajar Ilmu Penyakit Dalam. Jilid II. Edisi 3. Balai Penerbit FKUI: Jakarta