BAB I PENDAHULUAN
Sifilis merupakan penyakit yang dapat ditularkan melalui hubungan seksual, sehingga tidak mengherankan jika seseorang menderita keduanya sekaligus. Di beberapa negara berkembang hingga tahun 1998, sifilis masih dianggap sebagai penyebab penting kematian, dan dalam kaitannya dengan penyebaran infeksi HIV terbukti meningkatkan transmisi seksual HIV. Pengaruh infeksi HIV terhadap sifilis dapat mengubah manifestasi klinis, progresivitas penyakit lebih cepat, penegakan diagnosis lebih sulit, peningkatan risiko komplikasi neurologis, dan risiko kegagalan terapi dengan rejimen standar lebih besar.1
World Health Organization (WHO) memperkirakan sekitar 12 juta kasus
sifilis baru terjadi di seluruh dunia setiap tahunnya, terutama di Asia Utara dan Tenggara, Afrika sub-Sahara, Amerika Latin, dan Karibia. Pada kelompok pria homoseksual di Amerika Serikat, Irlandia dan Inggris, angka kejadian sifilis diduga kembali meningkat, sejalan dengan meningkatnya jumlah individu terinfeksi HIV dalam beberapa tahun terakhir. Dari data laporan morbiditas poliklinik Divisi Infeksi Menular Seksual Rumah Sakit Umum Pusat Nasional dr. Cipto Mangunkusumo (RSCM) bulan Januari-Desember 2005, proporsi kepositifan kasus baru sifilis stadium I (S I) sebesar 0.14%, sifilis stadium II (S II) 0.7%, dan sifilis laten (S laten) 0.56%.1
Pada tahun 2004 di seluruh dunia diperkirakan sekitar 40 juta orang terinfeksi HIV, sebagian besar di Afrika sub-Sahara. Pertumbuhan epidemik tercepat di Eropa Timur dan Asia Tengah. Di Indonesia pada tahun 2004, diperkirakan 130 ribu orang
penduduk terinfeksi HIV, sebagian besar terjadi pada kelompok dengan kebiasaan berisiko tinggi seperti wanita dan pria pekerja seksual dengan kliennya, pria homoseksual, dan pengguna obat suntik.2
Rasio koinfeksi sifilis dan HIV bergantung dari prevalensi kedua infeksi tersebut dalam komunitas atau kelompok yang diteliti. Pada satu penelitian di Amerika Serikat tahun 1996, lebih dari 1000 kasus HIV akuisita pada kelompok heteroseksual, sebelumnya didahului oleh infeksi sifilis. Penelitian di Spanyol tahun 1998 melaporkan kepositifan serologik sifilis sebesar 13% dari 1161 kasus pasien HIV, meningkat 4% dalam 38 bulan masa observasi. Penelitian terhadap 30 kasus sifilis di Amerika Serikat untuk melihat rasio koinfeksi HIV, melaporkan kepositifan serologik antibodi HIV sebesar 15,7% (27,5% pada pria dan 12,4% pada wanita). Kassu A dkk. melakukan penelitian di Etiopia terhadap 706 orang subyek, didapatkan kepositifan serologik antibodi HIV sebesar 5% dan kepositivan serologik sifilis hanya sebesar 6% pada kelompok HIV-positif. Kepositifan serologik sifilis pada pasien terinfeksi HIV di poliklinik Pokdisus AIDS RSCM/FKUI sebesar 3,26%.1
BAB II
TINJAUAN PUSTAKA 2.1 SEJARAH
Pandemi kontroversial sifilis mulai di Dunia lama di Naples, Italia, 1 tahun setelah Columbus kembali dari dunia baru. Nama penyakit tersebut diambil dari sebuah puisi, yang disebut Sifilis, Sive Morbus Gallicus (Sifilis, atau Penyakit Perancis), ditulis pada tahun 1530 oleh Giralomo Fracastoro, seorang dokter dan penyair dari Verona. Bagian dari puisi itu menceritakan kisah seorang gembala, bernama Syphilus, yang, sebagai hukuman untuk kemarahan Apollo, yang menderita penyakit yang dikenal sebagai sifilis. Penyebab sifilis, bakteri T. pallidum, ditemukan oleh Schaudinn dan Hoffman pada tahun 1905.2
Di tempat lain, hubungan antara Dermatologi and Syphilis (dan penyakit menular seksual lainnya) semakin kuat. Pengobatan untuk sifilis di era pre penicillin termasuk luka terbakar karena besi panas, menggosok mercury dengan salep pada lesi dan bagian lain dari tubuh, pemberian merkuri secara lisan, dan mengobati dengan arsenicals, termasuk Salvarsan (juga disebut "606" atau arsphenamine), yang ditemukan oleh Ehrlich dan Hata di 1909, perawatan Panas juga digunakan. Pengakuan bahwa T. pallidum adalah sensitive terhadap panas memimpin Wina psikiater Julius Wagner von Jauregg untuk mengembangkan sifilis malariotherapy di 1917, prestasi yang ia menerima Hadiah Nobel di Kedokteran di 1927 karena terapinya terlibat Itu inokulasi pasien sifilis dengan malaria, yang memungkinkan mereka untuk mengalami, secara optimal, antara 10 dan 12 episode demam, dan kemudian memperlakukan mereka dengan quinine. Pengobatan dilaporkan
menyebabkan menyelesaikan atau remisi parsial paresis umum di sebagian besar pasien, meskipun tewas diperkirakan 10% dari mereka yang menerima terapi. Panas melalui inokulasi malaria dan melalui cara lain dipraktekkan di Amerika Serikat sampai awal 1950-an, ketika penggunaan penisilin menjadi menyebar luas.2
Dua penelitian telah memberikan informasi yang paling penting dalam riwayat alami sifilis . Yang pertama adalah studi retrospektif sekitar 2.000 orang dengan sifilis di Oslo , di mana perawatan merkuri standar di tempat lain tidak berguna. penelitian kedua yang terkenal adalah studi Tuskegee sifilis , di mana 399 laki-laki berkulit hitam dengan sifilis yang berasal dari Alabama secara prospektif diikuti dari tahun 1932-1972, Orang-orang itu membantah pengobatan untuk sifilis , bahkan setelah penemuan efektivitas penisilin untuk penyakit ini.2
Beberapa penyimpangan etika serius lainnya dalam penelitian ini . Setelah memimpin studi perubahan besar dalam ketentuan etika untuk melakukan penelitian klinis di yang States.20 Inggris Selain menjadi lebih ganas daripada saat ini, sifilis juga jauh lebih umum. dari sejarah bunga, orang dikatakan telah menderita sifilis termasuk Ivan the Terrible, Henry VIII, Henri de Toulouse- Lautrec, dan Al Capone, 4 dan di antara banyak others.2
Osler, menyadari prevalensi tinggi dan ragam manifestasi sifilis, telah dikutip mengatakan "Dia yang tahu sifilis tahu obat." Dengan Awal 1930-an, diperkirakan bahwa sekitar 10% Amerika memiliki sifilis, dengan 500.000 infeksi baru dan 60.000 kasus sifilis kongenital per tahun. Dalam 1937, Sugeon Jenderal Thomas Parran, sangat tertarik di sifilis, menerbitkan sebuah buku, Shadow berjudul di Tanah, yang berfokus pada kesehatan masyarakat yang cukup besar bahaya
kemudian lazim disease. Parran diprioritaskan pencegahan sifilis dan kontrol, menekankan skrining, pengobatan, keterlibatan masyarakat, dan education. Namun demikian, sifilis tetap lazim sampai penisilin, ditemukan oleh Fleming pada tahun 1928 dan pertama kali digunakan untuk mengobati sifilis pada tahun 1943, menjadi luastersedia di era pasca perang. Sifilis kejadian itu menurun tajam di tahun 1950-an, diikuti dengan sederhana pulih melalui pertengahan 1980-an. Pada akhir 1980-an dan awal 1990-an sifilis muncul kembali di Amerika Serikat di Selatan dan di kota-kota besar, tidak proporsional mempengaruhi kulit hitam Amerika. 2
Insiden kemudian jatuh ke nadir pascaperang pada tahun 2000 , ketika 5.979 kasus ( 2,1 kasus per 100.000 penduduk ) sifilis primer dan sekunder dilaporkan secara nasional . Seperti sifilis kejadian berkurang , CDC merilis Rencana Nasional untuk Menghilangkan Sifilis di Amerika Serikat. 2
2.2 EPIDEMIOLOGI
Insiden sifilis di Amerika Serikat mulai meningkat pada akhir tahun 2000, dan peningkatan terus secara nasional di tahun 2009. Saat epidemi sifilis di Amerika Serikat dan bagian lain di mulai dan terus- menerus terutama di kalangan orang-orang yang berhubungan seks dengan pria ( MSM ) . Insiden sifilis dan penyakit sexsually menular lainnya ( PMS ) di antara MSM telah menurun selama epidemi AIDS , dan meningkatkan insiden berikutnya antara MSM telah dikaitkan dengan sejumlah faktor , termasuk penurunan dalam praktik seks yang aman akibat HIV sukses perawatan , penggunaan Internet untuk bertemu dengan mitra seks , serosorting (yaitu , mencoba untuk memilih pasangan seks yang berbagi status HIV yang sama ) , dan peningkatan
penggunaan narkoba , termasuk methamphetamine dan disfungsi ereksi medicines. Dari semua utama dan kasus sifilis sekunder dilaporkan ke CDC selama 2009, 2 % terjadi di MSM , di antaranya diperkirakan 30 % -74 % koinfeksi dengan HIV. Laki-laki tofemale rate ratio untuk sifilis primer dan sekunder kasus , yang mengukur sejauh mana transmisi terjadi di kalangan LSL , adalah 5,6 pada tahun 2009 , sebuah peningkatan dibandingkan dengan 1,2 pada tahun 1996 dan 5,1 di 2.008, Tingkat rasio laki-laki dan perempuan bervariasi secara geografis. 2
Namun , yang umumnya lebih rendah di Selatan dan lebih tinggi di kota-kota besar di seluruh Indonesia . wabah antara pria dan wanita heteroseksual terus terjadi secara sporadis dan sifilis di kalangan heteroseksual memiliki muncul kembali sebagai problem. Kesehatan masyarakat Dibandingkan dengan orang yang tidak pernah memiliki sifilis , Penyandang riwayat sifilis berada pada peningkatan risiko ulangi sifilis. Pada tahun 2009, 44.828 kasus sifilis keseluruhan dilaporkan untuk CDC, penurunan 3% dari 2.008, Mereka termasuk 13.997 kasus primer dan sekunder (4,6 per 100.000 penduduk) serta 13.066 kasus laten awal dan 17.338 -an dan akhir kasus laten. Sepuluh dari 13 negara bagian dengan tingkat sifilis primer dan sekunder lebih besar dari rata-rata nasional (4,6 / 100.000 penduduk) berada di Selatan, yang menyumbang 53% dari primer dan kasus sekunder nasional pada tahun 2009. Tiga lainnya negara yang New York, California, dan Illinois. 2
Tingkat di District of Columbia, yang melaporkan 163 kasus pada tahun 2009, adalah 27,5, lebih tinggi dari setiap negara. Dari mereka kabupaten dan kota independen yang menyumbang untuk 50% dari yang dilaporkan sifilis primer dan sekunder kasus pada tahun 2009, Los Angeles memiliki jumlah tertinggi kasus dan
Jefferson County, Texas, memiliki angka tertinggi Tingkat (65,0 / 100.000 penduduk). Tarif primer dan sifilis sekunder nasional yang tertinggi di orang 20-29 tahun. Kulit hitam tidak proporsional dipengaruhi oleh sifilis primer dan sekunder, dengan tarif lebih dari sembilan kali lebih tinggi daripada tingkat di kalangan non Hispanik putih pada tahun 2009 secara keseluruhan, termasuk 8 dan 20 kali lebih tinggi di antara laki-laki hitam dan perempuan, masing-masing dibandingkan dengan laki-laki putih dan females. Pada tahun 2009, ada 427 kasus yang dilaporkan sifilis kongenital di States. Inggris Insiden kongenital sifilis meningkat 22% 2005-2009, bersamaan dengan peningkatan tingkat primer dan sekunder sifilis di kalangan perempuan. Tarif telah meningkat terutama di Selatan dan di antara bayi yang lahir ibunya hitam. 2
Berdasarkan data tersebut epidemiologi dan faktor lainnya, CDC merekomendasikan skrining (yaitu, pengujian asimtomatik orang) untuk sifilis di Amerika Serikat untuk yang groups berikut: MSM yang telah aktif secara seksual dalam masa lalu tahun setidaknya setiap tahun, dan lebih sering skrining (Setiap 3-6 bulan) untuk MSM dengan beberapa atau anonim mitra atau yang berhubungan seks dalam hubungannya dengan penggunaan narkoba (khususnya methamphetamine menggunakan) atau yang pasangannya berhubungan seks dalam hubungannya dengan kegiatan tersebut; Wanita hamil, pada kunjungan prenatal pertama, dan di awal trimester ketiga bagi wanita yang berada di berisiko tinggi untuk sifilis, tinggal di daerah sifilis tinggi morbiditas, atau sebelumnya belum teruji; Orang di lembaga pemasyarakatan, jika skrining sifilis dibenarkan atas dasar epidemiologi di lokalitas dan di lembaga pemasyarakatan. Internasional, morbiditas dari sifilis tetap besar.
Setiap tahun diperkirakan 12 juta baru kasus sifilis terjadi, dan 1 juta kehamilan yang rumit oleh sifilis. 2
2.3 BIOLOGI DAN PATOFISIOLOGI
Treponema pallidum subspesies pallidum adalah motil , berbentuk spiral bakteri yang manusia adalah hanya host. T. pallidum berkisar dalam ukuran dari 5 sampai 16 um panjang dan 0,2 hingga 0,3 um di diameter. Bakteri ini dikelilingi oleh sitoplasma sebuah membran , yang itu sendiri tertutup oleh longgar membran luar yang terkait. Antara membran mereka terletak lapisan tipis peptidoglikan , yang menyediakan struktur stabilitas dan rumah endoflagella , organel yang bertanggung jawab untuk pembuka botol karakteristik T. pallidum ini motilitas . Mikroskopis bakteri tidak dapat dibedakan dari treponema dengan patogen lain penyebab yang penyakit nonvenereal , termasuk subspesies T.pallidum endemicum ( bejel ) , T.
pallidum subspesies . pertenue ( Frambusia ) , dan T. subspesies pallidum caratium
( pinta ) . Itu T. pallidum genome , panjang , relatif kecil untuk bacterium. Sebuah Bakteri telah sangat terbatas kemampuan metabolisme , sehingga bergantung pada jalur host untuk banyak nya membutuhkan metabolisme.2
T. pallidum tidak bertahan lebih dari beberapa jam untuk hari luar inangnya
dan tidak dapat berbudaya in vitro untuk periode berkelanjutan , rumit upaya untuk memahami organisme Sebaliknya, harus diperbanyak pada mamalia, tidak seperti mice. T. pallidum membagi perlahan mengambil dari 30 sampai 50 jam di vitro. Bahwa tingkat reproduksi yang lambat memiliki implikasi penting untuk pengobatan , yang harus hadir dalam tubuh untuk jangka waktu lama untuk menjamin efektivitas terhadap bakterium. Berikut inokulasi, T. pallidum menempel menjadi tuan rumah sel
, termasuk epitel , fibroblast , dan endotel sel , kemungkinan dengan mengikat fibronektin , laminin , atau komponen lain dari serum tuan rumah , membran sel , dan matriks ekstraselular . Hal ini dapat menyerang dengan cepat ke dalam aliran darah. Dalam beberapa menit inokulasi , berdasarkan kelinci model dan bisa menyeberang banyak hambatan dalam tubuh , seperti penghalang darah ke otak dan penghalang plasenta , menginfeksi banyak jaringan dan organ. Diseminasi yang berujung pada manifestasi sifilis jauh dari situs dari chancre awal pada orang yang terinfeksi dan janin yang sedang berkembang.2
T. pallidum tidak memiliki faktor virulensi umum untuk banyak bakteri
lain , termasuk lipopolisakarida endotoksin . Bagaimanapun menghasilkan kekebalan dengan cepat respon , dimediasi oleh lipoprotein membran , yang dimulai tak lama setelah infeksi. Infeksi pada semua tahap menyebabkan infiltrasi oleh limfosit, makrofag, dan sel CD4 + T cells. Plasma mendominasi di chancres , dan sel CD8 + T mendominasi pada lesi sekunder Infeksi syphilis. mengarah juga untuk elaborasi Th1, sitokin, termasuk IL-2 dan IFN-γ, meskipun downregulation dari respon Th1 selama sifilis sekunder , bertepatan dengan memuncak dari titer antibodi mungkin berkontribusi terhadap kemampuan organisme untuk menghindari studi tuan response. kekebalan subtyping dari T. pallidum telah dikaitkan strain tertentu dari organisme untuk neurosyphilis.
Respon imun humoral dimulai dengan produksi antibodi IgM sekitar 2 minggu setelah paparan, diikuti 2 minggu sesudahnya oleh antibodi IgG. IgM selain IgG terus diproduksi
titer puncak selama bakteri diseminasi di sifilis sekunder. Beberapa antibodi crossreact dengan spesies treponema lain, dan beberapa khusus untuk T. subspesies pallidum. Respon imun agak aktif terhadap organisme , membantu blok dari organisme untuk sel inang, imunitas pasif dalam model kelinci ,dan meningkatkan fagositosis di vitro.2
2.4 ETIOPATOGENESIS
Schaudin dan Hoffman pada tahun 1905 berhasil mengidentifikasi
Spirochaeta pallida sebagai bakteri penyebab sifilis. Klasifikasi sangat sulit
dilakukan, karena spesies Treponema tidak dapat dibiakkan in vitro. Sebagai dasar diferensiasi terdapat 4 spesies yaitu T. pallidum yang menyebabkan sifilis, T.
pertenue yang menyebabkan frambusia, T. endemicum yang menyebabkan bejel, dan T. carateum yang menyebabkan pinta. Spirochaeta sendiri berasal dari bahasa Yunani
yang berarti coiled hair. 2
Treponema pallidum subspesies pallidum merupakan agen penyebab sifilis.
Organisme tersebut merupakan parasit obligat bagi manusia. Treponema pallidum berbentuk spiral, negatif-Gram dengan panjang antara 6-20 μm dan diameter antara 0,09-0,18 μm. Pada umumnya dijumpai 16-18 buah, yang terdiri atas membran luar (outer sheath), ruang periplasma dengan flagel periplasma, dan lapisan peptidoglikan. Terdapat 3 macam gerakan yaitu rotasi cepat sepanjang aksis panjang heliks, fleksi sel, dan maju seperti gerakan pembuka tutup botol.2
Treponema pallidum dapat berenang dalam lingkungan viscous (contohnya
gesekan minimal. Kontak dengan udara, antiseptik, atau cahaya matahari akan membunuh mikroba tersebut. Jika diletakkan di luar tubuh dalam lingkungan gelap dan lembab hanya bertahan tidak lebih dari 2 jam. Replikasi terbatas T. pallidum didapatkan pada kultur sel epitel kelinci, dengan waktu untuk memperbanyak 2 kali lipat adalah 30 jam, tetapi replikasi terjadi lambat dan hanya dapat dipertahankan beberapa generasi.18 Genom lengkap dari T. pallidum terdiri atas satu kromosom sirkular yang terdiri dari 1.138.006 pasang basa dan diperkirakan mengkode 1.041 gen.2
Transmisi seksual sifilis dimungkinkan karena inokulasi pada abrasi akibat trauma seksual yang menyebabkan respons lokal sehingga terjadi erosi, lalu ulkus. Kejadian tersebut diikuti dengan penyebaran treponema ke kelenjar getah bening regional dan penyebaran hematogen pada bagian lain tubuh. Hingga kini belum sepenuhnya dimengerti bagaimana mekanisme kuman menyerang jaringan. 2
Pada sebagian besar stadium sifilis sering ditemukan gambaran vaskulitis obstruktif pembuluh darah kecil, serta perivascular cuffing dengan sel bulat, sel plasma, dan adanya proliferasi sel endotel. Gangguan vaskularisasi pada lesi turut berperan dalam mengakibatkan perubahan jaringan. Infiltrat pada lesi sifilis didominasi oleh limfosit dan makrofag. 2
Sifilis dan infeksi menular seksual lain yang menyebabkan lesi genital atau respons inflamasi merupakan faktor risiko penting dalam transmisi HIV. Faktor pada sifilis yang diperkirakan memiliki kontribusi untuk terjadinya proses transmisi HIV adalah:2
1. Kerusakan sawar epitel sebagai pintu masuk (atau keluar) HIV.
2. Kedatangan sejumlah besar makrofag dan sel T membuat lingkungan kaya akan reseptor HIV.
3. Produksi sitokin oleh makrofag yang distimulasi lipoprotein treponemal dapat meningkatkan replikasi HIV.
4. Treponema pallidum dapat menginduksi ekspresi gen HIV-1 dari monosit dan makrofag.
5. Lipoprotein T. pallidum dapat menginduksi CCR5 dari monosit yang merupakan ko-reseptor utama transmisi HIV.
2.5 IMUNOLOGIS SIFILIS PADA INFEKSI HIV
Pasien dengan infeksi HIV mengalami disregulasi respons imun tubuh. Hal tersebut menyebabkan turunnya jumlah sel Th (helper) dan limfopenia. Limfosit T tidak dapat memproduksi interleukin-2 dalam jumlah normal, respons hipersensitivitas tipe lambat melemah, dan aktivitas sel natural killer menurun. Produksi antibodi spesifik dapat terganggu. 1
Treponema pallidum tidak banyak memiliki lipopolisakarida, tetapi kuman
tersebut mengandung banyak lipoprotein. Secara in vitro maupun in vivo telah dibuktikan bahwa lipid-modified protein merupakan aktivator poten terhadap sel efektor yang berkaitan dengan imunitas nonspesifik. Oleh karena itu, pada awal pembentukan chancre respons imun nonspesifik yang akan berperan terutama adalah monosit, makrofag, dan sel endotelial terhadap Treponema. 1
Sifilis mengaktifkan baik imunitas humoral maupun selular, dan keduanya diperlukan untuk eradikasi kuman.17 Kini telah ditemukan bahwa hipersensitivitas
tipe lambat merupakan mekanisme imun yang utama untuk pemusnahan bakteri dan penyembuhan lesi sifilis. Pada pasien terinfeksi HIV terjadi gangguan sistem imun humoral dan selular. Perubahan kualitas imunologis pada pasien dengan infeksi HIV dapat menyebabkan penyembuhan lesi primer sifilis yang lambat, akselerasi terjadinya lesi sifilis sekunder, atau keduanya.26 Penurunan atau hilangnya imunitas selular pada pasien terinfeksi HIV menyebabkan peningkatan kemampuan
Treponema untuk bermultiplikasi di berbagai jaringan, sehingga dapat terjadi ulserasi
genital persisten, guma, dan progresivitas neurosifilis yang lebih cepat.1
Kofoed dkk. melaporkan bahwa pada pasien terinfeksi HIV, jumlah sel limfosit T CD4+ menurun dan jumlah virus HIV meningkat selama infeksi sifilis. Keadaan tersebut secara statistik bermakna hanya pada sifilis primer dan sifilis sekunder, dengan jumlah awal sel limfosit T CD4+ sebelum terinfeksi sifilis sebesar ≥500 sel/μL. Setelah terapi sifilis, jumlah sel limfosit T CD4+ akan meningkat dan jumlah virus HIV akan menurun seperti keadaan awal sebelum terinfeksi sifilis. Namun, Sadiq dkk. melaporkan bahwa tidak terdapat hubungan antara perubahan jumlah sel limfosit T CD4+ dan jumlah virus HIV-1 dalam darah dan semen dengan kejadian sifilis stadium dini. 1
2.6 GAMBARAN KLINIS SIFILIS
Stadium sifilis tidak diubah oleh infeksi HIV. Namun, manifestasi klinis dan progresivitas penyakit dapat dipengaruhi oleh infeksi HIV. Sifilis diklasifikasikan sebagai sifilis kongenital dan sifilis didapat. Secara epidemiologi, WHO
menggolongkan sifilis dalam sifilis dini (<1 tahun) dan sifilis lanjut (>1 tahun). Pembagian secara klinis menjadi sifilis primer (S I), sifilis sekunder (S II), laten dini (<1 tahun), laten lanjut (>1 tahun), sifilis tersier (S III). 4
Manifestasi klinis sifilis atipikal dilaporkan pada pasien HIV-positif dengan jumlah sel limfosit CD4+ rendah. Beberapa kemungkinan manifestasi klinis atipikal pada individu terinfeksi HIV telah dilaporkan, antara lain chancre multipel pada S I, concomitant multiple genital ulcer pada S II, dan peningkatan frekuensi meningitis sifilis akut pada sifilis dini, peningkatan sifilis okular. Secara khusus terjadi pergeseran dari manifestasi primer ke sekunder dan progesivitas penyakit yang lebih agresif. 4
Pada pasien sifilis dengan infeksi HIV, lebih sering terlihat manifestasi klinis S II dibandingkan dengan pasien tanpa infeksi HIV. Dan di antara pasien HIV-positif dengan manifestasi klinis S II tersebut, masih sering disertai adanya chancre. Pada pasien sifilis dengan infeksi HIV, lebih sering terlihat manifestasi klinis S II dibandingkan dengan pasien tanpa infeksi HIV. Dan di antara pasien HIV-positif dengan manifestasi klinis S II tersebut, masih sering disertai adanya chancre.4
a. Sifilis Primer (S I)
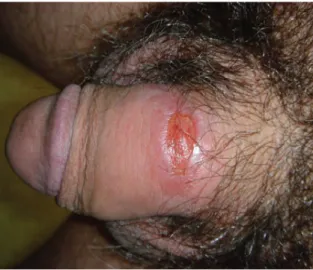
Pada individu HIV-negatif, sifilis primer terjadi setelah periode inkubasi 14-21 hari di tempat inokulasi sebagai papul yang tidak nyeri, cepat membesar dan berulserasi disebut sebagai chancre. Chancre kadang tidak terlihat atau tidak disadari oleh pasien. Ciri khas ulkus ditandai oleh indurasi (teraba keras di sekeliling ulkus), permukaan bersih, dinding tidak bergaung, tidak nyeri (jika tidak disertai infeksi bakteri lain) dan soliter. Letak ulkus dapat ditemukan di luar area anogenital, yaitu bibir, lidah, tonsil, puting susu, dan jari.4
Sifilis primer pada individu dengan infeksi HIV dapat berupa chancre multipel atau chancre atipikal berupa ulkus nyeri dan lunak di sekelilingnya. Melaporkan bahwa individu terinfeksi HIV lebih sering memiliki lesi inisial berupa chancre multipel (70%), dibandingkan dengan individu HIV-negatif (34%). Pada beberapa pasien terkadang tidak ditemukan chancre primer, atau
chancre primer tidak terlihat. Dapat terjadi limfadenopati regional.4
Komplikasi pada mata dapat terjadi berupa infeksi okular, yaitu uveitis, keratitis, neuritis optik, konjungtivitis, atrofi optik dan korioretinitis. Namun, tidak terdapat tanda yang patognomonik. Kelainan mata yang terbanyak adalah uveitis (inflamasi intraokular) yang dapat terjadi pada semua stadium dan dapat sembuh spontan, namun angka kekambuhannya tinggi bila sifilis tidak diobati.4
Gambar 1. Ulkus durum pada laki-laki (dikutip dari perpustakaan No.2)
Gambar 2. Ulkus durum pada wanita (dikutip dari perpustakaan No.2)
b. Sifilis Sekunder (S II)
Sifilis sekunder biasanya ditemukan 2-8 minggu setelah infeksi awal dan dapat terjadi sampai 6 bulan setelah penyembuhan lesi primer. Sifilis sekunder dapat juga muncul sebelum chancre primer menghilang. Pada stadium tersebut
replikasi spirochaeta terus berlangsung dengan penyebaran infeksi yang melibatkan berbagai sistem organ. Ruam kulit merupakan gejala yang paling sering terlihat (80-95% kasus). Pada lebih dari 95% kasus ruam kulit berupa makula, makulopapular, papular atau anular. Erupsi nodular dan pustular jarang terjadi. Ruam kulit sering terlihat pada batang tubuh dan ekstremitas yang dapat melibatkan telapak tangan dan telapak kaki. 4
Ruam kulit S II dapat menyerupai berbagai kelainan kulit, yaitu pitiriasis versikolor, pitiriasis rosea, skabies, erupsi alergi obat, dan eritema multiforme. Pada individu terinfeksi HIV yang mendapatkan obat antiretroviral, ruam tersebut sering salah diagnosis sebagai erupsi obat alergik.32 Pada kulit kepala dapat dijumpai alopesia yang disebut moth-eaten alopecia yang dimulai di daerah oksipital. Di daerah lembab terdapat papul basah yang disebut kondiloma lata.17 Gejala konstitusi, limfadenopati generalisata, artralgia, mialgia, dan gejala neurologis mungkin terjadi. Tanpa terapi, manifestasi S II berlangsung beberapa hari sampai beberapa minggu, biasanya menyembuh spontan dalam 4-12 minggu dan masuk ke stadium laten. Pada pasien terinfeksi HIV, ruam kulit S II sering muncul dengan concomitant multipel genital ulcer. 4
Lesi oral dapat terjadi dengan atau tanpa infeksi HIV dan sering pada S II. Paru dan pleura jarang terlibat, tetapi spirochaeta dapat terdeteksi dalam cairan pleura akibat pneumonia, meskipun jumlah limfosit CD4+ masih baik. Sindrom nefrotik merupakan komplikasi ko-infeksi HIV dengan S II. 4
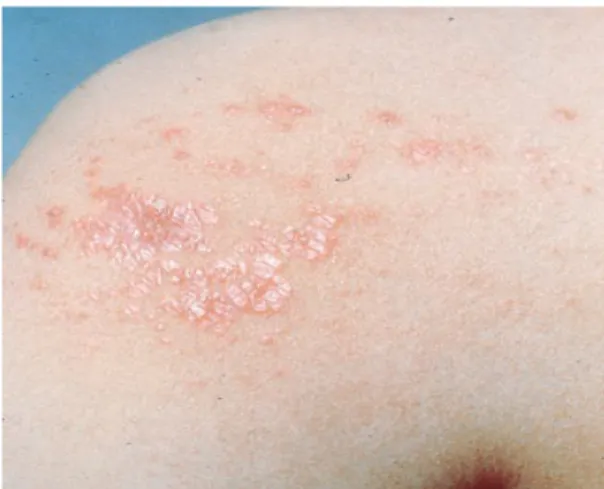
Gambar 3. Lichenoid syphilitic eruption with pink to violaceous, planar, polygonal papules resembling lichen planus
(dikutip dari perputakaan No.2)
Gambar 4. Macular syphilis with a more florid presentation of nonscaling, oval pink, ill-defined macules and patches on the trunk.
(dikutip dari perpustakaan No.2) c. Sifilis Laten (S laten)
Sifilis laten adalah stadium tanpa gejala klinis tetapi dengan pemeriksaan serologis positif. Individu dengan infeksi HIV menunjukkan keadaan yang sama seperti individu yang tidak terinfeksi HIV, yaitu sifilis laten terjadi asimtomatik
dan diagnosis ditegakkan atas dasar tes serologi sifilis yang positif. Sifilis laten diklasifikasikan sebagai laten dini (<1 tahun), laten lanjut (>1 tahun), atau sifilis laten dengan durasi yang tidak diketahui. 4
d. Sifilis Tersier (S III)
Stadium S III terjadi beberapa bulan sampai beberapa tahun setelah sifilis laten. Sifilis tersier merupakan infeksi kronik sifilis dengan perjalanan progresif yang akan menyebabkan gangguan fungsi dan/atau kerusakan berbagai sistem organ. Sifilis tersier merupakan penyakit serius dan dapat menyebabkan kematian pada pasien yang tidak diterapi. Manifestasi yang paling sering adalah neurosifilis, sifilis kardiovaskular, dan guma. Pada pasien HIV-positif, progresivitas menjadi guma dan neurosifilis lebih cepat terjadi. 4
1. SIII pada mukosa
Guma juga ditemukan diselaput lendir,dapat setempat atau menyebar. Yang setempat biasaya pada mulut dan tengkorak atau sputum nasi. Seperti biasanya akan melunak dan membentuk ulkus, bersifat dekstruktif jadi dapat merusak tulang rawan septum nasi atau palatum mole hingga terjdi perforasi. Pada lidah yang terserin ialah guma yang nyeri dengan fisur-fisur tidak teratur serta leukoplakia.4
2. SIII pada tulang
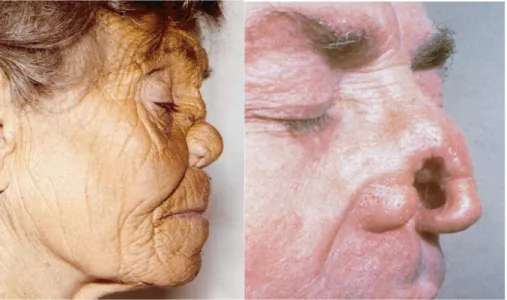
Paling sering menyerang tibia, tengkorak, bahu, fibula, dan humerus. Gejala nyeri, biasanya pada malam hari. Terdapat dua bentuk, yakni periostitis gumatosa dan osteitis gumatosa, kedua-duanya dapat didiagnosis dengan sinar X.4
Gambar 5. Destruksi tulang dan kartilago nasal dengan guma. (dikutip dari perpustakaan No.2)
3. SIII pada Organ dalam
Hepar merupakan organ intra abdomen yang paling sering diserang. Guma bersifat multiple, jika sembuh terjadi fibrosis, hingga hepar mengalami retraksi, membentuk lobus-lobus tidak teratur yang disebut hepar lobatum. Esophagus dan lambung dapat pula dikenai meskipus jarang. 4
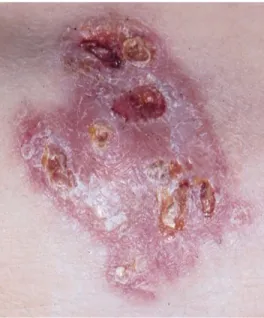
e. Guma
Patogenesisnya belum jelas, tetapi diduga guma terjadi sebagai respons hipersensitivitas terhadap antigen Treponema di jaringan. Lesi berbentuk nodus atau plak berwarna merah gelap dengan diameter antara beberapa milimeter hingga sentimeter. Lesi mula-mula kenyal, tetapi kemudian melunak seiring dengan terjadinya nekrosis jaringan. Guma dapat
melibatkan organ dan jaringan pendukung di sekitarnya dan dapat bersifat destruktif. 4
Pemeriksaan histologis dari lesi mendukung diagnosis dan T. pallidum dapat diidentifikasi dari nodus dengan pemeriksaan imunofluoresen.35 Progresivitas untuk terjadi guma sangat cepat pada pasien dengan infeksi HIV. 4
f. Sifilis Kardiovaskluar
Berbeda dengan neurosifilis, laporan tentang keterlibatan vaskular pada pasien sifilis dengan infeksi HIV hanya sedikit. Kelainan tersebut berupa aneurisma arteri, keterlibatan arteri karotis komunis dan aorta abdominal. Gejala yang timbul dapat berupa angina. Sifilis kardiovaskuler bermanifestasi pada SIII, dengan masa laten 15-30 tahun. Umumnya mengenai usia 40-5-tahun. Insidens pada pria lebih banyak tiga kali daripada wanita. 4
Pada dinding aorta terjadi infiltrasi perivaskuler yang terdiri atas sel limfosit dan sel plasma. Enarteritis akan menyebabkan iskemia. Lapisan intima dan medi juga dirusak sehingga terjadi pelebaran aorta yang menyebakan aneurisma.4
Aortritis yang tersering ialah mengenai aorta asendens, katup mengalami kerusakan sehingga darah mengalir kembali ke ventrikel kiri. Aortritis juga sering mengenai arteria koronaria dan menyebabkan iskemia miokardium. Kelainan lain ialah aneurisma pada aorta yang dapat fusiformis atau sakular. Umumnya tidak memberi gejala selama beberapa tahun. Aneurisma pada arkus aorta akan menyebabkan tekanan pada alat-alat tubuh di mediasternum siperoir. Tekanan pada trakea menyebabkn stridor. Selain itu aneurisma tersebut juga menekan bronkus kiri dan menyebabkan kolpas paru.
Dapat pula menekan nervs laryngeal dan menyebabkan suara menjadi parau. Kematian disebabkan oleh rupture ke trakea, pleura, pericardium, atau mediastinum.4
g. Neurosifilis
Sering terjadi pada orang berkulit putih daripada orang kulit berwarna, juga lebih sering terjadi pada pria daripada wanita. Infeksi terjadi pada stadium dini. Sebagian besar kasus tidak memberi gejala, setelah bertahun-tahun baru memberi gejala. Pada sejumlah 20-37% kasus terdapat pada kelainan pada likuor serebropspinalis, sebagian kecil di antaranya dengan kelainan meningeal. Neurosifilis dibagi menjadi empat macam : 4
1. Neurosifilis asimtomatik.
2. Sifilis meningovaskular ( sifilis serebrospinalis), misalnya meningitis, meningomielitis, endarteritis sifitika.
3. Sifilis parenkim, tabes dorsalis dan demensia paralitika 4. Guma
Gambar 6. Lesi nodululserasi pada lesi sifilis tersier. (dikutip dari perpustakaan No.2)
h. Sifilis Kongenital
Silis kongenital pada bayi terjadi, jika ibunya terkena sifilis, terutama sifilis dini sebab banyak T. pallidum beredar dalam darah. Treponema masuk secara hematogen ke janin melalui plasenta yang sudah dapat terjadi pada saat masa kehamilan 10 minggu. Sifilis yang mengenai ibu hamil biasanya ringan. Pada tahun I setelah infeksi yang diobati terdapat kemungkinan penularan sampai 90%. Jika ibu menderita sifilis laten dini, kemungkinan bayi sakit 80%, bila sifilis lanjut 30%.[4]
Pada kehamilan yang berulang, infeksi janin pada kehamilan yang kemudian menjadi berkurang, infeksi janin pada kehamilan yang kemudian menjadi berkurang. Misalnya pada hamil pertama akan terjadi abortus pada bulan kelima, berikutnya lahir mati pada bulan kedelapan, berikutnya janin dengan sifilis kongenital yang akan meninggal dalam beberapa minggu, diikuti dengan dua sampai tiga bayi yang hidup dengan sifilis kongenital. Akhirnya akan lahir seseorang atau lebih bayi yang sehat. Keadaan ini disebut kosswitz.4
1. Sifilis kongenital dini
Waktu pertama lahir ialah bula bergerombol, simetris pada telapak tangan dan kaki, kadang- kadang tempat lain dibadan. Cairan bula mengandung banyak T.pallium. bayi tampak sakit. Bentuk ini adakalanya disebut pemphigus sifilitika. Kelainan lain biasanya timbul pada waktu bayi berumur beberapa minggu dan mirip erupsi pada SII, pada umumnya berbentuk papul atau papulo-skuamosa yang simetris dan generalisata. Dapat tersusun teratus, misalnya anular. 4
Wajah bayi dapat brubah seperti orang tua akibat turunyya berat badan sehingga kulit berkriput. Alopesia dapat terjadi pula, terutama pada sisi dan belakang kepala. Kku dapat terlepas akibat papul dibawahnya. 4
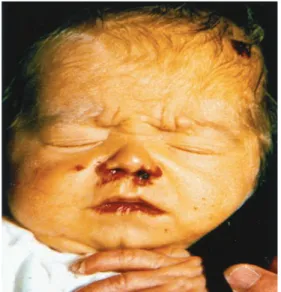
Gambar 7.gambaran klinis sifilis kongenital (dikutip dari perpustakaan No.2)
2.7 DIAGNOSIS
Diagnosis sifilis pada pasien terinfeksi HIV didasarkan kriteria konvensional,
1. Demonstrasi T. pallidum (dari lesi atau kelenjar getah bening yang terinfeksi pada sifilis dini)
Mikroskop lapangan gelap (dark field microscopy)
Direct fluorescent antibody (DFA) test
Untuk lesi oral atau lainnya yang sering terkontaminasi dengan
oral atau lainnya yang sering terkontaminasi dengan Treponema komensal.
2. Tes serologi sifilis (TSS)
Tes nontreponemal / Tes cardiolipin (reagen):
Venereal Disease Research Laboratory test (VDRL), rapid plasma
reagin (RPR). Tes treponemal / Tes spesifik:
Dasar diagnosis SI sebagai berikut. Pada anamnesis dapat diketahui masa inkubasi; gejala konstitusi tidak terdapat, demikian pula gejala setempat yaitu tidak ada rasa nyeri. Pada afek primer yang penting ialah terdapat erosi/ulkus yang bersih, solitar, bulat/lonjong, teratur, indolen dengan indurasi. T. pallidum positif kelainan dapat nyeri jika disertai infeksi sekunder. Kelenjar regional dapat membesar, indolen, t i d a k b e r k e l o m p o k , t i d a k a d a p e r i a d e n i t i s , t a n p a s u p u r a s i . Tes s e r o l o g i k s e t e l a h beberapa minggu bereaksi positif lemah. 4
Pemeriksaan biopsi lesi, pemeriksaan mikroskop lapangan gelap, atau tes DFA dapat membantu diagnosis sifilis dalam keadaan gejala klinis mendukung, namun tes serologis tidak reaktif ataupun interpretasi yang tidak jelas. World Health
Organization (WHO) sampai tahun 1982 masih merekomendasikan pemeriksaan
VDRL/RPR dan TPHA sebagai screening sifilis. Rekomendasi terbaru WHO, pemeriksaan EIA sebagai alternatif yang tepat untuk menggantikan VDRL/RPR dan TPHA sebagai screening sifilis. Treponema pallidum haemaglutination test (TPHA),
antibody absorption test (FTA-abs), microhemagglutination assay for antibodies to Treponema pallidum (MHA-TP), treponemal enzyme immunoassay (EIA) untuk
deteksi imunoglobulin G (IgG), imunoglobulin G dan M (IgG dan Ig M), atau imunoglobulin M (IgM). 4
Pemeriksaan biopsi lesi, pemeriksaan mikroskop lapangan gelap, atau tes DFA dapat membantu diagnosis sifilis dalam keadaan gejala klinis mendukung, namun tes serologis tidak reaktif ataupun interpretasi yang tidak jelas.
World Health Organization (WHO) sampai tahun 1982 masih merekomendasikan pemeriksaan VDRL/RPR dan TPHA sebagai screening sifilis. Rekomendasi terbaru WHO, pemeriksaan EIA sebagai alternatif yang tepat untuk menggantikan VDRL/RPR dan TPHA sebagai screening sifilis.4
2.8 DIAGNOSIS BANDING 1. Herpes simplek
Penyakit ini residif dapat disertai rasa gatal/nyeri, lesi berupa vesikel di atas kulit yang ereitematosa, berkelompok. Jika telah pecah tampak erosi, sering berkonfluensi dan polisiklik, tidak terdapat indurasi.
2. Ulkus piogenik
Akibat trauma misalnya garukan dapat terjadi infeksi piogenik. Ulkus tampak kotor karena mengandung pus, nyeri, tanpa indurasi. Jika terdapat limfadenitis regional di sertai tanda-tanda radang akut dapat terjadi supurasi yang serentak dan terdapat leukositosis pada pemeriksaan darah tepi.
3. Limfogranuloma venereum (L.G.V)
Afek primernya tidak khas, dapat berupa papul, vesikel, pustule, ulkus, dan biasanya cepat hilang. Yang khas ialah limfadenitis regional, disertai
tanda – tanda radang akut, supurasi tidak serentak, terdapat periadenitis, L.G.V disertai gejala konstitusi, demam, malaise, dan atralgia. 3
4. Karsinoma sel skuomosa
Umumnya terjadi pada orang usia lanjut yang tidak disirkumsisi. Kelainan kulit berupa benjoln- benjolan, terdapat, indurasi, mudah berdarah. Untuk diagnosis, perlu biopsi3
5. Ulkus mole
Penyakit ini langka. Ulkus lebih dari satu, disertai tanda- tanda radang akut, terdapat pu, dindingnya bergaung. Haemophillus ducreyi, positif. Jika terjadi limfadenitis regional juga disertai tanda-tanda radang akut, terjadi supurasi serentak.3
3 TES SEROLOGI SIFILIS PADA INFEKSI HIV
Respons serologis yang berbeda terjadi pada pasien sifilis dengan infeksi HIV dibandingkan dengan HIV-negatif. Perbedaan tersebut adalah: 1) Peningkatan hasil tes serologi negatif pada S I dan S II, 2). Peningkatan hasil negatif palsu dari tes antibodi nontreponemal karena fenomena prozon, 3). Rasio yang tinggi terhadap kegagalan untuk menghilangkan antibodi nontreponemal, 4). Serokonversi menjadi negatif tes antibodi spesifik Treponemal setelah terapi.1
Produksi antibodi terhadap antigen T. pallidum terjadi lebih lambat pada pasien HIV-positif, sehingga terjadi peningkatan hasil tes serologi negatif pada S I dan S II. Pasien dengan infeksi HIV mengalami disregulasi sel-B poliklonal nonspesifik yang menyebabkan titer serologi tes nontreponemal lebih tinggi. Peningkatan titer ini berpengaruh terhadap spesifisitas tes serologi nontreponemal
karena akan menyebabkan kemungkinan yang lebih besar hasil positif palsu biologis pada pasien HIV-positif. Hasil positif palsu pada tes nontreponemal juga dapat terjadi pada keadaan sindrom antifosfolipid, karena kardiolipin yang biasa digunakan pada pemeriksaan VDRL dapat bereaksi dengan antibodi antifosfolipid. Keadaan lain yang menyebabkan hasil positif palsu pada tes serologi nontreponemal yaitu infeksi virus, infeksi bakteri, infeksi protozoa, penyakit autoimun, dan penggunaan obat-obat narkotika. Lebih lanjut, peningkatan titer ini mengakibatkan fenomena prozon karena titer antibodi yang sangat tinggi menyebabkan hasil tes nontreponemal menjadi negatif palsu. Fenomena ini biasanya terjadi pada S II. Hal ini dapat diatasi dengan mengencerkan spesimen. Kejadian ini lebih sering pada pasien terinfeksi HIV. 1
Beberapa ahli berpendapat, hasil tes nontreponemal yang positif, terutama dengan titer >1:8, sebaiknya diinterpretasikan sebagai indikasi infeksi aktif. Perlu dilakukan tes secara berkala untuk memastikan ada atau tidaknya keterlambatan seroaktivitas sebagai tes konfirmasi. Namun, yang lebih menjadi perhatian adalah tes diagnostik untuk S I, karena hasil yang negatif belum dapat menyingkirkan kemungkinan sifilis. 1
Pada pasien HIV-positif, penurunan titer serologis tes nontreponemal setelah terapi lebih rendah dibandingkan dengan pasien HIV-negatif. Perbedaan tersebut jelas terlihat jika titer awal serologis tes nontreponemal sebelum terapi ≤1:32. Jarak waktu antara terapi dan penurunan titer dua kali lipat, lebih lama pada pasien HIV-positif dibandingkan dengan pasien HIV-negatif. 1
Pada pasien HIV dengan disfungsi imunitas yang progresif dan jumlah sel limfosit T CD4+ <200 /μl, tes treponemal tidak tepat dilakukan untuk identifikasi
infeksi sifilis karena sensitivitas tes treponemal hanya 62% pada pasien HIV-positif yang simtomatik. Antibodi spesifik Treponemal akan selalu positif seumur hidup hampir pada seluruh kasus pasien sifilis tanpa infeksi HIV meskipun telah berhasil diterapi. Namun, pasien sifilis dengan HIV simtomatik, sifilis episode tunggal, VDRL ≤1:32, dan perbandingan sel limfosit CD4+ dan CD8 ≤0,6, akan mengalami serokonversi menjadi negatif terutama tes serologi antibodi spesifik treponema. 1
Beberapa hal yang menyebabkan hasil positif palsu pada tes treponemal antara lain adalah lupus eritematosus sistemik, malaria, mononukleosis infeksiosa, hepatitis infeksiosa, lepra lepromatosa, bruselosis, pneumonia atipikal, tuberkulosis miliar, tifoid, kehamilan, dan infeksi treponemal lain (frambusia, pinta, bejel). Pada pasien terinfeksi HIV sangat sulit untuk membedakan penyebab peningkatan titer serologis tes sifilis yang terjadi. Oleh karena peningkatan titer dapat terjadi karena infeksi baru, terapi yang tidak tepat, atau karena infeksi HIV itu sendiri. 1
Karena diagnosis sifilis dengan pemeriksaan serologis lebih sulit pada pasien terinfeksi HIV, sebaiknya dipertimbangkan pemeriksaan laboratorium langsung terhadap lesi yang dicurigai. Permeriksaan yang dilakukan yaitu mikroskopik lapangan gelap (dark field microscopy) dan biopsi pada lesi untuk pemeriksaan histopatologi. Namun, masih banyak pusat pelayanan kesehatan yang tidak memiliki sarana pemeriksaan mikroskop lapangan gelap, tes DFA, dan tes PCR (sensitivitas ± 95%), sehingga terkadang sifilis pada pasien HIV-positif tidak terdiagnosis. 1
Sebelum ditemukan penisilin, pemeriksaan cairan serebrospinal (CSS) dengan cara pungsi lumbal (PL) rutin dilakukan pada pasien sifilis untuk menentukan durasi terapi. Namun, pada awal abad ini, diketahui keuntungan pemeriksaan CSS yaitu dapat memprediksi perkembangan gejala neurosifilis. Abnormalitas CSS seperti pleiositosis dan peningkatan konsentrasi protein terjadi pada 70% sifilis dini.5
Centers for Disease Control and Prevention (CDC) merekomendasikan
pemeriksaan CSS pada pasien dengan gejala / tanda neurologis dan oftalmikus, kejadian S III aktif (misalnya aortitis, guma, iritis), kegagalan terapi, infeksi HIV dengan sifilis laten atau sifilis dengan durasi yang tidak diketahui (PL dilakukan sebelum terapi penisilin). Pungsi lumbal juga diindikasikan untuk semua pasien dengan sifilis laten dan tes serologi non-treponemal ≥1:32. Jika hasil pemeriksaan CSS menunjukan abnormalitas yang sesuai neurosifilis, terapi untuk neurosifilis direkomendasikan. 5
Pada pasien terinfeksi HIV terjadi peningkatan risiko neurosifilis, kegagalan terapi dan relaps, namun angka prevalensi yang pasti masih belum diketahui. Diagnosis neurosifilis pada pasien infeksi HIV sulit, karena pengaruh sifilis dan HIV terhadap CSS menyebabkan abnormalitas CSS. Cairan serebrospinel (CSS) dengan pleiositosis >5 sel/μL dan peningkatan kadar protein mendukung neurosifilis. Namun, infeksi HIV sendiri dapat menyebabkan pleiositosis dan peningkatan konsentrasi protein yang mungkin tidak dapat dibedakan dengan neurosifilis. Pleiositosis >20 sel/μL lebih mungkin disebabkan oleh infeksi spirochaeta daripada infeksi HIV.5
Titer VDRL-CSS yang reaktif mengkonfirmasi diagnosis neurosifilis. Pemeriksaan ini sangat spesifik, namun kurang sensitif. Nilai sensitivitasnya hanya
39%. Hasil positif palsu titer VDRL-CSS terjadi karena kontaminasi darah pada trauma PL. Meskipun terdapat keterbatasan pemeriksaan VDRL-CSS, namun pemeriksaan ini dapat dijadikan tes acuan untuk diagnosis neurosifilis secara laboratoris. Beberapa ahli merekomendasikan pemeriksaan fluorescent treponemal
antibody absorption test (FTA-abs) untuk CSS. Pemeriksaan ini kurang spesifik
untuk neurosifilis dibandingkan dengan VDRL-CSS, tetapi lebih sensitif. Sehingga beberapa ahli mengambil kesimpulan bahwa hasil CSS FTA-abs negatif menyingkirkan diagnosis neurosifilis.5
Dalam 1 tahun pleiositosis dan titer VDRL-CSS akan normal pada pasien tanpa infeksi HIV dengan terapi standar neurosifilis menggunakan rejimen penisilin. Sementara itu pasien dengan infeksi HIV, hitung jumlah leukosit, kadar protein, dan titer VDRL dalam CSS menjadi normal secara perlahan. Titer VDRL-CSS kecil kemungkinannya untuk normal setelah terapi standar penisilin. Dan titer VDRL-CSS lebih sulit untuk kembali normal jika jumlah CD4+ ≤200 /μL dibandingkan dengan jumlah CD4+ >200 /μL. Oleh karena itu pada pasien sifilis dengan infeksi HIV, sulit menyingkirkan kegagalan terapi sehingga diindikasikan pemberian rejimen terapi yang lebih intensif. 5
Treponema pallidum tidak dapat dikultur langsung dari CSS, sehingga
keberhasilan terapi neurosifilis dilihat dari normalisasi petanda CSS yaitu jumlah leukosit, kadar protein dan titer VDRL. Kadar protein CSS tidak terlalu baik untuk dijadikan indikator keberhasilan terapi neurosifilis karena menurun lebih perlahan dibandingkan jumlah leukosit dan titer VDRL. Titer VDRL-CSS reaktif yang menetap setelah terapi tidak terlalu penting dalam menilai respons terhadap terapi
dibandingkan hitung jumlah leukosit. Menurut CDC, keberhasilan terapi dilihat dari penurunan jumlah leukosit dalam 6 bulan dan normalisasi kadar CSS yang lainnya dalam 2 tahun. Namun, besarnya angka penurunan belum diketahui dengan pasti. 5
2.9 TERAPI
Sifilis Pengobatan Pemantauan serologic
Siflis primer 1. Penicillin G
benzanin dosis 4,8 juta unit secara IM (2,4 juta) dan diberikan satu kali seminggu.
2. Penisili G prokain dalam dosis total 6 juta unit, diberikan 0,6 juta unit/hari selama 10 hari. 3. PAM ( penicillin prokain + 2% aluminium monostrerat). Dosis total 4,8 juta unit, diberikan 1,2 jut unit/kali 2
Pada bulan I,III,IV dan XII dan setiap enam bulan pda tahun ke II.
seminggu. Sifilis sekunder sama
seperti sifilis primer
Sifilis Laten 1. Penicillin G
benzantin, dosis total 7,2 juta unit. 2. Penicillin g
prokain dalam akua, dosis total 12 juta unit (0,6 juta unit / hari ).
3. PAM dosis total 7,2 juta unit (1,2 juta unit/kali, 2 kali seminggu).
Sifilis S III 1. Penisilin G
benzantin, dosis total 9,6 juta unit. 2. Penisilin G prokain
dalam akua, dosis . 18 juta unit (0,6 juta unit/hari). 3. PAM,dosis total
9,6 juta unit (1,2 juta unit / kali, 2 kali seminggu).
TABEL 1. Penatalaksanaan sifilis ( dikutip dari perpustakaan No.3)
Antibiotik lainnya
Yang alergi penisilin diberikan tetrasiklin 4 x 500 mg/hari, atau eritromisisn 4x 500 mg/hari, atau dosisiklin 2x 100 mg/hari. Lama pengobatan 15 hari bagi S I dan SII dan 30 hari bagi stadium laten. Eritromisin bagi yang hail, tidak dianjurkan. Doksisiklin absorbsiny lebih baik dari tetrasiklin.4
Obat lain golongan sefalosporin, misalnya sefaleksin 2x 500 mg sehari selama 15 hari. Juga seftriakson setiap hari 2 gr, dosis tunggal i.m atau i.v selama 15 hari.Azitromisin juga dapat digunakan untuk S I dan S II, dosisnya 500 mg sehari sebagai dosis tunggal. Lama pengobatan 10 hari.4
Penatalaksanaan sifilis primer dan sekunder menurut CDC tahun 2015 yang mana Parenteral penisilin G telah digunakan secara efektif untuk mencapai resolusi klinis (yaitu, penyembuhan lesi dan pencegahan penularan seksual) dan untuk mencegah akhir gejala sisa.5
Penisilin diberikan secara parenteral, dosis dan lama pengobatannya tergantung pada stadium dan manifestasi klinis dari penyakit ini. Pengobatan untuk sifilis laten dan tersier membutuhkan durasi yang lebih lama terapinya, karena orgnisme secara teoritis mungkin membagi lebih lambat.5
Recommended Regimen For Adults Early Latent Syphilis
Benzathine penicillin G G 2.4 million units IM in a single dose
Late latent syhillis or latent syphilis of unknown duration
Benzanthine penicillin G 7,2 million units total, administered as 3 doses of 2,4 million units IM each at 1-week intevals.
persons with HIV infection and pregnant women are discussed elsewhere in this report (see Syphilis among Persons with HIV infection and Syphilis during Pregnancy).
Recommended regimens for infants and children
Early Latent Syphilis
Benzantine penicillin G 50,000 units/kg IM, up to the adult dose of 2,4 million units in a single dose
Late latent syphilis
Benzanthine penicillin G 50,000 unit.kg IM, up to the adult dose of 2,4 million units, administered as 3 doses at 1-week intervals (total 150,000 units/kg up to the adult total dose of 7,2 million units).
Table 2. penatalaksanaan menurut CDC tahun 2015