BAB II
TINJAUAN PUSTAKA
2.1 KANKER SERVIKS 2.1.1 Definisi Kanker Serviks
Kanker serviks adalah penyakit keganasan primer pada serviks
uterus. Dimana serviks adalah bagian dari uterus yang bentuknya silindris,
diproyeksikan ke dinding vagina anterior bagian atas dan berhubungan
dengan vagina melalui sebuah saluran yang dibatasi ostium uterus
eksternum dan internum. Kanker serviks dapat berasal dari permukaan
ektoserviks atau endoserviks. 2,13,14
2.1.2 Epidemiologi
Kanker serviks masih merupakan kanker yang menduduki urutan
pertama dari kejadian kanker serviks secara keseluruhan ataupun dari
kejadian kanker pada wanita. Karena HPV yang merupakan faktor etiologi
maka kanker serviks mempunyai beberapa faktor risiko yang umumnya
terkait dengan suatu penyakit akibat hubungan seksual. Penyimpangan
pola kehidupan seksual merupakan faktor risiko yang sangat berperan.
Faktor lain yang dianggap merupakan faktor risiko antara lain faktor
hubungan seksual pertama kali pada usia muda, faktor kebiasaan
merokok dan pemakaian kontrasepsi secara hormonal.2,13
Insiden kanker serviks adalah 150/100.000 perempuan usia 15 –
60 tahun. Berdasarkan laporan histopatologik tahun1989, prevalensi
adalah 60 – 70%. Insiden kanker seviks di Indonesia menunjukkan
puncaknya pada kelompok umur 45-54 tahun sebesar 32,40% dan
kelompok umur 35-45 tahun sebesar 31,40% dari 26.169 penderita kanker
serviks pada semua kelompok umur. Menurut Aziz MF, penderita kanker
terbanyak di Indonesia masih ditempati oleh kanker serviks dengan jumlah
3686 atau sekitar 17,85% dan disusul oleh kanker payudara dengan
jumlah 2617 atau sekitar 17,85%.14,15
Tabel 2.1. Data Statistik HPV dan Kanker Serviks di Indonesia16
2.1.3 Etiologi1,2,6,13,14,15,16,17
Penyebab utama kanker serviks adalah infeksi virus HPV (human
papilloma virus). Lebih dari 90% kanker serviks jenis skuamosa
mengandung DNA virus HPV dan 50% kanker serviks berhubungan
dengan HPV tipe 16. Penyebaran virus ini terutama melalui hubungan
seksual. Dari banyak tipe HPV, tipe 16 dan 18 mempunyai peranan yang
penting melalui sekuensi gen E6 dan E7 dengan mengkode pembentukan
yang berbeda mempunyai hubungan dengan kanker servikal. Onkoprotein
dari E6 akan mengikat dan menjadikan gen penekan tumor (p53) menjadi
tidak aktif, sedangkan onkoprotein E7 akan berikatan dan menjadikan
produk gen retinoblastoma (pRb) menjadi tidak aktif. Pada penelitian
kasus-kontrol, prevalensi infeksi HPV pada kanker serviks jenis karsinoma
sel skuamosa dijumpai sejumlah 78,4-98,1 % (metaanalisa 12 negara).
Pada penelitian kasus-kontrol lainnya juga dijumpai adanya infeksi HPV
pada lesi prakanker dan kanker invasif. Kejadian infeksi HPV risiko tinggi
dijumpai sejumlah 80% pada NIS II, 90% pada NIS III dan sejumlah 98%
pada karsinoma serviks invasif.
Berdasarkan hasil temuan pada penelitian epidemiologi, tipe HPV
diklasifikasikan dalam tiga klasifikasi yaitu risiko tinggi, kemungkinan risiko
tinggi dan risiko rendah.17
Tabel 2.2. Tipe HPV berdasarkan epidemiologi17
Golongan Tipe HPV
Risiko tinggi 16,18,31,33,35,39,45,51,52,56,58,59 Kemungkinan risiko tinggi 26,53,66,68,73,82
Risiko rendah 6,11,40,42,43,44,54,61,70,72,81
2.1.4 Faktor Risiko
Ada beberapa faktor resiko untuk terjadinya kanker serviks yaitu:6,14,15,17 a) Faktor demografi
Ras : di Amerika Serikat, insiden kanker serviks paling banyak dijumpai
pada wanita Amerika latin, Amerika Afrika, dan penduduk asli.
Status ekonomi rendah dan tingkat pendidikan yang rendah :
prevalensi kanker serviks lebih tinggi pada wanita sosio-ekonomi
Usia : kanker serviks lebih banyak dijumpai pada wanita usia tua.
b) Faktor kebiasaan
Jarang atau tidak pernah pap smear
Usia saat berhubungan seksual pertama kali : jika pertama kali
berhubungan seksual sebelum usia 18 tahun, resiko relatif menjadi
kanker serviks adalah 1,6.
Pasangan seksual lebih dari satu : wanita dengan riwayat lebih dari
enam pasangan seksual memiliki resiko relatif menjadi kanker serviks
sebanyak 2,2 kali .
Pasangan laki-laki yang memiliki pasangan seksual lebih dari satu .
Merokok : merokok meningkatkan resiko relatif menjadi kanker serviks
sebesar 1,7 kali. Mekanisme keerjanya bisa langsung (aktivitas mutasi
mucus serviks ditunjukkan pada perokok) atau melalui efek
imunosupresif dari merokok.
Malnutrisi.
c) Faktor medis
Paritas:insiden kanker serviks lebih banyak dijumpai pada wanita
multipara (RR = 1,5 – 5,0).
Imunosupresi.
Penyakit menular seksual : Human papillomavirus, herpes, dan Human
immunodeficiency virus (HIV)
2.1.5 Gejala Klinis1,2,14,17
Pada fase permulaan kanker serviks, sering tidak ada gejala atau
(skrining kesehatan penduduk). Tanda dini kanker serviks tidak spesifik
seperti adanya sekret vagina yang agak banyak dan agak berbau,
kadang-kadang dengan bercak perdarahan. Pada umumnya tanda yang
sangat minimal ini sering diabaikan oleh penderita. Pada fase lebih lanjut
sebagai akibat nekrosis dan perubahan-perubahan proliferatif jaringan
serviks timbul keluhan-keluhan sebagai berikut: Perdarahan setelah
bersenggama yang kemudian bertambah menjadi metroragia, menoragia,
hingga menometroragia, keputihan bercampur darah dan berbau dan
tanda-tanda anemia. Sedangkan gejala khusus yang dijumpai yaitu keluar
cairan dari kemaluan berupa darah bercampur dengan keputihan dan
berbau khas. Gejala lain tergantung dari luasnya proses seperti nyeri,
edema, dan gejala yang sesuai dengan organ yang terkena. Pada stadium
lanjut ketika tumor telah menyebar keluar dari serviks dan melibatkan
jaringan di rongga pelvis dapat dijumpai tanda lain seperti nyeri yang
menjalar ke pinggul atau kaki. Beberapa penderita mengeluhkan nyeri
berkemih, hematuria, perdarahan rektum. Penyebaran ke KGB tungkai
bawah dapat meimbulkan edema tungkai bawah, atau terjadi uremia bila
telah terjadi penymbatan kedua ureter.
2.1.6 Histopatologi 1. Lesi prakanker
Lesi prakanker, disebut juga sebagai lesi intraepitel serviks (cervical
intraepithelial neoplasia) merupakan awal dari perubahan menuju
karsinoma serviks uteri. Diawali dengan NIS I (CIN I) yang secara klasik
III, kemudian berkembang menjadi karsinoma serviks. Lesi prakanker
umumnya ditemukan pada deteksi dini dengan pap smear / thin prep,
karena lesi pra kanker tanpa gejala dan tidak dapat dilihat dengan mata
telanjang. Diagnosis lesi prakanker berdasarkan pemeriksaan
histopatologi spesimen biopsi terarah dengan bimbingan kolposkopi.6,14 2. Lesi kanker invasif
Banyak kepustakaan yang menulis sekitar 85-90% kanker serviks
berjenis karsinoma sel skuamosa, selebihnya dari jenis histologi yang
lain.Kasus diklasifikasi sebagai kanker serviks jika pertumbuhan primer
pada serviks dan dibuktikan dari hasil patologi anatomi.14 Adapun tipe histopatologi kanker serviks adalah :1,6,14 a. Neoplasia intraepitelial serviks, grade III
b. Karsinoma sel skuamosa in situ
c. Karsinoma sel skuamosa : keratinizing, non-keratinizing, verukosa
d. Adenokarsinoma in situ
e. Adenokarsinoma in situ, tipe endoserviks
f. Adenokarsinoma endometrioid
g. Adenokarsinoma clear cell
h. Karsinoma adenoskuamosa
i. Karsinoma adenoid kistik
j. Karsinoma small cell
k. Undifferentiated carcinoma
b. G1 – Well differentiated
c. G2 – Moderately differentiated
d. G3 – Poorly or undifferentiated
2.1.7 Klasifikasi Stadium Klinik Kanker Serviks
Pembagian stadium kanker seviks berdasarkan FIGO 17,18
Tabel 2.3. Stadium Kanker Serviks Menurut FIGO 2009 Stadium
FIGO
Keterangan
I Kanker serviks masih terbatas diserviks
IA Kanker invasif didiagnosa hanya dengan mikroskopis.
Kedalaman invasi ke stroma tidak lebih dari 5 mm dan lebar lesi tidak lebih 7 mm
IA1 Invasi stroma dengan kedalaman ≤ 3 mm dan lebar ≤ 7 mm
IA2 Invasi stroma dengan kedalaman > 3 mm dan < 5 mm dan lebar > 7 mm
IB Lesi terbatas di serviks atau secara mikroskopis lebih dari stadium IA
IB1 Besar lesi secara klinis tidak lebih dari 4 cm
IB2 Besar lesi secara klinis lebih besar dari 4 cm
II Telah melibatkan vagina, tetapi belum sampai 1/3 bawah atau infiltrasi ke parametrium belum mencapai dinding panggul
IIA1 Lesi ≤ 4 cm dari diameter terbesar
IIA2 Lesi > 4 cm dari diameter terbesar
IIB Infiltrasi ke parametrium tetapi belum mencapai panggul
III Telah melibatkan 1/3 bawah vagina atau adanya perluasan ke panggul. Hidronefrosis atau gangguan fungsi ginjal termasuk dalam stadium ini, kecuali kelainan ginjal dapat dibuktikan oleh sebab lain.
IIIA Keterlibatan 1/3 bawah vagina dan infiltrasi parametrium belum mencapai panggul
IIIB Perluasan sampai dinding panggul atau adanya hidronefrosis atau gangguan fungsi ginjal
IV Perluasan ke luar organ reproduktif
IVA Keterlibatan mukosa kandung kemih atau mukosa rektum
2.1.8 Diagnosis1,2,6,14,15,16,17
Diagnosis kanker serviks diperoleh melalui pemeriksaan
histopatologi jaringan biopsi. Pada dasarnya bila dijumpai lesi seperti
kanker yang jelas terlihat harus dilakukan biopsi walau hasil pemeriksaan
pap smear masih dalam batas normal. Sementara itu, biopsi lesi yang
tidak jelas terlihat dilakukan dengan bantuan kolposkopi. Kecurigaan
adanya lesi yang tidak terlihat didasarkan dari hasil pemeriksaan sitologi
serviks (pap smear). Diagnosis kanker serviks hanya berdasarkan pada
hasil pemeriksaan histopatologi jaringan biopsi. Hasil pemeriksaan sitologi
tidak boleh digunakan sebagai dasar penetapan diagnosis. Bila hasil
biopsi dicurigai adanya mikroinvasi, dilanjutkan dengan konisasi. Konisasi
dapat dilakukan dengan pisau ( cold knife ) atau dengan elektrokauter.
Penentuan stadium pada kanker serviks dengan berdasarkan temuan
klinis oleh ahli yang berpengalaman dengan narkose. Pemeriksaan klinis
mencakup inspeksi, palpasi, kolposkopi, kuretase endoserviks, sistoskopi,
proktoskopi, IVP, foto thoraks dan tulang. Pemeriksaan limfangiografi,
arteriografi, venografi, laparoskopi, USG, CT scan, dan MRI bukan
merupakan pemeriksaan standar untuk penentuan stadium klinis. FNAB
tidak mengubah stadium akan tetapi bermanfaat untuk merencanakan
terapi. Temuan saat operasi tidak mengubah stadium klinis, akan tetapi
perlu untuk kepentingan terapi.
2.1.9 Pengobatan1,2,13,14,17
Setelah diagnosis kanker serviks ditegakkan, harus ditentukan
dapat diberikan bergantung pada usia dan keadaan umum penderita,
luasnya penyebaran, dan komplikasi lain yang menyertai. Pada stadium
dini (stadium I sampai stadium II A), operasi masih merupakan pilihan.
Pada dasarnya untuk stadium lanjut (IIB, III, dan IV) diobati dengan
kombinasi radiasi eksterna dan intrakaviter (brakhiterapi). Kombinasi
pemberian cisplatin mingguan bersamaan dengan radiasi memberikan
respons yang cukup baik. Akan tetapi, bila terjadi kekambuhan baik lokal
maupun jauh setelah terapi kemoradiasi ini biasanya usaha pengobatan
lain sering gagal. Harapan hidup penderita akan menjadi lebih baik bila
setelah pemberian neoadjuvan kemoterapi ini dapat dilanjutkan dengan
operasi radikal. Evaluasi respons kemoterapi neoadjuvan ini dengan
bantuan MRI karena MRI dapat membedakan antara gambaran jaringan
fibrosis dan jaringan tumor.
2.1.10 Pencegahan
Pencegahan/Skrining adalah upaya-upaya yang dilakukan untuk
menurunkan angka morbiditas dan mortalitas akibat kanker serviks.
Pencegahan terdiri dari beberapa tahap yaitu pencegahan primer,
pencegahan sekunder, pencegahan tersier.2,6,13,15
2.1.10.1. Pencegahan Primer
Pencegahan primer adalah mencegah masuknya karsinogen
kedalam tubuh atau sel tubuh. Pencegahan primer kanker serviks adalah
mencegah terjadinya infeksi HPV onkogenik karena infeksi onkogenik
berpotensi menjadi infeksi HPV persisten yang merupakan salah satu
meliputi pendidikan kehidupan yang higienis, asupan gizi yang baik untuk
meningkatkan daya imun, pola kehidupan seksual yang normal,
menghindari faktor-faktor risiko HPV onkogenik (infeksi HPV
non-onkogenik).2,6,13,15
• Menunda onset aktivitas seksual
Menunda aktivitas seksual sampai usia 20 tahun dan berhubungan
secara monogami akan mengurangi risiko kanker servikssecara
signifikan
• Penggunaan kontrasepsi barier
Pemilihan kontrasepsi yang meningkatkan daya proteksi serviks
terhadap infeksi HPV onkogenik ataupun meningkatkan regresi spontan
infeksi HPV. Dokter merekomendasikan kontrasepsi metode barier
(kondom, diafragma, dan spermisida) yang berperan untuk proteksi
terhadap agen virus.
• Penggunaan vaksinasi HPV
Vaksinasi HPV yang diberikan kepada pasien dapat mengurangi infeksi
Human Papilloma virus, karena mempunyai kemampuan proteksi >
90%.
2.1.10.2. Pencegahan Sekunder
Pencegahan sekunder adalah menemukan kelainan sel dalam
tahap infeksi HPV ataupun lesi prakanker. Penemuan infeksi HPV
merupakan salah satu pencegahan sekunder yang penting, karena infeksi
HPV persisten merupakan faktor infeksi yang dapat berkembang menjadi
dengan baik akan mengidentifikasi infeksi HPV yang berpotensi menjadi
infeksi HPV persisten serta selanjutnya berpotensi berkembang menjadi
lesi prakanker. Penemuan lesi prakanker harus dilanjutkan dengan
tatalaksana yang tepat dan baik sehingga lesi prakanker tidak
berkembang menjadi kanker serviks. Deteksi dini penyakit kanker dengan
program skrining, dimana dengan program skrining dapat memperoleh
beberapa keuntungan yaitu : memperbaiki prognosis pada sebagian
penderita sehingga terhindar dari kematian akibat kanker, tidak diperlukan
pengobatan radikal untuk mencapai kesembuhan, adanya perasaan
tentram bagi mereka yang menunjukkan hasil negatif dan penghematan
biaya karena pengobatan yang relatif murah.2,6,13,15
• Pencegahan sekunder-pasien dengan risiko sedang
Hasil pap smear yang negatif sebanyak tiga kali berturut-turut dengan
selisih waktu antar pemeriksaan satu tahun dan atas petunjuk dokter
sangat dianjurkan. Untuk pasien (atau partner) hubungan seksual yang
level aktivitasnya tidak diketahui, dianjurkan untuk melakukan pap
smear tiap tahun.6,15
• Pencegahan sekunder-pasien dengan risiko tinggi
Pasien yang memulai hubungan seksual saat usia < 18 tahun dan
wanita yang mempunyai banyak partner (multipel partner) seharusnya
melakukan pap smear tiap tahun, dimulai dari onset seksual intercourse
aktif. Interval sekarang ini dapat diturunkan menjadi setiap 6 bulan
untuk pasien dengan risiko khusus, seperti mereka yang mempunyai
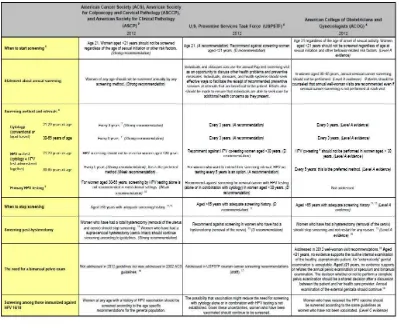
Tabel 2.4. Panduan Skrining kanker serviks18,19,20
a) Pap Smear
Pap smear (test pap) adalah suatu tindakan medis yang mana
mengambil sampel sel dari serviks seorang wanita (serviks merupakan
bagian ujung dari uterus yang masuk ke dalam vagina), kemudian
dioleskan pada slide. Sel tersebut diperiksa dengan mikroskop untuk
mencari lesi prakanker atau perubahan keganasan. Pada tahun 1928, Tes
ini ditemukan pertama kali oleh Dr. George Papanicoloau sehingga
dinamakan Pap Smear Test. Pap Smear dapat mendeteksi dini kanker
serviks dengan melihat penemuan perkembangan sel-sel abnormal
serviks. Tindakan pap smear sangat mudah, cepat, dan tidak atau relatif
terlalu tinggi, sehingga ada beberapa wanita berkembang menjadi
karsinoma serviks meskipun secara teratur melakukan pemeriksaan pap
smear. Di negara maju, angka kejadian kanker serviks menurun berkat
adanya program deteksi dini melalui pap smear.2,6,11,13,15
Pap smear yang pertama dilakukan ketika wanita menjadi aktif
secara seksual atau mencapai usia 18 tahun. Karena tes ini mempunyai
risiko false negatif sebesar 5-6%, pap smear yang kedua seharusnya
dilakukan satu tahun dari pemeriksaan yang pertama. Pada akhir tahun
1987, American Cancer Society mengubah kebijakan mengenai interval
pemeriksaan pap smear tiap tiga tahun setelah dua kali hasil negatif. Saat
ini, sesuai dengan American College of Obstetry and Gynecology dan
National Cancer Institute, dianjurkan pemeriksaan pap smear dan panggul
setiap tahun terhadap semua wanita yang aktif secara seksual atau yang
telah berusia 18 tahun. Setelah wanita tersebut mendapatkan tiga atau
lebih pap smear normal, tes dapat dilakukan dengan frekuensi yang lebih
jarang sesuai dengan yang dianjurkan dokter. Menurut NCCN Guidelines
ver1.2011 Cervical Cancer Screening, deteksi dini kanker serviks dengan
sitologi Pap Smear dimulai saat wanita berumur 21 sampai 29 tahun
dengan frekuensi pemeriksaan setiap 2 tahun. Bagi wanita umur 30 tahun
atau lebih, selain sitologi,juga disarankan untuk menjalani pemeriksaan
DNA HPV. Apabila ditemukan hasil negatif pada pemeriksaan sitologi dan
DNA HPV, pemeriksaan dapat kembali dilakukan setelah 3 tahun.
Penyakit neoplastik serviks biasanya berkembang dari displasia menjadi
awal sampai akhir ini biasanya membutuhkan waktu 8 sampai 30 tahun.
Oleh karena itu, dokter akan mendeteksi dan menghentikan penyakit ini
dengan mengikuti jadwal pap smear yang dianjurkan. Penurunan insiden
dan kematian akibat kanker serviks berkaitan dengan skrining.
Diperkirakan sebanyak 40% kanker serviks invasif dapat dicegah dengan
skrining pap smear interval 3 tahun. Semakin besar jumlah hasil negatif
yang didapat, maka akan semakin kecil risiko berkembangnya tumor
serviks invasif.2,6,13,15
Manfaat Pap Smear dapat dijabarkan secara rinci sebagai berikut:21 a. Diagnosis dini keganasan
Pap Smear berguna dalam mendeteksi kanker serviks, kanker korpus
endometrium, keganasan tuba fallopi, dan mungkin keganasan
ovarium.
b. Perawatan ikutan dari keganasan
Pap Smear berguna sebagai perawatan ikutan setelah operasi dan
setelah mendapatkan kemoterapi dan radiasi.
c. Interpretasi hormonal wanita
Pap Smear bertujuan untuk mengikuti siklus menstruasi dengan ovulasi
atau tanpa ovulasi, menentukan maturitas kehamilan, dan menentukan
kemungkinan keguguran pada hamil muda.
d. Menentukan proses peradangan
Pap Smear berguna untuk menentukan proses peradangan pada
Prosedur pemeriksaan Pap Smear,yaitu:21
a. Persiapan alat-alat yang akan digunakan, meliputi formulir konsultasi
sitologi, speculum bivalve (cocor bebek), spatula Ayre, kaca objek
(object glass) yang telah diberi label pada satu sisinya, dan wadah
berisi larutan alkohol 95 %;
b. Persiapkan pasien untuk berbaring dengan posisi ginekologi;
c.Pasang spekulum kering dan disesuaikan sehingga tampak dengan
jelas vagina bagian atas, forniks posterior, serviks uteri dan kanalis
servikalis;
d. Memeriksa serviks apakah normal atau tidak;
e.Spatula Ayre dengan ujung yang pendek dimasukkan ke dalam
endoserviks, dimulai dari arah jam 12 dan diputar 3600 searah jarum
jam;
f. Sediaan lendir serviks dioleskan di atas kaca objek pada sisi yang telah
diberi tanda dengan membentu sudut 450 satu kali usapan;
g. Kemudian kaca objek dicelupkan ke dalam larutan alkohol 95 % selama
10 menit;
h.Sediaan diletakkan pada wadah kemudian dikirim ke ahli patologi
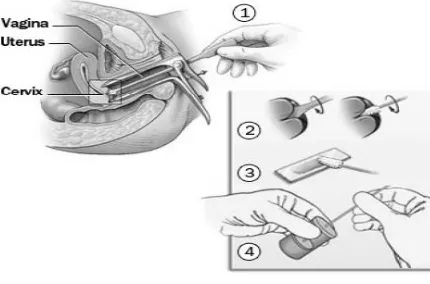
Gambar 1.Pemeriksaan Pap smear.
1) Spekulum dimasukkan ke dalam vagina untuk memudahkan
pengambilan apusan dari serviks. 2) Sel diperoleh dengan menggunakan
lidi khas dengan melakukan putaran mengikuti arah jam pada lubang
serviks. 3) Lidi kemudian dioleskan pada kaca fiksasi yang steril. 4) kaca
objek kemudian dimasukkan kedalam tabung yang berisi alkohol dan
diperhatikan di bawah mikroskop. (Health Promotion Board, 2007)
Pada dasarnya prinsip pemeriksaan pap smear adalah mengambil
epitel permukaan serviks yang mengelupas/eksfoliasi dimana epitel
permukaan serviks selalu mengalami regenerasi dan digantikan lapisan
epitel dibawahnya. Epitel yang mengalami eksfoliasi merupakan
gambaran keadaan epitel di bawahnya juga, lalu epitel yang
mengelupas/eksfoliasi tersebut di warnai secara khusus dan dilihat
dibawah mikroskop untuk interpretasi lebih lanjut.6
Interpretasi Pap smear dipermudah dengan diperkenalkannya
sistem klasifikasi Bethesda pada tahun 1981. Klasifikasi Bethesda
memperkenalkan dua kategori untuk derajat lesi prakanker, lesi derajat
lesi derajat tinggi (high grade squamous epithelial lesion) setara dengan
NIS II dan NIS III.2,6,13,15
Tabel 2.5. Sistem Papanicolaou, WHO, dan Bethesda6 Sistem
Papanicolaou
Sistem WHO Sistem Bethesda
Klas I Normal Dalam batas normal
Klas II Atipik ASCUS (Atypical squamous cells of
undetermined significance)
Klas III Displasia ringan Lesi intraepitel derajat rendah (LGSIL)
Displasia sedang Lesi intraepitel derajat berat (HGSIL)
Displasia berat Lesi intraepitel derajat berat(HGSIL)
Klas IV Karsinoma insitu Lesi intraepitel derajat berat (HGSIL)
Klas V Karsinoma sel
skuamosa
Karsinoma sel skuamosa
Adenokarsinoma Adenokarsinoma
Dikatakan suatu lesi derajat rendah (LGSIL)/ NIS I/ CIN I karena
hanya 12% saja yang berkembang ke derajat lebih berat dan memiliki
risiko 1% berkembang ke karsinoma, sedangkan derajat tinggi (HGSIL)
memiliki risiko menjadi kanker serviks yang lebih besar apabila tidak
mendapatkan terapi.6,15
b) Inspeksi Visual Asam Asetat (IVA)
IVA merupakan tes visual menggunakan larutan asam cuka (asam
asetat 3-5%) dan larutan iodium lugol pada serviks dan melihat perubahan
warna yang terjadi setelah dilakukan olesan. Tujuannya untuk melihat
adanya sel yang mengalami displasia sebagai salah satu metode skrining
kanker serviks. IVA tidak direkomendasikan pada wanita pasca
menopause, karena daerah zona transisional seringkali terletak kanalis
servikalis dan tidak tampak dengan pemeriksaan inspekulo. Interpretasi
IVA positif bila ditemukan adanya area berwarna putih dan permukaannya
2.1.10.3. Pencegahan Tersier
Pencegahan tersier termasuk komponen natural atau sintetik
untuk menekan atau melawan proses terjadinya kanker. Pencegahan
tersier meliputi pelayanan di rumah sakit (diagnosa dan pengobatan) dan
perawatan paliatif. Pencegahan tersier biasanya diarahkan pada individu
yang telah positif menderita kanker serviks. Penderita yang menjadi cacat
karena komplikasi penyakitnya atau karena pengobatan perlu
direhabilitasi untuk mengembalikan bentuk dan/atau fungsi organ yang
cacat itu supaya penderita dapat hidup dengan layak dan wajar di
masyarakat. Rehabilitasi yang dapat dilakukan untuk penderita kanker
serviks yang baru menjalani operasi contohnya seperti melakukan
gerakan-gerakan untuk membantu mengembalikan fungsi gerak dan untuk
mengurangi pembengkakan, bagi penderita yang mengalami alopesia
(rambut gugur) akibat khemoterapi dan radioterapi bisa diatasi dengan
memakai wig untuk sementara karena umumnya rambut akan tumbuh
kembali.2,6,13,15
2.2 BIDAN
2.2.1 Definisi Bidan22,23,24,25
Bidan berasal dari kata “obsto” yang artinya mendampingi, sebab
wanita yang hendak melahirkan selalu harus didampingi wanita lain.
Menurut WHO (World Health Organization), definisi bidan adalah
seseorang yang telah diakui secara regular dalam program pendidikan
kebidanan sebagaimana yang telah diakui skala yuridis dimana ia
memperoleh izin melaksanakan praktik kebidanan di negara itu. Dalam
keputusan Menteri Pendidikan dan Kebudayaan RI No 009/U/1996
tentang kurikulum pendidikan bidan disebutkan bahwa bidan diharapkan
mampu melaksanakan tugas-tugas sebagai berikut:
1. Melaksanakan pelayanan kebidanan pada wanita pra nikah, pra hamil,
hamil, melahirkan, nifas, menyusui dan pada wanita dengan gangguan
sistem reproduksi, bayi baru lahir dan balita.
2. Melaksanakan asuhan kebidanan komunitas dan pelayanan KB
3. Melaksanakan asuhan kesehatan bayi dan balita serta pelayanan
kesehatan lainnya yang sesuai dengan peraturan yang berlaku
4. Mengelola unit pelayanan KIA/KB
Adapun jumlah bidan berdasarkan data Dinas Kesehatan Kota
Medan pada tahun 2011 adalah 333 orang bidan dari 39 puskesmas induk
dan 41 puskesmas pembantu.
2.3 PENGETAHUAN
Pengetahuan adalah hasil penginderaan manusia terhadap objek
melalui indera yang dimilikinya, seperti mata, hidung, telinga dan alat
indera lainnya. Dengan sendirinya, pada waktu penginderaan sampai
menghasilkan pengetahuan tersebut sangat dipengaruhi oleh intensitas
perhatian dan persepsi terhadap objek. Jadi dapat diambil kesimpulan
bahwa pengetahuan adalah suatu hasil yang diperoleh manusia melalui
proses penginderaan, pengalaman, perasaan, akal pikiran dan intuisinya
Ancok (1987) berpendapat bahwa pengetahuan mempengaruhi
sikap dan perilaku dari segi positif dan segi negatif. Menurut
Notoadmodjo, pengetahuan atau kognitif merupakan domain yang sangat
penting untuk terbentuknya tindakan seseorang (overt behavior).
Pengetahuan yang dicakup di dalam domain kognitif mempunyai enam
tingkatan, yaitu:12 a. Tahu (know)
Tahu diartikan sebagai mengingat suatu materi yang telah dipelajari
sebelumnya. Termasuk ke dalam pengetahuan tingkat ini adalah
mengingat kembali (recall) terhadap suatu yang spesifik dari seluruh
bahan yang dipelajari atau rangsangan yang telah diterima. Oleh sebab
itu, ‘tahu’ ini merupakan tingkat pengetahuan yang paling rendah. Kata
kerja untuk mengukur bahwa orang tahu tentang apa yang dipelajari
antara lain menyebutkan, menguraikan, mengindetifikasi, menyatakan
dan sebagainya.
b. Memahami (comprehension)
Memahami diartikan sebagai suatu kemampuan menjelaskan dan
dapat menginterpretasikan secara benar tentang objek/materi yang
diketahui. Orang yang telah paham terhadap objek/materi harus dapat
menjelaskan, menyebutkan contoh, menyimpulkan dan sebagainya.
c. Aplikasi (application)
Aplikasi diartikan sebagai kemampuan untuk menggunakan materi
yang telah dipelajari pada situasi dan kondisi riil (sebenarnya).
Analisis adalah suatu kemampuan untuk menjabarkan materi atau
suatu objek ke dalam komponen-komponen, tetapi masih di dalam
suatu struktur organisasi dan masih ada kaitannya satu sama lain.
e. Sintesis (synthesis)
Sintesis merupakan kemampuan untuk meletakkan atau
menghubungkan bagian-bagian di dalam suatu bentuk keseluruhan
yang baru. Dengan kata lain, sintesis itu suatu kemampuan untuk
menyusun formulasi baru dari formulasi-formulasi yang ada.
f. Evaluasi (evaluation)
Evaluasi merupakan kemampuan untuk melakukan justifikasi atau
penilaian terhadap suatu materi/objek. Penilaian-penilaian itu
berdasarkan suatu kriteria yang ditentukan sendiri atau dengan
menggunakan kriteria yang telah ada.
Pengukuran pengetahuan dapat dilakukan dengan wawancara atau
angket yang menanyakan tentang isi materi yang ingin diukur dari subjek
penelitian atau responden. Kedalaman pengetahuan yang ingin kita ukur
dapat disesuaikan dengan tingkat-tingkat pengetahuan di atas.12
2.4 SIKAP
2.4.1 Definisi Sikap
Sikap adalah kumpulan gejala dalam merespon stimulus atau
objek, sehingga sikap itu melibatkan pikiran, perasaan, perhatian dan
gejala kejiwaan yang lain. Fungsi sikap belum merupakan tindakan (reaksi
terbuka) atau aktivitas, akan tetapi merupakan predisposisi perilaku
Notoatmodjo menyatakan bahwa sikap terdiri atas berbagai
tingkatan, yaitu:12 a. Menerima(receiving)
Menerima diartikan dimana orang (subjek) mau dan memperhatikan
stimulus yang diberikan (objek).
b. Merespons (responding)
Merespons diartikan dimana orang (objek) memberikan tindak balas
terhadap stimulus yang diberikan (objek), seperti menjawab bila
ditanya.
c. Menghargai (valuting)
Mengajak orang lain untuk mengerjakan atau mendiskusikan dengan
orang lain terhadap suatu masalah adalah suatu indikasi sikap tingkat
ketiga. Misalnya, seseorang ibu mengajak ibu lainnya untuk pergi ke
posyandu.
d. Bertanggung jawab (responsible)
Bertanggung jawab atas segala sesuatu yang telah dipilihnya dengan
segala risiko adalah sikap yang paling tinggi.
Pengukuran sikap dapat dilakukan secara langsung dengan
menanyakan bagaimana pendapat atau pernyataan responden terhadap
suatu objek.12
2.4.2 Komponen Sikap12,25,26 a. Komponen Kognitif
Komponen kognitif dalam sikap berisi tentang persepsi,
yang dimiliki seseorang terhadap suatu objek tertentu. Sebagai contoh
adalah sikap bidan terhadap kanker serviks. Komponen kognitif yang ada
didalamnya dapat berupa informasi mengenai penyebab kanker serviks,
cara penularannya, faktor resiko, pencegahannya dan lain-lain.
b. Komponen Afektif
Secara umum unsur kognitif yang telah terbentuk dalam diri
seseorang mempunyai perasaan positif dan negatif yang berkaitan
dengan suatu objek. Akan halnya dengan reaksi emosional terhadap
suatu objek, pada umumnya banyak ditentukan oleh kepercayaan atau
apa yang telah kita percayai dengan benar selama ini.
c. Komponen Konatif
Azwar (1988) mengatakan segala sesuatu yang menunjukkan
bagaimana perilaku atau kecenderungan berperilaku dalam diri
seseorang berkaitan dengan bagaimana objek sikap yang dihadapinya
merupakan komponen konatif dari sikap.Komponen konatif menunjukkan
kecenderungan pada diri seseorang untuk mengambil tindakan
pencegahan terhadap resiko tertular kanker serviks, ikut berperan serta
dalam pencegahan kanker serviks, memperbanyak informasi mengenai
kanker serviks, dan sebagainya.
2.5 PERILAKU
2.5.1 Definisi Perilaku
Robert Kwick (1974), menyatakan bahwa perilaku adalah tindakan
atau perbuatan suatu organisme yang dapat diamati dan bahkan dapat
rangsangan atau lingkungan. Dari pandangan biologis perilaku merupakan
suatu kegiatan atau aktifitas organisme yang bersangkutan.12,25
Menurut Notoatmodjo (1993) bentuk operasional dari perilaku dapat
dikelompokkan menjadi 3 (tiga) jenis yaitu:12
1. Perilaku dalam bentuk pengetahuan, yaitu dengan mengetahui situasi
atau rangsangan dari luar.
2. Perilaku dalam bentuk sikap yaitu tanggapan batin terhadap keadaan
atau rangsangan dari luar. Dalam hal ini lingkungan berperan dalam
membentuk perilaku manusia yang ada di dalamnya. Sementara itu
lingkungan terdiri dari, lingkungan pertama adalah lingkungan alam
yang bersifat fisik dan akan mencetak perilaku manusia sesuai dengan
sifat dan keadaaan alam tersebut. Sedangkan lingkungan yang kedua
adalah lingkungan sosial budaya yang bersifat non fisik tetapi
mempunyai pengaruh yang kuat terhadap pembentukan perilaku
manusia.
3. Perilaku dalam bentuk tindakan yang sudah konkrit, yakni berupa
perbuatan atau action terhadap situasi atau rangsangan dari luar.
Klasifikasi perilaku yang berhubungan dengan kesehatan (health
related behaviour) menurut Becker sebagai berikut:12
1. Perilaku kesehatan, yaitu tindakan seseorang dalam memelihara dan
meningkatkan kesehatannya.
2. Perilaku sakit, yakni segala tindakan seseorang yang merasa sakit
pengetahuan individu untuk mengidentifikasi penyakit, serta usaha
mencegah penyakit tersebut.
3. Perilaku peran sakit, yakni segala tindakan seseorang yang sedang
sakit untuk memperoleh kesembuhan.
2.5.2 Faktor-faktor yang berperan dalam pembentukan perilaku
Menurut Notoatmodjo, faktor-faktor yang berperan dalam
pembentukan perilaku dikelompokkan menjadi dua jenis yaitu:12,25 1. Faktor internal
Faktor yang berada dalam diri individu itu sendiri yaitu berupa
kecerdasan, persepsi, motivasi, minat, emosi dan sebagainya untuk
mengolah pengaruh-pengaruh dari luar. Motivasi merupakan penggerak
perilaku, hubungan antara kedua konstruksi ini cukup kompleks, antara
lain dapat dilihat sebagai berikut:
a. Motivasi yang sama dapat saja menggerakkan perilaku yang
berbeda demikian pula perilaku yang sama dapat saja diarahkan
oleh motivasi yang berbeda.
b. Motivasi mengarahkan perilaku pada tujuan tertentu.
c. Penguatan positif/ positive reinforcement menyebabkan satu perilaku
tertentu cenderung untuk diulang kembali.
d. Kekuatan perilaku dapat melemah akibat dari perbuatan itu bersifat
tidak menyenangkan.
Faktor-faktor yang berada diluar individu yang bersangkutan yang
meliputi objek, orang, kelompok dan hasil-hasil kebudayaan yang
disajikan sasaran dalam mewujudkan bentuk perilakunya.
Konsep umum yang digunakan untuk mendiagnosis perilaku adalah
konsep dari Lawrence Green (1980). Menurut Lawrence Green perilaku
dipengaruhi oleh 3 faktor utama yakni:12 1. Faktor predisposisi (predisposing faktor).
Faktor-faktor ini mencakup pengetahuan dan sikap masyarakat
terhadap kesehatan, tradisi dan kepercayaan masyarakat terhadap
hal-hal yang berkaitan dengan kesehatan, sistem nilai yang dianut
masyarakat, tingkat pendidikan, tingkat sosial ekonomi dfan
sebagainya.
2. Faktor pemungkin (enabling faktor)
Faktor-faktor ini mencakup ketersediaan sarana dan prasarana atau
fasilitas kesehatan bagi masyarakat.
3. Faktor penguat (reinforcing faktor)
Faktor-faktor ini meliputi faktor sikap dan perilaku tokoh masyarakat,
tokoh agama dan perilaku petugas termasuk petugas kesehatan, suami
dalam memberikan dukungannya kepada ibu primipara dalam merawat
2.6 KERANGKA KONSEP
Kerangka konsep dalam penelitian ini bertujuan untuk menjelaskan
pengetahuan, sikap dan perilaku bidan tentang kanker serviks dan pap
smear yaitu:
Bidan Puskesmas
di Kota Medan
1. Umur
2. Latar Belakang
Pendidikan
3. Lama Kerja
Tingkat Pengetahuan
Sikap, dan Perilaku
tentang Pap Smear dan