LAPORAN KASUS
A. IDENTITAS PASIEN
Nama : Tn. N Jenis Kelamin : Laki-laki Umur : 51 Tahun Alamat : Luwu Timur Pekerjaan : Wiraswasta Status Perkawinan : Menikah
Tanggal MRS : 4 September 2014 No. RM : 678790
Perawatan : CVCU
B. ANAMNESIS
Keluhan Utama : nyeri dada Anamnesis Terpimpin :
Nyeri dada dialami sejak ± 6 hari yang lalu. Nyeri dada terasa seperti tertekan, nyeri berlangsung terus-menerus dan tembus ke belakang, menjalar ke rahang dan lengan kiri. Durasi nyeri lebih dari 20 menit. Nyeri tidak dipengaruhi aktivitas. Nyeri berkurang dengan istirahat. Sesak napas disangkal. Nyeri ulu hati disangkal. Mual dan muntah disangkal.
Riwayat Penyakit Dahulu :
Riwayat dirawat di RS Mangkutana selama 2 hari dengan keluhan yang sama
Riwayat merokok (+), sejak 25 tahun lalu, 1 bungkus dalam 2 hari Riwayat DM dan hipertensi disangkal
C. PEMERIKSAAN FISIS
Status Generalis GCS 15 (E4M6V5)
BB : 62 kg, TB : 165 cm, IMT : 22,7 kg/m2 (normal) Sakit sedang / gizi cukup / compos mentis
Tanda Vital
Tekanan darah : 110/80 mmHg Nadi : 92x/menit Pernapasan : 24x/menit Suhu : 36,5oC
Pemeriksaan Kepala dan Leher Mata : Anemis (-), ikterus (-) Bibir : Sianosis (-)
Leher : DVS R+2 cmH2O
Pemeriksaan Thoraks
Inspeksi : Simetris kiri dan kanan
Palpasi : Massa tumor (-), nyeri tekan (-)
Perkusi : Sonor kiri dan kanan, batas paru-hepar ICS 4 kanan Auskultasi : BP: vesikular, bunyi tambahan : ronkhi -/-, wheezing -/-
Pemeriksaan Jantung
Inspeksi : Ictus cordis tidak tampak Palpasi : Ictus cordis tidak teraba Perkusi : Pekak
Batas atas jantung ICS II sinistra
Batas kanan jantung ICS IV linea parasternalis dextra Batas kiri jantung ICS V linea midclavicularis sinistra Auskultasi : BJ : S I/II murni, reguler
Pemeriksaan Abdomen
Inspeksi : Datar, ikut gerak nafas Auskultasi : Peristaltik (+) kesan normal
Palpasi : Massa tumor (-), nyeri tekan epigstrium (-), hepar dan lien tidak teraba
Perkusi : Timpani (+)
Pemeriksaan Ekstremitas Akral hangat, edema tungkai -/-
D. PEMERIKSAAN PENUNJANG
Laboratorium
TES HASIL NILAI RUJUKAN
WBC 8,6 x 103 /mm3 4,0 - 10,0 x 103 /mm3 RBC 4,68 x 106 /mm3 4,0 - 6,0 x 106 /mm3 Hb 13,8 g/dl 12,0 - 16,0 g/dl Hct 39,9 % 37,0 - 47,0 % Plt 156 x 103 /mm3 150 - 400 x 103 /mm3 Ureum 30 mg/dl 10 - 50 mg/dl Kreatinin 0,9 mg/dl L(<1,3); P(<1,1) mg/dl GDS 137 mg/dl 140 mg/dl CK 157 U/l L(<190); P(<167) U/l CK-MB 27,3 U/l < 25 U/l SGOT 65 mg/dl < 38 U/l SGPT 66 mg/dl < 41 U/l Asam Urat 4,4 mg/dl P(2,4-5,7); L(3,4-7) mg/dl
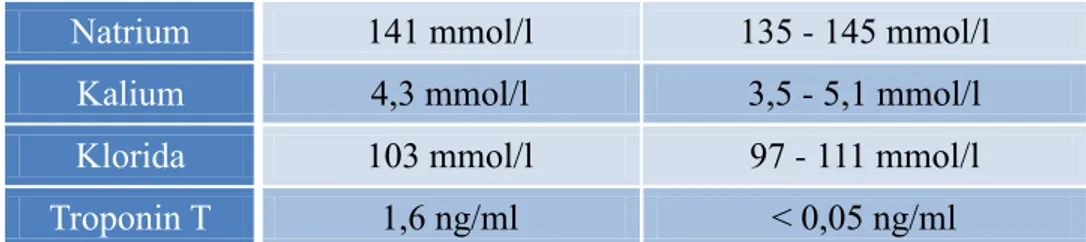
Natrium 141 mmol/l 135 - 145 mmol/l Kalium 4,3 mmol/l 3,5 - 5,1 mmol/l Klorida 103 mmol/l 97 - 111 mmol/l Troponin T 1,6 ng/ml < 0,05 ng/ml
Foto Thoraks
corakan bronchovascular dalam batas normal
tidak tampak proses spesifik aktif pada kedua lapangan paru cor : membesar dengan CTI 0,54; aorta dilatasi
kedua sinus dan diafragma baik tulang-tulang intak
Kesan :
EKG Interpretasi Irama : sinus HR : 70x/menit Aksis : normoaksis Regularitas : reguler Gel. P : normal Interval PR : 0,08 detik Kompleks QRS : QS di lead V2
Segmen ST : ST depresi di lead I, aVL, V3, V4, V5 Gel. T : T inversi pada lead I, aVL, V3, V4, V5, V6
Kesan : sinus rythm, HR 70x/min, normoaksis, iskemik anterolateral + high lateral wall
E. DIAGNOSA
F. TERAPI
O2 3 lpm via nasal kanul
IVFD NaCl 0,9% 500cc/24 jam Isosorbid dinitrat 5 mg/sublingual Aspilet loading 160 mg Clopidogrel loading 300 mg Farsorbid 3 x 10 mg Arixtra 2,5mg/24 jam/subkutan Simvastatin 20 mg 0-0-1 Laxadine syrup 0-0-2 cth Alprazolam 0,5 mg 0-0-1
PEMBAHASAN
I. PENDAHULUAN
Sindrom Koroner Akut (SKA) merupakan suatu keadaan gawat darurat jantung dengan manifestasi klinis berupa perasaan tidak enak di dada atau gejala-gejala lain sebagai akibat iskemia miokard. Sindrom ini menggambarkan suatu penyakit yang berat dengan mortalitas tinggi. Mortalitas tidak bergantung pada besarnya persentase stenosis (plak) koroner, namun lebih sering ditemukan pada penderita dengan plak kurang dari 50-70% yang tidak stabil, yaitu fibrous cap ‘dinding (punggung) plak’ yang tipis dan mudah erosi atau ruptur.
Terjadinya SKA, khususnya Infark Miokard Akut (IMA), dipengaruhi oleh beberapa keadaan, yaitu aktivitas atau latihan fisik yang berlebihan (tak terkondisikan), keadaan emosional, udara dingin, waktu dari suatu siklus harian (pagi hari), dan hari dari suatu mingguan (Senin). Keadaan-keadaan tersebut ada hubungannya dengan peningkatan aktivitas simpatis sehingga tekanan darah meningkat, frekuensi denyut jantung meningkat, kontraktilitas jantung meningkat, dan aliran koroner juga meningkat.
Sindrom koroner akut mencakup : 1. Angina pektoris tak stabil (APTS)
2. Non ST-segmen elevation myocard infark (NSTEMI) 3. ST-segmen elevation myocard infark (STEMI)
II. ETIOLOGI
Faktor – faktor yang menyebabkan SKA, khususnya IMA, antara lain suplai oksigen ke miokard berkurang (aterosklerosis, spasme, artritis, stenosis aorta, insuffisiensi jantung, anemia), curah jantung yang meningkat (emosi, aktivitas berlebihan, hipertiroidisme), dan kebutuhan oksigen miokard meningkat (kerusakan miokard, hipertrofi miokard, hipertensi diastolik). Penyebab yang paling sering adalah terjadinya sumbatan coroner sehingga
terjadi gangguan aliran darah. Sumbatan tersebut terjadi karena ruptur plak yang menginduksi terjadinya agregasi trombosit, pembentukan trombus, dan spasme koroner. Penyebab infark miokard yang jarang adalah penyakit vaskuler inflamasi, emboli (endokarditis, katup buatan), spasme koroner yang berat (misal setelah menggunakan kokain), peningkatan viskositas darah serta peningkatan kebutuhan oksigen yang bermakna saat istirahat.
III. PATOGENESIS
Non ST Elevation Myocardial Infarction (NSTEMI) dapat disebabkan
oleh penurunan suplai oksigen dan/atau peningkatan kebutuhan oksigen miokard yang diperberat oleh obstruksi koroner. NSTEMI terjadi karena trombosis akut atau proses vasokonstriksi koroner. Trombosis akut pada a. koroner diawali dengan adanya ruptur plak aterosklerosis yang tak stabil. Plak yang tidak stabil ini biasanya memiliki inti lipid yang besar, densitas otot polos yang rendah, fibrous cap yang tipis, dan konsentrasi faktor jaringan yang tinggi.
Selanjutnya pada lokasi ruptur plak, berbagai agonis (kolagen, ADP, epinefrin, serotonin) memicu aktivasi trombosit, yang selanjutnya akan memproduksi dan melepaskan tromboksan A2 (vasokonstriktor lokal yang poten). Selain itu, aktivasi trombosit memicu perubahan konformasi reseptor glikoprotein IIb/IIIa. setelah mengalami konversi fungsinya, reseptor mempunyai afinitas tinggi terhadap sekuen asam amino pada protein adhesi yang larut (integrin), seperti faktor von Willebrand (vWF) dan fibrinogen, di mana keduanya adalah molekul multivalen yang dapat mengikat dua platelet yang berbeda secara simultan, menghasilkan ikatan silang platelet dan agregasi.
Kaskade koagulasi diaktivasi oleh pajanan tissue factor pada sel endotel yang rusak. Faktor VII dan X diaktivasi, mengakibatkan konversi protrombin menjadi trombin, yang kemudian mengkonversi fibrinogen menjadi fibrin. Arteri koroner yang terlibat kemudian akan mengalami oklusi
(total atau subtotal) oleh trombus yang terdiri atas agregat trombosit dan fibrin.
IV. GEJALA KLINIS
Keluhan yang khas adalah nyeri dada. Nyeri dada tipikal (angina) merupakan gejala kardinal pasien IMA. Sifat nyeri dada angina sebagai berikut :
Lokasi : substernal, retrosternal, dan prekordial
Sifat nyeri : seperti diremas-remas, ditekan, panas, atau ditindih beban berat
Nyeri dapat menjalar ke lengan (umunya kiri), bahu, leher, rahang bawah, punggung, perut
Nyeri membaik atau hilang dengan istirahat dan responsif terhadap nitrat Faktor pencetus : latihan fisik, stres emosi, udara dingin, atau sesudah
makan
Gejala yang menyertai dapat berupa mual, muntah, sulit bernapas (sesak), keringat dingin, cemas, dan lemas
V. DIAGNOSIS
a) Anamnesis
Pasien yang datang dengan keluhan nyeri dada perlu dilakukan anamnesis secara cermat apakah nyeri dadanya berasal dari jantung atau dari luar jantung. Jika dicurigai dari jantung, perlu dibedakan apakah nyerinya berasal dari koroner atau bukan. Perlu dianamnesis pula apakah ada riwayat infark miokard sebelumnya serta faktor-faktor risiko, antara lain hipertensi, diabetes mellitus, dislipidemi, merokok, stres, serta riwayat sakit jantung koroner pada keluarga.
Nyeri dada dengan lokasi khas substernal atau kadang epigastrium dengan ciri seperti diperas, perasaan seperti diikat, perasaan terbakar, nyeri tumpul, rasa penuh, berat atau tertekan, nyeri berlangsung lebih
dari 20 menit dan tidak dipengaruhi aktivitas, menjadi manifestasi gejala yang sering ditemui pada NSTEMI. Analisis berdasarkan gambaran klinis menunjukkan bahwa mereka yang memiliki gejala dengan onset baru angina berat memiliki prognosis lebih baik jika dibandingkan dengan yang nyeri dada pada saat istirahat. Walaupun gejala khas rasa tidak enak di dada pada NSTEMI telah diketahui dengan baik, gejala tidak khas seperti dispneau, mual, diaforesis, sinkop, atau nyeri di lengan, epigastrium, bahu atas, atau leher, juga terjadi dalam kelompok yang lebih besar pada pasien-pasien berusia lebih dari 65 tahun.
b) Pemeriksaan Fisis
Pada pemeriksaan fisis biasanya tidak ditemukan kelainan. Bila telah terjadi komplikasi seperti gagal jantung, maka dapat ditemukan irama gallop (bunyi jantung ketiga) atau ronki basah halus. Bila terjadi aritmia dan hipotensi, maka penderita mungkin tampak pucat dan berkeringat dingin. Kadang-kadang pasien datang dengan keluhan nyeri ulu hati, dada rasa terbakar, atau rasa tidak nyaman di dada yang sulit digambarkan oleh penderita.
c) Pemeriksaan Penunjang EKG
Pada NSTEMI, dapat ditemukan depresi segmen ST (≥ 1mV) atau inverse gelombang T simetris (> 2mV) pada dua lead yang bersebelahan.
Depresi ST pada iskemia miokard: A. Depresi ST horizontal, spesifik
untuk iskemia
B. Depresi ST landai ke bawah, spesifik untuk iskemia
C. Depresi ST landai ke atas, tidak spesifik untuk iskemia
Inverse T pada iskemia miokard: A. Inverse T yang kurang spesifik
untuk iskemia
B. Inverse T berujung lancip dan simetris, spesifik untuk iskemia.
Laboratorium (cardiac marker)
Kerusakan miokardium dikenali keberadaanya antara lain dengan menggunakan tes enzim jantung, seperti : creatine-kinase (CK),
creatine-kinase myocardial band (CK-MB), cardiac specific troponin (cTn) I/T, dan myoglobin. Peningkatan nilai enzim CK-MB atau cTn T/I >2x nilai batas atas normal menunjukkan adanya nekrosis jantung (infark miokard). Pemeriksaan enzim jantung sebaiknya dilakukan secara serial.
a. Cardiac specific troponin (cTn) T dan I
Paling spesifik dan sensitif untuk infark miokard
Troponin I memiliki ukuran yang lebih kecil, sehingga mudah dideteksi
b. Myoglobin
Marker paling cepat terdeteksi, memiliki sensitivitas yang tinggi tapi tidak spesifik
Ditemukan pada otot jantung dan otot skeletal sangat berguna untuk deteksi dini infark miokard c. Creatine Kinase (CK)
Ditemukan pada otot, otak, jantung Murah, mudah, tapi tidak spesifik
d. Creatine Kinase-Myocardial Band (CKMB)
Spesifik untuk infark miokard Cardiac
Marker Meningkat Puncak Normal
cTn T 3 jam 12-48 jam 5-14 hari cTn I 3 jam 24 jam 5-10 hari CK-MB 3 jam 10-24 jam 2-4 hari
CK 3-8 jam 10-36 jam 3-4 hari Mioglobin 1-2 jam 4-8 jam 24 jam
Ekokardiografi
Pemeriksaan ini juga dapat membantu dalam mendiagnosis karena dapat memperlihatkan abnormalitas dari kontraksi ventrikel yang mengalami iskemik atau infark.
VI. PENATALAKSANAAN
1. Oksigenasi
Untuk meningkatkan suplai oksigen pada miokard yang mengalami cedera (iskemik)
Diberikan sampai pasien stabil dengan kadar oksigen 2-4 liter per menit
2. Terapi Antiiskemia Nitrat
Nitrat dapat menyebabkan vasodilatasi pembuluh vena dan arteriol perifer, dengan efek mengurangi preload dan afterload sehingga dapat mengurangi wall stress dan kebutuhan oksigen. Nitrat juga meningkatkan suplai oksigen dengan vasodilatsai pembuluh koroner dan memperbaiki aliran darah kolateral. Untuk mengatasi nyeri dada akut, preparat nitrat kerja cepat yang biasanya diberikan adalah ISDN (Isosorbid Dinitrat) secara sublingual dengan dosis 5 mg, dapat diulang sebanyak 3 kali dengan interval waktu 5 menit. Jika nyeri dada belum teratasi, dapat diberikan nitrogliserin intravena dengan dosis awal 5 ug/menit dan ditingkatkan (5-10 ug/menit) setiap 5 menit sampai nyeri dada menghilang. Dosis maksimal 200 ug/menit.
Morfin atau Pethidin
Jika nitrat intravena belum berhasil menghilangkan nyeri dada, dapat diberikan morfin dengan dosis 2,5-5 mg atau pethidin dengan dosis 12,5-25 mg secara intravena.
Beta Blocker
β-blocker memiliki efek inotropik dan kronotropik negatif sehingga dapat meningkatkan suplai oksigen dan menurunkan kebutuhan oksigen jantung melalui efek penurunan denyut jantung dan daya kontraksi miokardium. Pemberian β-blocker pada jam-jam pertama IMA dapat membatasi perluasan infark, mengurasi risiko reinfark, dan memperpanjang harapan hidup. Jika tidak terdapat kontraindikasi (bradikardi, bronkospasme, hipotensi, gagal jantung), β-blocker dapat diberikan dalam 24 jam pertama onset nyeri dengan tujuan untuk mencapai denyut jantung sekitar 60x/menit. β-blocker yang diberikan sebaiknya yang merupakan kardioselektif, seperti atenolol, acebutolol, bisoprolol, esmolol, atau metoprolol.
Antagonis Kalsium
Dapat menyebabkan vasodilatasi koroner dan menurunkan tekanan darah. Ada 2 golongan besar pada antagonis kalsium :
- golongan dihidropiridin : efeknya sebagai vasodilatasi lebih kuat dan penghambatan nodus sinus maupun nodus AV lebih sedikit dan efek inotropik negatif juga kecil (Contoh : nifedipin)
- golongan nondihidropiridin : golongan ini dapat memperbaiki survival dan mengurangi infark pada pasien dengan sindrom koroner akut dan fraksi ejeksi normal. Denyut jantung yang berkurang, pengurangan afterload memberikan keutungan pada golongan nondihidropiridin pada sindrom koroner akut dengan faal jantung normal (Contoh : verapamil dan diltiazem).
3. Terapi Antiplatelet Aspirin
Aspirin memiliki efek menghambat COX-1 dan mencegah pembentukan tromboksan (TXA2) yang merupakan mediator dalam aktivasi platelet sehingga mencegah agregasi platelet dan konstriksi arterial. Dosis awal :160-325 mg, kemudian dilanjutkan 75-160 mg/hari, diberikan pada semua pasien SKA jika tidak terdapat
kontraindikasi (ulkus peptikum, gastritis berat, atau penyakit perdarahan lainnya).
Clopidogrel
Clopidogrel (derivat Tinopiridin) memiliki efek dalam menghambat aktivasi P2Y12, yang merupakan reseptor ADP pada platelet sehingga dapat mencegah agregasi trombosit dan menghambat pembentukan trombus. Pemberian clopidogrel efektif pada pasien-pasein yang alergi terhadap aspirin. Dosis loading : 300 mg, kemudian dilanjutkan 75 mg/hari.
Antagonis GP IIb/IIIa
Ikatan fibrinogen dengan reseptor GP IIb/IIIa pada platelet ialah ikatan terakhir pada proses agregasi platelet. Karena antagonis GP IIb/IIIa menduduki reseptor tadi maka ikatan platelet dengan fibrinogen dapat dihalangi dan agregasi platelet tidak terjadi. Contoh : absiksimab, eptifibatid, tirofiban.
Obat-obat ini telah dipakai untuk pengobatan angina tak stabil maupun untuk obat tambahan dalam tindakan PCI terutama pada kasus-kasus angina tak stabil.
4. Terapi Antikoagulan Unfractionated Heparin
Heparin ialah suatu glikosaminoglikan yang terdiri dari berbagai rantai polisakarida yang berbeda panjangnya dengan aktivitas antikoagulan yang berbeda-beda. Antitrombin III, bila terikat dengan heparin akan bekerja menghambat trombin dan dan faktor Xa. Heparin juga mengikat protein plasma, sel darah, sel endotel yang mempengaruhi bioavaibilitas. Pada penggunaan obat ini juga diperlukan pemeriksaan trombosit untuk mendeteksi adanya kemungkinan heparin induced thrombocytopenia (HIT).
Low Molecular Weight Heparin (LMWH)
LMWH dibuat dengan melakukan depolimerisasi rantai plisakarida heparin. Dibandingkan dengan unfractionated heparin, LMWH
mempunyai ikatan terhadap protein plasma yang kurang, bioavaibilitas lebih besar. LMWH yang ada di Indonesia ialah dalteparin, nadroparin, enoksaparin dan fondaparinux. Keuntungan pemberian LMWH karena cara pemberian mudah, yaitu dapat disuntikkan secara subkutan dan tidak membutuhkan pemeriksaan laboratorium.
5. Statin
Dengan menghambat biosintesis kolesterol serta meningkatkan ekspresi reseptor LDL di hepar, statin memiliki efek menurunkan LDL-kolesterol dan prekursornya dari sirkulasi. Statin juga memiliki efek pleiotropik, yaitu perbaikan fungsi endotel, anti-inflamasi, anti-proliferasi otot polos, anti-oksidan, anti-trombosis, dan stabilisasi plak, sehingga pemberian statin dianjurkan pada pasien SKA dengan target kadar LDL < 70 mg/dl. 6. Revaskularisasi Pembuluh Koroner
Tindakan revaskularisasi perlu dipertimbangkan pada pasien dengan iskemik berat dan refakter dengan terapi medikamentosa. Pada pasien dengan penyempitan di left main atau penyempitan pada 3 pembuluh darah, bila disertai faal ventrikel kiri yang kurang tindakan operasi
bypass (CABG) dapat mengurangi risiko masuknya kembali ke rumah sakit. Pada pasien dengan faal jantung yang masih baik dengan penyempitan pada satu pembuluh darah atau dua pembuluh darah atau bila ada kontraindikasi, tindakan pembedahan PCI merupakan pilihan utama.
Teknik-teknik invasif, misalnya percutaneous transluminal coronary angioplasty (PTCA) dan bedah pintas arteri koroner dapat menurunkan serangan angina klasik. Dengan PTCA, lesi aterosklerotik didilatasi oleh sebuah kateter yang dimasukkan melalui kulit ke dalam arteri femoralis atau brakhialis dan didorong ke jantung. Setelah berada di pembuluh yang sakit, balon yang ada di kateter digembungkan. Hal ini akan memecahkan plak dan meregangkan arteri. Dengan bedah pintas, potongan arteri koroner yang sakit diikat, dan diambil arteri atau vena
dari tempat lain untuk dihubungkan ke bagian yang tidak sakit. Aliran darah dipulihkan melalui pembuluh baru ini. Pembuluh yang paling sering ditransplantasikan adalah vena safena atau arteri mamaria interna. Pemasangan selang artifisial atau stent ke dalam arteri agar tetap terbuka kadang-kadang dilakukan dengan keberhasilan yang bervariasi. Bedah pintas koroner menghilangkan nyeri angina tetapi tampaknya tidak mempengaruhi mortalitas jangka panjang.
VII. KOMPLIKASI
Komplikasi yang paling terjadi adalah pada pasien IMA adalah aritmia dan gagal jantung. Komplikasi lainnya, seperti syok kardiogenik, ruptur septum atau dinding ventrikel, perikarditis, myocardial stunning, dan tromboemboli.
VIII. PROGNOSIS
Skor risiko TIMI
Usia ≥ 65 tahun 1
≥ 3 faktor risiko PJK
(riw. keluarga, HT, dislipidemi, DM, rokok)
1
Diketahui PJK 1
Pemakaian aspirin dalam 7 hari terakhir 1
≥ 2 episode angina dalam 24 jam 1
Peningkatan biomarker jantung 1
Interpretasi Skor Risiko (%) 0-1 4,7 2 8,3 3 13,2 4 19,9 5 26,2 6-7 40,9