2.1 Identitas Pasien
Nama : An.ZK
No RM : 15.51.50
Umur : 28 bulan
TTL : 16 Juni 2013
Jenis kelamin : Perempuan
Anak ke : Anak kedua dari 2 bersaudara
Agama : Islam
Suku : Jawa
Alamat : Karangploso
Nama Ayah : Tn. N
Umur : 35 tahun
Pekerjaan : Kuli bangunan
Nama Ibu : Ny.M
Umur : 33 tahun
Pekerjaan : Ibu Rumah Tangga
Status Perkawinan : Menikah
Masuk RS : Kamis, 29 Oktober 2015
Keluar RS : Selasa, 3 November 2015
2.2 Anamnesis
1. Keluhan utama : batuk
2. Riwayat penyakit penyerta : pilek, sesak, lemas
3. Riwayat penyakit sekarang : Pasien datang ke poli THT diantar orang tuanya pada hari kamis sore, 29 Oktober 2015 dengan keluhan utama batuk. Pasien mengalami batuk sejak 3 hari yang lalu. Batuk An. ZK berdahak dengan konsistensi kental dan warna dahak kehijauan, tidak berbau. Dalam perjalanan pulang an. ZK tiba-tiba batuk terus menerus sehingga menyebabkan sulit bernafas. Orang tua pasien kembali
membawanya ke IGD dan dikatakan an. ZK mengalami kekurangan oksigen. An. ZK diharuskan MRS. Pada saat batuk, an. ZK mengeluh susah mengeluarkan dahak dan mengeluh kedua hidungnya tersumbat. Pernafasan an. ZK cenderung cepat (ngos-ngosan) tetapi tidak didapatkan suara mengi (ngik-ngik). Selama di rumah sakit didapatkan an.ZK kesusahan BAB, yang biasanya 1 hari sekali menjadi lebih dari 2 hari sekali dengan konsistensi tinja agak lunak, berbentuk dan berwarna kuning kehijauan. BAK an. ZK berwarna kuning jernih dengan frekuensi dan volume yang normal seperti biasa.
4. Riwayat penyakit dahulu :
a. Pernah MRS pada usia 3 bulan, 11 bulan, dan 21 bulan karena mengalami hal yang serupa
5. Riwayat kebiasaan : Tidak ada data
6. Riwayat Sosial Ekonomi : Cukup untuk memenuhi kebutuhan hari
7. Riwayat gizi :
Saat bayi AN. ZK diberikan ASI ekslusif sampai 6 bulan lalu dilanjutkan sampai usia 24 bulan. Nafsu makan anak baik, tiga kali sehari dengan porsi secukupnya dan An. ZK menyukai sayur-sayuran.
8. Riwayat pengobatan : Nebulizer saat sesak kambuh
9. R. Alergi : Disangkal
10. R. Pernikahan : Tidak ada data
11. R. Kehamilan : Sering berobat ke dokter saat kehamilan karena keluhan perut sering mules mulai usia kehamilan di atas 16 minggu
12. R. Kelahiran :
Cukup bulan
Anak lahir normal
Tidak ada penyulit saat kelahiran 13. Imunisasi
Imunisasi lengkap dan terjadwal.
Hepatitis B : dilaksanakan 3x pada saat lahir, usia 1 bulan dan 6 bulan
Polio : dilaksanakan 4x pada saat usia 0 bulan, 2 bulan, 4 bulan dan 6 bulan
BCG : dilaksanakan 1x pada saat usia 2 bulan
DTP : dilaksanakan 4x pada usia 2 bulan, 4 bulan, 6 bulan dan 18 bulan
Hib : dilaksanakan 4x pada usia 2 bulan, 4 bulan, 6 bulan dan18 bulan
PCV : dilaksanakan 4x pada usia 2 bulan, 4 bulan, 6 bulan dan 12 bulan
Rotavirus : dilaksanakan 3x pada usia 2 bulan, 4 bulan, 6 bulan Influenza : dilaksanakan 1x pada usia 24 bulan
Campak : dilaksanakan 2x pada usia 9 bulan, 24 bulan MMR : dilaksanakan 1x pada usia 5 bulan
Tifoid : dilaksanakan 1x pada usia 24 bulan Hepatitis A : dilaksanakan 1x pada usia 24 bulan Varisela : dilaksanakan 1x pada usia 12 bulan 14. R.Trauma : Disangkal
2.3 Anamnesis Sistem
1. Kulit : kulit gatal (-), kulit kering (-)
2. Kepala : sakit kepala (-), pusing (-),benjolan (-), demam (-)
3. Mata : tidak ada keluhan
4. Hidung : tersumbat ( +/+ ), mimisan ( - )
5. Telinga : pendengaran berkurang(-/-), berdengung (-/-), keluar cairan (-/-)
6. Mulut : sariawan(-), mulut kering (-)
7. Tenggorokan : sulit menelan (+), sakit menelan(+), serak (-) 8. Pernafasan : sesak nafas (+), batuk (+)
9. Kadiovaskuler : nyeri dada (-), berdebar-debar (-)
10. Gastrointestinal : BAB tidak lancar semenjak MRS, mual (-), muntah (-), nyeri perut (-)
11. Genitourinaria : tidak ada keluhan (BAK normal, nyeri kencing (-)) 12. Neurologik : kejang (-), lumpuh (-)
13. Muskuloskeletal : kaku sendi (-), nyeri otot (-)
14. Ekstremitas : Atas sebelah kiri : bengkak (-), luka dan nyeri (-) Atas sebelah kanan : bengkak (-), luka dan nyeri (-) Bawah sebelah kiri : bengkak (-), luka dan nyeri (-)
Bawah sebelah kanan: bengkak (-), luka dan nyeri (-)
2.4 Pemeriksaan Fisik
1. Keadaan Umum
Tampak sakit sedang (lemas), kesadaran compos mentis (GCS E4 V5 M6) 2. Tanda Vital dan Status Gizi
a. Tanda Vital:
Nadi : 120 x/menit
Pernafasan : 28 x/menit
Suhu : 37,8 0C
Tensi : tidak ada data b. Status gizi secara antropometri:
BB : 12 kg
TB : tidak ada data Status gizi : Baik 3. Kulit
Warna kulit: kuning, ikterik (-), sianosis (-) 4. Kepala
DBN 5. Mata
Conjunctiva anemis (-/-), sklera ikterik (-/-), mata cowong (-/-), pupil anisokor (-/-)
6. Hidung
sekret (+/+), Nafas cuping hidung (-/-), epistaksis (-/-), deformitas hidung
(-/-) 7. Mulut
Bibir pucat (-), bibir kering (+), lidah kotor (-), lidah kering (-) 8. Telinga
9. Tenggorokan
pharing hiperemis (+), Tonsil membesar (+) T2│T2
10. Leher
Trakea di tengah, pembesaran kelenjar tiroid (-), pembesaran kelenjar limfe (-), lesi pada kulit (-)
11. Thoraks
Simetris, retraksi (-), spider nevi (-), pembesaran kelenjar limfe (-) Cor : Inspeksi : tidak ada data
Palpasi : tidak ada data Perkusi : tidak ada data Auskultasi : tidak ada data Pulmo : Inspeksi : tidak ada data
Palpasi : tidak ada data Perkusi : tidak ada data
Auskultasi : Suara tambahan rhonki (+/+)
Rhonki Wheezing
+ +
-+ +
-+ +
-12. Abdomen
Inspeksi : mencembung, venektasi (-), massa (-), bekas jahitan (-) Auskultasi : BU (+) normal
Palpasi : supel, nyeri epigastrium (-), massa (-), Nyeri tekan perut kanan bawah (-).
Perkusi : timpani seluruh lapangan perut
13. Ekstremitas: palmar eritema (-/-)
Oedem Akral Dingin
- - -
-14. Sistem genitalia : tidak ada data
15. Pemeriksaan neurologik :Tidak ada data 16. Pemeriksaan psikiatrik: Tidak ada data
2.5 Different Diagnosis 1. Bronkopneumonia 2. Tonsilofaringitis 3. Bronkiolitis 2.6 Pemeriksaan Penunjang Darah lengkap :
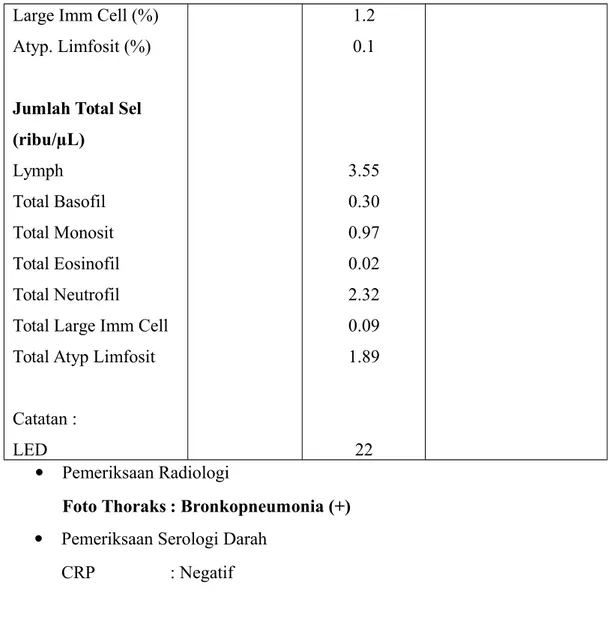
HEMATOLOGI HASIL NILAI NORMAL
Jumlah sel darah
Hb (g/dL) Hematokrit (%) Leukosit (ribu/µL) Trombosit (ribu/µL) Eritrosit (juta/µL) PDW (fL) RDW-CV (%) MPV (fL) PCT (%) Index MCV (fL) MCH (pg) MCHC (%) Differential Basofil (%) Eusinofil (%) Limfosit (%) Monosit (%) Netrofil (%) + -+ -+ + -13.5 40.3 7.17 333 4.98 10.3 12.91 7 0,2 80.8 27.1 33,6 4.2 0.3 49.5 13.6 32.4 11.5~13.5 34~40 5.0~14.5 150~440 3.96~5.32 9~13 11.5~14.5 7.2~11.1 75~87 24~30 31~37 0~1 1~6 30~45 2~9 50~70
Large Imm Cell (%) Atyp. Limfosit (%)
Jumlah Total Sel (ribu/µL) Lymph Total Basofil Total Monosit Total Eosinofil Total Neutrofil Total Large Imm Cell Total Atyp Limfosit Catatan : LED 1.2 0.1 3.55 0.30 0.97 0.02 2.32 0.09 1.89 22 Pemeriksaan Radiologi
Foto Thoraks : Bronkopneumonia (+) Pemeriksaan Serologi Darah
CRP : Negatif
2.7 Resume
Pasien datang dengan keluhan batuk. Pasien mengalami batuk sejak 3 hari yang lalu. Batuk disertai dahak dengan konsistensi kental dan warna dahak kehijauan, tidak berbau. Suhu badan anak 37,8 oC. Pada pemeriksaan pasien ditemukan adanya sekret pada hidung, faring hiperemis, pembesaran tonsil dan suara tambahan ronki pada paru. Pada pemeriksaan penunjang radiologi ditemukan positif bronkopneumonia.
2.8 Diagnosa kerja
Bronkopneumonia + Tonsilofaringitis
2.9 Planing dan Monitoring
Medikamentosa
1. Nebulizer NS 0,9% 2ml + ventolin 1/2a mpule tiap 2 jam 2. O2 nasal 2lpm 3. Infus D5 ¼ NS 14 tpm (rehidrasi) 4. IV. Ondansentron 1 mg 5. IV. Antrain 180 mg 6. IV. Dexamethasone 2 x 2,5 mg 7. IV. Ceftiaxone 2 x 250 mg Non medikamentosa
1. memposisikan tubuh dengan nyaman
2. Monitoring
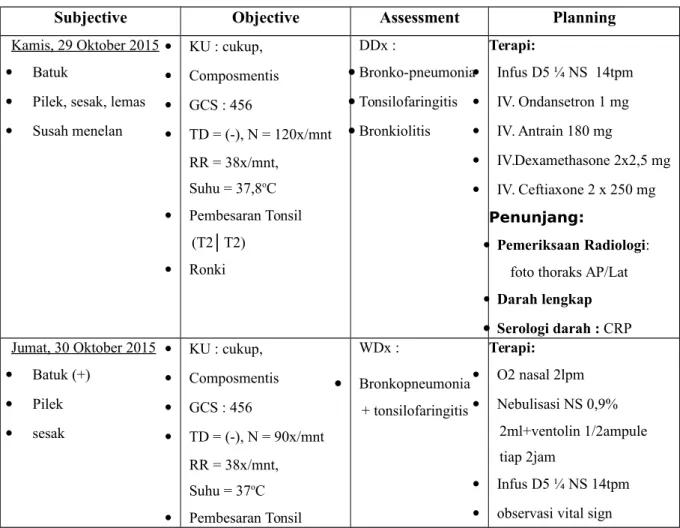
Tabel 1. Analisis SOAP
Subjective Objective Assessment Planning
Kamis, 29 Oktober 2015 Batuk
Pilek, sesak, lemas Susah menelan KU : cukup, Composmentis GCS : 456 TD = (-), N = 120x/mnt RR = 38x/mnt, Suhu = 37,8oC Pembesaran Tonsil (T2│T2) Ronki DDx : Bronko-pneumonia Tonsilofaringitis Bronkiolitis Terapi: Infus D5 ¼ NS 14tpm IV. Ondansetron 1 mg IV. Antrain 180 mg IV.Dexamethasone 2x2,5 mg IV. Ceftiaxone 2 x 250 mg Penunjang: Pemeriksaan Radiologi:
foto thoraks AP/Lat
Darah lengkap Serologi darah : CRP Jumat, 30 Oktober 2015 Batuk (+) Pilek sesak KU : cukup, Composmentis GCS : 456 TD = (-), N = 90x/mnt RR = 38x/mnt, Suhu = 37oC Pembesaran Tonsil WDx : Bronkopneumonia + tonsilofaringitis Terapi: O2 nasal 2lpm Nebulisasi NS 0,9% 2ml+ventolin 1/2ampule tiap 2jam Infus D5 ¼ NS 14tpm observasi vital sign
(T2│T2) faring hiperemi Ronki (+) stridor (-)
Hasil Pem. penunjang : Foto thoraks (+) bronkopneumonia CRP (-) Sabtu, 31 Oktober 2015 Batuk ↑ sesak berkurang demam (-) KU : cukup, Composmentis GCS : 456 TD = (-), N = 90x/mnt RR = 30x/mnt, Suhu = 37oC Pembesaran Tonsil (T2│T2) faring hiperemi Ronki (-) WDx : Bronkopneumonia + tonsilofaringitis Terapi: O2 nasal 2lpm Nebulisasi NS 0,9% 2ml+ventolin 1/2ampule tiap 4jam Infus D5 ¼ NS 15 14tpm IV ceftriaxone 2x500 mg IV dexamethasone 3x2,5mg PO lactulax
observasi vital sign Minggu, 1 Nov 2015 Batuk berkurang sesak berkurang demam (-) KU : cukup, Composmentis GCS : 456 TD = (-), N = 90x/mnt RR = 24x/mnt, Suhu = (-) faring hiperemi Ronki (-) WDx : Bronkopneumonia + tonsilofaringitis Terapi: Nebulisasi NS 0,9% 2ml+ventolin 1/2ampule tiap 4jam Infus D5 ¼ NS 14tpm IV ceftriaxone 2x500 mg IV dexamethasone 3x2,5mg PO lactulax
observasi vital sign Senin, 2 Nov 2015 Batuk berkurang sesak berkurang demam (-) KU : cukup, Composmentis GCS : 456 TD = (-), N = 90x/mnt RR = 20x/mnt, Suhu = (-) WDx : Bronkopneumonia + tonsilofaringitis Terapi: Nebulisasi NS 0,9% 2ml+ventolin 1/2ampule tiap 4jam Infus D5 ¼ NS 14tpm PO lactulax IV ceftriaxone 2x500 mg
faring hiperemi Ronki (-) Selasa, 3 Nov 2015 Batuk (-) sesak (-) demam (-) KU : cukup, Composmentis GCS : 456 TD = (-), N = 90x/mnt RR = 20x/mnt, Suhu = (-) faring hiperemi Ronki (-) WDx : Bronkopneumonia + tonsilofaringitis Terapi: Ranitidin PO Medixan PO Ventolin PO