Sindrom Koroner Akut
BAB IPENDAHULUAN 1.1. Pendahuluan
Penyakit jantung koroner ialah suatu penyakit yang sangat umum terjadi dan merupakan penyebab kematian nomor satu di negara-negara maju. Di Indonesia dengan makin berkembangnya tingkat kesejahteraan masyarakat sejalan dengan lajunya pembangunan, sudah dapat diramalkan penyakit ini juga akan menjadi penyebab kematian nomor satu.6
Hasil Survey Kesehatan Rumah Tangga (SKRT) yang dilakukan oleh Departemen Kesehatan pada tahun 1992 menunjukkan bahwa penyebab kematian utama di Indonesia terutama di kota besar adalah penyakit kardiovaskuler. Sedangkan SKRT yang dilakukan pada tahun 1972, penyakit kardiovaskuler baru menduduki urutan ke 11.6
Operasi jantung koroner yang dilakukan di Rumah Sakit Harapan Kita Jakarta mencapai lebih dari 200 kasus pada tahun 1992 dibandingkan hanya 20-30 kasus pada tahun 1984. Ini belum termasuk kasus-kasus yang berobat di luar negeri dan angioplasti.6
Di Rumah Sakit Jantung Rajawali Bandung, kasus penyakit jantung koroner yang berupa infark miokard pada tahun 1992 meningkat menjadi rata-rata 1,5-2 kasus per hari, dibandingkan 0,5-1 kasus per hari pada tahun 1990.6
1.2. Epidemiologi
Data penelitian Framingham di Amerika Serikat yang didapat pada tahun 1950 dan 1960 menunjukkan bahwa dari empat pria dengan angina, satu orang akan mengalami infark miokard dalam waktu 5 tahun. Sedangkan untuk wanita resikonya hanya setengah dari itu.5
Penelitian menunjukkan pula bahwa penderita yang simtomatis prognosisnya lebih daripada yang penderita yang asimtomatis. Data saat ini menunjukkan bahwa bila penderita asimtomatis atau dengan simtom ringan, kematian tahunan pada penderita dengan pada satu dan dua pembuluh darah koroner adalah 1,5 % dan kira-kira 6 % untuk lesi pada tiga pembuluh darah koroner. Kalau pada golongan terakhir ini kemampuan latihan (exercise capacity) penderita baik, kematian tahunan adalah 4 % dan bila ini tidak baik kematian tahunannya kira-kira 9 %, karena itu penderita harus dipertimbangkan untuk revaskularisasi.5
Data dari Coronary Artery Surgery Study (CASS) telah menunjukkan hubungan antara jumlah pembuluh darah koroner yang terlibat, banyak stenosis di pembuluh darah koroner bagian proksimal serta kemunduran kemampuan fungsi ventrikel kiri sebagai tanda prognosis tidak baik.5
Survey Kesehatan Rumah Tangga Nasional Departemen Kesehatan 1996 melaporkan angka kematian di daerah perkotaan dan di pedesaan untuk penyakit jantung koroner masing-masing 53,5 dan
24,6 per 100.000 penduduk. Ini relatif masih rendah dibandingkan negara maju. Sebagai gambaran, negara tetangga kita Singapura mempunyai angka kematian untuk penyakit jantungkoroner sebanyak 215 per 100.00 penduduk pada tahun 1994.5
BAB II PEMBAHASAN 2.1. Definisi
Sindrom koroner akut adalah gabungan gejala klinik yang menandakan iskemia miokard akut, yang terdiri dari infark miokard akut dengan elevasi segmen ST (ST segment elevation myocardial
infarction = STEMI), infark miokard akut tanpa elevasi segmen ST (non ST segment elevation myocardial infarction = NSTEMI), dan angina pectoris tidak stabil (unstable angina pectoris = UAP). Ketiga kondisi
tersebut berkaitan erat, hanya berbeda dalam derajat beratnya iskemia dan luasnya jaringan miokardiaum yang mengalami nekrosis.4
UAP dan NSTEMI merupakan suatu kesinambungan dengan kemiripan patofisiologi dan gambaran klinis. Perbedaan antara angina pectoris tidak stabil (UAP) dengan infark miokard akut tanpa elevasi segmen ST (NSTEMI) adalah apakah iskemi yang ditimbulkan cukup berat sehingga dapat menimbulkan kerusakan miokardium, sehingga adanya marker kerusakan miokardium dapat diperiksa.4
2.2. Faktor Resiko
Dewasa ini ditemukan banyak faktor yang saling berkaitan dalam mempercepat proses aterogenik. Telah ditemukan beberapa faktor yang dikenal sebagai faktor risiko yang meningkatkan kerentanan terhadap terjadinya aterosklerosis koroner pada individu tertentu. Ada empat faktor risiko biologis yang tak dapat diubah, yaitu : usia, jenis kelamin, ras dan riwayat keluarga. Faktor-faktor risiko tambahan lainnya masih dapat diubah, sehingga berpotensi dapat memperlambat proses aterogenik. Faktor-faktor risiko tersebut adalah merokok, peningkatan kadar lipid serum, hipertensi, gangguan toleransi glukosa, dan obesitas.3
2.2.1. Faktor resiko yang tidak dapat dimodifikasi 1. Usia
Kerentanan yang serius jarang terjadi sebelum usia 40 tahun. Tetapi hubungan antara usia dan timbulnya penyakit mungkin hanya mencerminkan lama paparan yang lebih panjang terhadap faktor-faktor aterogenik.3
2. Jenis kelamin
Kejadian penyakit koroner relatif lebih rendah pada wanita sampai menopause, setelah menopause kerentanannya menjadi sama dengan pria. Efek perlindungan estrogen dianggap sebagai penjelasan adanya imunitas wanita sebelum menopause.3
3. Ras
Orang Amerika-Afrika lebih rentan tehadap aterosklerosis daripada orang kulit putih.3
4. Riwayat keluarga dengan penyakit jantung koroner
Riwayat keluarga yang positif terhadap penyakit jantung koroner (yaitu saudara atau orang tua yang menderita penyakit ini sebelum usia 50 tahun) meningkatkan kemungkinan timbulnya aterosklerosis prematur. Besarnya pengaruh genetik dan lingkungan belum diketahui. Komponen genetik dapat dikaitkan pada beberapa bentuk aterosklerosis yang nyata, atau yang cepat perkembangannya, seperti pada gangguan lipid familial. Tetapi riwayat keluarga dapat pula mencerminkan komponen lingkungan yang kuat, seperti gaya hidup yang menimbulkan stres atau obesitas.3
2.2.2. Faktor resiko yang dapat dimodifikasi 1. Merokok
Merokok dapat merangsang proses aterosklerosis karena efek langsung terhadap dinding arteri. Karbon monoksida (CO) dapat menyebabkan hipoksia jaringan arteri, nikotin menyebabkan mobilisasi katekolamin yang dapat menambahkan reaksi trombosit dan menyebabkan kerusakan pada dinding arteri, sedangkan glikoprotein tembakau dapat mengakibatkan reaksi hipersensitif dinding arteri.7
2. Hiperlipidemia
Lipid plasma (kolesterol, trigliserida, fosfolipida, dan asam lemak bebas) berasal dari makanan (eksogen) dan sintesis lemak endogen. Kolesterol dan trigliserida adalah dua jenis lipd yang relatif mempunyai makna klinis yang penting sehubungan dengan aterogenesis. Lipid terikat pada protein, karena lipid tidak larut dalam plasma. Ikatan ini menghasilkan empat kelas utama lipoprotein, yaitu; kilomikron, VLDL, LDL dan HDL. LDL paling tinggi kadar kolesterolnya, sedangkan kilomikron dan VLDL kaya akan trigliserida. Kadar protein tertinggi terdapat pada HDL.7
Peningkatan kolesterol LDL dihubungkan dengan meningkatnya resiko penyakit jantung koroner, sementara kadar HDL yang tinggi berperan sebagai faktor pelindung penyakit jantung koroner, sebaliknya kadar HDL yang rendah ternyata bersifat aterogenik. Rasio kadar LDL dan HDL dalam darah mempunyai makna klinis untuk terjadinya aterosklerosis.7
3. Hipertensi
Peningkatan tekanan darah sistemik meningkatkan resistensi terhadap pemompaan darah dari ventrikel kiri, akibatnya beban kerja jantung bertambah. Sebagai akibatnya terjadi hipertrofi ventrikel untuk menguatkan kontraksi. Akan tetapi kemampuan ventrikel untuk mempertahankan curah jantung dengan hipertropi kompensasi akhirnya terlampaui , tejadi dilatasi dan payah jantung. Jantung jadi semakin terancam dengan adanya aterosklerosis koroner. Kebutuhan oksigen
miokardium meningkat sedangkan suplai oksigen tidak mencukupi, akhirnya mengakibatkan iskemia. Kalau berlangsung lama bisa menjadi infark. 7
Disamping itu, hipertensi dapat meningkatkan kerusakan endotel pembuluh darah akibat tekanan tinggi yang lama (endothelial injury).7
4. Diabetes Mellitus
Diabetes mellitus menyebabkan gangguan lipoprotein. LDL dari sirkulasi akan di bawa ke hepar. Pada penderita diabetes mellitus, degradasi LDL di hepar menurun, dan gikolasi kolagen meningkat. Hal ini mengakibatkan meningkatnya LDL yang berikatan dengan dinding vaskuler.7
5. Obesitas
Kegemukan mungkin bukan faktor resiko yang berdiri sendiri, karena pada umumnya selalu diikuti oleh faktor resiko lainnya.7
2.3. Faktor Predisposisi 1. Hipertensi
Selain dapat meningkatkan kerusakan endotel pembuluh darah akibat tekanan tinggi yang lama. Hipertensi dapat meningkatkan kemungkinan terjadinya rupturnya plak pada pembuluh darah.1
2. Anemia
Adanya anemia mengakibatkan menurunnya suplai oksigen ke jaringan, termasuk ke jaringan jantung. Untuk memenuhi kebutuhan oksigen, jantung dipacu untuk meningkatkan cardiac ouput. Hal ini mengakibatkan kebutuhan oksigen di jantung meningkat. Ketidakseimbangan kebutuhan dan suplai oksigen mengakibatkan gangguan pada jantung.1
3. Kerja fisik / olahraga
Pada aktivitas fisik yang meningkat, kebutuhan oksigen terhadap jaringan dan miokardium meningkat. Adanya aterosklerosis mengakibatkan suplai oksigen tidak mencukupi, akhirnya mengakibatkan iskemia. Kalau berlangsung lama bisa terjadi infark.1
2.4. Patogenesis
Mekanisme umum terjadinya SKA adalah ruptur atau erosi lapisan fibrotik dari plak arteri koronaria. Hal ini mengawali terjadinya agregasi dan adhesi platelet, trombosis terlokalisir, vasokonstriksi, dan embolisasi trombus distal. Keberadaan kandungan lipid yang banyak dan tipisnya lapisan fibrotik, menyebabkan tingginya resiko ruptur plak arteri koronaria. Pembentukan trombus dan terjadinya vasokonstriksi yang disebabkan pelepasan serotonin dan tromboxan A2 oleh platelet mengakibatkan iskemik miokardium yang disebabkan oleh penurunan aliran darah koroner.4 Aterosklerosis adalah
bentuk arteriosklerosis dimana terjadi penebalan dan pengerasan dari dinding pembuluh darah yang disebabkan oleh akumulasi makrofag yang berisi lemak sehingga menyebabkan terbentuknya lesi yang disebut plak. Aterosklerosis bukan merupakan kelainan tunggal namun merupakan proses patologi yang dapat mempengaruhi system vaskuler seluruh tubuh sehingga dapat menyebabkan sindroma iskemik yang
bervariasi dalam manifestasi klinis dari tingkat keparahan. Hal tersebut merupakan penyebab utama penyakit arteri koroner.1
Oksidasi LDL merupakan langkah terpenting pada atherogenesis. Inflamasi dengan stress oksidatif dan aktivasi makrofag adalah mekanisme primer. Diabetes mellitus, merokok, dan hipertensi dihubungkan dengan peningkatan oksidasi LDL yang dipengaruhi oleh peningkatan kadar angiotensin II melalui stimulasi reseptor AT-I. Penyebab lain dapat berupa peningkatan C-reactive protein, peningkatan fibrinogen serum, resistensi insulin, stress oksidatif, infeksi dan penyakit periodontal. 1
LDL teroksidasi bersifat toksik terhadap sel endotel dan menyebabkan proliferasi sel otot polos, aktivasi respon imun dan inflamasi. LDL teroksidasi masuk ke dalam tunika intima dinding arteri kemudian difagosit oleh makrofag. Makrofag yang mengandung oksi-LDL disebut foam cell berakumulasi dalam jumlah yang signifikan maka akan membentuk jejas fatty streak. Pembentukan lesi tersebut dapat ditemukan pada dinding pembuluh darah sebagian orang termasuk anak-anak. Ketika terbentuk, fatty streak memproduksi radikal oksigen toksik yang lebih banyak dan mengakibatkan perubahan inflamasi dan imunologis sehingga terjadi kerusakan yang lebih ptogresif. Kemudian terjadi proliferasi sel otot polos, pembentukan kolagen dan pembentukan plak fibrosa di atas sel otot polos tersebut. Proses tersebut diperantarai berbagai macam sitokin inflamasi termasuk growth factor (TGF beta). Plak fibrosa akan menonjol ke lumen pembuluh darah dan menyumbataliran darah ysng lebih distal, terutama pada saat olahraga, sehingga timbul gejala klinis (angina atau claudication intermitten).1
Banyak plak yang unstable (cenderung menjadi ruptur) tidak menimbulkan gejala klinis sampai plak tersebut mengalami ruptur. Ruptur plak terjadi akibat aktivasi reaksi inflamasi dari proteinase seperti metalloproteinase matriks dan cathepsin sehingga menyebabkan perdarahan pada lesi. Plak atherosklerosis dapat diklasifikasikan berdasarkan strukturnya yang memperlihatkan stabilitas dan kerentanan terhadap ruptur. Plak yang menjadi ruptur merupakan plak kompleks. Plak yang unstable dan cenderung menjadi rupture adalah plak yang intinya banyak mengandung deposit LDL teroksidasi dan yang diliputi oleh
fibrous caps yang tipis. Plak yang robek (ulserasi atau rupture) terjadi karena shear forces, inflamasi
dengan pelepasan mediator inflamasi yang multiple, sekresi macrophage-derived degradative enzyme dan apotosis sel pada tepi lesi. Ketika rupture, terjadi adhesi platelet terhadap jaringan yang terpajan, inisiasi kaskade pembekuan darah, dan pembentukan thrombus yang sangat cepat. Thrombus tersebut dapat langsung menyumbat pembuluh darah sehingga terjadi iskemia dan infark.1
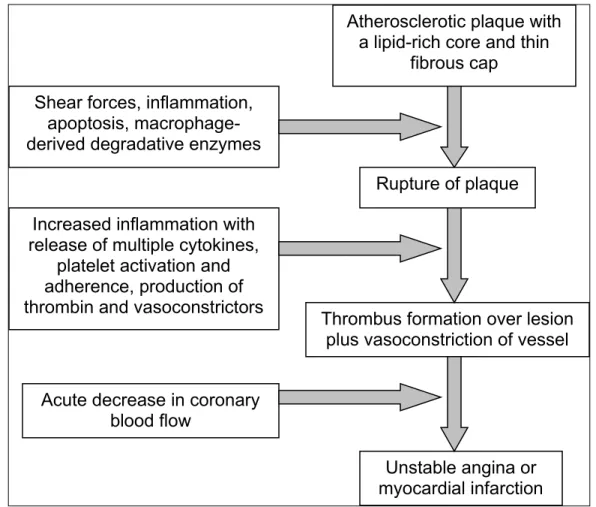
Gambar 1: Pathogenesis unstable plaque dan pembentukan thrombus 2.5. Patofisiologi
Proses progresifitas dari plak atherosklerotik dapat terjadi perlahan-lahan. Namun, apabila terjadi obstruksi koroner tiba-tiba karena pembentukan thrombus akibat plak aterosklerotik yang rupture atau mengalami ulserasi, maka terjadi sindrom koroner akut.1
- Unstable angina : adalah akibat dari iskemi miokard reversibel dan dapat mencetuskan terjadinya infark.1
- Infark miokard : terjadi apabila iskemia yang berkepanjangan menyebabkan kerusakan ireversibel dari otot jantung. 1
Atherosclerotic plaque with
a lipid-rich core and thin
fibrous cap
Shear forces, inflammation,
apoptosis,
macrophage-derived degradative enzymes
Increased inflammation with
release of multiple cytokines,
platelet activation and
adherence, production of
thrombin and vasoconstrictors
Rupture of plaque
Thrombus formation over lesion
plus vasoconstriction of vessel
Acute decrease in coronary
blood flow
Unstable angina or
myocardial infarction
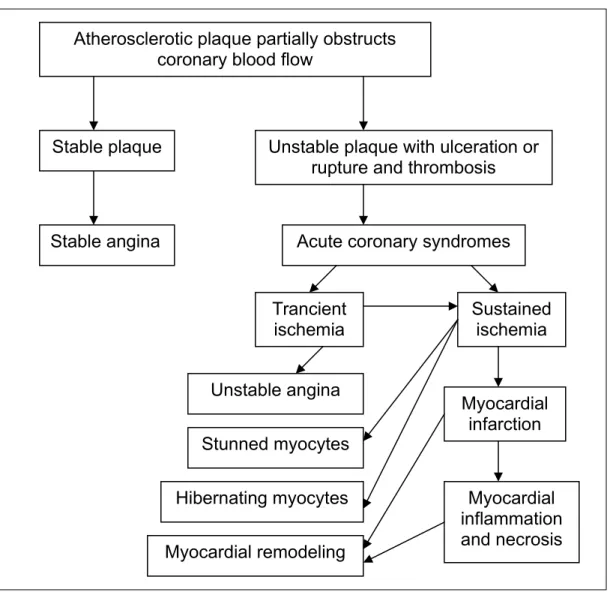
Gambar 2 : Patofisiologi Sindrom Koroner Akut 2.5.1. Unstable angina
Muncul akibat berkurangnya suplai oksigen dan/atau peningkatan kebutuhan oksigen jantung (cth karena takikardi atau hipertensi). Berkurangnya suplai oksigen terjadi karena adanya pengurangan diameter lumen pembuluh darah yang dipengaruhi oleh vasokonstriktor dan/atau thrombus. Pada banyak pasien unstable angina, mekanisme berkurangnya suplai oksigen lebih banyak terjadi dibandingkan peningkatan oksigen demand. Tetapi pada beberapa kasus, keduanya dapat terjadi secara bersamaan. 2
Ruptur Plak
Ruptur dari plak aterosklerotik dianggap penyebab terpenting dari angina pektoris tak stabil, sehingga tiba-tiba terjadi oklusi subtotal atau total dari pembuluh koroner yang sebelumnya mempunyai penyempitan yang minimal. Dua pertiga dari pembuluh yang mengalami rutur sebelumnya mempunyai penyempitan 50 % atau kurang, dan pada 97 % pasien dengan angina tak
Atherosclerotic plaque partially obstructs
coronary blood flow
Stable plaque
Stable angina
Unstable plaque with ulceration or
rupture and thrombosis
Acute coronary syndromes
Trancient
ischemia
Sustained
ischemia
Unstable angina
Myocardial
infarction
Myocardial
inflammation
and necrosis
Stunned myocytes
Hibernating myocytes
Myocardial remodeling
stabil mempunyai penyempitan kurang dari 70 %. Plak aterosklerotik terdiri dari inti yang mengandung banyak lemak dan pelindung jaringan fibrotik (fibrotic cap). Plak yang tidak stabil terdiri dari inti yang banyak mengandung lemak dan adanya infiltrasi sel makrofage. Biasanya ruptur terjadi pada tepi plak yang berdekatan dengan intima yang normal atau pada bahu dari timbunan lemak. Kadang-kadang keretakan timbul pada dinding plak yang paling lemah Karen adanya enzim protease yang dihasilkan makrofage dan secara enzimatik melemahkan dinding plak (fibrous cap).2
Terjadinya ruptur menyebabkan aktivasi, adhesi dan agregasi platelet dan menyebabkan aktivasi terbentuknya thrombus. Bila thrombus menutup pembuluh darah 100 % akan terjadi infark dengan elevasi segmen ST, sedangkan bila trombus tidak menyumbat 100%, dan hanya menimbulkan stenosis yang berat akan terjadi angina tak stabil.2
Trombosis dan Agregasi Trombosit
Agregasi platelet dan pembentukan trombus merupakan salah satu dasar terjadinya angina tak stabil. Terjadinya trombosis setelah plak terganggu disebabkan karena integrasi yang terjadi antara lemak, sel otot polos, makrofag dan kolagen. Inti lemak merupakan bahan terpenting dalam pembentukan trombus yang kaya trombosit, sedangkan sel otot polos dan sel busa (foam
cell) yang ada dalam plak tak stabil. Setelah berhubungan dengan darah, faktor jaringan
berinteraksi dengan faktor VIIa untuk memulai kaskade reaksi enzimatik yang menghasilkan pembentukan trombin dan fibrin.2
Sebagai reaksi terhadap gangguan faal endotel, terjadi agregasi platelet dan platelet melepaskan isi granulasi sehingga memicu agregasi yang lebih luas, vasokonstriksi dan pembentukan trombus. Faktor sistemik dan inflamasi ikut berperan dalam perubahan terjadinya hemostase dan koagulasi dan berperan dalam memulai trombosis yang intermitten, pada angina tak stabil.2
Vasospasme
Terjadinya vasokonstriksi juga mempunyai peran penting pada angina tak stabil. Diperkirakan adanya disfungsi endotel dan bahan vasoaktif yang diproduksi oleh platelet berperan dalam perubahan dalam tonus pembuluh darah dan menyebabkan spasm. Spasm yang terlokalisir seperti pada angina Prinzmetal juga dapat menyebabkan angina tak stabil. Adanya spasm seringkali terjadi pada plak yang tak stabil, dan mempunyai peran pembentukan trombus.2
Erosi pada Plak tanpa Ruptur
Terjadinya penyempitan juga dapat disebabkan karena terjadinya proliferasi dan migrasi dari otot polos sebagai reaksi terhadap kerusakan endotel; adanya perubahan bentuk dan lesi
karena bertambahnya sel otot polos dapat menimbulkan penyempitan pembuluh dengan cepat dan keluhan iskemi.2
2.5.2. Infark miokard
Ketika aliran darah koroner terganggu pada waktu tertentu, dapat terjadi nekrosis sel miosit. Hal tersebut disebut infark miokard. Gangguan, progresivitas plak, dan pembentukan klot lebih lanjut yang terjadi pada MI sama halnya seperti yang terjadi pada sindrom koroner akut yang lainnya. Namun, pada MI trombusnya lebih labil dan dapat menyumbat pembuluh darah dalam waktu yang lebih lama, sehingga iskemia miokardial dapat berkembang menjadi nekrosis dan kematian miosit. Jika thrombus lisis sebelum terjadinya nekrosis jaringan distal yang komplet, infark yang terjadi hanya melibatkan miokardium yang berada langsung di bawah endokardium (subendocardial MI).2
Jika thrombus menyumbat pembuluh darah secara permanent, maka infarknya dapat memanjang hingga epikardium sehingga menyebabkan disfungsi jantung yang parah (transmural MI). Secara klinis, MI transmural harus diidentifikasi, karena dapat menyebabkan komplikasi yang serius dan harus mendapat terapi yang segera.2
Jejas Selular
Sel jantung dapat bertahan terhadap iskemi hanya dalam waktu 20 menit sebelum mengalami kematian. Perubahan EKG hanya terlihat pada 30-60 detik setelah hipoksia. Bahkan jika telah terjadi perubahan metabolisme yang non fungsional, sel miosit tetap viable jika darah kembali dalam 20 menit. Penelitian menunjukkan bawa sel miosit dapat beradaptasi terhadap perubahan suplai oksigen. Proses tersebut dinamakan ischemic preconditioning. Setelah 8-10 detik penurunan aliran darah, miokardium yang terlibat menjadi sianotik dan lebih dingin. Glikolisis anaerob yang terjadi hanya dapat mensuplai 65-70% dari kebutuhan energi, karena diproduksi ATP yang lebih sedikit daripada metabolisme aerob. Ion hydrogen dan asam laktat kemudian berakumulasi sehingga terjadi asidosis, dimana sel miokardium sangat sensitif pada pH yang rendah dan memiliki sistem buffer yang lemah. Asidosis menyebabkan miokardium menjadi rentan terhadap kerusakan lisosom yang mengakibatkan terganggunya fungsi kontraktilitas dan fungsi konduksi jantung sehingga terjadi gagal jantung. Kekurangan oksigen juga disertai gangguan elektrolit Na, K, dan Mg. secara normal miokardium berespon terhadap kadar katekolamin (epinefrin dan norepinefrin/NE) yang bervariasi. Pada sumbatan arteri yang signifikan, sel miokardium melepaskan katekolamin sehingga terjadi ketidakseimbangan fungsi simpatis dan parasimpatis, disritmia dan gagal jantung. Katekolamin merupakan mediator pelepasan dari glikogen, glukosa dan cadangan lemak dari sel tubuh. Oleh karena itu terjadi peningkatan kadar asam lemak bebas dan gliserol plasma dalam satu jam setelah timbulnya miokard akut. Kadar FFA (Free Fatty Acid) yang berlebih memiliki efek penyabunan terhadap
membran sel. NE meningkatkan kadar glukosa darah melalui perangsangan terhadap sel hepar dan sel otot. NE juga menghambat aktivitas sel beta pankreas sehingga produksi insulin berkurang dan terjadi keadaan hiperglikemia. Hiperglikemia terjadi setelah 72 jam onset serangan.2
Angiotensin II yang dilepaskan selama iskemia miokard berkontribusi dalam patogenesis MI, dengan cara yaitu:
1. Efek sistemik dari vasokonstriksi perifer dan retensi cairan sehingga meningkatkan beban
jantung, akibatnya memperparah penurunan kemampuan kontraktilitas jantung.2
2. Angiotensin II mempunyai efek lokal yaitu sebagai growth factor sel otot polos pembuluh
darah, miosit dan fibroblast jantung, sehingga merangsang peningkatan kadar katekolamin dan memperparah vasospasme koroner.2
Kematian selular
Iskemia miokard yang berlangsung lebih dari 20 menit merupakan jejas hipoksia irreversible yang dapat menyebabkan kematian sel dan nekrosis jaringan. Nekrosis jaringan miokardium dapat menyebabkan pelepasan beberapa enzim intraseluler tertentu melalui membrane sel yang rusak ke dalam ruang intersisisal. Enzim yang terlepas kemudian diangkut melalui pembuluh darah limfe ke pembuluh darah. Sehingga dapat terdeteksi oleh tes serologis.2
Perubahan fungsional dan structural
Infark miokardial menyebabkan perubahan fungsional dan struktural jantung. Perubahan tersebut dapat dilihat pada table di bawah ini.2
Waktu setelah MI
Perubahan Jaringan Tahapan Proses Pemulihan 6-12 jam Tidak ada perubahan makroskopis;
sianosis subseluler dengan penurunan temperatur
Belum dimulai
18-24 jam Pucat sampai abu-kecoklatan; slight
pallor
Respon inflamasi; pelepasan enzim intraseluler
2-4 hari Tampak nekrosis; kuning-coklat di tengah dan hiperemis di sekitar tepi
Enzim proteolitik dipindahkan oleh debris; katekolamin, lipolisis, dan glikogenolisis meningkatkan glukosa plasma dan FFA untuk membantu miokard keluar dari anaerobic
state
4-10 hari Area soft, dengan degenerasi lemak di tengah, daerah perdarahan pada area infark
Debris telah dibersihkan; collagen matrix laid down 10-14 hari Weak, fibrotic scar tissue dengan awal Penyembuhan berlanjut namun
revaskularisasi area sangat lunak, mudah dipengaruhi stress
6 minggu Jaringan parut biasanya telah komplit Jaringan parut kuat yang tidak
elastis menggantikan
miokardium yg nekrosis
Perubahan makroskopis pada daerah infark tidak akan terlihat dalam beberapa jam. Walaupun dalam 30-60 detik terjadi perubahan EKG. Miokardium yang infark dikelilingi oleh zona jejas hiposia yang dapat berkembang menjadi nekrosis, kemudian terjadi remodeling atau menjadi normal kembali. Jaringan jantung yang dikelilingi daerah infark juga mengalami perubahan yang dapat dikategorikan ke dalam2:
1. Myocardial stunning, yaitu kehilangan sementara fungsi kontraktilitas yang berlangsung
selama beberapa jam – beberapa hari setelah perfusi kembali normal.2
2. Hibernating myocardium, yaitu jaringan yang mengalami iskemi persisten dan telah
mengalami adaptasi metabolik.2
3. Myocardial remodeling, adalah suatu proses yang diperantarai Angiotensin II, aldosteron,
katekolamin, adenosine dan sitokin inflamasi yang menyebabkan hipertrofi miositdan penurunan fungsi kontraktilitas pada daerah jantung yang jauh dari lokasi infark.2
Semua perubahan di atas dapat dibatasi melalui restorasi yang cepat dari aliran koronerdan penggunaan ACE-inhibitor dan beta blocker setelah MI. Tingkat keparahan gangguan fungsi tersebut dipengaruhi oleh ukuran dan lokasi infark. Perubahan fungsional termasuk: (1). Penurunan kontraktilitas jantung dengan gerak dinding jantung abnormal, (2). Perubahan compliance dari ventrikel kiri, (3). Penurunan stroke volume, (4). Penurunan fraksi ejeksi, (5). Peningkatan tekanan akhir diastolik ventrikel kiri, (6). Malfungsi dari SA node, (7). Disritmia yang mengancam jiwa dan gagal jantung sering menyertai MI.2
Fase Perbaikan
Infark miokard menyebabkan respon inflamasi yang parah yang diakhiri dengan perbaikan luka. Perbaikan terdiri dari degradasi sel yang rusak, proliferasi fibroblast dan sintesis jaringan parut. Banyak tipe sel, hormone, dan substrat nutrisi harus tersedia agar proses penyembuhan dapat berlangsung optimal. Dalam 24 jam terjadi infiltrasi lekosit dalam jaringan nekrotik dan degradasi jaringan nekrotik oleh enzim proteolisis dari neutrofil scavenger. Fase pseudodiabetik sering timbul oleh karena lepasnya katekolamin dari sel yang rusak yang dapat menstimulasi lepasnya glukosa dan asam lemak bebas. Pada minggu kedua, terjadi sekresi insulin yang meningkatkan pergerakan glukosa dan menurunkan kadar gula darah. Pada 10-14 hari setelah infark terbentuk matriks kolagen yang lemah dan rentan terhadap jejas yang berulang. Pada masa itu, biasanya individu merasa sehat dan meningkatkan aktivitasnya kembali sehingga
proses penyembuhan terganggu. Setelah 6 minggu, area nekrosis secara utuh diganti oleh jaringan parut yang kuat namun tidak dapat berkontraksi seperti jaringan miokardium yang sehat.2
BAB III DIAGNOSIS
Diagnosis angina pectoris tidak stabil bila pasien mempunyai keluhan iskemi sedangkan tidak ada kenaikan troponin maupun CK-MB dengan ataupun tanpa perubahan EKG untuk iskemi, seperti adanya depresi segmen ST ataupun elevasi yang sebentar atau adanya gelombang T yang negatif. Karena kenaikan enzim biasanya dalam waktu 12 jam, maka pada tahap awal serangan angina pectoris tidak stabil seringkali tak bisa dibedakan dari NSTEMI.2
3.1. Diagnosis dan Gambaran Klinis Angina Pektoris Tidak Stabil
Anamnesis merupakan hal yang sangat penting. Penderita yang datang dengan keluhan utama nyeri dada atau nyeri ulu hati yang hebat, bukan disebabkan oleh trauma, yang mengarah pada iskemia miokardium, pada laki-laki terutama berusia > 35 tahun atau wanita terutama berusia > 40tahun, memerlukan perhatian khusus dan evaluasi lebih lanjut tentang sifat, onset, lamanya, perubahan dengan posisi, penekanan, pengaruh makanan, reaksi terhadap obat-obatan, dan adanya faktor resiko. Wanita sering mengeluh nyeri dada atipik dan gejala tidak khas, penderita diabetes mungkin tidak menunjukkan gejala khas karena gangguan saraf otonom.
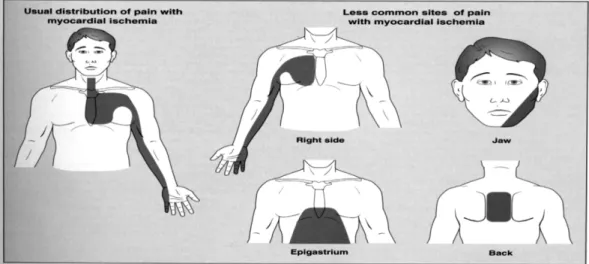
Nyeri pada SKA bersifat seperti dihimpit benda berat, tercekik, ditekan, diremas, ditikam, ditinju, dan rasa terbakar. Nyeri biasanya berlokasi di blakang sternum, dibagian tengah atau dada kiri dan dapat menyebar keseluruh dada, tidak dapat ditunjuk dengan satu jari. Nyeri dapat menjalar ke tengkuk, rahang, bahu, punggung, lengan kiri atau kedua lengan. Lama nyeri > 20menit, tidak hilang setelah 5 menit istirahat atau pemberian nitrat.2
Keluhan pasien umumnya berupa
- Resting angina : terjadi saat istirahat berlangsung > 20 menit
- New onset angina : baru pertama kali timbul, saat aktivitas fisik sehari-hari, aktifitas ringan/ istirahat - Increasing angina : sebelumnya usah terjadi, menjadi lebih lama, sering, nyeri atau dicetuskan aktivitas lebih ringan.
Keluhan SKA dapat berupa rasa tidak enak atau nyeri di daerah epigastrium yang tidak dapat dijelaskan sebabnya dan dapat disertai gejala otonom sesak napas, mual sampai muntah, kadang-kadang disertai keringat dingin. Pada pemeriksaan jasmani seringkali tidak ada yang khas.
3.1.1. Pemeriksaan Penunjang 3.1.1.1.Elektrokardiografi (ECG)
Pemeriksaan ECG sangat penting baik untuk diagnosis maupun stratifikasi risiko pasien angina tak stabil. Adanya depresi segmen ST yang baru menunjukan kemungkinan adanya iskemi atau NSTEMI. Perubahan gelombang ST dan T yang nonspesifik seperti depresi segmen ST kurang dari 0.5mm dan gelombang T negatif kurang dari 2mm, tidak spesifik untuk iskemi, dan dapat disebabkan karena hal lain. Pada angina tak stabil 4% mempunyai EKG normal, dan pada NSTEMI 1-6% ECG juga normal.2
3.1.1.2.Exercise test
Pemeriksaan EKG tidak memberikan data untuk diagnosis angina tak stabil secara lansung. Tetapi bila tampak adanya gangguan faal ventrikel kiri, adanya mitral insuffisiensi dan abnormalitas gerakan dinding reginal jantung, menandakan prognosis kurang baik. Stress ekokardiografi juga dapat membantu menegakkan adanya iskemi miokardium.2
3.1.1.3. Pemeriksaan laboratorium
Pemeriksaan troponin T atau I dan pemeriksaan CK-MB telah diterima sebagai petanda paling penting dalam diagnosis SKA. Menurut European Society of Cardiology (ESC) dan ACC dianggap adanya mionekrosis bila troponin T atau I positif dalam 24 jam. Troponin tetap positif sampai 2 minggu. Risiko kematian bertambah dengan tingkat kenaikan troponin. 2
CKMB kurang spesifik karena juga ditemukan di otot skeletal, tapi berguna untuk diagnosis infark akut dan akan meningkat dalam beberapa jam dan kembali normal dalam 48jam.2
3.2. Diagnosis dan Gambaran Klinis Infark Miokard Akut Tanpa Elevasi ST 3.2.1. Evaluasi klinis
Nyeri dada dengan lokasi khas substernal atau kadangkala epigastrium dengan ciri khas seperti diperas, diikat, perasaan terbakar, nyeri tumpul, rasa penuh, berat atau tertekan, menjadi presentasi gejala yang sering ditemukan pada NSTEMI. Analisis berdasarkan gambaran klinis menunjukkan mereka memiliki gejala dengan onset baru angina berat / terakselerasi memiliki prognosis lebih baik berbanding dengan memiliki nyeri pada waktu istirahat. Gejala tidak khas seperti dispneu, mual, diaforesis, sinkop atau nyeri lengan, epigastrium, bahu atas, atau leher juga terjadi dalam kelompok yang lebih besar terutama pasien lebih dari 65 tahun.2
Pemeriksaan Penunjang
3.2.2.1.Elektrokardiogram
Gambaran EKG, secara spesifik berupa deviasi segmen ST merupakan hal penting yang menentukan risiko pada pasien. Pada Thrombolysis in Myocardial Ischemia Trial (TIMI) III Registry, adanya depresi segmen ST baru sebanyak 0.05mV merupakan predictor outcome yang buruk. Outocme yang buruk meningkat secara progresif dengan memberatnya depresi segmen ST dan baik depresi segmen
ST maupun perubahan troponin T keduanya memberikan tambahan informasi prognosis pasien-pasien dengan NSTEMI.2
3.2.2.2.Biomarker Kerusakan Miokard
Troponin T atau troponin I merupakan petanda nekrosis miokard yang lebih disukai, karena lebih spesifik berbanding enzim jantung seperti CK dan CKMB. Pada pasien dengan IMA, peningkatan awal troponin pada darah perifer setelah 3-4jam dan dapat menetap sampai 3-4minggu.2
3.2.3. Stratifikasi Risiko
Penilaian klinis dan EKG merupakan pusat utama dalam pengenalan dan penilaian risiko NSTEMI. Jika ditemukan risiko tinggi, maka keadaan ini memerlukan terapi awal yang segera. Beberapa pendekatan untuk stratifikasi telah tersedia.2
3.2.3.1.Skor TIMI
Skor risiko merupakan suatu metoda sederhana dan sesuai untuk stratifikasi risiko, dan angka faktor risiko bebas pada presentasi kemudian ditetapkan. Skor risiko ini berasal dari analisis pasien-pasien pada penelitian TIMI 11B dan telah divalidasi pada empat penelitian dan satu registry. Dengan meningkatnya skor risiko, telah terobservasi manfaat yang lebih besar secara progresif pada terapi dengan low molecular weight heparin (LMWH) versus unfractionated heparin (UFH), dengan platelet GP Iib/IIIa receptor blocker tirofiban versus palcebo, dan strategi nivasif versus konservatif.2
Pada pasien untuk semua level skor risiko TIMI, penggunaan klopidogrel menunjukkan penurunan keluaran yang buruk relatif sama. Skor risiko juga efektif dalam memprediksi keluaran yang buruk pada pasien yang pulang.2
Skor risiko TIMI untuk UA/NSTEMI
Usia 65 tahun
3 faktor risiko PJK (diabetes mellitus, perokok aktif, riwayat keluarga CAD, hipertensi, hiperkolesterolemi)
Stenosis sebelumnya 50% Deviasi ST
2 kejadian angina 24 jam Aspirin dalam 7 hari terakhir Peningkatan petanda jantung
Tabel 1: Skor risiko TIMI untuk UA/NSTEMI
Newby et.al mendemonstrasikan bahwa strategi bedside menggunakan mioglobin, creatinine kinase-MB dan troponin I memberikan stratifikasi risiko yang lebih akurat dibandingkan jika menggunakan petanda tunggal berbasis laboratorium. Sabatine et.al mempertimbangkan 3 faktor patofisiologi vyang terjadi pada UA/NSTEMI yaitu2:
Ketidakstabilan plak dan nekrosis otot yang terjadi akibat mikroembolisasi Inflamasi vaskular
Kerusakan ventrikel kiri
Masing-masing dapat dinilai secara independen berdasarkan penilaian terhadap petanda-petanda seperti cardiac-specific troponin, C-reactive protein dan brain-natriuretic peptide, berturut-turut. Pada penelitian TACTICS-TIMI 18, di mana risiko relatif, mortalitas 30 hari pasien-pasien dengan marker 0,1,2, dan 3 semakin meningkat berkali lipat 1,2.1,5.7 dan 13 berturut-turut. Pendekatan ini dengan berbagai petanda laboratorium ini sebaiknya tidak digunakan sendiri-sendiri tapi harusnya dapat memperjelas penemuan klinis.2
3.3. Diagnosis dan Gambaran Klinis Infark Miokard Akut Dengan Elevasi ST
Diagnosis IMA dengan elevasi ST ditegakkan berdasarkan anamnesa nyeri dada yang khas dan gambaran EKG adanya elevasi ST 2mm, minimal pada dua sadapan prekordial yang berdampingan atau 1mm pada dua sadapan ektremitas. Pmeriksaan enzim jantung, terutama troponin T yang meningkat, memperkuat diagnosis, namun keputusan memberikan terapi revaskularisasi tak perlu menunggu hasil pemeriksaan enzim, dalam mengingat tatalaksana IMA, prinsip utama penatalaksanaan adalah time is
muscle.2
3.3.1. Anamnesis
Anamnesis yang cermat perlu dilakukan apakah nyeri dadanya berasal dari jantung atau diluar jantung. Jika dicurigai nyeri dada yang berasal dari jantung perlu dibedakan apakah nyerinya berasal dari koroner atau bukan. Perlu dianamnesis pula apakah ada riwayat infark miokard sebelumnya serta faktor-faktor resiko antara lain hipertensi, diabetes mellitus, dislipidemia, merokok, stress serta riwayat sakit jantung koroner pada keluarga.2
Pada hampir setengah kasus, terdapat faktor pencetus sebelum terjadi STEMI, seperti aktivitas fisik berat, stress emosi atau penyakit medis atau bedah. Walaupun STEMI bisa terjadi sepanjang hari atau malam, variasi sirkadian dilaporkan pada pagi hari dalam beberapa jam setelah bangun tidur.2
Nyeri dada tipikal (angina) merupakan gejala kardinal pasien IMA. Harus mampu mengenal nyeri dada angina dan mamapu membedakan dengan nyeri dada lainnya, karena gejala ini merupakan petanda awal dalam pengelolaan pasien IMA.2
Sifat nyeri dada angina sebagai berikut2 :
Sifat nyeri: rasa sakit, seperti ditekan, rasa terbakar, ditindih benda berat, sperti ditusuk, rasa diperas, dan dipelintir.
Penjalaran ke: biasanya ke lengan kiri, dapat juga ke leher, rahang bawah, gigi, punggung interskapular, perut dan dapat juga ke lengan kanan.
Nyeri membaik atau hilang dengan istirahat, atau obat nitrat.
Faktor pencetus: latihan fisik, stress emosi, udara dingin, dan sesudah makan.
Gejala yang menyertai: mual muntah, sulit bernapas, keringat dingin, cemas dan lemas.
Gambar 3 : Pola nyeri dada pada iskemia miokard
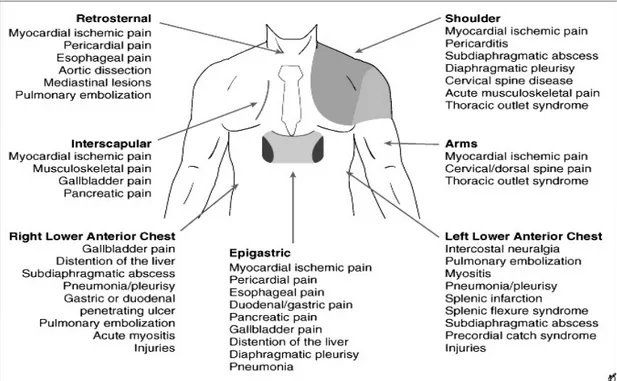
Diagnosis banding nyeri dada STEMI antara lain perikarditis akut, emboli paru, diseksi aorta akut, kostokondritis dan gangguan gastrointestinal. Nyeri dada tidak selalu ditemukan pada STEMI. STEMI tanpa nyeri lebih sering dijumpai pada diabetes melitus dan usia lanjut.2
Gambar 4: Diagnosis banding nyeri dada 3.3.2. Pemeriksaan Fisik
Sebagian besar pasien cemas dan tidak bisa istirahat (gelisah). Seringkali ekstremitas pucat disertai keringat dingin. Kombinasi nyeri dada substernal > 30menit dan banyak keringat dicurigai kuat adanya STEMI. Sekitar seperempat pasien infark anterior mempunyai manifestasi hiperaktivitas saraf simpatis (takikardia dan/atau hipotensi) dan hampir setengah pasien infark posterior menunjukkan hiperaktivitas parasimpatis (bradikardia dan/atau hipotensi).2
Tanda fisik lain pada disfungsi ventrikular adalah S4 dan S3 gallop, penurunan intensitas bunyi jantung pertama dan split paradoksikal bunyi jantung kedua. Dapat ditemukan murmur midsistolik atau late sistolik apikal yang bersifat sementara karena disfungsi aparatus katup mitral dan pericardial friction rub. Peningkatan suhu sampai 380C dapat dijumpai dalam minggu pertama pasca STEMI .2
3.3.3. Elektrokardiogram
Pemeriksaan EKG 12 sadapan harus dilakukan pada semua pasien dengan nyeri dada atau keluhan yang dicurigai STEMI dan harus dilakukan segera dalam 10 menit sejak kedatangan di UGD. Pemriksaan EKG menentukan keputusan terapi karena bukti kuat menunjukkan gambaran elevasi segmen ST dapat mengidentifikasi pasien yang bermanfaat untuk dilakukan terapi reperfusi. Jika pemeriksaan EKG awal tidak diagnostik untuk STEMI tetapi pasien tetap simptomatik dan terdapat kecurigaan kuat STEMI, EKG serial dengan interval 5-10menit atau pemantauan EKG 12 sadapan secara kontinu harus dilakukan unutk mendeteksi potensi perkembangan elevasi segmen ST. Pada pasien dengan STEMI inferior, EKG sisi kanan harus diambil untuk mendeteksi kemungkinan infark pada ventrikel kanan.2
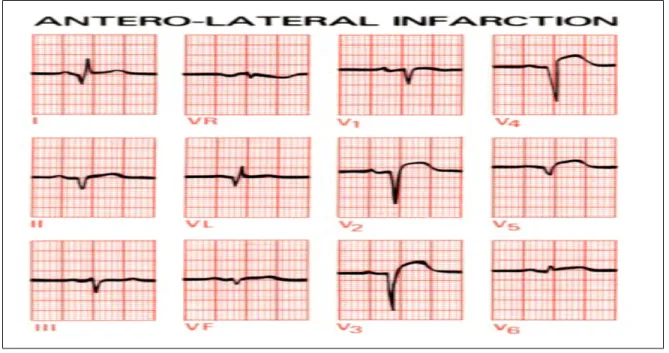
Sebagian besar pasien dengan presentasi awal elevasi segmen ST mengalami evolusi menjadi gelombang Q pada EKG yang akhirnya didiagnosa infark miokard gelombang Q, sebagian kecil menetap menjadi infark miokard gelombang non Q. Jika obstruksi trombus tidak total, obstruksi bersifat sementara atau ditemukan banyak kolateral, biasanya tidak ditemukan elevasi segmen ST dan biasanya megalami UA atau NSTEMI. Pada sebagian pasien tanpa elevasi ST berkembang tanpa menunjukkan gelombang Q disebut infark non Q. Sebelumnya istilah infark miokard transmural digunakan jika EKG menunjukkan gelombang Q atau menghilangnya gelombang R dan infark miokard nontransmural jika EKG hanya menunjukkan perubahan sementara segmen ST atau gelombang T. Namun tidak selalu ada korelasi gambaran patologis EKG dengan lokasi infark (mural atau transmural) sehingga terminologi IMA gelombang Q atau non Q menggantikan infark mural atau nontransmural.2
Gambar 5 : EKG menunjukkan STEMI dengan evolusi patologik Q wave di lead I dan VL 3.3.4. Laboratorium
3.3.4.1.Petanda Kerusakan Jantung (Biomarkers)
Pemeriksaan yang dianjurkan adalah Creatinine Kinase (CKMB) dan Cardiac Specific Troponin (cTn)T atau cTn I dan dilakukan secara serial. cTn harus digunakan sebagai petanda optimal untuk pasien STEMI yang disertai kerusakan otot skeletal, karena pada keadaan ini juga akan diikuti peningkatan CKMB. Pada pasien dengan elevasi ST dan gejala IMA, terapi reperfusi diberikan segera mungkin dan tidak tergantung pada pemeriksaan biomarker.2
Peningkatan nilai enzim di atas 2 kali nilai batas atas normal menunjukkan adanya nekrosis jantung (infark miokard)2
CKMB: meningkat setelah 3 jam bila ada infark miokard dan mencapai puncak dalam 10-24 jam dan kembali normal dalam 2-4 hari. CKMB turut meningkat pada operasi jantung, miokarditis dan kardioversi elektrik.
cTn: ada 2 jenis yaitu cTn T dan cTn I. Enzim ini meningkat setelah 2 jam bila ada infark miokard dan mencapai puncak dalam 10-24 jam dan cTn T masih dapat dideteksi setelah 5-14 hari, sedangkan cTn I setelah 5-10 hari.
Pemeriksaan enzim jantung yang lain yaitu2:
Mioglobin: dapat dideteksi satu jam setelah infark dan mencapai puncak dalam 4-8 jam.
Creatinine Kinase (CK) : meningkat setelah 3-8 jam bila ada infark miokard dan mencapai punak dalam 10-36 jam dan kembali normal dalam 3-4 hari.
Lactic Dehydrogenase (LDH): meningkat setelah 24-48 jam bila ada infark miokard, mencapai puncak 3-6 hari dan kembali normal dalam 8-14 hari.
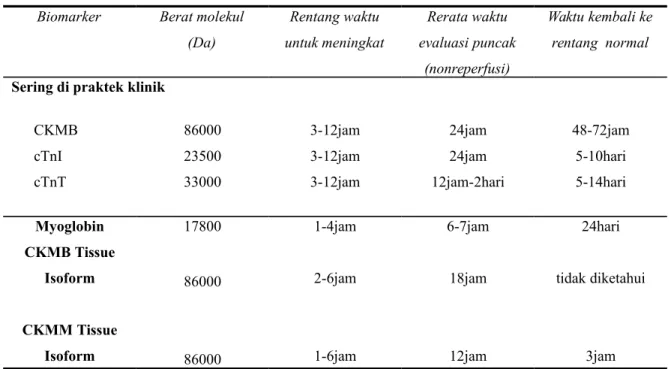
Biomarker Berat molekul (Da) Rentang waktu untuk meningkat Rerata waktu evaluasi puncak (nonreperfusi) Waktu kembali ke rentang normal
Sering di praktek klinik CKMB cTnI cTnT 86000 23500 33000 3-12jam 3-12jam 3-12jam 24jam 24jam 12jam-2hari 48-72jam 5-10hari 5-14hari Myoglobin CKMB Tissue Isoform CKMM Tissue Isoform 17800 86000 86000 1-4jam 2-6jam 1-6jam 6-7jam 18jam 12jam 24hari tidak diketahui 3jam Tabel 2. Biomarker Molekuler Untuk Evaluasi Pasien Infark Miokard dengan
Elevasi ST
Komplikasi STEMI 1. Disfungsi ventrikular
Setelah STEMI, ventrikel kiri mengalami serial perubahan dalam bentuk, ukuran dan ketebalan pada segmen yang mengalami infark dan non infark. Proses ini disebut remodelling ventricular dan umumnya mendahului berkembangnya gagal jantung secara klinis dalam hitungan bulan atau tahun pasca infark. Segera setelah infark, ventrikel kiri mengalami dilatasi. Secara akut hasil ini berasal dari ekspansi infark. Selanjutnya terjadi pula pemanjangan segmen non infark, mengakibatan penipisan yang disproporsional dan elongasi zona infark. Pembesaran ruang jantung secara keseluruhan yang terjadi dikaitkan dengan ukuran dan lokasi infark dengan dilatasi pasca infark pada apeks ventrikel kiri yang mengakibatkan penurunan hemodinamik yang nyata, lebih sering terjadi gagal jantung dengan prognosis yang buruk.2
2. Gangguan hemodinamik
Gagal pemompaan merupakan penyebab utama kematian di rumah sakit karena STEMI. Perluasan nekrosis iskemia mempunyai korelasi yang baik dengan tingkat gagal pompa dan mortalitas, baik pada awal (10 hari infark) dan sesudahnya. Tanda klinis yang tersering dijumpai adalah ronkhi basah di paru dan bunyi jantung S3 dan S4 gallop. Pada roentgen sering dijumpai kongesti paru.2
3. Syok kardiogenik
Hanya 10% pasien syok kardiogenik ditemukan saat masuk, sedangkan 90% ditemukan selama perawatan. Biasanya pasien yang berkembang menjadi syok kardiogenik mempunayi penyakit arteri koroner multivessel.2
4. Infark ventrikel kanan
Sekitar sepertiga pasien dengan infark posteroposterior menunjukkan sekurang-kurangnya nekrosis ventrikel kanan derajat ringan. Jarang pasien dengan infark terbatas primer pada ventrikel kanan. Infark ventrikel kanan secara klinis menyebabkan tanda gagal ventrikel kanan yang berat (distensi vena jugularis, tanda Kussmaul’s, hepatomegali) dengan atau tanpa hipotensi. Elevasi segmen ST pada sadapan EKG sisi kanan, terutama sadapan V4R sering dijumpai pada 24 jam pertama pasien infark ventrikel kanan. Terapi terdiri dari ekspansi volume untuk mempertahankan preload ventrikel kanan yang adekuat dan upaya untuk meningkatkan tampilan dengan reduksi takanan arteri pulmonalis.2
5. Aritmia pasien pasca STEMI
Insidens aritmia pasca infark lebih tinggi pada pasien segera setelah onset gejala. Mekanisme aritmia terkait infark mencakup ketidakseimbangan sistem saraf autonom, gangguan elektrolit, iskemia dan penghambatan konduksi di zona iskemia miokard.2
Depolarisasi prematur ventrikel sporadik yang tidak sering terjadi pada hampir semua pasien STEMI dan tidak memerlukan terapi. Penyekat beta efektif dalam mencegah aktifitas ektopik ventrikel pada pasien STEMI dan pencegahan fibrilasi ventrikel, dan harus diberikan rutin kecuali terdapat kontraindikasi. Hipokalemia dan hipomagnesemia merupakan faktor risiko fibrilasi ventrikel pada pasien STEMI, konsentrasi kalium serum diupayan mencapai 4,5 mmol/liter dan magnesium 2 mmol/liter.2
7. Takikardi dan fibrilasi ventrikel.
Dalam 24 jam pertama STEMI, takikardidan fibrilasi ventrikular dapat terjadi tanpa tanda bahaya aritmia sebelumnya.2
8. Komplikasi mekanik
- Ruptur muskularpapilaris, ruptur septum ventrikel, ruptur dinding ventikel.2
- Penatalaksaan : operasi.2
Prognosis
Terdapat beberapa sistem yang ada dalam menentukan pronosis pasien pasca IMA2:
Klas Definisi Mortalitas (%)
I Tidak ada tanda gagal jantung kongestif 6
II + S3 dan / atau ronkhi basah 17
III Edema paru 30-40
IV Syok kardiogenik 60-80
Tabel 4: Klasifikasi Killip pada IMA BAB IV
PENATALAKSANAAN 4.1. Angina Pektoris Tidak Stabil (unstable angina) 4.1.1. Tindakan umum
Pasien perlu perawatan rumah sakit, sebaiknya di unit intensif koroner, dan diistirahatkan (bed rest), diberi obat penenang dan oksigen. Pemberian morfin atau petidin perlu ada pada pasien yang masih merasakan sakit dada walaupun sudah mendapat nitrogliserin.2
4.1.2. Terapi Medikamentosa 4.1.2.1.Nitrat
Nitrat dapat menyebabkan vasodilatasi pembuluh vena dan arteriol perifer, dengan efek mengurangi preload dan afterload sehingga dapat mengurangi wall stress dan kebutuhan oksigen. Nitrat juga menambah oksigen suplai dengan vasodilatasi pembuluh koroner dan memperbaiki aliran darah kolateral. Yang ada di Indonesia terutama Isosorbit dinitrat, yang dapat diberikan secara intravena dengan dosis 1-4mg/jam. Bila keluhan sudah terkendali infus dapat diganti isosorbid dinitrat per oral.2
Beta-blocker menurunkan kebutuhan oksigen miokardium melalui efek penurunan denyut jantung dan daya kontraksi miokardium. Meta-analisis dari 4700 pasien dengan UA menunjukkan penyekat beta dapat menurunkan resiko infark sebesar 13% (p<0.04). Semua pasien UA harus diberi penyekat beta kecuali ada kontraindikasi seperti asam bronkiale dan pasien dengan bradiaritmia. Beta-bloker seperti propanolol, metoprolol, atenolol, telah diteliti pada pasien UA, yang menunjukkan effektivitas yang serupa.
2
4.1.2.3.Antagonis Kalsium
Antagonis kalsium dibagi dalam 2 golongan besar: golongan dihidropiridin seperti nifedipin dan golongan nondihidropiridin seperti diltiazem dan verapamil. Kedua golongan ini dapat menyebabkan vasodilatasi koroner dan menurunkan tekanan darah.2
Golongan dihidropiridin mempunyai efek vasodilatasi lebih kuat dan penghambatan nodus sinus maupun nodus AV lebih sedikit, dan efek inotropik negatif juga lebih kecil. Verapamil dan diltiazem memperbaiki survival dan mengurangi infark pada pasien dengan sindrom koroner akut dan fraksi ejeksi normal. Denyut jantung yang berkurang, pengurangan afterload memberikan keuntungan pada golongan nondihidropiridin pada pasien SKE dengan faal jantung normal. Pemakaian antagonis kalsium pada pasien yang ada kontraindikasi dengan beta-bloker.2
4.1.2.4.Obat antiagregasi trombosit
Obat antiplatelet merupakan satu dasar dalam pengobatan UA maupun NSTEMI. Tiga golongan obat antiplatelet seperti aspirin, tienopiridin dan GPIIb/IIIa inhibitor telah terbukti bermanfaat.2
4.1.2.4.1. Aspirin
Banyak studi telah membuktikan bahwa aspirin dapat mengurangi kematian jantung dan mengurangi infark fatal pada pasien UA. Oleh karena itu aspirin dianjurkan seumur hidup dengan dosis awal 160mg per hari dan dosis selanjutnya 80-325 mg per hari.2
4.1.2.4.2. Tiklopidin
Tiklopidin suatu derivat tienopiridin merupakan obat lini kedua dalam pengobatan UA bila pasien tidak tahan aspirin. Dalam pemberian tiklopidin harus diperhatikan efek samping granulositopenia, dimana insidennya 2,4%. Dengan adanya klopidogrel yang lebih aman pemakaian tiklopidin mulai ditinggal.2
4.1.2.4.3. Klopidogrel
Klopidogrel merupakan derivat tienopiridin, yang menghambat agregasi platelet. Klopidogrel juga terbukti dapat mengurangi strok, infark dan kematian kardiovaskular dan dianjurkan pada pasien yang tidak tahan aspirin. AHA menganjurkan pemberian klopidogrel bersama aspirin paling sedikit 1 bulan sampai 9 bulan. Dosis klopidogrel dimulai 300 mg per hari dan selanjutnya 75 mg per hari.2
Ikatan fibrinogen dengan reseptor GR Iib/IIIa pada platelet ialah ikatan terakhir pada proses agregasi platelet. Karena GPIIb/IIIa inhibitor menduduki reseptor tadi maka ikatan platelet dengan fibrinogen dapat dihalangi dan agregasi platelet tidak terjadi.3 macam obat golongan ini yaitu: absiksimab, suatu antibodi monoklonal; eptifibatid, suatu siklik heptapeptid; dan tirofiban, suatu nonpeptid mimetik. Tirofiban dan eptifibatid harus diberikan bersama aspirin dan heparin pada pasien dengan iskemi terus-menerus atau pasien risiko tinggi dan pasien yang direncanakan untuk tindakan PCI. Abciximab disetujui untuk pasien dengan UA dan NSTEMI yang direncanakan untuk tindakan invasif di mana PCI direncanakan dalam 12 jam.2
4.1.2.5.Obat antitrombin
4.1.2.5.1. Unfractionated Heparin
Heparin adalah suatu glikosaminoglikan yang terdiri dari pelbagai rantai polisakarida yang berbeda panjangnya dengan aktivitas antikoagualn yang berbeda-beda. Antitrombin III, bila terikat dengan heparin, akan bekerja menghambat trombin dan faktor Xa. Kelemahan heparin adalah efek terhadap trombus yang kaya trombosit dan heparin dapat dirusak oleh platelet faktor 4.2
4.1.2.5.2. Low Molekuler Weight Heparin (LMWH)
LMWH dibuat dengan melakukan depolimerisasi rantai polisakarida heparin. Kebanyakan mengandung sakarida kurang dari 18 jam dan hanya bekerja pada faktor Xa. LMWH di Indonesia adalah dalteparin, nadroparin dan enoksaparin.2
Stratifikasi Risiko
Pasien yang termasuk risiko rendah antara lain adalah2:
- pasien yang tidak pernah memiliki angina sebelumnya, dan sudah tidak ada serangan - sebelumnya tidak memakai obat anti angina
- ECG normal atau tak ada perubahan dari sebelumnya.
- Enzim jantung tidak meningkat termaasuk troponin dan biasanya usia lebih muda. Pasien yang termasuk dalam risiko sedang adalah2:
- Bila ada angina baru dan makin berat, didapatkan angina pada waktu istirahat - Laki-laki, usia >70 tahun, menderita diabetes melitus
- Tidak ada perubahan ST segmen - Enzim jantung tidak meningkat. Pasien yang termasuk dalam risiko tinggi adalah2:
- Angina berlansung lama atau angina pasca infark; sebelumnya mendapat terapi yang intensif
- Ditemukan hipotensi, diaforesis, edema paru atau ”rales” pada pemeriksaan fisik - Terdapat perubahan segmen ST yang baru
- Didapatkan kenaikan troponin, keadaan hemodinamika tidak stabil.
Bila manifestasi iskemia kembali secara spontan atau pada waktu pemeriksaan, maka pasien sebaiknya dilakukan angiografi. Bila pasien tetap stabil dan termasuk risiko rendah maka terapi medikamentosa sudah mencukupi. Hanya pasien dengan risiko tinggi yang membutuhkan tindakan invasif segera, dengan kemungkinan tindakan revaskularisasi.2
4.2. Infark miokard akut tanpa elevasi ST
Pasien NSTEMI harus istirahat di tempat tidur dengan pemantauan EKG untuk deviasi semen T dan irama jantung. Empat komponen utama terapi yang harus dipertimbangkan pada setiap pasien NSTEMI yaitu2:
Terapi antiiskemia
Terapi antiplatelet/antikoagulan
Terapi invasif (kateterisasi dini/revaskularisasi)
Perawatan sebelum meninggalkan RS dan sesudah perawatan RS
4.2.1. Terapi antiiskemia
Terapi awal mencakup nitrat dan penyekat beta dapat diberikan untuk menghilangkan nitrogliserin sublingual dan dapat dilanjutkan dengan intravena dan penyekat beta oral antagonis kalsium nondihidropiridin diberikan pada pasien dengan iskemia refrakter atau yang tidak toleran dengan obat penyekat beta.2
4.2.1.1.Nitrat
Nitrat pertama kali diberikan sublingual atau spray bukal jika pasien mengalami nyeri dada iskemia. Jika nyeri menetap setelah diberikan nitat sublingual 3 kali dengan interval 5 menit, direkomendasi pemberian nitrogliserin intravena (mulai 5-10ug/menit). 2
4.2.1.2.Penyekat Beta
Penyekat beta oral diberikan dengan target frekuensi jantung 50-60kali/menit. Antagonis kalsium yang mengurangi frekuensi jantung seperti diltiazem dan verapamil pada pasien dengan nyeri dada persisten.2
4.2.1.3.Terapi antitrombotik
Oklusi trombus subtotal pada koroner mempunyai peran utama dalam patogenesis NSTEMI dan keduanya mulai dari agregasi platelet dan pembentukan thrombin-activated fibrin bertanggungjawab atas klot.2
4.2.2. Terapi antiplatelet 4.2.2.1.Aspirin
Peran penting aspirin adalah menghambat siklooksigenase-1 yang telah dibuktikan dari penelitian klinis multipel dan beberapa meta-analisis, sehingga aspirin menjadi tulang punggung dalam penatalaksanaaan UN/NSTEMI. Sindrom ”resistensi aspirin” muncul baru-baru ini. Sindrom ini dideskripsi dengan bervariasi sebagai kegagalan relatif untuk menghambat (inhibisi) agregasi platelet dan/atau kegagalan untuk memperpanjang waktu pendarahan, atau perkembangan kejadian klinis sepanjang terapi aspirin. Pasien-pasien dengan resisitensi aspirin mempunyai risiko tinggi terjadi rekuren. Walaupun penelitian prospektif secara acak belum pernah dilaporkan pada pasien-pasien ini, adalah logis untuk memberikan terapi klopidogrel, wlaaupun aspirin sebaiknya juga tidak dihentikan.2
4.2.2.2.Klopidogrel
Thienopyridine ini memblok reseptor adenosine diphosphate P2Y12 pada permukaan platelet dan
dengan demikian menginhibisi aktivasi platelet. Penggunaanya pada UA/NSTEMI terutama berdasarkan penelitian Clopidogrel in Unstable Angina To Prevent Recurrent Ischemic Events (CURE) dan Clopidogrel
for The reduction of Events During Observation (CREDO). Efek bermanfaat ditemukan unutk semua
subkelompok, termasuk kelompok tanpa deviasi segmen ST dan kelompok yang memiliki skor risiko TIMI rendah. Namun, klopidogrel dikaitkan dengan peningkatan pendarahan mayor dan minor, sejalan dengan kecenderungan peningkatan pendarahan yang mengancam jiwa (life-threatening bleeding).2
Berdasarkan hasil-hasil penelitian, maka klopidogrel direkomendasi sebagai obat lini pertama (first-line drug) pada UA/NSTEMI, kecuali mereka dengan risiko tinggi pendarahan dan pasien yang memerlukan CABG segera. Klopidogrel sebaiknya diberikan pada pasien UA/NSTEMI dengan kondisi2:
Direncanakan untuk mendapat pendekatan non-invasif dini Diketahui memiliki kontraindikasi untuk operasi
Kateterisasi ditunda/ditangguhkan selama > 24-36jam. 4.2.3. Terapi antikoagulan
4.2.3.1.UFH (Unfractionated heparin)
Manfaat UFH jika ditambah aspirin telah dibuktikan dalam tujuh tahun penelitian acak dan kombinasi UFH dan aspirin telah digunakan dalam tatalaksana UA/NSTEMI untuk lebih dari 15 tahun. Namun demikian terdapat kerugian pada penggunaan UFH. Produksi antbodi antiheparin mungkin berhubungan dengan heparin-induced thrombositopenia. Ikatan ini menimbulkan efek antikoagulan yang tidak menentu, memerlukan monitor lebih sering terhadap activated partial thromboplastin time (aPTT), pengaturan dosis dan membutuhkan infus intravena kontinu. 2
Kerugian pada penggunaan UFH sebagian besar dapat diatasi dengan penggunaan LMWH. Pentingnya pemantauan efek antikoagulan tidak diperlukan dan kejadian trombositopenia yang diinduksi heparin berkurang. LMWH adalh inhibitor utama pada sirkulasi trombin dan juga faktor Xa sehingga obat ini mempengaruhi tidak hanya kinerja trombin dalam sirkulasi (efek anti factor IIa), tapi juga mengurangi pembentukan trombin (efek anti factor Xa).2
4.2.4. Strategi invasif dini versus konservatif dini
Trial klinis multipel membuktikan keuntungan dari strategi invasib yang dini pada pasien dengan risiko tinggi seperti pasien dengan faktor risiko multipel, deviasi segmen ST, dan/atau biomarker yang positif (Tabel kls I.). Pada strategi ini, arteriografi koroner dilakukan dalam 48jam setelah admisi, setelah diberikan terapi anti iskemik dan anti trombotik. Ini disusuli dengan revaskularisasi koroner (PCI atau CABG), tergantung anatomi koroner pasien.2
Strategi ini adalah kos efektif buat pasien dengan risiko tinggi. Pada pasien dengan risiko rendah, hasil dari strategi invasif hampir sama dengan strategi konservatif dini, dimana pasien mendapat terapi anti iskemik dan anti trombotik diikuti dengan “watchful waiting”. Arteriografi hanya dilakukan jika terdapat nyeri dada pada waktu istirahat, perubahan pada ST segmen atau adanya bukti iskemia pada stress test.2
Rekomendasi Kelas I Untuk Penggunaan Strategi Invasif Dini
angina rekuren saat intirahat / aktivitas tingkat rendah walaupun mendapat terapi Peninggian troponin I atau T
Depresi segmen ST baru
Angina/iskemia rekuren baru dngan gejala gagal jantung kongestif, ronki. regurgitasi mitral Tes stress positif
Fraksi ejeksi kurang dari 40% Penurunan tekanan darah Takikardia ventrikel sustained PCI < 6 bulan, CABG sebelumnya
Tabel 3. Rekomendasi Klas I Untuk Penggunaan Strategi Invasif Dini
4.2.5. Perawatan Untuk Pasien Risiko Rendah
Tes stres noninvasif sebaiknya dilakukan pada pasien risiko rendah, dan pasien yang hasil tesnya menunjukkan gambaran risiko tingi sebaiknya segera menjalani arteriografi koroner dan berdasarkan
temuan anatomi revaskularisasi dapat dilakukan. Arteriografi koroner dapat dipilih pada pasien-pasien dengan tes positif tapi tanpa temuan risiko tinggi.2
4.2.6. Tatalaksana Predischarge dan Pencegahan Sekunder
Tatalaksana terhadap faktor risiko antara lain mencapai berat badan yang optimal, nasihat diet, penghentian merokok, olahraga, pengontrolan hipertensi dan tatalaksana intensif diabetes melitus dan deteksi adanya diabetes yang tidak dikenali sebelumnya.2
4.3. Infark Miokard Dengan Elevasi ST
Tujuan utama tatalaksana IMA adalah diagnosis cepat, menghilangkan nyeri dada, penilaian dan implementasi strategi reperfusi yang mungkin dilakukan, pemberian antitrombotik dan terapi antiplatelet, pemberian obat penunjang dan tatalaksana komplikasi IMA. Pedoman (guideline) yang digunakan dalam tatalaksana IMA dengan elevasi ST adalah dari ACC/AHA 2004. Walaupun demikian perlu disesuaikan dengan kondisi sarana/fasilitas di tempat masing-masing senter dan kemampuan ahli yang ada (khususnya di bidang kardiologi intervensi).2
4.3.1. Tatalaksana Pra Rumah Sakit
Prognosis STEMI sebagian besar tergantung adanya 2 kelompok komplikasi umum yaitu: aritmia dan pump failure. Sebagian besar kematian di luar rumah sakit pada STEMI disebabkan adanya fibrilasi ventrikel mendadak, yang sebagian besar terjadi dalam 24 jam pertama onset gejala. Dan lebih dari separuhnya terjadi pada jam pertama. Elemen utama tatalaksana pra hospital pada pasien yang dicurigai STEMI antara lain2:
Pengenalan gejala oleh pasien dan segera mencari pertolongan medis
Segera memanggil tim medis emergensi ytang dapat melakukan tindakan resusitasi.
Transportasi pasien ke RS yang mempunyai fasilitas ICU serta staf medis dokter dan perawat yang terlatih.
Melakukan terapi reperfusi.
4.3.2. Tatalaksana di Ruang Emergensi
Tujuan tatalaksana di IGD pada pasien yang dicurigai STEMI mencakup2:
Mengurangi / menghilangkan nyeri dada
Identifikasi cepat pasien yang merupakan kandidat terapi reperfusi segera, Triase pasien risiko rendah ke ruangan yang tepat di rumah sakit
Menghindari pemulangan cepat pasien dengan STEMI
4.3.3. Tatalaksana Umum 4.3.3.1.Oksigen
Suplemen oksigen harus diberikan pada pasien dengan saturasi oksigen arteri <90%. Pada semua pasien STEMI tanpa komplikasi dapat diberikan oksigen selama 6 jm pertama.2
4.3.3.2.Nitrogliserin (NTG)
NTG sublingual dapat diberikan dengan aman dengan dosis 0.4mg dan dapat diberikan samapai 3 dosis dngan interval 5 menit. Selain mengurangi nyeri dada, NTG juga dapat menurunkan preload dan meningkatkan suplai oksigen miokard dengan cara dilatasi pembuluh darah koroner yang terkena infark atau pembuluh darah kolateral. Jika nyeri dada terus berlansungdapat diberikan NTG intravena (iv). NTG juga diberikan untuk mengendalikan hipertensi atau edema paru.2
Terapi nitrat harus dihindari pada pasien dengan tekanan darah sistolik <90mmHg atau pasien yang dicurigai menderita infark ventrikel kanan. Pasien yang menggunakan phosphodiesterase-3 inhibitor sildanefil dalam 24 jam karena dapat memicu efek hipotensi nitrat.2
4.3.3.3.Mengurangi/ Menghilangkan Nyeri Dada
Hal ini sanagat penting, karena nyeri dikaitkan dengan aktivitas simpatis yang menyebabkan vasokonstriksi dan meningkatkan beban jantung.2
Morfin
Merupakan pilihan dalam nyeri dada STEMI. Diberikan dengan dosis 2-4mg dan dapat diulangi dengan interal 5-15 menit sampai dosis total 320mg.2
Aspirin
Aspirin merupakan tatalaksana dasar pasien yang dicurigai STEMI dan efektif pada spektrum sindrom koroner akut. Inhibisi cepat siklooksigenase trombosit A2 dicapai dengan absorbsi aspirin bukkal dengan dosis 160-325mg di ruangan EMG. Selanjutnya aspirin diberikan oral dengan dosis 75-162mg.2
Penyekat Beta
Diberikan jika morfin tidak efekif. Regimen yang biasa diberikan adalah metoprolol 5mg setiap 1-5menit sampai total 3 dosis, dengan syarat frekuensi jantung >60x/menit, tekanan darah sistolik >100 mmHg, interval PR<0.24detik dan ronki tidak lebih dari 10cm dari diafragma. Lima belas menit setelah dosis IV terakhir dilanjutkan dengan oral dengan dosis 50mg tiap 6 jam selama 48jam, dan dilanjutkan 100mg setiap 12 jam.2
Terapi reperfusi
Reperfusi dini akan akan memperpendek lama oklusi koroner, meminimalkan derajat disfungsi dan dilatasi ventrikel dan mengurangi kemungkinan pasien STEMI berkembang menjadi pump failure atau takiaritmia ventrikular yang maligna.2
a. Percutaneous Coronary Intervention (PCI)
Biasanya angioplasty dan atau stenting (CABG) tanpa didahului fibrinolisis disebut PCI primer. Akan efektif pada STEMI jika dilakukan dalam beberapa jam pertama
IMA. PCI primer lebih efektif bila dibandingkan fibrinolisis dalam membuka arteri koroner yang teroklusi dan dikaitkan dengan outcome klinis jangka pendek dan panjang yang lebih baik.2
b. Fibrinolisis
Jika tidak ada kontraindikasi, terapi fibrinolisis idealnya diberikan dalam 30 menit sejak masuk. Tujuan utama adalah restorasi cepat patensi arteri koroner. Antara obat fibrinolitik yang digunakan yaitu2:
- Streptokinase (SK)
Merupakan fibrinolitik non spesifik fibrin. Pasien yang pernah terpajan dengan SK tidak boleh dinerikan pajanan selanjutnya karena terbentuknya antibodi. Reaksi alergi tidak jarang ditemukan. Manfaat mencakup harganya yang murah dan insidens pendarahan intracranial yang rendah.
- tissue plasmibnogen Activator (tPA, alteplase)
Keuntungannya menunjukkan penurunan mortalitas 30 hari sebesar 15% pada pasien yang mendapat tPA dibandingkan SK. Namun tPA harganya lebih mahal daripada SK dan resiko pendarahan intracranial lebih tinggi.
- Reteplase ( Retavasemencakup memperbaiki spesifisitas fibrin dan resistensi tinggi terhadap plasminogen activator inhibitor (PAI-1)
4.3.4. Terapi Farmakologis 4.3.4.1.Antitrombotik
Penggunaan terapi antiplatelet dan antitrombin selama fase awal STEMI berdasarkan bukti klinis dan laboratories bahwa trombosis mempunyai peran penting dalam patogenesis. Tujuan utama pengobatan adalah untuk memantapkan dan mempertahankan patensi arteri koroner yang terkait infark. Tujuan sekunder adalah menurunkan tedensi pasien menjadi trombosis. Aspirin merupakan antiplatelet standar pada STEMI.2
Obat antitrombin standar yang digunakan dalam praktek klinis adalah unfractinated heparin. Pemberian UFH IV segera sebagai tambahan terapi regimen aspirin dan obat trombolitik spesifik fibrin relatif (tPA, rPA atau TNK) membantu trombolisis dan memantapkan dan mempertahankan patensi arteri yang terkait infark.2
4.3.4.2.Penyekat beta
Manfaat penyekat beta pada STEMI dapat dibagi menjadi : yang terjadi segera jika obat diberikan secara akut dan yang diberkan jangka panjang jika obat diberikan untuk pencegahan sekunder setelah infark. Pemberian secara iv membaiki kebutuhan suplai serta kebutuhan oksigen moikard, mengurangi nyeri, mengurangi luasnya infark, dan menurunkan risiko kejadian aritmia ventrikel yang khusus.2
4.3.4.3.ACE inhibitor
Inhibitor ACE menurunkan mortalitas pasca STEMI dan manfaat terhadap mortalitas bertambah dengan penambahan aspirin dan penyekat beta. Inhibitor ACE harus diberikan dalam 24 jam pertama pada pasien STEMI. Pemberian inhibitor ACE harus dilanjutkan tanpa batas pada pasien dengan bukti klinis gagal jantung, pada pasien dengan imaging menunjukkan penurunan fungsi ventrikel kiri secara global atau terdapat abnormalitas gerakan dinding global atau pasien hipertensif.2
DAFTAR PUSTAKA
1. Brashers L. Valentina. Chapter 30 : Alterations of Cardiovaskular Function in Pathofisiology the Biologic basis for disease in Adults and Children 5th edition. McCance L. Kathryn, Huether E.
Sue,. 2006. Philadelphia: Elsevier Mosby
2. Hanafi B. Trisnohadi, Idrus Alwi, S. Harun. Buku Ajar Ilmu Penyakit Dalam. Jilid III. 2006. Jakarta: Balai Penerbit FKUI
3. Antman Elliot M., Braunwald Eugene. Chapter 227: Unstable Angina and non-ST-Elevation Myocardial Infarction in Harrison’s Principles of Internal Medicine 16th edition. Braunwald,
Fauci,Hauser, Jameson, Longo, Kasper. 2005. USA: McGraw Hill
4. Rilantono, Lily Ismudiati, dkk. Buku Ajar Kardiologi. 2004. Jakarta: Balai Penerbit FKUI 5. Shen, Demin. Penyakit Jantung Koroner. 1997. Bandung : Rumah Sakit Rajawali