BAB 2
TINJAUAN PUSTAKA
2.1. Anatomi Serviks
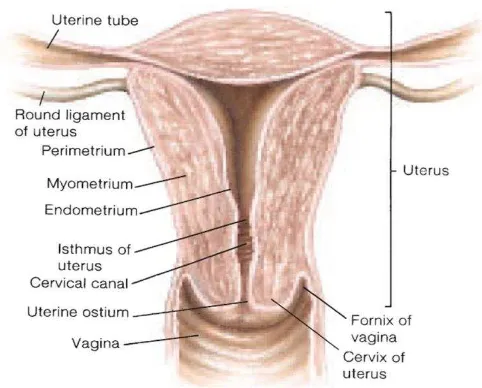
Gambar 2.1. Anatomi uterus
Sumber: Graff, D.V., 2001. Female Reproductive System. In: Human Anatomy. 6th ed. McGraw-Hill, 735.
2.2. Histologi Serviks
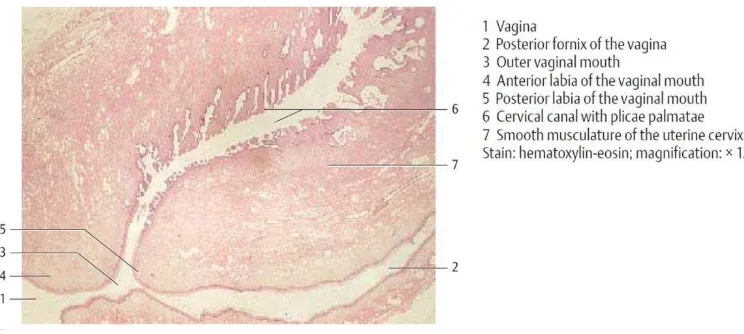
Gambar 2.2. Histologi serviks
Sumber: Kuehnel, W., 2003. Female Sexual Organs. In: Color Atlas of Cytology, Histology, and Microscopic Anatomy. 4th ed. New York: Thieme. 416-417
Secara anatomis, serviks terdiri atas 2 bagian, yaitu bagian ektoserviks dan bagian endoserviks. Ektoserviks adalah bagian dari serviks yang menonjol ke dalam lumen vagina. Bagian ektoserviks disusun atas stratified squamous epithelium. Sedangkan bagian endoserviks disusun atas simple columnar epithelium. Pada pertemuan ektoserviks dan endoserviks ini disebut sebagai “Transformation Zone (T-zone)”. Serviks memiliki sedikit jaringan otot polos dan mengandung lebih banyak dense connective tissue yaitu sekitar 85%. Mukosa serviks mengandung kelenjar serviks. Kelenjar ini akan lebih banyak dan lebih kental pada saat kehamilan (Junqueira, 2007).
2.3. Kanker Serviks
2.3.1. Definisi Kanker Serviks
2.3.2. Etiologi Kanker Serviks
Etiologi utama kanker serviks adalah infeksi HPV (Human Papilloma Virus). Beberapa faktor risiko juga mempengaruhi penyebab terjadinya kanker serviks. HPV subtipe 16 merupakan agen utama penyebab kanker serviks. HPV subtipe 16 teridentifikasi dalam 5% wanita normal dalam pemeriksaan sitologi, 50% mengandung CIN 1 dalam pemeriksaan Pap smear, dan lebih dari 90% invasif kanker serviks. Selain HPV subtipe 16, HPV subtipe 18, 31, dan 33 juga terlibat menjadi penyebab kanker serviks (Pitkin et al, 2003).
2.3.3. Faktor Risiko Kanker Serviks
Menurut American Cancer Society (2012), faktor-faktor yang mempengaruhi kanker serviks yaitu:
1. Infeksi Human Papilloma Virus (HPV)
Infeksi HPV merupakan faktor risiko yang paling utama. HPV dapat menginfeksi kulit, alat kelamin, mulut dan tenggorokan, tapi tidak pada darah dan kebanyakan organ internal seperti jantung dan paru-paru. HPV 6 dan HPV 11 merupakan 2 tipe HPV yang menyebabkan kutil kelamin. Kelompok tersebut digolongkan dalam tipe risiko rendah dari HPV karena jarang menimbulkan kanker serviks. Beberapa tipe tertentu digolongkan dalam tipe risiko tinggi karena sering menimbulkan kejadian kanker, termasuk kanker serviks, vulva, dan vagina pada wanita, penis pada pria, kanker anus dan mulut pada pria dan wanita. Tipe risiko tinggi meliputi HPV 16, HPV 18, HPV 31, HPV 33, dan HPV 45, dan beberapa tipe lainnya. Sekitar dua per tiga kasus kanker serviks disebabkan oleh HPV 16 dan 18. Menurut Crum et al (2003), HPV 16 memberikan persentase sebesar 53,7% dan HPV 18 memberikan persentase sebesar 14,7% untuk kanker serviks.
2. Merokok
ditemukan dalam mukus serviks pada wanita perokok. Zat-zat kimia ini merusak DNA dari sel serviks dan mencetus pertumbuhan kanker serviks. Di sisi lain, merokok juga menurunkan sistem imun tubuh untuk melawan infeksi HPV.
3. Imunosupresi
Human immunodeficiency virus (HIV), virus penyebab AIDS, merusak sistem imun tubuh dan menempatkan wanita kepada risiko yang besar terhadap infeksi HPV. Pada wanita yang terinfeksi HIV, pre-kanker serviks dapat berkembang menjadi kanker invasif lebih cepat daripada normalnya. Risiko tinggi juga terjadi pada kelompok wanita lain yang mengkonsumsi obat yang menurunkan respon imun sebagai obat penyakit autoimun, atau yang baru menjalani transplantasi organ.
4. Infeksi Chlamydia
Chlamydia adalah bakteri yang umumnya menyerang sistem reproduksi dan menular melalui kontak seksual. Infeksi Chlamydia menyebabkan inflamasi pelvis yang dapat berujung infertilitas. Beberapa studi menunjukkan risiko kanker serviks yang lebih tinggi pada wanita yang pemeriksaan darahnya menunjukkan riwayat atau sedang terinfeksi Chlamydia dibandingkan dengan wanita dengan pemeriksaan normal. Infeksi Chlamydia sering tidak menunjukkan gejala sehingga wanita yang terinfeksi tidak mengetahui bahwa dia sedang terinfeksi.
5. Diet
Wanita dengan diet yang rendah buah-buahan dan sayur-sayuran menaikkan risiko terkena kanker serviks. Wanita dengan berat badan berlebih juga cenderung lebih sering terkena adenokarsinoma serviks.
6. Kontrasepsi oral
7. Paritas (Jumlah kelahiran)
Wanita yang memiliki 3 atau lebih kali persalinan akan meningkatkan risiko pertumbuhan kanker serviks. Perubahan hormonal selama kehamilan menyebabkan wanita lebih rentan terhadap infeksi HPV atau pun pertumbuhan kanker. Di samping itu, sistem imun selama kehamilan lebih lemah dan memungkinkan untuk terjadinya infeksi HPV dan pertumbuhan kanker.
8. Usia pertama kali hamil
Wanita yang hamil pertama kali di bawah umur 17 tahun hampir 2 kali lebih besar kemungkinan menderita kanker serviks daripada wanita yang hamil pertama kali pada umur 25 atau lebih.
9. Sosial ekonomi
Banyak wanita dengan penghasilan rendah tidak memiliki akses pelayanan kesehatan yang baik, termasuk skrining pap smear.
10. Diethylstilbestrol (DES)
DES merupakan obat hormonal yang digunakan untuk mencegah keguguran pada tahun 1940-1971. Wanita yang ibunya mengkonsumsi DES juga berisiko terkena SCC (Squamous Cell Carcinoma) dan pre-kanker serviks. 11. Riwayat keluarga
Jika ibu atau saudara perempuan wanita menderita kanker serviks, peluang wanita tersebut untuk terkena kanker serviks 2-3 kali lebih besar daripada wanita yang riwayat keluarganya tidak menderita kanker serviks.
2.3.4. Patogenesis Kanker Serviks
menghambat atau menginaktifkan gen penekan tumor TP53 dan RB1 di sel epitel sasaran serta mengaktifkan den terkait siklus sel, seperti siklin E sehingga terjadi proloferasi sel yang tidak terkendali.
Prakanker serviks menyebabkan kelainan sitologik yang sering mencerminkan keparahan CIN. Saat ini, evaluasi Pap smear merupakan hal pokok dlam permeriksaan penapisan kanker serviks. Yang menarik, sebagian besar (lebih dari 70%) CIN dari semua derajat dilaporkan berkaitan dengan HPV “risiko-tinggi”. Namun, hanya sebagian kecil yang berisiko berkembang menjadi kanker invasif. Hampir separuh dari kelainan P ap smear yang “nondiagnostik” (missal, sel gepeng atipikal yang maknanya tidak diketahui) juga mungkin berkaitan dengan HPV risiko-tinggi, tetapi kurang dari dari 25% dari perubahan ini diikuti oleh CIN II atau CIN III (dibuktikan dengan biopsi). Sepuluh hingga 15% persen perempuan dengan asupan yang secara sitologis normal mengandung HPV risiko-tinggi. Dari jumlah ini, sekitar 10% akhirnya mengalami CIN derajat berat.
Meskipun pemeriksaan HPV dapat mengidentifikasi kelompok perempuan yang berisiko mengidap kanker serviks, sebagian besar perempuan yang aktif secara seksual akan terjangkit infeksi HPV di serviksnya pada suatu saat selama kehidupan mereka. Hal ini membatasi kegunaan pemeriksaan HPV sebagai alat penapisan untuk kanker serviks. Oleh karena itu, sitlogi serviks dan pemeriksaan serviks (kolposkopi) tetap merupakan alat utama untuk mencegah kanker serviks. Bagaimanapun, perempuan dengan uji HPV negative pada pemeriksaan dengan probe molecular untuk DNA HPV sangat kecil kemungkinannya mengidap CIN. Informasi ini mungkin bermanfaat bagi berbagai strategi yang dirancang untuk memilah secara lebih efisien perempuan yang Pap smear-nya abnormal (Kumar et al, 2004).
2.3.5. Stadium dan Klasifikasi Kanker Serviks
Menurut International Federation of Gynecology and Obstetricts (WHO, 2009), stadium kanker serviks adalah sebagai berikut:
Stadium 1 : Karsinoma masih terbatas pada serviks
lesi dapat dilihat secara langsung walau dengan invasi yang sangat superfisial dikelompokkan sebagai stadium 1b. Kedalaman invasi ke stroma tidak lebih dari 5mm dan lebarnya lesi tidak lebih dari 7mm
1A1 : Invasi ke stroma dengan kedalaman tidak lebih dari 3mm dan lebar tidak lebih dari 7mm.
1A2 : Invasi ke stroma dengan kedalaman lebih dari 3mm tapi kurang dari 5mm dan lebar tidak lebih dari 7mm.
1B : Lesi terbatas di serviks atau secara mikroskopis lebih dari 1a. 1B1 : Besar lesi secara klinis tidak lebih dari 4cm.
1B2 : Besar lesi secara klinis lebih dari 4cm.
Stadium II : Telah melibatkan vagina, tetapi belum sampai 1/3 bawah atau infiltrasi ke parametrium belum mencapai dinding panggul.
IIA : Telah melibatkan vagina tapi belum melibatkan parametrium. IIB : Infiltrasi ke parametrium,tetapi belum mencapai dinding panggul.
Stadium Ш : Telah melibatkan 1/3 bawah vagina atau adanya perluasan sampai dinding panggul. Kasus dengan hidroneprosis atau gangguan fungsi ginjal dimasukkan dalam stadium ini, kecuali kelainan ginjal dapat dibuktikan oleh sebab lain.
ШA : Keterlibatan 1/3 bawah vagina dan infiltrasi parametrium belum mencapai dinding panggul.
ШB : Perluasan sampai dinding panggul atau adanya hidroneprosis atau gangguan fungsi ginjal.
Stadium ІV : Perluasan ke luar organ reproduktif.
ІVA : Keterlibatan mukosa kandung kemih atau mukosa rectum. ІVB : Metastase jauh atau telah keluar dari rongga panggul.
Tabel 2.1. Stadium kanker serviks berdasarkan TNM
Karsinoma serviks terbatas pada rahim (ekstensi untuk corpus harus diabaikan)
T1a
Karsinoma invasif didiagnosis hanya dengan mikroskop. Invasi stroma dengan kedalaman maksimum 5.0 mm diukur dari dasar
epitel dan penyebaran horizontal 7,0 mm atau kurang. Keterlibatan vaskuler, vena atau limfatik, tidak mempengaruhi
klasifikasi T1a1
Diukur invasi stroma 3,0 mm atau kurang mendalam dan 7,0 mm atau kurang dalam penyebaran horisontal
T1a2
Diukur invasi stroma lebih dari 3,0 mm dan tidak lebih dari 5,0 mm dengan penyebaran horisontal 7,0 mm atau kurang
T1b
Lesi klinis terlihat terbatas pada serviks atau lesi mikroskopis lebih besar dari T1a/IA2
T1b1
Secara klinis terlihat lesi 4,0 cm atau kurang dalam dimensi terbesar
T1b2
Lesi klinis terlihat lebih dari 4,0 cm di dimensi terbesar T2
Serviks karsinoma menyerang di luar rahim tetapi tidak ke dinding panggul atau sepertiga bawah dari vagina
T2a
Tumor tanpa invasi parametrium T2a1
Klinis terlihat lesi 4,0 cm atau kurang dalam dimensi terbesar T2a2
Lesi klinis terlihat lebih dari 4,0 cm di dimensi terbesar T2b
Tumor dengan invasi parametrium T3
Sumber: American Joint Committee on Cancer, 2009. Cervix Uteri Cancer Staging 7th edition.
Klasifikasi kanker serviks berdasarkan histologi menurut WHO (2013): a. Karsinoma sel skuamosa (karsinoma epidermoid)
-Keratinizing -Non-keratinizing -Spindle cell carcinoma
b. Adenokarsinoma jenis endoserviks
-Varian: adenoma malignum (karsinoma deviasi minimal) -Varian: adenokarsinoma papiler villoglandular
c. Adenokarsinoma endometrioid d. Clear cell adenocarcinoma e. Adenokarsinoma serosa f. Adenokarsinoma mesonefrik
g. Intestinal type (signet ring) adenocarcinoma h. Tumor epitel lainnya
T3a
Tumor melibatkan bawah vagina, tidak ada perluasan ke panggul dinding
T3b
Tumor meluas ke dinding panggul dan / atau penyebab hidronefrosis atau gagal ginjal
T4
Tumor menginvasi mukosa kandung kemih atau rektum, dan / atau melampaui panggul sejati (edema bulosa tidak cukup untuk
mengklasifikasikan tumor sebagai T4)
Regional Lymph
Nodes (N)
NX
Kelenjar getah bening regional tidak dapat dinilai N0
Tidak ada metastasis kelenjar getah bening regional N1
Metastasis jauh (penyebaran termasuk peritoneal, keterlibatan kelenjar supraklavikula, mediastinum, atau getah bening
-karsinoma adenosquamosa -Adenoid kistik karsinoma i. Karsinoma sel kecil
j. Undifferentiated carcinoma
k. Metastasis tumor (payudara, ovarium, usus besar, dan penyebaran langsung ke karsinoma endometrium)
2.3.6. Gambaran Klinik Kanker Serviks
Kanker invasif sering menimbulkan pendarahan setelah aktivitas seksual, intermenstruasi, ataupun postmenopause. Pada pasien yang belum aktif secara seksual, pendarahan dari kanker serviks jarang terjadi kecuali perjalanan penyakit memasuki tahap lanjut. Gejala keputihan, nyeri pada bagian pelvis, edema pada kaki, dan gangguan berkemih. Pada negara berkembang, tidak jarang dijumpai pengeluaran urin maupun feses dari vagina, karena pembentukan fistula (Hacker et al, 2010).
2.3.7. Diagnosis Kanker Serviks
Simptoms. Sebagian besar wanita yang terdiagnosis kanker serviks bersifat asimptomatis. Pada wanita yang memiliki symptoms, stadium awal kanker serviks dapat memberikan gejala seperti keputihan bercampur darah, edema pada kaki, nyeri pinggang, tumor yang bertumbuh juga dapat menekan ke organ sekitar sehingga menimbulkan gejala lainnya.
kanker serviks dapat memiliki gambaran klinis yang serupa dengan penyakit lain, seperti leiomioma serviks, polip serviks, vaginitis, servisitis, plasenta previa, kehamilan servikal, kondiloma akuminata, herpetic ulcer, dan chancre. Pada pemeriksaan bimaual, dapat diraba pembesaran uterus akibat dari invasi dan pertumbuhan tumor. Pada kanker serviks tahap lanjut, perlu dilakukan pemeriksaan rektovaginal. Palpasi pada septum rektovaginal memberi gambaran septum yang tebal, keras, dan irregular. Invasi paling sering terjadi pada bagian proksimal posterior dari dinding vagina.
Papanicolaou Smear. Evaluasi secara histologi pada biopsi serviks
dulunya merupakan alat diagnosis utama untuk kanker serviks. Meskipun Pap smears digunakan untuk skrining, tes ini tidak selalu dapat mendeteksi kanker serviks. Pada wanita dengan stadium I kanker serviks, hanya 30-50% dari cytologic smears yang didapati sebagai positif kanker. Oleh karena itu, pemeriksaan Pap smear tunggal untuk evaluasi lesi mencurigakan tidak disarankan. Lesi-lesi tersebut harus langsung dibiopsi dengan Tischler forceps biopsy atau kuret Kevorkian.
Kolposkopi dan Biopsi Serviks. Jika ditemukan pemeriksaan Pap smear yang tidak normal, kolposkopi dapat dilakukan. Selama evaluasi ini, seluruh zona transformasi idealnya diidentifikasi, dan biopsi serviks dan endoserviks yang memadai diperoleh. Biopsi serviks atau spesimen konisasi adalah yang metode paling akurat untuk penilaian invasi kanker serviks. Kedua jenis sampel biasanya berisi stroma yang mendasari dan memungkinkan diferensiasi antara invasif dan karsinoma in situ. Spesimen konisasi menyediakan jaringan sampel yang lebih besar dan sangat membantu untuk mendiagnosis karsinoma in situ dan kanker serviks mikroinvasif (Williams, 2008).
2.3.8. Terapi Kanker Serviks
Menurut National Cancer Institute (2012) ada berbagai jenis pengobatan untuk penderita kanker serviks. Sebagian pengobatan merupakan terapi standar (pengobatan yang saat ini digunakan), dan sebagian lainnya sedang diuji dalam uji klinis. Sebuah uji klinis pengobatan adalah studi penelitian yang dimaksudkan untuk membantu meningkatkan perawatan saat ini atau memperoleh informasi tentang perawatan baru untuk pasien dengan kanker. Ketika uji klinis menunjukkan bahwa pengobatan baru lebih baik daripada pengobatan standar, pengobatan baru dapat menjadi pengobatan standar.
Tiga jenis terapi standar yang umumnya digunakan: 1. Operasi
Pembedahan (pengangkatan kanker dalam sebuah operasi) kadang-kadang digunakan untuk mengobati kanker serviks. Prosedur bedah berikut dapat digunakan:
a. Konisasi: Sebuah prosedur untuk mengangkat sebagian jaringan berbentuk kerucut dari serviks dan saluran serviks. Ahli patologi akan melihat jaringan dibawah mikroskop untuk mencari sel-sel kanker. Konisasi dapat digunakan untuk mendiagnosis atau mengobati kondisi kanker serviks. Prosedur ini juga disebut biopsi kerucut.
b. Histerektomi total: Operasi untuk mengangkat rahim, termasuk serviks. Jika rahim dan serviks dibawa keluar melalui vagina, operasi ini disebut sebagai histerektomi vaginal. Jika rahim dan serviks dibawa keluar melaui sayatan besar di perut, operasi ini disebut histerktomi abdominal keseluruhan. Jika rahim dan serviks dibawa keluar melalui sayatan kecil di perut dengan menggunakan laparoskopi, operasi ini disebut histerektomi total laparoskopi.
c. Radikal histerektomi: Operasi untuk mengangkat rahim, serviks, bagian dari vagina, dan wilayah yang luas dari ligamen dan jaringan di sekitar organ-organ ini. Ovarium, saluran tuba, atau kelenjar getah bening di dekatnya juga dapat diangkat.
ini. Kelenjar getah bening juga dapat diangkat. Dalam jenis operasi ini, tidak sebanyak jaringan dan organ dikeluarkan seperti histerektomi radikal.
e. Salpingo-ooforektomi bilateral: Pembedahan untuk mengangkat kedua ovarium dan kedua tuba fallopi.
f. Eksenterasi pelvis: Operasi untuk mengangkat usus besar yang lebih rendah, rektum, dan kandung kemih. Pada wanita, serviks, vagina, ovarium, dan kelenjar getah bening di dekatnya juga diangkat. Bukaan buatan (stoma) dibuat untuk urin dan feses agar dapat keluar dari tubuh ke kantung urin dan feses. Operasi plastik mungkin diperlukan untuk membuat vagina buatan setelah operasi ini.
g. Cryosurgery: Terapi yang menggunakan instrumen untuk membekukan dan menghancurkan jaringan abnormal, seperti karsinoma in situ. Jenis pengobatan ini juga disebut cryotherapy.
h. Operasi laser: Sebuah prosedur bedah yang menggunakan sinar laser sebagai pisau untuk melakukan pemotongan tanpa perdarahan pada jaringan atau membuang lesi permukaan seperti tumor.
i. Loop Electrosurgical Excision Procedure (LEEP): Sebuah terapi yang menggunakan arus listrik yang dilewatkan melalui loop kawat tipis seperti pisau untuk mengangkat jaringan yang tidak normal atau kanker.
2. Terapi radiasi
Terapi radiasi adalah terapi kanker yang menggunakan sinar-x energy tinggi atau jenis radiasi lain untuk membunuh sel kanker atau menghambat pertumbuhan sel kanker. Ada dua jenis terapi, terapi radiasi eksternal yang menggunakan mesin diluar tubuh untuk mengirim radiasi terhadap kanker. Terapi radiasi internal menggunakan zat radioaktif yang disegel dalam jarum, bibit, kawat, kateter yang ditempatkan langsung ke dalam atau dekat kanker. Cara radiasi diberikan tergantung pada jenis dan tahap kanker yang sedang dirawat.
3. Kemoterapi
atau disuntikkan ke dalam pembuluh darah atau otot, obat akan memasuki aliran darah dan dapat mencapai sel kanker di seluruh tubuh (sistemik kemoterapi). Bila kemoterapi ditempatkan langsung ke dalam cairan cerebrospinal, organ, atau rongga tubuh seperti perut, obat akan mempengaruhi sel-sel kanker di daerah tersebut (kemoterapi regional).
Terapi kanker serviks berdasarkan stadiumnya: Karsinoma In Situ (Stadium 0)
- Loop Electrosurgical Excision Procedure (LEEP) - Operasi Laser
- Konisasi - Cryosurgery
- Histerektomi total bagi wanita yang tidak atau tidak lagi ingin memiliki anak.
- Terapi radiasi internal untuk wanita yang tidak dapat menjalani operasi. Stadium IA Kanker Serviks
- Histerektomi total dengan atau tanpa bilateral salpingo-ooforektomi. - Konisasi
- Modifikasi histerektomi radikal dan pengangkatan kelenjar getah bening. - Terapi radiasi internal.
Stadium IB Kanker Serviks
- Kombinasi terapi radiasi internal dan eksternal.
- Histerektomi radikal dan pengangkatan kelenjar getah bening.
- Histerektomi radikal dan pengangkatan kelenjar getah bening diikuti dengan terapi radiasi ditambah kemoterapi.
- Terapi radiasi ditambah kemoterapi. Stadium IIA Kanker Serviks
- Kombinasi terapi radiasi internal dan terapi radiasi eksternal ditambah kemoterapi.
- Histerektomi radikal dan pengangkatan kelenjar getah bening.
Stadium IIB Kanker Serviks
Pengobatan stadium IIB kanker serviks dapat dilakukan dengan terapi radiasi internal dan eksternal dikombinasikan dengan kemoterapi.
Stadium III Kanker Serviks
Pengobatan meliputi terapi radiasi internal dan eksternal dikombinasikan dengan kemoterapi.
Stadium IVA Kanker Serviks
Pengobatan dilakukan dengan terapi radiasi internal dan eksternal dikombinasikan dengan kemoterapi.
Stadium IVB Kanker serviks
- Terapi radiasi sebagai terapi paliatif untuk meredakan gejala yang disebabkan oleh kanker dan meningkatkan kualitas hidup.
- Kemoterapi
- Uji klinis obat antikanker baru atau kombinasi obat.
Penanganan kanker serviks, baik bedah atau non-bedah, sangat kompleks dan melibatkan multidisiplin spesialis. Manajemen perlu direncanakan pada setiap penderita dengan mempertimbangkan luasnya penyakit, komorbiditas medis yang dapat membatasi pengobatan baik dengan metode bedah atau non-bedah, dan juga keinginan penderita (Palmer, 2010).
Penderita kanker serviks yang diterapi dengan terapi radiasi memiliki fungsi seksual yang lebih buruk dibandingkan dengan penderita yang mendapat terapi histerektomi radikal dan diseksi kelenjar getah bening. Oleh karena itu, perlu pertimbangan tepat sebelum memulai terapi pada kanker serviks. (Frumovitz et al, 2013).
2.3.9. Prognosa Kanker Serviks
Tabel 2.2. Prognosa kanker serviks (ACS, 2013)
Stadium Angka ketahanan hidup 5 tahun
0 93%
IA 93%
IB 80%
IIA 63%
IIB 58%
IIIA 35%
IIIB 32%
IVA 16%
IVB 15%
Sumber: American Cancer Society, 2013. Survival Rates for Cervical Cancer by Stage. Available from:
www.cancer.org/cancer/cervicalcancer/detailedguide/cervical-cancer-survival. [Accessed 3 April 2013].
2.3.10. Pencegahan Kanker Serviks
Menurut World Health Organization (2013), pencegahan kanker serviks dibagi atas 3 yaitu, pencegahan primer, pencegahan sekunder, dan pencegahan tersier.
1. Pencegahan primer:
Anak perempuan 9-13 tahun o Vaksinasi HPV
Anak perempuan dan laki-laki
o Informasi kesehatan dan peringatan tentang penggunaan tembakau. o Pendidikan seksualitas disesuaikan dengan usia dan budaya.
o Promosi kondom / penyisihan bagi yang terlibat dalam aktivitas seksual.
o Sirkumsisi pada laki-laki. 2. Pencegahan Sekunder
Wanita diatas 30 tahun
o “Skrining dan obati” dengan Visual Inspection with Acetic Acid
(VIA) diikuti oleh cryotherapy.
o Tes HPV untuk jenis HPV risiko tinggi (tipe 16,18, dan lain-lain) 3. Pencegahan Tersier
Semua wanita yang membutuhkan
Pengobatan kanker invasif pada usia berapa pun
o Operasi ablatif o Radioterapi o Kemoterapi