BAB 2
TINJAUAN PUSTAKA
2.1. Anatomi Saluran Nafas
Saluran pernafasan manusia secara anatomis terbagi atas dua yakni saluran nafas bagian atas dan saluran nafas bagian bawah. Saluran nafas atas terdiri atas hidung, rongga hidung, faring, laring dan bagian atas trakea. Sedangkan saluran nafas bagian bawah terdiri atas bagian bawah trakea, bronkus berserta cabang-cabang kecilnya dan alveolus (Junqueira, 2005).
2.1.1.Saluran Nafas Atas
Saluran nafas atas dimulai dari hidung yang tersusun atas tulang keras dan tulang lunak yang dilapisi oleh kulit. Lubang hidung sebagai saluran teratas keluar masuknya udara terdapat bulu hidung yang dapat menyaring udara dari partikel-partikel besar seperti debu.Rongga hidung kanan dan kiri dibatasi oleh septum nasalis. Mukosa hidung dilapisi oleh epitel ber-silia dengan sel goblet penghasil mukus. Selain itu terdapat semacam lipatan mukosa yang disebut dengan concha
nasalis terbagi atas concha atas, tengah dan bawah. Concha ini meningkatkan area
kontak dengan udara yang masuk dengan mukosa hidung. Hal ini bertujuan untuk menjamin kehangatan dan kelembaban udara yang akan masuk ke saluran nafaas lebih bawah. Selain itu terdapat pula reseptor penciuman yang sangat peka terhadap odoran (Junqueira, 2005).
Gambar 2.1. Anatomi Saluran Nafas Atas (Mintz, 2006)
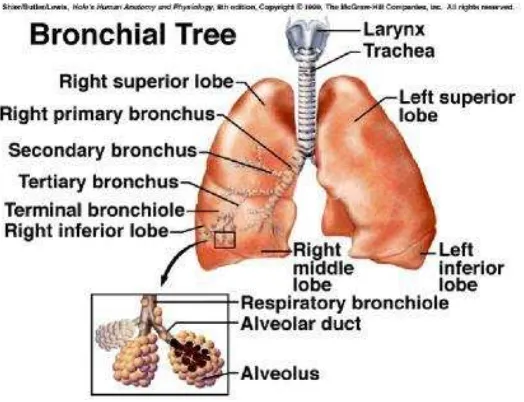
2.1.2.Saluran Nafas Bawah
Saluran nafas bawah merupakan lanjutan dari saluran nafas atas.Saluran nafas bawah dimulai dari bagian bawah trakea tepatnya setelah bagian pita suara.Trakea mempunyai panjang sekitar 10-13 cm yang selanjutnya bersambung ke bronkus utama.Trakea dilapisi epitel bersilia dengan sel goblet. Selain itu trakea dibentuk oleh cincin cartilage yang berbentuk huruf C. Selanjutnya trakea bersambung ke bronkus utama. Bronkus utama terbagi atas bronkus kanan dan bronkus kiri yang akan masuk ke paru. Setiap bronkus utama akan bercabang menjadi bronkus sekunder yang akan masuk ke setiap lobus baik paru kanan dan paru kiri. Bronkus-bronkus sekunder akan bercabang lagi menjadi bronkial-bronkial kecil yang akan berakhir pada alveolus-alveolus paru (Shier et al, 2001).
2.2 Rinitis Alergi 2.2.1. Definisi
Rinitis alergi adalah penyakit hipersensitifitas tipe 1 yang diperantarai oleh immunoglobulin (Ig) E pada mukosa hidung akibat terpaparnya suatu aero-alergen pada individu yang sensitif (WAO, 2012)
2.2.2 Klasifikasi
Klasifikasi rinitis alergi berdasarkan terdapatnya gejala (WHO, 2000): 1. Intermitten, bila gejala terdapat:
o Kurang dari 4 hari per minggu
o Atau bila kurang dari 4 minggu per tahun 2. Persisten, bila gejala terdapat:
o Lebih dari 4 hari per minggu
o Dan bila lebih dari 4 minggu per tahun
Berdasarkan beratnya gejala:
1. Ringan, jika tidak terdapat salah satu dari gangguan sebagai berikut:
2. Sedang-berat, bila didapatkan salah satu atau lebih gejala-gejala tersebut diatas.
2.2.3. Patofisiologi dan Manisfestasi Klinis
berbagai macam aero-alergen lainnya. Ketika alergen tersebut mengenai individu yang tersensitisasi maka akan terjadi rinitis alergi. Reaksi alergi pada rintis alergi terbagi atas dua fase yakni fase cepat dan fase lambat. Alergen yang menempel pada mukosa hidung untuk pertama kali, terhirup bersama inhalasi udara nafas. Alergen yang terdeposit oleh makrofag atau sel dendrit yang berfungsi sebagai fagosit dan sel penyaji antigen (Antigen Presenting Cell atau APC) diproses
menjadi peptida pendek yang terdiri atas 7-14 asam amino yang berikatan dengan molekul HLA (Human Leucocyte Antigen) kelas II membentuk kompleks MHC
(Major Histocompatibility Complex) kelas II yang kemudian dipresentasikan pada
sel Th0 (T helper 0). Kemudian sel penyaji akan melepas sitokin seperti
interleukin 1 (IL1) yang akan mengaktifkan Th0 untuk berproliferasi menjadi Th1 dan Th2. Th2 akan menghasilkan berbagai sitokin seperti IL 3, IL 4, IL 5 dan IL 13. IL 4 dan IL 13 diikat oleh reseptornya di permukaan sel limfosit B, sehingga sel limfosit B menjadi aktif dan akan memproduksi imunoglobulin E (IgE). IgE di sirkulasi darah akan masuk ke jaringan dan diikat oleh reseptor IgE di permukaan sel mastosit dan sel basofil (sel mediator) sehingga ke dua sel ini menjadi aktif. Proses ini disebut sensitisasi yang menghasilkan sel mediator yang tersensitisasi (Small, 2011).
Bila mukosa yang sudah tersensitisasi terpapar dengan alergen yang sama, maka kedua rantai IgE akan mengikat alergen spesifik dan terjadi degranulisasi (pecahnya dinding sel) mastosit dan basofil dengan akibat terlepasnya mediator kimia yang sudah terbentuk (Performed Mediator) terutama histamin. Selain
histamin dilepaskan juga Newly Formed Mediators antara lain prostaglandin D2
(PGD2), leukotrien D4 (LTD4), leukotrien C4 (LTC4), bradikinin, Platelet
RAFC, sel mastosit juga akan melepaskan molekul kemotaktik yang menyebabkan akumulasi sel eosinofil dan neutrofil di jaringan target. Respon ini akan berlanjut, dan mencapai puncaknya 6-8 jam setelah pemaparan. RAFL ditandai dengan penambahan jenis dan jumlah sel inflamasi seperti eosinofil, limfosit, neutrofil, basofil dan mastosit serta peningkatan berbagai sitokin pada sekret hidung. Timbulnya gejala hiperaktif atau hiperesponsif hidung adalh akibat peranan eosinofil dengan mediator inflamasi dari granulnya seperti Eosinophilic
Cationic Protein (ECP), Eosinophilic Derived Protein (EDP) dan lain-lain. Pada
fase ini, selain faktor spesifik (alergen), iritasi oleh faktor non spesifik dapat memperberat gejala seperti asap rokok, bau yang merangsang, perubahan cuaca dan kelembaban udara yang tinggi (Nguyen, 2009).
2.2.4. Diagnosis
Penegakan diagnosis diagnosis rinitis alergi terdiri atas tiga tahapan yakni anamnesis, pemeriksaan fisik dan bila peru dilakukan pemeriksaan penunjang. Anamnesis dimulai dengan menanyakan riwayat penyakit secara umum dan dilanjutkan dengan pertanyaan yang lebih spesifik meliputi gejala di hidung termasuk keterangan gejalanya berapa lama, durasi, kapan timbul keluhan dan mencari faktor yang mungkin mencetuskan terjadinya rinitis alergi. Selain itu keterangan mengenai tempat tinggal, tempat kerja, pekerjaan pasien serta riwayat pengobatan dan alergi orang tua (Krouse, 2006).
Gejala-gejala rinitis alergi yang perlu ditanyakan adalah diantaranya adanya rinore (cairan hidung yang bening encer), bersin berulang dengan frekuensi lebih dari 5 kali setiap kali serangan, hidung tersumbat baik menetap atau hilang timbul, rasa gatal di hidung, telinga atau daerah langit-langit, mata gatal, berair atau kemerahan, hiposmia atau anosmia (penurunan atau hilangnya ketajaman penciuman) dan batuk kronik (Krouse, 2006).
fase peradangan akut rinitis alergi, mukosa hidung mungkin tampak pucat dan biru, sedangkan pada fase kronis biasanya eritematosa.Selain itu juga diperhatikan apakah ada deviasi septum, benda asing ataupun polip pada hidung yang mungkin terjadi, mengi, fase ekspirasi yang berkepanjangan, injeksi konjungtiva, dan mata berair.
Selanjutnya dapat dilakukan pemeriksaan penunjang tentu saja hal ini harus dipertimbangkan sesuai dengan fasilitas yang ada. Adapun pemeriksaan penunjangnya adalah:
1. Uji tusukan kulit (Skin Prick Test).
Tes ini dilakukan untuk mengetahui jenis alergen penyebab alergi. Pemeriksaan ini dapat ditoleransi oleh sebagian penderita termasuk anak-anak. Tes ini mempunyai sensitifitas dan spesifisitas tinggi terhadap hasil pemeriksaan IgE spesifik. Akan lebih ideal jika bisa dilakukan Intradermal Test atau Skin End Point Titration Test bila
alergen lainnya diuji tidak tentu direproduksi. Hasil tes tusukan kulit dapat dipengaruhi oleh obat-obatan tertentu, seperti antihistamin atau obat dengan sifat antihistamin,seperti antidepresan trisiklik. Untuk hasil terbaik, obat tersebut harus dihentikan setidaknya 4 hari sebelum pengujian untuk antihistamin generasi pertama dan setidaknya 10 hari sebelum pengujian antihistamin generasi kedua. Tes kulit intradermal lebih spesifik, tetapi kurang sensitif dibandingkan tes tusukan kulit. Hal ini biasanya dilakukan ketika hasil tes tusukan kulit yang negatif, namun masih ada kecurigaan klinis yang tinggi alergi. Paling sering, hal itu dilakukan untuk racun dan pengujian alergi penisilin. Dalam hal ini, 0,01-0,02 mL alergen disuntikkan intrakutan dengan jarum kecil, selanjutnya wheal yang diukur dalam waktu sekitar 15 sampai 20 menit (Forndley, 2002).
2. IgE serum total.
Kadar meningkat hanya didapati pada 60% penderita rinitis alergi dan 75% penderita asma. Kadar IgE normal tidak menyingkirkan rinitis alergi. Kadar dapat meningkat pada infeksi parasit, penyakit kulit dan menurun pada imunodefisiensi. Pemeriksaan ini masih dipakai sebagai pemeriksaan penyaring tetapi tidak untuk diagnostik (Cummings, 2005)
3. IgE serum spesifik.
Pemeriksaan ini dilakukan apabila pemeriksaan penunjang diagnosis rinitis alergi seperti tes kulit cukit selalu menghasilkan hasil negatif tapi dengan gejala klinis yang positif. Sejak ditemukan teknik RAST (Radioallergosorbent test) pada tahun 1967, teknik pemeriksaan IgE
serum spesifik disempurnakan dan komputerisasi sehingga pemeriksaan menjadi lebih efektif dan sensitif tanpa kehilangan spesifisitasnya, seperti Phadebas RAST, Modified RAST, Pharmacia
CAP system dan lain-lain. Waktu pemeriksaan lebih singkat dari 2-3
4. Tes provokasi hidung (Nasal Challenge Test).
Dilakukan bila ada keraguan dan kesulitan dalam mendiagnosis rinitis alergi, dimana riwayat rinitis alergi positif, tetapi hasil tes alergi selalu negatif (Krouse, 2006).
5. Foto polos sinus paranasal/CT Scan/MRI.
Sebenarnya penggunaan terbatas dalam mendiagnosis rinitis alergi. Pada tomogaphy scan dapat berguna ketika diagnosis diragukan, tetapi hanya harus dilakukan setelah rujukan spesialis.Selain itu pemeriksaan radiologis dilakukan bila ada indikasi keterlibatan sinus paranasal, seperti adakah komplikasi rinosinusitis, menilai respon terhadap terapi dan jika direncanakan tindakan operasi (Krouse, 2006).
2.2.5. Penatalaksanaan
Tujuan pengobatan untuk rinitis alergi adalah untuk menghilangkan gejala. Pilihan terapi yang tersedia untuk mencapai tujuan ini mencakup langkah-langkah menghindari paparan alergen, antihistamin ora,l intranasal kortikosteroid, antagonis reseptor leukotrien, dan imunoterapi alergen selain itu terapi yang mungkin berguna pada pasien tertentu termasuk dekongestan dan kortikosteroid oral. Jika gejala pasien terus berlangsung meskipun dengan pengobatan yang tepat rujukan untuk ahli alergi harus dipertimbangkan (Barr, 2014).
2.3. Asma Bronkial 2.3.1. Definsi
Asma adalah penyakit inflamasi kronis pada bronkus disertai dengan hiper-responsif dan hipersensitivitas dari bronkus (WAO, 2012).
2.3.2. Klasifikasi
Menurut GINA (Global Initiative for Asthma) tahun 2007, klasifikasi
beratnya asma bronkial dapat dibagi menjadi 4 golongan, yaitu:
Derajat 1: Asma berjeda (Intermitten). Ditemukan gejala asma kurang dari 1
serangan normal. Frekuensi serangan malam kurang dari 2 kali sebulan. APE lebih besar atau sama dengan 80% prediksi, dengan variasi kurang dari 20%.
Derajat 2: Asma menetap ringan (Mild Persistent). Gejala asma 1 kali atau
lebih dalam seminggu, tapi kurang dari 1 kali sehari. Frekuensi serangan lebih dari 2 kali sebulan. APE lebih besar atau sama dengan 80% prediksi, variasi 20-30%.
Derajat 3: Asma menetap sedang (Moderate Persistent). Gejala asma tiap hari,
menggunakan B2-agonist tiap hari, aktivitas terganggu hanya saat serangan. Frekuensi serangan malam lebih dari 1 kali seminggu, APE lebih dari 60% dan kurang dari 80% prediksi, variasi lebih dari 30%.
Derajat 4: Asma menetap berat (Severe Persistent). Gejala asma terus
menerus, aktivitas fisik terbatas, frekuensi serangan sering, APE kurang atau sama dari 60% prediksi, variasi lebih dari 30%.
2.3.3. Patofisiologi dan Manisfestasi Klinis
Faktor utama yang mendasari asma pada anak-anak dan pada populasi dewasa adalah sebuah mekanisme yang sama yakni adanya peradangan saluran napas dan edema, hiperresponsif saluran nafas, dan adanya pembentukan lendir yang berlebihan.Unsur-unsur ini menyebabkan keterbatasan aliran udara yang reversibel.Namun, seiring berjalannya waktu saluran napas akan mengalami
remodelling, menyebabkan obstruksi aliran udara menjadi semakin berat (Mintz,
2006).
Peradangan saluran napas merupakan fase pertama dalam mekanisme patofisiologi yang mengarah ke asma. Dalam kasus asma, riwayat
atopi sering
mediator inflamasi yang membuka tautan antara sel-sel epitel yang garis jalan napas. Sel mast melepaskan interleukin-4 dan pro-inflamasi sitokin lainnya, yang merangsang proliferasi sel-T. Pro-inflamasi ini juga akan merangsang aktifasi interleukin-5, yang mengarah untuk perekrutan lebih banyak eosinofil, sel yang memainkan peran utama dalam patogenesis asma . Kemokin dirilis oleh sel mast merangsang perekrutan neutrofil, yang membantu dalam peradangan dan kerusakan pada saluran udara. Terakhir, sel mast juga melepaskan histamin dan leukotrien,yang mengarah pada bronkospasme yang terjadi selama episode asma . Itu terjadi ketika alergen mampu masuk ke dalam mukosa di mana ia dapat mengaktifkan sel-sel mast dan eosinofil yang banyak. Aktivasi lanjut menyebabkan peningkatan pelepasan vasoaktif dan mediator inflamasi. Selain merangsang pelepasan mediator, antigen mampu langsung merangsang reseptor pada saraf vagus, yang menyebabkan bronkokonstriksi yang berlebihan. Proses yang dijelaskan dalam alinea ini merupakan fase akut dari serangan asma dan biasanya berlangsung 15 sampai 30 menit. Hasil akhir yang terjadi terhadap respon peradangan ini sangat merugikan termasuk edema jalan napas, bronkokonstriksi, produksi lendir, dan meningkat permeabilitas vaskuler (Mintz, 2006).
Tahap akhir dari reaksi asma dimulai beberapa jam setelah awitan awal dan dapat bertahan selama satu hari atau lebih. Kemokin dan sitokin dilepaskan selama fase akut masuknya leukosit, yaitu neutrofil, basofil, dan eosinofil, yang melepaskan mediator mereka sendiri. Mediator ini mengakibatkan bronkokonstriksi dan edema saluran napas lebih lanjut, sehingga memperpanjang proses asma (Mintz, 2006).
Seiring berjalannya waktu, asma dapat menyebabkan remodeling saluran
napas permanen, terutama ketika asma tidak terkontrol dengan baik. Salah satu aspek dari respon remodeling adalah penebalan dinding saluran napas.
sehingga menyebabkan peningkatan bronkospasme. Fibrosis subepitel adalah aspek lain diamati pada remodeling saluran napas yang telah menunjukkan korelasi dengan tingkat keparahan penyakit. Fibrosis juga telah dikaitkan dalam laporan penurunan nilai ekspirasi paksa dalam 1 detik (FEV1) serta peningkatan frekuensi dan durasi gejala asma. Hipersekresi mukus dan lendir serta metaplasia kelenjar adalah cara ketiga yang menunjukan bahwa remodeling saluran napas
terjadi. Akibatnya, dari waktu ke waktu, saluran udara lebih terhambat dan lebih rentan terhadap lendir plugging, sehingga membuatnya lebih sulit untuk pulih dari setiap eksaserbasi (Jeffery, 2004).
2.3.4. Diagnosis
Diagnosis asma dibuat secara klinis, biasanya berdasarkan riwayat gejala khas, bukti objektif obstruksi aliran udara . Diagnosis asma biasanya dibuat secara akurat, meskipun tingkat akurasi diagnostik mungkin tergantung usia pasien. Misalnya, diagnosis asma pada orang dewasa muda biasanya tidak sulit. Dengan meningkatnya usia, diagnosis asma bronkial akan semakin sulit karena ada beberapa kondisi lain yang meniru asma atau mengacaukan presentasi klinis. Penyakit kardiovaskular dan bentuk lain dari penyakit paru-paru kronis yang lebih umum, dan diagnosis diferensial gejala dada episodik lebih luas. Temuan komponen ireversibel obstruksi jalan napas pada penderita asma menambah tantangan membedakan antara asma dan penyakit paru obstruktif kronik yang terkait dengan tembakau (PPOK). Manifestasi klinis dan laboratorium berikut penting dalam pertimbangan diagnosis asma (Pascual, 2008).
gejala terjadi bervariasi dalam populasi asma. Meskipun tidak ada gejala tunggal spesifik untuk asma, mengi adalah tanda yang berguna, karena sebagian besar penderita asma mengeluh episode mengi, dan nonasthmatics jarang melaporkan gejala mengi. Gejala Dada yang bervariasi oleh musim dan disertai dengan gejala iritasi selaput lendir lainnya, seperti konjungtivitis dan rhinitis, khas bersamaan terjadi dengan asma alergi. Sedangkan serbuk sari dan beberapa spora jamur yang cenderung memprovokasi gejala musiman, alergen dalam ruangan, seperti tungau debu rumah, kecoa, dan protein bulu binatang cenderung menghasilkan gejala terus menerus. Gejala yang dapat terjadi setiap saat.Infeksi virus pernapasan adalah penyebab umum dari eksaserbasi asma pada orang dewasa. Virus yang paling umum terlibat adalah rhinovirus, respiratory syncytial virus, virus influenza, dan virus parainfluenza. Mycoplasma dan Chlamydia juga terkait dengan eksaserbasi asma dan infeksi bakteri lainnya.Perlu dicatat bahwa virus infeksi pernafasan dapat membangkitkan peningkatan respon saluran napas pada orang sehat, menyebabkan diri terbatas karena episode sesak dada, batuk, dan mengi yang mungkin terjadi selama 8 sampai 12 minggu. Meskipun episode ini sering didiagnosis asma, hilangnya gejala setelah 8 sampai 12 minggu menunjukkan bahwa penyakit itu disebabkan oleh sementara, peningkatan postviral di respon saluran napas (Rajendran, 2009).
hiperinflasi dan napas berkurang dan suara biasanya diamati selama eksaserbasi akut. Penggunaan otot aksesori pernapasan dan adanya pulsus paradoksus adalah tanda-tanda obstruksi jalan napas berat dan biasanya diamati selama episode akut. Karena upaya ventilasi dapat berkurang seiring dengan kelelahan otot pernafasan, tidak adanya pulsus paradoksus tidak menghilangkan sangkaan adanya obstruksi jalan napas yang berat. Stridor, suara inspirasi bernada tinggi,terdengar jelas dengan auskultasi di atas saluran napas atas, dan harus mendorong pencarian lebih lanjut untuk penyebab obstruksi jalan napas bagian atas, termasuk disfungsi pita suara, trakea atau bronkus stenosis, kelumpuhan pita suara, tumor atas-napas, dan penyempitan saluran napas karena pembesaran tiroid (Pascual, 2008).
Penggunaan studi laboratorium dalam diagnosis asma sebagian besar terbatas pada spirometri. Pengujian kulit dan tes serologi juga dapat berguna dalam mendefinisikan pemicu alergi dari asma pada beberapa pasien, meskipun riwayat klinis sering memberikan informasi lebih lanjut klinis yang relevan mengenai hubungan antara gejala dan eksposur. Radiografi studi, tes darah, dan studi fungsi paru-paru lebih luas digunakan untuk mengecualikan kondisi lain yang dapat meniru asma atau mempersulit presentasi klinis (Pascual, 2008).
Tes fungsi paru penting untuk mengkonfirmasi diagnosis asma, tingkat keparahan penyakit, dan memantau respon terhadap terapi. Diagnosis asma biasanya dikonfirmasi oleh demonstrasi obstruksi aliran udara dengan spirometri. Selain itu, harus ada menjadi bukti perbaikan yang signifikan dalam 1 detik. Volume (FEV1) akut setelah pemberian bronkodilator, atau dengan pengukuran berulang dari waktu ke waktu. Sayangnya, tidak ada kriteria standar untuk menilai tingkat reversibilitas setelah pemberian bronkodilator untuk tujuan diagnostik. Meskipun peningkatan post-bronchodilator di FEV1 lebih besar dari 12 persen sering dianggap bukti obstruksi jalan napas reversibel, tingkat ini adalah tidak memiliki sensitivitas atau spesifisitas untuk mendeteksi asma.Pengalaman klinisi telah menunjukkan bahwa ada tumpang tindih substansial dalam tingkat bronkodilator reversibility ketika membandingkan pasien asma untuk
menegaskan reversibilitas obstruksi jalan napas dan meng-indikasikan asma, temuan ini tidak mengesampingkan PPOK (GINA, 2007).
2.3.5. Penatalaksanaan
Keberhasilan pengelolaan pasien asma membutuhkan dua prinsip dasar. Pertama, heterogenitas asma yang cukup variatif sehubungan dengan etiologi, presentasi klinis, keparahan, dan respon terhadap terapi. Karena heterogenitas ini, tidak mungkin bahwa satu pendekatan manajemen akan bekerja untuk semua pasien. Dengan demikian, terapi harus disesuaikan dengan masing-masing pasien. Kedua, prinsip mengakui bahwa dalam setiap pasien, tingkat keparahan gejala dapat bervariasi dari waktu ke waktu. Sebagai contoh, beberapa pasien mungkin mengalami remisi gejala selama masa remaja, bisa terjadi keparahan yang lebih besar di kemudian hari ketika pasien dewasa. Dengan demikian, pasien harus dimonitor secara teratur, dan pengobatan harus dimodifikasi secara berkelanjutan untuk memenuhi kebutuhan pasien. (Pawankar, 2004).
Penelitian terbaru menunjukkan bahwa edukasi pasien dan program pengendalian lingkungan efektif dalam mengurangi morbiditas asma, meskipun penelitian tambahan diperlukan untuk lebih menentukan metode mana yang paling efektif dan yang pasien yang paling menguntungkan (Mintz, 2006).
Pedoman saat ini menganjurkan mengklasifikasikan asma menurut keparahan klinis menggunakan gejala, fungsi paru-paru, dan penggunaan obat-obatan sebagai variabel. Obat yang tersedia saat ini untuk mengobati asma yang diklasifikasikan sebagai obat kontrol jangka panjang atau "pengendali" dan obat
short-acting atau "penghilang" atas dasar efek utama farmakodinamik dan klinis
2.4. Mekanisme yang Mendasari Hubungan antara Rinitis Alergi dan Asma Bronkial
2.4.1. Hubungan Anatomis dan Patofisiologis
Hidung merupakan protektor bagi saluran nafas bawah. Hilangnya fungsi hidung akan menyebabkan udara yang kita hirup akan langsung masuk melalui mulut. Hal ini membuat fungsi pemanasan dan pelembaban udara oleh hidung, dan fungsi penyaring akan hilang. Pajanan saluran nafas bawah terhadap bahan-bahan iritan yang kita hirup tanpa melewati hidung menjadi salah satu mekanisme terjadinya asma (Slavin, 2008).
Rinitis alergi dan asma bronkial, keduanya merupakan manifestasi dari adanya proses inflamasi di si stem saluran nafas yang berkelanjutan (Continous
Airway System.Banyak kelainan yang bisa terjadi pada saluran nafas yang dapat
menganggu proses pertukaran udara, salah satunya adalah obstruksi.Sumbatan atau obstruksi saluran napas dapat terjadi karena vasodilatasi berlebihan,edema jaringan, sumbat mucus dan kontraksi otot polos. Pada rhinitis peranan vasodilatasi sangat menonjol, ketika terpapar suatu alergen maka mukosa hidung mengalami hiperaktifitas, sel goblet menghasilkan sekret lebih banyak serta adanya vasodilatasi pembuluh darah. Hal ini terbukti bila diberi obat golongan alfa adrenergik, obstruksi hidung akan segera berkurang atau hilang dan hal ini tidak terjadi pada asma. Sebaliknya pada asma, yang bronkusnya mengandung otot polos berespons sangat baik terhadap agonis beta 2. Ketika terjadi serangan otot polos pada bronkus mengalami konstriksi sehingga resistensi jalan nafas meningkat dan menganggu pertukaran keluar masuk udara.Berbeda dengan rhinitis yang tidak mengancam jiwa pada serangan asma dengan obstruksi total bronkus dapat mengancam jiwa penderita (Slavin, 2008).
diketahui oleh para klinisi sehingga semua pasien dengan rinitis diberikan pengujian penyakit saluran nafas bawah dan untuk semua pasien dengan asma diberikan pengujian penyakit saluran nafas atas (Pawankar, 2004).
Secara fisiologis, asma dan rinitis dihubungkan tidak hanya oleh refleks nasobronkial, tetapi juga oleh efek yang kurang baik yang dihasilkan saluran nafas atas. Saat hidung mampat maka pernapasan dilakukan melalui mulut sehingga kemampuan hidung dalam mengkondisikan udara dalam fungsi menghangatkan, melembabkan, dan menyaring udara yang masuk menjadi hilang (Thomas, 2006).
Hal ini membuktikan bahwa penebalan mukosa hidung pada rinitis yang kronis ternyata gejalanya mirip dengan gejala saluran nafas pada asma yang telah mengalami aero modeling. Telah diketahui bahwa saluran nafas atas mempunyai fungsi sebagai filter, sebagai penghangat dan juga humidifier udara yang kita hirup. Mekanisme ini ternyata juga ada hubungannya dengan fungsi homeostatik di saluran nafas bawah (Casale, 2001).
Paparan alergen pada hidung akan menginduksi teraktifasinya sel-sel inflamasi di saluran nafas atas ataupun lebih rendah dan sebaliknya. Mengobati hidung dapat mempengaruhi peradangan di saluran napas bagian bawah. Fase awal khas dan fase akhir yang umum dan sesuai untuk kedua penyakit saluran nafas rhinitis dan asma. Studi pada pasien dengan rhinitis alergi menunjukan adanya hiperresponsif bronkial dan peningkatan sel-sel peradangan. Paparan alergen pada hidung selanjutnya akan meningkatkan pengeluaran eosinofil. Eosinofil telah terbukti banyak dalam mukosa hidung pasien dengan asma, bahkan dalam ketiadaan gejala rinitis (Casale, 2001).
2.4.2. Hubungan Imunopatologis
Mukosa saluran nafas kaya akan sel mast yang sangat penting sebagai efektor dan sistem imun saluran nafas. Sel mast menyimpan berbagai mediator inflammasi diantaranya histamine,heparin dan berbagai jenis leukotrine. Histamin berfungsi meningkatkan permeabilitas vaskular,sebagai protease dan sebagai eosinofil chemotactic factor.Sel mast berasal dari sel progenitor sumsum tulang. Sel progenitor tersebut bersirkulasi melalui darah dan masuk ke jaringan-jaringan dan nantinya ber-proliferasi dan berkembang (Junquiera, 2005).
Pada permukaan sel mast terdapat reseptor spesifik immunoglobulin E (IgE).Ketika IgE berikatan pada reseptornya pada sel mast akan menyebabkan keluarnya granul-granul mediator inflammasi pada sel mast.Adanya sel mast pada saluran nafas ini secara signifikan menyebabkan hubungan immunopatologis naso-bronki sangat erat melalui respon pelepasan cytokine pada proses alergi dan inflammasi.Selain itu pada saluran nafas terdapat pula jaringan lymphoid yakni mucosal associated lymphoid tissue (MALT) yang tersebar banyak mulai dari hidung dan bronkus (Junquiera, 2005).
Paparan alergen dosis rendah yang terus menerus pada seseorang penderita yang mempunyai bakat alergi (atopik) dan presentasi alergen oleh sel APC kepada sel B disertai adanya pengaruh sitokin interleukin 4 (IL-4) memacu sel B untuk memproduksi IgE yang terus bertambah jumlahnya. IgE yang diproduksi berada bebas dalam sirkulasi dan sebagian diantaranya berikatan dengan reseptornya dengan afinitas tinggi di permukaan sel basofil dan sel mastosit. Sel mastosit kemudian masuk ke venula di mukosa yang kemudian keluar dari sirkulasi dan berada dalam jaringan termasuk di mukosa dan submukosa hidung. Dalam keadaan ini maka seseorang dapat belum mempunyai gejala rinitis alergi atau penyakit atopi lainnya, tetapi jika dilakukan tes kulit dapat memberikan hasil yang positif (Bergeronet, 2005).
Pada asma bronkial ada beberapa mediator yang berperan penting. Kemokin seperti thymus and activation-regulated chemokines (TARC) dan
dan prostaglandin D2 berperan dalam proses penyempitan dan hiperesponsive saluran nafas pada patofisiologi terjadinya asma (Cummings, 2005).
Hubungan antara rinitis dengan saluran nafas atas dan bawah, dengan adanya gejala inflamasi pada hidung, pengeluaran mediator-mediator yang menyebabkan alergen ini menyebabkan gangguan fungsi pada saluran nafas atas yang akan mempengaruhi saluran nafas bawah. Beberapa inflamasi yang terjadi pada saluran nafas bawah terjadi juga pada saluran nafas atas karena struktur fisiologisnya mirip. Ini terjadi pada keadaan normal yaitu bronkusnya normal berkontak dengan alergen di saluran nafas atas, juga akan mempengaruhi saluran nafas bawah bila tersensitisasi. Terjadilah suatu fase awal asma yang berlanjut. Dari mediator-mediator fase awal atau fase lambat akan terbentuk fase intermediet. Bila lebih dari 8 jam akan menjadi fase lambat dengan gejala lebih hebat dibandingkan fase pertama (Cummings, 2005).
Mediator inflammasi dari saluran nafas atas dapat mencapai saluran nafas bawah melalui aliran nafas itu sendiri.Selain itu mediator inflammasi juga dapat mencapai saluran nafas bawah melalui darah. Mediator inflammasi seperti histamine,leukotrien, dan beberapa sitokin mempunyai kemamuan untuk beredar melalui sirkulasi darah.Meskipun demikian kebanyakan dari sitokin tersebut memiliki waktu paruh yang singkat.Peneliti menemukan bahwa mediator inflammasi seperti IL-5 dan GM-CSF pada paru dapat sampai ke sumsum tulang dimana akan merangsang pelepasan sel-sel progenitor ke sirkulasi dan ke target organ.Ini terbukti setelah pemaparan antigen atau allergen menunjukan peningkatan produksi sel T pada sumsum tulang dan peningkatan affinitas dari reseptor IL-5 yang erat kaitannya dengan peningkatan jumlah sel progenitor eosinofil (Mehta, 2014).
2.4.3. Refleks-Refleks Neural
tahanan dari tracheobronchial tree dan paru, sehingga tidak respon terhadap
anestesi topikal dan bronkodilator inhalasi.
Diperkirakan bahwa ada keterlibatan sistem saraf dalam hubungan antara rinitis alergi dan asma. Refleks-refleks yang berperan dalam keterlibatan itu adalah refleks nasobronkial dan bronkial. Kedua refleks tersebut terjadi akibat stimulasi saraf sensoris nasal. Bronkokonstriksi yang kemudian timbul melalui jalur saraf parasimpatis disebut refleks nasobronchial, sedangkan peningkatan respon bronkus melalui sistem saraf pusat disebut refleks bronkial (O’Hollaren, 2005).
2.5. Pengaruh Rinitis Alergi Terhadap Penatalaksanaan Asma
Hubungan yang sangat erat antara rinitis alergi dan asma dapat dijadikan sebagai pertimbangan demi tercapainya hasil pengobatan yang lebih baik. Beta 2 agonis telah diketahui sangat efektif pada pasien asma tetapi tidak mempunyai efek sama sekali pada rinitis alergi. Begitupun, anti-histamin efektif pada rinitis alergi tetapi tidak salah satu obat yang digunakan untuk asma. Meskipun demikian telah didokumentasikan bahwa dengan mengobati rinitis alergi sangat mempengaruhi dengan tingkat keparahan dari gejala asma. Intranasal beclomethasone 326 mg per hari and fluticasone propionate 200 mg per hari telah terbukti dapat mengurangi secara signifikan hiperresponsif bronkus pada pasien asma. Selain itu intranasal beclomethasone 200 mg dua kali sehari terbukti mengurangi hiperresponsif bronkus pada induksi metakolin. Meskipun anti-histamin bukan merupakan bagian dari pengobatan asma tetapi mempunyai efek tidak langsung pada asma. Sebuah penelitian placebo-controlled trial menyatakan
bahwa sebanyak 186 pasien dengan rinitis musiman dan asma, pemberian Cetirizine 10 mg terbukti telah dapat mengurangi secara signifikan gejala asma selama musim serbuk sari (Pawankar, 2003).
rinitis alergi dan asma mulai ramai diperbincangkan dan diteliti. Selain anti-inflamasi, imunoterapi pun mulai banyak diteliti dalam penatalaksanaan rhinitis dan asma. Beberapa obat yang mulai banyak diteliti adalah kortikosteroid intranasal, LTRA (Leukotriene Receptor Antagonist), PDE-4 (Phosphodiesteras e-4) inhibitor, dan anti Ig-E. Obat-obat tersebut dikatakan memiliki efek sistemik yang berperan dalam menurunkan bronchial hyperresponsiveness dan gejala asma. Beberapa obat yang digunakan untuk menanggulangi rinitis alergi seperti anti histamin dan cromoglycates agaknya tidak terlalu berpengaruh terhadap saluran pernafasan bagian bawah. Kortikosteroid intranasal dapat menurunkan gejala asma dan rhinitis, respon terhadap allergen seperti metakolin dan memperbaiki toleransi terhadap latihan. Kortikosteroid intranasal dapat menurunkan kadar sitokin seperti IL-4 dan IL-5, juga memiliki efek sistemik dan telah dinyatakan aman. Namun, kortikosteroid inhalasi atau intrabronkial dapat memicu efek samping. Antileukotrin dapat menurunkan kadar eosinofil pada darah dan sputum, menurunkan perekrutan eosinofil dari sumsum tulang, dan meningkatkan produksi nitric oxide pada daerah-daerah yang mengalami inflamasi. Montelukast® merupakan salah satu contoh antileukotrin yang terbukti bermanfaat dalam penanganan rinitis alergi dan asma. Obat ini dapat meningkatkan fungsi paru-paru pada penderita rinitis, juga menurunkan gejala rinitis harian pada penderita rinitis alergi dan asma (Pawankar, 2003).
2.6. Penatalaksanaan Asma dengan Rinitis Alergi di Indonesia
mengatasi gejala asma saja atau rinitis saja, namun yang dicantumkan dalam ARIA hanya untuk rinitis alergi.
Metode imunoterapi spesifik, disarankan agar diberikan pada pasien dengan usia di atas 5 tahun. Imunoterapi atau vaksinasi ini diberikan apabila farmakoterapi tidak memberikan respon terapi yang baik atau apabila pasien menolak minum obat. Vaksinasi dapat dilakukan melalui rute subkutan oleh tenaga medis berpengalaman, maupun oral apabila pasien menolak atau mengalami efek samping yang buruk dengan rute subkutan. Dosis allergen mayor pada vaksinasi subkutan berkisar antara 5-2 0 Âμg, sedangkan preparat oral memiliki dosis 50-100 kali lebih besar daripada preparat subkutan. Dari studi literatur yang dilakukan penulis, diketahui bahwa dalam pedoman penatalaksanaan asma yang berlaku di Indonesia belum mempertimbangkan pengaruh rhinitis alergi terhadap asma. Asma dan rinitis alergi di Indonesia masih diperlakukan secara berbeda. Padahal banyak hal yang telah diketahui mengenai hubungan rhinitis dan asma, dan akan sangat menguntungkan apabila pengetahuan tersebut dapat dimasukkan dalam penatalaksanaan asma di Indonesia. Sebagaimana telah disebutkan dalam latar belakang, standar penatalaksanaan asma di Indonesia berpatokan pada GINA. Untuk penatalaksanaan asma jangka panjang, yang terpenting adalah edukasi kepada pasien, termasuk kapan harus mencari pertolongan, bagaimana mengenali gejala serangan asma secara dini, obat-obat pelega dan pengontrol serta cara dan waktu penggunaannya, mengenali dan menghindari faktor pencetus, serta follow up yang teratur dan tak lupa menjaga kebugaran. Obat pelega digunakan pada saat terjadi serangan, sedangkan, obat pengontrol digunakan secara rutin dalam jangka panjang untuk pencegahan serangan asma (Small, 2011).