J RadGraf CB
Volume 01, No. 04, Juli 2016 : 127 - 134
PENGUKURAN LETAK ANODA TERHADAP DOSIS YANG DITERIMA PASIEN PADA PEMERIKSAAN VERTEBRA THORACAL PROYEKSI AP
DI RS PKU MUHAMMADIYAH UNIT II, YOGYAKARTA Rohmawati Metaningrum, Uri Astuti, Basuki Budi Raharjo Akademi Teknik Radiodiagnostik dan Radioterapi (ATRO)
Citra Bangsa, Yogyakarta
Email: rohmawati.meta.n@mail.ugm.ac.id ABSTRAK
Pendahuluan: Pada setiap pemeriksaan radiologi pasien akan menerima sejumlah dosis radiasi. Alasan menggunakan ESD (entrance surface dose) adalah bahwa dosis terbesar yang memasuki tubuh pasien adalah permukaan kulit dan kulit merupakan organ utama yang berpotensi menimbulkan efek determenistik akibat radiasi.
Tujuan penelitian: Untuk mengetahui nilai dosis ESD yang diterima pasien pada saat pemeriksaan vertebra thoracal proyeksi antero posterior (AP).
Bahan dan cara: Dalam penelitian ini menggunakan metode penelitian survei dengan pengamatan dan melakukan pengukuran dosis yang diterima pasien pada pemotretan vertebra thoracal AP di Instalasi Radiologi RS PKU Muhammadiyah Unit II, Yogyakarta. Dosis pasien yang diukur adalah dosis kulit yang dekat dengan sumber radiasi, dengan penempatan TLD pada 7 uji titik. Pengukuran dosis ESD dilakukan dengan menggunakan TLD-900 CaSO4:Dy. Hasilnya dicatat, kemudian dilakukan analisis dan menarik kesimpulan.
Hasil: Dari hasil penelitian dosis radiasi yang diterima pada uji titik 1 menghasilkan nilai dosis 0,18 mGy, di uji titik 2 menghasilkan nilai dosis 0,24 mGy, di uji titik 3 menghasilkan nilai dosis 0,28 mGy, di uji titik 4 menghasilkan nilai dosis 0,50 mGy, di uji titik 5 menghasilkan nilai dosis 0,47 mGy, di uji titik 6 menghasilkan nilai dosis 0,49 mGy, dan di uji titik 7 menghasilkan nilai dosis 0,16 mGy.
Kesimpulan: Nilai dosis rata-rata yang diterima kulit adalah sebesar 0,30 mGy, dosis tersebut masih dibawah batas dari dosis referensi yang ditetapkan oleh BAPETEN yaitu 7 mGy.
Kata kunci : Vertebra thoracal, ESD,TLD-900 CaSO4:Dy.
PENDAHULUAN
Sinar-X dapat diproduksi dengan cara menembaki target logam dengan elektron cepat dalam suatu tabung vakum sinar katoda. Elektron sebagai proyektil dihasilkan dari pemanasan filamen yang juga berfungsi sebagai katoda. Elektron yang bergerak sangat cepat itu akhirnya ditumbukkan ke target logam bernomor atom tinggi dan suhu lelehnya juga tinggi. Target logam ini sekaligus juga berfungsi sebagai anoda (Akhadi, 2000). Anoda merupakan sisi positif dari tabung sinar-X. Pada anoda terdapat bidang fokus (focal spot) yang merupakan sasaran (target) yang akan ditubruk oleh elektron-elektron.
Intensitas sinar-X yang diemisikan melewati kemiringan “heel” target di reduksi karena lebih panjang melewati garis edar target. Oleh karena itu sebagian emisi sinar-X diserap oleh bahan target. Ini adalah heel effect (Bushong, 2001). Heel effect adalah konsekuensi akibat prinsip garis fokus bahwa intensitas radiasi sinar-X pada sisi katoda akan lebih besar dibandingkan pada sisi anoda. Ketika objek yang dilalui memiliki perbedaan ketebalan, sinar-X dari sisi anoda akan melintasi ketebalan yang lebih besar dibanding sisi katoda (Bushong, 2001).
Dalam pemanfaatan di instalasi Radiodiagnostik, heel effect memiliki peran penting dalam pemeriksaan Vertebra Thoracal, dimana pada objek ini, tubuh bagian bawah pasien memiliki ketebalan yang lebih tebal jika dibandingkan dengan tubuh bagian atas pasien. Dengan memanfaatkan heel
effect kita dapat meletakkan tubuh bagian atas pada sisi anoda, sedangkan tubuh bagian bawah yang lebih tebal pada sisi katoda. Hal ini akan berpengaruh terhadap densitas radiograf yang dihasilkan, akan tetapi penggunaan heel effect terhadap pasien akan dapat terlihat jelas ketika kolimator dibuka lebar jika dibandingkan dengan kolimator dibuka sedikit, hal ini karena daerah penyinaran akan lebih tampak maksimal dan lebih menyeluruh (Carlton dan Adler, 2001).
Menurut Rasad (2005), mengingat proteksi radiasi terhadap pasien, daerah yang disinari harus sekecil mungkin. Dalam rekomendasi yang dikeluarkan oleh International Commitee of Radiation Protection (ICRP) setiap kegiatan proteksi ditujukan untuk menekan serendah mungkin penerimaan dosis sehingga batasan dosis yang telah ditetapkan tidak terlampaui. Penerapan optimisasi dilaksanakan melalui prinsip optimisasi proteksi dan keselamatan radiasi yang meliputi pembatas dosis untuk pekerja radiasi dan anggota masyarakat dan tingkat panduan paparan medik untuk pasien (Perka BAPETEN No. 8 Tahun 2011 pasal 36 ayat 3). Dalam berbagai referensi, tingkat panduan dosis ini disebut pula sebagai dose reference level atau diagnostic reference level (DRL) karena menyangkut diagnostik atau pencitraan medis. DRL yang sering digunakan sebagai patokan adalah nilai dosis yang masuk permukaan pasien atau enterance surface dose (ESD).
Nilai ESD untuk pemeriksaan vertebra thoracal proyeksi AP yaitu 7 mGy menurut BAPETEN. Setiap rumah sakit wajib menyediakan informasi mengenai tingkat penerimaan dosis pasien agar dapat menjalankan pelayanan radiologi sesuai dengan standar peraturan yang sudah ditetapkan. Jika penggunaan peralatan radiodiagnostik memberikan nilai dosis permukaan yang melebihi DRL maka rumah sakit harus mengkaji sumber kesalahannya dan memperbaiki sumber masalahnya tersebut sehingga nilai dosis yang diterima pasien tidak melebihi DRL.
Di RS PKU Muhammadiyah Unit II Yogyakarta belum ada tingkat panduan dosis bagi pasien dan selama peneliti melakukan pengamatan dan mendapat informasi bahwa pada pemeriksaan vertebra thoracal tidak pernah dilakukan penerapan heel effect.
Berdasarkan hal tersebut peneliti tertarik untuk mengetahuinya. Jenis penelitian yang digunakan adalah survei dengan pengamatan dan melakukan pengukuran dosis radiasi yang diterima pasien pada pemeriksaan radiografi vertebra thoracal proyeksi AP di Instalasi Radiologi RS PKU Muhammadiyah Unit II. Penerimaan dosis pasien yang diukur adalah dosis pada permukaan kulit yang dekat dengan sumber radiasi. Hal tersebut dilakukan karena pengukuran dosis permukaan atau kulit juga merupakan indikator yang direkomendasikan untuk digunakan dalam memantau besarnya penerimaan dosis pasien pada prosedur radiografi.
BAHAN DAN CARA
Tempat dan waktu penelitian dilakukan di Instalasi Radiologi RS PKU Muhammadiyah Unit II,Yogyakarta pada bulan Agustus 2016. Populasi yang digunakan dalam penelitian ini adalah nilai ESD pada pemeriksaan vertebra thoracal. Sampel pada penelitian ini adalah nilai ESD pada pemeriksaan vertebrae thoracal AP, dengan jumlah hanya 1 sampel.
Bahan yang digunakan adalah sebagai berikut:
1. Alat dan Bahan a. Pesawat Rontgen
b.TLD (thermoluminescent dositometer) c. TLD Reader
d. Mistar
2. Persiapan TLD CaSO4:Dy
Hasil pengukuran dosis radiasi yang diterima permukaan kulit atau ESD pada pemeriksaan vertebra thoracal proyeksi AP dengan penempatan anoda di sisi superior dan katoda di sisi inferior.
Data yang diperoleh dari pengukuran TLD dimasukkan kedalam tabel yang kemudian dihitung nilai rata- rata. Dari hasil rata-rata dapat diketahui peletakan anoda dan katoda yang nilai tepat untuk setiap pemeriksaan vertebra thoracal.
Perhitungan Dosis
a. Net Respon = Respon TLD – Background
Diketahui background TLD adalah 2 b. Dari penelitian sebelumnya, diperoleh kurva kalibrasi :
= 1337,1 202,61 … … … . . (1)
c. Persamaan kurva yang digunakan dalam perhitungan dosis radiasi yaitu :
x = Dosis;
y = Net Respon
= − 202,61
1337,1 … … … . . (2)
Persamaan kurva yang digunakan berasal dari kurva kalibrasi pada energi 48 keV atau tegangan tabung pada 62 kV, dari penelitian sebelumnya ( Anggarani, 2016 ).
d. Perhitungan Konversi Satuan Dosis ( )
= ( )
( )
= ( ) 1 1
( )
= ( ) 1
( )
= ( )
1
( ) = … … … …
=
=
Penelitian dilakukan pada tanggal 19 Agustus 2016, di Instalasi Radiologi Rumah Sakit PKU Muhammadiyah Unit II. Penelitian tersebut dilakukan dengan melakukan eksposi pada sukarelawan dengan alat ukur TLD-900 CaSO4:Dy.
Berdasarkan tujuan dalam penelitian ini, untuk mengetahui nilai dosis ESD yang diterima pasien pada pemotretan vertebra thoracal proyeksi AP dari pengaruh penempatan obyek vertebra
thoracal yang lebih tebal pada sisi katoda dan penempatan yang lebih tipis pada sisi anoda kemudian dilakukan analisis dan selanjutnya disimpulkan mengenai dosis radiasi yang diterima ESD. Adapun hasil penelitian sebagai berikut :
1. Pengukuran dosis radiasi pada ESD Pengukuran dosis radiasi dilakukan pada relawan. Pengukuran besarnya nilai dosis radiasi yang diterima ESD dilakukan dengan menggunakan TLD-900. Dalam pengukurannya, faktor eksposi, luas lapangan kolimasi, dan focus film distance (FFD) yang diatur sesuai dengan teknik pemeriksaan vertebra thoracal yang dilakukan terhadap pasien. Faktor eksposi yang digunakan yaitu kV sebesar 62 kVp, mAs diatur sebesar 14 mAs. Dalam penelitian ini, peneliti mengambil data dengan langkah-langkah sebagai berikut :
a. Mengatur relawan tidur supine diatas meja pemeriksaan dengan sisi katoda pada inferior tubuh.
b. Pengaturan titik bidik pada pertengahan jugular dan xyphoid process.
c. Mengatur luas lapangan kolimasi sesuai dengan obyek.
d. Meletakkan TLD pada obyek dengan meletakkan TLD di 7 titik uji, yaitu penempatan anoda pada uji titik 1,2 dan 3 di sisi superior kemudian uji titik 4 berada di pusat sinar dan sisi katoda pada uji titik 5,6 dan 7 di sisi inferior.
e. Selanjutnya di ekspose dengan faktor eksposi standar.
f. Melakukan langkah a sampai dengan e kembali untuk relawan kedua dan ketiga.
g. Pembacaan data pengukuran dengan TLD reader di BATAN.
h. Pengelolaan dan analisis data.
HASIL PENELITIAN
Penelitian tersebut menghasilkan data pengukuran dosis radiasi pada ESD dengan menggunakan TLD. Nilai tersebut diperoleh dari pengukuran 7 titik uji kemudian di rata-rata. Hasil observasi dosis radiasi yang diterima setiap titik uji dengan menggunakan TLD adalah sebagai berikut :
Dosis radiasi yang diterima permukaan kulit ESD pada pemeriksaan vertebra thoracal proyeksi AP dengan penempatan anoda di sisi superior dan katoda di sisi inferior :
Tabel 1. Hasil Pengukuran Dosis Peletakan
TLD Integral Count Net
Respon Dosis Permukaan yangditerima (mGy) Uji titik 1 441 439 0,18 Uji titik 2 527 525 0,24 Uji titik 3 574 572 0,28 Uji titik 4 883 881 0,50 Uji titik 5 830 828 0,47 Uji titik 6 855 853 0,49 Uji titik 7 412 410 0,16
Berdasarkan Tabel 1 dapat diketahui distribusi dosis yang diterima disetiap uji titik mengalami perbedaan ketika penempatan anoda pada uji titik 1,2 dan 3 di sisi superior kemudian uji titik 4 berada di pusat sinar dan katoda pada uji titik 5,6 dan 7 di sisi inferior. Hal tersebut dapat dilihat dari nilai dosis yang dihasilkan di setiap uji titik. Pada uji titik 1 menghasilkan nilai dosis 0,18 mGy dan mulai mengalami peningkatan dosis yang terlihat pada uji titik 2 yang menghasilkan nilai dosis 0,24 mGy, dan uji titik 3 menghasilkan nilai dosis 0,28 mGy. Kemudian pada uji titik 4 menghasilkan nilai dosis 0,50 mGy yang berada pada pusat sinar mengalami peningkatan dosis. Pada uji titik 5 menghasilkan nilai dosis 0,47 mGy dan mengalami penurunan nilai dosis dari uji titik sebelumnya. Kemudian pada uji titik 6 mengalami peningkatan dosis sebesar 0,49 mGy. Selanjutnya pada uji titik 7 menghasilkan nilai dosis 0,16 mGy mengalami penurunan dosis karena penyebaran intensitas diturunkan pada titik yang semakin jauh dari titik pusat sinar. Nilai dosis yang didapatkan dari 7 uji titik menghasilkan nilai dosis rata-rata sebesar 0,33 mGy.
PEMBAHASAN
Intensitas radiasi yang dikeluarkan dari sisi katoda di tabung sinar-X lebih besar dibandingkan dari yang keluar dari sisi anoda, fenomena ini disebut anode heel effect. Menurut Bontrager (2010), perbedaan intensitas dari sisi anoda ke katoda pada medan
sinar-X bisa bervariasi dari 30% hingga 50%. Pada sisi anoda mengalami peningkatan dimulai dari 75%, 80%, dan 90% kemudian pada pusat memiliki nilai 100%. Pada sisi katoda mengalami peningkatan di mulai dari 105%, 110%, 120%. Penelitian ini untuk mengetahui dosis radiasi yang diterima ESD pada pemeriksaan vertebra thoracal ketika berada pada sisi anoda di superior tubuh dan katoda di inferior tubuh.
Pengambilan data dilakukan pada tujuh uji titik yang berbeda, maka didapatkan angka pengukuran dosis dari TLD yang diekspose pada pesawat sinar-X dan hasilnya dirata-ratakan. Nilai dosis yang dihasilkan pada uji titik 1, uji titik 2, uji titik 3 pada sisi anoda yang dihasilkan lebih kecil dibandingkan uji titik 5, uji titik 6 dan uji titik 7 pada sisi katoda yang lebih besar karena pada sisi anoda sinar-X lebih banyak diserap bahan anoda dan kemiringan anoda menyebabkan intensitas disisi katoda lebih besar. Fenomena anode heel effect yang ada di teori berbeda dengan hasil penelitian di lapangan, peneliti menyadari bahwa penempatan TLD tidak berada pada jarak yang sama sehingga mendapatkan hasil pada uji titik 4 lebih besar dari pada uji titik 5 dan uji titik 6. Nilai dosis yang diambil ketika anoda arah superior tubuh dan katoda disisi inferior tubuh adalah perhitungan dari pengukuran dosis yang diterima TLD pada permukaan kulit.
Menurut Perka Bapeten No. 8 tahun 2011, dosis permukaan masuk per radiografi untuk pemeriksaan vertebra thoracal proyeksi AP yaitu 7
mGy. Berdasarkan penelitian ini, diketahui bahwa penerimaan dosis radiasi rata-rata yang diterima oleh permukaan kulit ketika anoda disisi superior dan katoda disisi inferior pada pemeriksaan vertebra thoracal adalah 0,33 mGy sehingga nilai dosis yang dihasilkan masih aman karena jauh dari nilai batas dosis yang ditentukan.
KESIMPULAN
Dari hasil penelitian yang dilakukan di Instalasi Radiologi Rumah Sakit PKU Muhammadiyah Unit II mengenai penerimaan dosis yang diterima ESD pada pemeriksaan vertebra thoracal proyeksi AP dengan menggunakan TLD CaSO4:Dy, dapat diambil kesimpulan sebagai berikut : 1. Dari hasil pengukuran ESD pada uji titik 1 menghasilkan nilai dosis 0,18 mGy, di uji titik 2 menghasilkan nilai dosis 0,24 mGy, di uji titik 3 menghasilkan nilai dosis 0,28 mGy, di uji titik 4 menghasilkan nilai dosis 0,50 mGy, di uji titik 5 menghasilkan nilai dosis 0,47 mGy, di uji titik 6 menghasilkan nilai dosis 0,49 mGy, dan di uji titik 7 menghasilkan nilai dosis 0,16 mGy.
2. Nilai dosis rata-rata yang dihasilkan dari penelitian ini adalah 0,33 mGy. Dan dari hasil pengukuran dosis ESD maksimal terukur pada titik uji ke 4 yaitu 0,50 mGy yang posisinya ditengah. Nilai tersebut masih aman karena menurut tingkat panduan dosis radiografi diagnostik untuk setiap pasien dewasa pada pemeriksaan vertebrae thoracal
proyeksi AP per radiografinya menerima dosis maksimal sebanyak 7 mGy.
SARAN
Berdasarkan kesimpulan pada penelitian ini maka dapat di saran sebagai berikut :
Setelah diketahui nilai dosis yang diterima ESD pada pemeriksaan vertebra thoracal proyeksi AP, sebaiknya dalam memposisikan pasien lebih memperhatikan sisi katoda dan sisi anoda. Untuk menghasilkan radiograf yang optimal maka harus memanfaatkan anode heel effect yaitu dengan meletakkan objek yang lebih tebal pada sisi katoda dan objek yang lebih tipis pada sisi anoda.
DAFTAR PUSTAKA
Akhadi, M. 2000. Dasar-Dasar Proteksi Radiasi. Jakarta: PT Asmadi Mahasatya,
Anggarani, N.K.N., Noor, J.A.E., Bunawas. 2016. Tanggapan Dosimeter Lensa Mata Personal
Menggunakan TLD-900
(CaSO4:Dy) pada Medan Radiasi Beta dan Foton. Natural B 3(3):241-246.
Ballinger, P. W., Eugene, D.F. 2003.
Merrill’s Atlas of Radiographic Positions and Radiologic Procedures, Eight Edition. USA:
Mosby Inc.
Bontrager, K. L, 2010. Textbook of Radiography Positioning and Related Anatomy. Sixth Edition.
St. Louis: Mosby Inc.
Bushberg, J.T., Seibert, J.A., Leidholdt, E.M., & Boone, J.M. 2012. The Essential Physics of Medical Imaging. Third edition.
Philadelphia: Lippincott Williams
& Wilkins.
Bushong S. C, 2001. Radiology Science for Technologist, ST Louis:
Mosby Company.
Carlton, R.R., Adler, A. M. 2001, Principles Of Radiographic Imaging, An Art and A Science, Third Edition. New York:
Arkansas State University.
http://ansn.bapeten.go.id/files/23-1.pdf, diakses 23 Agustus 2016 BATAN. 2008. Radiasi.
http://radiologiymc.blogspot.co.id/2010/0 8/pengertian-radiasi.html,
diakses 23 Agustus 2016
IAEA Technical Report Series No. 457 Dosimetry in Diagnostic Radiology.an International Code of Practice, 2007.
Keputusan Kepala Badan Pengawas Tenaga Nuklir No.08 Tentang Keselamatan
Radiasi Dalam Penggunaan Pesawat Sinar-X Radiologi Diagnostik Dan
Intervensional, 2011.
Meredith, M.J.B. 1997. Fundamental Physic of Radiology. 3th Edition. Bristol: John Wright and Sons Ltd.
Rahim, A. H. 2012. Vertebra. Jakarta:
CV Sagung Seto,.
Rasad, S, 2005. Radiologi Diagnostik, Jakarta: Penerbit Balai Penerbit FKUI,
Suryo, A. A. S., 2010. Pengukuran ESD (Entrance Surface Dose) pada Pemeriksaan Radiografi Kepala dan Cervical Spine. Tesis, tidak diterbitkan. Jakarta: Program Pascasarjana Universitas Indonesia.
J RadGraf CB
Volume 01, No. 04, Juli 2016 : 135 - 144
PERANAN CT SCAN ABDOMEN SETELAH APPENDIKOGRAFI DAN ULTRASONOGRAFI ABDOMEN PADA KASUS SUSPEK APENDISITIS Maria Agustina Dewanti Budi Permani, Agus Ahmad Dzul Himam, Probo Waseso
Akademi Teknik Radiodiagnostik dan Radioterapi (ATRO) Citra Bangsa, Yogyakarta
Email:maria_dewanti@yahoo.com
ABSTRAK
Pendahuluan: Dalam menegakkan diagnosis apendisitis diperlukan pemeriksaan penunjang. Biasanya dimulai pemeriksaan apendikografi, kemudian ultrasonografi (USG). Apabila kedua pemeriksaan tersebut belum dapat menunjukkan apendisitis, maka dapat dilanjutkan dengan pemeriksaan CT scan abdomen.
Tujuan penelitian: Untuk mengetahui prosedur pemeriksaan apendikografi, ultrasonografi (USG) dan CT Scan abdomen pada kasus suspek apendisitis dan alasan dilakukan pemeriksaan CT Scan abdomen.
Bahan dan cara: Jenis penelitian ini adalah penelitian kualitatif dengan pendekatan studi kasus, dengan menggunakan metode observasi dan wawancara terhadap Dokter Spesialis Radiologi, Dokter Spesialis Bedah dan Radiografer, yang kemudian didokumentasi dan data diolah serta dianalisis untuk dibuat hasil penelitian.
Hasil: Pengamatan yang dilakukan untuk menegakkan diagnosis apendisitis pada kasus suspek apendisitis di Rumah Sakit JIH yaitu dilakukan dengan tiga modalitas yaitu apendikografi, USG dan CT Scan abdomen yang dilakukan sesuai dengan Standart Operasional Procedure (SOP) yang ada di Rumah Sakit, meliputi persiapan pasien, persiapan alat dan bahan dan teknik pemeriksaan.
Kesimpulan: Pemeriksaan CT Scan abdomen dilakukan oleh karena dengan pemeriksaan apendikografi dan USG diagnosis apendisitis belum dapat ditegakkan.
Kata kunci : CT Scan abdomen, Ultrasonografi, Apendikografi,
PENDAHULUAN
Apendisitis adalah penyebab paling umum 6% dari sakit perut akut yang mempengaruhi penduduk. (Webb, et al, 2006). Pada pemeriksaan ultrasonografi (USG) dapat memperlihatkan gambaran apendisitis, namun kalau gambaran yang dihasilkan masih belum akurat sehingga perlu dilakukan pemeriksaan lanjutan yaitu apendikografi. Pemeriksaan apendikografi adalah pemeriksaan radiologi menggunakan media kontras positif dengan cara antegrade yaitu media kontras diminum oleh penderita, kemudian foto abdomen dilakukan 10 jam setelah minum kontras.
Penambahan kontras cara retrograde dengan pemeriksaan barium enema, yaitu media kontras dimasukkan ke dalam usus besar melalui anus. Namun di Rumah Sakit “JIH” dilakukan pemeriksaan tambahan yaitu CT Scan abdomen bawah untuk melihat gambaran apendisitis.
BAHAN DAN CARA
Jenis penelitian ini adalah penelitian kualitatif dengan pendekatan studi kasus. Lokasi penelitian yang dilakukan di Rumah Sakit “JIH”
Yogyakarta mulai dari bulan April sampai bulan Juni 2016. Subyek dalam pengumpulan data ini meliputi Dokter Spesialis Radiologi, Radiografer yang bertugas, dan Dokter pengirim. Metode pengumpulan data yang digunakan disini adalah observasi, wawancara dan dokumentasi.
Analisis data dilakukan dengan observasi (pengamatan secara langsung) terhadap proses dilakukannya pemeriksaan CT Scan abdomen pada kasus apendisitis. Untuk memperoleh data yang lebih akurat, juga melakukan wawancara kepada dokter pengirim, radiografer, dan Dokter Spesialis Radiologi yang terlibat langsung dalam pemeriksaan tersebut.
Setelah data terkumpul kemudian di lakukan reduksi data dengan menggunakan koding terbuka, dan data yang sudah diolah selanjutnya disajikan dalam bentuk kuotasi atau pendapat- pendapat dari responden sehingga dapat diambil kesimpulan.
HASIL PENELITIAN
Setelah melakukan penelitian melalui observasi dan mengumpulkan data-data yang ada mengenai pemeriksaan CT Scan abdomen dengan kasus apendisitis, maka diperoleh hasil sebagai berikut :
1. Paparan Kasus a. Identitas Pasien
Subyek penelitian yang di angkat sebagai kasus dalam penelitian ini adalah pemeriksaan CT Scan abdomen pada kasus apendisitis, dimana pasien yang di ambil sebagai subyek penelitian memiliki identitas sebagai berikut:
seorang wanita, usia 42 tahun, tempat tinggal di Yogyakarta. Dikirim oleh dokter spesialis bedah dengan diagnosis klinis suspek apendisitis.
b.Riwayat Pasien
Berdasarkan hasil observasi dokumen pada rekam medis pasien diperoleh data sebagai berikut : pasien merasakan sakit nyeri pada daerah perut bagian kanan bawah, pasien nyeri pada tanggal 03 Januari 2016 dan semakin terasa kram pada bagian perut.
Pasien mendaftar ke klinik Internist pada tanggal 04 Januari 2016 sebagai pasien rawat jalan. Pasien tiba dengan kondisi sadar namun pasien terus merintih kesakitan pada bagian perut terutama pada saat berdiri dan tidur miring kanan dan kiri. Kemudian dari klinik Internist pasien di bawa ke Instalasi Radiologi dengan surat permintaan pemeriksaan apendikografi kemudian di jadwalkan pemeriksaan apendikografi pada tangal 05 Januari 2016.
Setelah di periksa apendikografi, pasien masih berobat rawat jalan. Pada tanggal 09 Februari 2016 pasien datang kembali ke Instalasi Gawat Darurat (IGD) dengan keluhan yang sama, kemudian di sarankan untuk rawat inap.
Pada tanggal 10 Februari pasien di bawa oleh perawat ke Instalasi Radiologi dengan membawa surat permintaan pemeriksaan USG abdomen. Setelah pemeriksaan USG, dilakukan pasien dibawa kembali ke bangsal rawat inap. Keesokan harinya pasien di bawa kembali ke Instalasi Radiologi oleh perawat dengan permintaan pemeriksaan CT Scan abdomen dengan kasus apendisitis.
2. Prosedur Pemeriksaan Apendikografi, USG abdomen, dan CT Scan abdomen.
1) Appendikografi a) Persiapan pasien
Sebelum pemeriksaan
appendikografi, pada pasien dilakukan persiapan. Hal tersebut didukung hasil wawancara responden sebagai berikut:
“Hal pertama yang harus dilakukan yaitu memberikan penjelasan kepada pasien tentang pemeriksaan yang akan dilakukan dan memberikan inform consent / surat persetujuan untuk dilakukan pemeriksaan.” (R3)
“Pasien diberi bahan kontras yaitu barium sulfat 100gr yang dicairkan dengan air menjadi 250cc. Malam hari sebelum pemeriksaan pasien diarahkan untuk meminum cairan kontras tersebut 10 jam sebelum pemeriksaan foto apendikografi dilakukan.”(R3)
b) Persiapan Alat dan Bahan (1) Pesawat Sinar-X :
Merek : SIEMENS
Tipe : AXIOM Iconos R100 (2) Imaging Plate:
Merek : AGFA
(3) Computed Radiografi : Merek : AGFA
Tipe : CR 30-X (4) Printer : Merek : AGFA
Tipe : DRYSTAR 5302
Adapun gambar dari pesawat sinar-X, Imaging Plate, Computed Radiography, dan Printer dapat dilihat pada gambar 1, 2, 3, dan 4 di bawah ini :
Gambar 1. Pesawat Sinar-X
Gambar2. Imaging Plate
Gambar 3. Alat Computed Radiography
Gambar4. Printer c) Teknik Pemeriksaan
(1) Proyeksi Antero Posterior / AP
Posisi Pasien : Pasien supine
diatas meja
pemeriksaan
Posisi Objek :MSP tegak lurus terhadap
mejapemeriksaan, kedua tangan disamping tubuh dan kedua kaki lurus.
Eksposi : Saat ekspirasi dan tahan nafas
Central ray : Vertikal tegak lurus dengan meja pemeriksaan.
Ukuran kaset : 14 x 17 inci (35 x 43 cm)
Central point : Dipertengahan kedua crista iliaca.
Gambar 5. Hasil Radiograf Proyeksi Antero Posterior
(2) Proyeksi Right Posterior Oblique/
RPOPosisi pasien : Pasien supine
diatas meja
pemeriksaan.
Posisi objek : Lengan kanan disamping tubuh dan lengan kiri diatas kepala, tubuh dirotasikan dengan
kemiringan 35-45 kesisi kanan, kaki kiri fleksi untuk menjaga
keseimbangan.
Eksposi : Saat ekspirasi dan tahan nafas.
Central ray : Vertikal tegak
lurus meja
pemeriksaan.
Ukuran kaset : 14 x 17 inci (35 x 43 cm)
Central point : 1-2 inchi kekiri dari MSP tubuh setinggi crista illiaca.
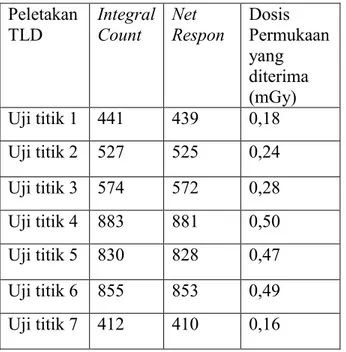
Gambar 6. Hasil Radiograf Proyeksi Oblik Kanan
(3) Hasil :
Dilakukan pemeriksaan apendikografi dengan meminum suspensi barium sulfat 10 jam sebelum pemeriksaan. Tampak kontras mengisi ileum distal, colon ascenden, colon transversum colon descenden, incisura dan haustra normal, tak tampak gambaran stagnasi bahan kontras.
Apendiks tidak terisi kontras (Gambar 5 dan 6)
2) Ultrasonografi (USG) abdomen a) Persiapan Pasien
Sebelum pemeriksaan USG abdomen, pasien disarankan untuk dilakukan persiapan. Hal tersebut didukung hasil wawancara responden sebagai berikut:
“Sebelum dilakukannya pemeriksaan USG pasien dianjurkan untuk puasa terlebih dahulu, tidak diperbolehkan makan setidaknya 4 jam sebelum pemeriksaan dilakukan tetapi dibolehkan minum air putih.
Pemeriksaan dilakukan pada saat pasien menahan kencing 1 jam sebelum pemeriksaan.”(R3)
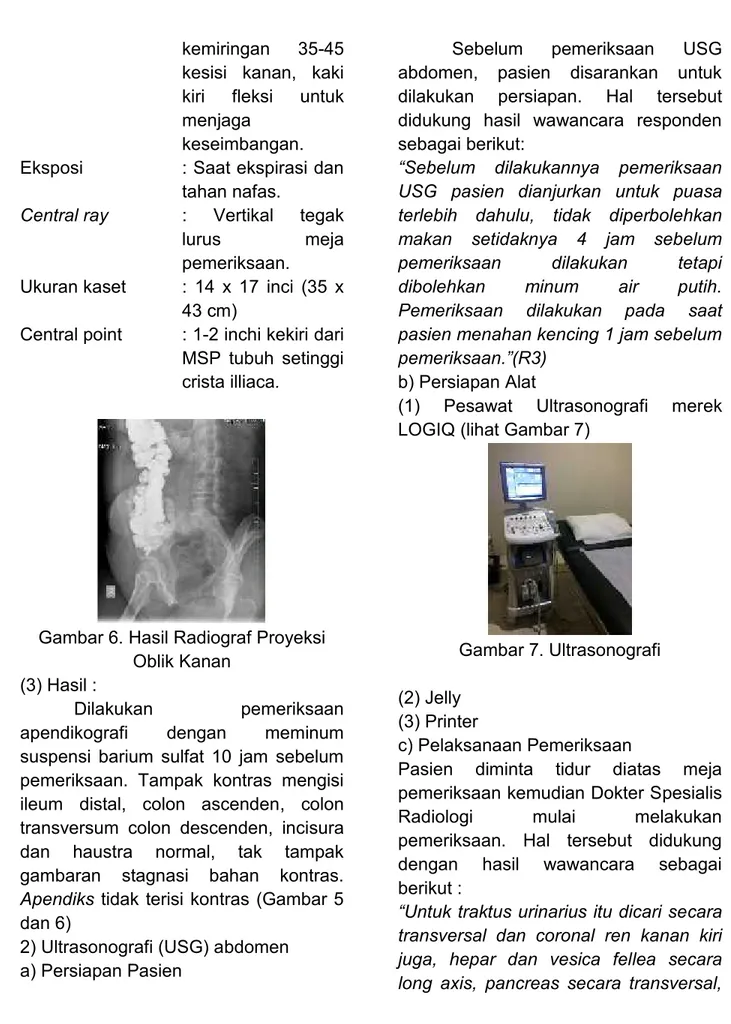
b) Persiapan Alat
(1) Pesawat Ultrasonografi merek LOGIQ (lihat Gambar 7)
Gambar 7. Ultrasonografi (2) Jelly
(3) Printer
c) Pelaksanaan Pemeriksaan
Pasien diminta tidur diatas meja pemeriksaan kemudian Dokter Spesialis Radiologi mulai melakukan pemeriksaan. Hal tersebut didukung dengan hasil wawancara sebagai berikut :
“Untuk traktus urinarius itu dicari secara transversal dan coronal ren kanan kiri juga, hepar dan vesica fellea secara long axis, pancreas secara transversal,
vesica urinaria secara transversal dan sagittal. Untuk regio iliaca dextra menggunakan metode doppler untuk melihat adanya inflamasi di usus buntu”
(R1). Lihat Gambar 8.
Gambar 8. Hasil Pemeriksaan Ultrasonografi
d) Hasil Expertise
Hepar: Ukuran normal, echostruktur meningkat kasar, IHBD tak melebar, tak tampak nodul.
VF: Dinding licin, lumen sonolusen Pancreas: Ukuran dan echostruktur normal, ductus Wirsungianus tak melebar
Lien: Ukuran dan echostruktur normal Ren sinistra: Ukuran normal, echostruktur normal, SPC tak melebar, tak tampak batu / massa.
VU: Dinding licin, lumen sonolusen.
Uterus: Ukuran dan echostruktur normal Apendiks: Tak tervisualisasi, peristaltik caecum menurun
3) CT Scan Abdomen a) Persiapan Pasien
Sebelum pemeriksaan CT Scan abdomen kontras dilakukan dengan persiapan.
“Langkah pertama yang perlu dilakukan pada setiap pemeriksaan yaitu selalu
memberikan penjelasan kepada pasien tentang prosedur pemeriksaan, kemudian tes labolatorium ureum dan creatinin. Jika ureum tinggi maka pemeriksaan ditunda dulu sampai menurun. Kemudian puasa selama 12 jam sebelum pemeriksaan dan minum obat pencahar 10 jam sebelum pemeriksaan dengan tujuan untuk mengosongkan isi usus. Kemudian menandatangani inform consent/
persetujuan dari pihak pasien untuk dilakukannya pemeriksaan.”(R3)
b) Persiapan Alat dan Bahan.
Alat CT scan dan perangkat penunjangnya ditunjukkan pada Gambar 9 sampai 13.
Gambar 9. Pesawat CT Scan
Gambar 10. Consule Control
Gambar 11. Injector
Gambar 12. Printer c) Teknik Pemeriksaan
(1) Posisi Pasien
Pasien di tempatkan pada posisi supine diatas meja pemeriksaan dengan posisi kepala terlebih dahulu. Hal tersebut didukung hasil wawancara responden (radiografer) sebagai berikut :
“Pertama pasien diarahkan untuk ganti baju pasien kemudian setelah pasien ganti baju pasien diposisikan tidur supine diatas meja pemeriksaan jangan lupa beri bantalan di bawah kepala biar pasien nyaman selama pemeriksaan dilakukan.”(R3)
Hasil pemeriksaan CT scan diperlihatkan pada Gambar 15.
Gambar 13. Posisi Pasien (2) Persiapan media kontras (3) Registrasi Pasien
(4) Kemudian pilih confirm untuk scanogram mulai dari processus xypoideus sampai siympisis pubis.
Gambar 14. Hasil Scanogram (5) Scan Parameter
Automatic scan parameter dengan rincian sebagai berikut :
1 Filter 30
2 Slice
Thickness 3 mm
3 kV 130
4 Ma 130
5 Window
width 300
6 Window
level 40
7 Rotating
time 0,6 second
8 FOV Dengan panjang dari
prosesus xipoideus sampai simpisis pubis (6) Filming
Gambar 15. Hasil Radiograf CT Scan PEMBAHASAN
Berdasarkan hasil pengamatan dan wawancara yang mendalam dengan berbagai pihak yang terkait dengan permasalahan, dapat dibahas hasil penelitian yang dilakukan tentang peranan CT Scan abdomen setelah apendikografi dan pemeriksaan USG pada suspek apendisitis.
1. Bagaimana prosedur pemeriksaan appendikografi, USG abdomen, dan CT Scan abdomen pada pasien suspek apendisitis yang dilakukan di Rumah Sakit JIH?
a. Apendikografi
Berdasarkan hasil pengamatan dan wawancara yang mendalam dengan responden mengenai permasalahan yang diambil dan dari literatur maka diketahui bahwa prosedur pemeriksaan termasuk proyeksi oblik.
Sedangkan perbedaannya yaitu pada tekniknya hanya menggunakan proyeksi AP dan oblik kanan, serta lateral jika diperlukan. Berdasarkan teori teknik pemeriksaannya menggunakan proyeksi AP, PA, dan RPO. Menurut penulis teknik pemeriksaan yang dilakukan
sudah tepat dikarenakan sudah dapat memperlihatkan gambaran dari ilium distal, colon ascenden, colon transversum, colon desenden, incissura, dan haustura, namun masih belum optimal untuk menegakkan diagnosis apendisitis, sebab gambaran apendiks tidak dapat tervisualisasi dengan baik sesuai dengan yang diinginkan dokter pengirim.
b. Ultrasonografi
Prosedur pemeriksaan USG pada kasus apendisitis pada dasarnya sudah sesuai dengan teori yang ada (Ayub, 2014), yaitu menggerakkan transduser secara linier dengan kompresi bertingkat pada perut kuadran kanan bawah. Dilihat dari hasil sudah dapat menunjukkan gambaran dari hepar, pankreas, lien, ren sinistra, ren dextra, vesica urinaria, dan uterus.
Namun hasilnya masih belum optimal untuk menegakkan diagnosis apendisitis karena gambaran apendiks tidak dapat tervisualisasi dengan baik sesuai dengan yang diinginkan dokter pengirim.
c. CT Scan abdomen kontras
Prosedur pemeriksaan CT Scan abdomen dengan kontras pada kasus apendisitis, pengambilan scanning yang dilakukan adalah dengan dua kali pemasukan media kontras. Pertama melalui oral sebagai marker dan yang kedua melalui intravena. Pemberian kontras yang pertama (oral) dimulai 1-2 jam sebelum pemeriksaan berlangsung, yakni dengan barium sebanyak 7 cc dicampur dengan air sebanyak 250 cc.
Kontras yang kedua yakni melalui intra
vena menggunakan kontras non-ionik sebanyak 80 ml. Media kontras yang digunakan pada pemeriksaan CT-Scan abdomen sudah sesuai dengan teori yang ada yaitu dengan menggunakan teknik pemasukkan media kontras melalui intra vena dan melalui oral (Nesseth, 2000). Namun terdapat perbedaan pada posisi pasien. Menurut Nesseth tangan pasien berada di atas kepala untuk meminimalisir pergerakan dan artefak, sedangkan kondisi di lapangan posisi tangan pasien diletakkan pada samping tubuh pasien.
Selain itu teknik penyuntikan pengaturan injection rate juga berbeda, Menurut Nesseth (2000) pemberian media kontras dikerjakan dengan kecepatan 1,5-2 ml/s sedangkan dilapangan dilakukan 3 ml/s. Setiap pemasukan media kontras memiliki tujuan yang berbeda. Pada tahap pertama (oral) bertujuan untuk melihat atau membedakan organ pada tractus digestivus, dan untuk melihat gambaran kontras di dalam colon, sedangkan tahap kedua (intra vena) bertujuan untuk melihat kelainan pada organ yang lainnya dan melihat perbedaan densitas pada lesi/kelainan misalnya inflamasi atau peradangan yang akan menyebabkan terjadinya perubahan densitas dari sebelum dan setelah pemasukan kontras, yaitu densitas menjadi lebih tinggi atau tetap.
KESIMPULAN
Berdasarkan hasil penilitian didapatkan kesimpulan sebagai berikut:
1. Prosedur pemeriksaan yang dilakukan terdiri dari persiapan pasien, persiapan alat dan bahan, dan teknik pemeriksaan apendiks. Pemeriksaan dilakukan dengan tiga modalitas yang pertama dilakukan appendikografi menggunakan proyeksi AP dan oblik kanan, berikutnya USG abdomen, dan CT Scan abdomen dengan kontras.
Dengan pemeriksaan apendikografi dan USG belum berhasil menetapkan diagnosis apendisitis. Kemudian diperlukan pemeriksaan CT scan abdomen. Dari ketiga modalitas tersebut dilakukan sesuai dengan Standart Operasional Procedure (SOP) di Rumah Sakit.
2. Alasan dilakukannya pemeriksaan CT Scan abdomen dengan kontras untuk melihat keseluruhan dari organ yang ada pada abdomen secara umum dan khususnya untuk menetapkan diagnosis apendisitis, yang pada pemeriksaan apendikografi dan USG belum berhasil menetapkan diagnosis apendisitis.
SARAN
Sebaiknya untuk kasus apendisitis hanya dilakukan pemeriksaan appendikografi dan ultrasonografi saja, kecuali apabila pada pemeriksaan appendikografi dan ultrasonografi tidak didapatkan gambaran apendisitis atau adanya indikasi lain seperti colitis, hepatitis, dan massa pada colon.
DAFTAR PUSTAKA
Abbottabad, J. A. 2014. Diagnostic
Accuracy Of
Ultrasonography In Acute Appendicitis.(on line)
http://www.ayubmed.edu.pk/JAM/26- 1/Sajjad.pdf, diakses 21 Agustus 2016
Ballinger, P. W. 2012. Radiographic Position & Radiologic Procedures, St. Louis:
Mosby.
Bontrager, K. L. 2010. Textbook of Radiographic Positioning and Related Anatomy, Seventh Edition. St. Louis:
Mosby.
Giuseppe, D., Giselle G. N. D. M., &
Jacobs. 1998. The Value of Unenhanced CT in The Diagnosis of Acute Appendicitis. Sao Paolo Medical Journal.
Malueka, R. G. 2007. Radiologi Diagnostik. Yogyakarta Pustaka Cendikia Press.
Neseth, R. 2000. Procedures and Documentation for CT and MRI. USA ; McGraw Hill Companies:
Putz, R. & Pabs R. 2001. Sobotta Atlas of Human Anatomy, Vol. 2, Urban & Fisher
Richard, W. W., William E. B., dan Major, N. M. 2006.
Fundamentals of Body CT.
Third Edition, St. Louis::
Saunders Elsevier.
J RadGraf CB
Volume 01, No. 04, Juli 2016 : 145 - 154
PERBANDINGAN ANALISIS INFORMASI ANATOMI PEMERIKSAAN VERTEBRA TORAKAL PROYEKSI LATERAL DENGAN BREATHING TECHNIQUE DAN NON
BREATHING TECHNIQUE
Huda El Adha, Hastuti Sulistyowati, Mujihari
Akademi Teknik Radiodiagnostik dan Radioterapi (ATRO) Citra Bangsa, Yogyakarta
ABSTRAK
Pendahuluan: Radiografi verebra torakal proyeksi lateral harus dilakukan dengan breathing technique untuk mendapatkan hasil yang optimal. Pada kenyataannya teknik ini tidak dilakukan sepenuhnya di banyak rumah sakit. Oleh karena itu perlu diteliti apakah terdapat perbedaan hasil radiograf vertebra torakal proyeksi lateral dengan dan tanpa breathing technique dalam menunjukkan anatomi vertebra torakal.
Tujuan penelitian: Untuk mengetahui perbandingan analisis informasi anatomi pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique.
Bahan dan cara: Jenis penelitian yang dilakukan adalah penelitian kualitatif dengan metode eksperimen. Ada beberapa variabel yang digunakan dalam penelitian ini yaitu variabel bebas, variabel terikat dan variabel kontrol. Pada penelitian ini di lakukan dua ekspose yang berbeda yaitu pasien tidur miring dan berdiri dengan breathing technique dan non breathing technique.
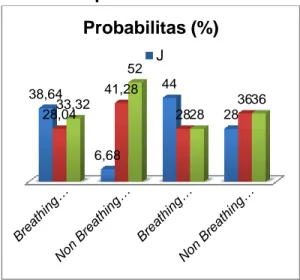
Hasil: Pada pemeriksaan vertebra torakal proyeksi lateral baik posisi pasien tidur miring maupun berdiri dengan breathing technique menghasilkan gambaran yang lebih baik dalam memberikan informasi anatomi yang optimal. Pada posisi pasien tidur miring didapatkan rerata probabilitas yang tampak jelas 38,64%. tampak cukup jelas 28,04%
dan tampak tidak jelas 33,32%. Sedangkan untuk posisi pasien berdiri dengan rerata probabilitas yang tampak jelas 44%, tampak cukup jelas 28% dan tampak tidak jelas 28%.
Kesimpulan: Pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique baik posisi pasien tidur miring maupun berdiri tidak menunjukkan perbedaan yang signifikan.
Kata kunci : Pemeriksaan vertebra torakal, proyeksi lateral, breathing technique, non breathing technique.
PENDAHULUAN
Vertebra torakal atau ruas tulang punggung lebih besar daripada yang servikal dan di sebelah bawah menjadi lebih besar. Ciri khas vertebra torakal adalah sebagai berikut: badannya berbentuk lebar lonjong dengan faset atau lekukan kecil di setiap sisi untuk menyambung iga, lengkungnya agak kecil, prosesus spinosus panjang dan mengarah kebawah, sedangkan prosesus transversus yang membantu mendukung iga tebal dan kuat serta memuat faset persendian untuk iga (Pearce, 2009).
Biasanya pada pemeriksaan vertebra torakal untuk mendukung dan menegakkan diagnosis diantaranya menggunakan proyeksi antero posterior, lateral dan oblik. Breathing technique yaitu teknik eksposi yang dilakukan pada saat pasien menarik nafas.
Breathing technique dapat digunakan pada pemeriksaan shoulder proyeksi transthoracic lateral dan vertebra torakal proyeksi lateral.
Menurut Bontrager (2010), Merrill’s (2012), Clark’s (2005) pada pemeriksaan vertebra torakal proyeksi lateral harus menggunakan breathing technique. Sering ditemukan pemeriksaan vertebra torakal proyeksi lateral tidak memperhatikan apakah dengan breathing technique atau tidak.
Oleh karena itu, penulis ingin mengetahui perbandingan analisis informasi anatomi pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing
technique untuk mendapatkan hasil radiograf yang optimal.
BAHAN DAN CARA
Jenis penelitian yang dilakukan adalah penelitian kualitatif dengan metode eksperimen untuk mengetahui bagaimana perbandingan analisis informasi anatomi pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique. Penelitian ini dilakukan di RSUD Panembahan Senopati, Bantul pada April sampai dengan Juni 2016.
Cara analisis data :
a. Mengumpulkan data kuisioner dari masing-masing responden dan menghitung hasil data kuisioner pada penilaian responden (Jelas, Cukup Jelas dan Tidak Jelas).
b. Menjumlahkan hasil data kuisioner penilaian semua responden.
c. Membuat rerata hasil data kuisioner dari semua responden pada masing-masing komponen yang dinilai.
d. Membuat penilaian analisa probabilitas dari masing-masing radiograf yang didapat dari responden mengenai informasi anatomi vertebra torakal.
Rumusan Analisis Data menurut Boedijoewono, (2012):
a. Jumlah nilai responden dari setiap informasi anatomi
Jumlah nilai responden =Jumlah jawaban kelima responden (J, CJ dan TJ setiap informasi anatomi) dari ketiga sampel.
∑J = J1 + J2 + J3 + J4 +J5
∑CJ = CJ1 + CJ2 + CJ3 + CJ4 +CJ5
∑TJ = TJ1 + TJ2 + TJ3 + TJ4 +TJ5
b. Rerata nilai responden dari setiap informasi anatomi
Rerata nilai responden = Jumlah jawaban kelima responden (J, CJ dan TJ setiap informasi anatomi) dari ketiga sampel dibagi banyaknya sampel.
c. Probabilitas dari setiap informasi anatomi
Probabilitas = Rerata (J, CJ dan TJ setiap informasi anatomi) dari ketiga sampel dibagi banyaknya responden dikalikan 100 %.
HASIL
1. Hasil Pengambilan Data Radiograf Pemeriksaan vertebra torakal proyeksi lateral dari 3 sampel pasien tidur miring, dan 1 sampel pasien berdiri dengan breathing technique dan non breathing technique.
a. Tampilan Gambar Pengaturan Posisi Pasien Lateral
Pasien diatur tidur miring dengan sisi kiri menempel pada meja pemeriksaan dengan kepala di atas bantal dan kedua kaki ditekuk (fleksi). Jika posisi pasien berdiri, lengan direntangkan kedepan dan beban terbagi di kedua kaki. Badan true lateral, mid coronal plane pada pertengahan meja pemeriksaan atau kaset, lengan diletakkan di depan badan dengan elbow fleksi, kemudian spon diletakkan di bawah pinggang sehingga torakal sejajar dengan permukaan meja, kedua knee dan hip joint ditekuk sebagai fiksasi. Pastikan tidak ada rotasi shoulder dan pelvis.
Gambar 1. Menentukan Posisi Pasien Lateral (Tidur Miring)
Gambar 2.Menentukan Posisi Pasien Lateral (Berdiri)
b. Tampilan Gambar Pengaturan Teknik Pernafasan.
Breathing technique (ekspose dilakukan pada saat bernafas normal) dan non breathing technique (ekspose pada saat tidak bernafas atau tahan nafas).
Gambar 3.Breathing Technique Posisi Pasien Lateral (Tidur Miring)
Gambar 4. Non Breathing Technique Posisi Pasien Lateral (Tidur Miring)
Gambar 4.Breathing Technique Posisi Pasien Lateral (Berdiri)
Gambar 5.Non Breathing Technique Posisi Pasien Lateral (Berdiri) 2. Hasil Radiograf
Hasil radiograf pemeriksaan vertebra torakal proyeksi lateral dari 3 sampel pasien tidur miring dan 1 sampel pasien berdiri dilakukan dengan breathing technique (ekspose dilakukan pada saat bernafas normal) dan non breathing technique (ekspose pada saat tidak bernafas atau tahan nafas). Arah sinar diatur vertikal tegak lurus imaging plate untuk pasien tidur miring, jika pasien berdiri arah sinar diatur horizontal tegak lurus imaging plate. FFD diatur dengan jarak 100 cm. Titik bidik pada mid coronal plane sejajar dengan angulus
scapula inferior. Luas lapangan penyinaran dengan batas atas C7 dan batas bawah L1. Menggunakan faktor eksposi 75 kV dan 40 mAs.
a. Sampel 1 (Pasien Tidur Miring)
Gambar 6.
Radiograf Gambar 26. Radiograf
Breathing Technique
Gambar 7.
Radiograf Gambar 26. Radiograf
Non Breathing Technique b. Sampel 2 (Pasien Tidur Miring)
Gambar 8.
Radiograf Gambar 26. Radiograf
Breathing Technique
Gambar 9.
Radiograf Gambar 26. Radiograf
Non Breathing Technique
c. Sampel 3 (Pasien Tidur Miring)
Gambar 10.
Radiograf Gambar 26. Radiograf
Breathing Technique
Gambar 11.
Radiograf Gambar 26. Radiograf
Non Breathing Technique d. Sampel 3 (Pasien Berdiri)
Gambar 12.
Radiograf Gambar 26. Radiograf
Breathing Technique
Gambar 13.
Radiograf Gambar 26. Radiograf
Non Breathing Technique
3. Grafik Hasil Probabilitas Responden
Gambar 14. Grafik Hasil Probabilitas Responden
PEMBAHASAN
Perbandingan analisis informasi anatomi pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique didapatkan pembahasan sebagai berikut :
Dalam pembuatan radiograf harus menampilkan kriteria radiograf yang baik dan dapat di pertanggungjawabkan. Kriteria radiograf yang baik antara lain benar, akurat dan informatif. Pembuatan radiograf yang baik merujuk pada kemampuan sumber daya manusia dalam membuat radiograf sesuai dengan teknik pemeriksaan yang tepat sehingga didapatkan informasi yang optimal. Informasi yang didapatkan dari radiograf sangat mempengaruhi hasil bacaan radiolog dalam menentukan kelainan sehingga hasil bacaan dapat di pertanggungjawabkan.
Selain itu informasi yang didapatkan
sangat menentukan tindakan pengobatan dan terapi selanjutnya.
Khusus pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique, kriteria informasi anatomi yang dinilai antara lain intervertebral disk, vertebral body, torakal 1-3, prosesus spinosus dan intervertebral foramina.
Pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique posisi pasien tidur miring dari kelima kriteria informasi anatomi dihasilkan rerata probabilitas yang tampak jelas 38,64%, tampak cukup jelas 28,04% dan tampak tidak jelas 33,32%. Kriteria informasi anatomi vertebra torakal yang tampak jelas antara lain intervertebral disk 66,6%, vertebral body 66,6%, torakal 1-3 tidak tampak (0%), prosesus spinosus 13,4%, intervertebral foramina 46,6%. Kriteria informasi anatomi vertebra torakal yang tampak cukup jelas antara lain intervertebral disk 33,4%, vertebral body 33,4%, torakal 1-3 13,4%, prosesus spinosus 20%, intervertebral foramina 40%. Kriteria informasi anatomi vertebra torakal yang tampak tidak jelas antara lain intervertebral disk tidak tampak (0%), vertebral body tidak tampak (0%), torakal 1-3 86,6%, prosesus spinosus 66,6%, intervertebral foramina 13,4%.
Berdasarkan data yang dihasilkan dari penilaian kelima responden pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique posisipasien tidur miring dapat menampakkan kriteria informasi
38,64
6,68
44
28 28,04
41,28
28 33,32 36
52
28
36
Probabilitas (%)
J
anatomi dengan rerata probabilitas yang tampak jelas hasilnya lebih tinggi dibandingkan dengan yang tampak cukup jelas dan yang tampak tidak jelas yaitu 38,64%, terutama kriteria informasi anatomi intervertebral disk dan vertebral body karena dengan breathing technique dapat mengaburkan gambaran costae dan pulmo sehingga kriteria informasi anatomi tampak lebih jelas. Selain itu dengan breathing technique mampu menampakkan objektivitas vertebra torakal yang lebih banyak dibandingkan dengan yang nonbreathing technique, dilihat dari sisi densitas dan kontras juga lebih baik sehingga menampakkan detail dan ketajaman yang lebih tinggi.
Pada pemeriksaan vertebra torakal proyeksi lateral dengan non breathing technique posisi pasien tidur miring dari kriteria informasi anatomi dihasilkan rerata probabilitas yang tampak jelas 6,68%, yang tampak cukup jelas 41,28% dan yang tampak tidak jelas 52%. Kriteria informasi anatomi vertebra torakal yang tampak jelas antara lain intervertebral disk 13,4%, vertebral body 13,4%, torakal 1-3 tidak tampak (0%), prosesus spinosus tidak tampak (0%), intervertebral foramina 6,6%. Kriteria informasi anatomi vertebra torakal yang tampak cukup jelas antara lain intervertebral disk 60%, vertebral body 66,6%, torakal 1-3 6,6%, prosesus spinosus 6,6%, intervertebral foramina 66,6%. Kriteria informasi anatomi vertebra torakal yang tampak tidak jelas antara lain intervertebral disk 26,6%, vertebral body 20%, torakal 1-3
93,4%, prosesus spinosus 93,4%, intervertebral foramina 26,6%.
Berdasarkan data yang dihasilkan pada pemeriksaan vertebra torakal proyeksi lateral dengan non breathing technique posisi pasien tidur miring menunjukkan hasil bahwa rerata probabilitas kriteria informasi anatomi yang tampak tidak jelas hasilnya lebih tinggi dibandingkan dengan yang tampak jelas dan yang tampak cukup jelas yaitu 52%. Rerata probabilitas kriteria informasi anatomi yang tampak jelas pada pemeriksaan vertebra torakal proyeksi lateral posisi pasien tidur miring dengan nonbreathing technique hasilnya lebih rendah dibandingkan dengan yang breathing technique.
Selain teknik pemeriksaan vertebra torakal proyeksi lateral dengan posisi pasien tidur miring, menurut Bontrager (2010) dapat juga dilakukan dengan posisi pasien berdiri. Namun menurut pandangan penulis selama ini, hampir semua petugas dalam melakukan pemeriksaan vertebra torakal proyeksi lateral dilakukan dengan posisi pasien tidur miring.
Menurut petugas, pemeriksaan vertebra torakal proyeksi lateral dilakukan dengan posisi pasien tidur miring atas dasar pertimbangan kenyamanan pasien, meminimalisir pergerakan dan rileksasi intervertebral disk. Sebagai data pembanding dilakukan pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique posisi pasien berdiri untuk mengetahui apakah terjadi perbedaan penilaian kriteria informasi
anatomi yang signifikan. Tabel 11 menunjukkan probabilitas secara umum terhadap informasi anatomi pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique posisi pasien berdiri. Rerata probabilitas kriteria informasi anatomi yang dihasilkan pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique posisi pasien berdiri yang tampak jelas 44%, tampak cukup jelas 28% dan tampak tidak jelas 28%. Kriteria informasi anatomi vertebra torakal yang tampak jelas antara lain intervertebral disk 80%, vertebral body 80%, torakal 1- 3 tidak tampak (0%), prosesus spinosus tidak tampak (0%), intervertebral foramina 60%. Kriteria informasi anatomi vertebra torakal yang tampak cukup jelas antara lain intervertebral disk 20%, vertebral body 20%, torakal 1- 3 20%, prosesus spinosus 40%, intervertebral foramina 40%. Kriteria informasi anatomi vertebra torakal yang tampak tidak jelas antara lain intervertebral disk tidak tampak (0%), vertebral body tidak tampak (0%), torakal 1-3 80%, prosesus spinosus 60%, intervertebral foramina tidak tampak (0%). Berdasarkan data yang dihasilkan pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique posisi pasien berdiri dapat menampakan kriteria informasi anatomi dengan rerata probabilitas yang tampak jelas hasilnya lebih tinggi dibandingkan dengan yang tampak cukup jelas dan yang tampak tidak jelas yaitu 44%.
Pada pemeriksaan vertebra torakal proyeksi lateral dengan non breathing technique posisi pasien berdiri dihasilkan rerata probabilitas yang tampak jelas 28%, tampak cukup jelas 36% dan tampak tidak jelas 36%.
Kriteria informasi anatomi vertebra torakal yang tampak jelas antara lain intervertebral disk 60%, vertebral body 60%, torakal 1-3 tidak tampak (0%), prosesus spinosus tidak tampak (0%), intervertebral foramina 20%. Kriteria informasi anatomi vertebra torakal yang tampak cukup jelas antara lain intervertebral disk 40%, vertebral body 20%, torakal 1-3 tidak tampak (0%), prosesus spinosus 40%, intervertebral foramina 80%. Kriteria informasi anatomi vertebra torakal yang tampak tidak jelas antara lain intervertebral disk tidak tampak (0%), vertebral body 20%, torakal 1-3 100%, prosesus spinosus 60%, intervertebral foramina tidak tampak (0%).
Berdasarkan data dihasilkan pada pemeriksaan vertebra torakal proyeksi lateral dengan non breathing technique posisi pasien berdiri menunjukkan hasil bahwa rerata probabilitas kriteria informasi anatomi yang tampak jelas hasilnya lebih rendah dibandingkan dengan yang tampak cukup jelas dan yang tampak tidak jelas yaitu 28%. Rerata probabilitas kriteria informasi anatomi yang tampak jelas pada pemeriksaan vertebra torakal proyeksi lateral posisi pasien berdiri dengan non breathing technique hasilnya lebih rendah dibandingkan dengan yang breathing technique.
Hasil analisis uraian di atas dari pemeriksaan vertebra torakal proyeksi lateral yang dilakukan dalam penelitian ini (dari sampel 1 sampai sampel 3) baik posisi pasien tidur miring maupun berdiri dengan breathing technique menghasilkan gambaran yang lebih baik dalam memberikan informasi anatomi yang optimal dengan rerata probabilitas yang tampak jelas 38,64%, tampak cukup jelas 28,04% dan tampak tidak jelas 33,32% untuk posisi pasien tidur miring sedangkan untuk posisi pasien berdiri dengan rerata probabilitas yang tampak jelas 44%, tampak cukup jelas 28% dan tampak tidak jelas 28%. Pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dapat mengaburkan gambaran costae dan pulmo sehingga kriteria informasi anatomi tampak lebih jelas. Selain itu dengan breathing technique mampu menampakkan objektivitas vertebra torakal yang lebih banyak dibandingkan dengan yang nonbreathing technique, dilihat dari sisi densitas dan kontras juga lebih baik sehingga menampakkan detail dan ketajaman yang lebih tinggi.
Berdasarkan data yang dihasilkan pada pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique baik posisi pasien tidur miring maupun berdiri tidak menunjukkan perbedaan yang signifikan.
KESIMPULAN
1. Pada pemeriksaan vertebra torakal proyeksi lateral posisi pasien tidur miring dengan breathing technique menghasilkan gambaran yang lebih baik
dalam memberikan informasi anatomi yang optimal dengan rerata probabilitas yang tampak jelas 38,64%, tampak cukup jelas 28,04% dan tampak tidak jelas 33,32% untuk posisi pasien tidur miring.
2. Sedangkan untuk posisi pasien berdiri dengan breathing technique rerata probabilitas yang tampak jelas 44%, tampak cukup jelas 28% dan tampak tidak jelas 28%.
3. Pemeriksaan vertebra torakal proyeksi lateral dengan breathing technique dan non breathing technique pada posisi pasien tidur miring dan berdiri tidak menunjukkan perbedaan yang signifikan.
SARAN
Sebaiknya untuk mendapatkan informasi anatomi yang optimal pada pemeriksaan vertebra torakal proyeksi lateral baik posisi pasien tidur miring maupun berdiri menggunakan breathing technique.
DAFTAR PUSTAKA
Aprilia, S. 2014. Profil Indeks Massa Tubuh dan VO2 Maksimum pada Mahasiswa Anggota Tapak Suci di Universitas Muhhammadiyah Surakarta,
http://www.google.co.id/m?&q=imt+
sumia+aprilia, diakses 31 januari 2016.
Boedijoewono, N. 2012. Pengantar Statistika Ekonomi dan Bisnis, Edisi 6, Yogyakarta: UPP STIM YKPN.
Bontrager, K.L, and Lampignano, J.P.
2010. Textbook of Radiographic Positioning and Related Anatomy.
Seventh Edition. St.Louis: Mosby Elsevier.
Bushong, S.C. 2013. Radiologic Science for Technologists. Toronto:
Mosby.
Frank, E. D, dkk. 2012. Merrill’s Atlas of Radiographic Positioning and Procedures. Twelfth Edition.
St.Louis: Mosby Elsevier.
Patel, P. R, 2005 Lecture Notes Radiologi. Edisi ke 2, Jakarta:
EMS.
Pearce, E. C. 2013. Anatomi dan Fisiologi untuk Paramedis. Edisi keempatpuluh. Jakarta: PT Gramedia Pustaka Utama.
Putz, R, and Pabst, R. 2007. Sobotta Atlas Anatomi Manusia, Edisi 22, Jakarta: Buku Kedokteran EGC.
Rahim, A. H. 2012. Vertebra. Jakarta:
CV Sagung Seto,
Rasad, S. 2005 Radiologi Diagnostik.
Edisi ke-2. Jakarta: FKUI.
Sloane, E. 2004 Anatomi dan Fisiologi untuk pemula. Cetakan I. EGC 2003 : Jakarta. Toronto: Mosb Syaifudin, 2011 Anatomi Fisiologi untuk
Keperawatan dan Kebidanan. Edisi 4, Jakarta:EGC.
Whitley, A.S, dkk. 2005. Clark’s Positioning in Radiography, Twelfth Edition. London: Hodder Headline Group.
Wijokongko, S., dkk. 2016. Protokol RadiologI, Radiografi Konvensional, Kedokteran Nuklir, Radioterapi, CT Scan, dan MRI.
Cetakan I. Magelang: Inti Medika Pustaka.
J RadGraf CB
Volume 01, No. 04, Juli 2016 : 155 - 160
PERBANDINGAN HASIL PENGUKURAN DERAJAT KELENGKUNGAN SCOLIOSIS PROYEKSI BENDING POSISI BERDIRI DAN TIDURAN
Tara Yuanita Lukitasuari Pranata, Yossy Meyra Anggraini, Suhariadi Atmanta Akademi Teknik Radiodiagnostik dan Radioterapi (ATRO)
Citra Bangsa, Yogyakarta
ABSTRAK
Pendahuluan: Pemeriksaan penunjang pada kasus scoliosis thoracolumbal dapat dilakukan dengan proyeksi postero anterior (PA) bending kanan dan bending kiri, posisi berdiri (erect) dan tiduran (supine). Bending yang dimaksud disini adalah memiringkan badan ke kanan atau ke kiri pada saat dilakukan foto thoracolumbal.
Tujuan penelitian: Untuk mengetahui perbandingan hasil pengukuran kelengkungan scoliosis yang dihasilkan pada pemeriksaan thoracolumbal proyeksi PA bending kanan dan kiri dengan posisi pasien berdiri dan tiduran.
Bahan dan cara: Metode penelitian yang digunakan adalah kualitatif dengan pendekatan eksperimen. Tempat dilakukan penelitian di Instalasi Radiologi RSA Universitas Gadjah Mada Yogyakarta. Data diambil dari 3 sampel (relawan), dan 1 responden untuk menilai hasil penelitian yang telah dilakukan.
Hasil: Pada penelitian menunjukkan bahwa untuk menentukan kelengkungan scoliosis baik dilakukan proyeksi bending dengan posisi berdiri karena kelengkungan dapat lebih jelas terlihat.
Kesimpulan: Pengukuran scoliosis thoracolumbal proyeksi bending posisi berdiri (erect) lebih akurat dibandingkan posisi tiduran (supine).
Kata kunci: Thoracolumbal, Scoliosis, Proyeksi Bending
PENDAHULUAN
Vetebra merupakan bagian penting dari tubuh manusia yang mempunyai hubungan dengan struktur jaringan lainnya, seperti jaringan ikat sendi dan otot. Secara umum vertebra berfungsi untuk menyokong tubuh, melindungi saraf yang berjalan melaluinya, juga sebagai sendi yang memungkinkan veterbra bergerak.
Verterbra merupakan columna yang tersusun dari sejumlah tulang dengan bentuk serupa, yang terhubung antara satu dengan yang lainnya (Vetebrae, 2012). Tulang belakang (columna vertebralis) adalah tulang yang kuat, melengkung dan dapat bergerak menopang tengkorak, dinding dada, dan ekstremitas atas, menyalurkan berat
badan ke ekstremitas bawah, dan melindungi medulla spinalis, yang terdiri dari vertebra cervical, vertebra thoracal, dan vertebra lumbal (Gibson, 2002).
Thoracolumbal yaitu dua regio tulang vertebra thoracal dan vertebra lumbal yang dilakukan dalam satu pemeriksaan. Kelainan patologi pada vertebrae terdiri dari beberapa macam, salah satunya adalah scoliosis.
Scoliosis didefinisikan sebagai kelengkungan tulang belakang kelateral yang terjadi pada bidang coronal. Fakta ini membedakan dari kyphosis, kelengkungan posterior tulang belakang juga pada bidang sagittal. Jika kurva terjadi di kedua bagian coronal dan sagittal maka kelainan ini disebut kyphoscoliosis, selain kelengkungan lateral scoliosis juga mungkin memiliki komponen rotasi dimana tulang memutar kecembungan kurva (Greenspan, 2004).
Menurut Bontrager (2010) pemeriksaan penunjang thoracolumbal untuk kasus scoliosis dengan posisi bending dapat dilakukan dengan postero anterior (PA) bending kanan dan bending kiri, posisi berdiri (erect) dan tiduran (supine) yang bertujuan untuk memperlihatkan kelengkungan kurva vertebrae thoracolumbal pada penderita scoliosis yang selanjutnya digunakan sebagai acuan pengukuran serta tindakan yang akan dilakukan pada pasien.
BAHAN DAN CARA
Jenis penelitian ini adalah jenis diskriptif kualitatif dengan pendekatan
eksperimen. Lokasi pengambilan data yang dilakukan di Instalasi Radiologi RSA UGM. Pengambilan data dilakukan dari bulan November s/d Desember 2016. Subyek penelitian ini adalah pasien dengan dua posisi berdiri dan tiduran dengan diperkuat analisis dari dokter. Setelah data terkumpul maka langkah selanjutnya adalah melihat data. Dalam penelitian kualitatif, penyajian data bisa dilakukan dalam bentuk teks yang bersifat naratif. Data yang diperoleh di analisis kemudian disajikan dalam bentuk hasil observasi dan hasil wawancara dengan dokter.
HASIL PENELITIAN
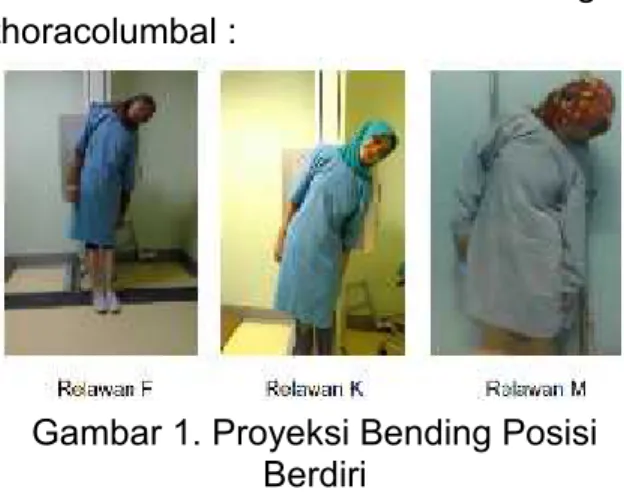
Setelah dilakukan pengamatan dan pelaksanaan pemeriksaan terdapat hasil dokumentasi dan hasil radiograf thoracolumbal :
Gambar 1. Proyeksi Bending Posisi Berdiri
Gambar 2. Proyeksi Bending Posisi Tiduran
Gambar 3. Hasil Radiograf Thoracolumbal Poyeksi bending posisi
berdiri
Gambar 4. Hasil radiograf thoracolumbal proyeksi bending posisi
tiduran
Kemudian hasil foto posisi tiduran dan posisi berdiri dibandingkan derajat kelengkungannya seperti gambah 5 dan 6 dan 7.
Gambar 5. Hasil Radiograf Posisi Berdiri dan Tiduran
Gambar 6. Hasil Radiograf Posisi Berdiri dan Tiduran
Gambar 7. Hasil Radiograf Posisi Berdiri dan Tiduran
Tabel 1. Hasil Penilaian Pengukuran Derajat Kelengkungan
No Relaw
an Berdiri (oKelengkun gan)
Tiduran (oKelengkun 1 K 142, 50o gan)138, 15o 2 M 141, 68o 136, 80o 3 F 153, 65o 140, 16o Tabel 2. Hasil Rerata Pengukuran Derajat Kelengkungan Scoliosis
No Relaw
an Berdiri (oKelengkun gan)
Tiduran (oKelengkun 1 K 146,94o gan)138, 37o 2 M3 F
PEMBAHASAN
Berdasarkan hasil pengukuran derajat kelengkungan sesuai dengan Tabel 1 dengan proyeksi bending posisi berdiri mengenai derajat kelengkungan scoliosis yaitu dengan hasil relawan K 142,50°, relawan M 141,68° dan relawan F 153,65°, sedangkan untuk proyeksi bending posisi tiduran yaitu dengan hasil relawan K 138,15°, relawan M 136,80°, dan relawan F 140,16°. Dari hasil pengukuran ketiga relawan tersebut kemudian di rerata sesuai dengan Tabel 4. Sehingga didapat hasil dari proyeksi bending posisi berdiri yaitu dengan relawan F, K dan M 146,94° sedangkan untuk proyeksi bending posisi tiduran yaitu dengan relawan F, K dan M 138,37°.
Dari hasil yang di dapat untuk pengukuran derajat kelengkungan scoliosis tersebut dapat diamati bahwa dengan menggunakan proyeksi bending
posisi berdiri dan tiduran didapatkan hasil yang sangat berbeda.
Pada posisi berdiri dapat lebih mudah menilai derajat kelengkungan scoliosis dan vertebra lebih tegak lurus dibandingkan dengan posisi tiduran.
Menurut hasil yang di dapat saat wawancara singkat dengan responden, didapatkan hasil yaitu posisi yang baik digunakan untuk menentukan derajat kelengkungan scoliosis adalah posisi berdiri, karena tumpuan berat badan pada saat tiduran akan merata sedangkan tumpuan berat badan pada saat berdiri lebih tegak lurus dengan vertebrae dan lengkungan scoliosis juga akan lebih terlihat dengan jelas pada saat posisi berdiri, karena badan lebih tegap jarak antar corpus lebih kecil dan lengkungan yang dihasilkan lebih baik dan optimal karena ada tarikan yang di pengaruhi oleh gaya gravitasi bumi.
Sedangkan kelebihannya posisi tiduran adalah karena mudah untuk diposisikan, sedangkan untuk posisi berdiri kelebihannya lebih terlihat rotasi vertebrae nya terhadap kelengkungan, kemudian sudut kelengkungan nya juga lebih terlihat besar/ lebih sesuai, dan karena dengan posisi berdiri dipengaruhi gaya gravitasi jadi tumpuan nya lebih tegak lurus jadi terlihat lebih jelas kelengkungannya.
Derajat scoliosis tergantung pada besar sudutnya dan besar rotasinya, semakin besar derajat scoliosis makin besar dampaknya pada penderita scoliosis tersebut. Menurut hasil pengukuran yang dihasilkan di atas relawan tergolong klasifikasi scoliosis