BAB I PENDAHULUAN
A. Latar Belakang
Penyakit tuberkulosis pada anak merupakan penyakit yang bersifat sistemik, yang dapat bermanifestasi pada berbagai organ, terutama paru. Sifat sistemik ini disebabkan oleh penyebaran hematogen dan limfogen setelah terjadi infeksi Mycobacterium tuberculosis. Data insidens dan prevalens tuberkulosis anak tidak mudah. Dengan penelitian indeks tuberkulin dapat diperkirakan angka kejadian prevalens tuberkulosis anak. Kriteria masalah tuberkulosis di suatu negara adalah kasus BTA positif per satu juta penduduk. Jadi sampai saat ini belum ada satu negara pun yang bebas tuberkulosis. TB merupakan penyakit yang dapat dicegah dengan pemberian imunisasi BCG pada anak dan pengobatan sumber infeksi, yaitu penderita TB dewasa. Disamping itu dengan adanya penyakit karena HIV maka perhatian pada penyakit TB harus lebih ditingkatkan Anak biasanya tertular TB, atau juga disebut mendapat infeksi primer TB, akan membentuk imunitas sehingga uji tuberkulin akan menjadi positif. Tidak semua anak yang terinfeksi TB primer ini akan sakit TB. Setelah beberapa puluh tahun penurunan insidensi tuberculosis, angka kasus tuberculosis telah bertambah secara dramatis selama decade terakhir ini. Hampir 1,3 kasus dan 450.000 kematian terjadi pada anak-anak setiap tahunnya di seluruh dunia.1
Penyebaran penyakit tuberkulosis (TBC) di Indonesia dari tahun ke ke tahun mengalami kecenderungan naik 2 persen sampai 5 persen. Kenaikan terutama terjadi beberapa tahun belakangan ini, bersamaan dengan terjangan krisis ekonomi yang melanda Indonesia. Setiap tahun diperkirakan terdapat 262 ribu penderita baru di Indonesia. Di Indonesia, penyakit TBC bahkan menjadi penyebab kematian akibat penyakit infeksi nomor tiga setelah stroke dan jantung. Hasil penelitian yang dilakukan Badan Kesehatan Dunia WHO (World Health Organization), jumlah penderita TBC di Indonesia sekira 0,3 persen dari jumlah
penduduk total setiap tahun. Meskipun dari persentase kecil, namun jumlah penderita TBC cukup tinggi apalagi setelah krisis ekonomi melanda negara Indonesia, yang ditandai dengan penurunan kualitas hidup masyarakat, angka penderita semakin naik.2
Jawa barat dengan jumlah penduduk sekitar 36 juta, ada sekira 108 ribu penderita TBC paru setiap tahunnya. 8 program pengendalian TBC secara directly observed treatment shortcourse (DOTS) telah luas dilaksanakan pemerintah sejak 1999. Namun sampai sekarang hanya menjangkau sekitar 30% saja dari jumlah penderita yang ada. Sisanya yang 70% sebagian di antaranya diduga menjadi pasien yang dikelola oleh fasilitas swasta.
B. Tujuan Penulisan
Tujuan penulisan referat ini adalah untuk meningkatkan kemampuan dalam penulisan ilmiah di bidang kedokteran. Selain itu juga untuk mengetahui dan menambah pemahaman mengenai TB paru pada anak.
BAB II PEMBAHASAN
A. DEFINISI
Penyakit TBC adalah penyakit menular yang disebabkan oleh mikrobakterium tuberkulosis. Kuman batang aerobik dan tahan asam ini dapat merupakan organisme patogen maupun saprofit. Sebagian besar kuman TBC menyerang paru, tetapi dapat juga mengenai organ tubuh lainya. Penyakit tuberkulosis disebabkan oleh kuman/bakteri Mycobacteriumtuberculosis. Kuman ini pada umumnya menyerang paru - paru dan sebagianlagi dapat menyerang di luar paru - paru, seperti kelenjar getah bening(kelenjar), kulit, usus/saluran pencernaan, selaput otak, dan sebagianya.2
B. EPIDEMIOLOGI
TB merupakan masalah kesehatan masyarakat yang penting di dunia. Pada tahun 1993 World Health Organization (WHO) telah mencanangkan TB sebagai Global Emergency. WHO dalam Annual Report on Global TB Control 2011 menyatakan bahwa terdapat 22 negara dikategorikan sebagai high burden countriesterhadap TB, termasuk Indonesia. Pada tahun 2010 diperkirakan terdapat 8,8 juta kasus TB, dimana 3,9 juta adalah kasus BTA (Basil Tahan Asam) positif serta 1,4 juta orang meninggal di seluruh dunia akibat TB termasuk 0,35 juta orang dengan penyakit HIV.
Tahun 2010, Indonesia menempati peringkat ke-4 negara dengan insidensi TB tertinggi di dunia sebanyak 0,37 – 0,54 juta setelah India (2,0 – 2,5 juta), Cina (0,9 – 1,2 juta), Afrika Selatan (0,40 – 0,59 juta). Pada tahun 2004, diperkirakan angka prevalensi kasus TB di Indonesia 130/100.000 penduduk,
setiap tahun ada 539.000 kasus baru dan jumlah kematian sekitar 101.000 orang pertahun serta angka insidensi kasus TB BTA positif sekitar 110/100.000 penduduk. Penyakit ini merupakan penyebab kematian terbesar ke-3 setelah penyakit kardiovaskular dan penyakit saluran pernapasan serta merupakan nomor satu terbesar dalam kelompok penyakit infeksi.5
C. ETIOLOGI
Tuberkulosis merupakan penyakit infeksi yang disebabkan oleh Mycobacterium tuberculosis dan Mycobacterium bovis (sangat jarang disebabkan oleh Mycobacterium avium). Mycobacterium tuberculosis ditemukan oleh Robert Koch pada tahun 1882. Basil tuberkulosis dapat hidup dan tetap virulen beberapa minggu dalam keadaan kering, tetapi bila dalam cairan akan mati pada suhu 60°C dalam waktu 15-20 menit. Fraksi protein basil tuberkulosis menyebabkan nekrosis jaringan, sedangkan lemaknya menyebabkan sifat tahan asam dan merupakan faktor penyebab terjadinya fibrosis dan terbentuknya sel epiteloid dan tuberkel. Kuman ini berbentuk batang, mempunyai sifat khusus yaitu tahan terhadap asam pada pewarnaan, Oleh karena itu disebut pula sebagai Basil Tahan Asam (BTA), kuman TB cepat mati dengan sinar matahari langsung, tetapi dapat bertahan hidup beberapa jam ditempat yang gelap dan lembab. Dalam jaringan tubuh kuman ini dapat dormant, tertidur lama selama beberapa tahun.
Basil tuberculosis tidak membentuk toksin (baik endotoksin maupun eksotoksin). Penularan Mycobacterium tuberculosis biasanya melalui udara, sehingga sebagian besar fokus primer tuberculosis terdapat dalam paru. Selain melalui udara, penularan dapat peroral misalnya minum susu yang mengandung basil tuberculosis, biasanya Mycobacterium bovis. Dapat juga melalui luka atau lecet di kulit.
Mycobacterium tuberculosis mengandung zat organik dan anorganik. Protein (tuberculoprotein) bersifat sebagai antigen, sehingga terjadi reaksi antigen antibodi yang menyebabkan terjadinya lesi dan eksudasi. Lipid
(tuberculolipid) merangsang jaringan sehingga terjadi reaksi spesifik (terbentuk tuberkel). Lipid bersama-sama dengan zat asam lain dari kuman akan menyebabkan kuman menjadi tahan asam. Polisakarida dari kuman bersifat sebagai hapten yang dianggap berperan dalam merangsang tubuh untuk membentuk suatu kekebalan.3,8
D. FAKTOR RESIKO
Beberapa faktor yang menyebabkan timbulnya tuberkulosis primer: 1. Faktor Infeksi
Penularan tuberkulosis primer dapat melalui 4 cara, yaitu: - Batuk orang dewasa
Saat orang dewasa batuk atau bersin, sejumlah tetesan cairan (ludah) tersembur ke udara. Bila orang tersebut menderita tuberkulosis paru, maka tetesan tersebut mengandung kuman. Jika disekitar orang tersebut terdapat orang dewasa atau anak-anak yang pada saat itu kekebalan tubuhnya menurun maka dengan mudah akan terinfeksi atau tertular.
- Makanan atau susu
Anak- anak bisa terinfeksi tuberkulosis dari susu atau makanan, dan infeksi bisa terjadi mulai pada mulut atau usus. Susu dapat mengandung tuberkulosis dari sapi (bovine TB), bila sapi di daerah tersebut menderita tuberkulosis dan susu tidak direbus sebelum diminum. Bila hal ini terjadi, infeksi primer terjadi pada usus, atau terkadang pada amandel.
- Melalui kulit
Kulit yang utuh ternyata tahan terhadap tuberkulosis yang jatuh diatas permukaannya. Namun, bila terdapat luka atau goresan baru, tuberkulosis dapat masuk dan menyebabkan infeksi yang serupa dengan yang ditemukan pada paru.
- Keturunan dari ibu
Apabila seorang ibu yang sedang hamil menderita tuberkulosis maka sudah pasti anaknya positif menderita tuberkulosis.
2. Faktor Lingkungan
Lingkungan yang tidak sehat, gelap dan lembab akan mendukung perkembangbiakan basil Mycobacterium Tuberkulosis. Seperti diketahui basil tuberkulosis merupakan BTA (Basil Tahan Asam) yang dapat berkembangbiak apabila ada di ruangan yang gelap dan lembab, akan mati jika terkena sinar matahari secara langsung. Jadi kebersihan lingkungan perlu diperhatikan.
3. Faktor Ekonomi
Faktor ekonomi berkaitan dengan ketersediaan pangan yang kaya zat gizi. Ekonomi juga menjadi faktor pendukung yang mempengaruhi penyebab penularan tuberkulosis primer. Seorang ibu dengan perekonomian rendah maka untuk mencukupi makanan bergizi untuk tumbuh kembang anak susah, sehingga mereka hanya memberi makanan apa saja tanpa mengetahui nilai gizinya. Padahal kita tahu bahwa dengan mengkonsumsi makanan sehat dan bergizi akan bermanfaat bagi tumbuh kembang anak dan meningkatkan kekebalan tubuh anak terhadap penyakit.
4. Pelayanan Kesehatan
Adanya penyakit tuberkulosis primer yang semakin tinggi prevalensi di Indonesia maka pelayanan kesehatan yang harus ditingkatkan oleh pemerintah, melihat penderita penyakit tersebut adalah anak-anak yang masih dalam masa pertumbuhan membutuhkan perawatan intensive. Apabila tingkat pelayanan kesehatan tidak optimal maka akan mempengaruhi penyembuhan tuberkulosis primer dan bila tingkat pelayanan kesehatan bekerja secara optimal maka laju peningkatan penyakit tuberkulosis primer dapat ditekan seminimal mungkin. Hal ini tidak lepas pula dari peran pemerintah dan masyarakat dalam menanggapi segala macam penyakit agar tidak terjadi angka kematian anak yang tinggi.
E. PATOFISIOLOGI
Penularan tuberkulosis primer terjadi karena batuk atau percikan ludah yang mengandung basil Mycobacterium Tuuberkulosis bertebaran di udara, kemudian terhirup oleh anak yang pada saat itu sistem imunitas dalam tubuhnya menurun sehingga mudah terinfeksi. Basil tersebut berkembangbiak perlahan-lahan dalam paru sehingga menyebabkan kelainan paru. Basil ini bila menetap di jaringan paru, ia akan tumbuh dan berkembangbiak dalam sitoplasma makrofag. Basil juga dapat terbawa masuk ke organ tubuh lain yang nantinya bisa menyebabkan tuberculosis hati, ginjal, jantung, kulit dan lain-lain.1
Bersamaan dengan itu, sebagian kuman akan dibawa melalui cairan getah bening ke kelenjar getah bening yang terdekat disamping bronkus. Dari kedua tempat tersebut, kuman akan menimbulkan reaksi tubuh, dan sel-sel kekebalan tubuh akan berkumpul. Dalam waktu 4 hingga 8 minggu akan muncul daerah kecil di tengah-tengah proses tersebut dimana terdapat jaringan tubuh yang mati (perkijuan) yang dikelilingi sel-sel kekebalan tubuh yang makin membesar.
Perubahan-perubahan yang terjadi pada paru dan kelenjar getah bening ini dikenal sebagai tuberkulosis primer. Basil Mycobacterium Tuberculosis ini dapat bertahan selama 1-2 jam pada suasana lembab dan gelap, sebaliknya akan mati jika terkena sinar matahari. Dalam jaringan tubuh kuman ini dapat dormant, tertidur lama selama beberapa tahun.1
F. MANIFESTASI KLINIS
Gejala penyakit TBC paru dapat dibagi menjadi gejala umum dan gejala khusus yang timbul sesuai dengan organ yang terlibat. Gambaran secara klinis tidak terlalu khas terutama pada kasus baru, sehingga cukup sulit untuk menegakkan diagnosa secara klinik.5
1. Gejala sistemik/umum
- Demam tidak terlalu tinggi yang berlangsung lama, biasanya dirasakan malam hari disertai keringat malam. Kadang-kadang serangan demam seperti influenza dan bersifat hilang timbul.
- Penurunan nafsu makan dan berat badan.
- Batuk-batuk selama lebih dari 3 minggu (dapat disertai dengan darah). - Perasaan malaise, lemah.
2. Gejala khusus
- Tergantung dari organ tubuh mana yang terkena, bila terjadi sumbatan sebagian bronkus (saluran yang menuju ke paru-paru) akibat penekanan kelenjar getah bening yang membesar, akan menimbulkan suara "mengi", suara nafas melemah yang disertai sesak.
- Kalau ada cairan dirongga pleura (pembungkus paru-paru), dapat disertai dengan keluhan sakit dada.
- Bila mengenai tulang, maka akan terjadi gejala seperti infeksi tulang yang pada suatu saat dapat membentuk saluran dan bermuara pada kulit di atasnya, pada muara ini akan keluar cairan nanah.
- Pada anak-anak dapat mengenai otak (lapisan pembungkus otak) dan disebut sebagai meningitis (radang selaput otak), gejalanya adalah demam tinggi, adanya penurunan kesadaran dan kejang-kejang.
Pada pasien anak yang tidak menimbulkan gejala, TBC dapat terdeteksi kalau diketahui adanya kontak dengan pasien TBC dewasa. Kira-kira 30-50% anak yang kontak dengan penderita TBC paru dewasa memberikan hasil uji tuberkulin positif. Pada anak usia 3 bulan – 5 tahun yang tinggal serumah dengan penderita TBC paru dewasa dengan BTA positif, dilaporkan 30% terinfeksi berdasarkan pemeriksaan serologi/darah.5
G. PENEGAKAN DIAGNOSA 1. Anamnesis
- Berkurangnya berat badan 2 bulan berturut-turut tanpa sebab yang jelas atau gagal tumbuh
- Demam tanpa sebab jelas, terutama jika berlanjut sampai 2 minggu - Batuk kronik >3 minggu, dengan atau tanpa wheeze
- Riwayat kontak dengan pasien tb paru dewasa.5 2. Pemeriksaan fisik
- Pembesaran kelenjar limfe leher, aksila, inguinal
- Pembengkakan progresif atau deformitas tulang, sendi, lutut, falang
- Uji tuberculin. Biasanya positif pada anak dengan TB paru, tetapi bias negative pada anak dengan TB milier atau juga menderita HIV/AIDS, gizi buruk atau beru menderita campak
- Pengukuran berat badan menurut umur atau lebih baik pengukuran berat menurut panjang/tinggi badan.5
3. Pemeriksaan penunjang - Uji Tuberkulin
Perkembangan hipersensitivitas tipe lambat pada kebanyakan individu yang terinfeksi dengan basil tuberculosis membuat uji tuberculin sangat dibutuhkan.Pemeriksaan ini merupakan alat diagnosis yang penting dalam menegakkan diagnosis tuberkulosis. Uji multi punksi tidak seakurat uji Mantoux karena dosis antigen tuberculin yang dimasukkan ke dalam kulit tidak dapat di control.Uji tuberkulin lebih penting lagi artinya pada anak kecil bila diketahui adanya konvensi dari negatif. Pada anak dibawah umur 5 tahun dengan uji tuberkulin positif, proses tuberkulosis biasanya masih aktif meskipun tidak menunjukkan kelainan klinis dan radiologis.10
Ada beberapa cara melakukan uji tuberkulin yaitu dengan cara mono dengan salep, dengan goresan disebut patch test cara von pirquet, cara mantoux dengan menyuntikan intrakutan dan multiple puncture metode dengan 4 – 6 jarum berdasarkan cara Heat andTine. Uji kulit Mantoux adalah injeksi intradermal 0.1 mL yang mengandung 5 unit tuberculin ( UT ) derivate protein yang dimurnikan ( PPD ) yang distabilkan dengan Tween 80.9 Sampai sekarang cara Mantoux masih dianggap sebagai cara yang paling dapat dipertanggung jawabkan karena jumlah tuberkulin yang dimasukkan dapat diketahui banyaknya.
Reaksi lokal yang terdapat pada uji Mantoux terdiri atas: 1. Eritema karena vasodilatasi perifer
2. Edema karena reaksi antara antigen yang dimasukkan dengan antibody 3. Indurasi yang dibentuk oleh sel mononukleus.
Pembacaan uji tuberculin dilakukan 48 – 72 jam. Setelah penyuntikan diukur diameter melintang dari indurasi yang terjadi. Kadang-kadang penderita akan mulai berindurasi lebih dari 72 jam sesudah perlakuan uji, ini adalah hasil positif. Faktor – factor yang terkait hospes, termasuk umur yang amat muda, malnutrisi, immunosupresi karena penyakit atau obat – obat, infeksi virus, vaksin virus hidup, dan tuberculosis yang berat, dapat menekan reaksi uji kulit pada anak yang terinfeksi dengan M.tuberculosis. Terapi kortikosteroid dapat menurunkan reaksi erhadap tuberculin, dengan pengaruh yang sangat bervariasi10.
Interpretasi hasil test Mantoux9:
1. Indurasi 10 mm atau lebih → reaksi positif
Arti klinis adalah sedang atau pernah terinfeksi dengan kuman Mycobacterium tuberculosis.
2. Indurasi 5 – 9 mm → reaksi meragukan
Arti klinis adalah kesalahan teknik atau memang ada infeksi dengan Mycobacterium atypis atau setelah BCG. Perlu diulang dengan konsentrasi yang sama. Kalau reaksi kedua menjadi 10 mm atau lebih berarti infeksi dengan Mycobacterium tuberculosis. Kalau tetap 6 – 9 mm berarti cross reaction atau BCG, kalau tetap 6 – 9 mm tetapi ada tanda – tanda lain
daritubeculosis yang jelas maka harus dianggap sebagai mungkin sering kali infeksi dengan Mycobacterium tuberculosis.
3. Indurasi 0 – 4 mm → reaksi negatif.
Arti klinis adalah tidak ada infeksi dengan Mycobacterium tuberculosis. Reaksi positif palsu terhadap tuberculin dapat disebabkan oleh sensitisi silang terhadap antigen mikobakteria non tuberculosis. Reaksi silang ini biasanya sementara selama beberapa bulan sampai beberapa tahundan menghasilkan indurasi kurang dari 10 – 12 mm. Vaksinasi sebelumnya (BCG) juga dapat menimbulkan reaksi terhadap uji kulit tuberculin. Sekitar setengah dari bayi yang mendapat vaksin BCG tidak pernah menimbulkan uji kulit tuberculin reaktif, dan reaktivitas akan berkurang 2 – 3 tahun kemudian pada penderitayang pada mulanya memiliki uji kulit positif.9
- Pemeriksaan Radiologis9
Pada saat ini pemeriksaan radiologis dada merupakan cara yang praktis untuk menemukan lesi tuberkulosis. Pemeriksaan ini memang membutuhkan biaya lebih dibanding pemeriksaan sputum, tapi dalam beberapa hal pemeriksaan radiologis memberikan beberapa keuntungan seperti tuberkulosis pada anak – anak dan tuberculosis millier. Pada kedua hal tersebut diagnosa dapat diperoleh melalui pemeriksaan radiologi dada, sedangkan pemeriksaan sputum hampir selalu negatif. Pada anak dengan uji tuberkulin positif dilakukan pemeriksaan radiologis. Gambaran radiologis paru yang biasanya dijumpai pada tuberkulosis paru:
1. Kompleks primer dengan atau tanpa pengapuran. 2. Pembesaran kelenjar paratrakeal.
3. Penyebaran milier. 4. Penyebaran bronkogen 5. Atelektasis
Pemeriksaan radiologis pun saja tidak dapat digunakan untuk membuat diagnosis tuberkulosis, tetapi harus disertai data klinis lainnya.
- Pemeriksaan Laboratorium9 1. Darah
Pemeriksaan ini kurang mendapat perhatian karena hasilnya kadang-kadang meragukan. Pada saat tuberkulosis baru dimulai ( aktif ) akan didapatkan sedikit leukosit yang sedikit meningkat. Jumlah limfosit masih normal. Laju Endap Darah mulai meningkat. Bila penyakit mulai sembuh, jumlah leukosit kembali normal dan laju endap darah mulai turun kearah normal lagi.
2. Sputum
Pemeriksaan sputum adalah penting karena dengan ditemukannya kuman BTA, diagnosis tuberkulosis sudah dapat dipastikan. Disamping itu pemeriksaan sputum juga dapat memberikan evaluasi terhadap pengobatan yang sudah diberikan, tetapi kadang – kadang tidak mudah untuk menemukan sputum terutama penderita yang tidak batuk atau pada anak – anak. Padapemeriksaan sputum kurang begitu berhasil karena pada umumnya sputum langsung ditelan, untuk itu dibutuhkan fasilitas laboratorium berteknologi yang cukup baik, yang berarti membutuhkan biaya yang banyak Adapun bahan – bahan yang digunakan untuk pemeriksaan bakteriologi adalah:
1. Bilasan lambung 2. Sekret bronkus 3. Sputum 4. Cairan pleura 5. Liquor cerebrospinalis 6. Cairan asites
Kriteria sputum BTA positif adalah bila sekurang – kurang nya ditemukan tiga batang kuman BTA pada suatu sediaan. Dengan kata lain diperlukan 5.000 kuman dalam 1 ml sputum.
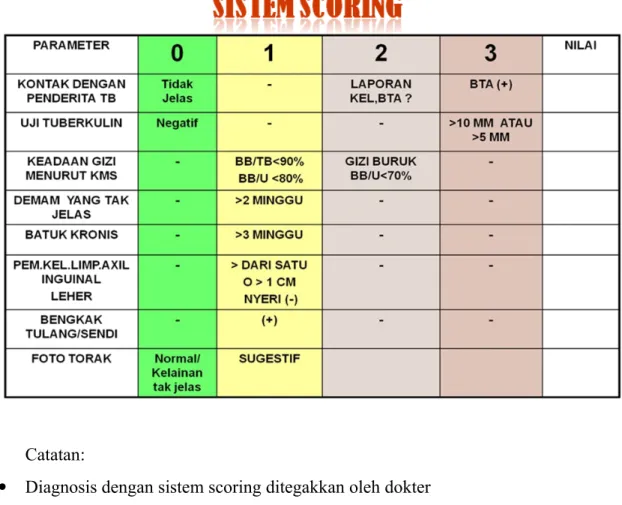
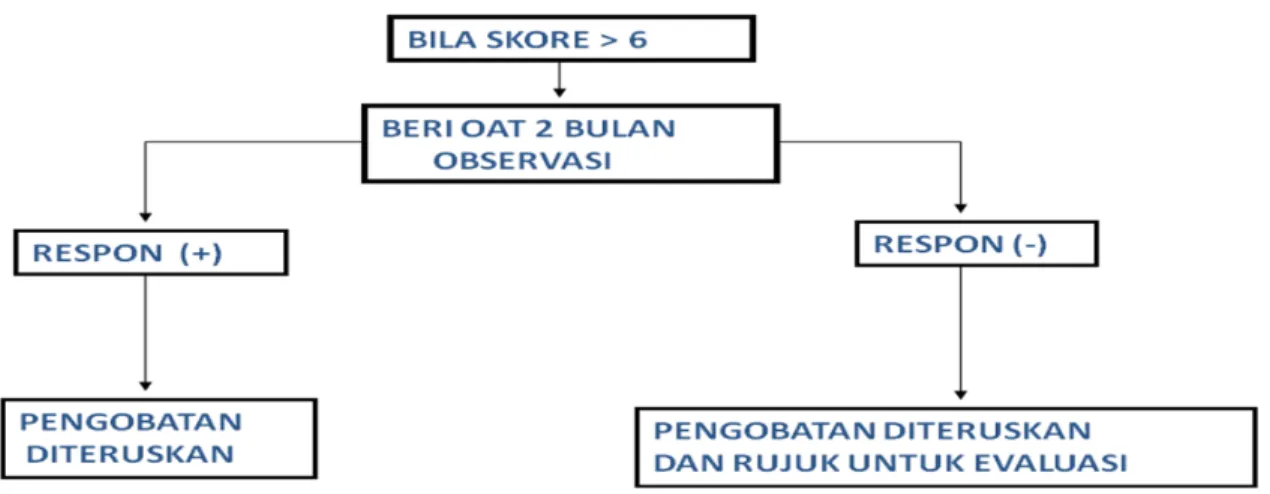
Setelah dilakukan anamnesis, pemeriksaan fisik, pemeriksaan penunjang maka dilakukan pembobotan dengan sistem skoring. Pasien dengan jumlah skor >6 (sama atau lebih dari 6), harus ditatalaksana sebagai pasien TB dan mendapat pengobatan dengan obat anti tuberkulosis (OAT). Bila skor kurang dari 6 tetapi secara klinis kecurigaan ke arah TB kuat maka perlu dilakukan pemeriksaan lainnya sesuai indikasi, seperti bilasan lambung, patologi anatomi, pungsi lumbal, pungsi pleura, foto tulang dan sendi, funduskopi, CT-Scan dll.
Tabel Sistem scoring diagnosis TB anak
Catatan:
Diagnosis dengan sistem scoring ditegakkan oleh dokter
Bila dijumpai skrofuloderma (tb pada kelenjar dan kulit ), langsung didiagnosis TB.
Berat badan dinilai saat pasien datang (moment opname)
Demam dan Batuk tidak memiliki respon terhadap terapi baku
Foto toraks bukan merupakan alat diagnostik utama pada TB anak
Semua anak dengan reaksi cepat BCG (reaksi lokal timbul <7 hari setelah penyuntikan), harus dievaluasi dengan sistem skoring TB anak
Anak didiagnosis TB jika jumlah skor > 6 (skor maksimal 13)
Gambar Alur diagnosis dan tatalaksana TB Anak H. DIAGNOSIS BANDING 1. Pneumonia 2. Abses paru 3. Kanker paru 4. Bronkiektasis 5. Pneumonia aspirasi.4 I. PENCEGAHAN 1. Vaksinasi BCG
Pemberian BCG meninggikan daya tahan tubuh terhadap infeksi oleh basil tuberkulosis yang virulen. Imunitas timbul 6 – 8 minggu setelah pemberian BCG. Imunitas yang terjadi tidaklah lengkap sehingga masih mungkin terjadi super infeksi meskipun biasanya tidak progresif dan menimbulkan komplikasi yang berat.
2. Kemoprofilaksis
- Kemoprofilaksis primer diberikan pada anak yang belum terinfeksi (uji tuberkulin negatif) tetapi kontak dengan penderita TB aktif. Obat yang digunakan adalah INH 5 – 10 mg/kgBB/hari selama 2 – 3 bulan.
- Kemoprofilaksis sekunder diberikan pada anak dengan uji tuberkulin positif tanpa gejala klinis, dan foto paru normal, tetapi memiliki faktor resiko menjadi TB aktif, obat yang digunakan adalah INH 5 – 10 mg/kgBB/hari selama 6 –12 bulan.1
J. PENATALAKSANAAN5
Pada sebagian besar kasus TB anak pengobatan selama 6 bulan cukup adekuat. Setelah pemberian obat 6 bulan, lakukan evaluasi baik klinis maupun pemeriksaan penunjang. Evaluasi klinis pada TB anak merupakan parameter terbaik untuk menilai keberhasilan pengobatan. Bila dijumpai perbaikan klinis yang nyata walaupun gambaran radiologic tidak menunjukkan perubahan yang berarti, OAT tetap dihentikan.
Pengobatan TB dibagi dalam 2 tahap yaitu tahap awal/ intensif (2 bulan pertama) dan sisanya sebagai tahap lanjutan. Prinsip dasar pengobatan TB adalah minimal 3 macam obat pada fase awal/intensif (2 bulan pertama) dan dilanjutkan dengan 2 macam obat pada fase lanjutan (4 bulan, kecuali pada TB berat). OAT pada anak dapat diberikan setiap hari, baik pada intensif maupun tahap lanjutan.
Untuk menjamin ketersediaan OAT untuk setiap pasien, OAT disediakan dalam bentuk paket. Satu paket dibuat untuk satu pasien untuk satu masa pengobatan. Paket OAT anak berisi obat untuk tahap intensif, yaitu Rifampisin (R), Isoniazid (H), Pirazinamid (Z), sedangkan untuk tahap lanjutan, yaitu Rifampisin dan isoniazid.
Nama Dosis (mg/kgBB/hari) Dosis maksimal (mg/hari) Isoniazid (INH) 5-15 mg/kgBB/hari 300 mg/hari Rifampisin (RIF) 10-20 mg/kgBB/hari 600 mg/hari Pirazinamid (PZA) 25-35 mg/kgBB/hari 2000 mg/hari Streptomisin (harus
parenteral)
15-40 mg/kgBB/hari 1250 mg/hari
Paduan OAT disediakan dalam bentuk kombinasi dosis tetap = KDT. Tablet KDT untuk anak tersedia dalam 2 macam tablet, yaitu :
- Tablet RHZ yang merupakan kombinasi dari R (Rifampisin), H (Isoniazid), dan Z (Pirazinamid) yang digunakan pada tahap intensif.
- Tablet RH yang merupakan tablet kombinasi dari R (Rifampisin) dan H (Isoniazid) yang digunakan pada tahap lanjutan.
Jumlah tablet KDT yang diberikan harus disesuaikan dengan berat badan anak dan komposisi dari tablet KDT tersebut.
Dosis KDT pada anak Berat badan (KG) 2 bulan tiap hari
RHZ (75/50/150)
4 bulan tiap hari RH (75/50) 5-9 1 Tablet 1 Tablet 10-14 2 Tablet 2 Tablet 15-19 3 Tablet 3 Tablet 20-32 4 Tablet 4 Tablet Keterangan :
- Bayi dengan berat badan kurang dari 5 kg dirujuk kerumah sakit - Anak dengan BB > 33 kg, disesuaikan dengan dosis dewasa - Obat harus diberikan secara utuh, tidak boleh dibelah
- OAT KDT dapat diberikan dengan cara ditelan secara utuh atau digerus
Bila paket KDT belum tersedia dapat digunakan paket OAT Kombipak anak dosisnya
Dosis OAT Kombipak fase awal/intensif pada anak Jenis obat BB <10 KG BB 10-20 KG (KOMBIPAK) BB 20-32 KG Isoniazid 50 mg 100 mg 200 mg Rifampisin 75 mg 150 mg 300 mg Pirazinamid 150 mg 300 mg 600 mg Dosis OAT Kombipak fase lanjutan pada anak Jenis obat BB <10 KG BB 10-20 KG (KOMBIPAK) BB 20-32 KG Isoniazid 50 mg 100 mg 200 mg Rifampisin 75 mg 150 mg 300 mg K. KOMPLIKASI 3
Komplikasi yang dapat timbul antara lain :
TB milier Meningitis TB Efusi pleura Pneumotoraks Bronkiektasis Atelektasis L. PROGNOSIS 6
Dipengaruhi oleh banyak faktor seperti umur anak, lamanya mendapat infeksi, keadaan gizi, keadaan sosial ekonomi keluarga, diagnosis dini, pengobatan adekuat dan adanya infeksi lain seperti morbili, pertusis, diare yang berulang dan lain-lain.
BAB III KESIMPULAN
Tuberkulosis tetap merupakan salah satu penyebab tingginya angka morbiditas dan mortalitas, baik di negara berkembang maupun di Negara maju yaitu merupakan satu diantara 10 penyebab kematian utama di dunia.Penyakit ini dapat menyerang semua umur, baik pada anak maupun orang dewasa. Organisasi Kesehatan Dunia (WHO) melaporkan terdapat lebih dari 250.000 anak menderita TB dan 100.000 diantaranya meninggal dunia.
Penyebab penyakit ini adalah kuman Mycobacterium tuberculosis yang merupakan bakteri tahan asam. Penyakit ini memerlukan pengobatan yang lama dan teratur sehingga memerlukan kesabaran dan peran serta dari keluarga dan dokter yang memberi pengobatan.
Upaya untuk mencegah penyakit ini dapat dilakukan dengan pemberian vaksinasi BCG sewaktu anak baru lahir atau dengan kemoprofilaksis primer pada anak yang belum terinfeksi (uji tuberkulin negatif) tetapi kontak dengan penderita TB aktif, yang bertujuan untuk mencegah terjadinya infeksi tuberculosis pada anak, dengan memberikan Isoniazid 5-15mg/kgbb/hari, dosis tunggal dan kemoprofilaksis sekunder bertujuan untuk mencegah aktifnya infeksi sehingga anak tidak sakit yang ditandai dengan uji tuberculin (+) teapi gejala klinis dan radiologis normal, yang diberikan adalah isoniazid 10mg/kgbb/hari selama 6-12 bulan.
DAFTAR PUSTAKA
1. Rahajoe NN, Basir D, Kartasasmita CB, editor. Pedoman nasional tuberculosis anak. Jakarta : UKK Pulmonologi PP IDAI; 2007.
2. Behrman, Kliegman, Arvin, editor Prof. Dr. dr. A. Samik Wahab, SpA(K) et al : Nelson, Ilmu Kesehatan Anak, edisi 15, buku 2, EGC 2008, hal 1028 – 1042. 3. Herchline T. Tuberculosis. [Online]. 2007 Jan 8 [cited 2007 Sept 10];[15 screens].
Available from:URL:http://www.eMedicine.com
4. BIKA FK UH RSUP dr.WSH Makassar. Diktat Anak : Pulmonologi. Makassar 5. WHO Indonesia, Buku Saku Pelayanan Kesehatan Anak di Rumah Sakit, Jakrta :
WHO Indonesia; 2009;113-118
6. Latief A,dkk. Ilmu kesehatan anak 2. Jakarta : Bagian ilmu kesehatan anak FKUI;2008.
7. Mansjoer A. Pulmologi anak. Dalam : Kapita selekta kedokteran. Edisi 3. Jakarta: Media Aeculapius;2000; hal.459.
8. Tuberkulosis. [Online]. [cited 2007 Sept 10];[5 screens]. Available from: URL:http://www.infeksi.com
9. Alatas, Dr. Husein et al : Ilmu Kesehatan Anak, edisi ke 7, buku 2, Jakarta; Fakultas Kedokteran Universitas Indonesia 2007, hal 573 – 761.
10.Price, Sylvia A; Wilson, Lorraine M. : Patofisiologi Klinik, edisi ke 5, Tuberkulosis, hal 753 – 761.