BAB 2
TINJAUAN PUSTAKA
2.1 Diabetes Mellitus
2.1.1 Defenisi Diabetes Mellitus
Diabetes Mellitus adalah sekelompok penyakit metabolik yang ditandai oleh
hiperglikemia yang dihasilkan dari cacat sekresi insulin, kerja insulin, atau
keduanya. Hiperglikemia kronis pada pasien diabetes berhubungan dengan
kerusakan jangka panjang, disfungsi, dan kegagalan berbagai organ, terutama
mata, ginjal, saraf, jantung, dan pembuluh darah. DM disebabkan oleh interaksi
yang kompleks antara genetika, faktor lingkungan, dan pilihan gaya hidup
(ADA,2014).
2.1.2 Klasifikasi Diabetes Mellitus
Menurut American Diabetes Association, DM diklasifikasikan menjadi
empat jenis, yaitu:
a. Diabetes Mellitus tipe 1
DM tipe 1 sering dikatakan sebagai diabetes “Juvenile onset” atau “Insulin dependent” atau “Ketosis prone”. Istilah “juvenile onset” sendiri diberikan karena onset DM tipe 1 dapat terjadi mulai dari usia 4 tahun dan memuncak pada usia
11-13 tahun, selain itu dapat juga terjadi pada akhir usia 30 atau menjelang 40.
Karakteristik dari DM tipe 1 adalah insulin yang beredar di sirkulasi sangat
rendah, kadar glukagon plasma yang meningkat, dan sel beta pankreas gagal
berespons terhadap stimulus yang meningkatkan sekresi insulin (Husain, 2010).
b. Diabetes Mellitus tipe 2
DM tipe 2 merupakan bentuk DM yang lebih ringan, terutama terjadi pada
orang dewasa. Sirkulasi insulin endogen sering dalam keadaan kurang dari normal
atau secara relatif tidak mencukupi. Obesitas pada umumnya penyebab gangguan
kerja insulin, merupakan faktor resiko yang biasa terjadi pada DM tipe ini dan
penurunan kepekaan jaringan terhadap insulin, juga terjadi defisiensi respons sel ß
pankreas terhadap glukosa.
Gejala DM tipe 2 mirip dengan tipe 1, hanya dengan gejala yang samar.
Gejala bisa diketahui setelah beberapa tahun, kadang‐kadang komplikasi dapat
terjadi. Tipe DM ini umumnya terjadi pada orang dewasa dan anak‐anak yang
obesitas (Ligaray, 2010).
c. Gestational Diabetes
DM ini terjadi akibat kenaikan kadar gula darah pada kehamilan (WHO,
2008). Wanita hamil yang belum pernah mengalami DM sebelumnya namun
memiliki kadar gula yang tinggi ketika hamil dikatakan menderita DM
gestasional. DM gestasional biasanya terdeteksi pertama kali pada usia kehamilan
trimester II atau III (setelah usia kehamilan 3 atau 6 bulan) dan umumnya hilang
dengan sendirinya setelah melahirkan. Diabetes gestasional terjadi pada 3‐5%
wanita hamil (Adam, 2009).
d. Diabetes Mellitus tipe lain
Diabetes mellitus tipe lain terdiri dari:
1. Defek genetik fungsi sel beta akibat mutasi di :
a) kromosom 12, HNF-α
b) kromosom 7, glukokinase
c) kromosom 20, HNF-α
d) kromosom 13,insulin promoter factor
e) kromosom 17, HNF-1β
f) kromosom 2, Neuro D DNA mitokondria
2. Defek genetik kerja insulin : resistensi insulin tipe A, Eprechaunism,
Sindrom Rabson Mendenhall, diabetes lipoatrofik, dan lainnya.
3. Penyakit eksokrin pankreas : pankreatitis, trauma/pankreatektomi,
neoplasma, fibrosis kistik, hemikromatosis, pankreatopati fibro kalkulus,
dan lainnya.
4. Endokrinopati: akromegali, Sindrom Cushing, feokromositoma,
5. Karena obat/zat kimia : vacor, pentamidin, asam nikotinat, glukokortikoid,
hormon tiroid, diazoxid, dan lainnya.
6. Infeksi : rubella kongenital, CMV.
7. Immunologi : sindrom Stiffman, antibodi antireseptor insulin.
8. Sindrom genetik lain : sindrom Down, sindrom Klinefelter, sindrom Turner,
sindrom Wolfram’s ataksia Friedreich’s, chorea Huntington, porfiria,
sindrom Prader Willi, dan lainnya(ADA, 2014).
2.1.3 Patofisiologi Diabetes Mellitus
Diabetes mellitus merupakan penyakit yang disebabkan oleh adanya
kekurangan insulin secara relatif maupun absolut. Defisiensi insulin dapat terjadi
melalui 3 jalan, yaitu :
a. Rusaknya sel-sel β pankreas karena pengaruh dari luar (virus, zat kimia
tertentu, dll).
b. Desensitasi atau penurunan reseptor glukosa pada kelenjar pankreas.
c. Desensitasi/kerusakan reseptor insulin (down regulation) di jaringan perifer
(Manaf, 2009).
Aktivitas insulin yang rendah akan menyebabkan :
a. Penurunan penyerapan glukosa oleh sel-sel tubuh, disertai peningkatan
pengeluaran glukosa oleh hati melalui proses glukoneogenesis dan
glikogenolisis. Karena sebagian besar sel tubuh tidak dapat menggunakan
glukosa tanpa bantuan insulin, timbul keadaan ironis, yakni terjadi
kelebihan glukosa ekstrasel sementara terjadi defisiensi glukosa intrasel.
b. Kadar glukosa yang meninggi ke tingkat dimana jumlah glukosa yang
difiltrasi melebihi kapasitas glomerulus serta kapasitas reabsorbsi sel-sel
tubulus akan menyebabkan glukosa muncul pada urin, keadaan ini
c. Glukosa pada urin menimbulkan efek osmotik yang menarik cairan
bersamanya. Keadaan ini menimbulkan diuresis osmotik yang ditandai oleh
poliuria (sering berkemih).
d. Cairan yang keluar dari tubuh secara berlebihan akan menyebabkan
dehidrasi, yang pada gilirannya dapat menyebabkan kegagalan sirkulasi
perifer karena volume darah turun mencolok. Kegagalan sirkulasi, apabila
tidak diperbaiki dapat menyebabkan kematian karena penurunan aliran
darah ke otak atau menimbulkan gagal ginjal sekunder akibat tekanan
filtrasi yang tidak adekuat.
e. Selain itu, sel-sel kehilangan air karena tubuh mengalami dehidrasi akibat
perpindahan osmotik air dari dalam sel ke cairan ekstrasel yang hipertonik.
Akibatnya timbul polidipsia (rasa haus berlebihan) sebagai mekanisme
kompensasi untuk mengatasi dehidrasi.
f. Defisiensi glukosa intrasel menyebabkan “sel kelaparan” akibatnya nafsu
makan (appetite) meningkat sehingga timbul polifagia (pemasukan
makanan yang berlebihan).
g. Efek defisiensi insulin pada metabolisme lemak menyebabkan penurunan
sintesis trigliserida dan peningkatan lipolisis. Hal ini akan menyebabkan
mobilisasi besar-besaran asam lemak dari simpanan trigliserida.
Peningkatan asam lemak dalam darah sebagian besar digunakan oleh sel
sebagai sumber energi alternatif karena glukosa tidak dapat masuk ke dalam
sel.
h. Efek insulin pada metabolisme protein menyebabkan pergeseran netto
kearah katabolisme protein. Penguraian protein-protein otot menyebabkan
otot rangka lisut dan melemah sehingga terjadi penurunan berat badan
2.1.4 Kriteria diagnostik Diabetes Mellitus Kriteria untuk diagnosis diabetes mellitus adalah :
Tabel 2.1. Kriteria diagnostik Diabetes Mellitus (ADA, 2014)
1. Gejala klasik diabetes ditambah konsentrasi glukosa darah sewaktu 200
mg / dl ( 11,1 mmol /l ). Sewaktu didefinisikan sebagai setiap saat
sepanjang hari tanpa memperhatikan waktu sejak makanan terakhir.
Gejala klasik diabetes meliputi poliuria, polidipsia, dan penurunan berat
badan yang tidak dapat dijelaskan.
Atau
2. Konsentrasi glukosa darah puasa 126 mg/dl (7,0 mmol/l). Puasa
didefinisikan sebagai tidak asupan kalori selama minimal 8 jam.
Atau
3. Konsentrasi glukosa darah dua jam post-prandial 200 mg/dl (11,1
mmol/l) selama tes toleransi glukosa oral. Tes harus dilakukan seperti
yang dijelaskanoleh WHO , menggunakan beban glukosa yang
mengandung setara dengan 75g glukosa anhidrat dilarutkan dalam air.
Dengan tidak adanya hiperglikemia tegas , kriteria ini harus dikonfirmasi
oleh tes ulang pada hari yang berbeda. Ukuran ketiga (TTGO) tidak
dianjurkan untuk penggunaan klinis rutin
Atau
4. Kadar HbA1c ≥6,5% dan dilakukan sesuai dengan metode yang
ditetapkan dan disertifikasi oleh NGSP. HbA1c merupakan parameter
mengenai kadar glukosa darah rata-rata seseorang selama tiga bulan
terakhir pada pasien SKA yang mengalami DM.
2.1.5 Komplikasi Diabetes Mellitus
Diabetes yang tidak terkontrol dengan baik dapat menimbulkan komplikasi
akut dan kronis. Berikut ini akan diuraikan beberapa komplikasi yang sering
a. Hipoglikemia
Sindrom hipoglikemia ditandai dengan gejala klinis penderita merasa
pusing, lemas, gemetar, pandangan berkunang-kunang, pitam (pandangan menjadi
gelap), keringat dingin, detak jantung meningkat, sampai hilang kesadaran.
Apabila tidak segera ditolong dapat terjadi kerusakan otak dan akhirnya kematian.
Pada hipoglikemia, kadar glukosa plasma penderita kurang dari 50 mg/dl,
walaupun pada orang-orang tertentu sudah menunjukkan gejala hipoglikemia pada
kadar glukosa plasma di atas 50 mg/dl. Kadar glukosa darah yang terlalu rendah
menyebabkan sel-sel otak tidak mendapat pasokan energi sehingga tidak dapat
berfungsi bahkan dapat rusak.
b. Hiperglikemia
Hiperglikemia adalah keadaan dimana kadar gula darah melonjak secara
tiba-tiba. Keadaan ini dapat disebabkan antara lain oleh stress, infeksi, dan
konsumsi obat-obatan tertentu. Hiperglikemia ditandai dengan poliuria, polidipsia,
polifagia, kelelahan yang parah (fatigue), dan pandangan kabur.
c. Komplikasi makrovaskuler
Terdapat tiga jenis komplikasi makrovaskular yang umum berkembang pada
penderita diabetes, yaitu: penyakit jantung koroner, penyakit pembuluh darah
otak, dan penyakit pembuluh darah perifer. Walaupun komplikasi makrovaskular
dapat juga terjadi pada DM tipe 1, namun yang lebih sering merasakan komplikasi
makrovaskular ini adalah penderita DM tipe 2 yang umumnya juga menderita
hipertensi, dislipidemia dan atau obesitas.
d. Komplikasi mikrovaskuler
Komplikasi mikrovaskular terutama terjadi pada penderita diabetes tipe 1.
Hiperglikemia yang persisten dan pembentukan protein yang terglikasi (termasuk
HbA1c) menyebabkan dinding pembuluh darah menjadi makin lemah dan rapuh
dan terjadi penyumbatan pada pembuluh-pembuluh darah kecil. Hal inilah yang
mendorong timbulnya komplikasi-komplikasi mikrovaskuler, antara
lain retinopati, nefropati, dan neuropati .
a. Insulin
Insulin tergolong hormon polipeptida yang awalnya diekstraksi dari
pankreas babi maupun sapi, tetapi kini telah dapat disintesis dengan teknologi
rekombinan DNA menggunakan E. Coli. Hormon ini dimetabolisme terutama di
hati, ginjal, dan otot (DEPKES RI, 2007).
b. Obat hipoglikemia oral (OHO)
Secara umum DM dapat diatasi dengan obat-obat antidiabetes yang secara
medis disebut obat hipoglikemia oral (OHO). Obat ini tidak boleh sembarangan
dikonsumsi karena dikhawatirkan penderita menjadi hipoglikemia. Pasien yang
mungkin berespon terhadap obat hipoglikemik oral adalah mereka yang
diabetesnya berkembang kurang dari 5 tahun. Pasien yang sudah lama menderita
diabetes mungkin memerlukan suatu kombinasi obat hipoglikemik dan insulin
untuk mengontrol hiperglikemiknya. Obat-obat hipoglikemik oral dibagi atas 5
golongan:
Golongan sulfonilurea
Sulfonilurea menstimulasi sel-sel beta dari pulau Langerhans, sehingga
sekresi insulin ditingkatkan. Di samping itu kepekaan sel-sel beta bagi kadar
glukosa darah juga diperbesar melalui pengaruhnya atas protein transport
glukosa. Ada indikasi bahwa obat-obat ini juga memperbaiki kepekaan organ
tujuan bagi insulin dan menurunkan absorbsi insulin oleh hati (Tjay, 2007).
Golongan Biguanide
Metformin adalah satu-satunya golongan biguanide yang tersedia, bekerja
menghambat glukoneogenesis dan meningkatkan penggunaan glukosa di
jaringan. Obat ini hanya efektif bila terdapat insulin endogen. Kelebihan dari
golongan biguanide adalah tidak menaikkan berat badan, dapat menurunkan
kadar insulin plasma, dan tidak menimbulkan masalah hipoglikemia (DEPKES
RI, 2007).
Golongan penghambat alfa glukosida
Obat ini menghambat alfa-glukosidase, suatu enzim pada lapisan sel usus,
bekerja menghambat alfa-glukosidase sehingga memperlambat dan
menghambat penyerapan karbohidrat (DEPKES RI, 2007).
Thiazolidindion
Thiazolidindion merupakan obat baru yang efek farmakologinya berupa
penurunan kadar glukosa darah dan insulin dengan cara meningkatkan
kepekaan insulin dari otot, jaringan lemak, dan hati. Zat ini tidak mendorong
pankreas untuk meningkatkan pelepasan insulin seperti pada sulfonilurea
(Tjay, 2007).
Meglitinida
Kelompok obat terbaru ini bekerja menurunkan suatu mekanisme khusus,
yaitu mencetuskan pelepasan insulin dari pankreas segera sesudah makan.
Meglitinida harus diminum cepat sebelum makan, dan karena reabsorpsinya
cepat maka mencapai kadar puncak dalam satu jam. Insulin yang dilepaskan
menurunkan glukosa darah secukupnya. Ekskresinya juga cepat, dalam 1 jam
sudah dikeluarkan tubuh (Tjay, 2007).
2.2 Sindroma Koroner Akut
2.2.1 Defenisi Sindroma Koroner Akut
SKA adalah suatu terminologi yang digunakan untuk menggambarkan
klasifikasi keadaan atau kumpulan proses penyakit yang meliputi angina pektoris
tidak stabil (APTS), infark miokard gelombang non-Q atau infark miokard tanpa
elevasi segmen ST (Non-ST elevation myocardial infarction/ NSTEMI), dan
infark miokard gelombang Q atau infark miokard dengan elevasi segmen ST (ST
elevation myocardial infarction/ STEMI). APTS dan NSTEMI mempunyai
patogenesis dan presentasi klinik yang sama, hanya berbeda dalam derajatnya.
Bila ditemui petanda biokimia nekrosis miokard (peningkatan troponin I, troponin
T, atau CK-MB) maka diagnosis adalah NSTEMI; sedangkan bila pertanda
biokimia ini tidak meninggi, maka diagnosis adalah APTS (DEPKES RI, 2007).
Pada APTS dan NSTEMI pembuluh darah terlibat hanya mengalami oklusi tidak
total (patency), sehingga dibutuhkan stabilisasi plak untuk mencegah progresi,
spesifik untuk nekrose miosit dan penentuan patogenesis serta alur
pengobatannya. Penyebab utamanya adalah stenosis koroner akibat trombus
non-oklusif yang terjadi pada plak aterosklerosis yang mengalami erosi, fisur, dan/atau
ruptur. Ketiga jenis kejadian koroner itu sesungguhnya merupakan suatu proses
berjenjang: dari fenomena yang ringan sampai yang terberat. Dan jenjang itu
terutama dipengaruhi oleh kolateralisasi, tingkat oklusinya, akut tidaknya dan
lamanya iskemia miokard berlangsung(DEPKES RI, 2007).
2.2.2 Patogenesis Sindroma Koroner Akut
SKA merupakan salah satu bentuk manifestasi klinis dari PJK akibat utama
dari proses aterotrombosis selain stroke iskemik serta penyakit arteri perifer.
Aterotrombosis merupakan suatu penyakit kronik dengan proses yang sangat
kompleks dan multifaktor serta saling terkait.
Aterotrombosis terdiri dari aterosklerosis dan trombosis. Sindrom koroner
akut biasanya disebabkan karena oklusi mendadak dari arteri koroner bila ada
ruptur plaque, yang akan mengaktivasi sistem pembekuan. Interaksi antara
ateroma dengan bekuan akan mengisi lumen arteri, sehingga menutup lumen
pembuluh darah koroner yang sudah mengalami aterosklerosis. Hipoksemia pada
daerah distal dari sumbatan menyebabkan iskemia dan selanjutnya nekrosis
miokard. Kematian sel miokardium akibat iskemia disebut infark miokard,
dimana terjadi kerusakan, kematian otot jantung, dan terbentuk jaringan parut
tanpa adanya pertumbuhan kembali otot jantung (Setianto, 2001). Secara
morfologik infark miokard dapat terjadi pada transmural atau subendokardial.
Transmural mengenai seluruh dinding miokard yang mendapat distribusi suatu
arteri koroner yang mengalami oklusi, sedangkan infark miokard pada
subendokardial nekrosis hanya terjadi pada bagian dalam dinding ventrikel dan
umumnya bercak-bercak dan tidak merata seperti pada transmural. Lebih 90 %
penderita infark miokard akut transmural berkaitan dengan trombosis koroner
(Santoso, 1991).
Aterosklerosis merupakan proses pembentukan plak (plak aterosklerotik)
massive extracellular lipid dan plak fibrous yang mengandung sel otot polos dan
kolagen. Perkembangan terkini menjelaskan aterosklerosis adalah suatu proses
inflamasi/infeksi, dimana awalnya ditandai dengan adanya kelainan dini pada
lapisan endotel, pembentukan sel busa dan fatty streks, pembentukan fibrous cups
dan lesi lebih lanjut, dan proses pecahnya plak aterosklerotik yang tidak stabil
(DEPKES RI, 2007). Pada saat ini, proses terjadinya plak aterosklerosis dipahami
bukan merupakan proses sederhana karena penumpukan kolesterol, tetapi telah
diketahui bahwa disfungsi endotel dan proses inflamasi juga berperan penting.
Proses pembentukan plak dimulai dengan adanya disfungsi endotel karena
faktor-faktor tertentu. Pada tingkat seluler, plak terbentuk karena adanya sinyal-sinyal
yang menyebabkan sel darah, seperti monosit, melekat ke lumen pembuluh darah
(Kleinschmidt, 2006).
Trombosis merupakan proses pembentukan atau adanya trombus yang
terdapat di dalam pembuluh darah atau kavitas jantung. Ada dua macam
trombosis, yaitu trombosis arterial (trombus putih) yang ditemukan pada arteri,
dimana pada trombus tersebut ditemukan lebih banyak platelet, dan trombosis
vena (trombus merah) yang ditemukan pada pembuluh darah vena dan
mengandung lebih banyak sel darah merah dan lebih sedikit platelet (DEPKES RI,
2006). Dari sumber lain juga di katakan, terdapat dua macam trombus yang dapat
terbentuk, yaitu trombus putih yang merupakan bekuan kaya trombosit, trombus
ini hanya menyebabkan oklusi sebagian. Dan trombus merah yang merupakan
bekuan yang kaya fibrin, terbentuk karena aktivasi kaskade koagulasi dan
penurunan perfusi pada arteri, bekuan ini bersuperimposisi dengan trombus putih,
menybabkan terjadinya oklusi total (Kumar dan Cannon, 2009).
Komponen-komponen yang berperan dalam proses trombosis adalah
dinding pembuluh darah, aliran darah dan darah sendiri yang mencakup platelet,
sistem koagulasi, sistem fibrinolitik, dan antikoagulan alamiah (Ismantri, 2009).
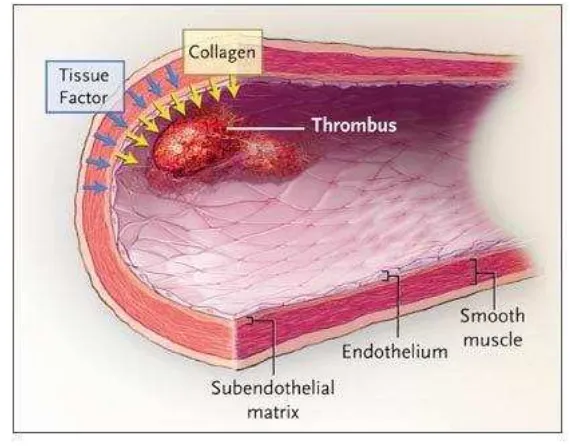
Faktor resiko untuk trombosis arteri adalah keadaan-keadaan yang
menyebabkan kerusakan endotel atau yang disertai kelainan trombosit. Bila terjadi
kerusakan endotel, maka jaringan subendotel akan terpapar, hal ini akan
jaringan subendotel terutama serat kolagen, membran basalis dan mikrofibril.
Trombosit ini akan melepaskan adenosine diphosphate (ADP) dari granula padat
dan menghasilkan tromboksan A2 (TxA2). Kedua macam zat ini akan
merangsang trombosit lain yang masih beredar untuk berubah bentuk dan
kemudian saling melekat yang disebut agregasi. Trombosit yang beragregasi ini
akan melepaskan lagi ADP dan TxA2 yang akan merangsang agregasi lebih
lanjut. Kerusakan endotel juga akan mengaktifkan sistem pembekuan darah baik
melalui jalur intrinsik maupun ekstrinsik yang akan menghasilkan trombin.
Trombin ini akan berperan dalam merubah fibrinogen menjadi fibrin yang
akan menstabilkan massa trombosit sehingga terbentuk trombus. Bila kerusakan
endotel terjadi sekali dan dalam waktu singkat, maka lapisan endotel normal
terbentuk kembali, proliferasi sel otot polos berkurang dan tunika intima menjadi
tipis kembali. Sebaliknya bila kerusakan endotel terjadi berulang-ulang atau
berlangsung lama, maka proliferasi sel otot polos dan penumpukan jaringan ikat
serta lipid berlangsung terus sehingga dinding arteri akan menebal dan
terbentuklah bercak aterosklerosis. Bila bercak ini robek maka jaringan yang
bersifat trombogenik akan terpapar dan terjadi pembentukan trombus (Gambar
2.1.).
.
Patogenesis terkini SKA menjelaskan, SKA disebabkan oleh obstruksi dan oklusi
trombotik pembuluh darah koroner, yang disebabkan oleh plak aterosklerosis
yang rentan mengalami erosi, fisur, atau ruptur. Tebalnya plak dapat dilihat
dengan persentase penyempitan pembuluh koroner pada pemeriksaan angiografi
koroner, namun tebalnya plak tidak berarti apa-apa selama plak tersebut dalam
keadaan stabil. Dengan kata lain, resiko terjadinya ruptur pada plak aterosklerosis
bukan ditentukan oleh besarnya plak (derajat penyempitan) tetapi oleh kerentanan
plak (Muchid et al, 2006).
2.2.3 Faktor Resiko Sindroma Koroner Akut
Faktor resiko dibagi menjadi menjadi dua kelompok besar yaitu faktor
resiko konvensional dan faktor resiko yang baru diketahui berhubungan dengan
proses aterotrombosis. Faktor resiko yang sudah kita kenal antara lain merokok,
hipertensi, hiperlipidemia, diabetes mellitus, aktifitas fisik, dan obesitas.
Termasuk di dalamnya bukti keterlibatan tekanan mental, depresi. Sedangkan
beberapa faktor yang baru antara lain CRP, homocystein dan Lipoprotein(a)
(Ridker dan Libby, 2007).
Di antara faktor resiko konvensional, ada empat faktor resiko biologis yang
tak dapat diubah, yaitu: usia, jenis kelamin, ras, dan riwayat keluarga. Hubungan
antara usia dan timbulnya penyakit mungkin hanya mencerminkan lebih
panjangnya lama paparan terhadap faktor-faktor aterogenik.
Faktor-faktor resiko lain masih dapat diubah, sehingga berpotensi dapat
memperlambat proses aterogenik. Faktor-faktor tersebut adalah peningkatan kadar
lipid serum, hipertensi, merokok, gangguan toleransi glukosa dan diet tinggi
lemak jenuh, kolesterol, dan kalori.
SKA umumnya terjadi pada pasien dengan usia diatas 40 tahun. Walaupun
begitu, usia yang lebih muda dari 40 tahun dapat juga menderita penyakit tersebut.
Banyak penelitian yang telah menggunakan batasan usia 40-45 tahun untuk mendefenisikan “pasien usia muda” dengan penyakit kardiovaskuler. Penyakit kardiovaskuler mempunyai insidensi yang rendah pada usia muda (Brown, 2006).
Untuk diagnosis angina tidak stabil , nyeri dada khas infark, EKG normal /
tidak ada perubahan dengan EKG sebelumnya serta tidak ada kenaikan enzim
jantung. Diagnosis pasti sindrom koroner akut khususnya untuk infark miokar
(STEMI / NSTEMI), dua dari tiga kriteria dibawah ini harus dipenuhi :
a. Gejala klinik nyeri dada lebih dari 20 menit
b. Perubahan khas pada EKG serial,antara lain dengan segmen ST
c. Pemeriksaan serial penanda gangguan pada jantung positif atau meningkat
antara lain troponin I atau T,myoglobin dan creatine kinase MB.
Secara umum, STEMI menggambarkan oklusi koroner total akut (Foo & De
Bono,2000). Bukti oklusi arteri koroner dapat dinilai secara intervensi dengan
angiografi koroner. Tujuan terapi adalah tindakan reperfusi segera, komplit dan
menetap dengan angioplasti primer atau terapi fibrinolitik (Antman et al.,2008).
Sedangkan pada pasien NSTEMI, strategi awal pada pasien ini adalah meredakan
iskemia dan gejala, memantau pasien dengan EKG serial dan mengulangi
pengukuran penanda nekrosis miokard.
2.3 Hubungan Diabetes Mellitus dengan Sindroma Koroner Akut
1. Penyebab kematian dan kesakitan utama pada penderita DM (baik
DM tipe 1 maupun DM tipe 2) adalah Penyakit Jantung Koroner,
yang merupakan salah satu penyulit makrovaskular pada diabetes
mellitus. Penyulit makrovaskular ini bermanifestasi sebagai
aterosklerosis yang dapat mengenai organ-organ vital (jantung dan
otak). Penyebab aterosklerosis pada penderita DM tipe 2 bersifat
multifaktorial, melibatkan interaksi kompleks dari berbagai keadaan
seperti hiperglikemi, hiperlipidemi, stres oksidatif, penuaan dini,
hiperinsulinemi dan/atau hiperproinsulinemi serta
Dasar terjadinya peningkatan resiko penyakit jantung koroner pada
penderita DM belum diketahui secara pasti. Dari hasil penelitian didapatkan
kenyataan bahwa :
1. Angka kejadian aterosklerosis lebih tinggi pada penderita DM dibanding
populasi non DM.
2. Penderita DM mempunyai resiko tinggi untuk mengalami trombosis,
penurunan fibrinolisis dan peningkatan respons inflamasi.
3. Pada penderita DM terjadi glikosilasi protein yang akan mempengaruh
integritas dinding pembuluh darah.
Haffner dan kawan-kawan, membuktikan bahwa aterosklerosis pada
penderita DM mulai terjadi sebelum timbul onset klinis DM (Haffner et al.,
1998). Studi epidemiologik juga menunjukkan terjadinya peningkatan resiko
payah jantung pada penderita DM dibandingkan populasi non DM, yang ternyata
disebabkan karena kontrol gula darah yang buruk dalam waktu yang lama.
Disamping itu berbagai faktor turut pula memperberat resiko terjadinya payah
jantung dan stroke pada penderita DM, antara lain hipertensi, resistensi insulin,
hiperinsulinemi, hiperamilinemi, dislipidemi, dan gangguan sistem koagulasi serta
hiperhomosisteinemi (Shahab, 2006). Semua faktor resiko ini kadang-kadang
dapat terjadi pada satu individu dan merupakan suatu kumpulan gejala yang
dikenal dengan istilah sindrom resistensi insulin atau sindrom metabolik.
Lesi aterosklerosis pada penderita DM dapat terjadi akibat :
1. Hiperglikemi
Hiperglikemi kronik menyebabkan disfungsi endotel melalui berbagai
mekanisme antara lain :
Hiperglikemi kronik menyebabkan glikosilasi non enzimatik dari protein dan makromolekul seperti DNA, yang akan mengakibatkan perubahan sifat
antigenik dari protein dan DNA. Keadaan ini akan menyebabkan perubahan
tekanan intravaskular akibat gangguan keseimbangan Nitrat Oksida (NO)
dan prostaglandin.
Hiperglikemi akan meningkatkan sintesis diacylglycerol (DAG) melalui jalur glikolitik. Peningkatan kadar DAG berperan dalam memodulasi
terjadinya vasokonstriksi.
Sel endotel sangat peka terhadap pengaruh stres oksidatif. Keadaan hiperglikemi akan meningkatkan tendensi untuk terjadinya stres oksidatif
dan peningkatan oxidized lipoprotein, terutama small dense LDL-cholesterol
(oxidized LDL) yang lebih bersifat aterogenik. Disamping itu peningkatan
kadar asam lemak bebas dan keadaan hiperglikemi dapat meningkatkan
oksidasi fosfolipid dan protein.
Hiperglikemi akan disertai dengan tendensi protrombotik dan agregasi platelet. Keadaan ini berhubungan dengan beberapa faktor antara lain
penurunan produksi NO dan penurunan aktivitas fibrinolitik akibat
peningkatan kadar PAI-1. Disamping itu pada DM tipe 2 terjadi peningkatan
aktivitas koagulasi akibat pengaruh berbagai faktor seperti pembentukan
advanced glycosylation end products (AGEs) dan penurunan sintesis
heparan sulfat.
Walaupun tidak ada hubungan langsung antara aktivasi koagulasi dengan
disfungsi endotel, namun aktivasi koagulasi yang berulang dapat menyebabkan
overstimulasi dari sel-sel endotel sehingga akan terjadi disfungsi endotel (Shahab,
2006).
2. Resistensi insulin dan hiperinsulinemi
Jialal dan kawan-kawan menemukan adanya reseptor terhadap insulin yaitu
IGF-I dan IGF-II pada sel-sel dari pembuluh darah besar dan kecil dengan
karakteristik ikatan yang sama dengan yang ada pada sel-sel lain. Peneliti ini
menyatakan bahwa reseptor IGF-I dan IGF-II pada sel endotel terbukti berperan
secara fisiologik dalam proses terjadinya komplikasi vaskular pada penderita DM
(Jialal et al.,1985).
Defisiensi insulin dan hiperglikemi kronik dapat meningkatkan kadar total
protein kinase C (PKC) dan diacylglycerol (DAG). Toksisitas insulin
(hiperinsulinemi / hiperproinsulinemi) dapat menyertai keadaan resistensi insulin/
jumlah reseptor AT-1 dan mengaktifkan Renin Angiotensin Aldosterone System
(RAAS) (Shahab, 2006).
3. Inflamasi
Dalam beberapa tahun terakhir, terbukti bahwa inflamasi tidak hanya
menimbulkan komplikasi SKA, tetapi juga merupakan penyebab utama dalam
proses terjadinya dan progresivitas aterosklerosis. Berbagai pertanda inflamasi
telah ditemukan didalam lesi aterosklerosis, antara lain sitokin dan growth factors
yang dilepaskan oleh makrofag dan T cells. Sitokin akan meningkatkan sintesis
Platelet Activating Factor (PAF), merangsang lipolisis, ekspresi molekul-molekul
adhesi dan upregulasi sintesis serta ekspresi aktivitas prokoagulan didalam sel-sel
endotel. Jadi sitokin memainkan peran penting tidak hanya dalam proses awal
terbentuknya lesi aterosklerosis, melainkan juga progresivitasnya. Pelepasan
sitokin lebih banyak terjadi pada penderita DM, karena peningkatan dari berbagai
proses yang mengaktivasi makrofag (dan pelepasan sitokin), antara lain oksidasi
dan glikoksidasi protein dan lipid. Pelepasan sitokin yang dipicu oleh
terbentuknya Advanced Glycosylation Endproducts (AGEs) akan disertai dengan
over produksi berbagai growth factors seperti :
- PDGF (Platelet Derived Growth Factor)
- IGF I (Insulin Like Growth Factor I)
- GMCSF (Granulocyte/Monocyte Colony Stimulating Factor) - TGF-α (Transforming Growth Factor-α)
Semua faktor ini mempunyai pengaruh besar terhadap fungsi sel-sel pembuluh
darah. Disamping itu terjadi pula peningkatan pembentukan kompleks imun yang
mengandung modified lipoprotein. Tingginya kadar kompleks imun yang
mengandung modified LDL, akan meningkatkan resiko komplikasi makrovaskular
pada penderita DM baik DM tipe 1 maupun DM tipe 2. Kompleks imun ini tidak
hanya merangsang pelepasan sejumlah besar sitokin tetapi juga merangsang
ekspresi dan pelepasan matrix metalloproteinase-1 (MMP-1) tanpa merangsang
sintesis inhibitornya. Aktivasi makrofag oleh kompleks imun tersebut akan
merangsang pelepasan Tumor Necrosis Factor α (TNF α), yang menyebabkan
protein dengan kadar yang cukup tinggi pada penderita dengan resistensi insulin.
Peningkatan kadar kompleks imun pada penderita DM tidak hanya menyebabkan
timbulnya aterosklerosis dan progresivitasnya, melainkan juga berperan dalam
proses rupturnya plak aterosklerotik dan komplikasi jantung koroner selanjutnya.
Kandungan makrofag didalam lesi aterosklerosis pada penderita DM mengalami
peningkatan, sebagai akibat dari peningkatan rekrutmen makrofag kedalam
dinding pembuluh darah karena pengaruh tingginya kadar sitokin. Peningkatan
oxidized LDL pada penderita DM akan meningkatkan aktivasi sel T yang akan
meningkatkan pelepasan interferon γ. Pelepasan interferon γ akan menyebabkan
gangguan homeostasis sel-sel pembuluh darah. Aktivasi sel T juga akan
menghambat proliferasi sel-sel otot polos pembuluh darah dan biosintesis
kolagen, yang akan menimbulkan vulnerable plaque, sehingga menimbulkan
komplikasi SKA (Shahab, 2006).
Sampai sekarang masih terdapat kontroversi tentang mengapa pada
pemeriksaan patologi anatomi, plak pada DM tipe 1 bersifat lebih fibrous dan
calcified, sedangkan pada DM tipe 2 lebih seluler dan lebih banyak mengandung
lipid. Dalam suatu seri pemeriksaan arteri koroner pada penderita DM tipe 2
setelah sudden death, didapatkan area nekrosis, kalsifikasi dan ruptur plak yang
luas. Sedangkan pada penderita DM tipe 1 ditemukan peningkatan kandungan
jaringan ikat dengan sedikit foam cells didalam plak yang memungkinkan lesi
aterosklerosisnya relatif lebih stabil (Shahab, 2006).
3. Trombosis/Fibrinolisis
Hiperkoagulasi kemungkinan berkontribusi terhadap peningkatan resiko
vaskular pada pasien diabetes. Resistensi insulin dan peningkatan level dari
protein-protein prokoagulan (seperti; fibrinogen, faktor VII, faktor von
Willebrand) dan penurunan fibrinolisis akibat peningkatan konsentrasi PAI-1