commit to user
KORELASI ANTARA JUMLAH LEUKOSIT DARAH TEPI DAN
VOLUME INFARK PADA STROKE ISKEMIK AKUT
SKRIPSI
Untuk Memenuhi Persyaratan Memperoleh Gelar Sarjana Kedokteran
CHRISTINE NOTONINGTIYAS SANTOSO G.0008029
FAKULTAS KEDOKTERAN UNIVERSITAS SEBELAS MARET
commit to user
vii
DAFTAR ISI
PRAKATA ... vi
DAFTAR ISI ... vii
DAFTAR TABEL ... ix
DAFTAR GAMBAR ... x
DAFTAR LAMPIRAN ... xi
BAB I. PENDAHULUAN A. Latar Belakang Masalah ... 1
B. Perumusan Masalah ... 3
C. Tujuan Penelitian ... ... 3
D. Manfaat Penelitian ... ... 4
BAB II. LANDASAN TEORI A. Tinjauan Pustaka ... ... 5
B. Kerangka Pemikiran ... ... 31
C. Hipotesis ... ... 32
BAB III. METODE PENELITIAN A. Jenis Penelitian ... 33
commit to user
viii
C. Subjek Penelitian ... ……...33
D. Teknik Sampling ... …….34
E. Rancangan Penelitian ... …………34
F. Identifikasi Variabel Penelitian ... ... 35
G. Definisi Operasional Variabel Penelitian... 35
H. Alat dan Bahan Penelitian ... ... 37
I. Teknik Analisis Data Statistik ... 37
BAB IV. HASIL PENELITIAN A. Data Hasil Penelitian ... ... 39
B. Analisis Data ... ... 44
BAB V. PEMBAHASAN ... ... 49
BAB VI. SIMPULAN DAN SARAN A. Simpulan ... ... 54
B. Saran ... ... 54
DAFTAR PUSTAKA... 56
commit to user
iv
ABSTRAK
Christine Notoningtiyas Santoso, G.0008029, 2011. Korelasi antara Jumlah Leukosit Darah Tepi dan Volume Infark pada Stroke Iskemik Akut. Skripsi Fakultas Kedokteran, Universitas Sebelas Maret, Surakarta.
Tujuan Penelitian : Penelitian ini bertujuan untuk mengetahui hubungan jumlah leukosit darah tepi dan besarnya volume infark pada gambaran CT-Scan kepala pasien stroke iskemik akut.
Metode Penelitian : Penelitian ini bersifat analitik observasional dengan pendekatan cross sectional. Penelitian dilaksanakan di Bagian Rawat Inap Unit Penyakit Saraf RSUD Dr. Moewardi pada bulan April-Juli 2011. Pengambilan
sampel dilakukan dengan teknik systematic random sampling dengan
menggunakan 30 sampel penderita stroke iskemik akut. Instrumentasi penelitian menggunakan data klinis, data pengukuran hitung jumlah leukosit darah tepi 24 - 72 jam post stroke, dan gambaran CT-Scan kepala ≥ 24 - 72 jam post stroke pasien stroke iskemik akut RSUD Dr. Moewardi. Data yang diperoleh kemudian diolah menggunakan SPSS for Windows 19.0 dan dianalisis secara statistik dengan uji regresi linier sederhana pada taraf signifikansi α = 0,05.
Hasil Penelitian : Pada penelitian ini diperoleh jumlah rata-rata hitung jumlah leukosit adalah 8,41. 103/µL dan rata-rata hasil hitung volume infark penderita stroke iskemik akut adalah 5,48 mm3. Hasil uji statistik regresi linier sederhana didapatkan koefisien regresi sebesar 0,608, nilai signifikan p = 0,000 (p < 0,05).
Simpulan Penelitian : Berdasarkan penelitian ini, dapat disimpulkan bahwa ada hubungan antara jumlah leukosit darah tepi dengan volume infark pada gambaran
CT-Scan kepala pasien stroke iskemik akut.
commit to user
v
ABSTRACT
Christine Notoningtiyas Santoso, G.0008029, 2011. The Correlation between Peripheral Leukocyte Count and Infarct Volume of Acute Ischemic Stroke. Mini-thesis of Medical Faculty, Sebelas Maret University, Surakarta.
Objective: The aim of this research were to know the correlation between 103/µL and mean infarct-volume count of acute ischemic stroke patients was 5.48 mm3. By a simple linear regression statistical test, regression coefficient were 0,608 and significant p = 0.000 (p < 0.05).
Conclusion : Based on this study, we concluded that there is a correlation between peripheral leukocyte count and infarct volume on head CT-Scan image of acute ischemic stroke patients.
commit to user
BAB I
PENDAHULUAN
A. Latar Belakang Masalah
Stroke akut telah diketahui merupakan penyebab kematian ke tiga
terbesar setelah penyakit jantung dan kanker dan penyebab kecacatan utama
di dunia barat. Setiap tahunnya 700.000 orang mengalami stroke baru atau
berulang. Kira-kira 500.000 merupakan serangan pertama dan 200.000
merupakan serangan ulang. Rata-rata, setiap detiknya seseorang di Amerika
Serikat akan mengalami stroke (Machfoed, 2003; Air & Kissela, 2007;
Rosamond et al., 2007).
Di Indonesia, stroke akut diduga juga sebagai salah satu penyebab
kematian utama (Lumbantobing & Suryamiharja, 2001). Penelitian yang
cukup besar di Indonesia dilakukan oleh (ASNA) ASEAN Neurological
Association di 28 rumah sakit seluruh Indonesia. Penelitian ini dilakukan
pada penderita stroke akut yang dirawat di rumah sakit (hospital based study).
Penderita laki-laki lebih banyak daripada perempuan dan profil usia di bawah
45 tahun yaitu 11,8 %, usia 45 - 64 tahun berjumlah 54,2 % dan di atas usia
65 tahun 33,5 % (Misbach, 2007).
Stroke iskemik yang disebabkan oleh trombosis atau emboli yang
menyumbat aliran darah ke otak adalah kurang lebih 83 % dari keseluruhan
stroke, 17 % sisanya merupakan stroke hemoragik yang meliputi perdarahan
intraserebral dan perdarahan subarachnoid (Victor & Rupper, 2001).
commit to user
Pemeriksaan diagnostik objektif stroke didapatkan dari Computerized
Tomography scanning (CT-Scan). Menurut penelitian Marks dalam Widjaja
(2010), CT-Scan digunakan untuk mengetahui adanya lesi infark di otak dan
merupakan baku emas untuk diagnosis stroke iskemik karena memiliki
sensitivitas dan spesifisitas yang tinggi. Melalui pemeriksaan CT-Scan, dapat
diketahui besarnya volume infark pada pasien stroke iskemik (Worp et al.,
2001).
Pada penelitian Fujinuma, et al. (1997) mengenai hubungan antara
akumulasi leukosit pada infark serebri dengan outcome fungsional neurologis,
tampak terjadinya akumulasi intensif dari leukosit pada daerah dengan aliran
darah yang rendah. Akumulasi ini terjadi lebih banyak pada daerah bagian
tengah iskemia. Akumulasi leukosit yang abnormal ini berhubungan dengan
penurunan Cerebral Blood Flow (CBF) selama fase akut stroke emboli.
Penelitian ini juga menyatakan bahwa akumulasi leukosit setempat
mempunyai efek merusak otak yang mengalami iskemia.
Akumulasi jumlah leukosit, khususnya neutrofil juga dilaporkan oleh
Buck et al. (2008). Penelitian ini juga menunjukkan adanya hubungan antara
besarnya volume infark pada gambaran MRI stroke iskemik akut dengan
jumlah leukosit dan neutrofil darah tepi yang mana terjadi proses inflamasi
segera, sebelum terjadi perkembangan lanjut terhadap besarnya volume infark
dan jaringan nekrosis. Arterosklerosis di mana terjadi proses inflamasi kronik,
commit to user
Pada pasien stroke iskemik beberapa faktor diketahui meningkatkan
risiko kematian dan perburukan keluarannya, seperti hipertermia,
hiperglikemia, rendahnya skor ADL, lesi yang besar, dan efek masa (Victor
& Rupper, 2001).
Penelitian sebelumnya menunjukkan adanya bukti akumulasi jumlah
leukosit yang sebanding dengan besarnya lesi yang terjadi pada penderita
stroke iskemik akut, peneliti ingin mengetahui ada tidaknya hubungan antara
hitung jumlah leukosit darah tepi pasien stroke iskemik akut dengan besarnya
volume infark pada gambaran CT-Scan kepala yang bisa menunjukkan
keparahan penyakitnya.
B. Rumusan Masalah
Apakah jumlah leukosit darah tepi pada pasien stroke iskemik akut
berhubungan dengan volume infark pada gambaran CT-Scan kepala pasien
stroke iskemik akut?
C. Tujuan Penelitian
1. Untuk mengetahui adanya hubungan antara leukosit darah tepi pasien
stroke iskemik dan volume infark pada gambaran CT-Scan kepala pasien.
2. Untuk mengetahui jumlah leukosit darah tepi pada pasien stroke iskemik
akut sebagai indikator besarnya volume infark pada gambaran CT-Scan
kepala pasien stroke iskemik akut.
D. Manfaat Penelitian
commit to user
Penelitian ini diharapkan dapat memberikan bukti-bukti empiris
atau informasi tentang hitung jumlah leukosit darah tepi pada pasien
stroke iskemik akut sebagai indikator besarnya volume infark pada
gambaran CT-Scan kepala pasien stroke iskemik akut.
2. Manfaat Aplikatif
Dengan diketahuinya jumlah leukosit darah tepi pada pasien stroke
iskemik akut dan kemungkinan besarnya volume infark yang
mempengaruhi keluaran pasien stroke dapat dipergunakan sebagai :
a. Sumber informasi bagi daerah dengan sarana kesehatan yang
terbatas.
b. Bahan informasi awal bagi pasien dan keluarganya tentang
prognosis stroke yang dihadapinya.
c. Sebagai pertimbangan untuk membuat keputusan yang rasional
commit to user
5
BAB II
LANDASAN TEORI
A. Tinjauan Pustaka
1. Stroke Iskemik
a. Definisi
Stroke iskemik didefinisikan sebagai sekumpulan tanda klinik
yang berkembang oleh sebab vaskular. Gejala ini berlangsung 24 jam
atau lebih; pada umumnya terjadi akibat berkurangnya aliran darah ke
otak, yang menyebabkan cacat atau kematian (Djoenaedi, 2003).
Stroke jenis ini memiliki ciri khas onset defisit neurologis setempat
yang tiba-tiba. Beberapa pasien mengalami perkembangan gejala yang
bertahap. Defisit neurologis yang lazim ditemukan meliputi disfasia,
disarthria, hemianopia, hemiparesis, ataksia, dan sensory loss. Gejala
dan tandanya biasanya satu sisi (unilateral) (Noerjanto, 2000).
Stroke iskemik juga disebabkan karena ateroma dan
komplikasinya. Arterosklerosis merupakan penyebab stroke iskemik,
biasanya berupa tromboemboli, sedangkan penyebab lainnya antara
lain kardioembolisme, stenosis arteri karotis dan gangguan vaskular
lain (Noerjanto, 2000).
b. Patofisiologi
commit to user
Merupakan suatu keadaan di mana fatty plaque terbentuk
pada arteri berukuran besar dan sedang sebagai akibat dari deposisi
kolesterol, lipid dan sisa sel. Plak dalam arteri yang menuju ke otak
menjadi makin padat sehingga aliran darahnya menjadi sangat
terbatas. Dapat juga terjadi pembentukan trombus/emboli di tempat
lain yang kemudian terlepas dan bergerak menuju ke pembuluh
darah yang menuju otak. Kondisi tersebut akan menyebabkan
jaringan otak mengalami iskemia. Bila berlanjut, maka jaringan
otak akan mengalami kematian (infark) (Noerjanto, 2000).
Iskemia jaringan otak biasanya disebabkan oklusi mendadak
pada arteri di daerah otak (biasanya arteri vertebrobasilar) bila ada
ruptur plaque yang kemudian akan mengaktivasi sistem
pembekuan. Interaksi antara ateroma dengan bekuan akan mengisi
lumen arteri sehingga aliran darah mendadak tertutup (Noerjanto,
2000).
Aterosklerosis berhubungan erat dengan banyak faktor risiko,
seperti hipertensi, obesitas, merokok, diabetes melitus, usia dan
kadar kolesterol yang tinggi (Setianto, 2001). Dalam patofisiologi
aterosklerosis, terjadi proses inflamasi sejak terbentuknya lesi awal
yang disebut fatty streak. Fatty streak mengandung makrofag
(berasal dari monosit) dan limfosit T. Fatty streak sering terjadi
pada orang-orang muda, tidak disertai gejala klinis dan dapat
commit to user
(Setianto, 2001). Lesi aterosklerotik (ateroma) terdiri dari sel-sel,
elemen jaringan ikat, lipid dan debris. Ateroma diawali oleh fatty
streak, akumulasi sel-sel (makrofag, bersama dengan sel T) yang
terbungkus lemak di bagian bawah endotelium (Hansson, 2005).
Aterosklerosis biasanya terjadi pada arteri-arteri dengan
aliran dan tekanan yang tinggi, seperti jantung, otak, ginjal dan
aorta, khususnya pada percabangan arteri. Ini disebabkan karena
area tersebut sering terdapat gangguan aliran darah, sehingga
mengurangi aktivitas molekul ateroprotektif endotel seperti Nitrit
Oksida (NO) (Widjaja, 2010).
Menurut teori response to injury, permukaan sel endotel akan
mengalami mikrolesi yang berulang atau dapat juga terjadi
makrolesi. Sel endotel akan memberikan respon imunologik untuk
mengatasi secara berkesinambungan. Sel endotel normal tidak
mengikat leukosit. Adanya rangsangan proinflamasi, termasuk diet
tinggi lemak jenuh, hiperkolesterolemia, obesitas, hiperglikemi,
diabetes melitus, hipertensi dan merokok, memicu ekspresi
molekul adhesi endotel seperti VCAM-1, intercelluler adhesion
molecule-1 (ICAM-1). P-selectin akan mengadhesi limfosit dan
monosit dalam sirkulasi sehingga terjadi disfungsi endotel, yang
merupakan kelainan sistemik dan proses awal terjadinya
arterosklerosis. Ciri khas disfungsi endotel adalah adanya
commit to user
vasokonstriksi yang tergantung endotel, sama halnya dengan faktor
antitrombosis dan protrombosis. Disfungsi endotel ini merupakan
salah satu faktor yang memicu terjadinya trombosis (Widjaja,
2010).
Pada disfungsi endotel dan arterosklerosis terjadi inflamasi
disertai adanya tanda inflamasi antara lain IL- 6, TNF-α, PAI - 1
dan pada orang dengan obesitas dapat terjadi resistensi insulin dan
hipertensi. Terjadi kenaikan IL- 6, TNF-α, LDL-C serta penurunan
HDL - C dan adiponektin. Inflamasi ini dapat menstimulasi hati
untuk mengeluarkan fibrinogen dan CRP, Apo B, trigliserida
menimbulkan ateroma yang dengan aktivasi trombosit dapat terjadi
keadaan ”prothrombotic state” hingga menimbulkan thrombus
(Widjaja, 2010).
2) Hemodinamik Serebral
Autoregulasi di otak menjaga Cerebral Blood Flow (CBF)
tetap konstan sekitar 50 - 60 ml/100 gr otak/menit. Dalam kondisi
fisiologi normal, otak membutuhkan lebih dari 5 kali kebutuhan
glukosa (oksigen 165 mmol/100gr otak/menit, glukosa 30
mmol/100gr otak/menit) menunjukkan bahwa energi yang
dibutuhkan otak berasal dari metabolisme oksidatif.
a) Iskemia ringan
Apabila CBF menurun akan terjadi kompensasi dilatasi
commit to user
tercapai sekitar 50 - 65% CBF normal. Pada kondisi ini fungsi
elektrik otak masih normal tetapi terjadi peningkatan
konsentrasi laktat jaringan dan ion hidrogen menunjukkan
peningkatan laju glikolisis anaerob. Terjadi penurunan PH
intraseluler tetapi kadar ATP masih dalam batas normal
dengan penurunan fosfokreatinin jaringan dan peningkatan
kadar fosfat anorganik.
b) Iskemia sedang
Pada CBF 18 - 25 ml/100 gr otak/menit (40 - 50 % CBR
normal) terjadi perlambatan EEG, evoked potential melemah,
penurunan pembentukkan potensial sinaps oleh neuron korteks
dan timbul defisit neurologik. Pada CBF < 20 ml/100 gr
otak/menit terjadi kegagalan elektrik, pelepasan asam amino
eksitatorik (glutamat dan aspartat) dan permulaan edema.
c) Iskemia berat
Apabila CBF turun hingga 10 - 12 ml/100 gr otak/menit
(20 - 30 % CBR normal) terjadi kegagalan ionik dan overload
kalsium. Hipoksik-iskemik yang berlangsung lebih dari 3 - 5
menit akan menimbulkan depolarisasi anoksik karena
penurunan ATP intraseluler sehingga terjadi hambatan
aktivitas Na+/K+ ATPase dan terjadi peningkatan konsentrasi
K+ ekstraseluler. Pergeseran konsentrasi ion menunjukkan
commit to user
kerusakan progresif sistem pompa dan transpor yang
membutuhkan energi (yaitu Na+/K+ ATPase, Ca2+ ATPase dan
Na+ - Ca2+ antiporter). Kegagalan sistem pompa menyebabkan
peningkatan konsentrasi Na+ intraseluler yang menarik air
sehingga terjadi edema sitotoksik. Terjadi pula peningkatan
Ca2+ intraseluler yang menyebabkan kerusakan mitokondria,
membran sel, dan sistem enzim (fosfolipase A2 dan C,
endonuklease, calpain, dan protease) yang bersifat ireversibel
sehingga terjadi nekrosis sel.
3) Dampak Iskemik Otak Akut
Iskemia memicu reaksi sel jaringan yang menyusun otak dalam
bentuk disfungsi neuron, aktifasi astrosit dan mikroglia, endotel,
dan makrofag. Dua yang terakhir merupakan sel utama yang
membentuk sawar darah otak. Besarnya reaksi dipengaruhi oleh
berat dan lamanya iskemia. Bila iskemia ringan dan singkat, maka
hanya sel yang rentan saja yang terpengaruh. Namun bila
berlangsung lama dan berat semua jenis sel akan terlibat dan
menuntun terjadinya infark lewat mekanisme nekrosis atau
apoptosis (Yusuf, 2004).
a) Kematian Sel Akibat ion Ca2+
Hipoksia yang timbul selama iskemia menyebabkan
terganggunya molekul berenergi (ATP), meskipun kemudian
commit to user
merosot selama hipoksia. Sebaliknya, produksi laktat dan ion
nitrogen meningkat dan menimbulkan asidosis metabolik.
Penurunan ATP menyebabkan lumpuhnya sistem transport ion
Na/K - ATPase, dengan akibat keluarnya ion K dan masuknya
ion Na secara pasif dari dan ke dalam sel saraf. Di samping itu
ion Ca intrasel meningkat akibat gagalnya penimbunan Ca ke
dalam mitokondria dan retikulum endoplasmik akibat
defisiensi ATP. Kenaikan ion Ca intrasel terjadi pada menit
-menit awal iskemia dan erat kaitannya dengan kenaikan NT
eksitatorik sehingga prosesnya disebut glutamat - Ca cascade.
Kenaikan kadar ion Ca bebas di sitosol menyebabkan
gangguan fungsi mitokondria dan mengaktifasi protein kinase,
lipase, dan endonuklease yang menimbulkan degradasi DNA
dan kematian sel lewat nekrosis (Yusuf, 2004).
b) Kematian Sel Akibat Eksitotoksis
Iskemia menyebabkan penumpukan NT eksitatorik
glutamat dan aspartat akibat kegagalan proses uptake oleh
neuron prasinaps dan astrosit, disamping terjadinya
peningkatan release NT tersebut oleh neuron prasinaps dan
astrosit akibat iskemia. Kenaikan release NT ini terjadi sejak
10 - 30 menit pertama terjadi iskemia fokal akut dan kembali
normal ketika BF dipulihkan selama 30 - 40 menit. Pada hari
commit to user
sedangkan glutamat naik 8 kali dibanding kontrol pada cairan
otak. Glutamat akan merangsang R-nya, antara lain RNMDA
yang meningkatkan influks ion Ca ke dalam sel neuron dan
astrosit. Kenaikan ion-ion Ca astrosit prasinaps akan memicu
pelepasan glio-glutamat ke celah sinaps dan seterusnya NT ini
akan meningkat influks ion Ca ke neuron dan kemudian
menjadi circulus virtusus yang akhirnya akan mematikan sel
lewat proses nekrosis (Yusuf, 2004).
c) Radikal bebas
Kalsium mengaktifasi macam-macam proses yang
menyebabkan pembentukan berbagai macam oksigen reaktif
(ROS = Reactive Oxygen Spesies), termasuk asam
arakhidonat, pembentukan nitrik oksida (NO), degradasi,
degradasi dari adenosin, dan kebocoran rantai transpor
elektron (ETC = Electron Transport Chain).
Kalsium mengaktivasi fosfolipase, termasuk fosfolipase
A2 (PLA2) yang mendegradasi fosfolipid, melepaskan asam
arakhidonik. Asam ini selanjutnya dimetabolisme oleh
lipoksigenase menjadi prostaglandin dan leukotrin. Pada
reaksi terakhir terbentuklah anion superoksida, semacam ROS
(Alam, 2005).
Saat terjadinya iskemia, sintesis ATP di mitokondria
commit to user
adenosin. Kemudian didegradasi menjadi inosin, hiposantin,
dan santin. Reaksi terakhir ini dikatalisasi oleh santin oksidase
(XO = xanthine oxidase), yang dirubah dari santin
dehidrogenase oleh proses yang dipengaruhi oleh kalsium.
Pembentukan santin dari hiposantin memberi anion
superoksida, suatu ROS. Mitokondria merupakan sumber
utama ROS pada waktu dan setelah stroke. Pada keadaan
kalsium berlebihan atau bila aktivitas ETC berkurang, elektron
cenderung keluar dari ETC membentuk ROS, anion
superoksida (H2O2) yang primer diubah menjadi air oleh
proses katalase. Tetapi dengan adanya ion besi, seperti pada
perdarahan otak, H2O2 diubah menjadi hidroksil (OH), suatu
ROS (Alam, 2005).
Nitrik oksida sintase (NOS) diaktivasi oleh mekanisme
calcium dependent membentuk nitrik oksida dari arginin,
suatu asam amino. NO bereaksi dengan superoksida untuk
membentuk ROS yang relatif stabil, akan tetapi sangat reaktif
dan sangat berbahaya, yaitu peroksinitrat yang dapat
menyebabkan radikal bebas hidroksil (Alam, 2005).
d) Peranan mitokondria
Mitokondria selain memberi ATP dan pengaturan
homeostatis ion kalsium, juga mengatur dua bentuk fisiologik
commit to user
iskemia, terjadi pelepasan faktor-faktor mitokondria,
menyebabkan apoptosis dan nekrosis yang akhirnya
mengaktifkan reaksi kaskade yang mengakibatkan kematian
sel (Alam, 2005).
c. Diagnosis
Untuk mendiagnosis kasus stroke, idealnya ditentukan dengan 2
alur yang sejalan yaitu berdasarkan observasi klinis dari karakteristik
sindroma/kumpulan gejala dan perjalanan penyakit; serta karakteristik
patofisiologi dan mekanisme penyakit yang dikonfirmasi dengan
data-data patologis, laboratoris, elektrofisiologi, genetik, atau radiologis
(Widjaja, 2010).
1) Pemeriksaan radiologis
CT-Scan merupakan alat pencitraan yang dipakai pada
kasus-kasus emergensi seperti emboli paru, diseksi aorta, akut abdomen,
semua jenis trauma dan menentukan tingkatan dalam stroke. Pada
kasus stroke, CT-Scan dapat menentukan dan memisahkan antara
jaringan otak yang infark dan daerah penumbra. Selain itu, alat ini
bagus juga untuk menilai kalsifikasi jaringan. Berdasarkan
beberapa studi terakhir, CT-Scan dapat mendeteksi lebih dari 90 %
kasus stroke iskemik, dan menjadi baku emas dalam diagnosis
stroke (Widjaja, 2010)
commit to user
Pemeriksaan laboratorium yang dilakukan pada stroke akut
meliputi beberapa parameter yaitu hematologi lengkap, kadar
gula darah, elektrolit, ureum, kreatinin, profil lipid, enzim
jantung, analisis gas darah, Protrombin Time (PT) dan activated
tromboplastin time (aPTT), kadar fibrinogen serta D-dimer.
Hematologi lengkap memberikan data tentang kadar
hemoglobin, hematokrit, jumlah eritrosit, lekosit dan trombosit
serta morfologi sel darah. Polisitemia vera dan trombositemia
esensial merupakan kelainan darah yang dapat menyebabkan
stroke. Polisitemia, nilai hematokrit yang tinggi sebabkan
hiperviskositas dan mempengaruhi darah otak. Trombositemia
meningkatkan kemungkinan terjadinya agregasi dan
terbentuknya trombus. Kadar glukosa darah untuk mendeteksi
adanya hipoglikemia dan hiperglikemia di mana dapat dijumpai
gejala neurologis.
Pemeriksaan elektrolit bertujuan mendeteksi gangguan
natrium, kalium, kalsium, fosfat dan magnesium yang semuanya
dapat menyebabkan depresi susunan saraf pusat. Analisis gas
darah perlu dilakukan untuk mendeteksi penyebab metabolik,
hipoksia dan hiperkapnia. Profil lipid dan enzim jantung untuk
menilai faktor risiko stroke. PT dan aPTT untuk menilai aktivitas
koagulasi serta monitoring terapi. Sedangkan D-dimer diperiksa
commit to user
2. Leukosit
Sel pluripotensial setelah mengalami pembelahan sel dan
diferensiasi, menjadi urutan sel progenitor untuk tiga jalur sel sumsum
tulang utama. a. Eritroid; b. Granulosit dan Monositik; dan c.
Megakariosit, sebagaimana sel asal limfoid. Walaupun penampilan sel asal
pluripotensial mungkin serupa dengan limfosit kecil atau sedang,
keberadaannya dapat ditunjukkan dengan teknik kultur. Keberadaan sel
progenitor terpisah untuk tiga garis sel tersebut juga telah diperlihatkan
oleh teknik In vitro. Prekursor mieloid yang paling dini dideteksi
membentuk granulosit, eritroblas, monosit, dan megakariosit. Sel asal
(stem sel) juga memiliki kemampuan untuk memperbaharui diri kembali,
sehingga walaupun sumsum tulang adalah tempat utama produksi sel baru,
jumlah sel keseluruhan tetap konstan pada keadaan seimbang dan normal.
Akan tetapi, sel prekursor sanggup memberi respon terhadap berbagai
rangsang dan pesan hormonal dengan meningkatkan satu atau sel lain bila
kebutuhan meningkat (Hoffbrand, 2000).
Tiga perempat dari sel-sel yang berinti di sumsum tulang
memproduksi leukosit. Stem sel ini berproliferasi dan berdiferensiasi
menjadi granulosit (neutrofil, eusinofil, dan basofil), monosit, dan limfosit,
yang bersama termasuk ke dalam hitung leukosit (Hoffbrand, 2000).
Hitung jumlah leukosit normalnya berkisar antara 5000 - 10.000/µL
(Gandasoebrata, 2004). Jumlah absolut berbagai jenis sel darah putih juga
commit to user
ataukah kelainan merupakan suatu reaksi terhadap proses penyakit
sekunder.Hitung jenis sel darah putih memberikan proporsi berbagai jenis
sel yang membentuk seluruh populasi sel darah putih. Hitung jenis
kadang-kadang ditiadakan apabila jumlah total normal dan tidak ada bukti
klinis atau laboratoris adanya kelainan hematologik (Sacher & Mc
Pherson, 2004).
Pematangan sel leukosit di sumsum tulang dan pelepasannya ke
sirkulasi darah dipengaruhi oleh berbagai faktor interleukin, Faktor
Nekrosis Tumor (TNF) dan beberapa komponen complement. Kira-kira 90
% dari leukosit berada di sumsum tulang, 2 - 3 % di sirkulasi, dan 7 - 8 %
berlokasi di jaringan (Hoffbrand, 2000; Abrason & Melton, 2002).
Di dalam sumsum tulang sel-sel digolongkan menjadi dua kelompok.
Satu kelompok adalah proses sintesa dan pematangan DNA, sedangkan
kelompok yang lain pada fase penyimpanan yang menunggu pelepasan ke
dalam sirkulasi. Sel-sel yang dalam penyimpanan ini secara cepat dapat
merespon berdasarkan kebutuhan untuk meningkatkan leukosit sampai 2 -
3 kali lipat leukosit di sirkulasi dalam 4 - 5 jam (Hoffbrand, 2000).
Dalam sirkulasi, neutrofil digolongkan ke dalam dua pool. Satu pool
di dalam sirkulasi bebas dan yang kedua adalah pool di tepi dinding
pembuluh darah. Ketika ada stimulasi oleh infeksi, inflamasi, obat, atau
toksin metabolik pool sel yang di tepi akan melepaskan diri ke dalam
commit to user
Setelah terjadi kematian sel, leukosit dilepaskan dalam sirkulasi dan
jaringan yang memerlukan waktu hanya beberapa jam (3 - 6 jam). Jenis
leukosit yang dikerahkan pada peradangan akut ini adalah PMN
(neutrofil). Migrasi leukosit paling banyak terjadi pada 24 - 72 jam setelah
onset iskemik, kemudian menurun sampai hari ke 7 (Clark, 2002).
Perkiraan lama hidup leukosit adalah 11 - 16 hari, termasuk pematangan di
sumsum tulang dan penyimpanannya yang merupakan sebagian besar
masa kehidupannya (Abrason & Melton, 2002).
Penyebab peningkatan jumlah leukosit pada dasarnya disebabkan
oleh dua penyebab dasar, yaitu:
a. Reaksi dari sumsum tulang normal terhadap stimulasi eksternal
[infeksi, inflamasi (nekrosis jaringan, infark, luka bakar, artritis), stres
(over exercise, kejang, kecemasan, anestesi), obat (kortikosteroid,
lithium, β antagonis), trauma (splenektomi), anemia hemolitik, leukosit
maligna]
b. Efek dari kelainan sumsum tulang primer (leukemia akut, leukemia
kronis, kelainan mieloproliferatif).
1) Patogenesis leukositosis pada stroke iskemik
a) Reperfusion Injury
Kembalinya perfusi darah ke jaringan otak yang iskemik
penting untuk kembalinya fungsi otak normal. namun, kembalinya
aliran darah juga dapat menimbulkan kerusakan otak yang lebih
commit to user
lebih lanjut. Reperfusion Injury ini disebabkan oleh banyak faktor,
tetapi tampaknya lebih banyak disebabkan oleh respon inflamasi,
yaitu dengan kembalinya aliran darah beberapa proses inflamasi
akan memperkuat lesi iskemik (Widjaja, 2002; Feierstein et al.,
2002; Suroto, 2001).
b) Peranan sitokin pada Reperfusion Injury
Sitokin adalah protein dengan berat molekul kecil (8 - 30.000)
yang mempunyai berbagai aktifitas biologis, aktif pada konsentrasi
yang kecil. Sitokin timbul sebagai reaksi primer terhadap stimulasi
dari luar dan tidak ada pada homeostasis normal (Clark, 2002 ;
Gusev & Skvortsova, 2003).
Konsekuensi langsung dari ketidakseimbangan ion dan
akumulasi kalsium bebas yang timbul akibat lesi iskemik otak,
maka dilepaskan asam amino bebas dan pro inflammatory lain
hasil metabolisme otak. Hal ini dipercaya meningkatkan,
menimbulkan, dan melepaskan kaskade sitokin pro inflammatory
(Feierstein et al., 2002). Pada kaskade pro inflammatory yang
pertama dikeluarkan adalah IL- 1 dan TNF-α. Sitokin ini yang
kemudian merangsang dikeluarkannya sitokin pro inflammatory
yang lain seperti IL- 6 dan IL- 8, aktivasi dan infiltrasi dari leukosit
dan memproduksi anti inflamasi sitokin, termasuk IL- 4 dan IL- 10
yang mungkin merupakan negatif feedback kaskade tersebut
commit to user
Sitokin pro inflammatory ini diproduksi oleh
bermacam-macam sel seperti sel neuron, mikroglia, atrosit, dan leukosit),
sitokin ini menyebabkan apoptosis sel SSP, diferensiasi, dan
proliferasi seperti pengaruh akibat infiltrasi oleh leukosit.
Peningkatan kadar IL- 1, TNF-α, IL- 6, dan IL- 8 telah diamati
pada iskemia SSP (Clark, 2002; Suroto, 2001; Gusev &
Skvortsova, 2003). Konsentrasi IL- 1β mulai muncul setelah 1 - 3
jam, maksimal pada 12 jam, dan tetap ada sampai 5 hari.
sedangkan konsentrasi TNF-α mulai muncul setelah 3 - 6 jam,
maksimal pada 12 jam, tetap ada sampai 5 hari.
Beberapa bukti tidak langsung tentang keterlibatan interleukin
pada iskemia SSP didapat dari sejumlah penelitian klinis yakni
dengan dijumpainya kadar IL- 6 di cairan serebrospinal dan plasma
sebagai faktor prediksi kembalinya fungsi pada pasien dan
berkorelasi dengan ukuran infark (Clark, 2002).
Bukti lain menunjukkan bahwa sitokin merupakan komponen
kunci pada aktivasi dan pengerahan leukosit di SSP. IL- 1, TNF-α,
IL- 6, dan IL- 8 telah diketahui mengaktifasi leukosit dan
meningkatkan adhesi pada leukosit (CD - 18), endotel, dan sel
astrosit (ICAM-1) (Clark, 2002; Gusev & Skvortsova, 2003).
commit to user
Masuknya leukosit ke otak yang mengalami iskemik dimulai
dengan adhesi ke endotel sampai di jaringan otak melalui beberapa
tahap :
(1) Migrasi leukosit dari darah ke otak dimulai dengan interaksi
leukosit-endotel melalui rolling yang diperantarai P-selektin
dan B-selektin pada permukaan endotel, dan L-selektin pada
leukosit. Sejak aktivasi ini leukosit melekat pada tepi endotel
melalui reseptor glikoprotein dinding leukosit (disebut sebagai
CD - 18 atau B-2 integrin) dan ligand dari endotel [disebut
intracelluler adhesion molecule (ICAM-1)] (Feierstein et al.,
2002; Clark, 2002; Gusev & Skvortsova, 2003).
(2) Membran leukosit yang terdiri dari glikoprotein komplek yang
bertanggung jawab terhadap perlekatan ini disebut CD - 18
(B-2 integrin). Kompleks ini terdiri dari heterodimers,
ketiganya mempunyai tiga unit β yang sama (seringkali
disebut sebagai CD - 18) dan yang membedakan satu dengan
yang lainnya adalah sub unit α. Tiga subunit α ini dinamakan
leucocyte function agent (LFA-1 atau CD - 11a, ada pada
semua leukosit), MAC-1 (CD - 11b, ada pada kebanyakan
PMN dan monosit), dan P 150 (CD - 11c, ada pada neutrofil
dan monosit) (Feierstein et al.,2002; Clark, 2002; Gusev &
commit to user
(3) Reseptor-reseptor yang sesuai untuk CD - 18 adalah integrin
complex adalah golongan molekul adesi seperti intracelluler
adhesion molecule (ICAM). ICAM-1 secara luas terdapat pada
banyak sel dan berikatan dengan LFA-1 dan MAC-1, ICAM-2
hanya terdapat pada sel endotel maupun leukosit dan hanya
berikatan dengan LFA-1 saja. Tidak seperti ICAM-2 yang ada
pada keadaan normal, ICAM-1 muncul dengan adanya induksi
oleh sitokin peradangan seperti IL- 1 dan TNF-α. Seperti yang
telah disampaikan di depan bahwa CD - 18/ICAM-1
merangsang peningkatan adesi neutrofil setelah stroke
(Feierstein et al., 2002; Clark, 2002; Gusev & Skvortsova,
2003).
(4) Leukosit tampak pada jaringan SSP yang mengalami iskemik
telah dipahami sebagai respon patofisiologi terhadap adanya
lesi. Bukti yang baru menyatakan bahwa leukosit bisa juga
secara langsung terlibat dalam patogenesis dan perluasan dari
lesi SSP setelah perfusi ulang. Dua mekanisme keterlibatan
leukosit dalam reperfusion injury adalah pada tingkat sirkulasi
menyumbat mikrosirkulasi dan mediator vasokonstriktor serta
pada jaringan otak melepaskan enzim hidrolitik, lipid
peroksidase, dan pelepasan radikal bebas (Suroto, 2002).
Dengan menggunakan antibodi spesifik monoklonal yang
commit to user
reseptor, penyumbatan mikrosirkulasi dan infiltrasi dapat
diturunkan. Pada penelitian hewan percobaan yang mengalami
stroke, diberikan antibodi yang mengikat molekul CD - 18
leukosit atau ligand sel endotel yaitu ICAM-1. Hasilnya
didapatkan adanya penurunan kerusakan akibat stroke (Clark,
2002). Akan tetapi pada penelitian yang lain pemberian
enlimomab (anti ICAM-1) didapatkan hasil yang buruk yang
mungkin karena timbulnya antibodi terhadap enlimomab
tersebut (Furuya et al., 2001).
Pengarahan leukosit ke jaringan otak pada pasien stroke
iskemik akut merupakan salah satu hasil dari reaksi iskemik
SSP, leukosit muncul setelah terjadi pelepasan sitokin pada
daerah iskemik yang merangsang leukosit di marginal pool
dan leukosit matur di sumsum tulang memasuki sirkulasi.
Jenis leukosit yang dikerahkan pada peradangan akut ini
adalah neutrofil. Leukosit itu sendiri dapat menimbulkan lesi
yang lebih luas pada daerah iskemik dengan cara menyumbat
mikrosirkulasi dan vasokonstriksi serta infiltrasi ke neuron
kemudian melepaskan enzim hidrolitik, pelepasan radikal
bebas dan lipid peroksidase (Muhibbi, 2004).
3. CT-Scan
commit to user
CT-Scan (Computer Tomography Scan) merupakan pemeriksaan
khusus yang mutakhir, tidak berbahaya, tidak menyakiti, dapat cepat
dkerjakan, dan banyak memberikan informasi yang dapat diandalkan.
CT-Scan diperkenalkan pada dunia kedokteran oleh EMI Limited
London pada tahun 1972 melalui kongres British Institute of Radiology
(Mahar & Priguna, 2006).
CT-Scan bukan merupakan foto langsung dari jaringan otak,
melainkan merupakan rekonstruksi matematis dari jaringan otak
(Risono, 2004). Gambaran CT-Scan dapat menunjukkan jaringan
lunak, tulang, otak, dan pembuluh darah. Pemeriksaan ini dapat
menunjukkan area otak abnormal dan dapat menunjukkan penyebab
stroke. CT-Scan juga dapat memperlihatkan ukuran dan lokasi otak
yang abnormal akibat tumor, kelainan pembuluh darah, pembekuan
darah, dan masalah lainnya (Risono, 2004).
b. Gambaran CT-Scan Stroke Iskemik
Kelainan berupa perdarahan serebral/intrakranial dapat
ditemukan pada stroke hemoragik, sedangkan pada stroke non
hemoragik dapat ditemukan kelainan berupa gambaran infark serebri.
Pada perdarahan memperlihatkan kepadatan yang tinggi,
sedangkan infark tampak dengan kepadatan yang rendah. Infark segar
yang baru terjadi biasanya tidak dapat dikenal pada CT-Scan. Setelah
infark itu berusia 3 - 4 hari, lesi dapat dijumpai sebagai bercak yang
commit to user
anterior, media, atau posterior, bentuknya seperti baji. Edema yang
menyertai infark serebri tampak dalam 3 minggu setelah infark terjadi,
baik di substansi alba maupun di substansi grisea (Mahar & Priguna,
2006).
Secara histopatologis terdapat 3 fase infark serebri, yaitu :
1) Pada awalnya terjadi perlunakan disertai edema intraseluler dan
ekstraseluler.
2) Perlunakan lebih lanjut mulai tampak pada hari kedua, disertai
disintegrasi selubung medula dan kariolisis sel-sel makroglia serta
terjadi fagositosis selubung medula secara progresif oleh sel-sel
limfosit granuler (mikrogliosit dan histiosit).
3) Terbentuk kista ensefalomalasia dengan jeratan-jeratan dendrit
dan sisa-sisa pembuluh darah yang berisi cairan seperti likuor.
Fokus-fokus perlunakan yang lebih kecil, sembuh dengan
meninggalkan bekas jaringan parut glia.
Pada CT-Scan, fase awal infark serebri tampak sebagian daerah
dengan densitas sedikit menurun dan batas yang tidak jelas, mungkin
ada proses desak ruang sehingga likuor yang berdekatan mengalami
penekanan. Lebih lanjut densitas daerah infark akan semakin
menurun, gambaran akan semakin jelas, terjadi gambaran bentuk baji
yang khas sesuai dengan daerah perdarahan arteri serebral. pada fase
akhir (sesudah kista ensefalomalasia), khas tampak adanya daerah
commit to user
dengan pelebaran ventrikel yang berdekatan dan cisterna sebagai
akibat adanya defek substansi (Risono, 2004).
c. Hubungan Lamanya Waktu Pengambilan CT-Scan dan Terjadinya
Gambaran Infark pada Stroke Iskemik
Diagnosis stroke iskemik dapat ditegakkan bila terdapat
gambaran infark pada pemeriksaan CT-Scan. Namun, pada beberapa
kasus bisa saja area otak tidak menunjukkan abnormalitas pada
beberapa jam awal stroke. Kemungkinan dikarenakan region yang
terlau kecil untuk dapat dilihat dengan CT-Scan atau karena adanya
bagian dari otak (brainstem atau cerebellum) yang tidak
menunjukkan bayangan yang jelas pada pemeriksaan CT-Scan
(Risono, 2004).
CT-Scan menunjukkan nilai positif pada stroke iskemik pada
beberapa pasien dengan serangan stroke sedang sampai dengan berat
setelah 2 - 7 hari serangan akan tetapi tanda-tanda iskemik sulit
didapatkan pada 3 - 6 jam kejadian (Kalafut et al., 2000). Kummer et
al. (1996) juga menyebutkan bahwa pada 6 jam pertama setelah onset
iskemik, 31 % CT-Scan dapat menunjukkan kesalahan diagnosis.
Walaupun pada CT-Scan mungkin menunjukkan adanya infark pada 3
- 6 jam awal setelah onset, lebih dari 60 % CT-Scan menunjukkan
gambaran normal pada beberapa jam pertama setelah onset stroke
iskemik. Oleh karena itu, diagnosis klinis stroke akan sulit pada
commit to user
pemeriksaan lagi setelah beberapa hari tidak hanya untuk memastikan
intracerebral hemoragik atau tumor tapi juga untuk mengkonfirmasi
kemungkinan terjadinya stroke iskemik (Patel et al., 2001).
Berdasarkan waktunya dapat dilihat perjalanan infark otak
sebagai berikut (Djoenaidi, 1994) :
1) 0 - 6 jam : stadium inaktivasi fungsional dengan kemungkinan
sembuh total.
2) 6 - 12 jam : stadium inaktivitas fungsional, dengan kemungkinan
sembuh parsial. Pada penutupan akibat emboli kerusakan sel
mulai setelah 4 - 6 jam (eosinofili dari sitoplasma, piknosis). Pada
penutupan akibat trombosis yang timbul secara pelan-pelan,
kerusakan mulai setelah 8 - 12 jam.
3) 12 - 24 jam : stadium inaktivasi fungsional. Kesembuhan total
mungkin bila iskemi hanya parsial.
4) 24 - 36 jam (hari 1 - 2) : stadium permulaan infark.
5) 48 - 72 jam (hari 2 - 3) : tanda-tanda pasti dari infark otak.
Terdapat edema substansi putih, CT-Scan positif, tanda-tanda
kenaikan tekanan intrakranial, herniasi transtentorial dan
penekanan batang otak.
6) Hari 4 : terdapat makrofag yang mengandung lemak (fat granule
cells) dalam infark, proliferasi dan hipertrofi astroglia pada tepi
commit to user
7) Hari 7 - 10 : membuburnya infark (encephalomalacia), edema
mulai berkurang, proliverasi vaskular pada tepi infark.
8) Setelah beberapa bulan : Infark berubah menjadi kista; dinding
glia pada tepi kista, penimbunan makrofag.
Sedangkan menurut Crisi et al. (1984), pembagian stadium infark
serebri berdasarkan gambaran CT-Scan adalah sebagai berikut :
1) Fase akut
Fase akut dinilai setelah onset sampai dengan 7 hari. Dibagi
menjadi beberapa sub stage, yaitu :
a) Sub stage I : onset sampai dengan 24 jam
b)Sub stage II : 24 jam sampai dengan 7 hari
2) Fase sub akut
Fase sub akut dinilai sejak 8 hari sampai dengan 21 hari. Dibagi
menjadi beberapa sub stage, yaitu :
a) Sub stage I : 8 sampai 14 hari
b)Sub stage II : 15 sampai 21 hari
3) Fase kronik
Fase kronik dinilai lebih dari 3 minggu. Dibagi menjadi beberapa
sub stage, yaitu :
a) Sub stage I : 3 minggu sampai 2 bulan
b)Sub stage II : lebih dari 2 bulan
Gambaran CT-Scan pada 24 jam post stroke (akhir sub stage I
commit to user
pada umumnya tampak efek masa yang nyata. Sedangkan infark
serebri pada sub stage I fase akut (kurang dari 24 jam), pencitraan
dengan CT-Scan didapatkan gambaran normal (Kalafut et al., 2000).
Pada sub stage II fase akut area infark akan lebih jelas terlihat
sebagai area hipodens yang lebih homogen dengan atenuasi berkurang
lebih dari 50 %, kadang-kadang sampai 75 % dari parenkim otak
normal. Gambaran hipodens ini akibat dari perkembangan edema di
mana intra dan ekstra sel banyak mengandung air, juga dijumpai
adanya efek masa yang ditandai dengan kompresi ventrikel dan sub
arachnoid space yang menggeser struktur mediana. Bentuk area
hipodens ini menggambarkan mangenai sebagian atau seluruh daerah
yang memperdarahi. Infark superfisial pada umumnya berbentuk
linier atau rectangular. Sementara infark total, sebagai contoh akibat
sekunder dari oklusi kompleta arteri serebri media, biasanya
berbentuk trapezoid. Infark sentral pada umumnya berukuran kecil
agak bundar, oval atau seperti nukleus lentikuler atau berbentuk koma
(Kalafut et al., 2000).
Pada fase sub akut, area hipodens lebih homogen dengan batas
yang lebih jelas dan efek masa yang berkurang. Berkurangnya efek
masa secara langsung menunjukkan berkurang atau menghilangnya
edema, dan lengkap pada hari ke 21 pada onset stroke. Pada efek
pengabutan karakteristik ditandai dengan bertambahnya densitas
commit to user
Pada fase kronik, yang oleh Kalafut et al. (2000) disebut dengan
encephalomalasia, akan terlihat sebagai area hipodens dengan
densitas sesuai dengan densitas likuor dan berbatas jelas berbentuk
cavitas cystic. Perjalanan kronik lesi ini biasanya disertai dengan
berkurangnya volume lesi pada fase akut atau sub akut. Pada fase ini
akan tampak adanya efek masa akibat dari berkurangnya volume
commit to user
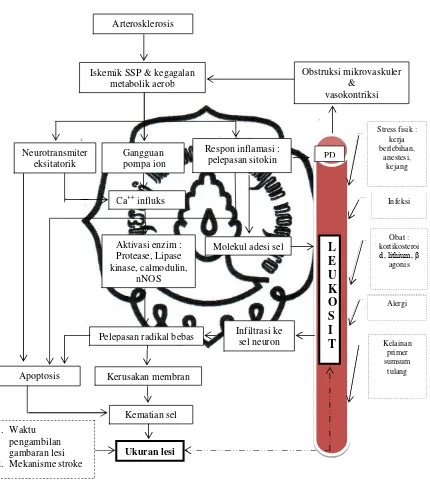
B. Kerangka Pemikiran
Gambar 1. Skema Kerangka Pemikiran
commit to user
C. Hipotesis
Hipotesis dari penelitian ini adalah :
1. Terjadi reaksi inflamasi pada stroke iskemik akut yang ditandai dengan
peningkatan jumlah leukosit.
2. Ada hubungan antara hitung jumlah leukosit darah tepi dan volume
infark pada gambaran CT-Scan kepala pasien stroke iskemik akut di
commit to user
33
BAB III
METODE PENELITIAN
A. Jenis Penelitian
Penelitian ini bersifat observasional analitik dengan pendekatan cross
sectional.
B. Lokasi Penelitian
Penelitian dilakukan di Bagian Rawat Inap Unit Penyakit Saraf RSUD
Dr. Moewardi.
C. Subjek Penelitian
Subjek penelitian adalah pasien Bagian Rawat Inap Unit Penyakit
Saraf RSUD Dr. Moewardi yang memenuhi kriteria inklusi dan tidak
memenuhi kriteria ekslusi.
1. Kriteria inklusi
a. Pasien stroke iskemik laki-laki dan perempuan usia 40 - 80 tahun.
b. Pasien stroke iskemik yang melakukan pemeriksaan CT-Scan kepala.
c. Pasien stroke iskemik yang melakukan pemeriksaan hitung leukosit
pada 24 - 72 jam pertama setelah onset stroke.
d. Pasien/keluarga bersedia menjadi subyek penelitian.
2. Kriteria ekslusi
a. Pasien stroke iskemik yang tidak dilakukan pemeriksaan CT-Scan.
b. Pasien stroke iskemik yang melakukan CT-Scan kepala < 24 jam post
commit to user
c. Pasien stroke iskemik dengan faktor yang menyebabkan perubahan
pada hitung leukosit : ditemukan adanya riwayat demam sebelum
onset, riwayat kelainan darah, riwayat adanya keganasan.
d. Pasien stroke campuran : infark dan hemoragik.
D. Teknik sampling
Pengambilan sampel dilakukan secara sistematic random sampling di
mana yang di random adalah kamar pasien bernomor ganjil. Sampel dipilih
berdasarkan kriteria inklusi dan ekslusi.
Jumlah sampel berdasarkan patokan umum sampel minimal untuk
analisis bivariate yakni rule of thumb sebanyak 30 sampel. Ukuran sampel
tersebut merupakan ukuran minimal setelah peneliti melakukan restriksi
terhadap populasi sumber sampel. Jumlah sampel tersebut secara statistik
mampu memberikan hasil yang konsisten dan valid (Murti, 2010).
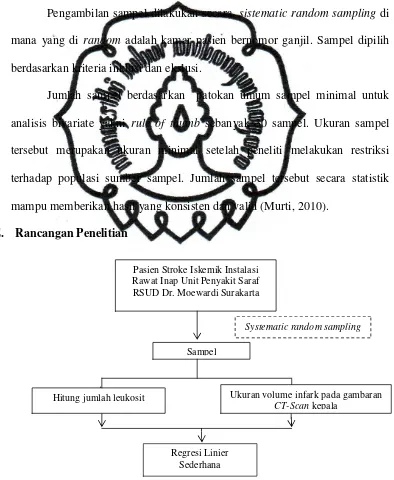
E. Rancangan Penelitian
Gambar 2. Skema Rancangan Penelitian
Pasien Stroke Iskemik Instalasi Rawat Inap Unit Penyakit Saraf RSUD Dr. Moewardi Surakarta
Systematic random sampling
Sampel
Hitung jumlah leukosit Ukuran volume infark pada gambaran
CT-Scan kepala
commit to user
E. Identifikasi Variabel Penelitian
1. Variabel bebas : Volume infark pada stroke iskemik akut
2. Variabel terikat : Hitung leukosit darah tepi
3. Variabel luar :
a. Variabel luar terkendali :
1) Gangguan imunitas
2) Penyakit yang berkaitan dengan sel darah
3) Riwayat alergi
4) Luka bakar
5) Arthritis
6) Waktu pengambilan CT-Scan
7) Waktu pemeriksaan hitung leukosit.
8) Penggunaan obat kortikosteroid
9) Temperatur
b. Variabel luar tidak terkendali :
1) Infeksi tanpa demam
2) Stres (over exercise, cemas)
3) Mekanisme stroke (letak pembuluh darah yang terkena stroke)
F. Definisi Operasional Variabel Penelitian
1. Hitung jumlah leukosit
Leukosit yang diukur berasal dari darah tepi, 24 - 72 jam post onset
stroke karena migrasi leukosit paling banyak terjadi pada 24 - 72 jam
commit to user
Jumlahnya dihitung tiap mm3 volume darah dengan terlebih dulu
membuat pengenceran dari darah yang diperiksa. Konsentrasi leukosit
dalam darah adalah :
a. Neutrofil 62 %
b. Eosinofil 2,3 %
c. Basofil 0,4 %
d. Monosit 5,3 %
e. Limfosit 30 % (Guyton & Hall, 1997)
Harga rujukan leukosit berkisar antara 5000 - 10.000/µl (Gandasoebrata,
2004). Skala variabel adalah skala rasio.
2. Volume infark pada gambaran CT-Scan kepala pada stroke iskemik
akut
Volume infark adalah banyaknya jaringan otak yang mengalami
kematian sel dapat diukur dengan CT-Scan tanpa kontras, tampak
dengan daerah dengan kepadatan rendah (hipodens). Gambaran
CT-Scan yang digunakan sebagai sampel adalah ≥ 24 jam - 72 jam post
onset stroke. Gambaran CT-Scan pada 24 jam post stroke (akhir sub
stage I fase akut) akan nampak area hipodens dengan batas tidak tegas
dan pada umumnya tampak efek masa yang nyata. (Kalafut et al.,
2000). Pada 48 - 72 jam post onset, tanda-tanda pasti infark otak akan
jelas lebih terlihat sebagai area hipodens yang lebih homogeny
commit to user
Rumus penghitungan yang digunakan adalah :
Volume infark = 0,5 x A x B x C
A = Diameter horizontal dari infark, diukur menggunakan kaliper
B = Diameter vertikal terbesar dari infark, diukur menggunakan kaliper
C = Jumlah slice infark yang tampak
(Worp et al., 2001)
Skala variabel adalah skala rasio.
G. Alat dan Bahan Penelitian
Pada penelitian kali ini digunakan data klinis pasien stroke iskemik
RSUD Dr. Moewardi, pengukuran hitung leukosit darah tepi, dan hitung
volume infark pada gambaran CT-Scan kepala pasien stroke iskemik.
Alat pengukur leukosit yang digunakan di Rumah Sakit Dr. Moewardi
adalah Fotometer Hitachi dengan harga rujukan 4,5 - 11.103/µl. Alat pengukur
jenis leukosit yang digunakan di Rumah Sakit Dr. Moewardi adalah Fotometer
Hitachi dengan harga rujukan Neutrofil 38 - 71 %, Limfosit 22 - 40 %,
Monosit 4 - 8 %, Basofil 0 - 1 %, Eosinofil 1 - 4 %. Sedangkan sampel yang
diukur adalah sampel darah tepi pasien stroke iskemik 24 - 72 jam post stroke.
Pengukuran volume infark berdasarkan hasil pemeriksaan CT-Scan
kepala penderita stroke iskemik ≥ 24 - 72 jam post stroke di Bagian Radiologi
RSUD Dr. Moewardi.
H. Teknik Analisis Data Statistik
Untuk mengetahui bentuk dua hubungan variabel digunakan analisis
commit to user
(prediksi) nilai suatu variabel (variabel dependen) melalui variabel yang lain
(variabel independen) (Sabri & Hastono, 2006). Secara matematis persamaan
garis adalah sebagai berikut :
Y = Jumlah leukosit (mm3)
X = Volume infark otak (ml)
b = Koefisien regresi merupakan arah garis regresi dan menunjukkan
besarnya perubahan X yang mengakibatkan perubahan pada Y
a = Y intercept, yaitu perpotongan antara garis regresi dengan sumbu Y
H0 : b = 0; HA : b ≠ 0
Data yang diperoleh akan dianalisis dengan SPSS for Windows 19.
commit to user
39
BAB IV
HASIL PENELITIAN
A.Hasil Penelitian
Penelitian dilakukan di RSUD Dr. Moewardi sejak bulan April sampai
dengan Juli 2011. Selama kurun waktu tersebut didapatkan 30 penderita stroke
iskemik yang memenuhi kriteria inklusi dan ekslusi yang telah ditentukan.
Sampel ditentukan secara random dan disajikan sebagai berikut :
Tabel 1. Distribusi Sampel Berdasarkan Jenis Kelamin
Jenis Kelamin Stroke Iskemik
Jumlah %
Laki-laki 18 60
Perempuan 12 40
Total 30 100
Berdasarkan tabel 1, diketahui bahwa dalam penelitian ini jumlah
penderita stroke iskemik lebih banyak yang berjenis kelamin laki-laki yaitu
sebanyak 18 orang (60 %) dibanding yang berjenis kelamin perempuan yaitu
commit to user
Tabel 2. Distribusi Sampel Berdasarkan Kelompok Umur
No Usia (tahun) Stroke Iskemik
Jumlah %
Berdasarkan tabel 2 dapat diketahui bahwa penderita stroke iskemik
terbanyak pada kelompok usia 61 - 70 tahun yaitu sebanyak 14 orang (46,67
%) sedangkan jumlah penderita stroke paling sedikit pada kelompok usia 71 -
80 tahun yaitu sebanyak 2 orang (6,67 %).
Hasil hitung leukosit didapat dengan melihat hasil pemeriksaan hitung
leukosit laboratorium pada data klinis pasien stroke iskemik. Alat pengukur
leukosit yang digunakan di RSUD Dr. Moewardi adalah Fotometer Hitachi
dengan harga rujukan 4,5 - 11 .103/µL. Statistik hasil hitung leukosit untuk
semua kelompok sampel ditunjukkan oleh tabel berikut:
Tabel 3: Hasil Hitung Leukosit Darah Tepi Semua Kelompok Sampel. *
Jumlah Rerata Nilai maksimum Nilai minimum
Hasil hitung leukosit
(103/µL)
30 8,41 14,70 5,80
*) tabel output SPSS untuk statistik hasil hitung leukosit semua kelompok sampel dapat dilihat pada lampiran 6.
Semua data hasil hitung leukosit semua sampel lengkap dan tidak ada
commit to user
sampel penderita stroke iskemik adalah 8,41. 103/µL. Nilai hitung leukosit
terbesar yang didapat adalah 14,7. 103/µL dan nilai hitung terkecil yang
didapat adalah 5,8. 103/µL.
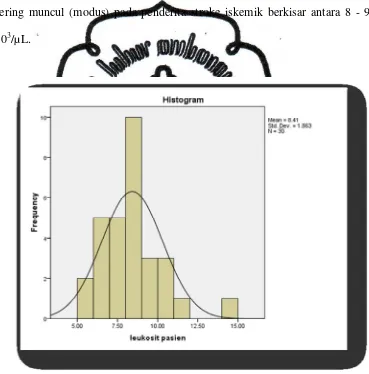
Histogram berikut menggambarkan frekuensi hasil hitung leukosit untuk
masing-masing kelompok sampel. Terlihat nilai hitung leukosit yang paling
sering muncul (modus) pada penderita stroke iskemik berkisar antara 8 - 9.
103/µL.
Gambar 3: Histogram Frekuensi Hasil Hitung Leukosit Darah Tepi Stroke Iskemik Akut
Hasil statistik hitung volume infark pada gambaran CT-Scan tanpa kontras
commit to user
Tabel 4: Hasil Hitung Volume Infark CT-Scan Semua Kelompok Sampel *.
Jumlah Rerata Nilai maksimum Nilai minimum
Hasil hitung volume
infark (mm3)
30 5,48 12,51 0,26
*) tabel output SPSS untuk statistik hasil hitung volume infark CT-Scan semua kelompok sampel dapat dilihat pada lampiran 7.
Semua data hasil hitung volume infark CT-Scan semua sampel lengkap
dan tidak ada data yang hilang (missing). Rata-rata (mean) hasil hitung volume
infark pada 30 sampel penderita stroke iskemik akut adalah 5,48 mm3. Nilai
hitung volume infark terbesar yang didapat adalah 12,51 mm3 dan nilai hitung
terkecil yang didapat adalah 0,26 mm3.
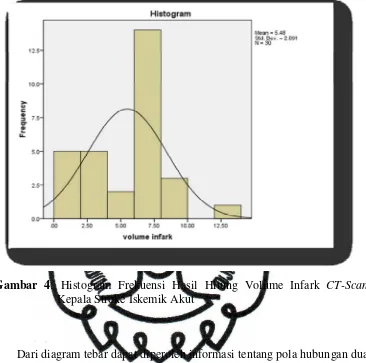
Histogram berikut menggambarkan frekuensi hasil hitung leukosit volume
infark untuk masing-masing kelompok sampel. Terlihat nilai hitung volume infark
yang paling sering muncul (modus) pada penderita stroke iskemik berkisar antara
commit to user
Gambar 4: Histogram Frekuensi Hasil Hitung Volume Infark CT-Scan
Kepala Stroke Iskemik Akut
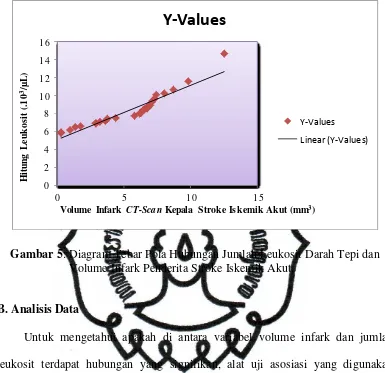
Dari diagram tebar dapat diperoleh informasi tentang pola hubungan dua
variabel dan dapat diketahui pula keeratan hubungan dari kedua variabel
tersebut. Nilai-nilai sebaran berada di sekitar garis lurus dengan tebaran yang
commit to user
Gambar 5: Diagram Tebar Pola Hubungan Jumlah Leukosit Darah Tepi dan Volume Infark Penderita Stroke Iskemik Akut.
B.Analisis Data
Untuk mengetahui apakah di antara variabel volume infark dan jumlah
leukosit terdapat hubungan yang signifikan, alat uji asosiasi yang digunakan
meliputi korelasi dan regresi. Metode korelasi membahas keeratan hubungan,
dalam hal ini keeratan hubungan antara jumlah leukosit dan volume infark stroke
iskemik akut, maka metode regresi akan membahas prediksi (peramalan), dalam
hal apakah jumlah leukosit di masa datang bisa diramalkan jika volume infark
stroke iskemik akut diketahui.
Terdapat beberapa persyaratan yang harus dipenuhi sebelum melakukan uji
korelasi: sebaran skor dalam kelompok dari tiap kelompok yang dibandingkan
harus sama, dan distribusi populasi yang diperoleh dari sampel harus berbentuk
commit to user
dikembangkan sebuah persamaan regresi, yaitu suatu formula yang mencari nilai
leukosit dari nilai volume infark pada stroke iskemik akut yang diketahui.
Uji normalitas yang dipakai di sini adalah uji Shapiro-Wilk karena jumlah
sampel data 30 buah. Didapat untuk hasil jumlah leukosit penderita stroke iskemik
akut tingkat signifikansi 0,122 pada pria dan 1,0 pada wanita yang berarti lebih
besar dari 0,05. Sedangkan untuk volume infark penderita stroke iskemik akut
tingkat signifikansi 0,497 pada pria dan 0,058 pada wanita yang berarti juga lebih
besar dari 0,05, maka dikatakan distribusi sampel adalah normal (lampiran 8).
Selanjutnya perlu dilakukan uji homogenitas varian untuk melihat apakah
sampel mempunyai varians yang sama. Tabel pada lampiran 9 menampilkan uji
homogenitas varians dengan uji Levene. Nilai signifikansi mean leukosit dengan
uji Levene adalah 0,141, yang berarti lebih besar dari 0,05. Demikian pula jika
dasar pengukuran adalah median data, angka kemaknaan sebesar 0,137, yang
tetap lebih besar dari 0,05. Sedangkan pada volume infark, nilai signifikansi mean
adalah 0,253 dan nilai signifikansi median adalah 0,323, yang tetap lebih besar
dari 0,05. Maka dikatakan data berasal dari populasi dengan varians yang sama.
Setelah dilakukan analisis normalitas data dan homogenitas varians,
selanjutnya dapat dilakukan uji hipotesis dengan menggunakan regresi sederhana.
Besar hubungan antarvariabel leukosit dan volume infark yang dihitung dengan
koefisien korelasi adalah 0,944 (lampiran 10). Hal ini menunjukkan hubungan
yang sangat erat (mendekati 1). Arah hubungan yang positif (tidak ada tanda
commit to user
membuat jumlah hitung leukosit cenderung meningkat, demikian pula sebaliknya,
makin kecil volume infark makin kecil pula jumlah hitung leukosit.
Tingkat signifikansi koefisien korelasi satu sisi dari output (diukur dari
probabilitas) menghasilkan angka 0,000 Karena probabilitas jauh di bawah 0,05
maka korelasi antar 2 variabel sangat nyata.
Angka R square adalah 0,891 (adalah pengkuadratan dari koefisien korelasi
atau 0,944 x 0,944 = 0,891). R square biasa disebut koefisien determinasi, yang
dalam hal ini berarti 89,1 % dari variasi hitung leukosit pada penderita stroke
iskemik akut bisa dijelaskan oleh volume infarknya. Sedangkan sisanya (100 %
-89,1 % = 10,9 %) dijelaskan oleh sebab-sebab lain (lampiran 11).
Standard Error of Estimate adalah 0,62509 atas 0,62509.103/µL (satuan
yang dipakai adalah variabel hitung leukosit). Pada analisis sebelumnya, Standar
Deviasi leukosit adalah 1,86339.103/µL yang jauh lebih besar dari standard error
of estimate. Karena lebih kecil dari standar deviasi leukosit, maka model regresi
lebih bagus dalam bertindak sebagai prediktor leukosit daripada rata-rata leukosit
itu sendiri.
Dari uji ANOVA atau F test, didapat F hitung adalah 229,705 dengan
tingkat signifikansi 0,000. Karena probabilitas jauh lebih kecil dari 0,05 maka
model regresi bisa dipakai untuk memprediksi leukosit.
Dari hasil analisis regresi dapat digambarkan persamaan :
Y = 5,076 + 0,608 X
X = volume infark
commit to user
Koefisien intercept sebesar 5,076 menyatakan bahwa jika tidak ada volume
infark maka leukosit adalah 5,076.103/µL. Koefisien regresi sebesar 0,608 dengan
taraf signifikansi 0,000 menyatakan bahwa setiap penambahan (tanda +) 1 mm3
volume infark akan meningkatkan leukosit sebesar 0,608. 103/µL dan sebaliknya.
Jadi tanda + menyatakan arah hubungan yang searah, di mana kenaikan atau
penurunan variabel independen (X) akan mengakibatkan kenaikan/penurunan
variabel dependen (Y).
Uji t untuk menguji signifikansi konstanta dan variabel dependen (leukosit).
Persamaan regresi di atas akan diuji apakah memang valid untuk memprediksi
variabel dependen. Dengan kata lain, akan dilakukan pengujian apakah volume
infark benar-benar bisa memprediksi leukosit.
Ada 2 cara pengambilan keputusan, yakni dengan membandingkan statistik
hitung dan statistik tabel dan berdasarkan probabilitas.
1. Membandingkan statistik hitung dengan statistik tabel
Hipotesis untuk kasus ini :
Ho = Koefisien regresi tidak signifikan
H1 = koefisien regresi signifikan
Jika statistik t hitung < statistik t tabel, maka Ho diterima
Jika statistik t hitung > statistik t tabel, maka Ho ditolak
Dari tabel output lampiran 11 terlihat bahwa t hitung adalah 15,156.
Prosedur mencari statistik tabel dengan kriteria :
a. Tingkat signifikansi (α) = 10 % untuk uji dua sisi
commit to user
c. Uji dilakukan dua sisi karena ingin mengetahui signifikan tidaknya
koefisien regresi.
d. Untuk t tabel dua sisi, didapat angka 2,1604.
Karena statistik hitung > statistik tabel (15,156 > 2,1604), maka
Ho ditolak.
2. Berdasarkan probabilitas
Jika probabilitas > 0,025, maka Ho diterima.
Jika probabilitas < 0,025, maka Ho ditolak.
Uji dilakukan dua sisi, sehingga nilai probabilitas = 0,05/2 = 0,025
Terlihat bahwa pada kolom sig/significance adalah 0,000 atau probabilitas jauh
di bawah 0,025. Maka Ho ditolak, atau koefisien regresi signifikan, atau
hitung jumlah leukosit benar-benar berpengaruh secara signifikan terhadap
commit to user
49
BAB V
PEMBAHASAN
Berdasarkan hasil penelitian yang telah dilaksanakan di Unit Rawat Inap
Bagian Penyakit Saraf Rumah Sakit Dr. Moewardi pada bulan April-Juli 2011
diperoleh data sebagaimana telah disajikan pada tabel di atas.
Dari sebanyak 30 sampel yang ada, didapatkan jumlah penderita stroke yang
berjenis kelamin laki-laki sebanyak 18 orang (60 %) lebih banyak dari yang
berjenis kelamin perempuan yaitu sebanyak 12 orang (40 %) (Tabel 1). Hal ini
sesuai dengan penelitian Sacco (2001) yang mendapatkan perbandingan jenis
kelamin laki-laki : perempuan penderita stroke adalah 1,3 : 1 dan didapatkan
perbandingan yang berbeda sesuai dengan jenis stroke. Pada stroke hemoragik,
perbandingan jenis kelamin adalah 3 : 1, lebih tinggi dibandingkan stroke iskemik
yaitu 1,8 : 1. Penelitian yang lain di 28 rumah sakit di seluruh Indonesia diperoleh
data penderita stroke akut sebanyak 2065 kasus selama periode awal Oktober
1996 sampai dengan akhir Maret 1997 dengan kasus pada pria lebih banyak
daripada wanita (Misbach, 2007).
Pada penelitian ini didapatkan distribusi sampel berdasarkan usia yang
menunjukkan bahwa penderita stroke terbanyak pada kelompok usia 61-70 tahun
sebanyak 14 orang (46,67 %). Menurut Sacco et al., (2001) angka kejadian stroke
iskemik meningkat dua kali lipat tiap sepuluh tahun setelah umur 55 tahun.
commit to user
(2004) menyatakan bahwa risiko stroke meningkat dua kali lipat tiap 10 tahun
setelah umur 35 - 44 tahun.
Penelitian lain oleh Misbach (2007) menyatakan bahwa penyakit
serebrovaskuler atau stroke menyerang kelompok usia di atas 40 tahun. Kejadian
stroke terbanyak pada golongan usia di atas 60 tahun. Menurut Harsono (2004),
salah satu faktor risiko stroke yang tidak dapat dimanipulasi adalah usia yang
semakin bertambah. Sedangkan studi lain menyatakan salah satu faktor risiko
stroke yang terjadi pada usia tua adalah terjadinya arterosklerosis. Semakin tua
kecenderungan mengalami arterosklerosis juga semakin meningkat. Setelah usia
30 tahun, lesi arterosklerotik mulai tampak di sana-sini. Setelah usia 50 tahun,
tampak ada kecenderungan arteri serebral kecil yang terkena proses
arterosklerotik sehingga semakin banyak pembuluh darah yang tersumbat dan
akan menyebabkan kurangnya pasokan darah ke daerah otak yang membutuhkan,
inilah yang menyebabkan terjadinya stroke (Mahar & Priguna, 2006).
Sampel leukosit darah tepi yang diambil pada penelitian ini direstriksi hanya
leukosit 24 - 72 jam post stroke mengingat puncak kenaikan leukosit terjadi pada
jam tersebut. Sedangkan volume infark CT-Scan digunakan hasil ≥ 24 jam - 72
jam post stroke. Infark serebri pada sub stage I fase akut (kurang dari 24 jam),
pencitraan dengan CT-Scan didapatkan gambaran normal dan setelah periode 72
jam mulai tampak gambaran encephalomalacia (Kalafut et al., 2000).
Data yang diperoleh menunjukkan rerata hitung leukosit darah tepi pada
stroke iskemik 8,41.103/µL. Jumlah ini adalah masih dalam rentang nilai normal