BAB II
TINJAUAN PUSTAKA
II.1. Penyakit Paru Obstruksi Kronik (PPOK) II.1.1. Epidemiologi PPOK
Tingkat prevalensi, morbiditas, dan mortalitas Penyakit Paru Obstruksi Kronik (PPOK)
sangat bervariasi dan berbeda di beberapa negara di dunia. Hal ini berkaitan dengan tingkat
kebiasaan merokok, polusi udara yang berasal dari pembakaran kayu ataupun bahan – bahan iritan
lainnya. Dengan kata lain, kebiasaan merokok, polusi udara menjadi faktor resiko terbesar PPOK.1,3 Pada penderita PPOK, keluhan – keluhan klinis yang ada seperti keluhan sesak napas, batuk
kronik yang berulang menyebabkan adanya keterbatasan aktifitas. Keterbatasan aktifitas pada
penderita PPOK sangat mempengaruhi kualitas hidup penderita itu sendiri. Disfungsi otot rangka
merupakan hal utama yang berperan dalam keterbatasan aktifitas penderita PPOK.1,3
Pada PPOK, terjadi pula progresivitas yang kronik, seiring dengan hal ini, maka terjadi pula
penurunan proses pertukaran gas yang dapat menyebabkan gagal napas, yang selanjutnya dapat
mengakibatkan kematian pada penderita PPOK. Selain gagal napas menjadi penyebab kematian
pada penderita PPOK, terdapat pula penyebab komorbid lainnya seperti penyakit jantung, atau
kanker paru.1,3
Pada tahun 1998, WHO melaporkan bahwasanya PPOK menjadi penyebab kematian
kelima. Pada tahun 2004, PPOK menduduki peringkat ke 4 dengan Proportional Mortality Rate
(PMR) 9,7% dari 10 penyebab kematian utama. Menurut WHO pada tahun 2002, 2004 dan 2005
PMR akibat PPOK di negara maju masing – masing sebesar 3,9%, 3,5% dan 3,9%, di negara
sebesar 3,1%, 3,6% dan 3,4%. Angka – angka ini menunjukkan semakin meningkatnya kematian
akibat PPOK di seluruh dunia.7,8
Pada tahun 2006, The Asia Pasific COPD Roundtable Group memperkirakan jumlah
penderita PPOK derajat sedang hingga berat di negara – negara Asia Pasifik mencapai 56,6 juta
penderita dengan angka prevalensi 6,3%. Angka prevalensi bagi masing – masing negara berkisar
3,5% – 6,7%, antara lain di China dengan angka kasus mencapai 38,160 juta jiwa, di Jepang
mencapai 5,014 juta orang dan Vietnam mencapai 2,068 juta penderita PPOK.4,9
Di Indonesia, penelitian Hisyam dan Nurohman pada tahun 2001 di RS dr. Sardjito
Yogyakarta, ditemukan sebanyak 55 orang pasien PPOK, yang terdiri dari 26 orang (47%) PPOK
dengan derajat ringan, 21 orang (38%) PPOK derajat sedang dan 8 orang (15%) PPOK dengan
derajat berat.
Penelitian Shinta dkk pada tahun 2006 di RSU Dr. Soetomo Surabaya, ditemukan 46 pasien
PPOK, 39 pasien laki – laki (84,8%) dan 7 pasien perempuan (15, 2%) dengan case fatality rate
sebanyak 6,5%. Hasil pemeriksaan Manik di RS Haji Medan pada tahun 2000 – 2002 terdapat 132
penderita PPOK dan sebanyak 14 orang meninggal dunia (case fatality rate sebanyak 10,61%).
II.1.2. Definisi PPOK
Penyakit Paru Obstruksi Kronik (PPOK) merupakan penyakit yang dapat dicegah dan
diobati dengan disertai adanya perubahan ekstra paru yang berhubungan dengan tingkat keparahan
penderita. PPOK ditandai dengan adanya hambatan aliran udara yang bersifat progresif dan
berkaitan dengan respon inflamasi yang abnormal terhadap inhalasi asap rokok, polusi udara baik
dari lingkungan sekitar dan lingkungan kerja, inhalasi gas ataupun partikel beracun lainnya. Faktor
komorbid dan eksaserbasi dapat mempengaruhi keparahan pasien.1,2,3
American Thoracic Society/ Europen Respiratry Society mendefinisikan PPOK sebagai suatu penyakit yang ditandai dengan adanya obstruksi saluran napas yang umumnya bersifat
hiperaktivitas dari saluran napas yang reversibel. Emfisema ataupun kerusakan alveolus yang
menyusun parenkim paru merupakan pengertian patologi anatomi yang sering terjadi pada penderita
PPOK. Bronkitis kronik, merupakan diagnosis klinis, yang ditandai dengan batuk dan disertai
dahak sekurang – kurangnya telah dialami selama 3 bulan setiap tahun, yang dialami dalam kurun
waktu 2 tahun berturut – turut.5
Hambatan aliran udara yang kronik, merupakan karakteristik PPOK sering disebabkan oleh
adanya penyakit saluran napas kecil (obstuksi bronkiolitis) dan kerusakan parenkim paru
(emfisema). Inflamasi kronik menyebabkan perubahan struktur dan penyempitan saluran napas
kecil. Kerusakan parenkim paru, yang juga disebabkan oleh proses inflamasi pada akhirnya akan
mengurangi elastisitas paru. Kerusakan ini mengurangi kemampuan saluran napas untuk tetap
terbuka selama ekspirasi. Hambatan aliran udara ini dapat diukur dengan spirometri, untuk
mengetahui faal paru penderita PPOK.1,3
Gambar II.1. Faktor resiko PPOK1,2
Merokok
Debu & bahan iritan
Asap rokok lingkungan
II.1.3. Patogenesis PPOK
Seorang penderita Penyakit Paru Obstruksi Kronik (PPOK) mempunyai karakteristik berupa
peradangan kronik yang terjadi dari saluran napas besar dan kecil, kerusakan parenkim paru dan
struktur pembuluh darah paru sendiri. Perubahan yang terjadi pada saluran napas besar dapat berupa
infiltrasi sel – sel radang pada permukaan epitel, dan terjadi fibrosis pada saluran napas kecil.
Emfisema dapat pula terjadi pada parenkim paru, yang ditandai dengan pelebaran rongga udara di
distal bronkiolus terminal, disertai kerusakan dinding alveolus.
Proses inflamasi yang terjadi pada saluran napas seorang penderita PPOK terjadi akibat adanya respon saluran napas terhadap paparan asap rokok maupun bahan – bahan iritan lainnya dalam waktu yang lama. Namun pada penderita PPOK yang tidak merokok, proses inflamasi pada saluran napas masih ada yang belum diketahui penyebabnya. Proses inflamasi pada saluran napas ini terjadi akibat adanya faktor stres oksidatif pada saluran napas dan ketidakseimbangan dan peningkatan proteinase pada parenkim paru. Mekanisme inilah yang mendasari seorang penderita PPOK mengalami perubahan patologi pada saluran napas dan parenkim paru.1,2,3
Gambar II.2. Patogenesis PPOK1,2
Anti oksidan Anti proteinase
Stres oksidatif Proteinase
Patologi PPOK Inflamasi
Pada seorang penderita PPOK, terjadi proses stres oksidatif yang ditandai dengan meningkatnya biomarker hidrogen peroksida dan 8 – isoprostane pada sputum dan sirkulasi darahnya. Stres oksidatif terjadi akibat adanya peningkatan oksidan yang terus – menerus. Hal ini diakibatkan oleh asap rokok ataupun partikel – partikel beracun yang terinhalasi ke saluran napas. Hal ini kemudian akan mengaktifkan sel – sel inflamasi seperti makrofag dan netrofil. Dengan adanya peningkatan oksidan ini akan menurunkan kadar anti oksidan tubuh yang dialami seorang penderita PPOK. Selain mengaktifkan sel – sel inflamasi, keadaan stres oksidatif akan menonaktifkan kerja antiproteinase, merangsang produksi dan sekresi mukus. Stres oksidatif juga dapat menurunkan aktifitas enzim histone deacetylase pada parenkim paru yang secara terus – menerus akan menurunkan aktifitas anti inflamasi seperti glukokortikosteroid dalam tubuh.1,3
Ketidakseimbangan protease dan antiprotease terjadi pada penderita PPOK. Protease
berfungsi sebagai pemecah komponen jaringan ikat dan antiprotease yang berfungsi menghambat
pemecahan tersebut. Beberapa jenis protease yang berasal dari sel inflamasi dan sel epitel
jumlahnya meningkat. Protease yang berguna untuk destruksi dari elastin merupakan komponen
jaringan ikat utama pada parenkim paru seperti neutropil elastase dan matriks metalloproteinase
MMP-8, MMP-9, MMP-12.1,3,4
II.1.4. Patofisiologi PPOK
Pada seorang penderita PPOK, semakin berat proses inflamasi yang terjadi, semakin banyak
terjadi fibrosis pada saluran napas perifer, maka akan terjadi hambatan aliran udara dan air
trapping. Hal ini ditandai dengan semakin rendahnya nilai VEP1 dan nilai perbandingan VEP1/KVP (VEP1%). Nilai – nilai ini menunjukkan adanya proses obstruksi pada saluran napas, yang menjadi
Obstruksi ataupun penyempitan saluran napas perifer yang progresif akan mengakibatkan
adanya udara yang terperangkap atau yang dinamakan air trapping saat ekspirasi yang akan
mengakibatkan parenkim paru akan hiperinflasi atau emfisematous. Hiperinflasi dapat mengurangi
kapasitas inspirasi dan juga menyebabkan peningkatan kapasitas residu fungsional. Kondisi keadaan abnormal ini dikenal sebagai hiperinflasi dinamik. Kondisi ini akan menyebabkan sesak
napas dan adanya keterbatasan aktifitas penderita.1,3,4,10
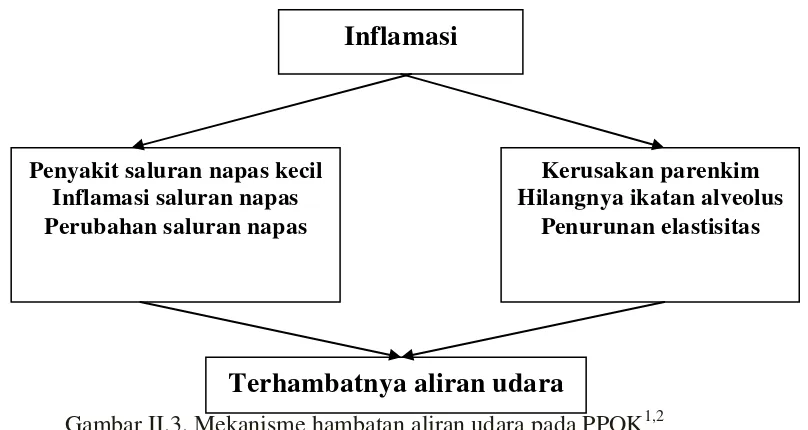
Gambar II.3. Mekanisme hambatan aliran udara pada PPOK1,2
Pada penderita PPOK, pertukaran gas yang terjadi juga mengalami perubahan, yang
dikarenakan suatu keadaan hipoksemia dan hiperkapnia. Semakin berat derajat PPOK seseorang,
maka semakin buruk pertukaran gas yang terjadi. Tingkat keparahan kerusakan parenkim paru,
berhubungan dengan PO2 arteri dan ketidakseimbangan antara proses ventilasi dan perfusi.
Hipersekresi mukus juga sering terjadi pada seorang penderita PPOK. Hal ini terutama
terjadi pada penderita bronkitis kronik, yang ditandai adanya batuk produktif yang kronik. Hal ini
terjadi dikarenakan oleh peningkatan jumlah sel goblet dan pembesaran kelenjar submukosa sebagai
reaksi terhadap iritasi di saluran napas oleh asap rokok ataupun gas – gas beracun lainnya.
Inflamasi
Penyakit saluran napas kecil Inflamasi saluran napas Perubahan saluran napas
Kerusakan parenkim Hilangnya ikatan alveolus
Penurunan elastisitas
II.1.5. Diagnosis Dan Klasifikasi PPOK
Dalam Menegakkan diagnosa PPOK haruslah berdasarkan gejala klinis yang dikeluhkan
oleh penderita. Selain itu PPOK lebih banyak terkena pada seorang pria dibandingkan dengan
wanita, dengan usia rata – rata ≥ 40 tahun dengan riwayat terpapar asap rokok, maupun bahan –
bahan iritan yang berasal dari lingkungan tempat tinggal dan lingkungan kerja dalam waktu yang
lama. Gejala klinis yang sering timbul pada penderita PPOK secara umum adalah sesak napas,
batuk yang tidak/disertai dengan produksi sputum, keterbatasan aktifitas dan adanya wheezing yang
telah berlangsung lama. Diagnosa pasti PPOK adalah menggunakan alat pengukur faal paru yang
dikenal dengan spirometri.1,3,4
PPOK derajat ringan ditandai dengan gejala klinis berupa batuk kronik yang disertai dengan
produksi sputum. Keluhan ini telah berlangsung beberapa tahun, namun sering diacuhkan oleh
penderita. PPOK derajat sedang, dimana hambatan aliran udara semakin memberat, gejala klinis
berupa sesak napas sering timbul, dan pada derajat sedang ini penderita sudah mulai memeriksakan
diri ke sarana kesehatan. Pada PPOK derajat berat dan sangat berat, gejala klinis berupa sesak
napas, baruk kronik yang disertai dengan produksi sputum berlangsung secara terus – menerus.
Pada derajat ini, PPOK sering disertai dengan komplikasi, dapat berupa gagal napas, gagal jantung,
penurunan kesadaran dan lainnya.1,3,4
Dari pemeriksaan fisis pada PPOK dini tidak dijumpai kelainan, sedang pada PPOK yang lanjut dari inspeksi dapat dijumpai pursed-lip breathing (mulut setengah terkatup/mencucut), barrel chest (diameter dada anteroposterior dan transversal sebanding), penggunaan otot bantu napas,
hipertropi otot bantu napas, pelebaran sela iga. Dari pemeriksaan fremitus melemah, pada perkusi dijumpai hipersonor, sedangkan dari auskultasi dijumpai suara napas melemah, ekspirasi memanjang, terdapat ronki kering atau mengi, bunyi jantung terdengar jauh.1,3
obstruksi saluran napas penderita PPOK. Pemeriksaan foto toraks didapatkan gambaran hiperinflasi, hiperlusen, diapragma mendatar, corakan bronkovaskuler meningkat, bulla, jantung pendulum.1,3
Gambar II.4. Gambaran radiologis PPOK1,3
Pada pemeriksaan spirometri dapat diukur beberapa parameterfaal paru yaitu :1,3,10
– Kapasitas vital paksa (KVP) adalah jumlah udara yang bias diekspirasi maksimal secara paksa setelah inspirasi maksimal.
– Volume ekspirasi paksa detik pertama (VEP1) adalah jumlah udara yang bisa diekspirasi
maksimal secara paksa pada detik pertama.
– Rasio VEP1/KVP.
Bila nilai VEP1 ≤ 80% dari nilai prediksi, serta nilai perbandingan VEP1/KVP ≤ 70% nilai
Tabel II.1. Klasifikasi PPOK1,2
Mukosa didaerah respiratorius bervariasi sesuai dengan lokasi yang terbuka dan terlindung dan terdiri dari empat macam sel. Pertama sel torak berlapis semu bersilia yang mempunyai 50 - 200 silia setiap selnya. Diantara sel - sel bersilia terdapat sel - sel goblet dan sel sikat (yang mempunyai mikrovilli). Terakhir adalah sel basal yang terdapat diatas membran sel. Epitel respiratorius jenis lain adalah epitel pipih berlapis yang terdapat pada daerah vestibulum nasi dan epitel transisional yang terletak persis dibelakang vestibulum. Epitel didaerah vestibulum nasi ini dilengkapi dengan rambut yang disebut dengan vibrissae. Lanjutan epitel pipih berlapis pada vestibulum akan menjadi epitel berlapis pipih tanpa silia terutama pada ujung anterior konkha dan ujung septum nasi. Kemudian pada sepanjang daerah inspirasi maka epitel akan berbentuk torak, silia pendek dan agak tidak teratur.
Pada sel torak yang bersilia maupun yang tidak bersilia terdapat mikrovili yang berjumlah lebih kurang 300 - 400 setiap selnya, dan jumlah ini bertambah kearah nasofaring. Mikrovili berupa benjolan seperti jari yang kecil, pendek dan langsing pada permukaan sel yang menghadap ke lumen. Mikrovilli ini besarnya ± 1/3 silia dan mempunyai inti sentral dari filamen aktin. Mikrovili ini tidak bergerak dan fungsinya mungkin untuk promosi ion dan transportasi serta pengaturan cairan diantara sel - sel. Disamping itu juga memperluas permukaan sel.
Sel goblet (kelenjar mukus) adalah sel tunggal yang pada pemeriksaan endoskopis tampak berbentuk piala. Sel ini menghasilkan komplek protein polisakarida yang membentuk lendir dalam air. Distribusi dan kepadatan sel goblet tertinggi didaerah konkha inferior (11.000 sel / mm2) dan terendah diseptum nasi (5700 sel / mm2). Diantara semua sinus, maka sinus maksila mempunyai kepadatan sel goblet yang paling tinggi.
mukosa juga banyak ditemukan di dekat ostium.
Pada membran mukosa juga ditemukan sel neurosekretori dan beberapa macam sel seperti makrofag dan leukosit. Terlihat juga kelenjar mukosa yang masuk kedalam jaringan ikat
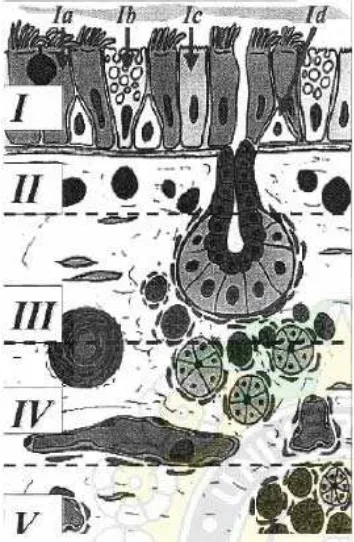
Gambar II.5. Histologi mukosa hidung17 Keterangan Gambar I :
I. Lapisan Mukosa Hidung Ia. Sel bersilia
Ib. Goblet sel Ic. Sel tidak bersilia Id. Sel basalis II. Lapisan sel radang
(Sel plasma, limfosit dan eosinofil) III.Lapisan Kelenjar superfisial IV.Lapisan vaskular
II.2.1.1. Epitel17,18
Rongga hidung, nasofaring dan sinus paranasal dilapisi oleh selaput lendir yang berkesinambungan dengan berbagai sifat dan ketebalan. Dibagian paling anterior vestibulum nasi terdapat epitel kubik dan gepeng berlapis. Diatas bidang konka superior terdapat epitel olfaktorius, dibawahnya epitel respatorius. Secara umum sel-sel pada hidung dan mukosa sinus terdiri atas 4 tipe sel yaitu:
- Sel epitel kolumnar bersilia
- Sel epitel kolumnar tidak bersilia
- Sel basal
- Sel goblet
Sel epitel kolumnar bersilia memiliki mikrovilli dan silia pada permukaan luminal. Pada sel epitel kolumnar bersilia ini setiap sel memiliki rata - rata 300 - 400 mikrovilli dan antara 50 - 200 silia. Silia pada sel ini merupakan struktur yang kuat yang mesti dibasahi dengan cairan untuk bisa berfungsi dan dapat bertahan melalui aktifitas biologis. Fungsi utama sel bersilia adalah untuk membawa mukus kembali kearah faring dengan pergerakan seperti gelombang yang terkoordinasi
Sel kolumnar tidak bersilia diselaputi dengan sejumlah mikrovilli, biasanya jumlahnya dari 300 - 400 pada permukaan apikal. Mikrovillinya adalah identik dengan yang terlihat pada sel epitel yang bersilia dan menyerupai mikrovilli dibagian lain pada tubuh misalnya gastrointestinal. Sel nya berdiameter 0,1 µm dan panjang 2 µm. Memiliki inti sentral yang terdiri dari serat aktin memanjang kedalam jaringan terminal. Sel tidak bersilia memiliki aktifitas metabolik yang tinggi yang disebabkan oleh adanya mitokondria dalam jumlah yang besar dan adanya retikulum endoplasmik agranular. Walau bagaimanapun mikrovilli bukanlah prekursor dari silia. Ia dipercayai meningkatkan area permukaan dari sel epitel, dengan itu membantu menyeimbangkan balance cairan dalam hidung.
merupakan bentuk dari lapisan mukosa yang tebal. Sel goblet mengandung banyak granula - granula yang berisi dengan periode acid schiff (PAS) materi pewarna sitoplasma dan didominasi oleh komplek golgi dan granular tipe retikulum endoplasmik, sepertinya hal mitokandria. Komponen ini menyebabkan meningkatnya aktifitas metabolik. Walaupun sel goblet imatur, bisa diidentifikasi dengan transmisi mikroskopi elektron, pemeriksaan mikroskopik elektron menunjukkan sel goblet di selaputi oleh mikrovilli. Mikrovilli selalu berbentuk seperti kaktus
(Glycocalyx) yang mana kemungkinan berupa mukopolisakarida.
Sel basal bervariasi dari segi jumlah dan ketinggiannya. Stem selnya kurang berdeferensasi dan mungkin merubah sel lainnya setelah diferensisasi.
II.2.1.2. Silia15,16,17,18
Silia merupakan struktur yang menonjol dari permukaan sel. Bentuknya panjang, dibungkus oleh membran sel dan bersifatmobile. Jumlah silia dapat mencapai 200 buah pada tiap sel. Panjangnya antara 2 - 6 µm dengan diameter 0,3 µm .Tiap silia tertanam pada basal sel yang terletak tepat dibawah permukaan sel dan diselubungi oleh lanjutan dari membran sel. Didalam silia terdapat sehelai filamen yang disebut aksonema yang dibawahnya terdapat badan sel silindris dan pendek. Filamen ini kebawah lagi memanjang sampai ke sitoplasma dan disebut badan akar. Pada badan akar tersebut silia tertanam dengan kuat. Di tempat ini diduga meneruskan rangsangan syaraf dari satu silia ke silia disebelahnya, sehingga timbul irama gerakan yang selaras.
Struktur silia terbentuk dari dua mikrotubulus sentral tunggal yang dikelilingi sembilan pasang mikrotubulus luar yang dikenal dengan konfigurasi 9+2. Maksudnya adalah ultra struktur silia dibentuk oleh 2 mikrotubulus sentral dan sebelah luarnya dikelilingi oleh 9 pasang mikrotubulus (outer double microtubulus). Pada outer double micro tubulus ini dapat dibedakan menjadi subfibril A dan subfibril B . Subfibril A memiliki struktur dynein arms sedangkan subfibril B tidak. Pasangan mikrotubulus luar ini berhubungan dengan tubulus sentral melalui radial spokes.
adalah sama. Fungsi utama silia adalah untuk membawa kembali mukos kearah pharing dengan pergerakan seperti gelombang terkoordinasi (Coordinated - wave like movement). Silia bergerak antara 10 - 20 kali perdetik pada suhu normal tubuh. Koordinasi silia dalam regio hidung adalah sangat penting . Konsep kunci yang dipakai adalah pergerakan metachronous. Banyak diskripsi tentang membran mukosa bersilia dengan bantuan mikroskop dinyatakan sebagai suatu gelombang, mekanisme ini turut mencegah perlengketan diantara silia. Hal yang juga penting adalah pertumbuhan ataupun tumbuh kembali silia yang telah musnah (Siliagenesis).
Cara pertumbuhan silia didalam hidung belum lah diketahui dengan pasti. Walau demikian, sel - sel dengan silia yang imatur adalah jarang sekali ditemukan. Dengan diketahui susunan ultra struktur silia pada epitel pernapasan ini, dapat memperjelas patofisiologi beberapa penyakit didalam rongga hidung. Penyakit saluran pernapasan yang disebabkan adanya defek pada ultra struktur silianya dapat berupa tidak adanya dynein arm pada subfibril A, dapat juga sebagai akibat tidak adanya radial spokes dan atau terganggunya transposisi mikrotubulus dan kelainan ini disebut dengan syndrom immotile silia atau syndrom dyskenesia silia atau syndrom kartagener yang ditandai dengan adanya sinusitis paranasalis dan bronkiektasis.
Gambar II.6. Penampang melintang silia18.
Silia ini tidak bergerak secara serentak, tetapi berurutan seperti efek domino (metachronical waves) pada satu area arahnya sama.
Belum diketahui dengan jelas apa yang mengontrol gerak silia. Adenosin trifosfat (ATP) merupakan sumber energi utama pada aktivitas silia manusia. Pada outer double micro tubulus
terdapat subfibril A, yang letaknya lebih ke sentral dan subfibril B, letaknya agak ke tepi dan lebih pendek. Ada dua lengan yang tersusun dengan teratur, terdiri dari ATPase yang dinamakan lengan
Gambar II.7. Diagram gerak silia17
Poros gerakan silia adalah garis tegak lurus pada bidang yang menghubungkan pasangan tubulus sentral. Sel-sel bersilia gugur dan diganti secara teratur. Kemungkinan besar sel - sel basal mempunyai potensi untuk berdeferensiasi menjadi sel goblet atau sel bersilia sesuai dengan kebutuhan.
Belum diketahui apa yang mengontrol gerak silia. Pada manusia tidak ada syaraf pengontrol, meskipun pada faring kodok ada. Tetapi kontrol saraf akan mempengaruhi komposisi mukus. Asetilkolin akan meningkatkan frekuensi gerak silia pada kodok. Adenosin trifosfat
merupakan sumber energi utama pada aktivitas silia mamalia.
II.2.1.3.Palut Lendir17,18,20,26
sinus,telinga dan lain - lainnya. Gerakan silia dibawahnya menggerakkan lapisan lendir ini, bersamaan digerakkan dengan materi - materi asing yang terperangkap olehnya , secara berkesinambungan kearah faring dan esophagus untuk kemudian ditelan atau dibatukkan. Lendir ini diproduksi oleh kelenjar mukos dan serous, terutama oleh sel - sel goblet pada mukosa. Ada dua susun palut lender, yang pertama adalah yang menyelimuti batang silia dan mikrovilli adalah
lapisan perisiliar, yang lebih tipis dan kurang lengket. Lapisan kedua terdapat diatasnya, yakni
lapisan superfisial terdapat lendir yang lebih kental yang ditembus oleh batang silia bila sedang tegak sepenuhnya.
Lapisan superfisial ini merupakan gumpalan lendir yang tidak berkesinambungan yang menumpang pada cairan perisiliar dibawahnya. Secara keseluruhan kedua lapisan ini dinamakan
palut lendir.
Cairan perisiliar mengandung glikoprotein mukus, protein serum dan protein sekresi dengan molekul yang lebih rendah. Lapisan ini sangat berperan penting pada gerakan silia, karena sebagian besar batang silia berada dalam lapisan ini, sedangkan denyutan silia didalam cairan ini. Keseimbangan cairan diatur oleh elektrolit. Penyerapan diatur oleh transpor aktif natrium (Na+) dan sekresi digerakkan oleh klorida (Cl-). Tingginya permukaan cairan perisiliar ditentukan oleh keseimbangan antara kedua elektrolit ini, dan derajat permukaan ini menentukan kekentalan palut lendir.
peningkatan cairan perisiliar, maka ujung silia tidak akan mencapai lapisan superfisial yang dapat mengakibatkan kekuatan aktivitas silia terbatas atau terhenti sama sekali. Pada keadaan normal permukaan cairan perisiliar sedikit lebih rendah dibanding ujung silia. Kedua keadaan ini sangat mengganggu transport mukosiliar.
Mukus yang berasal dari kelompok sinus anterior akan mengalir ke meatus medius untuk berfungsi sebagai pengatur kondisi udara yang utama.
II.2.2. Transpor Mukosiliar
TMS atau sistem pembersihan sesungguhnya terdiri atas dua sistem yang bekerja secara simultan. Sistem ini tergantung pada gerakan aktif silia mendorong gumpalan mukus. Ujung silia yang dalam keadaan tegak sepenuhnya masuk menembus gumpalan mukus dan menggerakkan kearah posterior bersama - sama dengan materi asing yang terperangkap didalamnya ke arah faring. Lapisan cairan perisilia dibawahnya juga dialirkan kearah posterior oleh aktivitas silia, tetapi mekanismenya belum diketahui dengan pasti. Didalam faring kedua komponen palut lendir ini ditelan atau dibatukkan. Kecepatan kerja pembersihan oleh mukosilia dapat diukur dengan menggunakan suatu pertikel yang tidak larut dan permukaan mukosa.15,20
Partikel ini akan bergerak bersama gumpalan mukus. Materi yang rasanya manis dan dapat larut akan bersatu dengan cairan perisilia dan akan terasa oleh penderita pada waktu sampai di faring dan dapat dilihat oleh pemeriksa. TMS yang bergerak aktif sangat penting untuk kesehatan tubuh,bila sistem ini macet maka meteri yang terperangkap oleh palut lendir akan sempat menembus mukosa dan dapat menimbulkan penyakit. Kecepatan dari pada TMS sangatlah bervariasi , pada orang sehat antara 1 sampai 20 mm/menit.15,20
mencapai ostium, dan pada daerah ostium silia tersebut berputar dengan kecepatan 15 hingga 20 mm/menit.17,18
Pada dinding lateral rongga hidung sekret dari sinus maksila akan bergabung dengan sekret yang berasal dari sinus frontal dan etmoid anterior di dekat infundibulum etmoid, kemudian melalui anteroinferior orifisium tuba eustachius akan dialirkan ke arah nasofaring. Sekret yang berasal dari sinus etmoid posterior dan sfenoid akan bergabung di resesus sfenoetmoid, kemudian melalui posteroinfrior orifisium tuba eustachius menuju nasofaring. Dari rongga nasofaring mukus turun kebawah oleh gerakan menelan.17,18
II.2.3. Faktor - faktor yang mempengaruhi transpor mukosiliar
Berdasarkan beberapa penelitian, Proctor, Andersen et all menyatakan bahwa faktor lingkungan tidak begitu mempengaruhi fungsi mukosiliar. Pada percobaan, perubahan mendadak pada suhu lingkungan diatas atau dibawah 250oC mungkin akan mengakibatkan sedikit perlambatan TMS . Kelembaban yang tinggi mungkin akan menimbulkan rasa kurang nyaman tetapi tidak mengubah dan mempengaruhi transpor mukosiliar.20
Beberapa hal yang dapat mempengaruhi transpor mukosiliar adalah silia, mukus dan hubungan antara keduanya. Selain faktor diatas disfungsi mukosiliar hidung yang dapat mempengaruhi TMS bisa disebabkan oleh kelainan primer dan kelainan sekunder. Kelainan primer berupa dyskinesia silia dan fibrosis kistik. Kelainan diskenesia primer diantaranya ialah
Kartegener’s syndrome, Immotile silia syndrome, syndrom young dan fibrokistik. Sedangkan
kelainan sekunder ialah Commond cold, sinusitis kronik, rinitis atropi, vasomotor rinitis, deviasi septum dan sindrom sjogren.11,15
II.2.3.1. Kelainan Kongenital
Kartagener’s syndrom merupakan kelainan dengan kekurangan / ketiadaaan lengan dynein,
ini merupakan identifikasi klasik dengan abnormalitas kogenital dari silia. Rata - rata frekuensi denyut silia pada kelainan lengan dynein adalah 6,1 Hz , pada defek jari - jari radial adalah 9,6 Hz dan pada kelainan translokasi adalah10,2 Hz. Pemeriksaan waktu transportasi mukosiliar pada pasien ini lebih dari 60 menit.13,16
Sindrom kartagener merupakan penyakit kogenital dengan kelainan bronkiektasis , sinusitis, dan situs inversus. Penyakit yang diturunkan secara genetik ini merupakan contoh diskenesia silia
primer, dimana terlihat kekurangan sebahagian atau seluruh lengan dynein luar atau dalam.
Akibatnya terjadi gangguan yang sangat serius pada koordinasi gerakan silia dan disorientasi arah dari pukulan/denyut. Sering disebut dengan sindrom silia immotil. Gangguan pada transpor mukosiliar dan frekuensi denyut silia menyebabkan infeksi kronik dan berulang, sehingga terjadi bronkiektasis dan sinusitis.13,16
Fibrosis kistik dan sindrom young juga merupakan kelainan kongenital yang dihubungkan dengan sinusitis kronik. Ultrastruktur silia pada kelainan ini terlihat normal, tetapi terdapat abnormalitas kekentalan dari palut lendir dan terdapat perpanjangan waktu transpor mukosiliar.13,16
II.2.3.2. Lingkungan
II.2.3.3. Alergi
Pengaruh alergi pada hidung masih diperdebatkan. Chevance pada tahun 1957 melaporkan bahwa pada hewan sensitisasi pada hidung akan menyebabkan kerusakan silia bila dilakukan dengan menaruh alergen spesifik di rongga hidung. Beberapa peneliti menemukan pembengkakan
mikroskopis pada sitoplasma hidung manusia dalam keadaan alergi yang dikatakannya sebagai ”akibat pengaruh iritasi” dan ditemukan adanya penurunan transpor mukosiliar hidung pada
bronkus dengan pasien penderita atopi bila dirangsang dengan alergen spesifik.11,15
II.2.3.4. Obat - obatan
Kebanyakan obat tetes hidung dan beberapa glukokortikoid yang mempunyai bahan penstabil seperti benzalconium, chloride, chlorbutol, thiomersal dan EDTA terbukti membahayakan epitel saluran napas dan bersifat siliotoksik. Talbot et all, pada penelitiannya (tahun 1997) dengan menggunakan larutan garam hipertonik (NaCI 3% pH 7,6) lebih dapat memperbaiki transpor mukosiliar dibanding penggunaan larutan garam fisiologis.26
Obat dekongestan topikal juga terlihat dapat menghambat fungsi silia. Penggunaan obat tersebut paling kurang menyebabkan gangguan fungsi mukosiliar sementara. Pemberian obat - obat seperti phenylephrine 0,5 % dan oxymetazoline Hcl 0,05 % dapat menghambat gerakan silia secara sementara pada binatang percobaan tapi hal ini belum dapat dibuktikan pada manusia.18,19
Gosepath et all pada tahun 2002 melakukan penelitian tentang pengaruh larutan topical
antibiotik (ofloxacin), antiseptik (betadin, H202), dan anti jamur (amphotericin B,
traconazole,clotrimazole) terhadap frekwensi denyut silia. Peningkatan konsentrasi ofloxacin
sampai 50% terlihat sedikit mempengaruhi frekwensi denyut silia. Peningkatan konsentrasi itraconazole dari 0,25% menjadi 1% dapat menurunkan aktivitas silia dari 8 jam menjadi 30 menit. Larutan Betadin lebih berefek siliotoksik dibanding H2O2. Terlihat penurunan aktivitas silia dan
konsentrasi tinggi dapat merusak fungsi pembersihan mukosiliar.26
Beberapa obat oral juga dapat menurunkan waktu transport mukosiliar seperti golongan antikolinergik, narkotik, dan etil alkohol. B adrenergik tidak begitu mempengaruhi gerakan silia tetapi malah dapat merangsang pembentukan palut lendir. Obat kolinergik dan methilxantine merangsang aktivitas silia dan produksi palut lendir.26
II.2.3.5. Struktur dan anatomi hidung
Kelainan anatomi hidung dan sinus juga dapat mengganggu fungsi mukosiliar secara lokal. Jika permukaan mukosa yang saling berhadapan menjadi lebih mendekat atau bertemu satu sama lain, maka aktivitas silia akan terhenti. Deviasi septum, polip, konka bulosa atau kelainan struktur lain di daerah kompleks osteomeatal dan ostium sinus dapat menghalangi transportasi mukosiliar menurut penelitian15,20
II.2.3.6. Infeksi
II.2.4. Sistem mukosiliar pada penderita PPOK
Saluran napas terdiri dari saluran napas bagian atas dan saluran napas bagian bawah.
Saluran napas bagian atas dan bawah ini disebut sebagai saluran napas penghantar, yang berfungsi
dalam penghantaran oksigen ke paru – paru tanpa adanya pertukaran gas. Saluran napas bagian atas
terdiri dari hidung, rongga mulut, faring dan laring. Saluran napas bagian bawah terdiri pula atas
trakea, bronkus, bronkiolus, sampai ke bronkiolus respiratorius.1,2,3
Hidung merupakan penyaring dan pertahanan saluran napas lini pertama dengan membersihkan udara inspirasi dari debu, bakteri dan virus yang dilakukan oleh silia dan laput lendir. Silia epitel respiratorius, kelenjar penghasil mukus dan selaput lendir membentuk sistem mekanisme pertahanan penting dalam sistem respiratorius dikenal sebagai sistem mukosiliar.17
Sebagai pertahanan saluran napas pertama, sistem mukosiliar akan menjaga agar saluran napas atas selalu bersih dan sehat dengan membawa partikel debu, bakteri, virus, alergen, toksin dan lain - lain yang terperangkap pada lapisan mukus ke arah nasofaring. Silia dengan gerakan - gerakan teratur bekerjasama dengan laput lendir akan mendorong partikel - partikel asing dan bakteri yang terhirup ke kavum nasi menuju nasofaring, orofaring dan selanjutnya akan ditelan dan dihancurkan di lambung. Dengan demikian mukosa mempunyai kemampuan untuk membersihkan dirinya sendiri.17,18