DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF
KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
HALAMAN SAMPUL
SKRIPSI
Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Ilmu Farmasi
Oleh :
Brian Handoko Suciadi
NIM : 04 8114 139
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
ii
DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF
KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
HALAMAN JUDUL
SKRIPSI
Diajukan Untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S.Farm.)
Program Studi Ilmu Farmasi
Oleh :
Brian Handoko Suciadi
NIM : 04 8114 139
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA YOGYAKARTA
iii
DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF
KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
HALAMAN PERSETUJUAN PEMBIMBING
Yang diajukan oleh :
Brian Handoko Suciadi
NIM : 048114139
Telah disetujui oleh :
Pembimbing
Ipang Djunarko, S.Si., Apt
iv
Pengesahan Skripsi Berjudul
DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF
KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
Oleh :
Brian Handoko Suciadi NIM : 048114139
Dipertahankan di Hadapan Panitia Penguji Skripsi Fakultas Farmasi
v
HALAMAN PERSEMBAHAN
Dedicated to :
My God -Jesus Christ-,
Papi, Mami, Albert, Ivone,Saudara-Saudaraku,
Almamaterku,
And everyone’s who know’s Brian
Kalian
memiliki t akdir kepast ian,
unt uk mer asakan der it a dan kepedihan.
J ika
hat i kalian masih t er get ar oleh r asa t akj ub
menyaksikan kegaib an yang t er j adi dalam kehidupan.
maka
pedihnya pender it aan t idak kalah menakj ubkan,
dar ipada kesenangan....
Selalu ber ikan yang t er indah unt uk per sahabat an,
J ika
Dia har us t ahu musim sur ut mu,
Biar lah dia mengenal pula musim pasangmu.
Sebab apa makna per sahabat an j ika
Sekedar mengisi wakt u senggang?
Car ilah ia unt uk ber sama menghidupi
vi
PRAKATA
Tiba saatnya bagi penulis untuk memanjatkan puji syukur kepada Bapa
di surga dan Tuhan Yesus Kristus karena atas berkat, rahmat dan penyertaan-Nya
membuat penulis mampu untuk menyelesaikan skripsinya yang berjudul “Dosis
Efektif Kombinasi Natrium Tiosulfat Sebagai Antidot Dan Diazepam Sebagai
Terapi Suportif Keracunan Sianida Akut Pada Mencit Jantan Galur Swiss”.
Skripsi ini disusun sebagai tugas akhir untuk memenuhi salah satu syarat
guna memperoleh gelar Sarjana Strata satu Farmasi (S. Farm.), program Studi
Ilmu Farmasi Fakultas Sanata Dharma, Yogyakarta. Sekaligus untuk menambah
kasanah pengetahuan dalam dunia kesehatan pada umumnya, dan dunia
kefarmasian pada khususnya.
Rasa terimakasihpun pantas penulis haturkan kepada pihak-pihak yang
telah mendukung terwujudnya skripsi ini. Dukungan baik secara langsung
maupun tak langsung yang mereka berikan akan sangat bermanfaat bagi penulis.
Adapun ucapan terimakasih yang tulus hendak penulis haturkan kepada :
1. Bapa kami yang ada di surga yang telah mengutus Yesus Kristus untuk ke
dunia dan menebus dosa-dosa manusia dan mengajari kita akan cinta kasih.
2. Rita Suhadi, M.Si., Apt. selaku Dekan Fakultas Farmasi Universitas Sanata
Dharma Yogyakarta.
3. Ipang Djunarko, S.Si., Apt. selaku dosen pembimbing yang telah memberikan
segala waktu dan kesabarannya dalam mendampingi penulis dari awal
vii
4. Mas Pardjiman, Mas Heru, Mas Kayat selaku Laboran Laboratorium
Farmakologi dan Toksikologi Fakultas Farmasi Universitas Sanata Dharma
Yogyakarta yang bersedia membantu dan menemani penulis selama
melakukan penelitian.
5. Pak Agus (Laboran Farmakologi) Fakultas Farmasi Universitas Gadjah Mada,
atas bantuannya dalam menyediakan hewan uji.
6. Papi dan Mami yang selalu mendoakan dan memberi dukungan kepada
penulis. Terimakasih atas kebebasan yang diberikan Papi dan Mami hingga
membuat penulis menjadi bertanggung jawab dan dewasa.
7. Oh Albert yang telah memperhatikan penulis selama di Yogyakarta.
8. Ivone atas dukungan, kasih sayang, kebahagian, kesedihan, dan semua yang
telah Ivone berikan untuk mewarnai hidup penulis.
9. Lidia Kristalia yang telah banyak membantu penulis selama kuliah.
10.Cin Frengky Cuwondo atas kebersamaanya dalam menghadapi cobaan selama
masa kuliah dan atas bantuan selama kuliah.
11.Andrew Arief Sudarmono yang selalu menolong dan direpotkan oleh penulis.
12.Libertus Tintus yang selalu bersedia untuk menemani penulis.
13.Fandy kurniwan yang telah bersama penulis melewati masa SMU dan kuliah.
14.Teman-teman yang telah bersama-sama penulis melewati masa-masa kuliah
(Stefani, Cendani, Chika, Novi, Nike, Tice, Rizky, Feri Ds, Liza) terimakasih
atas dukunganya.
15.Semua pihak yang tidak dapat disebutkan satu-persatu yang telah mendukung
viii
Segala kesempurnaan adalah milik Tuhan, dan manusia hanya bisa
berusaha. Maka penulis mengucapkan kata maaf apabila ada kesalahan dan
kata-kata yang kurang berkenan di hati pembaca. Dari sini penulis sadar kritik dan
saran sangat berguna agar karya ini menjadi lebih baik dan bermanfaat. Akhir
kata, semoga karya ini berguna bagi perkembangan dunia kesehatan pada
umumnya dan dunia kefarmasian pada khususnya.
Penulis
ix
PERNYATAAN KEASLIAN KARYA
Saya menyatakan bahwa sesungguhnya skripsi yang saya tulis ini tidak
memuat karya orang lain, kecuali yang telah disebutkan dalam kutipan dan daftar
pustaka sebagaimana layaknya karya ilmiah.
Yogyakarta, 14 Agustus 2008
Penulis,
LEMBAR PERNYATAAN PERSETUJUAN
PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS
Yang bertanda tangan di bawah ini, saya mahasiswa Universitas Sanata Dharma :
Nama : Brian Handoko Suciadi
Nomor Mahasiswa : 04 8114 139
Demi pengembangan ilmu pengetahuan, saya memberikan kepada Perpustakaan
Uni-versitas Sanata Dharma karya ilmiah saya yang berjudul :
DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI
ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
beserta perangkat yang diperlukan (bila ada). Dengan demikian saya memberikan
kepada Perpustakaan Universitas Sanata Dharma hak untuk menyimpan,
me-ngalihkan dalam bentuk media lain, mengelolanya dalam bentuk pangkalan data,
mendistribusikan secara terbatas, dan mempublikasikannya di Internet atau media
lain untuk kepentingan akademis tanpa perlu meminta ijin dari saya maupun
memberikan royalti kepada saya selama tetap mencantumkan nama saya sebagai
penulis.
Demikian pernyataan ini yang saya buat dengan sebenarnya.
Yogyakarta, 27 Agustus 2008
Yang menyatakan
x
DOSIS EFEKTIF KOMBINASI NATRIUM TIOSULFAT SEBAGAI ANTIDOT DAN DIAZEPAM SEBAGAI TERAPI SUPORTIF
KERACUNAN SIANIDA AKUT PADA MENCIT JANTAN GALUR SWISS
Intisari
Sianida merupakan senyawa racun yang dapat menyebabkan kematian dan kasus keracunan sianida banyak dijumpai dalam masyarakat. Natrium tiosulfat adalah salah satu antidotum untuk sianida, tetapi berapa kisaran dosis efektif jika dikombinasikan dengan diazepam sebagai terapi suportif belum banyak diteliti. Oleh karena itu itu perlu diketahui kisaran dosis efektif untuk kombinasi natrium tiosulfat dan diazepam. Tujuan penelitian ini adalah untuk mengetahui kisaran dosis kombinasi na trium tiosulfat sebagai antidot dan diazepam sebagai terapi suportif yang efektif untuk menangani keracunan sianida akut pada mencit
Penelitian ini merupakan penelitian eksperimental murni dengan rancangan acak lengkap pola searah. Empat puluh dua ekor mencit jantan dibagi menjadi 7 kelompok sama banyak yang terdiri dari : kelompok I diberi bahan pelarut yang digunakan yaitu aquades 25 mg/KgBB peroral, kelompok II diberi larutan diazepam dosis 2 mg/kgBB dan Natrium tiosulfat (Na2S2O3) dosis 22.96
mg/kgBB diberikan secara intraperitoneal (i.p), kelompok III diberi larutan KCN dosis 26 mg/kgBB peroral sebagai kontrol positif racun, Kelompok IV-VII diberi larutan KCN secara per oral (p.o) kemudian diberi antidot kombinasi natrium tiosulfat dan diazepam dengan peringkat dosis berturut-turut : 0.468 mg/kgBB, 3.279 mg/kgBB, 22.960 mg/kgBB dan 160.720 mg/kgBB dan untuk diazepam dengan hanya menggunakan 1 peringkat dosis yaitu 2 mg/kgBB secara intraperitoneal.
Dari hasil penelitian dosis efektif kombinasi untuk natrium tiosulfat dan diazepam adalah 160.720 mg/kgBB untuk natrium tiosulfat dan 2 mg/kgBB untuk dosis diazepam.
xi
EFECTIVE DOSAGE COMBINATION OF SODIUM TIOSULPHATE AS ANTIDOT DIAZEPAM AS THERAPY SUPORTIF FOR ACUTE
POISONING CIANIDE IN MALE MICE SWISS STRAIN
Abstract
Cyanide is a toxic compound that can cause death. There are many poisoned-Cyanide cases in the society. Sodium thiosulphate is one of antidotum for Cyanide, however, how much approximation dosage that is effective to be combined with diazepam supportive therapy has not been studied. Therefo re, the approximation of effective dosage to combine with sodium thiosulphate and Diazepam need to be recognize. The purpose of this experiment is to find range of the combination dosage of sodium tiosulphate and diazepam which is effective to prevent the acute toxicity of cyanide in mice.
This research is pure experimental research with complete random design of one direction model. Twenty fo ur male white mice were divided into equal seven groups consisted of: first group was given with solution of aquades
25mg/kgBB per oral, second group was given with Diazepam solution by 2 mg/kgBB dosage and Tiosulfat Natrium (Na2S2O3) by 22.96 mg/kgBB dosage per
oral as positive control of toxic, group IV-VII was given with KCN solution of KCN per oral (p.o) then antidote of Diazepam and Tiosuflat combination by 0.468 mg/kgBB, 3.279 mg/kgBB, 22.960 mg/kgBB, and 160.720 mg/kgBB dosages respectively, while diazepam used one level of dosage, 2 mg/kgBB intraperitoneally.
The result of the research, the combination effective dosage for Tiosulfat Natrium and Diazepam are 160.720 mg/kgBB and 2 mg/kgBB, respectively.
xii
DAFTAR ISI
HALAMAN SAMPUL ...i
HALAMAN JUDUL...ii
HALAMAN PERSETUJUAN PEMBIMBING ...iii
HALAMAN PENGESAHAN ...iv
HALAMAN PERSEMBAHAN ...v
PRAKATA...vi
PERNYATAAN KEASLIAN KARYA...ix
DAFTAR ISI...x
INTISARI ...x
ABSTRACT...xi
DAFTAR TABEL...xv
DAFTAR GAMBAR ...xvi
DAFTAR LAMPIRAN ...xvii
BAB I. PENGANTAR ...1
A. Latar Belakang ...1
1. Permasalahan...4
2. Keaslian penelitian...4
3. Manfaat penelitian...4
B. Tujuan Penelitian...5
BAB II. PENELAAHAN PUSTAKA...7
A. Penanganan Keracunan...7
xiii
C. Dasar Terapi Antidot ...12
D. Asam Sianida...13
E. Asas Umum Toksikologi dari Sianida ...14
F. Antidotum Sianida...19
G. Natrium Thiosulfat ...25
H. Diazepam...26
I. Landasan Teori...28
J. Hipotesis ...29
BAB III. METODE PENELITIAN ...30
A. Jenis dan Rancangan Penelitian ...30
K. Variabel dan Definisi Operasional...30
1. Variabel utama ...30
2. Variabel pengacau...31
3. Definisi operasional...31
L. Bahan Penelitian...31
M. Alat dan Instrumen Penelitian...34
N. Tata Cara Penelitian...36
O. Analisis Hasil ...37
BAB IV. HASIL DAN PEMBAHASAN ...38
A. Kisaran Dosis Kombinasi Natrium Tiosulfat dan Diazepam sebagai Antidotum Sianida...38
xiv
C. Sifat Tterbalikkan Kombinasi Natrium Tiosulfat dan Diazepam pada
Keracunan Sianida...57
BAB V. KESIMPULAN DAN SARAN ...60
A. Kesimpulan...60
B. Saran...60
DAFTAR PUSTAKA ...61
xv
DAFTAR TABEL
Tabel I. Hasil pengamatan gejala efek toksik sianida terhadap 7
kelompok perlakuan. ... 39
Tabel II. Hasil perbandingan antar kelompok pada gejala efek
toksik jantung berdebar. ... 42
Tabel III. Hasil perbandingan antar kelompok pada gejala efek
toksik hilang kesadaran... 44
Tabel IV. Hasil perbandingan antar kelompok pada gejala efek
toksik gagal nafas. ... 47
Tabel V. Hasil perbandingan antar kelompok pada gejala efek
toksik kejang.. ... 50
Tabel VI. Hasil perbandingan pengamatan ge jala efek toksik mati. ... 52
Tabel VII. Hasil perbandingan pengamatan gejala efek toksik sianida
xvi
DAFTAR GAMBAR
Gambar 1. Penggantian sianida dari sitrokrom a3 oksidase oleh methemoglobin 21
Gambar 2. Struktur Kimia 4-DMAP (4-dimethylaminophenol)...23
Gambar 3. Pengubahan sianmethemoglobin menjadi tiosianat oleh rodanase dan
tiosulfat ...24
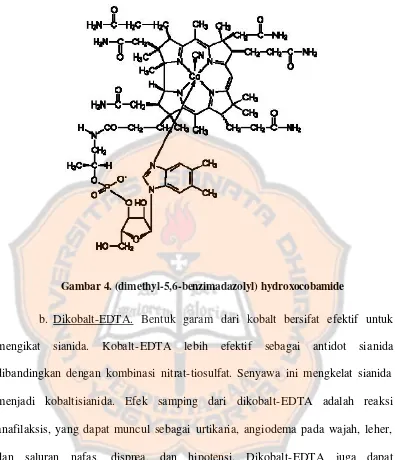
Gambar 4. (dimethyl-5,6-benzimadazolyl) hydroxocobamide ...26
Gambar 5. Dicobalt-EDTA ...27
Gambar 6. Grafik mean ± SE untuk gejala efek toksik berupa jantung berdebar
akibat keracunan sianida. ...43
Gambar 7. Grafik mean ± SE untuk gejala efek toksik berupa hilang kesadaran
akibat keracunan sianida. ...45
Gambar 8. Grafik mean ± SE untuk gejala efek toksik berupa gagal nafas akibat
keracunan sianida. ...48
Gambar 9. Grafik mean ± SE untuk gejala efek toksik berupa kejang akibat
keracunan sianida. ...51
Gambar 10.Grafik mean ± SE untuk gejala efek toksik berupa mati akibat
keracunan sianida. ...53
Gambar 11.Pengubahan cyanmethemoglobin menjadi tiosianat oleh rodhanase
dan tiosulfat (Cyanide Toxicity Review, 2003) ...56
Gambar12 Kurva hipotesis yang melukiskan hubungan antara kadar racun di
dalam darah atau di tempat aksi lawan waktu strategi terapi keracunan
xvii
DAFTAR LAMPIRAN
Lampiran 1. Hasil pengamatan gejala efek toksik pada kelompok kontrol sianida
(dalam detik)...65
Lampiran 2. Hasil pengamatan gejala efek toksik pada kelompok kontrol
aquades (dalam detik) ...65
Lampiran 3. Hasil pengamatan gejala efek toksik pada kelompok kontrol natrium
tiosulfat 22.96 mg/kg + diazepam 2 mg/kg (dalam detik) ...65
Lampiran 4. Hasil pengamatan gejala efek toksik pada kelompok kontrol sianida
(dalam detik)...66
Lampiran 5. Hasil pengamatan gejala efek toksik pada kelompok kontrol sianida
(dalam detik)...66
Lampiran 6. Hasil pengamatan gejala efek toksik pada kelompok kontrol sianida
(dalam detik)...66
Lampiran 7. Hasil pengamatan gejala efek toksik pada kelompok kontrol sianida
(dalam detik)...67
1
BAB I.
PENGANTAR
A. Latar Belakang
Sianida merupakan senyawa racun yang dapat menyebabkan kematian dan
kasus keracunan sianida banyak dijumpai dalam masyarakat. Sianida terkandung
di dalam makanan seperti ketela pohon, kacang koro, daun salam, cherry, dan
keluarga kacang-kacangan lainnya seperti kacang almond. Sianida selain didalam
makanan yang mengandung karbon dan nitrogen seperti plastik juga terdapat
dalam bahan kimia yang digunakan dalam proses pertambangan, sisa pembakaran
produk sintesis seperti plastik, rokok, perokok pasif mengandung 0,06 µg/ml
sianida di dalam darah sedangkan perokok aktif mengandung 0,17µg/ml sianida
didalam darah. (Utama,2006). Sianida digunakan untuk elektroplating, metalurgi,
produksi zat kimia, pengembangan fotografi, pembuatan plastik dan beberapa
proses pertambangan (Anonim, 2000).
Sianida merupakan racun yang mengganggu kesehatan serta mengurangi
bioavailabilitas nutrien di dalam tubuh dan bekerja cepat. Sianida yang berbentuk
gas tak berbau dan tak berwarna yaitu hidrogen sianida (HCN) atau sianogen
khlorida (CNCl) sedangkan yang berbentuk kristal yaitu sodium sianida (NaCN)
atau potasium khlorida (KCN). Yang dapat menyebabkan keracunan tidak hanya
sianida secara langsung tetapi dapat pula bentuk asam dan garamnya, seperti asam
hidrosianik sekitar 2.500–5.000 mg.min/m3 dan sianogen klorida sekitar 11.000
Masuknya sianida ke dalam tubuh melewati saluran pencernaan, saluran
pernafasan, kulit dan mata. Sianida yang masuk ke dalam tubuh jika masih dalam
jumlah yang kecil maka sianida akan diubah menjadi tiosianat yang lebih aman
dan diekskresikan melalui urin dan juga sianida dapat berikatan dengan vitamin
B12. Tetapi jika jumlah sianida yang masuk ke dalam tubuh dalam dosis yang
besar, tubuh tidak akan mampu untuk mengubah sianida menjadi tiosianat
maupun mengikatnya dengan vitamin B12 (Utama, 2006).
Jalur terpenting dari pengeluaran sianida ini adalah dari pembentukan
tiosianat (SCN-) yang diekresikan melalui urin. Tiosianat ini dibentuk secara
langsung sebagai hasil katalisis dari enzim rhodanese dan secara indirek sebagai
reaksi spontan antara sianida dan sulfur persulfida (Utama, 2006). Reaksi ini
membutuhkan sumber utama yaitu sulfur sulfan namun jumlahnya dalam tubuh
terbatas maka natrium tiosulfat dapat digunakan sebagai antidot dalam keracunan
sianida karena natrium tiosulfat dapat berfungsi sebagai pemasok sulfur. Natriun
tiosulfat merupakan antidot pilihan jika diagnosisnya belum tentu jelas karena
keracunan sianida atau bukan, seperti dalam kasus yang disebabkan oleh asap
rokok (Meredith, 1993).
Sianida menghambat sel tubuh mendapatkan oksigen sehingga yang paling
terpengaruh adalah jantung dan otak. Gejala yang paling cepat muncul setelah
keracunan sianida adalah iritasi pada lidah dan membran mukus serta suara darah
yang tidak teratur jika masuk melewati mulut. Gejala dan tanda awal yang terjadi
setelah menghirup HCN atau menelan garam sianida adalah kecemasan, sakit
sianosis (kebiruan), hipotensi, bradikardi, dan sinus atau aritmia AV nodus. Dalam
keracunan stadium kedua, tampak kecemasan berlebihan, koma, dan terjadi
konvulsi, kejang, nafas tersengal-sengal, kolaps kardiovaskular, kulit menjadi
dingin, berkeringat, dan lembab. Nadi menjadi lemah dan lebih cepat. Tanda
terakhir dari toksisitas sianida meliputi hipotensi, aritmia kompleks, gagal
jantung, udem pada paru-paru dan kematian (Utama, 2006).
Diazepam merupakan golongan benzodiazepin yang mempunyai efek
ansiolitik atau sedativa. Obat ansiokitik akan mengurangi ansietas, menimbulkan
ketenangan tanpa mempengauhi fungsi motorik dan mental. Diazepam dapat
digunakan untuk pasien depresi kususnya yang berisiko untuk bunuh diri, untuk
pasien dengan sejarah ketergantungan obat. Kejang demam dan spasma otot. Efek
samping mengantuk, kelemhan otot, depresi pernafasan, gangguan mental. Dan
kontraindikasi dengan depresi pernafasan, gangguan hati berat, kondisis fobia dan
obsesi (Anonim, 2001).
Dari kasus yang terjadi serta penjelasan akan bahaya sianida bagi manusia
maka diperlukan tindakan untuk mengatasi keracunan sianida salah satunya
dengan pemberian natrium tiosulfat sebagai antidotum yang dikemudian
dikombinasikan dengan diazepam sebagai terapi suportif untuk kejang yang
terdapat dalam keracunan sianida. Dengan pemberian terapi suportif diharapkan
dapat membantu untuk meningkatkan efek antidot tersebut dan diazepam
digunakan untuk menekan efek kejang, terjadi pada keracunan sianida, yang
mengetahui dosis efektif kombinasi natrium tiosulfat dan diazepam untuk
mengatasi keracunan sianida.
1. Permasalahan
Berdasarkan latar belakang yang telah dikemukakan, timbul permasalahan
untuk diteliti :
a. Berapa besar atau kisaran dosis natrium thiosulfat dan diazepam sebagai
kombinasi antidot untuk keracunan sianida pada mencit?
b. Apakah meningkatnya dosis natrium tiosulfat sebagai kombinasi dengan
diazepam dapat meningkatkan efek penawaran racun pada keracunan sianida
pada mencit?
c. Bagaimana wujud fungsional dan sifat terbalik natrium tiosulfat dan diazepam
pada keracunan sianida pada mencit?
2. Keaslian penelitian
Sejauh pengetahuan penulis, penelitian tentang Potensi Natrium Tiosulfat
sebagai Antidot Keracunan Sianida telah dilakukan oleh Sudarmono, 2008.
Dengan hasil pada dosis 160,720 mg/kg BB mencit sebagai dosis efektif. Tetapi
penelitian akan Potensi Kombinasi Natrium Tiosulfat dan Diazepam Sebagai
Antidot Terhadap Keracunan Sianida Akut Pada Mencit Jantan Galur Swiss
3. Manfaat penelitian
a. Manfaat teoritis
Penelitian ini bermanfaat dalam pengembangan pengetahuan tentang
kombinasi natrium thiosulfat dan diazepam sebagai antidotum keracunan
sianida.
b. Manfaat metodologis
Penelitian ini dapat memberi informasi tentang berapa kisaran dosis
antidotum efektif untuk keracunan sianida dengan gejala klinis kejang-kejang
pada mencit.
c. Manfaat praktis
Penelitian ini dapat digunakan untuk mengetahui berapa besar dosis
efektif dari kombinasi natrium thiosulfat dan diazepam yang dapat digunakan
pada manusia.
B. Tujuan Penelitian
1. Mengetahui seberapa besar kisaran dosis kombinasi natrium tiosulfat dan
diazepam yang efektif untuk keracunan sianida pada mencit.
2. Mengetahui kekerabatan antara dosis kombinasi natrium tiosulfat dan
diazepam dengan efek penawaran racun pada keracunan sianida pada mencit.
3. Mengetahui wujud fungsional dan sifat terbalikkan natrium tiosulfat dan
6
BAB II
PENELAAHAN PUSTAKA
A. Penanganan Keracunan
Pada umumnya para pakar sependapat bahwa penanganan keracunan
bahan berbahaya akut, dibagi dalam tiga tahap tindakan, yakni : tindakan terapi
suportif, penyidikan jenis racun penyebab, dan terapi antidot (Donatus, 1997).
1. Terapi suportif
Pada dasarnya merupakan tindakan pertolongan pertama, ditujukan untuk
memperbaiki kondisi dan menyelamatkan jiwa penderita. Tindakan ini akan
memelihara fungsi vital seperti pernafasan dan peredaran darah, sehingga
penderita selamat serta menjadi lebih mudah dan kooperatif untuk menjalani
terapi antidot berikutnya. Memperhatikan tujuan dan fungsi terapinya, jelas bahwa
terapi suportif harus dilakukan dengan cepat atau sesegera mungkin
(Donatus,1997).
Termasuk dalam tindakan suportif meliputi:
a. Jauhkan penderita dari sumber racun.
b. Periksa tanda vital dan bersihkan jalan nafas. Bila penderita memakai
gigi palsu, harus dilepas.
c. Periksa pulsus dan pupil.
d. Berikan pernafasan buatan dan/atau oksigen, serta bila perlu pijit luar
jantung dan siapkan infus.
darahnya turun atau dehidrasi dapat diberi infus elektrolik (Donatus,
1997)
2. Penyidikan jenis racun penyebab
Merupakan tindakan penting yang ditujukan untuk menentukan pilihan
tindakan terapi antidot. Tindakan ini dilakukan dengan cara :
a. Wawancara dengan penderita atau penghantar.
b. Pemeriksaan gejala-gejala keracunan yang ada secara sistematis.
c. Pemeriksaan wadah dan sisa bahan penyebab yang dicurigai,
muntahan, air kencing, atau darah penderita. Pengiriman bahan yang
diperoleh pada butir c ke laboratorium (Donatus, 1997).
3. Terapi antidot
Merupakan tata cara yang secara khusus ditujukan untuk membatasi
intensitas (kekuatan) efek toksik zat kimia atau menyembuhkan efek toksik yang
ditimbulkannya, sehingga bermanfat dalam mencegah timbulnya bahaya lebih
lanjut. Berarti, sasaran terapi antidot adalah pengurangan intensitas efek
toksik.(Donatus,1997).
Seperti telah diungkapkan, keberacunan (intensitas efek toksik) suatu
bahan berbahaya di antaranya ditentukan oleh keberadaan bahan berbahaya di
tempat kerja yang melebihi harga KTM-nya lebih lanjut, keadaan ini bergantung
pada keefektifan absorpsi, distribusi, metabolisme, dan ekskresi bahan berbahaya
terkait.
Perlu diperhatikan strategi terapi antidot mana yang akan diambil,
antara saat pemejanan bahan berbahaya, saat timbulnya gejala- gejala toksik, dan
saat penderita siap menjalankan terapi. Karena pengetahuan ini diperlukan untuuk
memprakirakan dominasi tahapan nasib bahan berbahaya di dalam tubuh. Misal
bahan berbahaya diprakirakan sudah terabsorpsi sempurna, maka tindakan
penghambatan absorpsi sudah tidak diperlukan. Dalam hal ini, mungkin yang
diperlukan penghambatan distribusi atau peningkatan eliminasinya. Masalahnya
sekarang, bagaimana tata cara pelaksanaan masing- masing strategi tersebut?
(Donatus, 1997).
Pada dasarnya, ketiga strategi dasar terapi antidot tersebut dapat
dikerjakan dengan metode yang tak khas atau metode yang khas. Dimaksud
dengan metode tak khas ialah metode umum yang dapat diterapkan terhadap
sebagian besar zat beracun. Metode khas ialah metode yang hanya digunakan bila
zat beracunnya telah tersidik jati dirinya serta zat antidotnya tersedia (Donatus,
1997).
B. Penanganan Umum pada Pasien Keracunan
Dibagian unit gawat darurat, pemeriksaan fisik pada pasien keracunan
diawali dengan ABC (Airway, Breathing, Circulation). Pemeriksaan pada jalan
nafas (airway) seharusnya tidak hanya pada faktor- faktor indicating gross airway
compromise (stridor, snoring, vomitus, dll) tapi juga pemeriksaan spesifik pada
gag reflek. Pemeriksaan pada pernafasan (breathing) tidak hanya meliputi
kecepatan pernafasan tapi juga kualitas dari pernafasan, nafas yang pendek,
dalam mencerminkan adanya hipoksemia atau asidosis metabolit. Pemeriksaan
sirkulasi (circulation) meliputi pemeriksaan denyut nadi dan tekanan darah dan
untuk kasus keracunan yang serius perlu dilakukan monitoring secara terus
menerus melalui elektrokardiograf (Tintinalli, 1996).
1. Saluran nafas
a. Pemeriksaan. Faktor yang paling umum menyebabkan kematian dari
overdosis obat atau keracunan adalah hilangnya refleks perlindungan saluran
nafas yang berlanjut menjadi obstruksi jalan nafas yang disebabkan karena
lidah yang melembek/melunak, pengeluaran isi lambung melalui paru, atau
terhentinya respirasi (Olson, 2007).
1)Pasien yang masih sadar dan dapat berbicara sepertinya masih
memiliki refleks jalan nafas yang baik tapi harus dimonitor dengan
seksama karena keracunan yang parah dapat menyebabkan kehilangan
kontrol jalan nafas dengan cepat (Olson, 2007).
2)Pasien yang lemas dan “obtunded”, muntah atau reflek batuk dapat
merupakan indikasi tidak langsung dari kemampuan pasien untuk
melindungi saluran nafas. Jika ada sedikit keragu-raguan maka cara
yang paling baik adalah menggunakan endotracheal intubation (Olson,
2007).
d. Terapi. Betulkan posisi saluran nafas dan gunakan endotracheal intubation
jika diperlukan segera gunakan nalokson atau flumazenil pada pasien
keracunan opioid atau bensodiazepin dan hindari penggunaan endotracheal
2. Menurut Olson (2007) pernafasan sama dengan masalah pada saluran nafas,
kesulitan bernafas juga merupakan penyebab utama kematian pada pasien
overdosis obat atau keracunan pasien dapat memiliki satu atau lebih
komplikasi, yaitu : kerusakan ventilator, hipoksia, atau bronkospasma
a. Hipoksia
1) Pemeriksaan. Hipoksia dapat disebabkan oleh kondisi seperti berikut:
kurangnya oksigen di udara; gangguan pada absorpsi oksigen oleh
paru (misalnya, karena pneumonia, atau udem pada paru); hipoksia
seluler (misalnya, karena keracunan karbon monoksida,
methemoglobinemia, keracunan sianida, dan keracunan hidrogen
sulfida) (Olson, 2007).
2) Komplikasi. Hipoksia dapat menyebabkan kerusakan otak dan aritmia
pada jantung (Olson, 2007).
3) Diagnosis lain : kesalaha n sampling; bakteri atau virus pneumonia;
adanya luka memar pada paru; akut infark miokardial (Olson, 2007).
4) Terapi : menghilangkan hipoksia, pemberian tambahan oksigen
diperlukan disesuaikan dengan pO2 arteri intubation dan ventilator
mungkin diberikan; terapi pneumonia, sputum diperiksa, dan
diperlukan terapi antibiotik jika benar; terapi udem paru, menghindari
pemberian cairan yang berlebihan dan pemberian tambahan oksigen
untuk menjaga pO2 minimal 60-70 mmHg (Olson, 2007).
3. Penggantian status mental
1) Pemeriksaan. Penurunan tingkat kesadaran merupakan komplikasi
umum yang paling serius dari overdosis obat atau keracunan: koma
dan pingsan merupakan akibat adanya depresi pada sistem otak, yang
disebabkan karena agen antikolinergik, obat-obat simpatolitik,
depresan, atau toksin ya ng menyebabkan hipoksia seluler. Koma
kadang-kadang merupakan suatu gejala setelah obat atau toksin
menyebabkan hilang kesadaran, koma mungkin juga disebabkan oleh
adanya luka pada otak dengan infark atau perdarahan di otak (Olson,
2007).
2) Komplikasi koma sering ditandai dengan depresi respiratori yang
merupakan penyebab utama kematian. Kondisi lain yang dapat
menandai atau bersamaan dengan koma meliputi hipotensi,
hipotermia, hipertermia dan rhabdomyolisis (Olson, 2007).
3) Diagnosis lain : trauma di kepala atau perdarahan di intracranial;
ketidaknormalan jumlah glukosa, natrium atau elektrolit lain didalam
darah; hipoksia; hipotiroid; kerusakan hati atau ginjal; hipertermi atau
hipotermi (Olson, 2007).
4) Terapi : pertahankan jalur nafas dan penggunaan ventilator jika perlu
pemberian oksigen tambahan; berikan dekstrosa, tiamin, dan
nalokson; normalkan suhu tubuh; jika ada kemungkinan trauma pada
sistem saraf pusat atau kecelakaan pada pembuluh darah otak, perlu
adanya CT Scan; jika diduga meningitis atau ensepalitis, perlu adanya
b. Kejang
1) Pemeriksaan. Kejang merupakan penyebab utama kematian pada
overdosis obat atau keracunan. Umumnya kejang biasanya menjadi
hilang kesadaran, sering juga bersamaan dengan lidah yang tergigit
dan pengekuaran urin berlebihan (Olson, 2007).
2) Komplikasi. Kejang dapat menyebabkan masalah pada saluran nafas,
dapat juga menyebabkan asidosis, hipertermia, rhabdomyolysis, dan
kerusakan otak (Olson, 2007).
3) Diagnosis lain : adanya gangguan metabolisme yang serius (misal
hipoglikemia, hiponatremia, hipokalemia, atau hipoksia); trauma
pada kepala; epilepsi idiopathik; penarikan alkohol atau obat
hipnotik sedatif; hipertermia; infeksi pada susunan saraf pusat;
febrile kejang pada anak-anak (Olson, 2007).
4) Terapi : pertahankan saluran nafas tetap terbuka dan jika perlu,
gunakan ventilator berikan oksigen tambahan; berikan nalokson jika
kejang dapat menyebabkan hipoksia; perlu pemeriksaan apakah
terjadi hipoglikemia dan berikan dekstrosa dan tiamin jika koma;
gunakan satu atau lebih antikonvulsan (misal : diazepam, lorazepam,
midazdam, fenobarbital, propofol dan fenitoin); segera periksa
temperatur melalui rectal atau belakang telinga dan turunkan
temperatur secara cepat jika diatas 400C; gunakan antidot spesifik jika
atau keduanya untuk keracunan insektisida organofosfat atau
karbamat) (Olson, 2007).
C. Dasar Terapi Antidot
Keberadaan racun di dalam tubuh sangat bergantung pada waktu dan
keefektifan translokasi. Karena itu, penanganan keracunan harus dilakukan
dengan cepat dan tepat. Kecepatan dan ketetapan merupakan prasyarat utama
penatalaksanaan keracunan. Kecepatan diperlukan untuk mengatasi dan
mengurangi berbagai gejala yang mungkin akan memperburuk kondisi si
penderita, sehingga akibat yang fatal seperti kematian dapat dicegah sedini
mungkin. Jadi, pada dasarnya terapi keracunan ditunjukkan untuk memperbaiki
kondisi si penderita, kemudian diikuti dengan membatasi penyebaran racun dalam
tubuh serta meningkatkan pengakhiran aksi racun (Donatus,2001).
D. Asam Sianida
Sianida merupakan senyawa racun yang dapat mengganggu kesehatan
serta mengurangi bioavailabilitas nutrien di dalam tubuh. Sianida sering dijumpai
di dalam kacang almond, daun salam, ceri, ubi. Di dalam koro atau tanaman dari
keluarga kacang-kacangan dan ketela pohon (Utama, 2006).
Sianida merupakan racun yang kuat dan bekerja sangat cepat. Toksisitas
dari tanaman yang mengandung sianida tergantung dari tempat tumbuh dan pupuk
yang digunakan. Beberapa bagian dari tanaman dapat lebih berbahaya daripada
daun dan kulit akar merupakan bagian yang paling berbahaya. Racun dapat
dihilangkan dengan pencucian dan perebusan (Henry, 1997). Sianida merupakan
senyawa kimia yang toksik dan memiliki beragam kegunaan, termasuk sintesis
senyawa kimia, analisis laboratorium, dan pembuatan logam. Nitril alifatik
(acrylonitrile dan propionitrile) digunakan dalam produksi plastic yang kemudian
dimetabolisme menjadi sianida. Obat vasodilator seperti nitroprusida melepaskan
sianida pada saat terkena cahaya ataupun pada saat metabolisme. Sianida yang
berasal dari alam (amigdalin dan glikosida sinogenik lainnya) dapat ditemukan
dalam biji aprikot, singkong, dan banyak tanaman lainnya, beberapa diantaranya
dapat berguna, tergantung pada keperluan ethnobotanikal. Acetonitrile, sebuah
komponen pada perekat besi, dapat menyebabkan kematian pada anak-anak
(Olson, 2007).
Sianida merupakan racun yang bekerja cepat. Sianida yang berbentuk gas
tak berbau dan tak berwarna, yaitu hidrogen sianida (HCN) atau sianogen khlorida
(CNCl) sedangkan yang berbentuk kristal adalah sodium sianida (NaCN) atau
potasium khlorida (KCN) (Utama, 2006).
Menurut Olson (2007) dosis toksik pada siainida adalah Ingesti pada
orang dewasa sebanyak 200 mg sodium atau potassium sianida dapat berakibat
fatal dan menurut Henry (1997) penanganan pada keracunan sianida yang parah
adalah dengan tindakan suportif umum, dapat menyelamatkan. Selalu berikan
oksigen pada pasien keracunan sianida. Jika antidot tidak tersedia, keracunan
parah oleh sianida kadang dapat tertolong dengan terapi suportif dan pemberian
oksigen. Tekanan darah yang menurun dapat diatasi dengan pemberian cairan
E. Asas Umum Toksikologi dari Sianida
Pada umumnya, para pakar sependapat bahwa tindakan pertama yang
sebaiknya dilakukan atas penderita keracunan akut zat kimia ialah terapi suportif,
yakni memelihara fungsi vital seperti pernafasan dan sirkulasi. Tindakan
selanjutnya yang umum dilakukan meliputi upaya membatasi penyebaran racun
dan meningkatkan pengakhiran aksi racun (Donatus, 2001).
Akibat racun sianida tergantung pada jumlah paparan dan cara masuk
tubuh, lewat pernapasan atau pencernaan. Racun ini menghambat sel tubuh
mendapatkan oksigen sehingga yang paling terpengaruh adalah jantung dan otak.
Paparan dalam jumlah kecil mengakibatkan napas cepat, gelisah, pusing, lemah,
sakit kepala, mual dan muntah serta detak jantung meningkat. Paparan dalam
jumlah besar menyebabkan kejang, tekanan darah rendah, detak jantung
melambat, kehilangan kesadaran, gangguan paru serta gagal napas hingga korban
meninggal (Utama, 2006).
1. Kondisi pemejanan
a. Jenis pemejanan : akut dan kronis
b. Jalur pemejanan : inhalasi, mata, dan saluran pencernaan
c. Lama, kekerapan : akut atau berulang
d. Takaran atau dosis :
1) Dosis letal dari sianida adalah : asam hidrosianik sekitar 2,500–5,000
mg.min/m3, dan untuk siano gen klorida sekitar 11,000 mg.min/m3. (Meredith,
2) Terpapar hidrogen sianida meskipun dalam tingkat rendah (150-200
ppm) dapat berakibat fatal. Tingkat udara yang diperkirakan dapat membahyakan
hidup atau kesehatan adalah 50 ppm. Batasan HCN yang direkomendasikan pada
daerah kerja adalah 4.7 ppm (5 mg/m3 untuk garam sianida). HCN juga dapat
diabsorpsi melalui kulit (Olson, 2007).
3) Ingesti pada orang dewasa sebanyak 200 mg sodium atau potassium
sianida dapat berakibat fatal. Larutan dari garam sianida dapat diabsorpsi melalui
kulit (Olson, 2007).
4) Keracunan sianida akut biasanya jarang terjadi dengan infusi nitroprusida
(pada kecepatan infuse yang normal) atau setelah ingesti dari amigdalin (Olson,
2007).
e. Saat pemejanan : makanan, rokok, lingkungan industri, bunuh diri,
kesengajaan (Meredith, 1993).
2. Mekanisme efek toksik
Sianida merupakan inhibitor nonspesifik enzim, meliputi asam suksinat
dehidrognase, superoksida dismutase, karbonat anhidrase, sitokrom oksidase, dan
lain sebagainya. Sianida memiliki afinitas tinggi terhadap ion besi pada sitokrom
oksidase, metalloenzim respirasi oksidatif akhir pada mitokondria. Fungsinya
dalam rantai transport elektron dalam mitokondria, mengubah produk katabolisme
glukosa menjadi ATP. Enzim ini merupakan katalis utama yang berperan pada
penggunaan oksigen di jaringan. Sianida menyebabkan hipoksia seluler dengan
menghambat sitokrom oksidase pada bagan sitokrom a3 dari rantai transport
ujung rantai tidak lagi tergabung (incorporated). Hasilnya, selain persediaan
oksigen kurang, oksigen tidak bisa digunakan, dan molekul ATP tidak lagi
dibentuk. Ion hidrogen incorporated terakumulasi sehingga menyebabkan
acidemia (Meredith, 1993).
Sianida dapat menyebabkan sesak pada bagian dada; berikatan dengan
sitokrom oksidase, dan kemudian memblok penggunaan oksigen secara aerob.
Sianida yang tidak berikatan akan akan didetoksifikasi melalui metabolisme
menjadi tiosianat yang merupakan senyawa yang lebih nontoksik yang akan
diekskresikan melalui urin (Olson, 2007). Hiperlaktemia terjadi pada keracunan
sianida karena kegagalan metabolisme energi aerob. Selama kondisi aerob, ketika
rantai transport elektron berfungsi, laktat diubah menjadi piruvat oleh laktat
dehidrogenase mitokondria. Pada proses ini, laktat menyumbangkan gugus
hidrogen yang akan mereduksi nikotinamid adenin dinukleotida (NAD) menjadi
NADH. Piruvat kemudian masuk dalam siklus asam trikarboksilat dengan
menghasilkan ATP. Ketika sitokrom a3 dalam rantai transport elektron dihambat
oleh sianida, terdapat kekurangan relatif NAD dan dominasi NADH,
menunjukkan reaksi balik, sebagai contoh : piruvat dirubah menjadi laktat
(Meredith, 1993).
3. Wujud efek toksik
Setelah terpejan sianida, gejala yang paling cepat muncul adalah iritasi
pada lidah dan membran mukus serta suara desir darah yang tidak teratur. Gejala
dan tanda awal yang terjadi setelah menghirup HCN atau menelan garam sianida
diikuti dengan dyspnoea, sianosis, hipotensi, bradikardi, dan sinus atau aritmea
AV nodus (Meredith, 1993).
Dalam keracunan stadium kedua, tampak kecemasan berlebihan, koma,
dan terjadi konvulsi, kejang, nafas tersengal-sengal, kolaps kardiovaskular, kulit
menjadi dingin, berkeringat, dan lembab. Nadi menjadi lemah dan lebih cepat.
Tanda terakhr dari toksisitas sianida meliputi hipotensi, aritmia kompleks, gagal
jantung, udem pada paru-paru dan kematian (Meredith, 1993).
Warna merah terang pada kulit atau tidak terjadinya sianosis, jarang
terjadi dalam keracunan sianida. Secara teoritis tanda ini dapat dijelaskan dengan
adanya kandungan yang tinggi dari oksihemoglobin, dalam venus return, tetapi
dalam keracunan berat, gagal jantung dapat dicegah. Kadang-kadang sianosis
dapat dikenali apabila pasien memiliki bintik merah muda terang (Meredith,
1993).
Onset yang terjadi secara tiba-tiba dari efek toksik yang pendek setelah
pemaparan sianida merupakan tanda awal dari keracunan sianida. Symptomnya
termasuk sakit kepala, mual, dyspnea, dan kebingungan. Syncope, koma, respirasi
agonal, dan gangguan kardiovaskular terjadi dengan cepat setelah pemaparan
yang berat (Olson, 2007).
4. Sifat efek toksik
Terbalikkan (reversible) dan tidak terbalikkan (irreversible) (Meredith,
5. Diagnosis
Diagnosis dilakukan berdasarkan pada riwayat pemaparan atau
tampaknya gejala dan tanda keracunan. Asidosis laktat parah biasanya terjadi
dengan pemaparan yang signifikan. Tingkat saturasi oksigen vena dapat
memperlihatkan penghambatan konsumsi oksigen selular. Cara klasik dengan
mengenali bau kacang almond boleh digunakan ataupun tidak, karena vairiasi
genetik dalam kemampuan untuk mengenali baunya (Olson, 2007).
F. Antidotum Sianida
Menurut (Meredith, 1993) Antidotum sianida diklasifikasikan menjadi 3
kelompok utama sesuai dengan meaknisme aksi utamanya, yaitu : pembentukan
methemoglobin, detoksifikasi dengan sulfur untuk membentuk ion tiosianat yang
lebih tidak toksik dan kombinasi langsung.
1. Pembentukan methemoglobin
Methemo globin sengaja diproduksi untuk bersaing dengan sianida di
tempat ikatan pada sistem sitokrom oksidase. Sianida mempunyai ikatan khusus
dengan ion besi pada sistem sitrokrom oksidase, sianida dalam jumlah yang cukup
besar akan berikatan dengan ion besi pada senyawa lain, seperti methemoglobin.
Jika produksi methemoglobin cukup maka gejala keracunan sianida dapat teratasi.
Methemoglobinemia dapat diproduksi dengan pemberian amil nitrit secara
inhalasi dan kemudian pemberian natrium nitrit secara intravena. Kira-kira 30%
methemoglobinemia dianggap optimum dan jumlahnya dijaga agar tetap di bawah
40% senyawa lain seperti 4-DMAP dapat memproduksi methemoglobin secara
Apabila methemoglobin tidak dapat mengangkut cukup oksigen maka
molekul hemoglobin menjadi tidak berfungsi. Produksi methemoglobinemia lebih
dari 50% dapat berpotensi fatal. Methemoglobinemia yang berlebih dapat
dibalikkan dengan metilen biru, terapi yang digunakan pada methemoglobinemia,
dapat menyebabkan terlepasnya kembali ion sianida mengakibatkan keracunan
sianida. Sianida bergabung dengan methemoglobin membentuk
sianmethemoglobin. Sianmethemoglobin berwarna merah cerah, berlawanan
dengan methemoglobin yang berwarna coklat (Meredith, 1993).
Gambar 1. Penggantian sianida dari sitrokrom a3 oksidase oleh methemoglobin
a. Peralatan antidotum sianida. Sekarang ini, Amerika Serikat
mendukung penggunaan kombinasi nitrit dan tiosulfat untuk pengobatan pada
keracunan sianida. Natrium nitrit (10ml pada larutan 3 %) digunakan secara
intravena dan dilanjutkan dengan pemberian natrium tiosulfat (50ml pada larutan
25 %) secara intravena. Natrium nitrit seharusnya diberikan 2,5-5 ml permenit
hingga 2-3 menit. Natrium tiosulfat harus diberikan secara cepat setelah natrium
b. Amil nitrit. Hanya dapat memproduksi kira-kira 5 % methemoglobin
dan tidak cukup untuk digunakan sebagai terapi tunggal. Dosis amil nitrit yang
dapat meningkatkan produksi methemoglobin sering berhubungan dengan
terjadinya hipotensi. Sebenarnya, amil nitrit telah dihapus di Amerika Serikat
karena pembentukan methemoglobin yang tidak dapat diprediksi dan
berhubungan dengan vasodilatasi yang dapat menyebabkan hipotensi. amil nitrat
juga dapat menyebabkan vasodilatasi yang dapat membalikkan efek awal sianida
yang dapat menyebabkan vasokonstriksi (Meredith, 1993).
c. Natrium nitrit. Merupakan obat yang paling sering digunakan untuk
keracunan sianida. Dosis awal standart adalah 3 % larutan natrium nitrit 10ml,
memerlukan waktu kira-kira 12menit untuk membentuk kira-kira 40%
methemoglobin. Dosis awal untuk natrium tiosulfat adalah 50ml. Penggunaan
natrium nitrat tidak tanpa risiko karena bila berlebihan dapat mengakibatkan
methemoglobinemia yang dapat menyebabkan hipoksia atau hipotensi. Untuk itu
maka jumlah methemoglobin harus dikontrol. Penggunaan natrium nitrit tidak
direkomendasikan untuk pasien yang memiliki kekurangan glukosa-6-fosfat
dehidrogenase (G6DP) dalam sel darah merahnya karena dapat menyebabkan
reaksi hemolisis yang serius (Meredith, 1993).
d. 4-DMAP. Merupakan senyawa pembentuk methemoglobin dengan
efek yang cepat saat melawan sianida. 4-DMAP merupakan antidot yang lebih
cepat dari pada nitrat dan toksisitasnya lebih rendah. Pada manusia, injeksi
intravena dengan dosis 3 mg/kg dapat memproduksi 15 % methemoglobin dalam
Gambar 2. 4-DMAP (4-dimethylaminophenol)
4-DMAP harus digunakan dengan tiosulfat untuk mengubah ikatan
sianida dengan methemoglobin menjadi tiosianat. 4-DMAP dapat menyebabkan
nekrosis pada area yang diinjeksi setelah pemberian secara IM dan dapat
menyebabkan nyeri, demam, dan meningkatkan enzim-enzim otot. Terapi
menggunakan 4-DMAP dapat menyebabkan hemolisis meskipun pada dosis
terapi, tetapi lebih sering terjadi pada pengobatan yang overdosis. Pengobatan
dengan 4-DMAP dikontraindikasikan pada pasien yang kekurangan G6DP
(Meredith, 1993).
Senyawa lain yang juga merupakan pembentuk methemoglobin adalah
aminoheptanoilfenon (PAHP), aminopropiofenon (PAPP), dan
p-aminooktanoilfenon (PAOP). PAHP merupakan fenon yang paling aman.
Senyawa-senyawa tersebut mengurangi jumlah sianida dalam sel darah merah.
Efek PAPP secara khusus dapat meningkat dengan adanya tiosulfat (Meredith,
1993).
Gambar 3. Pengubahan sianmethemoglobin menjadi tiosianat oleh rodanase dan tiosulfat
Setelah methemoglobin dapat mengurangi gejala yang ditimbulkan pada
keracunan sianida, sianida dapat diubah menjadi tiosianat dengan menggunakan
natrium tiosulfat. Pada proses kedua membutuhkan donor sulfur agar rodanase
dapat mengubah sianmethemoglobin menjadi tiosianat karena donor sulfur
endogen biasanya terbatas. Ion tiosianat kemudian diekskresikan melalui ginjal
(Meredith, 1993).
3. Kombinasi langsung
Ada 2 macam mekanisme yang berbeda dari kombinasi langsung dengan
sianida yang sering digunakan, yaitu kombinasi dengan senyawa kobalt dan
kombinasi dengan hidrokobalamin (Meredith, 1993).
a. Hidroksikobalamin (vitamin B12a). Merupakan prekursor dari
sianokobalamin (vitamin B12). Penggunaan hidroksikobalamin sebagai
pencegahan pada pemberian natrium nitroprusid jangka panjang sama efektifnya
untuk pengobatan pada keracunan sianida akut selama lebih dari 40 tahun.
hemoglobin untuk membentuk methemoglobin (Meredith, 1993).
Hidroksikobalamin bekerja baik pada celah intravaskular maupun di
dalam sel untuk menyerang sianida. Hal ini berlawanan dengan methemoglobin
yang hanya bekerja sebagai antidot pada celah vaskular. Pemberian natrium
tiosulfat meningkatkan kemampuan hidroksikobalamin untuk mendetoksifikasi
keracunan sianida (Meredith, 1993).
Sianokobalamin adalah kombinasi hidrosikobalamin dan sianida. Dosis
minimal sebesar 2,5 gram pada dewasa diperlukan untuk menetralkan dosis letal
sianida. Hidroksikobalamin tidak menimbulkan komplikasi yang serius. Beberapa
pasien dapat mengalami urtikaria, tapi sangat jarang. Hidroksikobalamin tidak
menurunkan tekanan darah atau menurunkan kemampuan darah untuk
mengangkut oksigen. Takikardi dan hipertensi dapat terjadi pada dosis terapi yang
tinggi. Munculnya warna merah muda pada membran mukosa, kulit, dan urin
terjadi pada kebanyakan pasien segera setelah pemberian hidroksokobalamin.
Warna ini akan hilang setelah 24-48 jam setelah obat diekskresikan melalui urin
Gambar 4. (dimethyl-5,6-benzimadazolyl) hydroxocobamide
b. Dikobalt-EDTA. Bentuk garam dari kobalt bersifat efektif untuk
mengikat sianida. Kobalt-EDTA lebih efektif sebagai antidot sianida
dibandingkan dengan kombinasi nitrat-tiosulfat. Senyawa ini mengkelat sianida
menjadi kobaltisianida. Efek samping dari dikobalt-EDTA adalah reaksi
anafilaksis, yang dapat muncul sebagai urtikaria, angiodema pada wajah, leher,
dan saluran nafas, dispnea, dan hipotensi. Dikobalt-EDTA juga dapat
menyebabkan hipertensi dan dapat menyebabkan disritmia jika tidak ada sianida
saat pemberian dikobalt-EDTA. Pemberian obat ini dapat menyebabkan kematian
dan toksisitas berat dari kobalt terlihat setelah pasien sembuh dari keracunan
Gambar 5. Dicobalt-EDTA
G. Natrium Thiosulfat
Berupa hablur besar, tidak berwarna, atau serbuk hablur kasar.
Mengkilap dalam udara lembab dan mekar dalam udara kering pada suhu lebih
dari 33°C. Larutannya netral atau basa lemah terhadap lakmus. Sangat mudah
larut dalam air dan tidak larut dalam etanol (Anonim, 1995).
Natrium tiosulfat merupakan donor sulfur yang dapat meningkatkan
perubahan sianida menjadi tiosianat, yang kurang toksik oleh enzim sulfur
transferase, rodanase. Tidak seperti nitrit, tiosulfat tidak bersifat toksik dan dapat
diberikan secara empiris untuk orang yang diduga keracunan sianida (Olson,
1994).
Rute utama detoksifikasi sianida dalam tubuh adalah mengubahnya
menjadi tiosianat oleh rhodanase, walaupun sulfurtransferase yang lain, seperti
beta-merkaptopiruvat sulfurtransferase, dapat juga digunakan. Reaksi ini
memerlukan sumber sulfan sulfur, tetapi penyedia substansi ini terbatas.
Keracunan sianida merupakan proses mitokondrial dan penyaluran intravena
sulfur hanya akan masuk ka mitokondria secara perlahan. Natrium tiosulfat
diberikan bersama antidot lain dalam kasus keracunan parah. Ini juga merupakan
pilihan antidot saat diagnosis intoksikasi sianida tidak terjadi, misalnya pada
kasus penghirupan asap rokok. Natrium tiosulfat diasumsikan secara intrinsik
nontoksik tetapi produk detoksifikasi yang dibentuk dari sianida, tiosianat dapat
menyebabkan toksisitas pada pasien dengan kerusakan ginjal. Pemberian natrium
tiosulfat 12,5 g i.v. biasanya diberikan secara empirik jika diagnosis tidak jelas
(Meredith, 1993).
Na-tiosulfat merupakan komponen kedua dari antidot sianida kit. Antidot
ini dibarikan sebanyak 50 ml dalam 25 % larutan. Tiosianat memberikan efek
samping seperti gagal ginjal, nyeri perut, mual, kemerahan dan disfungsi pada
SSP. Dosis untuk anak-anak didasarkan pada berat badan (Meredith, 1993).
H. Diazepam
Diazepam merupakan golongan benzodiazepin yang mempunyai efek
ansiolitik atau sedativa. Obat ansiokitik akan mengurangi ansietas, menimbulkan
ketenangan tanpa mempengauhi fungsi motorik dan mental. Diazepam dapat
digunakan untuk pasien depresi kususnya yang berisiko untuk bunuh diri, untuk
pasien dengan sejarah ketergantungan obat. Kejang demam dan spasma otot. Efek
samping mengantuk, kelemasan otot, depresi pernafasan, gangguan mental. Dan
kontraindikasi dengan depresi pernafasan, gangguan hati berat, kondisis fobia dan
obsesi (Anonim, 2001). Efek samping pada pernafasan adalah apnea, asthma,
menurunkan dalam kecepatan bernafas (Lacy, 2006). Dosis: oral: ansietas 2 mg 3
usia lanjut dosis setengahnya. Insomia yang disertai ansietas 5-15 mg sebelum
tidur. Injeksi i.m. atau i.v. lambat ( kedalam vena yang besar dengan kecepatan
tidak lebih dari 5 mg/menit) untuk ansietas akut berat, pengendalian serangan
panik akut, dan putus alkohol akut: 10 mg diulangi bila perlu setelah tidak kurang
dari 4 jam. Dengan melalui rektal sebagai larutan untuk ansietas akut dan agitasi :
10 mg (usia lanjut 5 mg) diulangi setelah lima menit bila perlu. Untuk ansietas
apabila pemberian oral tidak dapat dilakukan obat diberikan melalui rektum
sebagai supositoria : 10-30 mg (dosis lebih tinggi terbagi) (Anonim, 2001).
Menurut Tornberg (2006) dosis diazepam yang digunakan untuk efek sedatif pada
mencit sebesar 2 mg/kg BB mencit.
Benzodiazepin (BZD) mempunyai efek ansiolitik, hipnotik, relaksan otot,
antikonvulsan, dan amnesik yang diduga disebabkan terutama oleh penguatan
inhibisi yang diperantai asam ?-aminobutirat (GABA) pada sistem saraf pusat
(Neal, 2005). Kerja benzodiazepin terutama merupakan potensiasi inhibisi neuron
dengan asam gamma–amino-butirat (GABA) sebagai mediator. Pendapat ini
ditunjang oleh hasil elektrofisiologik dan perilaku hewan coba yang menunjukkan
adanya penghambatan efek benzodiazepin oleh antagonis GABA, seperti
bikukulin atau penghambat sintesis GABA misalnya tiosemikarbisad. GABA dan
benzodiazepin yang aktif secara klinik terikat secara selektif dengan reseptor
GABA/benzodiazepin/chlorida ionofor kompleks. Pengikatan ini akan
menyebabkan pembukaan kanal Cl-. Membran sel saraf secara normal tidak
permeabel terhadap ion klorida, meningkatkan potensial elektrik sepanjang
kanal klorida sangat ditingkatkan oleh terikatnya GABA pada reseptor kompleks
tersebut. Benzodiazepin sendiri tidak dapat membuka kanal klorida dan
menghambat neuron. Sehingga benzodiazepin merupakan depresan yang relatif
aman, sebab depresi neuron yang memerlukan transmitor bersifat self limiting
(Tanu, 1995).
Benzodiazepin tetap ada dalam tubuh untuk jangka waktu yang sangat
lama dan akan hilang melalui biotransformasi. Karena produk perantara, sebagia n,
mungkin menjadi aktif secara farmakologi dan sebagian dikeluarkan dengan lebih
pelan daripada senyawa induk, metabilites akan mengakumulasi dengan
pemberian dosis reguler yang berkelanjutan dan memberikan kontribusi yang
siginifikas terhadap efek akhir. Biotransformasi mulai pada substituent di cincin
diazepine (diazepam: N-dealkylation; midazolam: hydroxylation dari kelompok
metil pada cincin imidazole) atau pada diazepine dari cincin itu sendiri.
Hydroxylation midazolam dengan cepat terhapus diikuti dengan glucuronidation
(t1/2 ~ 2 h). N-demethyldiazepam (nordazepam) ini aktif secara biologis dan
menjalani hydroxylation pada cincin diazepine. Produk yang telah di-hydroxylate
(oxazepam) ini aktif secara farmakologi. Berdasarkan pada setengan dari umurnya
yang panjang, diazepam (t1/2 ~ 32 h) dan metabolit- nya, nordazepam (t1/2
50-90), dihilangkan perlahan-lahan dan mengakumulasi selama pemasukan yang
I. Landasan Teori
Sianida menyebabkan hipoksia seluler dengan menghambat sitokrom
oksidase pada bagan sitokrom a3 dari rantai transport elektron. Ion hidrogen yang
secara normal akan bergabung dengan oksigen pada ujung rantai tidak lagi
tergabung (incorporated). Hasilnya, selain persediaan oksigen kurang, oksigen
tidak bisa digunakan, dan molekul ATP tidak lagi dibentuk. Ion hidrogen
incorporated terakumulasi sehingga menyebabkan acidemia. Untuk keracunan
sianida dapat diberikan natrium tiosulfat karena natrium tiosulfat merupakan
donor sulfur yang mengkonversi sianida menjadi bentuk yang lebih nontoksik,
tiosianat, dengan enzim sulfurtransferase, yaitu rhodanase.
Diazepam merupakan golongan benzodiazepin yang mempunyai efek
ansiolitik atau sedativa. Obat ansiokitik akan mengurangi ansietas, menimbulkan
ketenangan tanpa mempengauhi fungs i motorik dan mental. Diharapkan dengan
diberi diazepam sebagai terapi suportif akan mengurangi gejala kejang pada
keracunan sianida sehingga dapat membantu menigkatkan kemampuan natrium
tiosulfat sebagai antidot pada keracunan siainida.
J. Hipotesis
Meningkatnya dosis natrium tiosulfat yang dikombinasikan dengan
31
BAB III
METODE PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian uji antidotum kombinasi natrium tiosulfat dan diazepam pada
kasus keracunan akut-oral sianida pada mencit jantan galur swiss termasuk jenis
penelitian eksperimental murni dengan rancangan acak lengkap pola searah.
B. Variabel dan Definisi Operasional
Dalam penelitian uji antidot kombinasi natrium tiosulfat dan diazepam
pada kasus keracunan akut-oral sianida pada mencit jantan galur swiss
mempunyai variabel utama dan pengacau.
1. Variabel utama
Variabel utama dalam penelitian adalah dosis natrium tiosulfat pada
mencit.
Variabel utama dapat diklasifikasikan sebagai berikut:
a. Variabel bebas : dosis natrium tiosulfat, sejumlah mg natrium tiosulfat tiap kg
berat badan mencit.
b. Variabel tergantung : waktu kembalinya kondisi mencit ke keadaan semula dari
gejala efek toksik yang timbul dalam detik.
Kriteria uji antidot yang dapat ditunjukkan dengan jumlah hewan uji yang
kembali ke kondisi normal setelah pemejanan racun dan antidotnya, gejala-gejala
2. Variabel pengacau a. Terkendali :
1) Umur : 60-90 hari ( 2- 3 bulan )
2) Berat badan : 20- 30 gram
3) Jenis kelamin : Jantan
4) Galur : Swiss
5) Jalur pemberian : Oral (sianida), i.p (natrium thiosulfat), i.p
(diazepam)
6) Frekuensi pemberian : Satu kali
b. Tak terkendali : jumlah asupan makanan dan minuman yang diberikan untuk hewan uji.
3. Definisi Operasional
a. Kondisi semula mencit adalah keadaan mencit yang sehat sebelum pemejanan
sianida.
b. Gejala efek toksik yang timbul adalah munculnya kejang, hilang kesadaran,
jantung berdebar, gagal nafas, dan mati setelah pemejanan sianida.
C. Bahan Penelitian
Bahan atau materi yang digunakan dalam penelitian ini adalah :
1. Racun yang dipejankan adalah larutan potassium sianida (KCNS) (E.Merck,
Darmstadt, Germany). Bahan tersebut diperoleh dari Laboratorium
Farmakologi Fakultas Farmasi Universitas Sanata Dharma Yogyakarta.
Germany) dan diazepam (Indofarma). Bahan tersebut diperoleh dari
Laboratorium Farmakologi Fakultas Farmasi Universitas Sanata Dharma
Yogyakarta.
3. Bahan pelarut adalah aquades dan aquabides yang diperoleh dari Laboratorium
Farmakologi Fakultas Farmasi Universitas Sanata Dharma Yogyakarta.
4. Hewan uji yang digunakan dalam penelitian ini adalah mencit jantan yang
diperoleh dari Unit Pengembangan Hewan penelitian (UPHP), Fakultas
Kedokteran Hewan, Universitas Gadjah Mada, Yogyakarta.
D. Alat dan Instrumen Penelitian
Peralatan dan instrumen yang digunakan dalam penelitian ini adalah :
1. Neraca atau timbangan elektrik (Mettler Toledo Tipe AB 204, Switzerland)
2. Alat-alat gelas
3. Jarum tuberkulin (preparat oral) yang digunakan untuk pemberian larutan
sianida secara per-oral
4. Spuit intraperitonial
E. Tata Cara Penelitian 1. Pembuatan larutan dan penetapan dosis KCNS
Larutan KCNS 0,104% b/v dibuat dengan cara me larutkan 0,104 gram
KCNS ditambah aquades hingga 100 ml. Dosis KCNS dipilih berdasarkan dosis
letal oral KCNS yang sudah dikonversikan ke dosis letal oral mencit yaitu sebesar
2. Pembuatan larutan dan penetapan dosis natrium thiosulfat
Larutan natrium thiosulfat 0.643% b/v (dosis 160.720 mg/kg BB) dibuat
dengan cara melarutkan 642.72 mg natrium thiosulfat ditambah aquades hingga
1000 ml. Dosis natrium thiosulfat dipilih berdasarkan hasil orientasi yang sudah
pernah dilakukan yaitu sebesar 1125 mg/kg BB. Dosis 1125 mg/kg BB
diturunkan dengan faktor perkalian 7 kalinya, maka diperoleh dosis 160.72 mg/kg
BB, 22.96 mg/kgBB.,3.279 mg/kgBB dan 0,468 mg/kgBB
3. Pembuatan larutan dan penetapan dosis diazepam
Larutan diazepam 0,001% b/v dib uat dengan cara me larutkan 5 mg/ml
diazepam ditambah aquabides hingga 50 ml. Dosis diazepam dipilih berdasarkan
jurnal yang diperoleh penulis dengan judul KCC2-deficient mice show reduce
sensivity diazepam, but normal alkohol-induced motor impairment,
gaboxadol-induced sedation, and neurosteroid gaboxadol-induced-hypnosis yaitu sebesar 2 mg/Kg BB.
4. Pengelompokkan hewan uji
Hewan uji sebanyak 42 ekor dikelompokkan secara acak menjadi 7
kelompok, kelompok I diberi bahan pelarut yang digunakan yaitu aquades,
kelompok II diberi larutan natrium tiosulfat dosis 22.96 mg/kg BB sebagai kontrol
antidotum dan kelompok III diberi larutan sianida, Kelompok IV diberi perlakuan
sianida dosis 26 mg/kg BB dan secara cepat diberikan antidotum natrium tiosulfat
dosis 0.468 mg/kg BB dan diazepam 2mg/kg BB, kelompok V diberi perlakuan
sianida dosis 26 mg/kg BB dan secara cepat diberikan antidotum natrium tiosulfat
dosis 3.279 mg/kg BB dan diazepam 2 mg/kg BB, kelompok VI diberi perlakuan
dosis 22.96 mg/kg BB dan diazepam 2 mg/kg BB, kelompok VII diberi perlakuan
sianida dosis 26 mg/kg BB dan secara cepat diberikan antidotum natrium tiosulfat
dosis 160.72 mg/kg BB dan diazepam 2mg/kg BB. Pada kelompok VII merupakan kelompok yang dib eri dosis tertinggi antidotum natrium tiosulfat
sehinggadiharapkan seluruh hewan uji dalam kelompok VII hidup.
5. Penanganan hewan uji
Hewan uji yang akan digunakan dalam penelitian diletakkan dalam wadah
yang telah diberi sekam serta makanan dan minuman. Untuk hewan uji yang
sudah mendapatkan perlakuan dan masih hidup diletakkan di wadah yang berbeda
dari hewan uji yang belum mendapatkan perlakuan.
6. Pengamatan
Pengamatan dilakukan dari waktu pemberian antidotum natrium tiosulfat
dan diazepam waktu dimulai hingga 3 jam pengamatan. Jika hewan uji hingga 3
jam pengamatan tidak mengalami kematian maka pengamatan dilanjutkan hingga
1 x 24 jam dari waktu pemberian antidotum. Kriteria klinik pengamatan meliputi :
a. pengamatan fisik terhadap gejala-gejala toksik. Pengamatan dilakukan
mulai dari timbulnya gejala efek toksik yang berupa jantung berdebar,
hilang kesadaran, gagal nafas, kejang, dan mati setelah pemejanan KCN.
b. Kematian hewan uji pada masing- masing kelompok.
F. Analisis Hasil
1. Uji penyebaran data menggunakan metode Shapiro-Wilk untuk melihat
2. Uji adanya perbedaan data tiap kelompok menggunakan metode Kruskal
Wallis.
3. Uji adanya perbedaan yang bermakna atau perbedaan yang tidak bermakna
tiap kelompok menggunakan metoda Mann Whitney.
4. Pada uji statistik, Hnull berbunyi : mean waktu (dalam detik) timbulnya gejala
akibat keracunan sianida akut mulai dari jantung berdebar, hilang kesadaran,
gagal nafas, kejang, dan mati antar kelompok perlakuan tidak berbeda.
5. Secara kualitatif diamati dosis yang memiliki persentase kehidupan sebesar
100% untuk menentukan dosis efektifnya.
6. Pengamatan persentase kehidupan tiap kelompok perlakuan secara kualitatif
untuk melihat hubungan antara dosis kombinasi natrium tiosulfat dan natrium
nitrit dengan efek penawaran racun dan sifat terbalikkan natrium tiosulfat dan
37
BAB IV. HASIL DAN PEMBAHASAN
HASIL DAN PEMBAHASAN
A. Kisaran Dosis Kombinasi Natrium Tiosulfat dan Diazepam sebagai Antidotum Sianida
Penelitian ini salah satunya bertujuan untuk mencari kisaran dosis efektif
kombinasi natrium tiosulfat dan diazepam yang mempunyai potensi sebagai
antidotum sianida. Dosis intraperitoneal natrium tiosulfat yang dipilih sebagai
antidotum sianida diberikan sesaat setelah pemberian diazepam secara
intraperitoneal 2 mg/KgBB berurutan sebesar : 0.468 mg/KgBB, 3.279 mg/KgBB,
22.960 mg/KgBB dan 160.720 mg/KgBB (kelompok perlakuan). Dan pemberian
diazepam sebesar 2 mg/kgBB diberikan sesaat setelah pemberian sianida secara
oral.
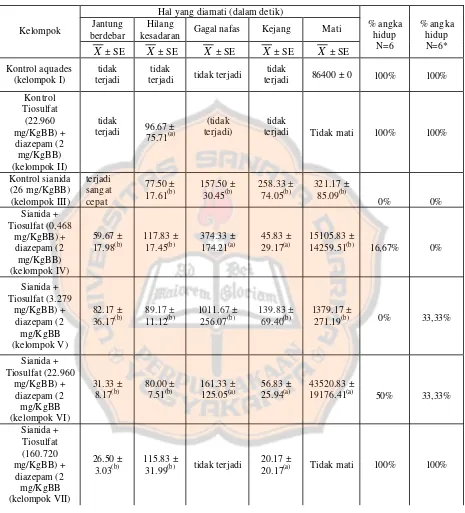
Dari hasil pengamatan yang tertera pada tabel I. Untuk jantung berdebar,
dilihat dari nilai X ± SE kontrol sianida berbeda tidak bermakna dibandingkan
dengan kontrol aquades dan kontrol tiosulfat 22m96 mg/kgBB + diazepam 2
mg/kgBB. Kontrol aquades digunakan sebagai kontrol negatif yang berfungsi
sebagai pembanding bahwa aquades hanya sebagai pelarut sianida dan tidak
mempengaruhi efek toksik arau menimbulkan efek toksik. Untuk gejala toksik
yang lainnya seperti hilang kesadaran, gagal nafas, kejang, dan mati dari hasil
pengamatan menunjukkan adanya perbedaan yang bermakna sianida dengan
Tabel I. Hasil pengamatan gejala efek toksik sianida terhadap 7 kelompok perlakuan
Ket : (a) = berbeda tidak bermakna terhadap kontrol negatif (pelarut/aquades) (b) = berbeda bermakna terhadap kontrol negatif (pelarut/aquades) (*) = diadaptasi dari penelitian Sudarmono (2008)
Hal yang diamati (dalam detik) Jantung
berdebar
Hilang
kesadaran Gagal nafas Kejang Mati Kelompok
X ± SE X ± SE X ± SE X ± SE X ± SE
% angka hidup N=6 % angka hidup N=6* Kontrol aquades (kelompok I) tidak terjadi tidak
terjadi tidak terjadi
tidak
terjadi 86400 ± 0 100% 100% Kontrol Tiosulfat (22.960 mg/KgBB) + diazepam (2 mg/KgBB) (kelompok II) tidak
terjadi 96.67 ± 75.71(a)
(tidak terjadi)
tidak
terjadi Tidak mati 100% 100%
Kontrol sianida (26 mg/KgBB) (kelompok III) terjadi sangat cepat 77.50 ± 17.61(b) 157.50 ± 30.45(b) 258.33 ± 74.05(b) 321.17 ± 85.09(b)
0% 0%
Sianida + Tiosulfat (0,468 mg/KgBB) + diazepam (2 mg/KgBB) (kelompok IV) 59.67 ± 17.98(b) 117.83 ± 17.45(b) 374.33 ± 174.21(a) 45.83 ± 29.17(a) 15105.83 ±
14259.51(b) 16,67% 0%
Sianida + Tiosulfat (3.279 mg/KgBB) + diazepam (2 mg/KgBB (kelompok V) 82.17 ± 36.17(b) 89.17 ± 11.12(b) 1011.67 ± 256.07(b) 139.83 ± 69.40(b) 1379.17 ±
271.19(b) 0% 33,33%
Sianida + Tiosulfat (22.960 mg/KgBB) + diazepam (2 mg/KgBB (kelompok VI) 31.33 ± 8.17(b) 80.00 ± 7.51(b) 161.33 ± 125.05(a) 56.83 ± 25.94(a) 43520.83 ±
19176.41(a) 50% 33,33%
Sianida + Tiosulfat (160.720 mg/KgBB) + diazepam (2 mg/KgBB (kelompok VII) 26.50 ± 3.03(b) 115.83 ±
31.99(b) tidak terjadi
20.17 ±
Pemberian antidot yang dikombinasikan dengan terapi suportif lebih baik
dibandingkan pemberian antidot saja pada dosis 22.960 mg/kgBB. Hal ini
dibuktikan dari data perlakuan yang telah dilakukan oleh Sudarmono (2008)
dimana kematian, salah satu hal yang diamati, pada tabel II pada kelompok VI
memiliki jumlah kematian yang lebih banyak daripada pemberian antidot yang
dikombinasikan dengan terapi suportif yaitu diazepam. Tetapi pada kelompok V
data yang dimiliki oleh penelitian sudarmono lebih baik dengan % angka hidup
lebih besar dari data penulis. Dan pada kelompok IV, % angka kehidupan pada
penelitian Sudarmono lebih besar dari penulis. Pada dasarnya merupakan tindakan
pertolongan pertama, ditujukan untuk memperbaiki kondisi dan menyelamatkan
jiwa penderita (Donatus,2007). Pada dosis 22.960 mg/kgBB memperlihatkan
terapi suportif menggunakan diazepam pada keracunan sianida dapat dilakukan
karena pada penelitian dengan dosis 22.960 mg/kgBB yang dikombinasikan
dengan diazepam menyelamatkan jiwa lebih banyak daripada dosis 22.960
mg/kgBB yang tidak diberi terapi suportif.
Pada kelompok perlakuan kontrol positif yaitu kombinasi natrium
tiosulfat dosis 22.960 mg/KgBB dan diazepam dosis 2 mg/KgBB tidak ditemukan
adanya gejala jantung berdebar. Jika dibandingkan dengan kontrol aquades
hasilnya menunjukkan perbedaan yang tidak bermakna, dari hasil pengamatan
tersebut dapat disimpulankan bahwa untuk kasus jantung berdebar, dosis kontrol
aquades dan kontrol kombinasi natrium tiosulfat dosis 22.960 mg/KgBB dan
Untuk jantung berbedar, semua kelompok perlakuan berbeda bermakna
jika dibandingkan dengan kontrol aquades, kontrol sianida dan kontrol kombinasi
natrium tiosulfat dosis 22.960 mg/KgBB dan diazepam dosis 2 mg/KgBB yang
tertera pada tabel II. Dari sini dapat disimpulkan bahwa jantung berdebar yang
seharusnya muncul pada kontrol sianida tidak teramati. Jantung berdebar pada
keracunan sianida disebabkan karena pada keracunan sianida terjadi kegagalan
pembentukan ATP. Dengan penurunan ATP tersebut menyebabkan peningkatan
konsentrasi Na+ didalam sel dimana menghambat pengeluaran Ca2+. Dengan
adanya peningkatan konsentrasi Ca2+ didalam sel meningkatkan kontraksi otot
jantung. Peningkatan kontraksi otot jantung menyebabkan jantung berdebar.
Dari gambar grafik X ± SE untuk gejala efek toksik berupa jantung
berdebar menunjukkan perbedaan yang bermakna dengan adanya peningkatan
dosis natrium tiosulfat.
Untuk kasus hilang kesadaran, kontrol sianida secara statistik berbeda
bermakna jika dibandingkan dengan kontrol aquades dan kontrol kombinasi
natrium tiosulfat dosis 22.960 mg/KgBB