ABSTRAK
ANTIBIOGRAM INFEKSI SALURAN PERNAPASAN AKUT DI LABORATORIUM MIKROBIOLOGI KLINIK
RUMAH SAKIT IMMANUEL BANDUNG PERIODE JANUARI -DESEMBER 2008
Nita Kristiani, 2010; Pembimbing I : Penny Setyawati. M, dr., Sp.PK., MKes. Pembimbing II: Yanti Mulyana, Dra., Apt., DMM., MS. Infeksi Saluran Pernafasan Akut (ISPA) adalah penyakit saluran nafas akut yang sering ditemukan di masyarakat mulai common cold sampai pneumonia. Angka morbiditas dan mortalitas ISPA di negara berkembang makin meningkat karena
multi drug resistance akibat terapi antibiotik irasional. Antibiogram adalah dasar
terapi antibiotik rasional. Tujuan penelitian ini ingin mengetahui antibiogram sputum ISPA di Rumah Sakit Immanuel periode Januari-Desember 2008.
Penelitian retrospektif, metode deskriptif observasional dengan rancangan cross
sectional study terhadap data sekunder antibiogram sputum ISPA di Laboratorium
Klinik RS Immanuel Bandung periode Januari-Desember 2008. Data hasil penelitian yaitu hasil kultur sputum penderita ISPA dan tes sensitivitas isolat terhadap antibiotik.
Pola bakteri etiologi ISPA di RS Immanuel periode Januari-Desember 2008:
Klebsiella pneumoniae (18,91%), Escherichia coli (17,23%), Streptococcus α -haemoliticus (13,87%), Pseudomonas aeruginosa (11,76%), Alkaligenes faecalis
(10,92%), Staphylococcus aureus (8,82%). Bakteri golongan gram positif masih sensitif terhadap: Linezolid (91,18%), Seforazone/Sulbactam (82,70%), Imipenem (78,86%), Carbapenem (75,78%), Fosfomycin (75,42%), Cefpirom (75%),
Netilmycin (73,73%), Cefepime (73,68%), Amikacin (67,09%), dan Ceftizoxime
(63,91%). Bakteri gram negatif masih sensitif terhadap: Sefoperazone/Sulbactam (82.05%), Amikacin (76.92%), Fosfomycin (73.08%), Carbapenem (70.09%),
Piperazilin-Tazobactam (67.55%), Imipenem (64.91%), Cefpirom (66.67%), dan Cefepime (64.03%).
Pola bakteri etiologi ISPA di RS Immanuel periode Januari-Desember 2008 yaitu Klebsiella pneumoniae, Escherichia coli, Streptococcus α-haemoliticus, Pseudomonas aeruginosa, Alkaligenes faecalis, dan Staphylococcus aureus.
Bakteri gram positif umumnya masih sensitif terhadap antibiotik per oral sedangkan bakteri gram negatif sudah multi resisten terhadap antibiotik per oral tetapi masih sensitif terhadap antibiotik parenteral.
ABSTRACT
ANTIBIOGRAM OF ACUTE RESPIRATORY TRACT INFECTION (ARTI) AT CLINICAL MICROBIOLOGY LABORATORY IMMANUEL HOSPITAL
BANDUNG IN THE PERIOD JANUARY-DECEMBER 2008
Nita Kristiani, 2010 ; Tutor I : Penny S. M, dr., Sp.PK., M.Kes.
Tutor II : Yanti Mulyana, Dra., Apt., DMM., MS.
Acute Respiratory Tract Infection (ARTI) is a disease of acute respiratory tract which is often emerge in community include common cold throughout pneumonia. High morbidity and mortality of ARTI, especially in developing country due to inappropriate implementation of antibiotics, which lead to multi drugs resistant. Antibiogram is the fundamental for determining rational antibiotic therapy. The Purpose of this research is to know about bacterial pattern causes
ARTI and antibiotics resistance at Immanuel Hospital in January-December
2008.
Retrospective research, descriptive observational with cross sectional study to secondary data of antibiogram sputum of ARTI at clinical microbiology laboratory in Immanuel Hospital in January-December 2008. Research data is culture results of sputum from ARTI patients and sensitivity tes isolate to antibiotics
Bacterial pattern that we observed are: Klebsiella pneumoniae (18,91%), Escherichia coli (17,23%), Streptococcus α-haemoliticus (13,87%), Pseudomonas aeruginosa (11,76%), Alkaligenes faecalis (10,92%), Staphylococcus aureus
(8,82%). Result shows that gram positive bacteria proved sensitive toward some
antibiotics, such as: Linezolid (91,18%), Seforazone/Sulbactam (82,70%), Imipenem (78,86%), Carbapenem (75,78%), Fosfomycin (75,42%), Cefpirom
(75%), Netilmycin (73,73%), Cefepime (73,68%), Amikacin (67,09%), and
Ceftizoxime (63,91%). As well as gram negative bacteria proved sensitive toward : Sefoperazone/Sulbactam (82.05%), Amikacin (76.92%), Fosfomycin (73.08%), Carbapenem (70.09%), Piperazilin-Tazobactam (67.55%), Imipenem (64.91%), Cefpirom (66.67%), dan Cefepime (64.03%).
Incidence of ARTI at Immanuel Hospital in the period mostly caused by Klebsiella pneumoniae, Escerichia coli, Streptococcus α-haemoliticus, Pseudomonas aeruginosa, Alkaligenes faecalis, and Staphylococcus aureus.
DAFTAR ISI
1.2 Identifikasi Masalah Penelitian ... 2
1.3 Maksud dan Tujuan Penelitian ... 3
2.3.1 Community Acquired Pneumoniae ... 10
2.3.2 Hospital Acquired /Nosocomial Pneumoniae ... 12
2.4 Patogenesis Pneumonia .. ... 15
2.5 Bakteri-Bakteri Penyebab ISPA ... 16
2.5.1 Pseudomonas aeruginosa ... 16
2.9 Patogenitas dan Mekanisme Resistensi Bakteri terhadap Antibiotik ... 29
2.9.1 Patogenesis Resistensi Bakteri terhadap Antibiotik ... 29
2.9.2 Mekanisme Resistensi Bakteri ... 32
2.9.3 Antibiogram ... 33
BAB III BAHAN DAN METODOLOGI PENELITIAN 3.1 Data Penelitian ... 35
3.2 Metode Penelitian ... 35
3.3 Definisi Operasional ... 35
3.3.1 Hasil Pemeriksaan Sensitivitas Antibiotik ... 35
3.3.2 Intepretasi Hasil Kultur ... 36
3.4 Alur Penelitian ... 36
3.5 Presentasi Hasil Penelitian ... 37
BAB IV HASIL PENELITIAN DAN PEMBAHASAN
4.1 Distribusi Insidensi ISPA berdasarkan Gender ... 38
4.2 Distribusi Penderita ISPA berdasarkan Kelompok Usia ... . 39
4.3 Distribusi Penderita ISPA di RS Immanuel Bandung Periode Januari-
4.5 Pola Resistensi Bakteri Penyebab ISPA Terhadap Antibiotik ... 43
4.5.1 Presentase Pola Kepekaan Bakteri terhadap Golongan Penicillin ... 44
4.5.2 Pola Kepekaan Bakteri terhadap Golongan Cephalosporin ... 46
4.5.3 Pola Kepekaan Bakteri terhadap Golongan Carbapenem ... 49
4.5.4 Pola Kepekaan Bakteri terhadap Kombinasi Golongan Penicillin dan β- Lactams ... 51
4.5.5 Pola Kepekaan Bakteri terhadap Golongan Aminoglycoside ... 54
4.5.6 Pola Kepekaan Bakteri terhadap Golongan Folate Pathways Inhibitors ... 57
4.5.7 Pola Kepekaan Bakteri terhadap Golongan Fluoroquinolones ... 60
4.5.8 Pola Kepekaan Bakteri terhadap Golongan Glycopeptides ... 62
4.5.9 Pola Kepekaan Bakteri terhadap Golongan Macrolides ... 65
4.5.10 Pola Kepekaan Bakteri terhadap Golongan Oxazolidinones ... 66
4.5.11 Pola Kepekaan Bakteri terhadap Golongan Phenicols ... 67
4.5.12 Pola Kepekaan Bakteri terhadap Golongan Quinolones ... 69
4.5.13 Pola Kepekaan Bakteri terhadap Golongan Fosfomycins ... 72
4.5.14 Pola Kepekaan Bakteri terhadap Golongan Nitrofurans ... 74
4.6 Pembahasan ... 80
BAB V KESIMPULAN DAN SARAN 5.1 Kesimpulan ... 84
5.2 Saran ... 84
LAMPIRAN ... 89
DAFTAR TABEL
Halaman
Tabel 2.1 Mikroorganisme Penyebab Pneumonia ... 21
Tabel 2.2 Terapi Antibiotik Empiris p.o. untuk penderita Community Acquired Pneumonia rawat jalan ... 26
Tabel 2.3 Terapi Empiris Penderita Community-Acquired Pneumonia yang Dirawat Inap di Rumah Sakit ... 27
Tabel 2.4 Mekanisme Resistensi Bakteri terhadap Beberapa Antibiotik ... 33
Tabel 4.1 Distribusi Insidensi ISPA berdasarkan Gender ... 38
Tabel 4.2 Distribusi Penderita ISPA berdasarkan Kelompok Usia ... 39
Tabel 4.3 Distribusi ISPA di RS Immanuel Bandung Periode Bulan Januari-Desember 2008 ... 41
Tabel 4.4 Distribusi ISPA yang Dikirim ke RS. Immanuel yang diperiksa di Laboratorium Immanuel Bandung ... 41
Tabel 4.5 Pola Bakteri Etiologi ISPA Periode Januari-Desember 2008 ... 42
Tabel 4.6 Presentase Pola Sensitivitas Bakteri Terhadap Golongan Penicilin . 44 Tabel 4.7 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan Penicilin 45
Tabel 4.8 Hasil Kepekaan Bakteri Gram Negatif terhadap Golongan Penicilin . 45 Tabel 4.9 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan Cephalosporin ... 47
Tabel 4.10 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan Cephalosporin ... 47
Tabel 4.11 Hasil Kepekaan Bakteri Gram Negatif terhadap Golongan Cephalosporin ... 48
Tabel 4.12 Presentasi Pola Kepekaan Bakteri Terhadap Golongan Carbapenem ... 49
Tabel 4.13 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan Carbapenem ... 50
Tabel 4.14 Hasil Kepekaan Bakteri Gram Negatif terhadap Golongan Carbapenem ... 51
Tabel 4.16 Hasil Kepekaan bakteri gram Positif terhadap Kombinasi
Golongan Penicillin dan β-lactams ... 53
Tabel 4.17 Hasil Kepekaan Bakteri Gram Negatif terhadap Kombinasi
olongan Penicillin dan β-lactams ... 54
Tabel 4.18 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan
Aminoglycoside ... 55
Tabel 4.19 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Aminoglycoside ... 55 Tabel 4.20 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Aminoglycoside ... 56 Tabel 4.21 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan Folate
Pathways Inhibitors ... 58
Tabel 4.22 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan
Folate Pathways Inhibitors ... 58
Tabel 4.23 Hasil Kepekaan Bakteri Gram Negatif terhadap Golongan
Folate Pathways Inhibitors ... 59
Tabel 4.24 Presentasi Pola Sensitivitas Bakteri Terhadap
Golongan Fluoroquinolones ... 61 Tabel 4.25 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Fluoroquinolones ... 61 Tabel 4.26 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Fluoroquinolones ... 62 Tabel 4.27 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan
Glycopeptides ... 63
Tabel 4.28 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan
Glycopeptides ... 63
Tabel 4.29 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Glycopeptides ... 64 Tabel 4.30 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan
Tabel 4.31 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Macrolides ... 65 Tabel 4.32 Presentasi Pola Sensitivitas Bakteri Terhadap
Golongan Oxazolidinones ... 66 Tabel 4.33 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Oxazolidinones ... 67 Tabel 4.34 Presentasi Pola Sensitivitas Bakteri Terhadap Golongan Phenicols 67 Tabel 4.35 Hasil Kepekaan Bakteri Gram Positif terhadap Golongan Phenicols 68 Tabel 4.36 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Phenicols ... 69 Tabel 4.37 Presentasi Pola Sensitivitas Bakteri Terhadap
Golongan Quinolones ... 70 Tabel 4.38 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Quinolones ... 70 Tabel 4.39 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Quinolones ... 71 Tabel 4.40 Presentasi Pola Sensitivitas Bakteri Terhadap
Golongan Fosfomycins ... 72 Tabel 4.41 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Fosfomycins ... 72 Tabel 4.42 Hasil Kepekaan Bakteri Gram Negatif terhadap
Golongan Fosfomycins ... 73 Tabel 4.43 Hasil Kepekaan Bakteri Gram Positif terhadap
Golongan Nitrofurans ... 74 Tabel 4.44 Hasil Kepekaan Bakteri Gram Negatif terhadap
DAFTAR GAMBAR
Halaman Gambar 2.1 Mutasi Bakteri yang Resisten terhadap Antibiotik ... 29 Gambar 2.2 Transfer Gen Bakteri yang Resisten terhadap Antibiotik ... 30 Gambar 2.3 Mekanisme Horizontal Gene Transfer (HGT) ... 31 Gambar 2.4 Bakteri dengan Gen Resisten terhadap Antibiotik
dapat Bertahan dan Memperbanyak Diri ... 32 Gambar 2.5 Mekanisme Resistensi Bakteri terhadap Antibiotik ... 33 Gambar 4.1 Diagram Distribusi Insidensi ISPA berdasarkan Gender ... 38 Gambar 4.2 Diagram Distribusi Penderita ISPA berdasarkan Kelompok Usia 39 Gambar 4.3 Diagram Distribusi Penderita ISPA di RS Immanuel Bandung
Periode Januari-Desember 2008 ... 40 Gambar 4.4 Diagram Pola Bakteri Etiologi ISPA ... 43 Gambar 4.5 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Penicilin ... 45 Gambar 4.6 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Penicilin ... 46 Gambar 4.7 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Cephalosporin ... 48 Gambar 4.8 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Cephalosporin ... 49 Gambar 4.9 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Carbapenem ... 50 Gambar 4.10 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Carbapenem ... 51 Gambar 4.11 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Kombinasi Golongan Penicillin dan β-lactams Inhibitor ... 53
Gambar 4.12 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Kombinasi Golongan Penicillin dan β-lactams Inhibitor ... 54
Gambar 4.13 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Gambar 4.14 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Aminoglycoside ... 57 Gambar 4.15 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Folate Pathways Inhibitors ... 59 Gambar 4.16 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Folate Pathways Inhibitors ... 60 Gambar 4.17 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Fluoroquinolones ... 61 Gambar 4.18 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Fluoroquinolones ... 62 Gambar 4.19 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Glycopeptides ... 64 Gambar 4.20 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Glycopeptides ... 64 Gambar 4.21 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Macrolides ... 66 Gambar 4.22 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Oxazolidinones ... 67 Gambar 4.23 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Phenicols ... .. 68 Gambar 4.24 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Phenicols ... 69 Gambar 4.25 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Quinolones ... 71 Gambar 4.26 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Quinolones ... 71 Gambar 4.27 Diagram Hasil Tes Kepekaan Bakteri Gram Positif terhadap
Golongan Fosfomycins ... 73 Gambar 4.28 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
Golongan Nitrofurans ... 74 Gambar 4.30 Diagram Hasil Tes Kepekaan Bakteri Gram Negatif terhadap
DAFTAR LAMPIRAN
Lampiran 1 Tabel Zona Sensitivitas Antibiotik ... 89 Lampiran 2 Keterangan Kode Antibiotik ... 94 Lampiran 3 Data antibiogram sputum ISPAdi Laboratorium
89
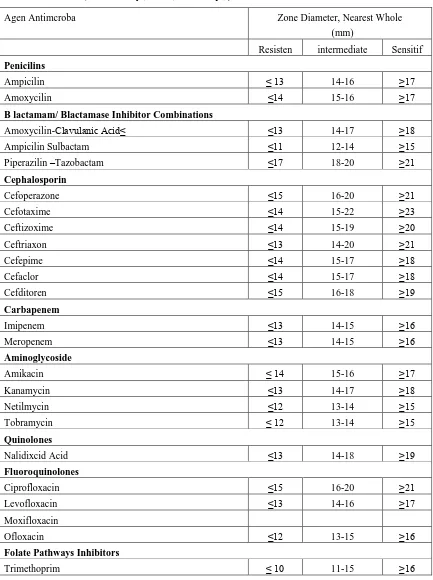
Lampiran 1
TABEL ZONA SENSITIVITAS ANTIBIOTIK 1. Enterobactericeae( Klebsiella sp., E.coli, Proteus sp., )
Agen Antimcroba Zone Diameter, Nearest Whole
(mm)
Resisten intermediate Sensitif
Penicilins
Ampicilin ≤ 13 14-16 ≥17
Amoxycilin ≤14 15-16 ≥17
B lactamam/ Blactamase Inhibitor Combinations
Amoxycilin-Clavulanic Acid≤ ≤13 14-17 ≥18
Ampicilin Sulbactam ≤11 12-14 ≥15
Piperazilin –Tazobactam ≤17 18-20 ≥21
Cephalosporin
Cefoperazone ≤15 16-20 ≥21
Cefotaxime ≤14 15-22 ≥23
Ceftizoxime ≤14 15-19 ≥20
Ceftriaxon ≤13 14-20 ≥21
Cefepime ≤14 15-17 ≥18
Cefaclor ≤14 15-17 ≥18
Cefditoren ≤15 16-18 ≥19
Carbapenem
Netilmycin ≤12 13-14 ≥15
Tobramycin ≤ 12 13-14 ≥15
Quinolones
Nalidixcid Acid ≤13 14-18 ≥19
Fluoroquinolones
Ciprofloxacin ≤15 16-20 ≥21
Levofloxacin ≤13 14-16 ≥17
Moxifloxacin
Ofloxacin ≤12 13-15 ≥16
Folate Pathways Inhibitors
90
Trimethoprim-Sulfamethoxazole ≤10 11-15 ≥16
Fosfomycins
Fosfomycin ≤12 13-15 ≥16
Macrolides
Erythromycin
Nitrofurans
Nitrofurantoin ≤14 15-16 ≥17
Glycopeptides
Teicoplanin
Phenichols
Chloramphenicol ≤12 13-17 ≥18
2. Pseudomonas aeruginosa
Agen Antimcroba Zone Diameter, Nearest Whole
(mm)
Resisten intermediate Sensitif
Penicillins
Ampicilin ≤13 14-16 ≥17
Amoxicilin ≤14 15-16 ≥17
β-lactam/β-lactamase Inhibitor Combination
Amoxycilin-Clavulanic Acid ≤13 14-17 ≥18
Ampicilin Sulbactam ≤11 121--14 ≥15
Cephalosporin
Tobramycin ≤12 13-14 ≤15
Quinolones
Nalidixcid Acid ≤13 14-18 ≤19
91
Ciprofloxacin ≤15 16-20 ≤21
Levofloxacin ≤13 14-16 ≤17
Moxifloxacin
Ofloxacin ≤12 13-15 ≤16
Folate Pathways Inhibitors
Trimethoprim ≤10 12-15 ≤16
Trimethoprim-Sulfamethoxazole ≤10 12-15 ≤16
Fosfomycins
Fosfomycin ≤12 13-15 ≤16
Macrolides
Erythromycin
Nitrofurans
Nitrofurantoin ≤14 15-16 ≤17
Glycopeptides
Teicoplanin
Phenichols
Chloramphenicol ≤12 13-17 ≤18
3. Streptococcus sp.(α dan β)
Agen Antimcroba Zone Diameter, Nearest Whole
(mm)
Resisten intermediate Sensitif
Penicillins
Ampicillin ≤28 - ≥29
Methicillin ≤9 10-13 ≥14
Β-Lactam/β-Lactamase Inhibitor Combinations
Amoxicillin-Clavulanic Acid ≤19 - ≥20
Ampicillin-Sulbactam ≤11 12-14 ≥15
Piperazin-Tazobactam ≤17 - ≥18
Cephalosporin
Cefoperazone ≥15 16-20 ≥21
Cefotaxime ≥14 15-22 ≥23
Ceftriaxon ≥13 14-20 ≥21
Cefepime ≥14 15-17 ≥18
Cefaclor ≥14 15-17 ≥18
Cefditoren ≥14 15-16 ≥17
Carbapenem
Imipenem ≥13 14-15 ≥16
92
Aminoglycoside
Amikacin ≥14 15-16 ≥17
Kanamycin ≥13 14-17 ≥18
Netilmycin ≥12 13-14 ≥15
Tobramycin ≥12 13-14 ≥15
Quinolones
Nalidixcid Acid ≥13 14-18 ≥19
Fluoroquinolones
Ciprofloxacin ≤15 16-20 ≥21
Levofloxacin ≥13 14-16 ≥17
Moxifloxacin
Ofloxacin ≥12 13-15 ≥16
Folate Pathways Inhibitors
Trimethoprim ≥10 12-15 ≥16
Trimethoprim-Sulfamethoxazole ≥10 12-15 ≥16
Fosfomycins
Fosfomycin ≥12 13-15 ≥16
Macrolides
Erythromycin ≤13 14-21 ≥23
Nitrofurans
Nitrofurantoin ≥14 15-16 ≥17
0xazolidinones
Linezolid ≤13 14-18 ≥19
Lipoglycopeptide
Teicoplanin ≤10 11-13 ≥14
Phenichols
Chloramphenicol ≥12 13-17 ≥18
4. Staphylococcus sp.
Agen Antimicroba Zone Diameter, Nearest Whole
(mm)
Resisten intermediate Sensitif
Penicillins
Ampicillin ≤28 - ≥29
Amoxicillin
Β-Lactam/β-Lactamase Inhibitor Combinations
Amoxicillin-Clavulanic Acid ≤19 - ≥20
Ampicillin-Sulbactam ≤11 12-14 ≥15
93
Cephalosporin
Cefotaxime(β-hemolytic group) ≥24
Cefotaxime(viridans group) ≤25 26-27 ≥28
Ceftriaxone(β-hemolytic group) ≥24
ceftriaxone(viridans group) ≤24 25-26 ≥27
Cefepime(β-hemolytic group) ≥24
Cefepime(viridans group) ≤21 22-23 ≥24
Ceftizoxime ≤14 15-19 ≥20
Cefditoren ≥21
Netilmycin ≤12 13-14 ≥15
Tobramycin ≤12 13-14 ≥15
Quinolones
Nalidixcid Acid
Fluoroquinolones
Ciprofloxacin ≤15 16-20 ≥21
Levofloxacin ≤13 14-16 ≥17
Moxifloxacin
Ofloxacin ≤12 13-15 ≥16
Folate Pathways Inhibitors
Trimethoprim
Trimethoprim-Sulfamethoxazole ≤15 16-18 ≥19
Fosfomycins
Fosfomycin ≤13 14-15 ≥16
Macrolides
Erythromycin ≤15 18-20 ≥21
94
Lampiran 2
Keterangan Kode Antibiotik
KODE ANTIBIOTIK
1 Ampicillin
2 Ampicillin + Sulbactam 3 Amikacin
4 Amoxycillin
DAFTAR RIWAYAT HIDUP
Nama : Nita Kristiani
Tempat Tanggal lahir : Wonogiri, 23 November 1986
Alamat : Jalan Terusan Babakan Jeruk I/177 Bandung Riwayat Pendidikan : 1993 lulus, TK. Pertiwi Purwantoro
1999 lulus, SDN I Purwantoro 2002 lulus, SLTPN I Purwantoro
2005 lulus, SMU STELLA DUCE I Yogyakarta
BAB I
PENDAHULUAN
1.1 Latar Belakang Penelitian
Infeksi Saluran Pernafasan Akut (ISPA) adalah penyakit saluran nafas
akut yang sering ditemukan dalam masyarakat, mencangkup common cold sampai dengan pneumonia (Meneghetti, 2007).
ISPA berdasarkan lokasi infeksi, diklasifikasikan menjadi Infeksi Saluran nafas Atas Akut (ISNAA) atau Acute Upper Respiratory Infection(AURI) dan Infeksi Saluran Nafas Bawah Akut (ISNBA) atau Acute Lower Respiratory
Infection (ALRI). AURI meliputi Nasofaringitis, Faringotonsilitis, dan Otitis.
ALRI meliputi Epiglotitis, Laringitis, Laringotrakeitis, Bronkitis, Bronkiolitis, dan Pneumonia (Sarathy, 2006)
ISPA paling sering disebabkan oleh karena infeksi virus. Etiologi ISPA lainnya yaitu bakteri atau jamur. Bakteri selain sebagai etiologi primer ISPA, juga sebagai penyebab superinfeksi ISPA akibat virus (Meneghetti, 2007).
ISPA merupakan masalah kesehatan dunia penyebab tingginya angka morbiditas dan mortalitas di masyarakat, khususnya di negara yang sedang berkembang. Rerata angka morbiditas ISPA pada anak-anak sekitar 5-8 kali/tahun, dengan mortalitas hingga 3,9 juta/tahun (Sarathy, 2006). WHO pada tahun 2009, melaporkan bahwa mortalitas bayi dan balita secara global terutama akibat ISPA, dengan angka mortalitas hingga 2 juta jiwa/tahun. WHO juga melaporkan bahwa infeksi saluran nafas atas sudah beberapa tahun terakhir ini menempati urutan tertinggi sebagai penyebab turunnya produktivitas kerja di negara sedang berkembang yaitu sekitar 94,6 juta/tahun atau 6,3% total penduduk dunia.
2
Infeksi saluran nafas atas lebih sering ditemukan dalam masyarakat tetapi jarang membahayakan hidup manusia, sedangkan infeksi saluran nafas bawah cenderung mengakibatkan meningkatnya morbiditas dan mortalitas pada manusia, seperti influenza, pneumonia, tuberkulosis, dan bronkhiolitis.
WHO melaporkan bahwa Pneumonia secara global mengakibatkan mortalitas pada 5000 orang anak setiap harinya. Hal ini merupakan suatu
Global Health Issue yang memerlukan perhatian, pengawasan dan
penanganan serius baik secara nasional, regional, dan global (WHO, 2009). Target utama terapi ISPA adalah untuk mengatasi infeksi bakteri karena bakteri merupakan etiologi ISPA terbanyak kedua dan sering sebagai penyebab superinfeksi ISPA akibat virus (Meneghetti, 2007).
Bakteri penyebab ISPA yang sering mengakibatkan pneumonia antara lain Klebsiella pneumoniae, Streptococcus pneumonia dll. Pneumonia juga dapat disebabkan akibat infeksi Chlamydia, Rickettsia, Mycoplasma, virus, fungi atau parasit pada saluran pernafasan (Levinson, 2005).
Penatalaksanaan infeksi bakteri biasanya menggunakan antibiotik. Saat ini telah banyak dikenal berbagai macam antibiotik dari berbagai golongan, dari narrow spectrum hingga broad spectrum. Namun penggunaan terapi antibiotik sering disalahgunakan akibat penggunaan yang irasional dan semakin mudahnya masyarakat memperoleh antibiotik tanpa resep dokter. Hal tersebut makin memicu tingginya multi drug resistance (Widodo Judarwanto, 2006).
1.2 Identifikasi Masalah Penelitian
Identifikasi masalah pada penelitian ini adalah sebagai berikut :
1.2.1 Bagaimana Pola Bakteri Etiologi ISPA di RS Immanuel Bandung pada Periode Januari-Desember 2008.
3
1.3 Maksud dan Tujuan Penelitian
Maksud dan tujuan penelitian antibiogram isolat sputum penderita ISPA di RS Immanuel periode Januari-Desember 2008 adalah sebagai berikut : 1.3.1 Maksud Penelitian
Maksud penelitian ini adalah untuk mengetahui Antibiogram, yaitu Pola Isolat Bakteri Etiologi ISPA dan Hasil Tes Sensitivitasnya terhadap beberapa jenis antibiotik di RS Immanuel Bandung pada periode Januari-Desember 2008.
1.3.2 Tujuan Penelitian
Tujuan penelitian ini bertujuan untuk melakukan observasi terhadap data sekunder Antibiogram Etiologi ISPA di RS Immanuel Bandung pada periode Januari-Desember 2008, yang dikelompokkan berdasarkan sifat bakteri gram positif atau negatif dan hasil tes sensitivitasnya terhadap beberapa antibiotik, lalu data tersebut dianalisis dan dievaluasi untuk mengetahui Antibiogram Etiologi ISPA pada periode tersebut.
1.4 Manfaat Karya Tulis Ilmiah
Penelitian ini diharapkan dapat memberikan beberapa manfaat yang berguna bagi kepentingan praktis maupun akademis, yaitu :
1.4.1 Manfaat Akademis
4
dan mahasiswa/i fakultas kedokteran atau keperawatan agar memahami bagaimana cara penggunaan terapi antibiotik secara tepat dan rasional.
1.4.2 Manfaat Praktis
Manfaat praktis yang diharapkan dari penelitian ini yaitu dapat memberikan informasi kepada para klinisi bahwa antibiogram pada periode tersebut sehingga dapat digunakan data acuan dalam pemberian terapi antibiotik empiris secara lebih rasional dan tepat guna kepada para penderita Infeksi Saluran Pernafasan Akut (ISPA).
1.5 Kerangka Pemikiran
Terapi tersering yang diberikan kepada penderita pneumonia adalah antibiotik berdasarkan pengalaman secara empiris, yaitu berdasarkan data klinis, gambaran pemeriksaan penunjang radiologis, serta informasi tentang etiologi penyebab ISPA paling umum. Terapi empiris biasanya ditujukan untuk bakteri-bakteri yang sering menyebabkan pneumonia komuniti atau
community acquired pneumonia, seperti: Streptococcus pneumoniae, Haemophilus influenzae, Mycoplasma pneumoniae, Chlamydia pneumoniae
dan Legionella pneumophila. Peningkatan kasus multiresisten bakteri-bakteri etiologi ISPA di berbagai Negara termasuk Indonesia adalah akibat pemberian terapi antibiotik empiris secara irasional hanya berdasarkan pengalaman pengobatan sebelumnya. Hasil penelitian di Brasil, USA, dan Asia tentang antibiogram etiologi ISPA sangatlah variatif (Medeiros, 2002).
5
hidup dan spesiesnya. Maka antibiogram etiologi suatu penyakit perlu dievaluasi dan diperbaharui secara periodik karena dapat berubah dari masa ke masa, agar dapat diketahui jenis antibiotik pilihan yang dapat digunakan sebagai terapi empiris pada suatu periode tertentu. Antibiogram juga diperlukan untuk menentukan kebijaksanaan dalam penatalaksanaan dan evaluasi keberhasilan terapi (Kristiawan A.R., 2007).
Indonesia belum mempunyai data otentik tentang panduan terapi antibiotik dan masih banyak praktisis kesehatan yang kurang peduli terhadap masalah semakin tingginya kasus multiresistensi bakteri terhadap antibiotik. Berdasarkan fakta yang ada di tengah masyarakat Indonesia, dilaporkan bahwa tingkat pendidikan dan pengetahuan masyarakat Indonesia tentang kesehatan secara umum masih kurang, serta lebih banyak ditemukan penggunaan antibiotik oleh masyarakat awam sehari-hari di Indonesia dan lebih mencemaskan daripada di negara maju (Widodo Judarwanto, 2006).
Derajat resistensi bakteri-bakteri etiologi infeksi paru terhadap kelompok antibiotik standar sudah menunjukkan peningkatan (Ramdhaniati, 2006).
Atas dasar fakta-fakta yang ada, maka peneliti ingin mengetahui bagaimana antibiogram etiologi ISPA pada penderita-penderita di RS Immanuel pada periode Januari-Desember 2008 melalui pengumpulan data sekunder hasil rekam medik antibiogram penderita ISPA pada kurun waktu tersebut. Data tersebut kemudian diobservasi, dianalisis, dan dievaluasi.
1.6
Metode Penelitian
6
1.7
Lokasi dan Waktu Penelitian
BAB V
KESIMPULAN DAN SARAN
5.1 Kesimpulan
Kesimpulan yang diperoleh dari penelitian tentang antibiogram sputum penderita ISPA di Rumah Sakit Immanuel Bandung pada periode Januari-Desember 2008, yaitu:
5.1.1 Pola mikroorganisme Etiologi ISPA adalah Klebsiella pneumoniae (18,91%), Escherichia coli (17,23%), Streptococcus α-haemoliticus
(13,87%), Pseudomonas aeruginosa (11,76%), Alkaligenes faecalis (10,92%), Staphylococcus aureus (8,82%).
5.1.2 Pola sensitivitas isolat etiologi ISPA secara umum bakteri masih sensitif terhadap antibiotik Linezolid (91,18%),
Seforazone/Sulbactam (82,70%), Imipenem (78,86%), Carbapenem
(75,78%), Fosfomycin (75,42%), Cefpirom (75%), Netilmycin (73,73%), Cefepime (73,68%), Amikacin (67,09%), dan Ceftizoxime (63,91%).
5.2 Saran
Saran-saran yang penulis ingin sampaikan kepada praktisi kesehatan khususnya yang menangani ISPA guna menghambat dan mengatasi tingginya kasus multi resistance maka perlu dilakukan upaya sebagai berikut:
85
rasional, dengan demikian kasus multiresistensi dari etiologi ISPA dapat ditekan.
5.2.2 Rumah sakit sebaiknya mempunyai tim nosokomial yang melakukan evaluasi antibiogram terhadap penyakit infeksi khususnya ISPA secara berkala untuk menurunkan insidensi Hospital-Acquired
Pneumonia dan multiresistensi di rumah sakit setempat.
5.2.3 Antibiogram penyakit infeksi sebaiknya dilaporkan sesuai kriteria yang direkomendasikan National Committee for Clinical Laboratory Standards (NCCLS) sebab bila pada suatu keadaan
infeksi hasil pemeriksaan uji sensitivitas tidak didapatkan kategori antibiotik susceptible/sensitif, hanya kategori intermediate atau resisten maka klinisi dapat menggunakan kategori intermediate dengan dosis lebih tinggi.
5.2.4 Antibiotik pilihan untuk terapi ISPA pada periode tersebut yang disebabkan oleh gram positif masih sensitif terhadap beberapa antibiotik per oral. Sehingga antibiotik ini masih disarankan sebagai terapi, diantaranya: Amoxycillin, Amoxycillin-Clavulanic Acid,
Chloramphenicol, Trimethoprim-Sulfamethoxazole, Nitrofurantoin, Linezolid, Moxifloxacin, dan Ofloxacin.
5.2.5 Bakteri gram negatif sudah resisten terhadap antibiotik per oral. Penelitian pada periode tersebut menunjukkan ISPA oleh sebab bakteri gram negatif masih sensitif terhadap beberapa antibiotik intravena, antaralain: Cefoperazone/Sulbactam, Amikacin, Fosfomycin, Piperazillin-Tazobactam Carbapenem, Imipenem, Cefpirom,dan Cefepime.
DAFTAR PUSTAKA
Agus Sjahrurachman, Widyasari Kumala, Tassimin Nurjadi. 1999. Kepekaan
Kuman Terhadap Antibiotika Golongan Kuinolon dan Sefalosporin.
Dalam: Cermin Dunia Kedokteran No. 124, 1999 17-20. Jakarta: Bagian Mikrobiologi Fakultas Kedokteran Universitas Indonesia. http/www.kalbe.co.id/files/cdk/files/09KepekaanKumanterhadapAntibiotik a124.pdf/09KepekaanKumanterhadapAntibiotika124.html. 28 April 2009 Brooks, Geo F., Butel, Janet S., Morse, Stephen A. 2005. Mikrobiologi
Kedokteran, edisi 1. Dripa Sjabana(Ed). Jakarta: Salemba Medika. h 378,
443-44, 489-90
Cleophas Martin Rumende. 2009. Prediktor dan Petanda Ideal untuk VAP.
http://www.majalah-farmacia.com/rubrik/one_news.asp?IDNews=769. 11
november 2009
Doorland, W.A. Newman. 2002. Dalam: Huriawati Hartanto(ed), Kamus Kedokteran Doorland, edisi 29. Jakarta: EGC. h 120
Faisal Yunus.1995. Penatalaksanaan Infeksi Saluran Nafas. Dalam: Faisal Yunus,
Cermin Dunia Kedokteran No 101
www.kalbe.co.id/files/cdk/files/05PenatalaksanaanInfeksi101.pdf/05Penata laksanaanInfeksi101.html. 12 mei 2009
Hawley, L.B. 2003. Dalam: Huriawati Hartono(Ed), Intisari Mikrobiologi dan Penyakit Infeksi, Jakarta: Hipocrates. h 46-8
Kristiawan A.R., Jogja H., Pujo W. 2007. Pola Sebaran Kuman dan Uji Kepekaan Antibiotika Sekret Telinga Tengah Penderita Mastoiditis Akut di RS Dr Kariadi Semarang 2004 – 2005. Dalam: Cermin Dunia Kedokteran . Vol 34. No.155. h 77. http://www.kalbefarma.com/cdk. 18 mei 2009
Levinson ME. 2005. Acute Respiratory tract Infection. In: DL Kasper(Ed.): Harrison’s Principles of Internal Medicine, Vol.2. 15th edition. New York:
McGraw-Hill Companies. Inc. p.1475
Mederios EAS. 2002. Treatment of adult with Community Acquired Respiratory
87
http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1413-86702002000400001. 23 Maret 2009
Meneghetti, anne MD. 2007. Upper Respiratory Tract Infection: Treatment & Medication. http://emedicine.medscape.com/article/302460-overview. 20 maret 2008
Narayanan M, Falade and AG. 2006. Clinical Risk Factor for Death In Children
With Pneumonia. http://www.ichrc.org/pdf/pneumonia%20risk.pdf. 25 Juni 2009 National Institute of Allergy and Infectious Disease (NIADH). 2008.
Antimicrobial
(Drug)Resistant.http://www3.niaid.nih.gov/topics/antimicrobialResistance/
Understanding/causes.htm. 03 Januari 2010
Ramadhaniati. 2006. Mikroorganisme Penyebab Infeksi Non Tuberkulosis Dan
Kepekaannya Terhadap Beberapa Antibiotik Di Laboratorium Mikrobiologi RS. Dr. M. Djamil Padang Pada Tahun 2006.
http://one.indoskripsi.com/node/1474. 12 mei 2009
Retno gitawati. 2004. Pola Sensitivitas Kuman dari Isolat Hasil Usap Tenggorok Penderita Tonsilofaringitis Akut terhadap Beberapa Antimikroba Betalaktam di Puskesmas Jakarta Pusat. Dalam: Cermin Dunia
Kedokteran. No 104
http://www.kalbe.co.id/files/cdk/files/144_10PolaSensitivitasKuman.pdf/1 44_10PolaSensitivitasKuman.html.12 mei 2009
R. setiabudy dan Vincent H.S. Gan. 1995. Antimikroba. Dalam: Farmakologi Dan
Terapi, edisi 4. Jakarta: Gaya Baru. Halaman 571-3
Rowe-Magnus D.A., Davies J., Mazel D. 2002. Impact and Transposons on The Evolution Of resistane and virulence. In: J Hacker & J. B Kaper:
Pathogenicity Islands and The Evolution of Pathogenic Microbes. Vol. 2.
United States of America: Springer-Verlag. P167-88
88
Segen, J.C. 2007. Concise Dictionary of Modern Medicine. McGraw-Hill.
http://www.nlm.nih.gov/mesh/intro_biblio2008.html. 09 November 2009
Stephen,J.M. 2008. Pneumoniae Bacterialis.
http://emedicine.medscape.com/article/807707-diagnosis.19 Mei 2009
Sarathy PTK. 2006. Acute Respiratory Infection In Children
http://www.medindia.net/education/familymedicine/Acute-Respiratory-Introduction.htm. 26 Maret 2009
Tortora G.J, Funke B.R, Case C.L. 2002. Microbiologi an Introduction Eight
Edition. San Francisco: Pearson Education. Page 307, 312-5
University of Kent. 2008. Bacterial Resistance.
http://images.google.co.id/imgres?imgurl=http://www.kent.ac.uk. 09 November
2009
WHO. 2009. Acute Respiratory infection In Children.
http://www.who.int/fch/depts/cah/resp_infections/en/ul. 26 April 2009
Widodo J. 2006. Penggunaan Antibiotik Irasional Pada Anak.
http://www.inovasionline.com. 28 April 2009
Wikler AM, Cockeriil FR, Craig WA, Dudley MN, Eliopoulus GM, Hecht DW et al. 2006. Performance Standards for Antimicrobial Susceptibility Testing;
Sixteenth Informational Supplement. Pennsylvania: Clinnical and
Laboratory Standards Institute.p19, 38-9, 44-8, 67-8
Zul Dahlan. 2007. Pneumonia. Dalam: Aru W.S, Bambang S, Idrus A(penyunting): Buku Ajar Ilmu Penyakit Dalam Jilid II. Edisi IV. Jakarta: Pusat Penebitan Departemen Ilmu Penyakit Dalam Fakultas Kedokteran UI. halaman 964
Zapantis A, Lacy M.K., Horvat R.T. 2005. Nationwide Antibiogram Analysis Using NCCLS M39-A Guidelines. In: Journal of Clinical Microbiology, June 2005, p. 2629-2634, Vol. 43, No. 6. http://jcm.asm.org/cgi/content/full/43/6/2629. 26 mei 2009
Yim, G. 2007. Attack Of The Superbugs: Antibiotic Resistance.
http://www.scq.ubc.ca/attack-of-the-superbugs-antibiotic-resistance/. 03 Januari