TESIS
PEMBERIAN EFEDRIN 50 MCG/KGBB INTRAVENA
PRAINDUKSI DAPAT MENURUNKAN INTENSITAS
NYERI DAN MENJAGA STABILITAS
HEMODINAMIK PASCAPEMBERIAN PROPOFOL
INTRAVENA
I G. N. A. PUTRA ARIMBAWA
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
TESIS
PEMBERIAN EFEDRIN 50 MCG/KGBB INTRAVENA
PRAINDUKSI DAPAT MENURUNKAN INTENSITAS
NYERI DAN MENJAGA STABILITAS
HEMODINAMIK PASCAPEMBERIAN PROPOFOL
INTRAVENA
I G. N. A. PUTRA ARIMBAWA NIM 0914108102
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
PEMBERIAN EFEDRIN 50 MCG/KGBB INTRAVENA
PRAINDUKSI DAPAT MENURUNKAN INTENSITAS
NYERI DAN MENJAGA STABILITAS
HEMODINAMIK PASCAPEMBERIAN PROPOFOL
INTRAVENA
Tesis untuk Memperoleh Gelar Magister Biomedik pada Program Magister, Program Studi Ilmu Biomedik,
Program Pascasarjana Universitas Udayana
I G. N. A. PUTRA ARIMBAWA NIM 0914108102
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
Tesis ini Telah Diuji pada Tanggal 23 Desember 2014
Oleh Tim Penguji Ujian Tesis Program Studi Ilmu Anestesi dan Terapi Intensif Fakultas Kedokteran Universitas Udayana
Berdasarkan Keputusan Rektor Universitas Udayana No. 4503/UN/14.4/HK/2014 tertanggal 23 Desember 2014
Pembimbing I : Prof. Dr. dr. Made Wiryana, SpAn, KIC, KAO Pembimbing II : dr. I Md Gede Widnyana, SpAn. M.Kes. KAR Penguji : 1. dr. I Ketut Sinardja, SpAn, KIC
2. dr. I Made Subagiartha, Sp.An, SH, KAKV
3. Dr. dr. I Putu Pramana Suarjaya, SpAn, M.Kes, KMN, KNA
UCAPAN TERIMA KASIH
Om Swastyastu,
Pertama perkenankanlah penulis memanjatkan puji syukur ke hadapan Tuhan Yang Maha Esa/Ida Sang Hyang Widhi Wasa, karena hanya atas asung kerta wara nugraha-Nya sehingga penulis dapat menyelesaikan tesis ini sebagai salah satu syarat untuk menyelesaikan pendidikan dokter spesialis di Bagian/SMF Anestesiologi dan Terapi Intensif, Fakultas Kedokteran Universitas Udayana/RSUP Sanglah.
Pada kesempatan ini pula perkenankanlah penulis mengucapkan terima kasih yang sebesar-besarnya kepada semua guru, para senior, dan teman-teman sejawat yang telah memberikan masukan, dukungan, dorongan, koreksi, dan nasehat terhadap penulisan tesis dan keseluruhan proses pendidikan spesialis ini hingga selesai.
Kepada Prof. Dr. dr. Ketut Suastika, SpPD, KEMD selaku Rektor Universitas Udayana, penulis mengucapkan terima kasih yang sebesar-besarnya atas perkenannya memberikan kesempatan untuk mengikuti dan menyelesaikan pendidikan spesialis di Universitas Udayana.
sebesar-besarnya atas perkenannya memberikan kesempatan menjalani dan menyelesaikan pendidikan spesialis di Fakultas Kedokteran Universitas Udayana.
Kepada dr. I Nyoman Semadi, SpB, SpBTKV selaku Ketua TKP-PPDS I Fakultas Kedokteran Universitas Udayana, penulis mengucapkan terima kasih atas kesempatan yang diberikan sehingga penulis mampu menyelesaikan program pendidikan dokter spesialis ini.
Kepada dr. Anak Ayu Sri Saraswati, M.Kes selaku Direktur Utama RSUP Sanglah, penulis menyampaikan terima kasih atas kesempatan yang diberikan untuk menjalani pendidikan dan melakukan penelitian di RSUP Sanglah Denpasar.
Kepada Prof. Dr. dr. A. A. Raka Sudewi, SpS (K) selaku Direktur Program Pascasarjana Universitas Udayana, penulis menyampaikan terima kasih karena telah diberikan kesempatan untuk menjalani program magister pada program studi ilmu biomedik, kekhususan kedokteran klinik (combine degree) program pascasarjana Universitas Udayana.
Kepada dr. I Ketut Sinardja, SpAn, KIC selaku Kepala Bagian/SMF Anestesiologi dan Terapi Intensif, Fakultas Kedokteran Universitas Udayana, penulis mengucapkan terima kasih dan rasa hormat setinggi-tingginya atas bimbingan, dorongan, inspirasi, dan motivasi yang telah diberikan selama penulis mengikuti program pendidikan dokter spesialis ini.
Kepada dr. Ida Bagus Gde Sujana, SpAn, M.Si selaku Sekretaris Bagian/SMF Anestesiologi dan Terapi Intensif, Fakultas Kedokteran Universitas Udayana, penulis mengucapkan terima kasih dan rasa hormat setinggi-tingginya atas bimbingan dan semangat yang telah diberikan selama penulis mengikuti program pendidikan dokter spesialis ini.
Kepada Prof. Dr. dr. Made Wiryana, SpAn, KIC, KAO selaku Ketua Program Studi Anestesiologi dan Terapi Intensif dan Pembimbing I tesis ini, penulis mengucapkan terima kasih dan rasa hormat setinggi-tingginya atas keteladan dan bimbingan yang telah diberikan selama penulis menyelesaikan tesis dan menempuh program pendidikan dokter spesialis ini.
Kepada Dr. dr. I Putu Pramana Suarjaya, SpAn, M.Kes, KMN, KNA selaku Ketua Litbang Bagian Anestesiologi dan Terapi Intensif, penulis mengucapkan terima kasih dan rasa hormat setinggi-tingginya atas bimbingan, masukan, dan motivasi yang telah diberikan selama penulis menyelesaikan tesis dan menempuh program pendidikan dokter spesialis ini.
Kepada semua senior dan rekan-rekan residen anestesi, penulis mengucapkan terima kasih atas bantuan dan kerja sama yang baik selama penulis menjalani program pendidikan dokter spesialis ini.
Kepada Ibu Ni Ketut Santi Diliani, SH dan seluruh staf karyawan di Bagian/SMF Ilmu Anestesi dan Terapi Intensif, penulis mengucapkan terima kasih atas semua bantuannya selama menjalani program pendidikan dokter spesialias ini, kepada semua karyawan, segenap penata anestesi, dan paramedis yang tidak bisa penulis sebutkan satu persatu yang telah membantu selama proses pendidikan ini.
Kepada dr.I Wayan Gede Artawan Eka Putra, M.Epid selaku pembimbing statistik,penulis ucapkan terima kasih yang sebesar-besarnya atas kesediaan dan kesabarannya meluangkan banyak waktu dan pikiran membimbing, mengajarkan, dan mengoreksi statistik untuk penelitian ini.
Tidak lupa penulis ucapkan penghargaan yang setinggi-tingginya kepada seluruh pasien atas kerja sama dan ilmu yang tak ternilai harganya, baik dalam pendidikan maupun penelitian yang penulis lalui selama ini.
dorongan, serta semangat selama penulis menjalani program pendidikan dokter spesialis sampai akhirnya bisa menyelesaikan penyusunan tesis ini.
Akhir kata penulis haturkan doa kepada Tuhan Yang Maha Esa/Ida Sang Hyang Widhi Wasa, semoga selalu memberikan berkat dan rahmat-Nya kepada semua pihak yang telah membantu pendidikan dan penyusunan tesis ini, baik secara langsung maupun tidak langsung.
ABSTRAK
PEMBERIAN EFEDRIN 50 MCG/KGBB INTRAVENA PRAINDUKSI DAPAT MENURUNKAN INTENSITAS NYERI DAN MENJAGA FLUKTUASI HEMODINAMIK PASCAPEMBERIAN PROPOFOL
INTRAVENA
Propofol adalah salah satu obat yang paling umum digunakan untuk induksi anestesi. Dosis induksi propofol dapat menyebabkan perubahan hemodinamik seperti hipotensi dan bradikardi. Nyeri pada injeksi adalah efek samping lain dari propofol. Tujuan dari penelitian ini adalah untuk mengetahui efek efedrin 50mcg/kbBB pada status hemodinamik dan intensitas nyeri pasca pemberian propofol intravena.
Penelitian ini adalah suatu uji klinis eksperimental paralel.Penapisan subyek menggunakan teknik consecutive samplingdan sebanyak 46 subyek dialokasikan ke dalam kelompok E (efedrin) dan S (salin normal) masing-masing terdiri dari 23 subyek, menggunakan permuted block randomization tersamar ganda.Dilakukan pemasangan kateter vena 18G pada pembuluh darah distal tangan kanan atau kiri subyek.10ml/kg Ringer Laktat diberikan sebelum perlakuan pada masing-masing kelompok. Dilakukan pengukuran status hemodinamik baseline (TDS, TDD, TAR danDJ).Kemudian, pasien menerima salah satu perlakuan : 5ml saline atau 50mcg/kg efedrin yang diencerkandengan dengan larutan salin hingga volume 5ml. Setelah 30detik semua pasien diberikan 2,5mg/kg propofol dengan kecepatan pemberian 1ml/detik. Pasien diminta untuk mengevaluasi nyeri. Profil hemodinamik diperiksa pada 1menit, 3 menit dan 5 menit setelah induksi.
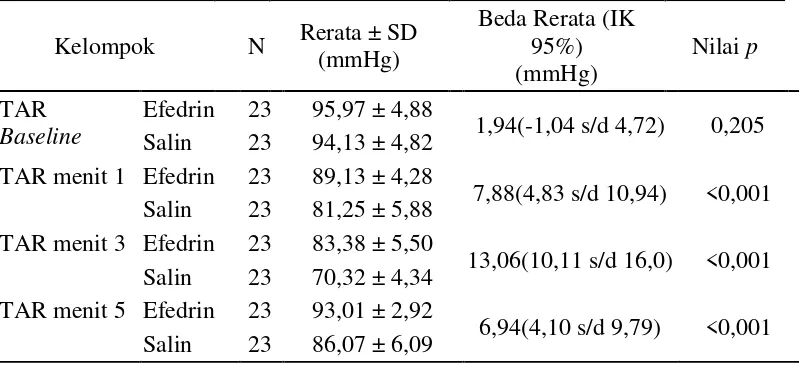
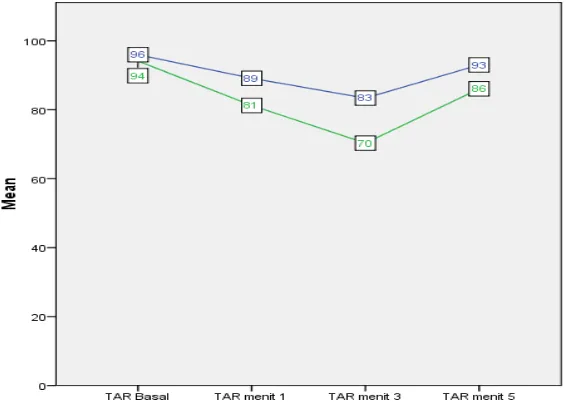
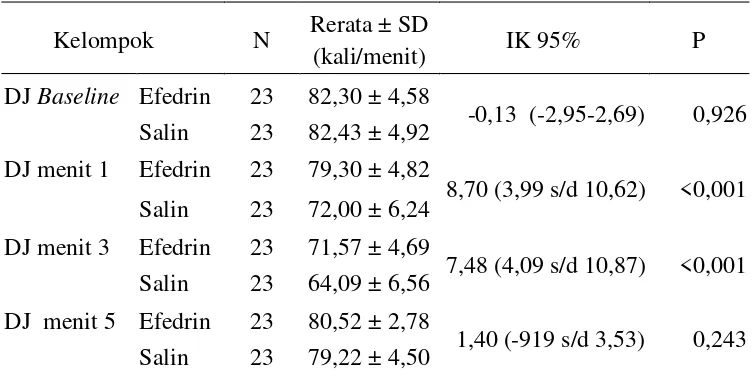
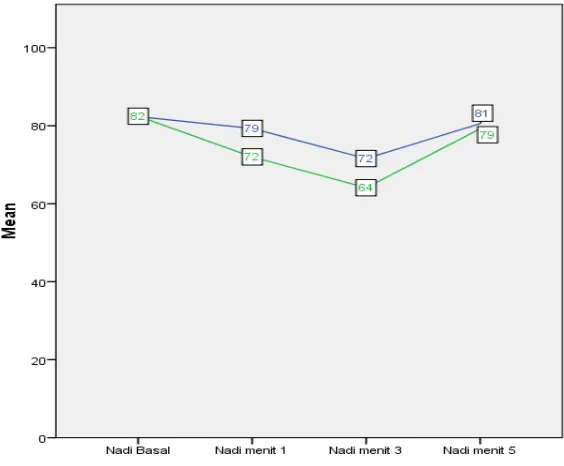
Efedrin mengurangi nyeri pasca pemebrian propofol intravena. Insiden nyeri sedang hingga berat 7,8% pada kelompok efedrin dan 78,3% pada kelompok salin. Tekanan arteri rerata secara signifikan lebih tinggi pada kelompok efedrin padamenit pertama, ketiga dan kelima pascainduksi. Denyut jantung secara signifikan lebih tinggi pada kelompok efedrin pada menit pertama dan ketiga pascainduksi. Tidak ada perbedaan denyut jantung dimenit kelima pascainduksi.
Efedrin dapat mengurangi intensitas nyeri dan dapat menjaga stabilitas hemodinamik pasca pemberian propofol
ABSTRACT
INTRAVENOUS EPHEDRINE 50 MCG/KGBW PREINDUCTION REDUCE THE INTENSITY OF PAIN AND KEEP THE STABILTY OF
THE HEMODYNAMIC AFTER 2.5 MG/KGBW OF INTRAVENOUS PROPOFOL
Propofol is one of the drugs most commonly used during induction of anesthesia. The induction dose of propofol can lead to hemodynamic change such as hypotension and bradycardia. Pain on injection is another side effect of propofol. The purpose of this study was to evaluate the effect of ephedrine 50 mch on hemodynamic status and pain on injection of propofol compared to placebo.
This study was an experimental parallel clinical trial. Subjects was screened using a consecutive sampling technique, total of 46 subjects were allocated to group E (ephedrine) and S (normal saline) using a permuted block randomization double-blind. G18 IV catheter inserted in to the distal part of left or ringht of the patient. 10 ml/kg of ringer lactate was administered from each cannulas. The baseline of hemodynamic profile was measured (SBP, DBP, MAP and HR). Then, patients received either of these pretreatment : 5 ml of saline (group S); 50 mcg/kg then dilute in saline until the volume were 5 ml. after 30 seconds all patient wrer administered 2,5 mg/kg of propofol with a rate of 1 ml/second. The patients were asked to evaluate the pain score (verbal rating scale and face pain scale). Hemodynamic profile were measured at 1 minute, 3 minute and 5 minute postinduction.
Ephedrine reduced the pain on injection of propofol. Incidence of moderate to severe pain 8.7% in Ephedrine group compared to 78,3% in saline group. Mean arterial pressure and heart rate were significantly higher in ephedrine group at the first, third and fifth minutes after the induction. The heart rate were significantly higher in ephedrine group at the first and third minutes. There are no differences in heart rate in the fifth minutes after induction.
ephedrine reduce the intensity of pain on injection of propofol and attenuate mean arterial pressure and heart rate reduction after induction using propofol.
DAFTAR ISI
Halaman
SAMPUL DALAM ... i
LEMBAR PENGESAHAN ... iii
SURAT PERNYATAAN BEBAS PLAGIAT... v
UCAPAN TERIMA KASIH ... vi
ABSTRAK ... xii
ABSTRACT ... xiii
DAFTAR ISI ... xiv
DAFTAR TABEL ... xviii
DAFTAR GAMBAR ... xix
DAFTAR LAMPIRAN ... xx
DAFTAR SINGKATAN DAN LAMBANG... xxi
BAB I PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 5
1.3Tujuan Penelitian ... 5
1.3.1 Tujuan umum ... 5
1.3.2 Tujuan khusus ... 6
1.4 Manfaat Penelitian ... 6
1.4.1 Manfaat akademis... 6
BAB II KAJIAN PUSTAKA ... 7
2.1 Propofol... 7
2.1.1 Farmakologi Klinik Propofol……….…………..9
2.1.2 Efek Pada Sistem Organ………..11
2.2 Nyeri Propofol……….15
2.2.1 Tanda Klinis dan Kejadian………..15
2.2.2 Mekanisme………..16
2.2.3 Teknik Untuk Menurunkan Kejadian nyeri ... 17
2.2.3 Obat untuk Mengurangi Nyeri Propofol ... 20
2.3 Efedrin... 23
2.3.1Farmakologi Klinik Efedrin ... 25
2.3.2 Efedrin Menurunkan Nyeri Propofol ... 31
BAB III KERANGKA BERPIKIR, KONSEP, DAN HIPOTESIS PENELITIAN ... 33
3.1 Kerangka Berpikir ... 33
3.2 Konsep Penelitian ... 35
3.3 Hipotesis Penelitian ... 36
BAB IV METODE PENELITIAN ... 37
4.1 Rancangan Penelitian ... 37
4.2Tempat dan Waktu Penelitian ... 39
4.3 Ruang Lingkup Penelitian... 39
4.4 Penentuan Sumber Data ... 39
4.4.2 Populasi terjangkau ... 40
4.4.3 Populasi sampel ... 40
4.4.4 Jumlah sampel ... 41
4.4.5 Teknik pengambilan sampel dan randomisasi ... 43
4.5 Variabel Penelitian ... 43
4.5.1 Identifikasi variabel ... 43
4.5.2 Definisi operasional variabel ... 44
4.6 Bahan Penelitian ... 47
4.7 Instrumen Penelitian ... 48
4.8 Prosedur Penelitian ... 49
4.8.1 Cara kerja ... 49
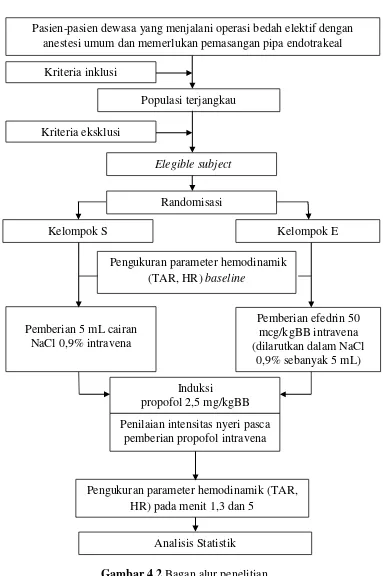
4.8.2 Alur penelitian ... 54
4.9 Analisis Statistik ... 55
4.9.1 Uji normalitas data ... 55
4.9.2 Perbandingan karakteristik sampel ... 55
4.9.3 Perbandingan intensitas nyeri ... 56
4.9.4 Perbandingan fluktuasi hemodinamik ... 56
BAB V HASIL PENELITIAN ... 57
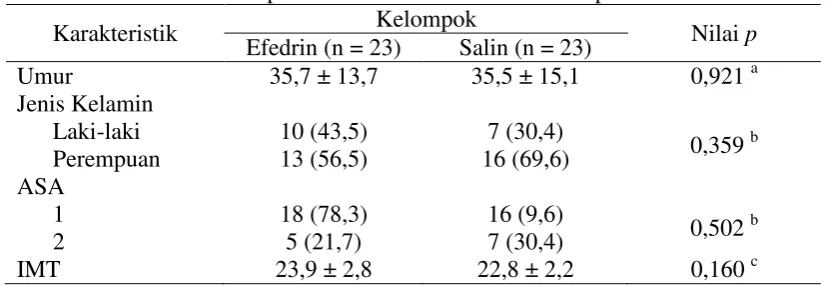
5.1 Karakteristik Sampel Penelitian ... 57
5.2 Efektifitas Efedrin Intravena Mengurangi Intensitas Nyeri Pasca Pemberian Propofol intravena ... 59
5.3.1 Tekanan Arteri Rerata ... 61
5.3.2 Denyut Jantung ... 64
BAB VI PEMBAHASAN ... 68
6.1 Efedrin Menurunkan Intensitas Nyeri Pasca Pemberian Propofol Intravena ... 69
6.2 Efedrin untuk Menjaga Stabilitasi Hemodinamik Pascainduksi Propofol 2,5 mg/kgBB ... 72
6.2.1 Tekanan Arterial Rerata ... 72
6.2.2 Denyut Jantung ... 74
BAB VII SIMPULAN DAN SARAN ... 77
7.1Simpulan ... 78
7.2Saran ... 78
DAFTAR PUSTAKA ... 79
DAFTAR TABEL
Halaman Tabel 5.1 Karakteristik Sampel Penelitian Berdasarkan Kelompok
Perlakuan ... 58 Tabel 5.2 Intensitas Nyeri ... 59 Tabel 5.3 Intensitas Nyeri ... 59 Tabel 5.4Perbandingan Rerata Tekanan Arteri Rerata pada Masing-masing
Periode Pengukuran ... 62 Tabel 5.5 Perbandingan Rerata Persentase Perubahan TAR pada
Masing-masing Periode Pengukuran ... 63 Tabel 5.6,Perbandingan Rerata Denyut Jantung Pada Masing-masing
Periode Pengukuran ... 65 Tabel 5.7, Perbandingan Rerata Persentase Perubahan Denyut Jantung
DAFTAR GAMBAR
Halaman
2.1 Struktur kimia propofol ... 8
2.2 Struktur kimia efedrin ... 24
3.1 Bagan Kerangka Konsep ... 35
4.1Bagan rancangan penelitian ... 36
4.2Bagan alur penelitian... 54
5.1 Fluktuasi TAR pada periode waktu baseline, menit pertama, menit ketiga dan menit kelima ... 63
DAFTAR LAMPIRAN
Halaman
1. Rincian Informasi ... 86
2. Persetujuan Uji Klinis ... 88
3. Lembar Penelitian ... 89
4. Data Penelitian ... 91
5. Analisis Statistik ... 93
6. Keterangan Kelaikan Etik ... 127
7. Surat Ijin Penelitian ... 128
DAFTAR SINGKATAN
ASA : American Society of Anesthesiologist.
BB : berat badan.
cAMP : cyclic adenosine monophosphat.
DJ : Denyut jantung. dkk. : dan kawan-kawan.. G : gauge.
IBS : Instalasi Bedah Sentral.
ICU : Intensive Care Unit.
IM : intramuskular. IMT : Indeks Massa Tubuh. IV : intravena.
kg/m2 : kilogram per meter persegi. KTP : Kartu Tanda Penduduk.
LMA : Laryngeal Mask Airway..
LCT : Long Chain Trigliseride
MCT/LCT : Medium Chain Trigliseride/Long Chain Trigliseride
MAO : monoamin oksidase.
mcg/kgBB : microgram per kilogram berat badan. mg : miligram.
N2O : nitrous oxide.
NaCl 0,9% : Natrium Chloride 0,9% ng/mL : nanogram per mililiter. O2 : Oksigen.
RSUP : Rumah Sakit Umum Pusat. RL : Ringer Laktat
SD : Standard Deviation.
SIM : Surat Ijin Mengemudi. TAR : Tekanan Arterial Rerata. TB : tinggi badan.
BAB I PENDAHULUAN
1.1 Latar Belakang
Propofol adalah obat anestesi yang banyak digunakan baik oleh ahli anestesi, dokter intensif dan dokter umum yang bertugas di bagian emergensi. Propofol memiliki mula kerja yang cepat, waktu kerja yang pendek dan efek samping yang relatif rendah namun sering menimbulkan nyeri saat penyuntikan selama proses induksi anestesia.
Angka insiden terjadinya nyeri pasca penyuntikan propofol intravena antara 40% hingga 86%. Nyeri yang digambarkan sebagai nyeri tajam atau terbakar hingga nyeri berat. Tingginya insiden nyeri saat penyuntikan intravena yang dihubungkan dengan formula tradisional propofol telah dimasukkan sebagai peringkat ketujuh masalah anestesi modern (Marcario 1999).
Sampai saat ini mekanisme propofol menyebabkan nyeri pasca penyuntikan intravena masih belum jelas. Propofol merupakan bagian dari kelompok fenol yang secara langsung dapat mengiritasi kulit, membrane mukosa dan intima dari pembuluh darah yang akan dengan cepat menstimulasi ujung saraf bebas yang akhirnya menimbulkan respon nyeri (Ambesh SP, 1999).
selama penyuntikan propofol intravena. Ambesh (1999) mengungkapkan konsentrasi propofol yang bebas (tidak terikat oleh air) berhubungan dengan nyeri saat injeksi propofol intravena, akibat dari efek tidak langsung propofol pada endotel pembuluh darah yang mengaktivasi sistem kinin-kalikrein dan pelepasan bradikinin menyebabkan dilatasi pembuluh darah, hiperpermeabilitas yang berakibat peningkatan kontak antara propofol dengan ujung saraf bebas yang menyebabkan nyeri pasca penyuntikan propofol intravena.
Propofol dapat menyebabkan suatu kondisi hipotensi dan penurunan laju jantung serta curah jantung yang diikuti oleh suatu penurunan nilai parameter kardiovaskular di bawah nilai baseline. Efek hipotensi yang ditimbulkan oleh propofol menunjukkan terjadinya suatu penurunan resistensi vaskular sistemik atau curah jantung yang disebabkan oleh terjadinya kombinasi antara vasodilatasi arteri dan vena, gangguan mekanisme baroreflek dan penurunan kontraktilitas miokardium. Inhibisi sistem saraf simpatis menjelaskan suatu efek perubahan pada kardiovaskular yang dipicu oleh pemberian propofol, serta adanya pengaruh langsung terhadap vasodilatasi dan efek inotropik negatif juga sedikit mempengaruhinya.
penyuntikan, sebelum penyuntikan propofol dilakukan pemberian obat seperti lidokain, ketamin, opioid, metoclopramide, atau thiopental. Meskipun obat-obatan diatas dipercaya dapat mengurangi rasa nyeri namun belum ada yang dapat menghilangkan rasa nyeri secara total.
Lidokain merupakan obat yang paling sering digunakan untuk mengurangi kejadian nyeri pascapemberian propofol intravena. Lee P (2004), pada penelitiannya mengungkapkan pemberian lidokain lebih baik jika dalam pemberiannya dicampur dalam emulsi propofol dibandingkan jika diberikan sebelum pemberian propofol intravena dan dosis yang direkomendasikan adalah 40 mg.
Masaki (2003) dalam penelitiannya mengungkapkan penambahan lidokain 20-40 mg pada propofol 200 mg dapat menimbulkan droplet minyak yang menyatakan bahwa larutan tidak kompatibel secara fisika-kimia. Meskipun secara klinis tidak ada bukti terjadinya komplikasi berupa emboli paru setelah pemberian lidokain yang dicampur dengan propofol, disarankan untuk menghindari untuk penggunaan klinis campuran propofol 1% 20 ml dengan lidokain lebih dari 20 mg, kecuali jika diberikan segera setelah campuran obat dibuat.
Pemberian obat golongan opioid juga sering menjadi pilihan untuk mengurangi nyeri akibat pemberian propofol intravena. Picard dan Tramer (2000) dalam penelitiannya mengungkapkan petidin merupakan opioid yang dapat mengurangi nyeri pasca penyuntikan propofol lebih baik jika dibandingkan dengan pemberian fentanyl maupun alfentanyl. Sedangkan Saadawy (2007) mengungkapkan reaksi hipersensitifitas akibat penggunaan pethidine untuk mengurangi nyeri pascapemberian propofol intravena mencapai angka 40%.
Berdasarkan pada hasil penelitian-penelitian diatas, masih diperlukan alternatif obat lain yang dapat untuk mengurangi insiden nyeri dan dapat untuk menjaga kestabilan hemodinamik pascapemberian propofol intravena. Efedrin merupakan salah satu alternatif obat untuk hal tersebut.
Efedrin merupakan simpatomimetik yang sering dipilih digunakan untuk meningkatkan tekanan darah sistemik yang terjadi akibat blokade yang dihasilkan oleh anestesi regional atau hipotensi berhubungan dengan anestesi inhalasi atau intravena. Penggunaan efedrin untuk mengurangi insiden nyeri pascapemberian propofol intravena masih jarang dilakukan (Stoelting, 2007).
Greenberg (1991) mengungkapkan bradikinin menginhibisi keluarnya norepinephrine dari ujung saraf simpatis yang menginervasi arteri pulmonalis dan mesenterika pada anjing. Cheong Mi (2002) dalam penelitiannya mengungkapkan pemberian efedrin dengan dosis 30 mcg/kgBB hingga 70 mcg/kgBB dapat menurunkan kejadian nyeri pascapemberian propofol intravena.
kardiovaskular, dosis induksi 2-2,5 mg/kgBB menyebabkan penurunan tekanan darah sistolik sebesar 25 sampai 40%. Begitu juga tampak pada tekanan arterial rerata dan tekanan darah diastolik. Reich dkk. (2005) mendapatkan 9% pasien mengalami hipotensi berat 0 sampai 10 menit setelah induksi anestesi umum.
Efedrin searing digunakan sebagai obat untuk meningkatkan tekanan darah akibat pemberian propofol. Duta V (2012) dalam penelitiannya mengungkapkan pemberian efedrin 0,2 mg/kgBB secara signifikan dapat mencegah penurunan tekanan darah setelah pemberian propofol dibandingkan dengan pemberian cairan kristaloid 20 ml/kg 15 menit sebelum induksi propofol.
1.2 Rumusan Masalah
Rumusan masalah pada penelitian ini adalah sebagai berikut :
1. Apakah pemberian efedrin 50 mcg/kgBB intravena prainduksi dapat mengurangi intensitas nyeri pascapemberian propofol intravena? 2. Apakah pemberian efedrin 50 mcg/kgBB prainduksi dapat menjaga
stabilitas hemodinamik pascapemberian propofol intravena?
1.3 Tujuan Penelitian 1.3.1 Tujuan Umum
1.3.2 Tujuan Khusus
Tujuan khusus penelitian ini adalah sebagai berikut
1. Untuk mengetahui efektifitas efedrin 50 mcg/kgBB intravena dalam mengurangi intensitas nyeri pascapemberian propofol intravena
2. Untuk mengetahui efektifitas efedrin 50 mcg/kgBB intravena dalam menjaga stabilitas hemodinamik pascapemberian propofol intravena.
1.4 Manfaat Penelitian 1.4.1 Manfaat Klinis
Efedrin diharapkan dapat mengurangi efek nyeri setelah penyuntikan propofol intravena serta dapat menjaga stabilitas hemodinamik pascapemberian propofol intravena, sehingga efedrin dapat dijadikan sebagai alternatif obat intravena untuk menurunkan intensitas nyeri dan menjaga stabilitas hemodinamik pascapemberian propofol intravena.
1.4.2 Manfaat Pendidikan
BAB II
KAJIAN PUSTAKA 2.1 Propofol
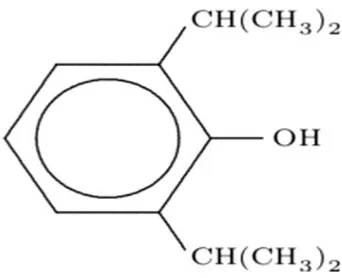
Propofol (2,6-diisopropylfenol) terdiri dari sebuah cincin fenol dengan dua kelompok isopropil yang berikatan (Gambar 2.6). Propofol tidak larut dalam air, tetapi tersedia sediaan larutan 1 % (10 mg/mL) untuk pemberian intravena, sebagai emulsi minyak dalam air yang mengandung minyak kedelai, gliserol, dan lesitin telur. Riwayat alergi telur bukan merupakan kontraindikasi pemakaian propofol karena sebagian besar alergi telur melibatkan reaksi terhadap putih telur (albumin telur), sedangkan lesitin telur diekstraksi dari kuning telur. Formulasi ini dapat menyebabkan nyeri selama suntikan (jarang terjadi terjadi pada pasien-pasien yang lebih tua) yang dapat dikurangi dengan suntikan awal dengan lidokain atau dengan pencampuran lidokain dengan propofol sebelum suntikan (2 mL lidokain 1% dalam 18 mL propofol) (Morgan dkk., 2006).
Formulasi propofol ini dapat mendukung pertumbuhan bakteri, sehingga teknik sterilitas yang baik harus dilakukan selama persiapan dan penyimpanannya. Pemberian propofol harus sudah dilakukan dalam 6 jam setelah membuka ampul. Formulasi propofol yang ada saat ini berisi 0,005% disodium edetate atau 0,025%
Gambar 2.1 Struktur kimia propofol (Dikutip dari Morgan dkk., 2006)
Biokimia
Propofol (C12H18O), merupakan golongan fenol yang memiliki sifat stabil
secara kimia dan memiliki efek biotoksisitas yang lebih rendah dibandingkan dengan golongan fenol yang lain. Namun, seperti sebagian besar golongan fenol, propofol dapat mengiritasi kulit dan membrane mukosa. Propofol tidak larut dalam air, yang merupakan alasan sediaan komersial yang tersedia berupa emulsi lipid isotonik bukan buffer dengan rentang pH 6,0-9,0 (Tan, 1998)
Sediaan
LCT dan MCT/LCT, terdapat tendensi elimiasi tigliserida yang lebih cepat pada pemberian formula MCT/LCT dibandingakan LCT (Theilen 2002).
Cara Menyiapkan
Propofol harus disiapkan secara asepsis untuk penggunaan segera, untuk mencegah proliferasi mikrobakteri yang cepat setelah kontaminasi bakteri (McHugh 1995). Aktivitas antimikroba dari anestesi lokal yang ditambahkan pada emulsi propofol sebelum pemberian untuk menurunkan nyeri pada tempat injeksi hanya akan membatasi namun tidak mencegah pertumbuhan mikroba pada membrane sel (Ohsuka 1991, Ozer 2002).
Farmakokinetik
Konsentrasi propofol dalam darah meningkat dengan cepat setelah pemberian bolus intravena sedangkan peningkatan konsentrasi cerebral lebih lambat. Waktu untuk mencapai efek penurunan kesadaran/tidak sadar ditentukan oleh dosis total yang diberikan
2.1.1 Farmakologi Klinik Propofol
Propofol memberikan mula kerja dan akhir kerja yang cepat serta memiliki efek antiemetik (Reves dkk., 2005). Daya larut lipidnya yang tinggi menyebabkan mula kerja yang hampir secepat thiopental (one-arm-to-brain circulation time). Membangunkan pasien setelah dosis bolus tunggal propofol juga cepat karena waktu paruh distribusi awal yang sangat singkat (2-8 menit). Sebagian besar peneliti meyakini pemulihan dari propofol lebih cepat dan disertai dengan rasa tidak nyaman yang lebih sedikit dibandingkan pemulihan dari metoheksital, thiopental, ataupun etomidat. Hal ini membuatnya sebagai suatu obat yang baik untuk pasien anestesi rawat jalan (Morgan dkk., 2006).
Dosis induksi yang lebih kecil direkomendasikan pada pasien-pasien lanjut usia oleh karena volume distribusi (Vd) mereka yang lebih kecil. Wanita bisa
kardiovaskular yang tergantung dosis meliputi penurunan tekanan arterial dan peningkatan denyut jantung.
2.1.2 Efek Pada Sistem Organ
Kardiovaskular
Efek mayor propofol terhadap sistem kardiovaskular adalah penurunan tekanan darah arteri akibat penurunan drastis tahanan pembuluh darah sistemik (inhibisi aktivitas vasokonstriktor simpatik), kontraktilitas jantung, dan preload. Hipotensi yang terjadi lebih berat dibandingkan dengan thiopental, tetapi umumnya dipulihkan oleh rangsangan akibat laringoskopi dan intubasi.
Propofol dapat diberikan pada pasien dengan penyakit jantung koroner dengan monitoring dan supervisi ketat. Dosis induksi normal akan menurunkan tekanan darah sistolik (Coates 1985) dengan efek bervariasi pada laju denyut jantung dan juga dapat menurunkan curah jantung (Coates 1987). Propofol juga pernah dilaporkan mempengaruhi reflek baroreseptor yang dapat menyebabkan penurunan laju denyut jantung selain menurunkan tekanan darah sistolik (Cullen 1987) dan memiliki efek minimal pada fungsi dan hepar (Robinson 1985, Stark 1985). Faktor-faktor yang memperburuk hipotensi antara lain dosis pemberian yang besar, suntikan cepat, dan umur tua. Propofol dengan jelas mengganggu respon normal baroreflek arterial terhadap hipotensi, khususnya pada keadaan normokarbia atau hipokarbia (Morgan dkk., 2006).
anestesia dengan propofol sering disertai dengan penurunan tekanan darah arterial dan denyut jantung yang signifikan (Monk dkk., 1987; Claeys dkk., 1988; Hug dkk., 1993). Diperkirakan terdapat beberapa mekanisme yang mendasarinya, yakni depresi miokard dan penurunan after load atau preload (Lepage dkk., 1991; Muzi dkk., 1992). RSI dengan propofol menyebabkan penurunan tekanan darah yang signifikan dan beberapa penulis menyarankan pemberian loading cairan Ringer Laktat praoperatif untuk melawan hipotensi yang disebabkan oleh propofol tanpa menyebabkan peningkatan tekanan darah sama sekali (El-Beheiry dkk., 1995).
Waktu paling kritis terjadinya bradikardia dan hipotensi saat anestesia adalah segera setelah induksi dan sebelum intubasi trakeal, saat tercapainya efek puncak obat-obat induksi anestesia dengan stimulasi yang minimal (Masjedi dkk, 2014). Penurunan drastis preload, yang dapat menyebabkan bradikardia yang diperantarai oleh refleks vagal, jarang terjadi. Perubahan pada denyut jantung dan curah jantung biasanya bersifat sementara dan tidak signifikan pada pasien yang sehat, tetapi dapat berubah menjadi sangat berat sampai terjadi asistole, terutama pada pasien-pasien dengan usia ekstrim, dalam terapi kronotropik negatif, atau sedang dalam tindakan operasi yang berhubungan dengan reflek okulokardiak (Morgan dkk., 2006).
ini mengindikasikan adanya suatu mismatch antara permintaan dan penyediaan oksigen miokard (Morgan dkk., 2006).
Menurut Aun dan Major (1984), pada kondisi tanpa disertai penyakit kardiovaskular, dosis induksi 2-2,5 mg/kgBB menyebabkan penurunan tekanan darah sistolik sebesar 25 sampai 40%. Begitu juga tampak pada tekanan arterial rerata dan tekanan darah diastolik. Reich dkk. (2005) mendapatkan 9% pasien mengalami hipotensi berat 0 sampai 10 menit setelah induksi anestesi umum.
Penurunan tekanan arterial berkaitan dengan penurunan curah jantung/indeks jantung (15%), indeks volume sekuncup (20%), dan tahanan pembuluh darah sistemik (15-25%) (Prys-Roberts dkk., 1983; Coates dkk., 1987). Indeks kerja sekuncup ventrikel kiri juga mengalami penurunan (30%) (Claeys dkk., 1988). Penurunan tekanan darah sistemik setelah dosis induksi propofol tampaknya disebabkan oleh vasodilatasi dan depresi miokard. Kedua efek tersebut tergantung pada dosis dan konsentrasi plasma (Pagel dan Warltier, 1993). Efek vasodilatasi propofol disebabkan oleh penurunan aktivitas simpatis (Ebert dkk., 1992) dan efek langsung mobilisasi kalsium intraselular otot polos (Xuan dkk., 1996).
Respirasi
Seperti barbiturat, propofol merupakan suatu depressant pernapasan yang dalam, yang biasanya menyebabkan apneu setelah dosis induksi. Sebagian besar studi menunjukkan propofol menyebabkan depresi respirasi yang menurunkan laju respirasi begitu juga volume tidal (Goodman 1987). Bahkan ketika digunakan untuk pemberian sedasi dengan dosis subanestesi, propofol menghambat hypoxic ventilatory drive dan menekan respon normal terhadap hiperkarbia. Depresi reflek jalan nafas atas yang diinduksi oleh propofol lebih baik daripada thiopental dan terbukti sangat menolong selama intubasi atau insersi LMA tanpa pemakaian pelumpuh otot. Meskipun propofol dapat menyebabkan pelepasan histamin, induksi dengan propofol dapat menyebabkan timbulnya
wheezing pada penderita asma maupun bukan asma, dengan angka kejadian yang lebih rendah dibandingkan dengan barbiturat atau etomidat, dan hal ini tidak dikontraindikasikan pada pasien-pasien yang menderita asma (Morgan dkk., 2006).
Serebral
Seperti barbiturate, propofol terikat dengan reseptor GABA tapi juga memiliki mekanisme kerja melibatkan berbagai reseptor protein. Efek cerebralnya adalah hipnotik dan mungkin juga analgetik (Canavero 2004, Zacny 1996). Pada Pasien dengan patologi intrakranial, propofol seperti kebanyakan agen induksi anestesi, menurunkan CBF, Meningkatkan CVR dan menurunkan CMRO2
Propofol mengurangi aliran darah serebral dan tekanan intrakranial. Pada pasien-pasien dengan tekanan intrakranial yang meningkat, propofol dapat menyebabkan penurunan kritis tekanan perfusi serebral (<50 mmHg), kecuali jika dilakukan tindakan untuk menopang tekanan arterial rerata. Propofol dan thiopental bisa memberikan derajat proteksi serebral yang sama selama iskemia fokal.
Yang unik dari propofol adalah efek anti gatalnya. Efek antiemetiknya (memerlukan konsentrasi propofol 200 ng/mL dalam darah) membuat propofol sebagai obat yang lebih disukai untuk pasien anestesi rawat jalan. Induksi kadang-kadang disertai oleh gejala eksitasi seperti kejang otot, gerakan spontan, opistotonus, atau cegukan, mungkin akibat terjadinya antagonis glisin subkortikal. Meski reaksi-reaksi ini kadang-kadang bisa menyerupai kejang tonik–klonik, propofol tampaknya secara predominan memiliki efek anti kejang (dengan kata lain, menekan lonjakan), yang berhasil digunakan untuk mengakhiri status epileptikus, dan dapat dengan aman diberikan pada pasien epilepsi. Propofol menurunkan tekanan intraokular. Toleransi tidak terjadi setelah pemberian propofol jangka panjang (Morgan dkk., 2006).
2.2 Nyeri Propofol
2.2.1 Tanda Klinis dan Kejadian
Nyeri sering dilaporkan sebagai nyeri berat hingga nyeri yang tidak bisa ditoleransi. Angka insiden yang tinggi sering dihubungkan dengan formula LCT dan telah ditempatkan oleh ahli anestesi sebagai rangking ketujuh masalah anestesi modern (Marcario, 1999). Angka kejadian thrombosis atau phlebitis setelah pemberian intravena dilaporkan kurang dari 1% (Stark 1985)
2.2.2 Mekanisme
Mekanisme pasti timbulnya nyeri pada tempat penyuntikan intravena propofol masih belum diketahui secara pasti. Nyeri vascular segera setelah penyuntikan propofol intravena sering dihubungkan dengan efek iritasi langsung obat terhadap pembuluh darah (Tan 1998) dengan menstimulasi reseptor nosiseptif pada pembuluh darah atau ujung saraf bebas dengan transmisi sentral impuls saraf oleh serat A delta yang kecil (Erickson 1998). Efek ini mungkin diasosiasikan dengan konsentrasi propofol bebas (Doenicke 1996).
Faktor yang menentukan intensitas dan kejadian nyeri pasca pemberian propofol intravena selain konsentrasi propofol bebas juga telah dikemukakan, seperti umur pasien, tempat penyuntikan, ukuran pembuluh darah vena, temperature, pH dari sediaan, kecepatan penyuntikan dan cairan yang menyertai.
2.2.3 Teknik untuk Menurunkan Kejadian Nyeri
Modifikasi komposisi obat
Propofol dengan emulsi lemak yang lebih rendah, Ampofol, megandung minyak kedelai 50% lebih rendah memiliki potensiasi yang baik untuk kepentingan sedasi intraoperatif tetapi mengakibatkan nyeri yang lebih berat dibandingkan dengan sediaan LCT (Song, 2004). Penggunaan propofol bebas lemak, Cleofol, digunakan secara klinis di India menurunkan risiko kontaminasi bakteri dibandingkan emulsi LCT (Sosis,1993, Ozer, 2002). Penelitian yang dilakukan oleh Dubey, 2005 menunjukkan insiden nyeri yang lebih tinggi hingga dua kali dibandingkan dengan sediaan propofol LCT.
Obat baru yang larut air, GPI 15715, dihidrolisis untuk melepaskan propofol, telah diperiksa keamanannya, tolerabilitas, farmakokinetik dan farmakodinamik kliniknya dan dilaporkan menyebabkan kejadian nyeri yang lebih rendah (Fechner, 2003). Dua dari Sembilan subjek penelitian merasakan nyeri terbakar yang tidak nyaman saat penyuntikan intravena. Propofol dengan partikel lemak yang lebih kecil, Anepol (Abbot), telah dilaporkan memiliki kejadian nyeri yang lebih rendah dibandingkan dengan propofol LCT, meskipun tidak terdapat perbedaan signifikan pada kejadian nyeri berat.
Terdapat penurunan kejadian nyeri pada pemberian sediaan propofol dengan suhu 40 C (McCrirrick, 2005). Konsentrasi obat bebas pada sediaan MCT/LCT tidak mengalami perubahan, namun terdapat peningkatan pada sediaan LCT. Mendinginkan propofol dapat menginhibisi system kinin-kalikrein dan transmisi nyeri dari ujung saraf bebas. Mendinginkan propofol tidak mempengaruhi konsentrasi propofol bebas (Yamakage, 2005)
Menghangatkan sediaan
Menghangatkan propofol hingga suhu tubuh sebelum pemberian secara signifikan menurunkan konsentrasi propofol bebas pada sediaan propofol LCT maupun MCT/LCT (Yamakage, 2005). Lingkungan yang hangat akan memicu pertumbuhan bakteri pathogen pada sediaan yang tidak mengandung agen bakteristatik (Sosis 1993, Sosis 1995). Pada satu studi metaanalisis, baik proses mendinginkan maupun menghangatkan tidak memiliki efek signifikan pada nyeri saat penyuntikan propofol intravena (Picard, 2000).
Mengasamkan sediaan
Mengasamkan sediaan propofol dilaporkan menurunkan konsentrasi propofol bebas dengan efek nyeri yang lebih ringan pada tempat penyuntikan intravena tanpa adanya penurunan potensi anestesi (Yamakage, 2005).
Dilution of formula Mengencerkan sediaan
kejadian nyeri setelah pengenceran propofol dihubungkan dengan konsentrasi propofol bebas yang lebih rendah (Klement, 1991).
Mencampur sediaan dengan darah
Penambahan darah pada emulsi propofol telah dilaporkan sama efektif dengan penambahan lidokain untuk menurunkan kejadian nyeri pada tempat penyuntikan intravena (McDonald, 1996)). Penjelasan yang mungkin untuk keadaan ini adalah kelarutan darah dan lemak menurunkan konsentrasi propofol bebas atau sebagai larutan penyangga sediaan propofol.
Filtrasi sediaan
Pemberian propofol melalui mikrofilter (0,2 μm) telah dilaporkan dapat menurunkan insiden dan intensitas nyeri pada tempat penyuntikan intravena (Davies, 2002). Penggunaan mikrofilter 5 μm tidak menurunkan insiden dan intensitas nyeri (Hellier, 2003). Mekanisme untuk menjelaskan hal ini mash belum jelas.
Lokasi penyuntikan
endotel dan propofol bebas. Nyeri pada tempat penyuntikan dapat dihindari dengan baik jika propofol diberikan melalui vena sentral (Sekt, 1999).
Laju pemberian
Pemberian intravena yang perlahan saat induksi anestesi dilaporkan meningkatkan insiden nyeri setelah pemberian propofol intravena (Scott, 1988), dan pemberian propofol dengan cepat dilaporkan menurunkan insiden nyeri (Shimizu, 2005). Penjelasan untuk keadaan ini adalah laju pemberian berhubungan dengan kecepatan induksi anestesi. Pemberian propofol secarah perlahan memperpanjang waktu induksi sehingga memicu nyeri pada pasien yang masih dalam kondisi sadar. Sebaliknya, pemberian intravena yang cepat mungkin menurunkan risiko nyeri sedang hingga berat sebelum pasien tidak sadar.
2.2.4 Obat untuk mengurangi nyeri propofol
Beberapa upaya telah dilakukan untuk mengurangi atau mencegah nyeri pada tempat penyuntikan propofol. Beberapa hal yang sering dilakukan adalah dengan menambahkan obat hipnotik, analgetik, anti inflamasi atau obat anestesi lokal. Lidokain
Masaki (2003) dalam penelitiannya mengungkapkan penambahan lidokain 20-40 mg pada propofol 200 mg dapat menimbulkan droplet minyak yang menyatakan bahwa larutan tidak kompatibel secara fisika-kimia. Meskipun secara klinis tidak ada bukti terjadinya komplikasi berupa emboli paru setelah pemberian lidokain yang dicampur dengan propofol, disarankan untuk menghindari untuk penggunaan klinis campuran propofol 1% 20 ml dengan lidokain lebih dari 20 mg, kecuali jika diberikan segera setelah campuran obat dibuat.
Sharifnia (2013) dalam penelitiannya mengungkapkan terdapat penurunan tekanan darah sistolik, diastolik dan frekuensi jantung setelah pemberian induksi dengan propofol dicampur dengan lidokain, penurunan tekanan darah sistolik, diastolik dan frekuensi jantung pada pemberian propofol dicampur dengan lidokain sama dengan pemberian propofol tanpa dicampur dengan lidokain.
Thiopental
Tiopental dapat mengurangi nyeri saat pemberian propofol belum diketahui dengan jelas namun dapat melibatkan beberapa mekanisme. Pertama, sifat fisik alkali thiopental dan kelarutannya dalam lemak dapat mengurangi konsentrasi propofol yang bebas pada tempat penyuntikan (Klement 1991).
Hal kedua, pemberian dosis subanestesi thiopental mungkin menginhibisi persepsi nyeri (Anker-Moller 1991). Thiopental juga mungkin memblokade pelepasan bradikinin, yang dapat menyebabkan dilatasi dan hiperpermeabilitas vena yang memicu paparan propofol bebas terhadap saraf tepi pada endovascular yang dapat memicu nyeri (Scott, 1988)
Ketamin resemik memiliki efek hipnotik dan analgetik. Angka insiden nyeri pasca pemberian propofol dapat dikurangi hingga 30% dengan pemberian ketamin 5-10 mg (Koo, 2006). Sebagai antagonis reseptor NMDA tidak kompetitif, ketamin memblokade reseptor NMDA di sistem saraf pusat dan di perifer. Lebih lanjut, farmakodinamik ketamin yang dapat menyebabkan pelepasan noradrenalin dapat juga berperan.
Ketamin diharapkan dapat mengurangi nyeri pasca pemberian propofol intravena dan dapat menjaga stabilitas hemodinamik karena efek simpatomimetiknya. Seung W K (2006) pada penelitianya mengungkapkan ketamin dosis rendah (100 mcg/kgBB) dapat menurunkan insiden nyeri pasca pemberian propofol secara intravena, namun pada penelitian ini juga disebutkan terdapat 11 dari keseluruhan 30 sampel yang menerima dosis ketamin 50 mcg/kgBB mengalami sedasi ringan hingga sedang. Kondisi ini dapat mengaburkan penilaian derajat nyeri pada sampel.
Opioids
Pemberian obat golongan opioid juga sering menjadi pilihan untuk mengurangi nyeri akibat pemberian propofol intravena. Picard dan Tramer (2000) dalam penelitiannya mengungkapkan petidin merupakan opioid yang dapat mengurangi nyeri pasca penyuntikan propofol lebih baik jika dibandingkan dengan pemberian fentanyl maupun alfentanyl. Sedangkan Saadawy (2007) mengungkapkan reaksi hipersensitifitas pada kulit akibat penggunaan pethidine untuk mengurangi nyeri pasca pemberian propofol intravena mencapai angka 40%.
Obat Anti Inflamasi Bukan Steroid
Terdapat kontroversi penggunaan NSAID untuk mengurangi nyeri pasca pemberian propofol karena NSAID sendiri menyebabkan nyeri pada tempat penyuntikan. Meskipun mekanisme nyeri yang dipicu pemberian propofol masih belum jelas, kinin mungkin terlibat (scott 1988). Oleh karena itu, NSAID mungkin mengurangi nyeri dengan cara menginhibisi sintesis prostaglandin dan atau mempengaruhi kaskade kinin.
2.3 Efedrin
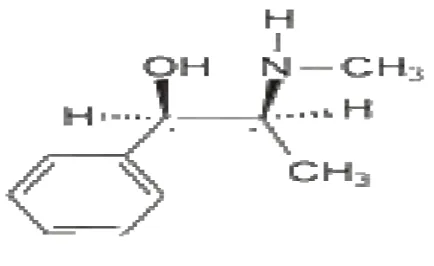
Gambar 2.2 Struktur kimia efedrin (Dikutip dari Stoelting dan Hillier, 2006)
2.3.1 Farmakologi Klinik Efedrin
Efedrin merupakan vasopresor yang biasanya digunakan selama anestesia untuk melawan penurunan tekanan darah arterial dan denyut jantung setelah anestesi spinal dan epidural (Critchley dkk., 1995). Sebagai vasopresor dan simpatomimetik, efedrin telah digunakan dengan aman dan efektif, baik untuk pencegahan maupun pengobatan hipotensi yang disebabkan oleh anestesia, khususnya anestesia pada obstetri (Cyna dkk., 2006). Obat ini juga dapat menurunkan respon hemodinamik yang disebabkan oleh pemberian bolus propofol (Michelsen dkk., 1998; Kasaba dkk., 2000; El-Tahan, 2011). Sebagai
tambahan efek α-vasokonstriktor dan ß-kardiostimulannya, efedrin juga memiliki
keuntungan yaitu durasinya yang singkat, jadi memiliki profil kerja yang serupa dengan propofol (Singh, 2005).
Bermacam-macam dosis efedrin IV, mulai dari dosis paling rendah 0,03 mg/kgBB sampai 0,2 mg/kgBB, telah dilaporkan digunakan untuk mencegah hipotensi saat anestesia (Demirkaya dkk., 2012).
Efedrin dapat diberikan secara bolus tunggal, infus continuous, atau injeksi intramuskular (Kasaba dkk., 2000; Cyna dkk., 2006; El-Tahan, 2011). Pada orang dewasa, efedrin diberikan secara bolus 2,5 sampai 10 mg, sedangkan pada anak-anak diberikan secara bolus 0,1 mg/kgBB. Dosis selanjutnya ditingkatkan sampai akhir kerja, yakni terjadinya takifilaksis, yang kemungkinan disebabkan karena berkurangnya cadangan norepinefrin. Efedrin, 10-25 mg IV diberikan kepada orang dewasa, merupakan simpatomimetik yang sering dipilih digunakan untuk meningkatkan tekanan darah sistemik yang terjadi akibat blokade yang dihasilkan oleh anestesi regional atau hipotensi berhubungan dengan anestesi inhalasi atau intravena (Morgan dkk., 2006).
Efedrin umumnya digunakan sebagai vasopresor saat anestesia. Pemberiannya hanya sementara sedangkan penyebab hipotensinya tetap harus
ditelusuri dan diperbaiki. Tidak seperti α1-agonis kerja langsung, efedrin tidak
menurunkan aliran darah ke uterus. Hal ini menjadikannya sebagai pilihan vasopresor yang digunakan pada sebagian besar kasus obstetri. Efedrin juga telah dilaporkan memiliki sifat-sifat antiemetik, khususnya yang berkaitan dengan hipotensi setelah anestesia spinal. Premedikasi klonidin dapat meningkatkan efek efedrin (Morgan dkk., 2006).
Arndt JO (1998) dalam penelitiannya mengungkapkan pemberian kristaloid dengan dosis 250-2000 ml dapat meningkatkan preload dan curah jantung untuk sementara, namun tidak secara konstan dapat menaikkan tekanan darah arteri atau mencegah hipotensi. Sedangkan Bugy D, (1997) dalam penelitiannya menyebutkan pemberian kristaloid dalam jumlah yang banyak (> 1 Liter) tidak memberikan efek yang lebih baik dibandingkan dengan pemberian kristaloid dengan volume kecil ( < 250 ml). Hal ini memerlukan perhatian lebih lanjut pada pasien dengan gangguan kardiopulmonar.
Ueyama (1999) dalam penelitiannya mengungkapkan pemberian prehidrasi koloid 500 ml lebih efektif dibandingkan dengan pemberian kristaloid. Hal ini disebabkan kedapatan koloid dalam meningkatkan tekanan vena sentral dan curah jantung akibat dari rendahnya redistribusi koloid ke luar pembuluh darah.
beta adrenergic) seperti efedrin dapat meningkatkan tekanan darah dengan meningkatkan curah jantung dan laju denyut jantung dan efek minimal pada resistensi vascular sistemik. Penggunaan efedrin memberikan efek kardiak yang lebih dominan seperti takikardia hingga takiaritmia.
Pemberian efedrin dikontraindikasikan pada beberapa keadaan, seperti: glaukoma sudut tertutup, bisa terjadi eksaserbasi; feokromositoma, dapat mengakibatkan hipertensi berat; hipertrofi septal asimetris (stenosis sub-aortik hipertropik idiopatik), karena obstruksi semakin berat dengan meningkatnya kontraktilitas miokard; pasien yang mendapatkan terapi MAO inhibitor atau masih dalam 14 hari penghentian terapi tersebut, karena dapat memperpanjang dan menguatkan efek efedrin pada jantung dan pembuluh darah; pada pasien dengan psikoneurosis; pada pasien dengan takiaritmia atau ventrikel fibrilasi, karena dapat mengakibatkan eksaserbasi kondisi ini; dan pada pasien yang hipersensitif terhadap efedrin. Efedrin hidroklorida juga dikontraindikasikan pada pasien yang menjalani anestesi umum dengan siklopropan atau halotan atau hidrokarbon terhalogenasi, karena anestesi dapat meningkatkan iritabilitas jantung yang dapat menyebabkan aritmia (Stoelting dan Hillier, 2006).
Pada saat diberikan secara intravena, injeksi sebaiknya diberikan dengan pelan. Hati-hati saat pemberian untuk mencegah ekstravasasi, setelah diketahui hal ini bisa menyebabkan nekrosis jaringan. Efedrin hidroklorida sebaiknya diberikan pada dosis efektif terendah. Pemberian parenteral pada dewasa tidak boleh melebihi 150 mg dalam 24 jam (Stoelting dan Hillier, 2006).
Efek kardiovaskular efedrin menyerupai epinefrin, namun respon peningkatan tekanan darah sistemiknya kurang kuat dan berlangsung kurang lebih 10 kali lebih lama. Dibutuhkan kira-kira 250 kali efedrin lebih banyak dari pada epinefrin untuk menghasilkan respon tekanan darah sistemik yang sepadan. Pemberian efedrin IV menghasilkan peningkatan tekanan darah sistolik dan diastolik, denyut jantung, kontraktilitas, dan curah jantung. Akan tetapi, terdapat perbedaan penting diantara keduanya, efedrin memiliki durasi kerja yang lebih panjang karena merupakan non-katekolamin, potensi jauh lebih kecil, memiliki kerja langsung dan tidak langsung, dan merangsang sistem saraf pusat (meningkatkan konsentrasi alveolar minimal) (Morgan dkk., 2006). Aliran darah ke ginjal dan splangnik menurun, sedangkan aliran darah ke koroner dan otot skelet meningkat. Tahanan pembuluh darah sistemik mungkin sedikit mengalami perubahan karena vasokonstriksi pada beberapa jaringan diimbangi oleh vasodilatasi (stimulasi ß2) pada daerah lainnya. Efek kardiovaskular ini sebagian
disebabkan oleh vasokonstriksi arteri dan vena perifer yang dimediasi oleh reseptor alpha. Akan tetapi, mekanisme dasar efek kardiovaskular yang disebabkan oleh efedrin adalah meningkatkan kontraktilitas miokard akibat aktivasi resptor ß1. Pada keadaan adanya hambatan beta adrenergik, efek
kardiovaskular efedrin dapat menyerupai respon stimulasi reseptor alpha adrenergik yang lebih khas (Stoelting dan Hillier, 2006).
dengan durasi kerja obat. Takifilaksis kemungkinan mempresentasikan blokade yang persisten pada reseptor adrenergik. Sebagai contoh, efedrin tetap memicu aktivasi reseptor adrenergik meskipun setelah tekanan darah sistemik telah kembali ke level sebelum pemberian obat berdasarkan pada kompensasi perubahan kardiovaskular. Ketika efedrin diberikan pada saat ini, reseptor masih dihuni oleh efedrin yang tersisa membatasi lokasi yang tersedia dan respon tekanan darah menjadi lebih rendah. Sebagai alternatif, takifilaksis kemungkinan berhubungan dengan pengosongan penyimpanan norepinefrin (Stoelting dan Hillier, 2006).
Efedrin telah digunakan secara luas untuk mencegah hipotensi intraoperatif khususnya selama anestesi spinal. Berbagai tinjauan sistematik dan meta analisis menunjukkan pemberian efedrin profilaksis IV dapat menurunkan risiko hipotensi sebesar 14-37%, pada saat dilakukan anestesi spinal pada tindakan sectio cesarea
(Macarthur, 2002; Dyer dkk., 2009). Efedrin telah digunakan secara luas sebagai premedikasi anestesia untuk bermacam-macam operasi, akan tetapi, tidak terdapat literatur yang menyatakan efek profilaksis efedrin untuk induksi anestesi umum yang menggunakan kombinasi propofol dan remifentanil (Bhattarai dkk., 2010).
menjalani pembedahan mata dan ortopedi, akan tetapi, efek ini tidak terjadi dengan efedrin dosis rendah (0,07 mg/kgBB). Dosis efedrin IV yang berbeda-beda, mulai dari 0,03 mg/kgBB sampai 0,2 mg/kgBB telah dilaporkan dapat mencegah hipotensi selama anestesia (Demirkaya dkk., 2012). Menurut El-Tahan (2011), penggunaan dosis kecil efedrin sebagai profilaksis, 0,07-1 mg/kgBB, adalah aman dan efektif untuk mengatasi hipotensi yang disebabkan oleh propofol saat anestesia pada pembedahan katup jantung.
Efek efedrin terhadap kondisi intubasi dan hemodinamik pada RSI dengan propofol dan rokuronium telah diteliti oleh Gopalakrishna dkk. (2007). Mereka menemukan penggunaan efedrin dengan dosis 75 mcg/kgBB dan 100 mcg/kgBB sebagai premedikasi berkaitan dengan kondisi hemodinamik yang lebih baik saat intubasi. Pemberian efedrin sebagai profilaksis dengan dosis tersebut hanya dapat mengurangi hipotensi arterial setelah induksi anestesia, tidak dapat mengatasinya secara keseluruhan.
2.3.2 Efedrin Menurunkan Nyeri Propofol
Efedrin merupakan simpatomimetik yang sering dipilih digunakan untuk meningkatkan tekanan darah sistemik yang terjadi akibat blokade yang dihasilkan oleh anestesi regional atau hipotensi berhubungan dengan anestesi inhalasi atau intravena. Penggunaan efedrin untuk mengurangi insiden nyeri pasca pemberian propofol intravena masih jarang dilakukan (Stoelting, 2007).
setelah pemberian propofol intravena. Greenberg (1991) mengungkapkan Norepinephrine menginhibisi keluarnya bradikinin dari ujung saraf simpatis yang menginervasi arteri pulmonalis dan mesenterika pada anjing.
Austin J. D (2010) merekomendasikan pemberian efedrin 30 mg dicampur dalam 20 ml propofol 1% dapat menurunkan insiden nyeri pasca pemberian propofol. Cheong Mi (2002) dalam penelitiannya mengungkapkan pemberian efedrin dengan dosis 30 mcg/kgBB hingga 70 mcg/kgBB dapat menurunkan kejadian nyeri pasca pemberian propofol intravena. Cheong M juga tidak merekomendasikan pemberian efedrin > 110 mcg/kgBB berkaitan dengan efek pada kardiovaskular yang ditimbulkan oleh efedrin.
BAB III
KERANGKA BERPIKIR, KONSEP, DAN HIPOTESIS PENELITIAN
3.1Kerangka Berpikir
Propofol merupakan obat induksi anestesi yang sering digunakan, propofol memiliki mula kerja yang cepat dan durasi yang pendek. Penggunaan propofol sering menyebabkan efek samping berupa nyeri pada saat penyuntikan intravena dan gejolak kardiovaskular. Meskipun dalam aplikasinya Propofol sering dikombinasikan dengan obat anestesi lokal seperti lidokain baik sebagai
pretreatment maupun diberikan secara bersama-sama, belum ada standar baku pemberian propofol dikombinasikan dengan obat tertentu untuk mengurangi nyeri dan gejolak kardiovaskular yang diakibatkan oleh penyuntikan propofol intravena. Sampai saat ini mekanisme propofol menyebabkan nyeri pasca penyuntikan intravena masih belum jelas. Propofol merupakan bagian dari kelompok fenol yang secara langsung dapat mengiritasi kulit, membrane mukosa dan intima dari pembuluh darah yang akan dengan cepat menstimulasi ujung saraf bebas yang akhirnya menimbulkan respon nyeri.
pembuluh darah yang mengaktivasi sistem kinin-kalikrein dan pelepasan bradikinin menyebabkan dilatasi pembuluh darah, hiperpermeabilitas yang berakibat peningkatan kontak antara propofol dengan ujung saraf bebas yang menyebabkan nyeri pasca penyuntikan propofol intravena.
Beberapa metoda telah digunakan untuk mengurangi intensitas nyeri yang ditimbulkan oleh propofol sedangkan untuk mengatasi ketidakstabilan hemodinamik belum terdapat konsensus yang pasti. Beberapa metoda yang telah dilakukan untuk mengurangi intensitas nyeri setelah pemberian propofol intravena diantaranya adalah dengan mendinginkan, menghangatkan atau mengencerkan cairan propofol, penyuntikan propofol pada vena-vena besar, mengatur kecepatan penyuntikan, sebelum penyuntikan propofol dilakukan pemberian obat seperti lidokain, ketamin, opioid, metoclopramide, atau thiopental. Meskipun obat-obatan diatas dipercaya dapat mengurangi rasa nyeri namun belum ada yang dapat menghilangkan rasa nyeri secara total.
Efedrin merupakan nonkatekolamin sintetis yang bekerja tidak langsung menstimulasi reseptor alfa dan beta adrenergik. Efek farmakologi pada obat ini berhubungan dengan pelepasan norepinefrin endogen (aksi tidak langsung), tetapi obat juga memiliki efek stimulan langsung pada reseptor adrenergik (aksi langsung).
dilepaskan akibat dari efedrin dapat menghambat efek dari bradikinin yang dilepaskan setelah pemberian propofol intravena. Jumlah norepinephrin yang dilepaskan oleh efedrin mengurangi efek yang ditimbulkan oleh bradikinin yang dilepaskan setelah pemberian propofol intravena.
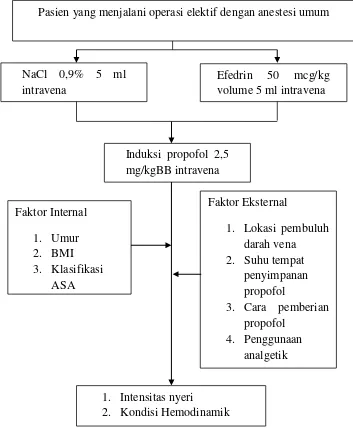
3.2Kerangka Konsep
Pasien yang menjalani operasi elektif dengan anestesi umum
Efedrin 50 mcg/kg
Gambar 3.1 Bagan Kerangka Konsep Penelitian
3.3 Hipotesis Penelitian
Hipotesis dari penelitian ini adalah :
1. Pemberian ephedrine 50mcg/kgBB intravena prainduksi dapat menurunkan intensitas nyeri pascapemberian propofol intravena.
BAB IV
METODE PENELITIAN
4.1 Rancangan Penelitian
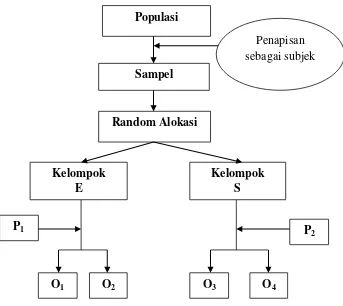
Penelitian ini adalah suatu uji klinis, acak, tersamar ganda dan terkontrol. Subjek pada penelitian ini dibagi menjadi 2 kelompok, yang mendapat perlakuan sesuai dengan kelompoknya. Alokasi subyek pada masing-masing kelompok dilakukan dengan teknik random sampling. Bagan rancangan penelitian adalah sebagai berikut:
Gambar 4.1 Bagan rancangan penelitian
Populasi
Sampel
Random Alokasi
O1 O4
Kelompok S Kelompok
E
P1 P2
Penapisan sebagai subjek
Keterangan:
a. Kelompok E : Kelompok efedrin, mendapatkan perlakuan 1 (P1).
b. Kelompok S : Kelompok salin normal, mendapatkan perlakuan 2 (P2).
c. Perlakuan 1 (P1) : Pemberian efedrin 50 mcg/kgBB intravena sebelum
induksi propofol 2,5 mg/kgBB .
d. Perlakuan 2 (P2) : Pemberian salin normal intravena sebelum induksi
propofol 2,5 mg/kgBB
e. Observasi 1 (O1) : Observasi intensitas nyeri setelah perlakuan 1 (P1).
f. Observasi 2 (O2) : Observasi hemodinamik setelah perlakuan 1 (P1).
g. Observasi 3 (O3) : Observasi intensitas nyeri setelah perlakuan 2 (P2).
h. Observasi 3 (O4) : Observasi hemodinamik setelah perlakuan 2 (P2).
Kelompok E mendapatkan perlakuan (P1) pemberian efedrin 50 mcg/kgBB
intravena yang dilarutkan dengan normal salin menjadi 5 ml dengan kecepatan pemberian 5 ml/detik. Pemberian efedrin ini dilakukan 30 detik sebelum induksi propofol 2,5 mg/kgBB yang diberikan dengan kecepatan 1 ml/detik. Segera saat pemberian propofol dan tiap 5 detik, subjek penelitian dinilai derajat nyerinya.
Kelompok S sebagai kelompok kontrol, mendapatkan perlakuan (P2)
Setelah subjek penelitian terinduksi dilanjutkan dengan pemberian Fentanyl 2 mcg/kgBB dan atracurium 0,5 mg/kgBB untuk memfasilitasi ventilasi positif dengan sungkup muka dan oksigen 8 L/menit serta isoflurane 1,2 vol%. Lima menit setelah induksi dilakukan laringoskopi dan intubasi endotrakea. Pemeliharaan anestesi untuk kedua kelompok menggunakan Oksigen dan N2O
dengan perbandingan 50% berbanding 50% serta isoflurane satu volume persen. Dilakukan pengukuran dan pencatatan parameter hemodinamik (TDS, TDD, TAR dan DJ) pada menit pertama, ketiga dan kelima pasca induksi.
4.2 Tempat dan Waktu Penelitian
Tempat penelitian : Rumah Sakit Umum Pusat Sanglah.
Waktu penelitian : November sampai dengan Desember 2014.
4.3 Ruang Lingkup Penelitian
Penelitian dilakukan dalam bidang Ilmu Anestesi dan Terapi Intensif.
4.4 Penentuan Sumber Data 4.4.1 Populasi Target
4.4.2 Populasi Terjangkau
Populasi terjangkau dari penelitian ini adalah pasien dewasa yang menjalani operasi bedah elektif dengan anestesi umum dan pemasangan pipa endotrakea di RSUP Sanglah.
4.4.3 Populasi Sampel
Populasi sampel merupakan subjek yang memenuhi kriteria eligibilitas, yakni kriteria penerimaan dan kriteria pengeluaran sebagaimana tercantum di bawah ini:
A. Kriteria penerimaan
1. Rencana menjalani bedah elektif dengan anestesi umum. 2. Usia 18-60 tahun.
3. Status fisik ASA I atau II. B. Kriteria penolakan
1. Subjek penelitian menolak.
2. Pasien dengan status fisik lebih dari atau sama dengan ASA III 3. Wanita dengan kehamilan.
4. Alergi terhadap obat-obatan yang akan dipakai pada penelitian ini. 5. Pasien yang menkonsumsi obat MAO inhibitor
6. Sedang mengkonsumsi atau menerima obat analgetik 7. Subjek penelitian dengan defisit neurologis
8. Subjek penelitian dengan gangguan psikiatri
C. Kriterian keluar : Terjadi gangguan hemodinamik yang membutuhkan pemberian obat efedrin sebagai pertolongannya, sehingga tidak sesuai dengan prosedur penelitian.
4.4.4 Jumlah Sampel
Besar sampel dihitung berdasarkan rumus komparatif katagorik tidak berpasangan sebagai berikut:
√ √
Keterangan:
a. n : jumlah sampel untuk suatu kelompok
b. Zα : nilai Z untuk α tertentu.
c. Zß : nilai Z untuk power (1 – ß) tertentu. d. P : P = ½ (P1+P2)
e. Q : Q = 1 - P
f. P1 : proporsi efek pada standar g. P2 : proporsi efek yang diteliti h. Q1 : Q1 = 1 – P1
i. Q2 : Q2 = 1 – P2
berdasarkan perhitungan sampel dengan rumus di atas maka didapatkan jumlah sampel sebesar 22,6 dibulatkan menjadi 23 orang subjek penelitian untuk masing-masing kelompok.
Jika dilakukan penghitungan jumlah sampel berdasarkan pada rumus beda rerata dua kelompok tidak berpasangan yang mana rumusnya adalah sebagai berikut
[ ]
Keterangan:
a. n : jumlah sampel untuk suatu kelompok b. Zα : kesalahan tipe 1
c. Zß : kesalahan tipe 2
d. SD : Simpang baku yang diperoleh dari kepustakaan e. X1-X2 : Hasil penilaian klinis yang diharapkan
Jika didapatkan nilai perubahan tekanan darah yang dianggap bermakna menurut kepustakaan adalah 20 % dan diperkirakan terjadi penurunan atau peningkatan tekanan darah sebesar 20 mmHg pada penelitian ini. Kesalahan tipe 1 (Zα) ditetapkan sebesar 1,96 dan kesalahan tipe 2 (Zß) sebesar 0,842 didapatkan jumlah sampel sebesar 15,7 dibulatkan menjadi 16 sampel untuk tiap kelompok.
4.4.5 Teknik Pengambilan Sampel dan Randomisasi
Setiap pasien baru yang memenuhi kriteria eligibilitas dimasukkan dalam penelitian sampai jumlah sampel yang diperlukan terpenuhi. Penentuan alokasi sampel yang masuk ke dalam kelompok perlakuan dan kelompok kontrol dilakukan dengan menggunakan tabel bilangan random (random number) oleh asisten peneliti, residen anestesi semester 6-7 (pin hijau), yang membantu penelitian. Digunakan amplop tertutup yang berisi kelompok intervensi mana yang akan diberikan, nomor sampel, dan instruksi pelaksanaan.
Pada pagi hari sebelum operasi, asisten peneliti akan membuka amplop tersebut, membaca isinya dan menyiapkan intervensi yang akan diberikan sesuai instruksi dalam amplop. Kemudian asisten peneliti akan memberikan obat yang telah disiapkannya kepada residen anestesi semester 6-7 (pin hijau) yang bertugas di ruang operasi subyek penelitian, tanpa mengetahui apa isi obat dalam spuit tersebut. Dokter residen anestesi yang menjadi asisten peneliti ini kemudian tidak ikut terlibat dalam evaluasi dan pengumpulan data selanjutnya.
4.5 Variabel Penelitian 4.5.1 Identifikasi Variabel
Variabel-variabel dalam penelitian ini dapat diidentifikasi dan diklasifikasikan sebagai berikut:
2. Variabel tergantung : intensitas nyeri dan kondisi hemodinamik pasca pemberian propofol intravena
3. Variabel kendali : umur, status fisik ASA, BMI, dosis propofol, cara pemberian propofol, suhu penyimpanan propofol, penggunaan obat analgetik sebelumnya.
4.5.2Definisi Operasional Variabel
Variabel penelitian yang digunakan pada penelitian ini dijelaskan sebagai berikut:
1. Pemberian efedrin 50 mcg/kgBB adalah injeksi obat ephedrine hydrochloride sediaan ampul 50 mg/ml yang diberikan dengan dosis 50 mcg/kgBB secara intravena. Perhitungannya adalah berat badan dikalikan dengan 50 mcg dan dibulatkan ke yang terdekat, hasilnya adalah besarnya dosis yang akan diinjeksikan ke subjek penelitian melalui three-way stopcock dengan kecepatan pemberian 5 cc/ detik, diberikan 30 detik sebelum pemberian propofol 2,5 mg/kgBB.
2. Pemberian normal salin adalah injeksi cairan NaCl 0,9% yang diberikan secara intravena. Sediaan ini disiapkan sebanyak 5 ml dalam spuit 5 ml dan diinjeksikan dengan kecepatan 5 cc/ 1 detik, 30 detik sebelum pemberian propofol 2,5 mg/kgBB.
3. Induksi propofol 2,5 mg/kgBB adalah induksi menggunakan obat
berlokasi di distal tangan kanan atau kiri, dengan kecepatan 1 ml/detik disesuaikan dengan jarum detik pada arloji. Penyuntikan dilakukan melalui
three way stopcock dengan kondisi jalur infus cairan yang terbuka. Perhitungannya adalah berat badan dikalikan dengan 2,5 mg dan dibulatkan ke yang terdekat. Hasilnya adalah besarnya dosis yang diinjeksikan ke subjek penelitian. Subjek penelitian dikatakan terinduksi bila refleks bulu mata hilang.
4. Intensitas nyeri adalah derajat nyeri yang dirasakan oleh subjek penelitian yang dinilai berdasarkan pada gradasi nyeri yang digunakan oleh McCririck dan Hunter (1990). Skala nyeri digradasi menjadi empat skala nyeri, meliputi :
a. Skala nyeri 0 : Tidak nyeri
b. Skala nyeri 1 : Nyeri ringan atau rasa panas
c. Skala nyeri 2 : Nyeri sedang atau subjek penelitian mengeluhkan rasa nyeri sebelum ditanya
d. Skala nyeri 3 : Nyeri berat yang ditandai dengan wajah subjek penelitian meringis, ada reflek menggerakkan tangan tempat injeksi atau keduanya
lebih dari atau sama dengan 25% disbanding kondisi baseline. Pengukuran fluktuasi hemodinamik diukur dengan menggunakan monitor Bionet BM5. 6. Lokasi pemasangan kateter vena adalah pemasangan kateter vena pada
vena yang berlokasi di bagian distal tangan kanan maupun kiri
7. Suhu tempat penyimpanan propofol adalah penyimpanan propofol pada suhu ruangan 180C yang dapat dilihat pada thermometer ruangan operasi 8. Cairan rehidrasi adalah pemberian cairan Ringer Laktat 10 mL/kgBB
melalui IV sebagai cairan pengganti puasa, diberikan sejak tiba di ruang persiapan ruang operasi IBS RSUP Sanglah dengan tetesan infus yang disesuaikan agar sesaat sebelum pemberian perlakuan di kamar operasi, cairan tersebut sudah habis diberikan. Perhitungannya adalah sebagai berikut, mililiter dibulatkan ke atas jika lebih besar atau sama dengan 50 mL dan dibulatkan ke bawah jika lebih kecil dari 50 mL. Misalnya 550 mL, dibulatkan menjadi 600 mL.
9. Umur adalah usia dalam tahun dihitung berdasarkan tanggal, bulan dan tahun lahir yang tertera pada kartu tanda pengenal atau catatan medis RSUP Sanglah. Perhitungan umur adalah sebagai berikut, umur dalam tahun dibulatkan kebawah untuk setiap kelebihan hari dan bulan.
adalah sebagai berikut, berat badan dibulatkan ke atas jika lebih besar atau sama dengan 0,5 kg dan dibulatkan ke bawah jika lebih kecil dari 0,5 kg. 11.Tinggi badan adalah panjang seseorang yang diukur dengan alat ukur
tinggi badan yang terdapat di poli anestesi RSUP Sanglah dengan standar SNI (Standar Nasional Indonesia) dengan posisi berdiri tegak tanpa alas kaki, dengan satuan sentimeter (cm). Perhitungan tinggi badan adalah sebagai berikut, tinggi badan dibulatkan ke atas jika lebih besar atau sama dengan 0,5 cm dan dibulatkan ke bawah jika lebih kecil dari 0,5 cm. 12.Indeks massa tubuh (IMT) adalah pemeriksaan antropometri untuk
menentukan status gizi yang dinilai dengan cara membagi berat badan dengan pangkat dua tinggi badan (IMT = BB/TB2), dengan satuan kg/m2. 13.Status fisik ASA adalah keadaan umum subjek penelitian yang
diklasifikasikan sesuai dengan American Society of Anesthesiologist
(ASA). ASA 1 adalah subjek penelitian sehat atau normal. ASA 2 adalah subjek penelitian dengan penyakit sistemik ringan tanpa keterbatasan fungsional (Morgan, 2006).
4.6 Bahan Penelitian
Bahan-bahan yang dipergunakan dalam penelitian ini adalah: 1. Obat efedrin hidroklorida 50 mg/ml.
2. Obat propofol 10%. 3. Obat fentanyl 50 mcg/ml.