Korespondensi: dr. Asmalina
Email: asmalina75@yahoo.com; Hp: 0811674089
Kejadian Tuberkulosis Resistensi Primer pada Fasilitas
Pelayanan Kesehatan
Asmalina,1 Parluhutan Siagian,2 Rina Yunita,3 Zainuddin Amir,2 Tetty Aman Nasution3 1Magister Ilmu Kedokteran Tropis, Fakultas Kedokteran Universitas Sumatera Utara
2Departemen Pulmonologi dan Kedokteran Respirasi, Fakultas Kedokteran Universitas Sumatera Utara, RSUP Haji Adam Malik, Medan
3Departemen Mikrobiologi, Fakultas Kedokteran Universitas Sumatera Utara
Abstrak
Latar belakang: Resistensi terhadap obat anti tuberkulosis merupakan tantangan bagi program pencegahan dan pengendalian tuberkulosis (TB) di dunia. Kasus resistensi yang dirujuk ke rumah sakit sebagian besar berasal dari fasilitas pelayanan kesehatan. Belum banyak data kejadian TB resistensi primer di fasilitas pelayanan kesehatan. Tujuan penelitian ini adalah untuk mengetahui proporsi kejadian TB resistensi primer pada fasilitas pelayanan kesehatan di Kota Medan.
Metode: Penelitian ini merupakan penelitian deskriptif yang dilakukan di fasilitas pelayanan kesehatan (puskesmas dan dokter praktik swasta) di Kota Medan mulai Februari sampai Agustus 2015. Subjek penelitian ini adalah penderita TB paru yang tidak memiliki riwayat pengobatan obat anti tuberkulosis (OAT) atau pernah mendapat pengobatan OAT kurang dari satu bulan. Subjek penelitian dikumpulkan
data demografi, keluhan utama kemudian dilakukan pemeriksaan sputum (mikroskopis), radiologis, kultur dan uji kepekaan obat sebelum
mendapat terapi OAT.
Hasil: Dari 31 subjek penelitian yang diteliti didapat resistensi primer sebesar 3 orang (9,68%). Monoresisten primer sebanyak 2 orang (6,45%) pada jenis obat isoniazid. TB MDR primer sebanyak 1 orang (3,23%) dengan kombinasi resistensi obat rifampisin, isoniazid dan etambutol.
Kesimpulan: Angka resistensi primer yang tinggi didapatkan pada penderita TB paru pada fasilitas pelayanan kesehatan di Kota Medan.
(J Respir Indo. 2016; 36: 100-5)
Kata kunci: Monoresisten primer, poliresisten primer, TB MDR primer.
Primary Resistence Tuberculosis Cases in Health Care Facility
Abstract
Background: Cases of resistence becomes a problem for the prevention and control of tuberculosis (TB) in the world. Cases admitted to hospitals comes mostly from health care facilities. Yet the incidence of primary resistence data at health care facilities. This study aims to
find out the proportion of primary TB resistence to the health care facilities in Medan.
Methods: This descriptive study was conducted in health care facilities (primary health centers and private physician practice) from February to August 2015. The subjects were pulmonary tuberculosis patients who have no history of anti-tuberculosis drug treatment or had received treatment for less than one month. Demographic data, chief complaint, microscopic sputum examined, radiological, culture and data on drug sensitivity testing were collected.
Result: Out of the 31 research subjects studied primary resistence were found in 3 subject (9.68%). Primary monoresistence found in 2 subjects (6.45%) for isoniazid. Primary MDR TB found in 1 subject (3.23%) with a combination of drug resistence rifampicin, isoniazid and ethambutol.
Conclusion: A high number of primary resistence in patients with pulmonary tuberculosis in health care facilities in the city of Medan. (J Respir Indo. 2016; 36: 100-5)
PENDAHULUAN
Tuberkulosis (TB) masih merupakan masalah kesehatan utama di dunia. Kasus TB di dunia pada tahun 2013 diperkirakan sekitar 9 juta dengan kasus baru dilaporkan sebanyak 5,7 juta, sebanyak 0,4 juta kasus sedang dalam pengobatan, 3 juta kasus tidak terdiagnosa atau terdiagnosa tapi tidak dilaporkan kepada program TB nasional dan 1,5 juta kematian yang disebabkan oleh TB.1
Indonesia sekarang berada pada urutan kelima negara dengan beban TB tertinggi di dunia. Estimasi prevalens TB di Indonesia pada tahun 2013 adalah sebesar 680.000 dan estimasi insiden berjumlah 460.000 kasus baru per tahun. Jumlah kematian akibat TB diperkirakan 64.000 kematian per tahun.1
Data Dinas Kesehatan Kota Medan tahun 2013 menyatakan jumlah pasien TB baru dengan bakteri tahan asam (BTA) positif yang terdaftar sebesar 3.087 penderita TB.2
Resistensi terhadap obat anti tuberkulosis (OAT), termasuk resistensi ganda OAT atau multidrug resistent tuberculosis (MDR TB/TB MDR) merupakan tantangan penting dalam program pengendalian TB dan merupakan masalah kesehatan utama di beberapa negara.1,3 Pengobatan pasien TB MDR lebih sulit, mahal, banyak efek samping dan angka kesembuhannya relatif rendah. Penyebaran resistensi obat di berbagai negara tidak diketahui dan tatalaksana pasien TB MDR masih tidak adekuat.4
Data dari surveilans resisten obat, secara global pada tahun 2013 TB MDR ditemukan pada 3,5% dari kasus TB baru dan 20,5% ditemukan dari kasus TB yang pernah mendapat pengobatan. Pada tahun 2013 ada sekitar 480.000 kasus TB MDR di dunia. Lebih dari separuhnya terjadi di India, China dan Federasi Rusia dan sekitar 210.000 kematian karena TB MDR terjadi pada tahun 2013. Secara global, pada tahun 2013 Indonesia berada di peringkat 8 dari 27 negara dengan beban TB MDR terbanyak di dunia dengan perkiraan pasien TB MDR sebesar 6.800 kasus yaitu 1,9% dari kasus baru dan 12% dari kasus pengobatan ulang.1 Hasil survei terbaru yang dilakukan di Propinsi Jawa Tengah
pada tahun 2010 TB MDR ditemukan pada 2% dari kasus baru dan 9,7% dari kasus pengobatan ulang.5 Di Medan berdasarkan data dari poli TB MDR RSUP Haji Adam Malik pada tahun 2012 ada 14 penderita didiagnosis TB MDR.6
Resistensi kuman M. tuberculosis terhadap OAT adalah keadaan di mana kuman tersebut sudah tidak dapat lagi dibunuh dengan OAT.5 Pada kasus baru resisten OAT terdapat galur M. tuberculosis pada pasien baru yang didiagnosis TB dan sebelumnya tidak pernah diobati dengan OAT atau durasi kurang dari 1 bulan. Pasien ini terinfeksi galur M. tuberculosis yang resisten OAT disebut dengan resistensi primer. Kasus resisten OAT yang telah diobati sebelumnya yaitu terdapatnya galur M. tuberculosis resisten pada pasien selama mendapatkan terapi TB paling sedikit 1 bulan. Pada awalnya TB resisten OAT terjadi karena terinfeksi galur M. tuberculosis yang masih sensitif obat tetapi selama perjalanan terapi timbul resistensi obat atau disebut dengan resistensi obat yang didapat atau resistensi sekunder.4
Resistensi primer berarti seseorang terinfeksi strain TB resisten obat. Transmisi dari TB resisten obat terjadi dengan cara yang sama dengan TB yang rentan obat. Prevalens yang tinggi dari TB resisten obat di masyarakat meningkatkan pajanan risiko resistensi obat di masyarakat. Tidak terdiagnosis, tidak diobati dan pengobatan yang buruk dari TB resisten obat memberikan kontribusi untuk kelanjutan prevalens yang tinggi serta proporsi yang tinggi terhadap kasus TB resistensi obat di masyarakat.7
Munir dkk8 dalam penelitiannya mendapatkan hasil TB MDR primer 22,8% dan TB MDR sekunder 77,2% dengan sebagian besar pasien rujukan berasal dari rumah sakit 73 orang (72,3%) dan puskesmas 14 orang (13,9%).8 Nofizar dkk9 dalam penelitian didapati pola resistensi sekunder terbanyak didapati pada kombinasi rifampisin, isoniazid, pirazinamid, etambutol sebesar 42% dengan sebagian besar pasien berasal dari rumah sakit 38 orang (76%) dan puskesmas 8 orang (16%).9
Program pengendalian TB resisten obat saat ini mengutamakan pasien dengan suspek TB resisten
ke rumah sakit rujukan TB MDR dalam berbagai penelitian sebagian besar berasal dari puskesmas dan fasilitas pelayanan kesehatan lainnya karena kegagalan berobat akibat ketidakpatuhan pasien dalam pengobatan TB. Pasien yang telah mengalami resistensi sekunder ini bisa menularkan kepada orang lain sehingga menyebabkan terjadinya resistensi OAT primer. Namun belum banyak data mengenai kejadian TB resistensi primer di Puskesmas dan fasilitas pelayanan kesehatan lainnya di Kota Medan.
METODE
Jenis penelitian ini merupakan penelitian des kriptif. Penelitian dilakukan di fasilitas pelayanan kese hatan (puskesmas dan dokter praktik swasta) di Kota Medan. Pemeriksaan radiologi dilakukan di ruang radiologi rumah sakit. Pemeriksaan pewarnaan langsung BTA dengan metode Ziehl Neelsen dan kultur pada media LJ dilakukan di Laboratorium Mikrobiologi Klinik RSUP Haji Adam Malik Medan dan uji kepekaan obat dengan metode proporsi dilakukan di Balai Laboratorium Kesehatan (BLK) Provinsi Jawa Barat, Bandung sebagai laboratorium tersertifikasi. Waktu pene litian dilaksanakan mulai Februari sampai Agustus 2015.
Populasi penelitian ini adalah semua pasien TB paru baru yang datang berobat ke poliklinik di beberapa fasilitas pelayanan kesehatan di Kota Medan. Sampel penelitian ini adalah sebagian dari populasi yang memenuhi kriteria inklusi dan eksklusi. Dari 39 puskesmas yang ada di Kota Medan dipilih 5 puskesmas secara simple random sampling. Besar sampel dari masingmasing puskesmas dan dokter praktik swasta diambil berdasarkan jumlah kasus TB baru BTA positif tahun 2013 secara proporsional (proportional to population size).
Kriteria inklusi pada penelitian ini yaitu penderita TB paru baru yang memiliki hasil pemeriksaan kultur BTA positif, tidak memiliki riwayat pengobatan OAT sebelumnya atau kurang dari 1 bulan, berumur lebih dari 18 tahun, foto toraks TB paru aktif dan riwayat kontak TB MDR.
Kriteria eksklusi pada penelitian ini yaitu penderita TB paru yang tidak memiliki catatan lengkap
riwayat mengkonsumsi OAT, riwayat mengkonsumsi OAT lebih dari 1 bulan, penderita TB kasus gagal pengobatan (failure), kasus putus berobat (default), kasus kambuh (relaps), dan penderita TB ekstra paru.
Data ditampilkan dalam bentuk tabel dan dianalisa secara deskriptif untuk melihat distribusi frekuensi dari variabel.
HASIL
Penelitian ini mendapatkan sampel sebanyak 46 orang. Kemudian dilakukan pemeriksaan kultur dan didapat 33 sampel mengalami pertumbuhan BTA positif. Dari 33 sampel ini kemudian dilakukan identifikasi dan uji kepekaan M. tuberculosis terhadap OAT atau Drug Sensitivity Testing (DST). Hasil identifikasi dengan uji niasin dan uji paranitro-benzoic acid (PNB) terdapat 2 sampel yang termasuk Mycobacterium other than tuberculosis (MOTT) sehingga harus dieksklusi dari penelitian. Jumlah keseluruhan sampel yang memenuhi kriteria inklusi sebanyak 31 orang.
Hasil penelitian pada distribusi frekuensi ber dasarkan karakteristik dan demografi pada subjek penelitian dapat dilihat pada Tabel 1. Karakteristik resistensi primer penderita TB paru pada fasilitas pelayanan kesehatan di Kota Medan tahun 2015 dapat dilihat pada Tabel 2.
PEMBAHASAN
Pada penelitian ini memperlihatkan mayoritas subjek penelitian berada pada kelompok umur 35 55 tahun sebanyak 16 orang (51,61%) dengan umur termuda 19 tahun dan tertua 64 tahun. Ratarata umur responden adalah 40,45 tahun. Berdasarkan uji kepekaan obat dijumpai 1 kasus TB MDR primer berumur 38 tahun dengan jenis kelamin perempuan. Kelompok umur yang rentan terkena TB pada dasarnya usia produktif. Umur produktif sangat berbahaya terhadap tingkat penularan karena pasien mudah berinteraksi dengan orang lain, mobilitas yang tinggi dan memungkinkan untuk menular ke orang lain serta lingkungan sekitar tempat tinggal.8
Tabel 1. Distribusi frekuensi berdasarkan karakteristik subjek penelitian
Karakteristik Frekuensi Persentase
Umur 1834 tahun 10 32,26 3555 tahun 16 51,61 >55 tahun 5 16,13 Jenis kelamin Lakilaki 20 64,52 Perempuan 11 35,48 Status perkawinan Kawin 27 87,10 Belum kawin 4 12,90 Pendidikan Tidak sekolah 0 0 Tamat SD 0 0 Tamat SMP 3 9,68 Tamat SMA 25 80,65 Tamat S1 3 9,68 Pekerjaan
Ibu rumah tangga (IRT) 8 25,81
Pelajar/Mahasiswa 3 9,68
Pegawai negeri/Pegawai swasta 3 9,68
Wiraswasta 17 54,84 Keluhan utama Batuk 27 87,10 Sesak napas 1 3,22 Nyeri dada 0 0 Batuk darah 3 9,68
Kelainan radiologi foto toraks
Infiltrat 28 90,32
Kavititas 2 6,45
Efusi pleura 1 3,23
Direct smear sputum BTA
() 4 12,90 ()/() 1 3,23 ()/()/(1+) 1 3,23 Scanty 0 0 1+ 3 9,68 1+/1+ 2 6,45 1+/1+/1+ 3 9,68 1+/3+ 3 9,68 2+ 5 16,12 2+/2+ 0 0 2+/2+/2+ 1 3,23 3+/1+ 1 3,23 3+ 5 16,12 3+/3+ 2 6,45
Minggu pertumbuhan BTA
Minggu III 19 61,29
Minggu V 12 38,71
* BTA= Basil Tahan Asma
Hasil penelitian ini menunjukkan bahwa dis tribusi subjek penelitian berdasarkan jenis kelamin yaitu pada lakilaki lebih banyak dibanding pada perempuan dengan 20 orang (64,52%) berbanding 11 orang (35,48%). Hal ini diketahui bahwa lakilaki sebagai kepala keluarga yang lebih banyak beraktivitas di luar sehingga mudah untuk tertular TB. Sedangkan menurut dalam Nofizar dkk,9 perempuan lebih sering terlambat berobat atau datang ke fasilitas kesehatan karena berhubungan dengan rasa malu yang lebih dibandingkan dengan lakilaki serta adanya rasa khawatir akan dikucilkan dari
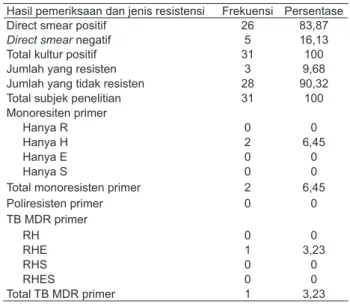
Tabel 2. Karakteristik resistensi primer
Hasil pemeriksaan dan jenis resistensi Frekuensi Persentase
Direct smear positif 26 83,87
Direct smear negatif 5 16,13
Total kultur positif 31 100
Jumlah yang resisten 3 9,68
Jumlah yang tidak resisten 28 90,32
Total subjek penelitian 31 100
Monoresiten primer
Hanya R 0 0
Hanya H 2 6,45
Hanya E 0 0
Hanya S 0 0
Total monoresisten primer 2 6,45
Poliresisten primer 0 0 TB MDR primer RH 0 0 RHE 1 3,23 RHS 0 0 RHES 0 0 Total TB MDR primer 1 3,23
* R= Rifampicin H= Isoniazid E= Ethambutol s: Streptomicin
Distribusi status perkawinan pada penelitian ini terbanyak pada subjek penelitian yang sudah kawin sebanyak 27 orang (87,10%) dan yang belum kawin sebanyak 4 orang (12,90%). Pada kasus TB MDR primer didapatkan status belum kawin. Penelitian yang dilakukan Brito dkk10 di Brazil tahun 2010 menunjukkan penderita TB yang sudah kawin lebih banyak sebesar 37 orang (64,91%) dibandingkan penderita yang belum kawin sebanyak 20 orang (35,09%), tetapi tidak terdapat perbedaan bermakna antara penderita yang sudah kawin dengan penderita yang belum kawin.10
Berdasarkan karakteristik tingkat pendidikan pada subjek penelitian didapatkan bahwa tamatan sekolah menengah atas (SMA) merupakan yang terbanyak sebesar 25 orang (80,65%). Tamatan seko lah menengah pertama (SMP) sebanyak 3 orang (9,68%). Tamatan perguruan tinggi (S1) sebesar 3 orang (9,68%). Tidak dijumpai responden tamat SD dan tidak sekolah. Pada kasus TB MDR primer didapati tamat S1. Hasil penelitian Putera dkk11 di Nusa Tenggara Timur tahun 2015 menunjukkan subjek penelitian tamatan sekolah menengah pertama sebanyak 153 orang (51%) dan sekolah menengah atas sebanyak 59 orang (19,7%), tetapi tidak memiliki hubungan yang bermakna dengan kepatuhan pasien menyelesaikan pengobatan TB.11 Sebaliknya pengetahuan dan per sepsi pasien tentang TB memegang peranan utama dalam penyelesaian pengobatan TB.
Distribusi pekerjaan subjek penelitian ini yang terbanyak adalah wiraswasta sebanyak 17 orang (54,84%) yang terdiri dari pedagang, buruh, petani. Urutan kedua terbanyak adalah ibu rumah tangga sebanyak 8 orang (25,81%) kemudian pekerjaan sebagai pegawai negeri sipil (PNS) sebanyak 3 orang (9,68%) dan mahasiswa sebanyak 3 orang (9,68%). Pada kasus TB MDR primer didapatkan pekerjaan penderita adalah PNS. Hasil penelitian Otu dkk12 di Nigeria tahun 2013 mendapatkan pekerjaan terbanyak penderita TB adalah pedagang 27 orang (27%), buruh 22 orang (22%), pelajar 16 orang (16%), ibu rumah tangga 8 orang (8%).12 Hal ini menunjukkan bahwa penderita TB ada pada berbagai profesi pekerjaan yang berarti penularan dapat terjadi di mana saja dan informasi mengenai TB atau TB resisten obat harus disebarkan ke banyak tempat.13
Keluhan utama yang paling banyak ditemukan pada subjek penelitian ini adalah batuk sebanyak 27 orang (87,10%). Keluhan batuk darah berjumlah 3 orang (9,68%). Keluhan sesak napas dijumpai pada 1 orang (3,22%). Pada kasus TB MDR primer didapatkan keluhan utama batuk.
Kelainan radiologi foto toraks berupa bentuk bercak mengawan (infiltrat) dijumpai hampir pada semua subjek penelitian yaitu sebesar 28 orang (90,32%) disertai dengan gambaran bentuk kaviti dan efusi pleura didapatkan masingmasing sebesar 2 orang (6,45%) dan 1 orang sebesar (3,23%). Pada kasus TB MDR primer dijumpai gambaran radiologi bentuk bercak mengawan atau infiltrat.
Hasil pemeriksaan laboratorium mikrobiologis pewarnaan langsung (direct smear) didapatkan hasil sputum BTA 2+ dan BTA 3+ yaitu masingmasing sebanyak 5 orang (16,22%). Sedangkan 5 orang subjek penelitian tidak ditemukan M. tuberculosis (negatif) pada pemeriksaan pewarnaan langsung tersebut namun pada pemeriksaan kultur dijumpai pertumbuhan BTA. Hasil penelitian ini sama dengan penelitian yang dilakukan oleh Khunjeli dkk14 di Nepal tahun 2014 terdapat 26 penderita (43%) didapatkan hasil sputum BTA 2+ dan hasil sputum BTA 3+ dijumpai pada 22 penderita (37%).14
Hasil pemeriksaan kultur sputum BTA pada 31 subjek penelitian didapatkan terjadi pertumbuhan BTA yang terbesar di minggu III yaitu sebesar 19 sampel kultur (61,29%) diikuti pertumbuhan minggu V sebesar 12 sampel kultur (38,71%).
Hasil penelitian ini menunjukkan berdasarkan hasil pemeriksaan uji kepekaan OAT atau Drug Sensitivity Testing (DST) didapatkan 28 orang (90,32%) masih sensitif terhadap OAT dan sebanyak 3 orang (9,68%) telah mengalami resistensi primer. Dijumpai monoresisten primer sebanyak 2 orang (6,45%) pada obat isoniazid. TB MDR primer terdapat pada 1 orang (3,23%) dengan kombinasi resistensi obat rifampisin, isoniazid dan etambutol. Penelitian yang dilakukan oleh Abebe dkk15 di Ethiopia tahun 2012 didapatkan 111 orang (81,6%) masih sensistif terhadap OAT dan 25 orang (18,4%) mengalami resistensi primer.15 Monoresisten primer terbanyak obat isoniazid dijumpai pada 10 orang penderita (7,4%), poliresisten primer terdapat pada 6 orang penderita (4,4%) dan TB MDR primer sebanyak 2 orang (1,5%). Penelitian Sihombing dkk16 di RSUP Haji Adam Malik Medan tahun 2012 menunjukkan dari 85 subjek penelitian 35 orang (41,18%) mengalami resistensi primer. Sebanyak 18 orang (21,18%) mengalami monoresisten primer dengan streptomisin obat yang paling banyak mengalami resisten sebanyak 10 orang (11,76%). Poliresisten primer didapatkan sebanyak 13 orang (15,29%) terbanyak pada kombinasi obat etambutol strepto misin sebesar 4 orang (4,71%) dan TB MDR primer sebanyak 4 orang (4,71%) dengan kombinasi obat yang resisten rifampisin, isoniazid, etambutol sebanyak 3 orang (3,53%).
Hasil pemeriksaan uji kepekaan OAT menun jukkan TB MDR primer pada fasilitas pelayanan kesehatan di Kota Medan sebanyak 1 orang (3,23%) tidak berbeda jauh dengan penelitian yang dilakukan Sihombing dkk16 di RSUP H. Adam Malik Medan pada tahun 2012 yaitu sebesar 4 orang (4,71%). Angka kejadian ini mungkin lebih tinggi dari nasional tapi setidaknya didapatkan bahwa masih diperlukan perbaikan pengobatan dan efisiensi program TB khususnya TB resisten mengingat selama ini yang menjadi prioritas adalah TB resisten
sekunder. Resistensi primer yang tinggi dapat terjadi karena terdapatnya kontak dengan pasien TB MDR oleh karena itu pemeriksaan uji kepekaan diwajibkan terhadap semua pasien TB.8
Fasilitas pelayanan kesehatan khususnya pus kesmas menjadi pusat pelayanan kesehatan ter depan yang sangat dekat dengan masalah kese hatan di masyarakat khususnya TB. Puskesmas harus dapat memberikan kontribusi dengan tingginya jumlah kasus TB, penyelesaian pengobatan harus di ting katkan untuk mengurangi angka kesakitan, kematian, penyebaran TB di masyarakat dan resistensi obat.11
KESIMPULAN
Dari 31 subjek penelitian didapatkan resis tensi primer sebanyak 3 orang, ter diri atas monoresisten primer sebanyak 2 orang pada jenis obat isoniazid dan TB MDR primer sebanyak 1 orang dengan kombinasi resistensi obat rifampisin, isoniazid dan etambutol.
DAFTAR PUSTAKA
1. World Health Organization (WHO). Global tuberculosis report 2014. Geneva. 2014.
2. Dinas Kesehatan Kota Medan. Rekapitulasi Pen derita TB di Kota Medan tahun 2013. Medan, 2014. 3. Nathanson E, Nunn P, Uplekar M, Floyd K,
Jaramillo E,Lönnroth K et al. MDR tuberculosis – critical steps for prevention and control. N Engl J Med. 2010;363:1050-8.
4. Hanafi AR dan Prasenohadi. Mekanisme dan diagnosis multidrug resistent tuberculosis. PPTI. [Online]. 2010. [Cited 2014 November 25]. Available from: www.ppti.info/2010/07/mekanisme dandiagnosismultidrug.html.
5. Direktorat Jenderal Pengendalian Penyakit dan Penye hatan Lingkungan. Petunjuk teknis mana jemen terpadu pengendalian tubekulosis resisten obat. Kementerian Kesehatan Republik Indonesia. 2013.
6. Poli TB MDR RSUP Haji Adam Malik. Laporan TB03 2012. Medan, 2013.
7. World Health Organization (WHO). Companion handbook to the WHO guidelines for the prog
rammatic management of drugresistent tuber culosis. Geneva. 2014.
8. Munir SM, Nawas A, Soetoyo DK. Pengamatan pasien tuberkulosis paru dengan Multidrug Resis tent (TBMDR) di poliklinik paru RSUP Persahabatan. J Respir Indo. 2010;30(2):92-104. 9. Nofizar D, Nawas A, Burhan E. Identifikasi faktor
risi ko tuberkulosis multidrug resistent (TBMDR). Ma ja lah Kedokteran Indonesia. 2010;60(12): 52745.
10. Brito RC, Mello FCQ, Andrade MK, Oliveira H, Costa W, Matos HJ et al. Drugresistent tuberculosis in six hospital in Rio de Janeiro, Brazil. Int J Tuberc Lung Dis. 2010;14(1): 24-33. 11. Putera I, Pakasi TA, Karyadi E. Knowledge and
perceptionof tuberculosis and the risk to become treatment default among newly diagnosed pul monary tuberculosis patients treated in primary health care, East Nusa Tenggara: a retrospective study. BMC Res Notes. 2015;8(238):1-6.
12. Otu A, Umoh V, Habib A, Ameh S, Lawson L, Ansa V. Drug resistence among pulmonary tuberculosis patients in Calabar, Nigeria. Pulmonary Medicine. 2013;16.
13. Sinaga BYM. Karakteristik penderita Multidrug Resistent Tuberculosis yang mengikuti Program matic Management of DrugResistent Tuberculosis di Rumah Sakit Umum Pusat H. Adam Malik Medan. J Respir Indo. 2013;33(4):221-9.
14. Khunjeli R, Mohsin UR, Shrestha SK, Adhikari S, Srivastava B, Shrestha B. Prevalence of primary drug resistent tuberculosis in a tertiary care hospital, Nepal. Journal of Chitwan Medical College. 2014;4(10):36-8.
15. Abebe G, Abdissa K, Abdissa A, Apers L, Agonafi M, Colebunders R et al. Relatively low primary drug resistent tuberculosis in southwestern Ethiopia. BMC Research Notes. 2012;5(225):1-6.
16. Sihombing H, Sembiring H, Amir Z, Sinaga BYM. Pola resistensi primer pada penderita TB paru kategori I di RSUP H. Adam Malik Medan. J Respir Indo. 2012;32:138-45.